Основные функции плаценты.
Добавил пользователь Morpheus Обновлено: 27.01.2026
Начало беременности сопровождается изменениями в организме женщины: прекращается менструация, увеличивается и грубеет грудь, готовясь к выработке молока. На ранних сроках беременности за ее сохранение отвечает гормон - хорион. Но уже на 15-16 неделе беременности хорион преобразуется в плаценту, через которую к плоду поступает кислород и питательные вещества, необходимые для нормального роста и развития.
От плаценты отходит пуповина, которая является связующей нитью между мамой и малышом. В пуповине содержится кровь плода, никогда не смешивающаяся с кровью матери. Поэтому для определения группы крови и резус-фактора малыша после родов медики могут взять кровь непосредственно из пуповины.
По толщине плаценты с помощью ультразвукового исследования определяется срок беременности. В 24 недели ее толщина в норме должна составлять 23-24 мм. Если толщина больше, к примеру, 40 мм, то это тревожный знак. К моменту родов к 39-40 неделе толщина плаценты составляет 16-20 мм, при весе более 500 грамм. Если плод крупный, то и толщина и вес плаценты будут больше, а если небольшой, то и размеры плаценты будут меньше.
Функционирование плаценты
В плаценте секретируются гормоны (прогестерон, эстриол, плацентарный лактоген), необходимые для сохранения беременности, роста и развития плода и подготовки молочных желез к предстоящей выработке молока.
Нарушения работы плаценты
В результате инфекционных и воспалительных заболеваний может происходить повреждение плаценты, что приведит к нарушению выполняемых ею функций. Поимо этого плацентарную деятельность может нарушить:
В результате повреждения плаценты или нарушения ее деятельности плод начинает получать меньше кислорода, при этом начинается развиваться хроническая внутриутробная гипоксия плода, замедляется его рост и развитие. При нарушении деятельности плаценты уменьшается выработка гормонов, необходимых для сохранения беременности. Может повыситься маточный тонус, а это уже чревато угрозой прерывания беременности вне зависимости от ее срока.
В поврежденной плаценте начинают вырабатываться вещества, способствующие развитию гестоза (токсикоз второй половины беременности). У женщины начинают проявлятся следующие симптомы:
повышение артериального давления;
Диагностика нарушений плаценты
Состояние плаценты врачи оценивают с помощью УЗИ на 20-24 и 32-34 неделях беременности. На этих сроках врачи выявляют плацентарное нарушение, отставание размеров плода от нормы, мало- и многоводие, гиперэхогенный кишечник у плода. Все показатели свидетельствуют о наличии внутриутробной инфекции, которая и стала причиной повреждения плаценты.
Для более точного определения функций плаценты врачами может быть назначена допплерография, проводимая на аппарате УЗИ. С помощью этого исследования можно увидеть кровоток в маточных артериях и артерии пуповины. О плацентарном нарушении в косвенном порядке может говорить и состояние плода, оцениваемое с помощью кардиотокографии.
Так что, если врач обнаружил нарушения функции плаценты и предлагает стационарное лечение, то отказываться не стоит. При вовремя выявленных нарушениях и правильно подобранном лечении можно избежать многих проблем и родить здорового малыша.
Плацентарное нарушение
Плацентарное нарушение это клинический синдром, обусловленный морфофункциональными изменениями в плаценте и нарушением ее компенсаторно-приспособительных возможностей. Причинами плацентарной дисфункции могут быть нарушения созревания и формирования плаценты у женщин с патологией эндометрия, овариально-гипофизарные и надпочечниковые нарушения, с предшествующими абортами и привычным невынашиванием.
В возникновении плацентарного нарушения большое значение имеют преэклампсия, угроза прерывания беременности, изосерологическая несовместимость крови матери и плода, генитальный инфантилизм, а также различная экстрагенитальная патология, а именно:
дисфункция коры надпочечников;
В связи с этим наблюдается комплекс нарушений транспортной, трофической, эндокринной и метаболической функции плаценты, лежащих в основе патологии плода и новорожденного.
Существует несколько классификаций плацентарного нарушения по механизму нарушения функций:
По скорости развития специалисты выделяют острое плацентарное и хроническое нарушение. По степени тяжести:
В клинической практике наиболее часто выделяют первичное и вторичное плацентарное нарушение. Первичное плацентарное нарушение возникает в период имплантации, эмбриогенеза и плацентации (до 16 недель гестации) под влиянием следующих факторов:
Большое значение в развитии первичной недостаточности играет ферментативная недостаточность децидуальной ткани, а именно:
анатомические нарушения строения, расположения и прикрепления плаценты;
дефекты васкуляризации и нарушения созревания хориона.
Вторичное плацентарное нарушение развивается во II–III триместрах беременности на фоне сформировавшейся плаценты и осложненного течения беременности. Выделяют также смешанную форму плацентарного нарушения. Плод, развитие которого происходит в условиях плацентарного нарушения, в значительно большей степени подвержен гипоксическим повреждениям жизненно важных органов в процессе внутриутробного развития и риску травм при родах. Дети от матерей, имевших проявления плацентарного нарушения, относятся к группе риска по перинатальной заболеваемости, у новорожденных нарушены процессы адаптации, а также выявляется высокая частота поражений ЦНС. У 65 % новорожденных отмечены различные перинатальные повреждения:
гипоксия плода в родах;
аномалии развития - дисплазия тазобедренных суставов, кривошея, пороки сердца и др.;
снижение мышечного тонуса и угнетение физиологических рефлексов;
синдром дыхательных расстройств, пневмония;
ОРВИ и кишечные расстройства.
У детей, перенесших хроническую гипоксию в результате плацентарного нарушения, отмечена высокая частота простудных заболеваний в первый год жизни, признаки постгипоксической энцефалопатии, задержка физического, психоречевого развития, дисбиоз кишечника, с раннего возраста наблюдаются патологические отклонения развития нервной системы, для которых характерно сочетание нескольких неврологических синдромов, раннее появление и длительное течение синдрома двигательных нарушений.
1.Строение и функции плаценты.
Различают две поверхности плаценты: плодовую, обращенную к плоду, и материнскую, прилежащую к стенке матки,которая представляет собой остатки базальной части децидуальной оболочки.Плодовая поверхность покрыта амнионом - гладкой блестящей оболочкой сероватого цвета, к центральной ее части прикрепляется пуповина, от которой радиально расходятся сосуды. Материнская поверхность плаценты темно-коричневого цвета, разделена на 15-20 долек - котиледонов, которые отделены друг от друга перегородками плаценты. Из пупочных артерий кровь плода поступает в сосуды ворсины (плодовые капилляры), углекислый газ из крови плода переходит в материнскую кровь, а кислород из материнской крови переходит в плодовые капилляры. Обогащенная кислородом кровь плода из котиледонов собирается к центру плаценты и затем попадает в пупочную вену. Материнская и плодовая кровь не смешиваются, между ними существует плацентарный барьер. В структурно – функциональной характеристике плаценты выявляются две наиболее противоположные зоны, - это центральная и краевая.
Структура плаценты окончательно формируется к концу первого триместра, однако ее строение изменяется по мере изменения потребностей растущего плода. С 22-й по 36-ю недели беременности происходит увеличение массы плаценты, и к 36-й неделе она достигает полной функциональной зрелости. Нормальная плацента к концу беременности имеет диаметр 15-18 см и толщину от 2 до 4 см.
Структурные компоненты плаценты (от матки к плоду - гистологически):
1. Децидуа - трансформированный эндометрий (с децидуальными клетками,
богатыми гликогеном)
2. Фибриноид Рора,
3. Трофобласт, покрывающий лакуны и врастающий в стенки спиральных
артерий, предотвращающий их сокращение,
4. Лакуны, заполненные кровью,
5. Синцитиотрофобласт (многоядерный симпласт, покрывающий
цитотрофобласт),
6. Цитотрофобласт (отдельные клетки, образующие синцитий и
секретирующие биологически активные вещества),
7.Строма (соединительная ткань, содержащая сосуды, клетки Кащенко-
Гофбауэра – макрофаги, фибробласты, фиброциты),
8. Амнион (на плаценте больше синтезирует околоплодные воды,
внеплацентарный – адсорбирует).
Между плодовой и материнской частью плаценты — базальной
децидуальной оболочкой — находятся наполненные материнской кровью
углубления. Эта часть плаценты разделена децидуальными септами на 15-20
чашеобразных пространств (котиледонов). Каждый котиледон содержит главную ветвь, состоящую из пупочных кровеносных сосудов плода, которая разветвляется далее в множестве ворсинок хориона, образующих поверхность котиледона. Благодаря плацентарному барьеру кровоток матери и плода не сообщаются между собой. Обмен материалами происходит при
помощи диффузии, осмоса или активного транспорта. С 4-ой недели
беременности, когда начинает биться сердце ребёнка, плод снабжается
кислородом и питательными веществами через "плаценту". До 12 недель
беременности это образование не имеет чёткой структуры, до 6 недели –
располагается вокруг всего плодного яйца и называется хорионом,
"плацентация" проходит в 10-12 нед.
Децидуальная ткань плаценты.
Присоединение бластоцисты к матке вызывает серьезные изменения в лежащей ниже строме: возрастание отечности, васкуляризацию (новообразование кровеносных сосудов) и накопление питательных веществ в клетках стромы. Эту образовавшуюся ткань называют децидуальной тканью или отпадающей оболочкой матки.
Под влиянием прогестерона эндометрий превращается в ткань, подготовленную к имплантации эмбриона и обеспечению его жизнедеятельности. Процесс трансформации эндометрия называется децидуализацией, а сам трансформированный эндометрий - децидуальной тканью.
В процессе децидуализации фибробластов в них происходит округление ядра, увеличение размеров шероховатого эндоплазматического ретикулума и аппарата Гольджи, образование отложений гликогена. Параллельно изменяется и внеклеточный матрикс , и в процессе этих изменений к концу секреторной фазы вокруг децидуальных клеток образуется сетчатый слой тонких волокон, состоящих из ламинина, коллагена и фибронектина. К 27-му дню менструального цикла в децидуальные клетки превращается большинство фибробластов стромы, и образуется плотный слой децидуальной ткани. В децидуальной оболочке обнаружены простагландины, обладающие. Функциональный слой разделяется на спонгиозный (губчатый) и компактный.

Рисунок 1. Децидуальная ткань. 1 – мышечная оболочка, 2 - базальный слой слизистой оболочки, 3 – спонгиозный слой, 4 – компактный слой.
Компактный слой состоит главным образом из округлившихся клеток стромы: децидуальных клеток, между которыми проходят выводные протоки желез. Губчатый участок имеет рыхлое строение, состоит главным образом из желез. Редкие децидуальные клетки разделяются аргирофильными волокнами и гомогенной оксифильной массой. Многочисленны расширенные кровеносные сосуды. Толщина общего слоя достигает 8 мм.
Децидуальная ткань и продукты ее секреции создают благоприятную среду для имплантации оплодотворенной яйцеклетки и развития беременности, обеспечивая создание оптимальных условий для внедрения трофобласта и блокаду его отторжения. Расширение сосудистой сети, питание эмбриона, эндокринную функцию (секреция пролактина) и образование зоны отслоения при родах .
Нарушения, возникающие в децидуальной ткани, могут явиться толчком к преждевременному запуску программы ее разрушения и могут инициировать развитие аборта.
Выделяют такие функции плаценты как:
Газообменная.
Кислород из крови матери проникает в кровь плода по простым законам
диффузии, в обратном направлении транспортируется углекислый газ.
Снабжение питательными веществами.
Через плаценту плод получает питательные вещества, обратно поступают
продукты обмена, в чём заключается выделительная функция плаценты.
Гормональная.
Плацента играет роль эндокринной железы: в ней образуются хорионический гонадотропин, поддерживающий функциональную активность плаценты и стимулирующий выработку больших количеств прогестерона жёлтым телом ; плацентарный лактоген, играющий важную роль в созревании и развитии молочных желез во время беременности и в их подготовке к лактации; пролактин, отвечающий за лактацию; прогестерон, стимулирующий рост эндометрия и предотвращающий выход новых яйцеклеток; эстрогены,
которые вызывают гипертрофию эндометрия. Кроме того, плацента способна секретировать тестостерон, серотонин, релаксин и другие гормоны.
Защитная.
Плацента обладает иммунными свойствами — пропускает к плоду антитела матери, тем самым обеспечивая иммунологическую защиту. Часть антител проходят через плаценту, обеспечивая защиту плода. Плацента играет роль регуляции и развитии иммунной системы матери и плода. В то же время она предупреждает возникновение иммунного конфликта между организмами матери и ребёнка — иммунные клетки матери, распознав чужеродный объект, могли бы вызвать отторжение плода. Однако плацента не защищает плод от некоторых наркотических веществ, лекарств, алкоголя, никотина и вирусов.
Что касается лечения, то можно сказать, что современная медицина не в
состоянии полностью вылечить от гестоза, однако в большинстве случаев
возможен контроль этого состояния. Своевременное и правильное лечение
способствует профилактике тяжелых форм гестоза. Самолечение
недопустимо, поскольку без профессионального индивидуального лечения возможно утяжеление гестоза, что приведет к ухудшению состояния как
Основные функции плаценты.
32.1. Введение
32.1.1. Исходные сведения
2. В том числе выяснили, что, начиная с 7-х суток после оплодотворения, совершаются два важных события:
хориона, или ворсинчатой оболочки (2),
амниотического пузырька (3.А), который затем становится амниотической оболочкой (3.Б),
желточного мешка (4) и
и вместе с желточным стебельком оказывается в толще амниотической ножки (6) - будущего пупочного канатика.
2. В отличие от этого, желточный мешок и аллантоис функционируют лишь в первые недели эмбриогенеза,
32.1.2. Функции внезародышевых органов
б ) Помимо того, он в месте с соответствующим участком эндометрия о бразует мощный орган - плаценту ,
через котор ую устанавливается связь зародыша (плода) с организмом матери .
б) Таким образом, амнион образует ту полость и ту внутреннюю среду,
в которой длительное время находится развивающийся зародыш.
появляются предшественники половых клеток и
впервые начинается кроветворение.
вдоль которого растут кровеносные сосуды , связывающие зародыш с формирующейся плацентой.
Теперь более подробно остановимся на длительно функционирующих внезародышевых органах -
хорионе (вместе с плацентой) и амнионе.
32.2. Оболочки плода
32.2.1. Отделы хориона и эндометрия
32.2.1.1. Схема
показаны на рисунке,
суммированы на схеме и
разъясняются в двух очередных пунктах.
32.2.1.2. Эндометрий
decidua basalis,
decidua capsularis и
decidua parietalis.
I. Decidua basalis, или основная децидуальная оболочка
2. В её образовании участвуют
нижние слои функционального слоя и
базальный слой эндометрия.
3. Decidua basalis наиболее активно снабжается кровью матери, отчего впоследствии сильно разрастается и формирует
материнскую часть плаценты.
4. Соответственно, здесь же достигают максимального развития ворсины хориона (4), формирующие
плодную часть плаценты.
II. Decidua capsularis, или сумочная децидуальная оболочка
отделяется зародышем от подлежащих тканей, в т.ч. от decidua basalis.
в decidua capsularis ухудшается связь с кровеносными сосудами матери,
отчего обращённый сюда хорион теряет ворсины и к концу 4-го месяца становится гладким.
4. В итоге, decidua capsularis (2) оказывается наружной оболочкой плода , под которой находятся две другие -
гладкий хорион (5) и
амниотическая оболочка (6) .
III. Decidua parietalis, или пристеночная децидуальная оболочка
1. Decidua parietalis (3) выстилает полость матки вне плаценты.
32.2.1.3. Хорион
прилегающая к decidua basalis (1) и
образующая вместе с ним плаценту .
б) Здесь ворсинки хориона
б) В этой области ворсинки исчезают и
гладкий хорион становится средней оболочкой плода.
32.2.2. Амниотическая оболочка
экстраэмбриональный целом , или
полость хориона (7).
прилегают друг с другом своими соединительнотканными слоями ( из волокнистой соединительной ткан и),
и затем между ними разрастается чрезвычайно рыхлая ("слизистая") соединительная ткань.
3. Но связь образуется не очень прочная,
так что эти две оболочки относительно легко отделяются друг от друга.
называется амниотической (8),
заполнена жидкостью (око ло плодными водами) и
сохраняется до родов.
а) П лацентарный отдел (6.А)
прилежит к ворсинчатому хориону, т.е. покрывает плацентарный диск, и
прилежит к гладкому хориону и
осуществляет резорбцию околоплодных вод.
32.2.3. Тканевой состав оболочек плода
Итак, вне пупочного канатика вокруг плода имеются околоплодные воды, а затем -
3 оболочки .
Их тканевой состав (при перемещении изнутри кнаружи ) и происхождение суммированы в таблице. -
в области плаценты - призматический , на поверхности клеток - микроворсинки ;
вне плаценты - кубический.
фибробласты,
густая сеть тонких коллагеновых волокон.
клетки - мукоциты;
в матриксе - много гликозамингликанов .
внутренний - цитотрофобласт и
наружный - симпластофобласт.
В процессе нормальных родов происходит разрыв оболочек плода и излитие околоплодных вод.
32.3. Плацента
32.3.1. Строение плаценты
32.3.1.1. Введение
плодного - ветвистого хориона с приросшим к нему амнионом и
материнского - decidua basalis.
2. При этом в плаценте нет
32.3.1.2. Типы плацент
а) Ф ункции плаценты во многом зависят от того, как конкретно организован непрямой контакт крови матери и плода .
б) По этому признаку у млекопитающих выделяют 4 типа плацент.
врастают в отверстия маточных желёз
и контактируют с интактным эпителием этих желёз.
частично разрушают эпителий желёз матки и
контактируют с подлежащей соединительной тканью матки.
полностью разрушают эпителий желёз и частично - подлежащую соединительную ткань, прорастая до сосудов эндометрия;
т.е. они контактируют непосредственно с кровеносными сосудами .
разрушают также стенки сосудов матки
и контактируют с материнской кровью (омываются ею в лакунах) .
а) Далее мы будем рассматривать лишь плаценту человека - плаценту гемохориального типа.
б) Рассмотрим детальнее строение двух её частей -
32.3.1.3. Плодная часть плаценты
I. Компоненты плодной части
амниотическую оболочку (1-2),
"слизистую" соединительную ткань (3),
ветвистый хорион (4-8);
причём, на поверхности ворсин последнего может находиться
II. Амниотическая оболочка и "слизистая ткань"
б) В соответствии с п. 32.2.3, она включает
эпителий (1) - однослойный призматический , и
собственный слой (2) из плотной волокнистой соединительной ткани.
III. Ветвистый хорион
хориальную пластинку (4.А) и
отходящие от неё в decidua basalis длинные ворсины (4 .Б ) .
стволовые (или опорные) ворсины и
ветви 2-го и 3-го порядка.
б) Стволовая ворсина вместе со всеми её разветвлениями называется котиледоном.
в) Иногда в это понятие включают и подлежащий участок материнской части плаценты.
свободные ворсины - относительно свободно плавают в лакунах , заполненных материнской кровью,
и якорные ворсины (ими могут быть как стволовые ворсины, так и ветви последних) - д оходят до базальной части эндометрия и зафиксированы в нём .
относительно редкие коллагеновы е волокн а,
многочисленные ветви пупочных сосудов (6) ,
в т.ч. капилляры, прилегающие к эпителию ворсин.
б) В соответствии с двуслойной структурой последнего (п. 31.2.1.3), он тоже имеет 2 слоя:
цитотрофобласт (7) - внутренний слой клеток (на базальной мембране) , сохраняющи х митотическую активность ,
симпластотрофобласт (8) - поверхностное многоядерное образование, не поделённое на клетки.
IV. Фибриноид Лангханса
б) По-видимому, она представляет собой смешанный продукт
распада эпителия ворсин и
свёртывания плазмы материнской крови.
32.3.1.4. Микроструктурная организация эпителия ворсин
Схема - строение хориальной ворсины.
А - первая треть беременности;
Б - конец беременности.
А Б
оба слоя эпителия ворсин истончаются,
видимая плотность ядер (4) в симпластотрофобласте возрастает (из-за уменьшения толщины этого слоя) ,
кровеносные капилляры (5) разрастаются и ближе прилегают к поверхности ворсин.
32.3.1.5. Гематоплацентарный барьер
2. а) Как видно, в образовании барьера принимают участие только структуры плода .
б) Во многих участках (особенно на поздних стадиях беременности) барьер сводится только к
эндотелию капилляров плода и
истончённому слою симпластотрофобласта.
32.3.1.6. Материнская часть плаценты
I. Компоненты материнской части
не участвует в формировании гематоплацентарного барьера и
представлена decidua basalis, прилегающей к миометрию (15).
2. На её поверхностях, граничащих с кровью, может находиться
фибриноид Рора (тоже, как и фибриноид Лангханса, образующийся из компонентов крови).
II. Компоненты decidua basalis
лакуны (9), заполненные материнской кровью (10), и
с оединительнотканные септы (11), или перегородки между лакунами .
б) Она формируется из собственной пластинки нижних слоёв эндометрия и включает соединительную ткань (13) , в которой присутствуют, помимо обычных элементов,
скопления децидуальных клеток (14) - крупны х , овальны х, со светлой цитоплазмой (богатой гликогеном),
а также миофибробласты.
III. Децидуальные клетки
костномозговое происхождение (как и некоторые другие клетки соединительной ткани)
во-первых, вырабатывают гормон релаксин (п.32.3.2.4.III),
во-вторых, обладают макрофагальной активностью .
б) Указанный гормон, как мы знаем,
подготавливает к родам ткани и органы матери.
в) Макрофагальная же (и литическая) активность
ограничивает рост ворсин хориона,
а также резко возрастает перед родами и способствует отторжению плаценты .
IV. Послеродовая регенерация эндометрия
соединительная ткань эндометрия (на месте плаценты) регенерирует за счёт деятельности миофибробластов,
а эпителий - за счёт разрастания эпителия соседних областей эндометрия (где сохраняются донышки маточных желёз).
32.3.1.7. Просмотр препарата: плодная часть плаценты
I. Малое увеличение
На снимке видны вышеописанные (п. 32.3.2.1) структуры плодной части плаценты:
а) слои амниотической оболочки -
хориальная пластинка (3) и
срезы стволовых (т.е. отходящих от хориальной пластинки) ворсин (4).
II . Большое увеличение
А здесь под большим увеличением показан каждый из двух основных компонентов плодной части плаценты -
32.3.1.8. Просмотр препарата:
материнская часть плаценты
З десь поле зрения сдвинулось в сторону материнской части плаценты.
1. а) Вновь видны компоненты плодной части плаценты - многочисленные срезы ворсин ( 4 ) хориона.
б) Но теперь это те участки ворсин, которые прилежат к эндометрию.
в) Некоторые ворсины прикрепляются к базальной пластинке (7) последнего и, таким образом, являются якорными.
2. Собственно материнскую часть плаценты (decidua basalis) представляют две структуры:
соединительнотканные септы (верхний правый угол снимка) и
базальная пластинка (7).
3. В последней при большом увеличении можно найти скопления децидуальных клеток (7.А) -
крупных,
со светлой цитоплазмой
и овальными ядрами.
д) (Большое увеличение)
32.3.2. Функции плаценты
32.3.2.1. Три основные функции плаценты
поэтому, как уже говорилось, между той и другой кровью совершается обмен различными веществами (перечисляемыми ниже) .
кровь матери и плода никогда в норме не смешивается и
имеется гематоплацентарный барьер .
б ) Барьер обеспечивает избирательность транспорта веществ и,
в частности, предупреждает многие (но не все!) иммунологические реакции между соответствующими компонентами плода и матери.
которые направленно поступают в кровь матери или плода.
Ниже мы подробнее остановимся на обменной и синтетической функциях плаценты.
32.3.2.2. Обменная функция плаценты
На приведённой здесь схеме конкретизируется, какие именно вещества и в какую сторону проходят через плаценту . -
а) питательные вещества -
аминокислоты, глюкоза, липиды,
витамины, вода, электролиты;
б) кислород - он диффундирует от Hb эритроцитов матери
к Hb эритроцитов плода ;
а) Например, иммуноглобулины матери при резус-несовместимости вызывают гемолиз эритроцитов плода.
б ) Через плаценту п ро ходят и вирусы (краснухи, кори, оспы, гепатита), что ведёт к тяжёлым поражения м различных систем плода .
в ) Наконец, следует упомянуть также
многие медикаменты и
токсические вещества - алкоголь, никотин , наркотические средства.
а) продукты обмена веществ:
углекислый газ , билирубин, мочевина и др.,
путём диффузии (простой или облегчённой) - газы ( О2, СО2), вода, липиды (в т.ч. гормоны-стероиды), электролиты;
путём активного транспорта - видимо, это относится к глюкозе и аминокислотам;
путём пиноцитоза - белки (в т.ч. некоторые гормоны белковой природы и некоторые антитела).
32.3.2.3. Плацентарное кровообращение
То обстоятельство, что основным обменным органом для плода служит плацента, существенно меняет схему кровообращения у плода:
его кровеносная система имеет целый ряд анатомических особенностей.
I. Особенности кровообращения плода
б) От последних отходят мелкие сосуды,
2. Омывая ворсины хориона (4), погружённые в лакуны,
материнская кровь оттекает в вены эндометрия и далее - в маточное венозное сплетение (plexus uterina) .
2. а) Данная вена направляется через пупочное кольцо в брюшную полость плода и делится на 2 ветви - впадающие
2. При этом кровобращение плода через сердце имеет две замечательные особенности. -
а) Направление тока крови из правого предсердия зависит от того, по какой полой вене (нижней или верхней) попадает сюда кровь.
Благодаря этому в верхнюю и нижнюю половины тела поступает разная по составу кровь .
б) Однако в обоих случаях кровь
следует в обход ещё не функционирующего лёгочного круга кровообращения и
попадает в аорту.
специальной заслонкой направляется (через овальное отверстие в межпредсердной перегородке) сразу в левое предсердие (10)
и далее - в левый желудочек, восходящую аорту (11) и артерии головы и верхней половины тела.
вновь попадает в правое предсердие,
но направляется теперь в правый желудочек и лёгочный ствол (12),
а отсюда через боталлов проток (13) - в
нисходящую аорту и в артерии нижней половины тела,
в т.ч. - в парные пупочные артерии (14), идущие от подвздошных артерий (15) к плаценте.
б) Таким образом, нижняя половина тела и нижние конечности плода получают наименее оксигенированную кровь,
чем и объясняется более медленный темп их развития (по сравнению с мозгом, верхними конечностями и верхней частью туловища).
Плацента и ее роль в развитии беременности

Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
С самого начала беременности и вплоть до ее окончания формируется и функционирует система мать-плацента-плод. Важнейшим компонентом этой системы является плацента, которая представляет собой комплексный орган, в формировании которого принимают участие производные трофобласта и эмбриобласта, а также децидуальная ткань. Функция плаценты, в первую очередь, направлена на обеспечение достаточных условий для физиологического течения беременности и нормального развития плода. К этим функциям относятся: дыхательная, питательная, выделительная, защитная, эндокринная. Все метаболические, гормональные, иммунные процессы во время беременности обеспечиваются через сосудистую систему матери и плода. Несмотря на то, что кровь матери и плода не смешивается, так как их разделяет плацентарный барьер, все необходимые питательные вещества и кислород плод получает из крови матери. Основным структурным компонентом плаценты является ворсинчатое дерево.
Схема структуры плаценты и маточно плацентарного кровообращения
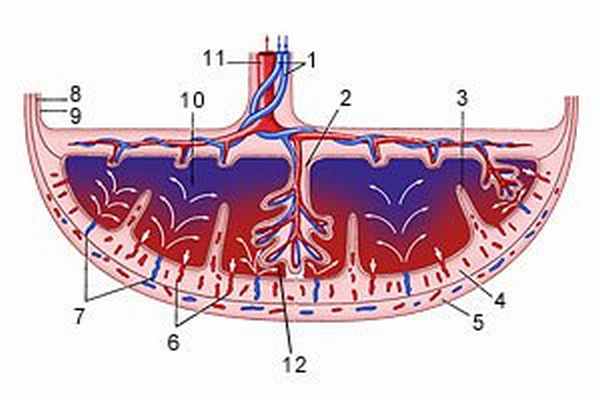
1 - артерии пуповины
2 - стволовая ворсина
3 - децидуальная перегородка
4 - децидуальный слой
5 - миометрий
6 - вены
7 - спиральные артерии
8 - хорион
9 - амнион
10 - межворсинчатое пространство
11 - вена пуповины
12 - котиледон
Зрелая плацента представляет собой дискообразную структуру диаметром 15-20 см и толщиной 2,5 - 3,5 см. Ее масса достигает 500-600 гр. Материнская поверхность плаценты, которая обращена в сторону стенки матки, имеет шероховатую поверхность, образованную структурами базальной части децидуальной оболочки. Плодовая поверхность плаценты, которая обращена в сторону плода, покрыта амниотической оболочкой. Под ней видны сосуды, которые идут от места прикрепления пуповины к краю плаценты. Строение плодовой части плаценты представлено многочисленными ворсинами хориона, которые объединяются в структурные образования - котиледоны. Каждый котиледон образован стволовой ворсиной с разветвлениями, содержащими сосуды плода. Центральная часть котиледона образует полость, которая окружена множеством ворсин. В зрелой плаценте насчитывается от 30 до 50 котиледонов. Котиледон плаценты условно сравним с деревом, в котором опорная ворсина I порядка является его стволом, ворсины II и III порядка - крупными и мелкими ветвями, промежуточные ворсины - маленькими ветками, а терминальные ворсины - листьями. Котиледоны отделены друг от друга перегородками (септами), исходящими из базальной пластины.
Межворсинчатое пространство с плодовой стороны образовано хориальной пластиной и прикрепленными к ней ворсинами, а с материнской стороны оно ограничено базальной пластиной, децидуальной оболочкой и отходящими от неё перегородками (септами). Большинство ворсин плаценты свободно погружены в межворсинчатое пространство и омываются материнской кровью. Различают также и якорные ворсины, которые фиксируются к базальной децидуальной оболочке и обеспечивают прикрепление плаценты к стенке матки.
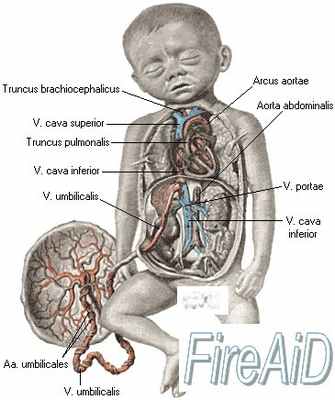
Схема циркуляции крови в организме плода
1 - верхняя полая вена
2 - овальное отверстие
3 - нижняя полая вена
4 - венозный проток
5 - портальный синус
6 - воротная вена
7 - вена пуповины
8 - артерии пуповины
9 - плацента
10 - надчревные артерии
11 - артериальный проток
Спиральные артерии, которые являются конечными ветвями маточной и яичниковой артерий, питающих беременную матку, открываются в межворсинчатое пространство 120-150 устьями, обеспечивая постоянный приток материнской крови, богатой кислородом, в межворсинчатое пространство. За счет разницы давления, которое выше в материнском артериальном русле по сравнению с межворсинчатым пространством, кровь, насыщенная кислородом, из устьев спиральных артерий направляется через центр котиледона к ворсинам, омывает их, достигает хориальной пластины и по разделительным септам возвращается в материнский кровоток через венозные устья. При этом кровоток матери и плода отделены друг от друга. Т.е. кровь матери и плода не смешивается между собой.
Переход газов крови, питательных веществ, продуктов метаболизма и других субстанций из материнской крови в плодовую и обратно осуществляется в момент контакта ворсин с кровью матери через плацентарный барьер. Он образован наружным эпителиальным слоем ворсины, стромой ворсины и стенкой кровеносного капилляра, расположенного внутри каждой ворсины. По этому капилляру течет кровь плода. Насыщаясь таким образом кислородом, кровь плода из капилляров ворсин собирается в более крупные сосуды, которые в конечном итоге объединяются в вену пуповины, по которой насыщенная кислородом кровь оттекает к плоду. Отдав кислород и питательные вещества в организме плода, кровь, обедненная кислородом и богатая углекислым газом, оттекает от плода по двум артериям пуповины к плаценте, где эти сосуды делятся радиально в соответствии с количеством котиледонов. В результате дальнейшего ветвления сосудов внутри котиледонов кровь плода вновь попадает в капилляры ворсин и вновь насыщается кислородом, и цикл повторяется. За счет перехода через плацентарный барьер газов крови и питательных веществ реализуется дыхательная, питательная и выделительная функция плаценты. При этом в кровоток плода попадает кислород и выводится углекислый газ и другие продукты метаболизма плода. Одновременно в сторону плода осуществляется транспорт белков, липидов, углеводов, микроэлементов, витаминов, ферментов и многого другого.
Схема строения плацентарного барьера
1 - эндотелий капилляров терминальных ворсин
2 - капилляр ворсины
3 - строма ворсины
4 - эпителиальный покров ворсин
Плацента осуществляет важную защитную (барьерную функцию) посредством плацентарного барьера, который обладает избирательной проницаемостью в двух направлениях. При нормальном течении беременности проницаемость плацентарного барьера увеличивается до 32 -34 недель беременности, после чего определенным образом снижается. Однако, к сожалению, через плацентарный барьер сравнительно легко проникают в плодовый кровоток достаточно большое количество лекарственных препаратов, никотин, алкоголь, наркотические вещества, пестициды, другие токсические химические вещества, а также целый ряд возбудителей инфекционных заболеваний, что оказывает неблагоприятное воздействие на плод. Кроме того, под воздействием патогенных факторов барьерная функция плаценты нарушается еще в большей степени.
Плацента анатомически и функционально связана с амнионом (водная оболочка), который окружает плод. Амнион представляет собой тонкую мембрану, которая выстилает поверхность плаценты, обращенной к плоду, переходит на пуповину и сливается с кожей плода в области пупочного кольца. Амнион активно участвует в обмене околоплодных вод, в ряде обменных процессов, а также выполняет и защитную функцию.
Плаценту и плод соединяет пуповина, которая представляет собой шнуровидное образование. Пуповина содержит две артерии и одну вену. По двум артериям пуповины течет обедненная кислородом кровь от плода к плаценте. По вене пуповины к плоду течет кровь, обогащенная кислородом. Сосуды пуповины окружены студенистым веществом, которое получило название "вартонов студень". Эта субстанция обеспечивает упругость пуповины, защищает сосуды и обеспечивает питание сосудистой стенки. Пуповина может прикрепляться (чаще всего) в центре плаценты и реже сбоку пуповины или к оболочкам. Длина пуповины при доношенной беременности в среднем составляет около 50 см.
Плацента, плодные оболочки и пуповина вместе образуют послед, который изгоняется из матки после рождения ребенка.

УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Основные функции плаценты.
Плацента выполняет следующие основные функции: дыхательную, выделительную, трофическую, защитную и инкреторную. Она выполняет также функции антигенобразования и иммунной защиты. Большую роль в осуществлении этих функций играют плодные оболочки и околоплодные воды.
Переход через плаценту химических соединений определяется различными механизмами: ультрафильтрацией, простой и облегченной диффузией, активным транспортом, пиноцитозом, трансформацией вешеств в ворсинах хориона. Большое значение имеют также растворимость химических соеди нений в липидах и степень ионизации их молекул.
Процессы ультрафильтрации зависят от величины молекулярной массы химического вещества. Этот механизм имеет место в тех случаях, когда молекулярная масса не превышает 100. При более высокой молекулярной массе наблюдается затрудненный трансплацентарный переход, а при молекулярной массе 1000 и более химические соединения практически не проходят через плаценту, поэтому их переход от матери к плоду осуществяется с помощью других механизмов.
Процесс диффузии заключается в переходе веществ из области большей концентрации в область меньшей концентрации. Такой механизм характерен для перехода кислорода от организма матери к плоду и С02 от плода в организм матери. Облегченная диффузия отличается от простой тем, что равновесие концентраций химических соединений по обе стороны плацентарной мембраны достигается значительно быстрее, чем этого можно было ожидать на основании законов простой диффузии. Такой механизм доказан для перехода от матери к плоду глюкозы и некоторых других химических веществ.
Пиноцитоз представляет собой такой тип перехода вещества через плаценту), когда ворсины хориона активно поглощают капельки материнской плазмы вместе с содержащимися в них теми или иными соединениями.
Наряду с этими механизмами трансплацентарного обмена большое значение для перехода химических веществ от организма матери к плоду и в обратном направлении имеет растворимость в липидах и степень ионизации молекул химических агентов. Плацента функционирует как липидный барьер. Это означает, что химические вещества, хорошо растворимые в липидах, более активно переходят через плаценту, чем плохо растворимые. Роль ионизации молекул химического соединения заключается в том, что недис-социированые и неионизированные вещества переходят через плаценту более быстро.
Величина обменной поверхности плаценты и толщина плацентарной мембраны также имеют существенное значение для процессов обмена между организмами матери и плода.
Несмотря на явления так называемого физиологического старения, проницаемость плаценты прогрессивно возрастает вплоть до 32—35-й недели беременности. Это в основном обусловлено увеличением числа вновь образованных ворсин, а также прогрессирующим истончением самой плацентарной мембраны (с 33—38 мкм в начале беременности до 3—6 мкм в конце ее).
Степень перехода химических соединений от организма матери к плоду зависит не только от особенностей проницаемости плаценты. Большая роль в этом процессе принадлежит и организму самого плода, его способности избирательно накапливать именно те агенты, которые в данный момент особенно необходимы ему для роста и развития. Так, в период интенсивного гемопоэза возрастает потребность плода в железе, которое необходимо для синтеза гемоглобина. Если в организме матери содержится недостаточное количество железа, то у нее возникает анемия. При интенсивной оссифи-кации костей скелета увеличивается потребность плода в кальции и фосфоре, что вызывает усиленный трансплацентарный переход их солей. В этот период беременности у матери особенно ярко выражены процессы обеднения ее организма данными химическими соединениями.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:
