Остистые отростки позвоночника. Пальпация и перкуссия остистых отростков позвонков
Добавил пользователь Алексей Ф. Обновлено: 29.01.2026
Перед ощупыванием позвоночника в целях Оценки способности его выдерживать нагрузки По вертикали и выявления юны болезненности можно примениіь прием вертикальной компрессии (осевая нагрузка, рис.
172). Техника приема такова: исследуемый находится в вертикальном положении стоя или сидя. Врач, располагаясь сзади, накладывает свои руки на его темя и осторожно осуществляет равномерное или толчкообразное давление вниз Большого усилия прилагать не следует. Манипуляция прекращается при появлении локальной или распространенной боли. Этот Прием нельзя использовать при подозрении на деструкцию, перелом $ли смещение позвонков.
Пальпация позвоночника проводится в вертикальном положении Исследуемого (стоя, реже — сидя), с наклоном туловища вперед, и Обязательно в горизонтальном положении на животе в условиях максимального расслабления мышц. Пальпируя шейный и поясничный отделы в положении лежа, необходимо использовать Подкладную ватную подушку. Этим достигается не только расслабление мышц,
По и расширение межостистых промежутков
При пальпации позвоночника очень важно исследовать высоту стояния и положение остистых отростков, величину межостистых промежутков в разных отделах рИс. 172. Осевая нагрузка позвоночника, состояние над- и межос- на позвоночник
Рис. 174. Пальпация над- и межостистых связок.
Указательный или средний палец правой руки, лучше в полусогнутом со стоянии с достаточной силой погружается в межостистые пространства Рука может располагаться перпендикулярно или вдоль позвоночника Возникающая боль указывает на повреждение связок или диска.
При подозрении на разрыв межостистых связок исследование проводится с подкладкой подушек под живот больного.
Такое положение расширяеі межостистое пространство и благоприятствует выявлению резкого расширения его и появлению западений между соседними остистыми отростками при разрыве связок
Рис. 173. Положение исследуемого и подкладной подушки при пальпации шейного отдела позвоночника (А) грудного и поясничною отделов поз воночника (Б).
тных связок, исследовать мышцы справа и слева от позвонков на одном уровне, места выхода межпозвонковых нервов, межреберные промежутки от позвоночника до грудины (рис. 174).
Уровень стояния и положение остистых отростков проверяется двумя способами:
• рука врача плоско укладывается на позвоночник так, чтобы указательный палец правой руки располагался на вершинах отростков; при вертикальном положении исследуемого пальцы должны быть направлены вверх (рис. /75), при горизонтальном положении — они могут быть направлены вниз (рис, 176); ощупывание проводится от IV—V шейного позвонка до крестца включительно;
ш пальпация остистых отростков по Турнеру — мягкий край локтевой стороны ладони прикладывается к спине вдоль остистых отростков под углом 45°, движение ладони вдоль позвоночника легко выявляет выступающие отростки пораженных позвонков; при ощупывании обращается внимание на расстояния между соседними остистыми отростками.
Рис. 175. Пальпация позвоночника в вертикальном положении пациента.
При нормальном строении позвоночника остистые отростки располагаются строго по вертикальной линии (можно ориентироваться По гиперемии кожи над вершинами отростков). В разных отделах Позвоночника высота остистых отростков разная, наибольшая она В грудном отделе. Надо обращать внимание на уровень рядом лежащих отростков. В норме между соседними Отростками нет значительных перепадов, за Исключением уровня VII шейного И II ПОЯСНИЧНОГО позвонков. Выбухание, западение, отклонение в сторону в норме не отмечается, при их появлении необходимы специальные исследования для определения Причины.
Отклонение нескольких ОСТИСТЫХ отростков в сторону указывает на искривление позвоночника (сколиоз), который нередко наблюдается и у практически здоровых людей.
Исследуя остистые отростки, важно обратить внимание на величину промежутков между ними. В норме в разных отделах она разная, но переход величины между соседними позвонками постепенный. Значительное увеличение или сужение межостистых про-
Рис. 176. Ощупывание остистых отростков позвоночника.
Рука врача плотно укладывается на позвоночник так, чтобы указательный палец располагался на вершинах отростков. Скользящим движением от IV—V шейного позвонка до крестца включительно можно выявить малейшие смещения остистых отростков вперед (спондилолистез), назад (рет- ролистез, чаще в шейном отделе), в стороны, а также их расщепление.
межутков между соседними отростками, появление болезненности при пальпации — признаки неблагополучия (растяжение или разрыв межостистой связки, смещение позвонка, перелом остистою отростка).
Далее остистые отростки необходимо пропальпировать, используя давление (компрессию) большим или средним пальцем, а затем проперкутировать средним пальцем или неврологическим молоточком. Этими способами выявляется болезненность.
Исследование проводится сверху вниз ог позвонка к позвонку С особой тщательностью исследуются те места, где выявлены отклонения при осмотре или имеется болезненность.
Перкуссия по остистым отросткам проводится одним из трех вариантов.
1. Правая кисть врача укладывается вдоль позвоночника іак. чтобы II и IV пальцы ложились по сторонам осі истою отрос і ка. а средний палец касался вершины отростка Удары но остистом> отростку наносятся этим же средним пальцем, а II и IV пальцы, умеренно погруженные в мышцы, хорошо воспринимают рефлекторное напряжение мышц, возникающее при наличии боли.
Рис. 177. Выявление локальной болезненности надавливанием на остистые отростки.
Для большего усилия используется большой палец правой руки, последовательно исследуются все остистые отростки и особенно — в зоне болезненности, видимой деформации позвоночника и смешения остистых отростков. В этих местах компрессия пальцем начинается с незначительного усилия, она не должна быть сильной, с появлением боли прекращается.
2. Левая кисть врача укладывается вдоль позвоночника так, чтобы II и III пальцы ложились по бокам исследуемого остистого отростка с легкой компрессией на мышцы для восприятия рефлекторного мышечного напряжения при ударах по отростку. Удары наносятся средним пальцем правой кисти, как при обычной перкуссии, или неврологическим молоточком.
3. Перкуссия остистых отростков проводится по принципу обычной непосредственной перкуссии III пальцем правой кисти или неврологическим молоточком
У здорового человека давление и перкуссия остистых отростков безболезненные, рефлекторного напряжения прилегающих к отростку мышц не наблюдается. Локальная боль при этих исследованиях свидетельствует о патологии («неустойчивый» позвонок, протрузия межпозвонкового диска, перелом, воспаление или опухоль позвонка, перелом остистого отростка).
Дугоотростчатые и реберно-позвонковые суставы ощупыванию не доступны. Их исследование носит ориентировочный характер и проводится с помощью глубокой пальпации с надавливанием большим пальцем по паравертебральным линиям — на 1,5—2 см в сторону от линии остистых отростков в грудном отделе и 2—3 см — в поясничном отделе
Пальпация мышц спины проводится в условиях их максимального расслабления, то есть, в положении лежа.
Кисть врача располагается пальцами вверх в паравертебральной области слева или справа от остистых отростков на расстоянии 3—5 см. Лучше начать исследование с шейного отдела. Пальцы погружаются в мышцы и
Рис. 178. Выявление болезненности перкуссией по остистым отросткам.
Рис. 179. Пальпация области суставных отростков позвоночника Большие пальцы врача сильно погружаются в ткани рядом с остистыми отростками (1,5-2 см от остистых отростков в грудном отделе и 2-5 см - в поясничном отделе). Болезненность возникает при воспалительном поражении суставов, поврежденных связках, патолоіии диска, переломах поперечных отростков, патологии мышц спины.
последовательно перемещаются по направлению к поясничному отделу. Рабочая поверхность - конечные фаланги II, III, IV пальцев, обладающие наибольшей чувствительностью Пальпацию мышц можно проводить одновременно двумя руками, расположенными справа и слева от позвоночника. Можно пальпацию проводить так. как показано на рис. 180. Диагностическая ценность метода очень высока, но пальпация требует большого навыка.
У здорового человека ощупывание мышц із паравертебральных областях безболезненное, тонус мышц умеренный, одинаковый на всем протяжении и с обеих сторон, однако он зависит от физической тренированности и способности человека расслабиться.
Напряжение мышц спины, распространенное или локальное, указывает на зону и уровень патологии, что может быть обусловлено заинтересованностью мышц, суставов, позвонков, дисков, связок, нервных корешков.
Рис. 180. Пальпация параспинальных мышц.
Один или два пальца осторожно погружаются в мышцу на расстоянии 3—5 см от остистых отростков на всем протяжении позвоночника с каждой стороны. Этим выявляется напряжение мышц (особенно длинных мышц спины), сопровождающее почти все заболевания позвоночника, и болезненность
Правила пальпации позвоночника
Продолжая обследование больного, пальпируют все доступные ткани при максимальном расслаблении мышц. При этом больной укладывается поперек стола, причем весь корпус до тазобедренных суставов помещается на столе, руки вытянуты вдоль туловища, голова повернута в сторону и лежит на столе, ноги согнуты под углом 90° в тазобедренном и коленном суставах и свободно свисают вниз.
Оценивают тургор и трофику тканей, эластичность, крепитацию, болезненность, выраженность и стойкость местного дермографизма в местах пальпации, выявляют наличие триггерных зон, отеков, температуру кожи.
Функциональную блокаду в позвоночнике определяют с помощью так называемой складки Киблера: складка кожи захватывается двумя руками врача в области тораколюмбального перехода, отступя от линии остистых отростков 4—5 см и производится «скольжение» кончиками больших пальцев по паравертебральным линиям в краниальном направлении, в это время кожа собирается в складку указательными пальцами. Там, где имеется блокада, тургор кожи повышен и складка выскальзывает из рук врача. Этим приемом выявляют и чувствительные расстройства в виде гипералгических зон Захарьина — Геда. В местах блокады больные ощущают боль, складка утолщается, дермографизм становится более выраженным.
Затем производят пальпацию остистых отростков позвоночника большим и указательным пальцами правой руки. На шейном уровне их пальпируют в позе больного стоя или сидя с разогнутой шеей, на нижележащих уровнях — в любой позе, но лучше лежа. Если остистые отростки пальпируются на грудном уровне в положении сидя, то необходима поза максимального сгибания. Обращают внимание на расстояние между отростками, их болезненность и подвижность при пальпации, на одинаковую высоту расположения, на отклонение с расхождением и выстоянием, на образование углублений и неровностей между двумя отростками в виде свободных промежутков, на наличие болезненности склеротономных точек и зон с напряжением мышц, что позволяет выявить блокированный или гиперподвижный сегмент.
В норме остистые отростки расположены черепицеобразно, за исключением Т1 и Т2, Т9—Т12 позвонков, которые приближаются к горизонтальному положению. При пальпации остистого отростка С7 больного просят нагнуться назад и, если отросток не исчезает, то это С7, а если исчезает, то это С6. Важно помнить, что позвонок С7 в норме является малоподвижным по отношению к другим позвонкам цервикоторокального перехода.
Болезненность латеральной части остистого отростка свидетельствует о повышении натяжения на этой стороне, особенно если ротация в противоположную сторону ограничена. Чаще болезненны остистые отростки Л4, Л5, З1 или сразу два. Механизм болезненности обусловлен передачей давления на дегенерированный диск и избыточной подвижностью (нестабильностью) позвоночного сегмента.
В норме при глубоком вдохе остистые отростки несколько отдаляются друг от друга, грудная клетка расширяется, а при выдохе они приближаются, грудная клетка спадается. При наличии болей и блокады в грудном сегменте позвоночника больной дышит поверхностно и динамика дыхательной экскурсии отсутствует.
Для пальпации межостистых связок больной принимает кифотическую позу, остистые отростки расходятся и при пальпации снизу вверх по их направлению давление передается на связку, при этом появляются многочисленные периостальные болевые точки на ребрах, лопатках и грудине.
Пальпация суставных отростков на шейном уровне проводится сзади сбоку при наклоне головы чуть назад и в сторону пальпируемых суставов, по линии от точки позвоночной артерии вниз (соответствует суставу С1—С2). Точка пересечения этой линии с горизонтальной на уровне угла нижней челюсти соответствует суставу С2—С3.
Поперечные отростки и передние отделы тел позвонков, начиная со 2-го шейного позвонка необходимо пальпировать сбоку — спереди.
Капсулы межпозвоночных суставов в грудном отделе позвоночника пальпируются тотчас латеральнее отститых отростков, капсулы суставов головок ребер — на 2—2,5 см латеральнее остистых отростков, а бугорков ребер с поперечными отростками — латеральнее на 5—6 см в положении больного на животе или сидя.
На поясничном уровне интервертебральные суставы находятся на расстоянии 2,5 см кнаружи от одноименных межостистых промежутков; передние же края тел пальпируют через переднюю брюшную стенку.
Пальпацию интервертебральных суставов, а так же поперечных отростков лучше осуществлять методом специальной пальпации и пружинящего давления. Больной располагается в положении лежа на животе. Руки врача вытянуты, указательный и средний пальцы одной руки находятся паравертебрально на уровне межостистого промежутка одного сегмента (прием «вилка»). Основанием ладони (гипотенором) другой выпрямленной руки, находящейся на пальцах первой, делают пружинящие движения на концевые фаланги. Последовательно обследуют весь позвоночник от тороколюмбального перехода снизу вверх. Если есть блок, то уменьшается пружинящее сопротивление.
Выявление паравертебральной болезненности является косвенным признаком межпозвонковой протрузии, а отсутствие ее свидетельствует об узости междужкового пространства, что наблюдают при выраженном поясничном лордозе и гомолатеральном сколиозе.
При пальпации ребер и межреберных промежутков выявляют болезненность, выстояние или западение ребра.
Крестцово-копчиковое сочленение и копчик исследуют в положении больного на животе. Врач, производя на копчик давление пальцами, определяет его болезненность и подвижность в саггитальной плоскости, а при давлении сбоку от ягодичной щели во фронтальной плоскости, а также болезненность расположенной в глубине мышцы, поднимающей анус. Копчик ощупывают указательным пальцем и в коленно-локтевом положении или на левом боку, при этом большой палец расположен над копчиком. Определяют положение копчика, его деформацию и отклонение в сторону. Пальпируют также крестцово-копчиковое сочленение, мышцы тазового дна: поднимающую анус, выше — копчиковую, еще выше — грушевидную мышцы.
Остистые отростки позвоночника. Пальпация и перкуссия остистых отростков позвонков
Остистые отростки позвоночника. Пальпация и перкуссия остистых отростков позвонков
Уровень стояния и положение остистых отростков проверяется двумя способами:
• рука врача плоско укладывается на позвоночник так, чтобы указательный палец правой руки располагался на вершинах отростков; при вертикальном положении исследуемого пальцы должны быть направлены вверх, при горизонтальном положении — они могут быть направлены вниз; ощупывание проводится от IV—V шейного позвонка до крестца включительно;
• пальпация остистых отростков по Турнеру — мягкий край локтевой стороны ладони прикладывается к спине вдоль остистых отростков под углом 45°, движение ладони вдоль позвоночника легко выявляет выступающие отростки пораженных позвонков; при ощупывании обращается внимание на расстояния между соседними остистыми отростками.
При нормальном строении позвоночника остистые отростки располагаются строго по вертикальной линии (можно ориентироваться по гиперемии кожи над вершинами отростков). В разных отделах Позвоночника высота остистых отростков разная, наибольшая она в грудном отделе. Надо обращать внимание на уровень рядом лежащих отростков. В норме между соседними Отростками нет значительных перепадов, за Исключением уровня VII шейного и II поясничного позвонков. Выбухание, западение, отклонение в сторону в норме не отмечается, при их появлении необходимы специальные исследования для определения Причины. Отклонение нескольких остистых отростков в сторону указывает на искривление позвоночника (сколиоз), который нередко наблюдается и у практически здоровых людей.
Исследуя остистые отростки, важно обратить внимание на величину промежутков между ними. В норме в разных отделах она разная, но переход величины между соседними позвонками постепенный. Значительное увеличение или сужение межостистых промежутков между соседними отростками, появление болезненности при пальпации — признаки неблагополучия (растяжение или разрыв межостистой связки, смещение позвонка, перелом остистою отростка).
Далее остистые отростки необходимо пропальпировать, используя давление (компрессию) большим или средним пальцем, а затем проперкутировать средним пальцем или неврологическим молоточком. Этими способами выявляется болезненность.
Исследование проводится сверху вниз от позвонка к позвонку с особой тщательностью исследуются те места, где выявлены отклонения при осмотре или имеется болезненность.
При компрессии большим пальцем для большего усилия он устанавливается вертикально, однако вначале давление должно быть умеренным, далее оно возрастает, но только до появления болезненности. Можно подобную компрессию выполнить средним пальцем.
Перкуссия по остистым отросткам проводится одним из трех вариантов.
1. Правая кисть врача укладывается вдоль позвоночника так, чтобы II и IV пальцы ложились по сторонам остистого отростка. а средний палец касался вершины отростка Удары но остистому отростку наносятся этим же средним пальцем, а II и IV пальцы, умеренно погруженные в мышцы, хорошо воспринимают рефлекторное напряжение мышц, возникающее при наличии боли.
2. Левая кисть врача укладывается вдоль позвоночника так, чтобы II и III пальцы ложились по бокам исследуемого остистого отростка с легкой компрессией на мышцы для восприятия рефлекторного мышечного напряжения при ударах по отростку. Удары наносятся средним пальцем правой кисти, как при обычной перкуссии, или неврологическим молоточком.
3. Перкуссия остистых отростков проводится по принципу обычной непосредственной перкуссии III пальцем правой кисти или неврологическим молоточком. Этот прием менее Информативен, так как отсутствуют сведения о реакции прилегающих мышц.
У здорового человека давление и перкуссия остистых отростков безболезненные, рефлекторного напряжения прилегающих к отростку мышц не наблюдается. Локальная боль при этих исследованиях свидетельствует о патологии («неустойчивый» позвонок, протрузия межпозвонкового диска, перелом, воспаление или опухоль позвонка, перелом остистого отростка).
- Вернуться в оглавление раздела "Пульмонология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Остистые отростки позвоночника
Ключевую роль в поддержании вертикального положения тела в пространстве играет спинной хребет. Кроме этого, он защищает спинной мозг, а к разным выступам и буграм позвоночника крепятся мышцы и связки. Лордозы и кифозы (естественные изгибы в шейном, спинном, поясничном отделе) дают возможность легко прыгать, бегать, ходить или выполнять другую деятельность, связанную с нагрузкой на позвоночный столб. Они гасят возникающие колебания, и сохраняют мозг от сотрясения. Нарушения в работе позвоночного столба отражаются на работе всех систем организма человека.
На позвонках располагаются остистые отростки позвоночника, которые также отвечают за полноценную работу локомоторной системы. Как они выглядят и какие патологии с ними связаны? Разберемся в статье.
Строение позвонка
Спинной хребет условно разделяют на пять частей. Их называют отделами. Они состоят из позвонков (костей, образующих позвоночник). Позвонок — отдельный фрагмент позвоночника. Количество позвонков, образующих позвоночник, составляет от 32 до 34 штук – это зависит от количества в копчиковой части.
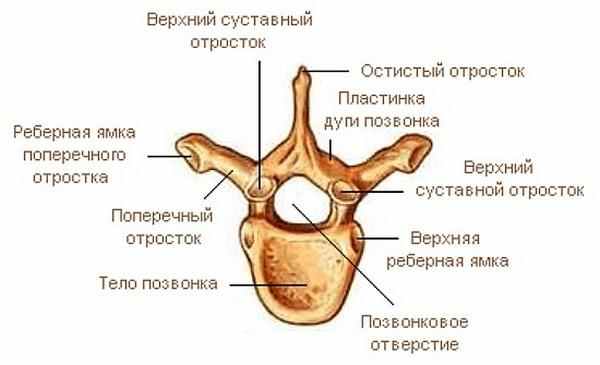
Условно позвонок разделяют на тело из пористой костной ткани, дугу, 7 выростов, называемых отростками. Дуга, соединяясь с телом, создает отверстие, где находится спинной мозг. Отростки бывают поперечными, суставными и остистыми. Поперечные прикрепляются к дуге, суставные образуют суставы, которые обеспечивают возможность наклоняться, разгибаться.
Непарные, направленные назад по отношению к позвоночнику, именуют остистыми. Отростки позвонка соединяются связками – межпоперечными и межостистыми. На остистых и поперечных отростках находятся точки прикрепления мышц спины и шеи. Остистые отростки в грудном отделе расположены под острым углом к позвоночнику, в поясничном под углом 90 градусов.
Остистые отростки позвоночника – непарные, направленные назад по отношению к позвоночнику.
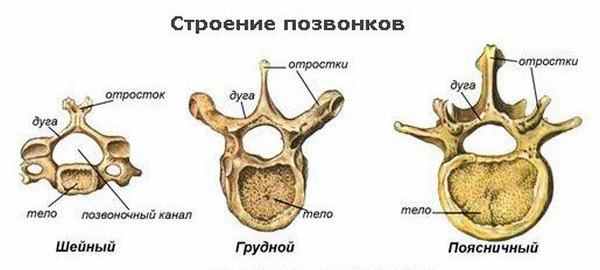
В разных отделах позвоночного столба форма и размер позвонков отличается. Это обусловлено функциями, которые выполняет тот или иной отдел хребта, и нагрузкой на позвонки. Составляющие части – отростки, дуга и тело – остаются без изменений. Сам позвоночник — последовательная цепь позвонков и дисков, именуемых межпозвонковыми. Позвонок имеет форму цилиндра, сплюснутого с верхней и нижней стороны.
Межпозвонковые диски состоят их хрящевой ткани и выполняют функцию амортизатора между позвонками.
Из всех отделов спинного стержня самым чувствительным, по причине механической непрочности, является шейный, а мощным — поясничный, который удерживает основную массу тела. Наиболее заметный и легкий для пальпации позвонок — это седьмой шейный (С7). Достаточно легко наклонить голову вперед, и отросток позвонка сразу визуализируется. От него начинают отсчет позвонков или вверх к атланту (первому шейному (С1)), или по направлении к крестцу. По остистым отросткам можно диагностировать искривление позвоночника (сколиоз).
Видео — Стоит ли бояться выпирания остистого отростка седьмого шейного позвонка?
Причина переломов остистых отростков
Перелом остистого отростка возникает в двух вариантах:
- непосредственный перелом самого отростка;
- последствие серьезной травмы. Как часть повреждения.
Перелом остистого отростка позвонка может случиться в результате ДТП, падения или резкого закидывания головы
Перелом отростка позвонка бывает со смещением или без него. Сдвиг позвонка усложняет работу спинного мозга и организма в целом. Причинами переломов бывают повреждение от сильного прямого удара или последствие неожиданного и быстрого закидывания головы назад. Также это является характерным повреждением для пострадавших в ДТП, спортсменов, шахтеров.
Симптоматика при переломе
Первое, с чем сталкивается пострадавший при переломе шейных отростков, — это сильная боль. Следующим ключевым симптомом будет резкое формирование в месте повреждения отека. При ощупывании травмированного места ощущается характерный хруст (крепитация), а фрагменты поврежденной кости можно почувствовать под пальцами. Вследствие отекания характерные складки на шее разглаживаются. Пальпацию необходимо производить очень осторожно. Возможно быстрое посинение травмированной зоны.
При таких повреждениях третьим ключевым симптомом будет малоподвижность или неподвижность шеи. Пострадавший не может пошевелить головой или повернуть ее. Голова встает в вынужденную, часто неестественную позицию. Попытки насильно сделать повороты могут существенно ухудшить состояние травмы и организма в целом, даже до летального исхода.

При наличии перелома остистого отростка в шее больной испытывает сильный дискомфорт, страдает от малоподвижности шеи
Гипертонус мышц шеи – четвертое свидетельство серьезности травмы. Голова фиксируется в определенном вынужденном положении без возможности изменить его. Напряжение мышц легко можно почувствовать. При пальпации ощущаются плотные валики в зонах рядом с травмой. Иногда с переломом совмещается вывих.
В части случаев клиническая картина дополняется расстройством зрения или слуха, онемением в верхних или нижних конечностях. Такие симптомы свидетельствуют о повреждении сосудов, питающих мозг, обломками кости или сдвигом позвонка.
Если же перелом случился в грудном или поясничном отделах, что происходит крайне редко, то пациент также испытывает сильную боль в месте повреждения, скованность, страдает от нарушения работы конечностей.
Диагностика
Перелом можно определить по внешним признакам:
- смещение отростка от центральной оси тела;
- изменение межпозвонкового интервала;
- малоподвижность и неподвижность пораженной зоны позвоночника;
- гипертонус мышц в месте возможного перелома;
- отекание и гематома.
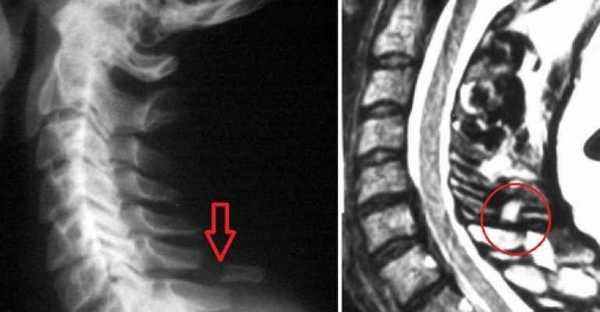
Для определения места перелома делают рентген в боковой проекции. Переломы в грудном отделе редко диагностируют таким методом – в таких случаях делают томограмму грудного отдела позвоночника.
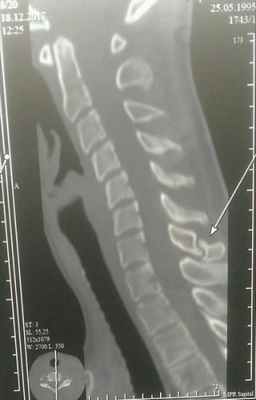
Наиболее распространенными являются переломы позвонков С6-С7 (шестого и седьмого шейных). Самые характерные — отрывные. Проявляется тугоподвижность, отек и боль, которая усиливается при движении в месте травмы.
Пальпаторное исследование позвоночника
Спинной хребет пальпируют в положении стоя, с наклоном тела вперед. И лежа на животе, когда тело полностью расслаблено, для более глубокого исследования. Для большего расслабления мышц при анализе шейного и поясничного отдела позвоночника подкладывают подушку. Благодаря этому промежутки между позвонками можно более качественно и глубоко пропальпировать.
Объектом анализа при исследовании позвонков позвоночника является:
- положение позвонков, их высота по отношению друг к другу;
- межпозвонковый интервал;
- состояние мышц, обрамляющих позвонок, на одном уровне;
- состояние связок между отростками;
- межреберные промежутки;
- места, где выходят межпозвонковые нервы.
Обратите внимание! Для пальпации пространства между позвонками указательным или средним пальцем совершают достаточно глубокие движения. Если обследование для пациента болезненное, то связки или межпозвоночный диск повреждены. В таком случае исследование повторяют в положении лежа, но под живот для более глубокой проверки кладут подушку.
Проверить положение позвонков, их высоту можно с помощью указательного пальца или мягкой части ладони руки. В первой методике:
- определяют положение позвонков С4-С7 (четвертого-седьмого шейных);
- указательный палец полностью прикладывают к спине по направлению ко крестцу (если пациент лежит) на остистые отростки;
- плавным движением проводят руку от шейных позвонков до крестца по линии позвоночника. Или если пациент стоит – от крестца к шее.
Под пальцем будет ощущаться отклонение вперед, назад, в сторону. При второй методике схема действий та же самая. Но в качестве инструмента диагностики используют мягкую часть ладони руки, с локтевой стороны, которую прикладывают под углом 45 градусов к остистым отросткам.
Если на вершине каждого позвонка поставить точку фломастером или зеленкой, а потом соединить все точки одной линией, то при здоровом позвоночнике линия будет прямой. Любое отклонение указывает на патологию. Например:
- сколиоз — смещение нескольких позвонков от центральной оси;
- спондилолистез;
- ретролистез.

Проверяя высоту позвонков по отношению друг к другу, нужно знать, что резкие перепады высоты свидетельствуют об отклонении от нормы. Исключение – 7-й шейный и 2-й поясничный. После них под пальцами чувствуется более резкий переход, чем обычно. Любое западание, выпирание, отклонение от центральной оси указывает на необходимость более подробной проверки. Высота грудных позвонков наибольшая, поясничных – значительно меньше.
Расстояние между соседними позвонками – тоже объект внимательной проверки. Если между остистыми отростками наблюдается существенное увеличение или сокращение пространства, нужна дополнительная диагностика. В здоровой спине переход между позвонками плавный.
Дальнейшая проверка позвоночника предусматривает пальпацию позвонков с компрессией и перкуссию. Цель этих манипуляций — определить болезненные или напряженные места. С особым вниманием проверяют места, ранее отмеченные болевым синдромом, со смещением отростков, визуально заметным сколиозом. Внимательно осматривают и пальпируют те участки позвоночника, где есть покраснение кожи без видимых причин. Пальпацию совершают в направлении крестца. Используют большой или средний палец ведущей руки. Начинают с малого давления, которое усиливают. Но только до болевых ощущений. Места травм или повреждений начинают прощупывать очень осторожно.
Перкуссия остистых отростков — это простукивание каждого отростка пальцем или молоточком для определения болезненных и патологичных зон. Для диагностики используют пальцы рук или неврологический молоточек. Существует три основных методики перкуссии позвонков.
Таблица. Методы перкуссии.
| Способ | Описание |
|---|---|
| 1 способ | Ведущую руку кладут на позвоночник так, чтобы указательный, средний и безымянный палец оказались на спине в таком положении: средний на вершине отростка, а другие по бокам. Простукивание совершается средним пальцем, а два других пальца воспринимают реакцию на перкуссию близлежащих тканей. |
| 2 способ | Указательный и средний палец не ведущей руки (для правши — левой, для левши — правой) устанавливают на зону рядом с позвонком. Так, чтобы отросток оказался между пальцев. Перкутируют средним пальцем ведущей руки или молоточком. Пальцами ощущают реакцию на удары. |
| 3 способ | Обычное простукивание средним пальцем или молоточком. Наименее информативный метод. Нет информации о реакции тканей в прилегающей к повреждению зоне. |
Обратите внимание! Отсутствие боли и напряжения — реакция нормального здорового человека. Болезненность, возникающий периодически или постоянный гипертонус или другие симптомы указывают на необходимость дальнейшей диагностики. Причинами могут быть протрузии межпозвонковых дисков, перелом или опухоль позвонка и отростка, смещение и пр.
Экстренная помощь
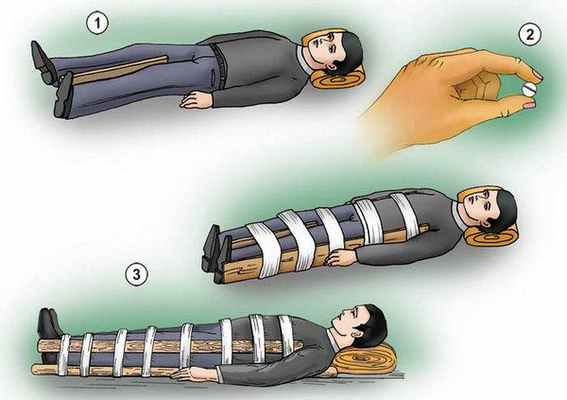
Чтобы предоставить помощь и обезопасить от возможного ухудшения пострадавшего от перелома остистого отростка необходимо:
- уложить его на ровную, твердую плоскость, удобную для перевозки;
- обездвижить поврежденный отдел наложением жгута из марли, ткани или ваты;
- дождаться прибытия кареты скорой помощи, при этом контролируя, чтобы больной как можно меньше пытался двигаться.
Этапы лечения
При диагнозе «перелом остистого отростка» первым делом снимают болевой синдром. Используют новокаин 1-2%, или лидокаин 1%. Дальнейшие действия направлены на обездвиживание травмированного места. Состояние покоя положительно влияет на саму травму и окружающие ткани. Отек постепенно становится меньше, восстанавливаются поврежденные при переломе сосуды, мышечный тонус спадает. Для фиксации в шейном отделе используют воротник Шанца, корсет, повязку из марли и ваты. При повреждении позвонка поясничного или грудного отдела хребта фиксация совершается бандажом, корсетом.
Корсеты подбирают исходя из характера полученной травмы. Они бывают жесткие, полужесткие, мягкие. Отличие между ними состоит в разных типах используемой ткани, наличии вспомогательных элементов конструкции, уровня фиксации.
Первые две недели после травматизации назначается постельный режим и покой. При необходимости повторно убрать болевой синдром можно новокаином или лидокаином, а также ибупрофеном, диклофенаком или другими противовоспалительными препаратами. В среднем срок вынужденной инвалидности длится 30-50 дней – это зависит от ресурсов организма.
Лечение перелома остистого отростка начинается с устранения сильного болевого синдрома при помощи медикаментов
Протекание болезни и последующее восстановление может развиваться по нескольким сценариям.
- Успешное сращивание позвонка. Без отрицательных последствий.
- Консолидации (срастания перелома) не происходит. Отросток остается в мягких тканях тела, но он не доставляет дискомфорта. С течением времени грани костного обломка стают гладкими, и он ничем не тревожит своего обладателя. В таких случаях рекомендуется оставить все как есть.
- Срастания не происходит. Обломок кости в теле доставляет дискомфорт, боль. При наклонах, поворотах тела или шеи болевые ощущения усиливаются. При таком развитии событий в начале назначают курс препаратов НПВП, ношение анестезирующего пластыря и проведение физиотерапевтических процедур, направленных на устранение болевых ощущений. Если попытки безрезультатны и боль не прекращается, проводится операция для удаления костного обломка.
Для успешного восстановления после перелома больному необходимо пройти курс массажа, заниматься лечебной физкультурой. Также назначают электрофорез с анестетиками, УВЧ, магнитотерапию.
Операция по удалению обломка
Для проведения хирургического вмешательства по удалению осколка кости больному делают местную анестезию. Общий наркоз для таких ситуаций не предусмотрен. Обезболивание дает возможность человеку хорошо перенести операцию, после которой настает существенное облегчение. Травмы подобного рода (переломы остистых отростков) поддаются лечению, обычно не вызывая у пациента серьезных осложнений. Когда причина устранена, нервные окончания и мягкие ткани организма оперативно восстанавливаются. Наступает полное излечение. Но в то же время самолечение, запоздалое обращение к врачу могут сопровождаться тяжелыми последствиями, вплоть до смерти.
Для удаления обломка остистого отростка обычно проводят ламинэктомию, хотя обычно такой вид операции необходим для увеличения спинномозгового канала.
Восстановление после перелома
Как выше уже было сказано, для скорейшего выздоровления больному необходимо воспользоваться услугами массажиста, заниматься лечебной физкультурой, пройти физиотерапевтические процедуры (УВЧ, электрофорез с новокаином и пр.).

Важно! Эффективно способствовать восстановлению пациента будет плавание. Занятия на воде помогают расслабить мышцы, снять эмоциональную нагрузку, к тому же, они положительно влияют на весь организм в целом. Цель всех указанных процедур состоит в том, чтобы в максимально короткие сроки восстановить полноценное функционирование позвоночника.
Главное в процессе реабилитации – не усердствовать чрез меру, не нагружать организм непосильными нагрузками. Полное выздоровление можно констатировать, когда у пациента нет болевых ощущений и движениям вернулась былая изящность.
Подводим итоги
У каждого позвонка есть по одному остистому отростку, который расположен как бы позади основной линии позвоночника. При неудачном падении, вследствие ДТП или травм остистые отростки могут «отломиться». В таком случае пострадавшему требуется срочная госпитализация и лечение, которое может продлиться долгое время. В лучшем случае произойдет сращение, и пациент вновь сможет жить полноценной жизнью. Однако если позвонок не сросся, врачам приходится проводить хирургическое вмешательство.
Анатомия и физиология позвоночника
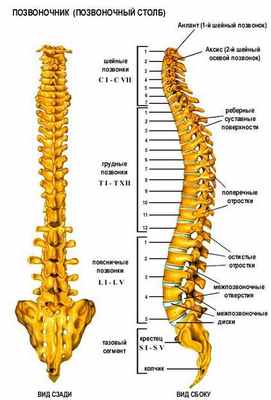
Позвоночник человека - это очень непростой механизм, правильная работа которого влияет на функционирование всех остальных механизмов организма.
Позвоночник (от лат. «columna vertebralis», синоним - позвоночный столб) состоит из 32 - 33 позвонков (7 шейных, 12 грудных, 5 поясничных, 5 крестцовых, соединенных в крестец, и 3 - 4 копчиковых), между которыми расположены 23 межпозвоночных диска.
Связочно-мышечный аппарат, межпозвоночные диски, суставы соединяют позвонки между собой. Они позволяют удерживать его в вертикальном положении и обеспечивают необходимую свободу движения. При ходьбе, беге и прыжках эластичные свойства межпозвоночных дисков, значительно смягчают толчки и сотрясения, передаваемые на позвоночник, спинной и головной мозг.
Физиологические изгибы тела создают позвоночнику дополнительную упругость и помогают смягчать нагрузку на позвоночный столб.
Позвоночник является главной опорной структурой нашего тела. Без позвоночника человек не мог бы ходить и даже стоять. Другой важной функцией позвоночника является защита спинного мозга. Большая частота заболеваний позвоночника у современного человека обусловлена, главным образом, его «прямохождением», а также высоким уровнем травматизма.
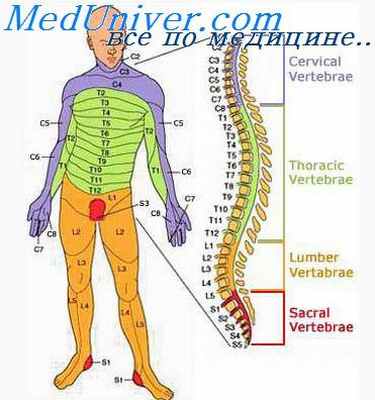
Отделы позвоночника: В позвоночнике различают шейный, грудной, поясничный отделы, крестец и копчик. В процессе роста и развития позвоночника формируется шейный и поясничный лордозы, грудной и крестцово – копчиковый кифозы, превращающие позвоночник в «пружинящую систему», противостоящую вертикальным нагрузкам. В медицинской терминологии, для краткости, для обозначения шейных позвонков используется латинская буква «С» - С1 - С7, для обозначения грудных позвонков – «Th» - Th1 - Th12, поясничные позвонки обозначаются буквой «L» - L1 - L5.
Шейный отдел. Это самый верхний отдел позвоночного столба. Он отличается особой подвижностью, что обеспечивает такое разнообразие и свободу движения головы. Два верхних шейных позвонка с красивыми названиями атлант и аксис, имеют анатомическое строение, отличное от строения всех остальных позвонков. Благодаря наличию этих позвонков, человек может совершать повороты и наклоны головы.
Грудной отдел. К этому отделу прикрепляются 12 пар рёбер. Грудной отдел позвоночника участвует в формировании задней стенки грудной клетки, которая является вместилищем жизненно важных органов. В связи с этим грудной отдел позвоночника малоподвижен.
Позвонок состоит из тела, дуги, двух ножек, остистого, двух поперечных и четырёх суставных отростков. Между дугой, телом и ножками позвонков находятся позвонковые отверстия, из которых формируется позвоночный канал.
Между телами двух смежных позвонков располагается межпозвонковый диск, состоящий из фиброзного кольца и пульпозного ядра и выполняющий 3 функции: амортизация, удержание смежных позвонков, обеспечение подвижности тел позвонков. Вокруг ядра располагается многослойное фиброзное кольцо, которое удерживает ядро в центре и препятствует сдвиганию позвонков в сторону относительно друг друга.
Фиброзное кольцо имеет множество слоев и волокон, перекрещивающихся в трех плоскостях. В нормальном состоянии фиброзное кольцо образовано очень прочными волокнами. Однако в результате дегенеративного заболевания дисков (остеохондроза) происходит замещение волокон фиброзного кольца на рубцовую ткань. Волокна рубцовой ткани не обладают такой прочностью и эластичностью как волокна фиброзного кольца. Это ведет к ослаблению межпозвоночного диска и при повышении внутридискового давления может приводить к разрыву фиброзного кольца.
Значительное повышение давления внутри межпозвоночных дисков может привести к разрыву фиброзного кольца и выходу части пульпозного ядра за пределы диска. Так формируется грыжа диска, которая может приводить к сдавлаванию нервных структур, что вызывает, в свою очередь появление болевого синдрома и неврологических нарушений.
Связочный аппарат представлен передней и задней продольными, над – и межостистыми связками, жёлтыми, межпоперечными связками и капсулой межпозвонковых суставов. Два позвонка с межпозвоночным диском и связочным аппаратом представляют позвоночный сегмент.
При разрушении межпозвоночных дисков и суставов связки стремятся компенсировать повышенную патологическую подвижность позвонков (нестабильность), в результате чего происходит гипертрофия связок.Этот процесс ведет к уменьшению просвета позвоночного канала, в этом случае даже маленькие грыжи или костные наросты (остеофиты) могут сдавливать спинной мозг и корешки.
Такое состояние получило название стеноза позвоночного канала. Для расширения позвоночного канала производится операция декомпрессии нервных структур.
В позвоночном канале расположен спинной мозг и корешки «конского хвоста». Спинной мозг начинается от головного мозга и заканчивается на уровне промежутка между первым и вторым поясничными позвонками коническим заострением. Далее от спинного мозга в канале проходят спинномозговые нервные корешки, которые формируют так называемый «конский хвост».
Спинной мозг окружён твёрдой, паутинной и мягкой оболочками и фиксирован в позвоночном канале корешками и клетчаткой. Твердая мозговая оболочка формирует герметичный соединительнотканный мешок (дуральный мешок), в котором расположены спинной мозг и несколько сантиметров нервных корешков.Спинной мозг в дуральном мешке омывает спинномозговая жидкость (ликвор).
От спинного мозга отходит 31 пара нервных корешков. Из позвоночного канала нервные корешки выходят через межпозвоночные (фораминарные) отверстия, которые образуются ножками и суставными отростками соседних позвонков.
У человека, так же как и у других позвоночных, сохраняется сегментарная иннервация тела. Это значит, что каждый сегмент спинного мозга иннервирует определенную область организма.
Например, сегменты шейного отдела спинного мозга иннервируют шею и руки, грудного отдела - грудь и живот, поясничного и крестцового - ноги, промежность и органы малого таза (мочевой пузырь, прямую кишку).
По периферическим нервам нервные импульсы поступают от спинного мозга ко всем органам нашего тела для регуляции их функции. Информация от органов и тканей поступает в центральную нервную систему по чувствительным нервным волокнам.
Большинство нервов нашего организма имеют в своем составе чувствительные, двигательные и вегетативные волокна.
Спинной мозг имеет два утолщения: шейное и поясничное. Поэтому межпозвоночные грыжи шейного отдела позвоночника более опасны, чем поясничного.
Врач, определяя в какой области тела, появились расстройства чувствительности или двигательной функции, может предположить, на каком уровне произошло повреждение спинного мозга.
©2010-2013 Федеральный центр травматологии, ортопедии и эндопротезирования
Читайте также:
