Смешенные опухоли носа. Менингиома носа.
Добавил пользователь Morpheus Обновлено: 27.01.2026
Причины возникновения внутричерепных менингиом
Несмотря на то, что причины возникновения внутричерепных менингиом пока не определены окончательно, были выявлены факторы риска, способные повлиять на их развитие. Менингиомы чаще обнаруживаются у пациентов, ранее прошедших радиотерапию в области черепа, в частности нефракционированную и нестереотаксическую, использовавшиеся ранее. Современная радиотерапия позволяет воздействовать на раковые клетки более точным образом, подавая радиацию в определенные точки и сохраняя здоровые ткани. Многочисленные исследования, проводившиеся в США, доказали, что применение рентгеновского излучения в зубоврачебной области повышает риск развития менингиом. Генетические факторы также могут повлиять на появление внутричерепных менингиом: было выявлено, что у пациентов, страдающих нейрофиброматозом II типа (NF2) выit риск развития менингиом, в частности злокачественных и множественных.
Симптомы внутричерепных менингиом
Как было указано ранее, внутричерепные менингиомы являются медленно растущими опухолями. Это означает, что в большинстве случаев они не дают симптомов вплоть до достижения крупных размеров. По этой причине обнаружение менингиом часто происходит при проведении компьютерной томографии или МРТ по другим показаниям. Симптомы внутричерепных менингиом связаны со сдавливанием нервных структур, поэтому они могут различаться в зависимости от расположения опухоли и типа нервной ткани. В общем, среди симптомов менингиом могут встречаться: Головная боль Дизориентация Тошнота и рвота Мышечная слабость Проблемы со зрением, такие как диплопия или ухудшение зрения Проблемы с речью Тошнота Рвота Судороги Изменения в поведении, такие как апатия, агрессия или депрессия Неврологические проблемы Потеря слуха или звон в ушах Головокружение
Диагностика внутричерепных менингиом
Диагностировать внутричерепную менингиому особенно сложно по ряду причин. В первую очередь потому, что, будучи медленно растущей опухолью, она не проявляет симптомов. Кроме того, при наличии симптомов они могут ассоциироваться у пациента с нормальным процессом старения, а врач может отнести их к другим заболеваниям. По этим причинам диагностирование внутричерепных менингиом может произойти и через нескольких лет. При подозрении на менингиому необходимо прежде всего провести тщательное неврологическое обследование. Далее необходимо провести обследование с использованием техники визуализации, такой как: КТ (компьютерная томография) МРТ (магнитно-резонансная томография) или ЯМРТ (ядерная магнитно-резонансная томография) Ангиография сосудов головного мозга МРС (магнитно-резонансная спектроскопия) На данный момент единственным способом точной постановки диагноза является биопсия, позволяющая специалисту определить природу опухоли и классифицировать её.
Лечение внутричерепных менингиом
При возможности, особенно в случае доброкачественных менингиом, наименее рискованным видом лечения является нейрохирургия. Опухоль удаляется хирургическим путем посредством краниотомии: целью является как удаление основной массы опухоли, так и всех частей, прилегающих к тонким структурам, таким как сосуды и нервы. В большинстве случаев менингиомы появляются в особо критических зонах и обладают высокой степенью васкуляризации, делая невозможным применение хирургического вмешательства по отдельности. В случаях невозможности проведения полного удаления менингиомы и неоперабельности высокую эффективность показала адронная терапия с применением протонов или ионов углерода. Этот вид лечения позволяет достичь оптимального контроля над заболеванием на длительный период, минимизируя побочные эффекты. Кроме того, адронная терапия показала высокую эффективность при лечении детских менингиом: этот вид радиотерапии позволяет поражать только область опухоли, сохраняя окружающие здоровые ткани, обладающие высокой чувствительностью к радиации у детей.
Рак носоглотки лечение
Мы не первый раз обратились в медлогист для лечения онкологии в Израиле. 2 года назад нам посоветовали обратиться сюда, мы вместе прошли все этапы лечения рака легких. Сейчас каждый 6 месяцев проходим обследование в израильской клинике. Спасибо за постоянную помощь и ответственное отношение, каждый раз поездки проходят гладко и комфортно. Мы чувствуем их искреннее участие в нашей непростой ситуации и искреннюю поддержку.
Все прошло хорошо, хоть и было страшно. В начале очень волновались будет ли кто русскоязычный или нет, но пришла сотрудник компании и помогла нам, провела везде и сопровождала. Доктор проконсультировал, записал на операцию. Остались довольны!
Дистанционная консультация была о том, что делать далее, поскольку диагноз оказался очевидным. Жена получила именно то, что хотела от консультации - понимание, что делать дальше. Так же очень благодарны Артуру, региональному координатору, который все быстро и понятно организовал.
Что такое рак носоглотки и где его лечить
Рак носоглотки – злокачественная опухоль, поражающая область, находящуюся между ртом и носом, а также околоносовые пазухи. Чаще всего она поражает ткани эпителия, но также может затрагивать лимфатическую ткань. Данная патология в Украине, России и Израиле довольно редкая. Намного чаще онкология встречается в Азии (в частности, Китае) и Африке, где традиционно в пищу и напитки добавляют огромное количество пикантных пряностей и приправ, наносящие травмы слизистой оболочке.
Точных причин начала перерождения эпителия в злокачественные клетки рака ученые не выявили. Израильские доктора утверждают, что факторами, повышающими вероятность возникновения злокачественных опухолей носа, кожи возле него и околоносовых пазух являются:
Чаще всего рак носоглотки 2 и 3 стадии, а также образования в гайморовой пазухе 4 стадии встречаются у людей, заразившихся вирусом Эпштейна-Барр. В целом же, подобное заболевание более часто (в 10 раз) встречается среди мужчин, в частности детей, а также старше 50 лет.
Каких видов бывают новообразования
Врачи из Израиля, занимающиеся лечением рака носоглотки, подразделяют его на следующие разновидности, исходя из типа пораженной ткани:
карциномы, образующиеся из эпителия;
саркомы или опухоли, возникающие в мягких тканях;
костные и хрящевые образования;
опухоли лимфатических тканей.
Иногда образуются смешанные опухоли, из двух и более типов клеток. Также подразделяют злокачественные опухоли в носу в зависимости от того, где именно они находятся на носоглотке: на передней, боковой и задних стенках, гайморовой пазухе и т.д.
Какие стадии развития заболевания выделяют?
Болезнь коварна тем, что может поразить все окружающие ткани, даже проникнув в черепные кости. По ходу развития рак носовой пазухи проходит 4 стадии:
1 стадия — мутация клеток и их распространение по ткани носоглотки;
2 стадия — поражение неба, нос, миндалин, дальнейшее распространение на лимфоузлы;
3 стадия — поражение носовых костей, развитие онкологии гайморовых пазух, распространение метастаз на лимфоузлы шеи;
4 стадия — поражение черепных нервов, верхней челюсти, внутренних тканей в районе глаз. В конце этого этапа метастазы достигают печени, а также легких.
Симптомы или как это все проявляется
В начале онкологии носоглотки никаких проявлений этого нет. Затем симптомы похожи на воспаление, поэтому рак кожи и опухоль тканей носа, требующий обязательного лечения, зачастую путают с обычным, просто длительным ОРЗ.
заложенность носа без насморка, затем появление соплей;
появление болей в ушах, а также горле;
звон, а также шум в ушах, ухудшение слуха;
сильная мигрень и чувство дискомфорта в районе шеи;
першение в горле, затрудненная речь.
По мере достижения опухоли онкологии носоглотки размеров куриного яйца, его тактильно можно прощупать на шее или гайморовых пазухах. Последние стадии характеризуются кровью в слюне и из носа, затрудненной речью и резким неприятным запахом изо рта.
Эффективное лечение рака
Поскольку опухоли при раке носа сильно различаются по составу клеток и месту поражения, лечение носоглотки нужно проводить только в специализированных клиниках, например в Израиле. Ввиду этих же факторов лечение для каждого пациента нужно подбирать строго индивидуально.
Поэтому стоит не обращаться в первую попавшуюся клинику, а доверить анализы и диагноз специалистам BK Medical Logistic, которые сотрудничают с лучшими израильскими клиниками.
Рак носоглотки лечение узнать необходимую консультацию лечения заболевания в Израиле. Обратившись в нашу компанию, составьте полный график по лечению, врачей Израиля, и стоимость, по Вашему диагнозу. Рак носоглотки лечение и бесплатная консультация докторов по похожим заболеваниям только у Нас.
Рак носоглотки , цена
| Название процедуры | Цены (USD)* |
| Консультация специалиста | Бесплатно |
| Онлайн консультация онколога | от 200 |
| Консультация онколога | от 500 |
| ПЭТ-КТ | от 1000 |
| Рак носоглотки лечение | от 2500 |
*Для того чтоб узнать полную цену лечения в Израиле, оставьте заявку и наши специалисты уточнят все детали.
Менингиома: причины, диагностика и лечение
Менингиома — доброкачественная опухоль головного мозга и позвоночника, развивается из паутинной оболочки, окружающей нервные структуры. Составляет четвертую часть всех первичных новообразований мозга. Достаточно редко встречаются ее злокачественные формы — по разным данным 10-15% от всех выявленных случаев.
менингиома
Менингиома — доброкачественная опухоль головного мозга и позвоночника, развивается из паутинной оболочки, окружающей нервные структуры. Составляет четвертую часть всех первичных новообразований мозга. Достаточно редко встречаются ее злокачественные формы — по разным данным 10-15% от всех выявленных случаев.
Чаще всего менингиома является единичной опухолью, значительно реже диагностируют множественные опухоли, растущие из разных очагов и располагающиеся в разных зонах спинного или головного мозга.
Факторы риска
Точные причины развития опухоли неизвестны. Существуют факторы риска, которые могут привести к заболеванию:
- Возраст старше 40 лет. Чаще всего опухоль в головном или спинном мозге появляется в возрасте от 40 до 70 лет.
- Женский пол. Риск развития заболевания у женщин в 3 раза выше, что связано с влиянием на рост менингиомы женских половых гормонов. Однако у мужчин чаще встречаются злокачественные варианты опухоли.
- Ионизирующее излучение в высоких дозах, которое способствует возникновению различных внутричерепных опухолей. По последним исследованиям рост может спровоцировать и низкодозовое облучение.
- Генетические заболевания. Например, нейрофиброматоз 2 типа.
- Черепно-мозговые травмы или травмы позвоночника.
Симптомы менингиомы
Менингиома головного мозга и позвоночника, как и большинство доброкачественных опухолей, отличается медленным ростом и иногда протекает без выраженных симптомов. Бывает так, что опухоль становится случайной находкой во время МРТ или КТ головы.
Несмотря на доброкачественность, образование нарушает работу головного мозга.
Ее проявления разделяют на общемозговые, вызванные повышением внутричерепного давления, а также местные, возникающие при давлении опухоли на различные анатомические структуры головного или спинного мозга.
Среди общемозговых симптомов часто встречаются следующие:
- Головная боль, которая постепенно становится сильнее, обостряется ночью.
- Нарушение зрения, в частности двоение и потеря его остроты.
- Тошнота и рвота.
- Нарушение памяти, изменение психики.
- Эпилептические припадки.
- Слабость в руках или ногах, чаще с одной стороны.
- Головокружения, нарушения координации.
Основные признаки при различных локализациях опухоли:
- Односторонняя или двусторонняя слепота — при поражении бугорка турецкого седла.
- Нарушение обоняния и нарушения психики — при риноольфакторной форме.
- Слабость в ногах и нарушение мочеиспускания — симптом парасагитальной опухоли парацентральных локализаций.
- Глазодвигательные нарушения и двоение в глазах — при поражении крыла основной кости.
- Один глаз выпирает наружу (экзофтальм) — при новообразовании орбиты глаза.
- Нарушения речи и слуха — при локализации в височной доле.
- Слабость в руках и ногах — при опухоли в области большого затылочного отверстия.
Из-за многообразия симптомов часто возникают затруднения с постановкой диагноза. У пожилых пациентов проявления опухоли иногда связывают с возрастными изменениями мозга.
Классификация менингиом
В подавляющем большинстве случаев менингиома представляет собой доброкачественную опухоль, однако, возможны и злокачественные варианты.
Согласно действующей классификации ВОЗ, существует три типа менингиом:
- Grade-1 — 1-я степень злокачественности, составляет 94,5 % от всех случаев. Это доброкачественные, медленно растущие образования, не поражающие окружающие ткани. Характеризуются благоприятным прогнозом и низкой частотой рецидивов.
- Grade-2 — 2-я степень злокачественности, 4,7 % случаев. Характеризуются более агрессивным и быстрым ростом, высокой частотой рецидивирования и менее благоприятным прогнозом.
- Grade-3 — 3-я степень злокачественности, 1% случаев. Злокачественные новообразования с неблагоприятным прогнозом, высокой частотой рецидивирования, быстро растущие и вовлекающие окружающие ткани мозга в процесс.
Методика лечения опухолей головного и спинного мозга, а также прогноз выживаемости зависят от степени злокачественности, расположения и размера.
Диагностика менингиомы
Диагноз ставится по данным КТ, МРТ или ПЭТ/КТ. МРТ с контрастом считается наиболее информативным методом для обнаружения доброкачественных менингиом позвоночника и головного мозга. Оно позволяет увидеть взаимоотношение опухоли с окружающими тканями и оценить состояние сосудов. КТ выявляет до 90% опухолей, показывает изменения костей и кальцинаты в новообразовании.
ПЭТ/КТ применяют для обнаружения злокачественных форм, обследование помогает оценить скорость обмена веществ в опухоли, а значит определить вероятность ее злокачественного перерождения.
Нужна дополнительная информация по ПЭТ КТ диагностике? Получите бесплатную консультацию наших специалистов
Лечение менингиомы
Существует несколько методов лечения заболевания:
- хирургическое удаление менингиомы — оперативное лечение позволяет удалить опухоль, но может быть травматичным для пациента. Исход операции зависит от близости новообразования к жизненно важным структурам головного мозга. При доброкачественных формах, как правило, удается добиться полного излечения.
- классическая лучевая терапия — малоэффективна для лечения опухоли. При ее использовании могут повреждаться соседние участки головного мозга и спинной мозг при новообразованиях позвоночника. Иногда используется совместно с хирургическим удалением, чтобы разрушить очаги в неоперабельных зонах или снизить риск рецидива.
- лучевая терапия на установке Кибер-Нож — современный и малотравматичный метод лечения образований размером до 3.5-4 см. На опухоль воздействуют направленным потоком ионизирующего излучения. Окружающие ткани при этом практически не повреждаются.
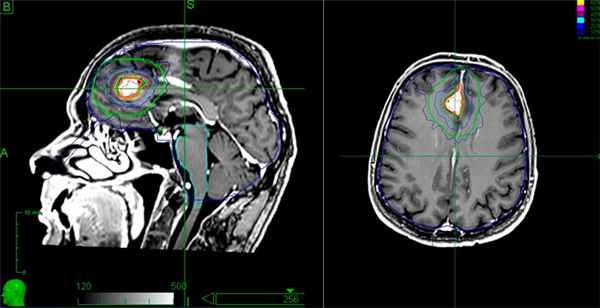
Лечение менингиомы. Этапы подготовки мишени для облучения на системе "Кибер-нож”
Кибер-Нож позволяет удалить опухоль без боли и повреждения важных структур мозга. Процедура проводится в амбулаторных условиях без госпитализации пациента, после терапии пациент сразу может ехать домой. В ПЭТ-центре план лечения составляется врачами радиологом и онкологом, что позволяет выбрать наиболее эффективную тактику для конкретного пациента.
Лечение на Кибер-Ноже в Уфе доступно не только для жителей региона, но и для иногородних и иностранных пациентов — для них разработаны специальные программы.
Остались вопросы по лечению на Кибер-ноже? Вы можете получить бесплатную консультацию наших специалистов.
Последствия и прогноз
В случае, когда у пациента была выявлена доброкачественная менингиома без прорастания в окружающие ткани, ее удаление часто означает полное выздоровление. Выживаемость пациентов в течение 5 лет составляет около 70-90%.
Однако даже доброкачественные образования могут рецидивировать в 3% случаях. Атипичные — рецидивируют в 38% случаях, злокачественные — в 78%. Тяжесть последствий зависит от размеров, расположения и злокачественности опухолевого очага.
Менингиомы
Менингиома - одна из самых распространенных опухолей головного и спинного мозга. Они составляют примерно 20 % всех новообразований, возникающих в голове и 10% – в позвоночнике. Большинство менингиом считаются доброкачественными из-за их медленного роста и низкого потенциала к распространению.
Заболеваемость менингиомами головного мозга составляет примерно 3 случая на 100 тысяч человек. С возрастом риск растет: наибольшее количество диагностированных менингиом приходится на людей в возрасте от 40 до 70 лет.
Что такое менингиома?
Вопреки распространённому убеждению, менингиома не являются опухолью твердой мозговой оболочки. Она образуется из арахноидального эндотелия – клеток паутинной оболочки мозга. Новообразование представляет собой округлый, реже - плоский или подковообразный узел, ограниченный от прилежащих тканей плотной капсулой. Нередко срастается с твердой мозговой оболочкой. По величине опухоли различны: от нескольких миллиметров до 15 сантиметров и более в диаметре. Большие менингиомы сдавливают головной или спинной мозг, существенно ухудшая качество жизни пациента. Обычно новообразования этого типа единичны. Но у 5-15% пациентов обнаруживаются множественные менингиомы.
Виды менингиом
В соответствии с гистологической картиной ВОЗ рекомендует следующую классификацию менингиом:
- 1-я степень злокачественности. К этой группе относятся доброкачественные, медленно растущие новообразования, не проникающие в окружающие ткани. Характеризуются благоприятным прогнозом и низкой частотой рецидивирования. Составляют по разным оценкам от 75% до 95% случаев данного заболевания.
Доброкачественные менингиомы, в свою очередь, делятся на девять подтипов в зависимости от клеточного состава: менинготелиальная, фиброзная, переходная (смешанная), псаммоматозная, ангиоматозная, микрокистозная, секреторная, светлоклеточная, хордоидная, с имфоплазмоцитарными клетками и метапластическая.
Около 15 % рецидивирующих менингиом переходят в более высокую степень. Опухоли 2-й и 3-й степени рецидивируют чаще, чем первой.
Причины и группы риска
На сегодня выявлены следующие факторы, повышающие риск развития менингиом:
- Наследственность. Ученые выявили дефект в 22 хромосоме, ответственный за развитие опухоли. Он встречается у носителей гена нейрофиброматоза (НФ2), с чем и связывают повышенный риск развития менингиомы у пациентов с этим наследственным заболеванием. Дефектный ген является причиной развития менингиом примерно в половине случаев.
- Возраст. Менингиомы обнаруживаются у 3% обследуемых пациентов старше 60 лет. Тогда как у детей данный вид заболевания диагностируется крайне редко.
- Женский пол. Выявлена связь между гормональным фоном женщин и появлением менингиом: опухоли могут начать расти во время беременности, лечения рака молочной железы.
- Неблагоприятное внешнее воздействие на мозг: черепно-мозговая травма, радиоактивное облучение, в том числе – в процессе лечения, отравляющие вещества.
Симптомы
Небольшие менингиомы могут никак себя не проявлять и заболевание будет протекать бессимптомно. Но даже при наличии симптомов диагностировать менингиому только по жалобам больного невозможно - вследствие неспецифичности ее проявлений. Наиболее часто встречаются головная боль, длящаяся от нескольких недель до нескольких месяцев, слабость или паралич, выпадение полей зрения и проблемы с речью.
Конкретные симптомы зависят от локализации опухоли. Рассмотрим несколько примеров:
Менингиомы фронтальной доли. Локализация - конвекситально (на поверхности головного, мозга вдали от срединной линии).
Наиболее часто встречающиеся симптомы – эпилептические приступы, головные боли, слабости в конечностях, проблемы с речью, ограничение полей зрения.
Менингиомы фронтальной доли. Локализация – на фальксе (опухоль, возникающая на мозговой оболочке между двумя полусферами мозга).
Наиболее часто встречающиеся симптомы – эпилептические приступы, слабость в нижних конечностях, головная боль, психоэмоциональные расстройства, снижение умственных способностей, повышенная апатия, уплощение аффекта, неустойчивость, тремор.
Локализация – клиновидный гребень
Наиболее часто встречающиеся симптомы – выпячивание глаз, снижение остроты зрения, паралич движения глаз, эпилептические приступы, проблемы с памятью, психоэмоциональные расстройства, головная боль.
Мозжечок. Локализация – задняя черепная ямка (область, где находится мозжечок)
Наиболее часто встречающиеся симптомы – неустойчивость и раскоординация движений, гидроцефалия (повышение давления внутри головного мозга), проблемы с голосом и с глотанием.
Мост головного мозга. Слуховой канал. Мозжечок.
Локализация – мостомозжечковый угол (сбоку от ствола головного мозга)
Наиболее часто встречающиеся симптомы – потеря слуха, слабость лицевых мышц, головокружение, неустойчивость и раскоординация движений, гидроцефалия (повышение давления внутри головного мозга), проблемы с голосом и глотанием.
Передняя доля. Гипофиз. Нос.
Локализация – ольфакторная ямка и турецкое седло (образование в кости черепа, где расположен гипофиз). Наиболее часто встречающиеся симптомы – потеря обоняния (аносмия), небольшие психоэмоциональные расстройства, некоторые проблемы с памятью, состояние эйфории, снижение концентрации внимания, недержание мочи, проблемы со зрением.
Диагностика
Менингиомы диагностируются преимущественно методами лучевой визуализации.
Магнитно-резонансная томография (МРТ) эффективно обнаруживает менингиомы практически любой локации. При проведении исследования в первую очередь оценивается строение вещества головного мозга, наличие патологических образований, участков с нарушенным кровоснабжением, сосудистых образований, изменений оболочек мозга воспалительного и травматического характера.
При необходимости провести дифференциальный диагноз выявленных изменений, для уточнения размеров опухолевого процесса и степени вовлечения окружающих органов и структур врач может назначить МРТ с контрастным усилением. Для менингиом характерен (хотя и не специфичен) так называемый «дуральный хвост» - участок прилежащей к новообразованию твердой мозговой оболочки, накапливающий контрастное вещество, поэтому врачи при подозрении на менингиому чаще всего назначают данный вид МР-исследования.
Компьютерная томография (КТ) позволяет выяснить, задеты ли кости черепа, имеется ли кальцификация опухоли или внутренние кровотечения, что не всегда очевидно при МР-исследовании. По показаниям врача для получения более полной картины компьютерная томография головного мозга может проводиться с болюсным контрастированием - внутривенным введением рентгеноконтрастного вещества при помощи специального автоматического шприца.
Лечение менингиомы
Выбор метода лечения менингиомы зависит от множества факторов, включающих размер и локализацию опухоли, симптомы, интенсивность роста, возраст пациента. В целом существуют три основных варианта действий: наблюдение, удаление хирургическим путем и облучение.
Наблюдение. Менингиомы часто растут медленно, увеличиваясь в размерах только на 1-2 мм в год. Потому в следующих случаях будет целесообразным ограничится ежегодным проведением контрольного МРТ:
- - опухоль небольшая, симптомы выражены слабо, влияние на качество жизни отсутствует;
- - пожилым пациентам с очень медленно прогрессирующими симптомами. Приступы, вызванные этим заболеванием, могут купироваться медикаментозно.
Хирургическое вмешательство. Микрохирургическое удаление менингиомы является традиционным методом лечения, особенно при расположении опухоли на поверхности мозга вне функционально важных зон. Цель хирургической операции - по возможности удалить полностью опухоль, чтобы избежать рецидивов, но при этом сохранить и/или улучшить неврологическую функцию.
Полная резекция новообразования не всегда возможна. Например, если опухоль растет на основании черепа или вросла в венозные синусы, тотальное удаление опасно развитием тяжелых осложнений. Тогда принимается решение о частичной резекции и удаления части опухолевой ткани, чтобы снизить давление на мозг.
Примерно 20% полностью удаленных менингиом рецидивируют в течение 10 лет после операции. В случаях частично удаленных менингиом рецидивирование происходит почти в 100% случаев. Поэтому даже после хирургической операции требуется проведение радиохирургического лечения.
Лучевая терапия. Радиохирургические операции на Гамма-ноже используются для лечения менингиом уже больше 50 лет. Радиохирургическое лечение показано всем пациентам с первичными менингиомами любых локализаций, а также остаточными опухолями после микрохирургического удаления или лучевой терапии, размеры которых не превышают 3 см в наибольшем диаметре. Метод особенно подходит для удаления новообразований, расположенных в глубине мозга и потому недоступных для скальпеля хирурга. Радиохирургия также является хорошим выходом для пациентов, которым по причине возраста или состояния здоровья сложно перенести хирургическую операцию.
Оптимальным способом лечения менингиом основания черепа в настоящее время считается сочетание микрохирургии и радиохирургии. При таком комплексном подходе часть опухоли, удаление которой связано с риском тяжелых осложнений (например, вросшей в кавернозный синус), подвергается воздействию Гамма-ножа.
Целью «хирургии без скальпеля» является остановка роста менингиомы за счет уничтожения опухолевой ДНК и тромбоза питающих сосудов. Отдаленные результаты лечения показывают прекращение роста в 92 – 98% случаев.
К преимуществам лечения на Гамма-ноже относятся:
- точность воздействия на опухоль (до 0,5 мм) без облучения окружающего мозга;
- госпитализация не требуется, лечение проводится за один день;
- отсутствуют разрезы кожи, нет риска инфицирования и кровотечения, а также – осложнений, связанных с проведением общей анестезии;
- не требуется длительный восстановительный период: большинство пациентов возвращаются к своему обычному образу жизни на следующий день после операции.
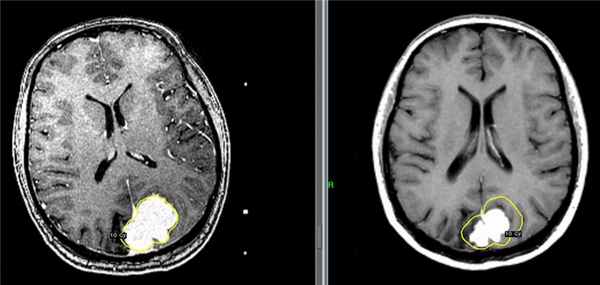
Слева – МРТ пациентки К., 47 лет. Обратилась в Клинику радиохирургии МИБС с диагнозом: рецидив после хирургического удаления парасагиттальной менингиомы верхней трети ВСС и фалькса. Размер опухоли 31 мм х 46 мм х 34 мм, объем 19 см3. Проведен сеанс стереотаксической радиохирургии. Доза по краю опухоли 10 Гр (показана желтым цветом).
Справа – контрольное МРТ пациентки К. через 6 месяцев после радиохирургического лечения на Гамма-ноже в Клинике радиохирургии МИБС. Отмечается выраженное уменьшение опухоли. Размер опухоли 19 мм х 31 мм х 24 мм, объем 7,2 см3. Уменьшение объема на 11,8 см3 (на 62%). Для наглядности желтым цветом приведена доза по краю опухоли на день лечения.
| Наименование услуги | Стоимость, РУБ. |
|---|---|
| Консультации | |
| Консультация нейрохирурга первичная | 2 500 |
| Консультация нейрохирурга повторная (в течение 60 календарных дней после первичной консультации) | 2 100 |
| Консультация нейрохирурга, зав. отделением, к.м.н. Иванова П.И. первичная | 4 000 |
| Консультация нейрохирурга, зав. отделением, к.м.н. Иванова П.И. повторная (в течение 60 календарных дней после первичной консультации) | 3 000 |
| Консультация нейрохирурга, зав. отделением/к.м.н. первичная | 3 100 |
| Консультация нейрохирурга, зав. отделением/к.м.н. повторная (в течение 60 календарных дней после первичной консультации) | 2 600 |
| Консультация нейрохирурга краткая в процессе лечения | 700 |
| Консультация радиотерапевта, зав. отделением/к.м.н. первичная | 3 100 |
| Консультация радиотерапевта повторная (в течение 60 календарных дней после предыдущей консультации) | 2 100 |
| Консультация нейрохирурга по медицинской документации (включает оценку медицинской документации, предоставленной лично, либо третьим лицом, без осмотра пациента, предварительное определение возможности и методов лечения пациента) | 2 500 |
| Консультация по медицинской документации врача-нейрохирурга, зав.отделением/к.м.н.(включает оценку медицинской документации, предоставленной лично, либо третьим лицом, без осмотра пациента, предварительное определение возможности и методов лечения пациента) | 3 600 |
| Врачебный консилиум | 6 000 |
| Установка меток (до 4-х штук) | 50 000 |
| Консультация радиотерапевта, зав. отделением, к.м.н. Воробьева Н.А.. первичная | 4 000 |
| Консультация радиотерапевта, зав. отделением, к.м.н. Воробьева Н.А. повторная (в течение 60 календарных дней после первичной консультации) | 3 000 |
| Радиохирургическое лечение на системе LEKSELL Gamma Knife Perfexion | |
| Радиохирургическая операция на установке LEKSELL Gamma Knife Perfexion (с учетом стоимости подготовки к лечению) | 200 000 |
| Повторная радиохирургическая операция на установке LEKSELL Gamma Knife Perfexion (с учетом стоимости подготовки к лечению) | 100 000 |
| Радиохирургическая операция пациентам с артериовенозными мальформациями на установке LEKSELL Gamma Knife Perfection, включая ангиографию (с учетом стоимости подготовки к лечению) | 255 000 |
| Повторная радиохирургическая операция пациентам с артериовенозными мальформациями на установке LEKSELL Gamma Knife Perfection (с учетом стоимости подготовки к лечению) | 160 000 |
| Комбинированное радиохирургическое лечение внутричерепных новообразований на установках LEKSELL Gamma Knife Perfexion, Truebeam - независимо от количества фракций (с учетом стоимости подготовки к лечению) | 350 000 |
| Лечение на аппарате Гамма-нож в режиме фракционирования (с учетом стоимости подготовки к лечению) | 260 000 |
| Церебральная ангиография для пациентов с артериовенозной мальформацией | 55 000 |
| Радиохирургическая операция на установке LEKSELL Gamma Knife Perfexion в режиме гипофракционирования (с учетом стоимости подготовки к лечению) | 285 000 |

Иванов Павел Игоревич
Заведующий отделением нейрорадиологии.
Нейрохирург высшей категории, кандидат медицинских наук.
Действительный член Всемирного Общества пользователей Гамма-Ножа (LGKS).
Действительный член Европейского Общества функциональной и стереотаксической нейрохирургии (ESSFN).
Действительный член Образовательного комитета Международного Общества Стереотаксической Радиохирургии (ISRS) .
Доцент кафедры нейрохирургии Военно-Медицинской Академии им. С.М. Кирова.
Заботимся о вашем здоровье
Папилломы. Различают папилломы преддверия и полости носа. Первые серого цвета, плотные, ворсинчастой поверхности, малых размеров, не малигнизируется. Считают, что влекут возникновения папиллом вирусы из семейства папиломовирусов 6, 11 и 16-го типов. Папилломы полости носа поражают преимущественно слизистую оболочку. Они довольно часто рецидивируют после хирургического удаления. При передней риноскопии или эндоскопии папилломы серо-белого цвета, мягкой консистенции, единичные или множественные, при прикосновении кровоточат, напоминают цветную капусту. Лечение папиллом полости носа преимущественно хирургическое или криодеструкция. Хирургически удален материал должен направляться для гистологического исследования в связи с возможностью злокачественного перерождения (переходноклеточный рак). Другой проблемой в лечении этих больных является частое рецидирования папиллом. Для его предупреждения рекомендуется назначение препаратов интерферона – отечественного лаферона или зарубежного интрона А. Методика лечения лафероном заключается в ингаляционном назначении в начале терапия (1млн лаферона разводят в 20 мл 0,9% раствора NaCl). Ингаляции продолжаются первые 10 дней, затем лаферон назначают в/м 1 раз в сутки, в дозе 1млн ЕД, 20 дней. Некоторые клиники для мониторинга наличия вируса в сыворотке крови определяют титры антител к нему. При повышении показателей выше 1:200 в крови больных назначают антивирусные препараты (зоверакс или другие). Вирусы папилломы инфицируют также шейку матки, что влечет, при менее патогенных типах, возникновение кондилом.
Инвертированная папиллома. Называется в связи со способностью к инвагинации плоско го эпителия в виде широкой ленты в соединительную тканьЭти опухоли имеют деструктивный рост, рецидивируют и малигнизируются. Они известны также под названием цилиндроклеточные папилломы.
Аденома – доброкачественная опухоль из железистого эпителия слизистой оболочки полости носа. Преимущественно поражает нижние части полости носа на широком основании с гладкой поверхностью. Характеризуется медленным ростом. Опухоль рожевосерого цвета, размером не более 2 см, сопровождается быстрым ростом, прорастанием в смежные ткани, изменением гистологической структуры. Лечение ее хирургическое. Удаленный материал должен исследоваться гистологически.
Неэпителиальные опухоли
Гемангиома – опухоль, развивающаяся из кровеносных сосудов, близкий по своим характером к порокам развития. С другими опухолями ее объединяет быстрый рост, при котором гемангиома разрушает окружающие ткани, наносит косметический, а иногда и функциональный дефект. В 1863 г. Вихров опубликовал макро-микроскопическую классификацию гемангиом, разделяя их на капиллярные, кавернозные и рацемозные (ветвистые). В дальнейшем этот принцип вошел для многих классификаций.
Сегодня применяют эту классификацию, в которой внесены дополнительные данные роста опухоли, ее распространения, особенностей кровоснабжения и взаимосвязь с крупными кровеносными сосудами.
Истинные гемангиомы: 1) капиллярные (простые): экзофитные (венозного и артериального типа); 2) кавернозные: слизисто-подслизистые; диффузные (распространяющиеся в глубину); 3) ветвистых (ангиодисплазии); 4) смешанные (ангиофибромы, гемлимфангиомы, ветвистых с кавернозними, ветвистых с гломусангиомами Барре-Масона и др.).
Диагностика опухолей в носу
- Обычный внешний осмотр больного. Пальпация опухоли.
- Передняя и задняя риноскопия.
- Осмотр носовой полости, параназальных синусов с помощью эндоскопа. Диафаноскопия.
- Комплексное рентгенологическое исследование.
- КТ и МРТ.
- Цитологическое исследование выделений, полученных при пункции, промываний пазух, а также выделений из носа.
- Гистологическое исследование кусочков новообразования.
Лечение опухолей носа
- Хирургическое удаление опухоли (если она значительных размеров с предварительной эмболизацией сосудов, питающих опухоль).
- Криодеструкция опухоли.
- Склерозная терапия.
- Лучевая терапия в сочетании с хирургическим удалением (при малигнизации опухоли).
Кровоточащие полипы хрящевого отдела носовой перегородки красного цвета, округлой формы с гладкой поверхностью. Для них характерны частые кровотечения. Лечение - хирургическое.
Фибромы, миомы, липомы редко встречаются в полости и параназальных синусах. Может встречаться ангиофиброма, фибромиома, остеофиброма, аденофиброма, нейрофиброма, гистиоцитома. Лечение этих опухолей хирургическое.
Остеомы. Наиболее часто встречаются среди доброкачественных опухолей параназальных синусов, у лиц 20-40 лет. По данным некоторых авторов, остеомы локализуются в области костных швов у 50% пациентов. Гистологически различают три формы остеом: компактную (слоновая кость), спонгиозную и компактно-спонгиозную. Остеомы имеют исключительно медленный рост и преимущественно бессимптомное течение. Они часто обнаруживаются случайно при рентгенологическом исследовании или КТ. При больших опухолях или локализации в основной пазухе может наблюдаться головная боль, при остеомах лобной пазухи может наблюдаться экзофтальм, диплопия, нарушение зрения.
Лечение остеом исключительно хирургическое. Чем раньше оно будет проведено, тем лучший успех будет достигнут. Обязательное гистологическое исследование удаленной опухоли. Иногда, при компактных остеомах основной пазухи, когда есть опасность серьезных осложнений (повреждение кавернозного синуса, внутренней сонной артерии) хирургическое вмешательство должно проводиться совместно с нейрохирургами.
Хондромы. Развиваются из остатков примордиального хрящевого скелета и могут быть отнесены к аномалиям развития. Опухоли отличаются медленным экспансивным ростом с проникновением в орбиту или полость черепа. Часто рецидивируют и, кроме того, могут злокачественно перерождаться. В полости носа могут встречаться остеохондроми. Нейрогенные опухоли
Параганглиомы (гломусные опухоли, хемодектом) – растут из небольших клеточных групп слизистой оболочки полости носа. В полости носа встречаются редко. Опухоль имеет инфильтративный рост, часто рецидивирует, злокачественно перерождается. В таких случаях часто прорастает в череп и мозг.
Опухолеподобные поражения
Опухолевидные заболевания описываются в соответствующих разделах справочника но особого внимания заслуживает фиброзная дисплазия.
Фиброзная дисплазия. Относится к опухолеподобных поражений носа и параназальных синусов и представляет собой порок формирования остеогенной мезенхимы. Характеризуется замещением кости фиброзной тканью. Некоторые авторы считают болезнь аномалией развития неизвестного генеза. Диагностика заболевания рентгенологическая но главным образом гистологическое подтверждение - основной мотив для выбора лечения. Это поражения известное также как фиброзная остеодистрофия, фиброзный остит. Преимущественно перерождаются кости верхней челюсти, основной и лобной костей. Лечение хирургическое. Проводится удаление пораженных участков костей. Возможны рецидивы. Иногда такие больные лечатся в стоматологических стационарах. в.
Злокачественные опухоли носа и параназальных синусов
Заболеваемость злокачественными опухолями стабильно повышается на 2,6-3,0% в год. Злокачественные опухоли носа и параназальных синусов занимают около 0,5% в статистике онкологической заболеваемости. В 2002 году на 100 тыс. население Украины заболеваемость на злокачественные опухоли этой локализации составляла 0,59, впервые выявлено 287 больных. Для сравнения в Беларуси в том же году она составляла – 0,7, выявлено 70 больных. В России обнаружен впервые 832 больных, заболеваемость составляла 0,6. В США ежегодно диагностируется 2000 больных раком полости носа и параназальных синусов.
Локализация опухолей в носу и параназальных синусах, которые представляют собой систему узких тонкостенных полостей, богатые на нервы, кровеносные и лимфатические сосуды, способствует росту и быстрому распространению на смежные образования, что значительно затрудняет лечение и приводит во многих случаях к смерти.
Среди факторов, которые являются причиной злокачественного роста в этой области, отмечают древесный пыль, продукты переработки нефти, профессии, связанные с воздействием сильнодействующих соединений – бензоли, кислоты, щелочи, никелевые руды, лаки и курения. Из факторов, которые способствуют росту этих опухолей, также отмечают хронические заболевания – ринит, полипозный гайморит, этмоидит, фронтит, вирусные агенты. Вирус Эпштейн-Бара считается этиологическим фактором злокачественных лимфом, папиломовирус 11, 16 типа, влечет возникновение переходноклеточного рака и папиллом в области эпителия носа.
В большинстве случаев болезнь поражает людей трудоспособного возраста. Ранние клинические проявления у лиц с опухолями этой локализации незначительные и поэтому болезнь чаще выявляются в III – IV стадиях, когда уже разрушаются стенки полостей и является проникновение в смежные анатомические участки.
Согласно данным большинства авторов, наиболее часто злокачественные опухоли локализуются в верхнечелюстной пазухе (75-80%), на втором месте – клетки решетчатого лабиринта и полость носа (10-15%), реже поражается клиновидная и лобная пазухи (1-2%).
При лечении лиц со злокачественными опухолями носа и параназальных синусов применяются хирургические, лучевые и химиотерапевтические методы, однако результаты остаются неудовлетворительными, тогда как количество больных этой патологией не уменьшается.
Следует отметить, что палитра морфологических форм злокачественных опухолей носа и параназальных синусов разнообразна.
Базальноклеточный рак возникает чаще на различных участках кожи носа. Также к базальноклеточных злокачественных новообразований принадлежит трихоэпителиома.
Меланома наблюдается у 2-3% злокачественных опухолей данной локализации. Чаще всего она находится в полости носа. Опухоль характеризуется полиморфизмом. Все же преобладают саркоматозной формы. К ранним симптомам относится кровотечение и затруднение дыхания. Меланома дает метастазы в 60% в шейные лимфоузлы.
Клиническая картина опухолей в носу
Клинические проявления злокачественных опухолей зависят от стадии заболевания, локализации, формы роста а также морфологического строения новообразования.
Симптомы:
- Боль. Резко проявляются при локализации в верхней челюсти по ходу n. trigeminus. При локализации опухоли или ее прорастании в участок крылонебной ямки появляется стреляющая боль в области глазного яблока или виска, что указывает на раздражение n.auriculo-temporalis. Боль как первый признак заболевания наблюдался у 17% больных.
- Нарушение носового дыхания. При локализации опухоли в носу подобные жалобы отмечено у 62,8% пациентов. Не жаловались на расстройство носового дыхания больные, у которых опухоль не распространилась за пределы параназальных синусов, или те, у которых опухоль росла в сторону щеки, височной кости, альвеолярного отростка, орбиты.
- Выделения из носа. Чаще они бывают односторонними слизисто-гнойными с примесью крови.
- Головная боль различного характера, нередко с различными парестезиями в области лица на стороне опухоли. Часто в таких случаях диагностируются невралгии. Если они не поддаются лечению, нужно всегда помнить о возможном развитии злокачественного заболевания.
- Боль в области зубов, деформация лица, носа, слезотечение, экзофтальм, деформация твердого и мягкого неба – эти симптомы могут в разной степени встречаться при злокачественных опухолях носа и параназальных синусов.
Злокачественные опухоли слизистой оболочки верхнечелюстной пазухи долгое время протекают без симптомов. Клинические проявления зависят от исходного пункта и размеров новообразования. Опухоли возникают на всех стенках пазухи, с верхнемедиальной части пазухи быстро вызывают кровотечение, отек век, слезотечение, экзофтальм, при росте вперед они прорастают переднюю стенку и тогда в участке щеки их можно определить пальпаторно. При росте книзу опухоль прорастает твердое небо, меняет его конфигурацию. Врастание новообразования с медиальной стенки в полость носа затрудняет дыхание и приводит к образованию полипов. Если опухоль растет преимущественно в направлении задней стенки с прорастанием в ямку, носовую часть глотки, то она вызывает боль.
Когда опухоль разрушает орбитальную стенку, процесс распространяется на клетчатку орбиты, что проявляется экзофтальмом, снижением остроты зрения и диплопией.Злокачественные опухоли решітчастого лабиринта. Изолированные поражения клеток лабиринта наблюдаются у 10% случаев.
При распространении опухоли в сторону орбиты разрушается тонкая стенка последней и наблюдается прорастание опухоли в орбиту.
Из клеток лабиринта новообразования, кроме того, могут распространяться в верхнечелюстную, клиновидную пазухи, переднюю и среднюю черепную ямку, носовую часть глотки.
Опухоли клиновидной (основной) пазухи. Первичный рак этой локализации встречается крайнее редко. Как правило, это опухоли, которые проникают из верхнечелюстной пазухи или решеток. Наиболее ранние симптомы – глазные чаще поражение выдводящого нерва, реже – снижение зрения. Больные обращаются за помощью к окулисту или невропатологу. Характерный орбитам-верховочный синдром (поражение сосудов и нервов, которые проходят через зрительное отверстие и верхнеоорбитальную щель), нарушение зрения, вплоть до слепоты, птоз, диплопия, боль в затылочно-висковой и затылочной областях.
Опухоли лобной пазухи встречаются редко и имеют симптоматику при пораженные, которое не выходит за пределы синуса, похожую на симптомы хронического фронтита. В последние годы КТ и МРТ позволяют дифференцировать это заболевание с мукоцеле, остеомиелитом и синуситом. Симптоматика зависит от направления роста опухоли. Прорастания вниз и медиально приводит к проникновению в орбиту, решетчатый лабиринт, появляется экзофтальм, прорастания кзади – поражается передняя черепная ямка, тогда возможен резкий головная боль, судороги, психические нарушения. Проникновение новообразования через переднюю стенку приводит к припухлости, изменения цвета кожи в лобной области головы.
Обзорное видео ЛОР-хирургии в центре "Медквадрат"в Москве, Куркино и Химках:
Читайте также:
