Острая интермиттирующая порфирия
Добавил пользователь Дмитрий К. Обновлено: 29.01.2026
Порфирии представляют собой большую группу заболеваний, состоящую из семи нозологических форм. Причинами их возникновения являются генетически обусловленные нарушения функции различных ферментов в цепи биосинтеза гема с повышением содержания промежуточных продуктов обмена порфиринов в крови и тканях. С симптомами порфирий могут столкнуться врачи любой специальности. Часто такие больные попадают в хирургические стационары с диагнозом «острый живот», однако при выполнении лапаротомии хирургической патологии не выявляется. Прогноз заболевания и вероятность развития тяжелых осложнений в большинстве случаев определяется временем постановки правильного диагноза и началом патогенетического лечения. Порфирии могут подразделяться на формы с поражением кожных покровов и острые провоцируемые формы. Факторы, определяющие развитие заболевания, наследуемы, но не до конца изучены: один дефектный аллель не всегда приводит к клиническим проявлениям заболевания, поскольку активности фермента, сниженной до ~50%, достаточно для поддержания нормальной скорости биосинтеза гема. К провоцирующим факторам, переводящим латентную порфирию в острую форму, относятся: голодание, бактериальные и вирусные инфекции, алкоголь, прием определенных лекарственных препаратов (аналгетики, барбитураты, сульфаниламидные препараты), изменение гормонального профиля у женщин, инсоляция.
К клиническим проявлениям порфирий относятся:
- Боль в животе с рвотой и запорами (~90%). При физикальном обследовании выявляется застой кишечного содержимого.
- Тахикардия до 160 ударов в минуту (30-80%).
- Артериальная гипертензия (40-80%).
- Периферическая полинейропатия (40-90%): боли в спине и конечностях, прогрессирующая мышечная слабость. Часто эти симптомы сопровождаются нарушениями кожной чувствительности. Возникающие парезы всегда симметричны и вовлекают как проксимальные, так и дистальные мышечные группы конечностей.
- Нарушение функций центральной нервной системы: энцефалопатия, эпилептиформные припадки, гемиплегия, интеллектуальные нарушения, психозы.
- Окрашивание мочи (90%) в характерный розово-красный или красно-бурый цвет, обусловленный высоким содержанием порфиринов, а не присутствием молекул гемоглобина. Окрашивание усиливается при стоянии мочи на свету.
- Изменения кожи: пигментирование кожи и гипертрихоз.
- Немотивированная лихорадка на субфебрильном уровне без признаков локальной или системной инфекции.
Острую порфирию можно подозревать у любого больного, поступающего в клинику с неожиданной абдоминальной болью, периферической нейропатией или с нарушением психики. Причем в каждом индивидуальном случае может наблюдаться либо целый набор перечисленных симптомов, либо только отдельные из них. Нередко поставить правильный диагноз возможно лишь на основании исследования мочи на присутствие в ней избытка порфобилиногена с помощью качественного скрининг-теста свежесобранного образца мочи (проба Эрлиха) или количественного определения содержания порфобилиногена в моче, а также измерении содержания общих порфиринов в кале, определении активности ферментов, участвующих в биосинтезе гема, проведении ДНК-анализа.
Предлагаем вашему вниманию данные клинического наблюдения за больной К., 43 лет.
Пациентка поступила в гематологическое отделение с предполагаемым диагнозом острой порфирии. При поступлении предъявляла жалобы на боли в животе без четкой локализации, боли в пояснице, тошноту, рвоту, частые позывы на мочеиспускание. Из анамнеза выяснено, что в течение 2 месяцев ежедневно принимала по 3-4 таблетки кетонала по поводу болей в прямой кишке, за медицинской помощью не обращалась. Заболевание началось с появления тошноты, рвоты съеденной пищей, болей в эпигастрии, при обследовании выявлена язва кардиального отдела желудка. После госпитализации в терапевтическое отделение, где проводилась противоязвенная терапия, на пятые сутки возникло нарушение сознания, тетрапарез. Пациентка была переведена в гематологическое отделение, а затем в АИР, где находилась в тяжелом состоянии с признаками нарастания мозговой комы 12 дней до развития летального исхода. При инструментальном обследовании: тахикардия (ЧСС от 92 до 176 ударов в минуту), свободная жидкость в правой плевральной полости. В лабораторных данных: гипонатриемия, гиперкалиемия. Трехкратное выполнение пробы Эрлиха – качественной реакции на порфобилиноген в моче – отрицательно. За четыре дня до летального исхода у пациентки появился жидкий стул 3-4 раза в сутки. На вскрытии обнаружено преимущественное поражение толстого кишечника с наибольшей выраженностью патологических изменений в прямой кишке и сигмовидном отделе толстой кишки. После гистологического исследования была выявлена септицемия с поражением большинства внутренних органов с наличием ДВС-синдрома. Паталогоанатомический диагноз: неспецифический язвенный колит, острое прогрессирующее течение. Осложнения: септицемия, ДВС-синдром, множественное диффузно-аноксическое повреждение головного мозга.
Следует отметить, что у пациентки имели место длительный прием НПВС с последующим развитием тетрапареза, нарастанием мозговой недостаточности, однократным появлением розоватого окрашивания мочи с образованием при стоянии бело-розового осадка с неприятным запахом, положительный эффект при проведении процедуры плазмафереза и инфузии 20% глюкозы до 1000 мл/сут (патогенетическая терапия), что не противоречит диагнозу острой перемежающейся порфирии. Отрицательный результат пробы Эрлиха на порфобилиноген снижает вероятность, но окончательно не исключает диагноз острой порфирии. Объяснением этому может служить или наличие в моче некоторых веществ-ингибиторов, которые приводят к ложно-отрицательному результату, или незначительно повышенная концентрация порфобилиногена в моче, что может быть ниже порога чувствительности скринингового теста. Одновременно отсутствие изменений по результатам ректороманоскопии, проведенной в начале заболевания, и появление признаков гранулематозного поражения толстой кишки при исследовании, проведенном после появления частого жидкого стула, быстрое прогрессивное нарастание явлений токсической энцефалопатии, полинейропатии не являются классическим вариантом течения неспецифического язвенного колита, что существенно затруднило постановку диагноза.
Представленное клиническое наблюдение иллюстрирует сложность постановки диагноза и проведения дифференциальной диагностики острой перемежающейся порфирии и молниеносной формы неспецифического язвенного колита при отсутствии возможностей для проведения генетического анализа и качественных и количественных тестов содержания порфобилиногена. До настоящего времени проблема диагностики и лечения заболеваний порфиринового обмена плохо освещается в отечественной литературе, что приводит к низкой выявляемости больных порфириями в сравнении с другими хорошо изученными патологиями. В результате этого в стране сохраняется высокий процент летальных случаев (более 60%) или глубокой инвалидизации в исходе этих заболеваний.
Шамрай Владимир Степанович – заведующий отделением гематологии ГУЗ Ростовская областная клиническая больница
Адрес ЛПУ: 344000, г. Ростов-на-Дону, ул. Благодатная, 170. Тел. (863) 2-24-23-57, 2-22-04-47.
Острая интермиттирующая порфирия
Для того чтобы заболевание проявило себя, необходимо влияние других факторов. Ими могут быть лекарства, в том числе барбитураты, противосудорожные препараты и сульфаниламиды; гормоны, например прогестерон и другие близкие стероиды, или особенности рациона – низкокалорийная диета с низким содержанием углеводов или большое количество алкоголя. Стресс в результате инфекции, операции или психологического расстройства также иногда играет роль в развитии симптомов. Обычно заболевание вызывает сочетание факторов, но какие именно факторы провоцируют приступ, не всегда удается установить.
Симптомы возникают приступами, которые длятся несколько дней. Приступы появляются после наступления половой зрелости и чаще наблюдаются у женщин; у некоторых – во второй половине менструального цикла. Боль в животе – наиболее частый симптом. Она бывает настолько сильной, что врач по ошибке может подумать, что необходима операция. Желудочно-кишечные симптомы включают тошноту, рвоту, запор или понос и вздутие живота. Может быть поражен мочевой пузырь, затрудняется мочеиспускание. Повышение частоты сердечных сокращений, повышение артериального давления, потоотделение и беспокойство также являются распространенными симптомами во время приступа.
Все эти симптомы, в том числе желудочно-кишечные, являются следствием поражения нервной системы. Могут быть повреждены нервы, которые управляют мышцами, что ведет к слабости, обычно начинающейся в плечах и руках. Слабость может прогрессировать, захватывая фактически все мышцы, в том числе участвующие в дыхании. Возможны тремор и судороги. Повышение артериального давления может сохраняться и после приступа. Выздоровление занимает несколько дней, хотя полное восстановление при выраженной слабости мышц может требовать нескольких месяцев или даже лет.
Острая интермиттирующая порфирия – печеночная порфирия, связанная с дефицитом фермента порфобилиногендезаминазы. Дефицит фермента наследуется от одного из родителей, но у большинства людей, наследующих данный ген, никогда не развиваются симптомы заболевания.
Тяжелые желудочно-кишечные и неврологические симптомы напоминают проявления намного более часто встречающихся заболеваний. Однако лабораторные исследования, с помощью которых измеряют содержание двух предшественников гема (дельта-аминолевулиновой кислоты и порфобилиногенов) в моче, позволяют врачу поставить диагноз острой интермиттирующей порфирии. Содержание этих веществ во время приступа острой интермиттирующей порфирии очень высокое и остается таковым, если у больного возникают повторные приступы. Предшественники гема формируют порфирины, окрашенные в красноватый цвет, и другие вещества, которые имеют коричневатый цвет, поэтому моча иногда изменяет цвет, особенно после пребывания на свету. Это позволяет врачу заподозрить порфирию.
При тяжелых приступах острой интермиттирующей порфирии внутривенно вводят гем, который выпускают в форме гематина. Другой препарат, аргинат гема, вызывает меньше побочных эффектов. Печень захватывает гем, таким образом компенсируя уменьшение синтеза собственного гема. В крови и моче быстро снижается содержание дельта-аминолевулиновой кислоты и порфобилиногенов, и симптомы в течение нескольких дней облегчаются. Если лечение начато поздно, выздоровление занимает длительное время и повреждение нервов может быть отчасти необратимым.
Иногда внутривенно вводят глюкозу и рекомендуют диету с высоким содержанием углеводов, но эти меры менее эффективны, чем введение гема. Пока не будет достигнут эффект от назначения гема или глюкозы, пациент принимает болеутоляющие средства. Врач отменяет любые провоцирующие лекарства и, если возможно, указывает другие факторы, которые способствуют развитию приступа.
Приступы острой интермиттирующей порфирии можно предупредить, поддерживая нормальное питание и избегая лекарств, которые могут их вызывать. Следует отказаться от строгих диет. Гем используют только для предотвращения приступов, никакого стандартного режима его назначения не разработано. Предменструальные приступы у женщин можно предотвратить одним из препаратов гонадотропин-рилизинг фактора; их используют для лечения эндометриоза, но они еще находятся в стадии изучения.
Острая интермиттирующая порфирия
Острая интермиттирующая порфирия, которая вызывает боль в области живота и неврологические симптомы, — это наиболее распространенная острая порфирия.
Многие пациенты никогда не испытывают симптомы.
Симптомы могут выражаться в появлении рвоты, боли в области живота или спины, слабости в руках или ногах и изменений в психике.
Наиболее распространенным симптомом является генерализованная боль в животе, которая длится от нескольких часов до нескольких дней.
Проводятся лабораторные анализы образцов мочи, взятой во время приступа.
Пациенту необходимо хорошо питаться и избегать употребления алкоголя и препаратов, которые вызывают приступы.
Приступы купируются введением глюкозы, либо иногда гема.
Количество и тяжесть острых приступов уменьшает новый препарат гивосиран.
Порфирии — это группа заболеваний, вызванных недостатком ферментов, участвующих в выработке гема. Гем — химическое соединение, содержащее железо и придающее крови красный цвет. Гем является основным компонентом нескольких важных белков организма. (См. также Общие сведения о порфириях Общие сведения о порфириях Порфирии — это группа заболеваний, вызванных недостатком ферментов, участвующих в выработке гема. Гем — химическое соединение, содержащее железо и придающее крови красный цвет. Гем является. Прочитайте дополнительные сведения )
Острая интермиттирующая порфирия возникает у пациентов из всех этнических групп. В большинстве стран это наиболее распространенная острая порфирия. К другим острым порфириям относятся
Порфирия, вызванная дефицитом дегидратазы дельта-аминолевулиновой кислоты, она является очень редкой
Смешанная порфирия и наследственная копропорфирия могут также вызывать кожные симптомы.
Острая интермиттирующая порфирия возникает в связи с недостатком фермента порфобилиногендеаминазы (также известного как гидроксиметилбилан-синтаза), что приводит к первоначальному накапливанию предшественников порфиринов, дельта-аминолевулиновой кислоты и порфобилиногена, в печени.
Острая интермиттирующая порфирия является наследственным заболеванием, обусловленным одним аномальным геном, полученным от одного из родителей. Нормальный ген от второго родителя поддерживает фермент на уровне половины от нормы, что достаточно для выработки нормального количества гема.
У большинства пациентов с недостатком порфобилиногендеаминазы симптомы отсутствуют. Однако у некоторых пациентов определенные факторы могут провоцировать возникновение симптомов, вызывая приступы заболевания. Факторы, которые могут вызвать острый приступ порфирии, включают
Многие препараты (включая половые гормоны, барбитураты, противосудорожные препараты и сульфаниламидные антибиотики)
Гормональные изменения у женщин
Низкокалорийная, низкоуглеводная диета
Воздействие органических растворителей (например, в жидкостях для химической чистки одежды или в красках)
Инфекции и другие заболевания
Обычно причиной приступа является сочетание факторов. Иногда невозможно установить факторы, вызвавшие приступ.
Приступы чаще возникают у женщин, чем у мужчин, очень редко они проявляются только перед наступлением половой зрелости. Изредка заболевание передается по наследству от обоих родителей (и тогда присутствует два аномальных гена). Симптомы в этом случае могут проявляться в детстве и включать в себя патологию развития.
Симптомы острой интермиттирующей порфирии
Многие люди никогда не испытывают симптомы острой интермиттирующей порфирии. У других людей может быть лишь несколько приступов в течение жизни. Однако у некоторых людей приступы повторяются. Многие люди испытывают боль или другие симптомы в промежутках между приступами.
Симптомы возникают в виде приступов, которые обычно длятся несколько дней, а иногда и дольше. Подобные приступы обычно впервые возникают после полового созревания. У некоторых женщин приступы обычно отмечаются во время второй половины менструального цикла Менструальный цикл Менструация — это отслаивание слизистой оболочки матки (эндометрия), сопровождающееся кровотечением. Она происходит с цикличностью приблизительно один раз в месяц на протяжении всего репродуктивного. Прочитайте дополнительные сведения , вероятнее всего, в результате повышения уровней прогестерона , которое происходит в этот период.
Наиболее распространенным симптомом является боль в животе, которая длится от нескольких часов до нескольких дней. Боль может быть настолько сильной, что врачи ошибочно предполагают необходимость проведения хирургического вмешательства на брюшной полости. Другие желудочно-кишечные симптомы включают тошноту, рвоту, тяжелый запор или диарею (редко).
Распространены психические симптомы такие, как раздражение, беспокойство, бессонница, ажитация, утомляемость и депрессия.
Симптомов нервной системы множество. Может возникнуть поражение нервов, контролирующих мышцы, что вызывает слабость, которая обычно начинается в плечах и руках. Слабость может распространяться практически на все мышцы, включая те, которые участвуют в дыхании. Могут появиться тремор и судороги.
Острая порфирия: случаи из реальной практики
Аннотация. В статье представлены два клинических случая острой порфирии – редкой патологии, связанной с наследственными или приобретенными аномалиями биосинтеза гема. К особенностям порфирии относятся преобладание среди лабораторно определяемых метаболитов предшественников порфиринов, быстро прогрессирующее клиническое течение заболевания. При отсутствии правильного диагноза или поздней диагностике развиваются угрожающие жизни неврологические нарушения. Значительные трудности диагностики связаны с неспецифичным характером клинических проявлений острой перемежающейся порфирии, которые имитируют большой спектр соматических, в том числе ургентных, заболеваний. Несмотря на принадлежность порфирии к орфанным заболеваниям, полиморфизм клинической картины, сложность получения патогенетических препаратов в медицинских учреждениях для лечения данного заболевания в России, ознакомление с ее клиническими особенностями представляется полезным для широкого круга специалистов.
Порфирии (от греческого porphyria – пурпурная краска) – группа наследственных болезней, которые обусловлены дефицитом ферментов, участвующих в синтезе гема, и протекают с повышением содержания порфиринов в крови и тканях и усиленным их выделением с мочой.
Гем – это соединение порфиринов с железом, обеспечивающее транспорт кислорода и придающее крови красный цвет. Основное количество гема образуется в костном мозге и печени. В синтезе гема участвуют восемь ферментов; если какой-либо из них присутствует в организме в недостаточном количестве, то химические предшественники гема (дельта-аминолевулиновая кислота, порфобилиногены, порфирины) накапливаются в тканях (особенно в костном мозге или печени), затем появляются в крови и выводятся с мочой или калом. В чистом виде порфирины представляют собой кристаллы красного цвета, поэтому они способны придавать моче красноватый или розовый оттенок.
Порфирии принято подразделять по виду дефицитного фермента. Поскольку нарушения синтеза порфиринов возможны как в эритрокариоцитах костного мозга, так и в печени, то порфирии соответственно могут быть эритропоэтическими и печеночными. Кроме того, выделяют острые порфирии, сопровождающиеся неврологическими симптомами, и кожные порфирии, которые вызывают фоточувствительность кожи [1].
Заболевание провоцируется одним или несколькими порфириногенными факторами: приемом алкоголя, некоторых лекарств (нестероидные противовоспалительные препаратов, барбитуратов, сульфаниламидов, тиопентала натрия), инсоляцией, инфекцией. Воздействие этих факторов влечет за собой повышенное потребление гема и, как следствие, стимуляцию одного из ферментов его биосинтеза. Усиленный синтез и накопление всех промежуточных продуктов метаболизма порфиринов (порфобилиногена и дельта-аминолевулиновой кислоты) и приводят к клиническим проявлениям болезни.
Обычно острая перемежающаяся порфирия проявляется после достижения пубертатного возраста, чаще поражая молодых женщин; это связано с патогенетической ролью эстрогенов. В клинике заболевания доминирует поражение нервной системы. Избыток порфобилиногена и дельта-аминолевулиновой кислоты в тканях вызывает сегментарную демиелинизацию нервных волокон с нарушением их проводимости и симптоматику тяжелого полиневрита. Наиболее характерным признаком острой порфирии выступают боли в животе, часто неопределенного характера и без точной локализации. Причиной болей считается нейрогенная дискинезия полых органов желудочно-кишечного тракта с чередованием участков спазма и пареза. Болевой синдром может сопровождаться лихорадкой и лейкоцитозом. Нередко больных подвергают операции, но так и не находят причину боли.
Помимо болей в животе, у пациентов могут наблюдаться явления периферической нейропатии (вялые параличи и парезы, ослабление или отсутствие сухожильных рефлексов, боли в конечностях, гипестезия и парестезия), поражение черепно-мозговых нервов (атрофия зрительного нерва, дисфагия, офтальмоплегия), центральной нервной системы (галлюцинации, делирий, кома, судороги) [1, 2]. Тяжелые неврологические расстройства часто становятся причиной смерти больного из-за паралича дыхательной мускул.
Острая перемежающаяся порфирия


При неправильной диагностике и, следовательно, лечении, острая перемежающаяся порфирия является смертельным заболеваниями (летальность, в среднем, составляет 70%).
Напротив, четкая своевременная диагностика и адекватная терапия, спасают практически всех больных острой перемежающейся порфирией, возвращая их к нормальной полноценной жизни.
Кроме того, особенность патологии острая перемежающаяся порфирия такова, что в результате полисиндромности ее клинических проявлений, больные могут поступать в стационары различных профилей, где многие врачи-специалисты оказываются привлеченными в процесс лечения.
Приведем фрагменты дебюта заболевания острая перемежающаяся порфирия у четверых пациентов, которые впоследствии стали наблюдаться в ГНЦ:
Острая перемежающаяся порфирия. Случай 1.
Больная Д-ва, 26 лет, с приступообразными болями в животе, тошнотой, рвотой, с необычной «красной» мочой была госпитализирована в хирургическое отделение с подозрением на острый аппендицит, где диагноз не подтвердился. Больная переведена в гинекологическое отделение с подозрением на внематочную беременность и опять диагноз был опровергнут. Поскольку боли нарастали, она снова поступает в хирургическое отделение, где ей делают операцию по поводу непроходимости кишечника и снова диагноз не подтверждается. Через месяц больная опять оказывается на хирургическом столе с диагнозом непроходимость кишечника. После повторной операции с применением барбитуратов в качестве вводного наркоза больная полностью обездвиживается и попадает в неврологическое отделение.
Острая перемежающаяся порфирия. Случай 2.
Больная П-ш, 31 года, поступила в психиатрическую клинику с продуктивной психической симптоматикой, анорексией, потерей веса на 30 кг за год. У больной моча была необычного розового цвета. Назначенный курс лечения не привел к улучшению состояния.
Острая перемежающаяся порфирия. Случай 3.
Больной Н-ый, 32 лет, наблюдался в неврологическом отделении по поводу периферических парезов, которые в процессе лечения прогрессировали до глубокого тетрапареза с развитием паралича дыхательной мускулатуры. У больного также цвет мочи был изменен до темно-красного.
Острая перемежающаяся порфирия. Случай 4.
Больная П-ская, 34 лет, с мучительными болями в пояснице и животе госпитализируется в психосоматическое отделение. После проведения “успокаивающей” терапии у больной развивается глубокий тетрапарез.
Вы можете спросить, что может объединять такие разные случаи из практики? Ответ прост — это клинические проявления одного и того же заболевания — острая перемежающаяся порфирия.
Практически все пациенты с острой перемежающейся порфирией, за единичным исключением, гетерозиготны по дефектному гену, ответственного за синтез соответствующих ферментов. Большинство из них не имеет очевидных симптомов заболевания, поскольку активности фермента, сниженной до ~ 50%, достаточно для поддержания нормальной скорости биосинтеза гема. Как показывает опыт, почти 85% носителей аномального гена проживают жизнь, не зная об этой болезни.
Факторы, провоцирующие острое течение заболевания острая перемежающаяся порфирия

Чаще всего заболевание выявляется в период обострения, которое может быть индуцировано многими факторами. Наиболее распространенными являются следующие:
— лекарственные препараты (включая пероральные контрацептивные
средства);
— контакт с ядохимикатами (к примеру, с/хозяйственные удобрения);
— нарушение гормонального профиля у женщин в предменструальный
период или при беременности;
— резкое изменение характера питания, голодание;
— инфекционные заболевания;
— стрессовые ситуации;
— прием алкоголя.
Самое первое описание острого приступа порфирии было связано с использованием сульфонала. На сегодняшний день наиболее распространенными медикаментозными препаратами — индукторами острого течения заболевания — являются анальгетики, сульфаниламидные и барбитуратные препараты.
Все больные и скрытые носители, а также клиницисты, сталкивающиеся с лечением заболевания острая перемежающаяся порфирия, обязательно должны иметь при себе список лекарственных препаратов, безопасных и небезопасных для применения при острой перемежающейся порфирии. Ежегодно эти списки обновляются и публикуются Шведским центром порфирии (Fax +46 8 672 2434). Вы можете ознакомиться со списками, рекомендованными Гемцентром: СПИСОК ЛЕКАРСТВ.
Поскольку другим очень распространенным фактором, провоцирующим заболевание, является гормональный, то этот факт объясняет более частое проявление острой перемежающейся порфирии у женщин в сравнении с мужчинами.
Острая перемежающаяся порфирия. Клиника
Суммируя опыт собственных наблюдений а также других исследователей, занимающихся острыми порфириями, представляем наиболее характерные клинические симптомы этого заболевания:
I. Абдоминальный
— боли в животе, как правило в эпигастральной или правой подвздошной
областях, реже не имеют четкой локализации; чаще всего носят
приступообразный характер, иногда бывают постоянными,
продолжающимися несколько часов или дней;
— тошнота, рвота;
— запор, реже понос.
II. Сердечно-сосудистый
— стойкая синусовая тахикардия (до 160 ударов в минуту);
— гипертония.
III. Неврологический
— мышечная атония (затрагивает чаще мышцы конечностей и пояса);
— боли в конечностях, голове, шее и грудной клетке;
— потеря чувствительности (наиболее выражена в плечевой
и бедренной областях);
— поражение черепно-мозговых нервов (в виде дисфагии, диплопии,
афонии, пареза лицевого и глазодвигательного нервов);
— нарушение тазовых функций;
— двигательные расстройства в виде вялых парезов и параличей;
— паралич дыхания.
IV. Расстройства психики
— бессонница;
— сильное беспокойство;
— депрессивные и истерические компоненты;
— спутанность сознания и дезориентация;
— зрительные и слуховые галлюцинации;
— тонико-клонические судороги;
— мании;
— коматозное состояние;
— эпилептические припадки.
V. Кожный (только для больных с наследственной копропорфирией и вариегатной порфирией)
— повышенная фоточувствительность;
— изменение пигментации.
Исходя из перечисленных симптомов, можно сделать следующий вывод. Острая перемежающаяся порфирия может подозреваться у любого больного, поступающего в клинику с неожиданной абдоминальной болью, периферической нейропатией или с нарушением психики. Причем в каждом индивидуальном случае может наблюдаться либо целый набор перечисленных симптомов, либо только отдельные из них.
Зачастую больные с острыми приступами порфирии проходят многоэтапные мытарства по различным отделениям клиник, включая хирургические, урологические, гинекологические, неврологические и психосоматические.
При отсутствии правильного диагноза история болезни не редко может иметь следующий печальный конец: тошнота и рвота, нестерпимые сильные боли в животе, отсутствие стула и перистальтики ошибочно наводят на мысль об острой хирургической патологии.
Выполняемые в этих случаях хирургические вмешательства с применением барбитуратов в качестве вводного наркоза приводят к усугублению течения заболевания: развивается тетраплегия с параличом дыхательной, артикуляционной и фонирующей мускулатуры. Как следствие, больных подключают к аппарату искусственной вентиляции легких (ИВЛ). Часто ИВЛ осложняется пневмонией, тяжелой дыхательной недостаточностью, от которой наступает смерть больного. При этом диагноз теряется среди наименований, обозначающих острую полинейропатию с тетраплегией и выключением дыхательной мускулатуры (синдром Гийана-Барре, вирусный полирадикулоневрит, отравление суррогатами алкоголя и т.д.).
Однако при правильно установленном диагнозе острая перемежающаяся порфирия и верно выбранной тактике лечения у больных появляются шансы на выздоровление.
Острая перемежающаяся порфирия. Диагностика.
Предположительный диагноз острой перемежающейся порфирии у такого рода больных может быть поставлен на основании появления окрашенной мочи во время приступа — от слегка розового до красно-бурого цвета, что становится еще более заметным при стоянии мочи на свету.
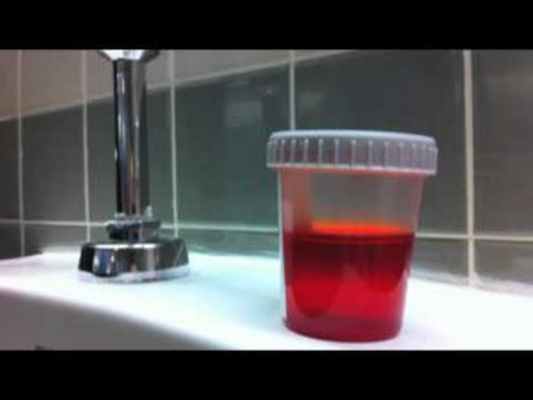
Розовый цвет мочи обусловлен повышенным содержанием в ней порфиринов, а красно-бурый — присутствием порфобилина, продукта деградации порфобилиногена.
Однако заметное изменение цвета мочи не является обязательным признаком острой порфирии. Для постановки этого диагноза рекомендуется провести следующие лабораторные исследования:
1. Качественный тест мочи с реактивом Эрлиха на избыток порфобилиногена.
(Порфобилиноген реагирует с реактивом Эрлиха, образуя в кислом растворе
окрашенный продукт розово-красного цвета).
2. Определение общих порфиринов и их предшественников —
порфобилиногена (ПБГ) и δ-аминолевулиновой кислоты (АЛК) в моче.
В норме содержание общих порфиринов в моче не превышает 0.15 мг/л;
ПБГ — 2 мг/л; АЛК — 4.5 мг/л.
3. Определение общих порфиринов в кале. У здоровых людей содержание
общих порфиринов в кале < 200 нмоль/г сухого веса.
4. Определение активности фермента порфобилиноген-дезаминазы
(в случае ОПП), копропорфириноген-оксидазы (в случае наследственной
копропорфирии) и протопорфириноген-оксидазы (в случаи вариегатной
порфирии).
5. Проведение молекулярного анализа ДНК.
Первое исследование в качестве скринингового рекомендуется проводить при любом подозрении на случай острой порфирии. Благодаря низкой стоимости набора реактива Эрлиха для данного теста и легкости его проведения, этот этап диагностики доступен для любой клиники. Он практически всегда положителен при острых приступах порфирии, правда, иногда можно получить ложно-положительный результат.
Отрицательный результат теста на ПБГ снижает вероятность, но окончательно не исключает диагноз острой перемежающейся порфирии. Объяснением тому может служить либо наличие в моче некоторых веществ-ингибиторов, которые приводят к ложно-отрицательному результату, или незначительно повышенная концентрация ПБГ, что может быть ниже порога чувствительности скринингового теста. Кроме того, при вариегатной порфирии, наследственной копропорфирии, и только в очень редких случаях при ОПП экскреция ПБГ в мочу может быстро снижаться и вернуться к нормальной в течение нескольких дней после острого приступа. Поэтому, если клинически диагноз острой порфирии до конца не отвергается, необходимо перейти к следующим этапам диагностики (к пунктам 2, 3).
Каждая из порфирий характеризуется своим экскреторным профилем порфиринов и их предшественников. Количественное их исследование в моче и кале с помощью метода Высокоэффективной Жидкостной Хроматографии (ВЖХ) обычно позволяет уже на этом этапе определить тип острой перемежающейся порфирии.
Как правило, четвертый и пятый этапы в диагностике необходимы при обнаружении бессимптомных случаев носительства заболевания у членов семьи больного.
ДНК-диагностика позволяет с высокой точностью выявлять носительство мутантного гена как у пациентов с латентной стадией острой перемежающейся порфирии, так и у членов их семей. В значительном числе случаев только этот подход позволяет установить точный диагноз заболевания.
Следует особо подчеркнуть, что основные усилия по проведению правильной диагностики должны быть сделаны во время острого течения заболевания, поскольку только в этот период легко обнаружить повышенную экскрецию порфиринов и их предшественников. В период выздоровления и ремиссии эти показатели часто нормализуются и ретроспективно поставить диагноз бывает очень затруднительно.
Острая перемежающаяся порфирия. Лечение острых приступов
В зависимости от состояния больного острой порфирией тактика лечения, его сроки, дозировка лекарственных препаратов могут варьироваться, однако общие принципы остаются неизменными. Остановимся на основных из них:

1. Отмена порфобилиногенных препаратов и назначение диеты, богатой углеводами.
2. Терапия препаратами гема — аргинатом гемина ( нормосанг). Терапия этим препаратом относится к разряду патогенетической, поскольку препарат гема снижает активности фермента АЛК-синтетазы (первого в биосинтезе гема), а следовательно подавляет синтез гема на ранних этапах и, тем самым, снижает накопление токсичных продуктов (порфиринов и их предшественников) в организме.
3. Введение глюкозы (200-600 г сухого вещества в сутки). Амбулаторные больные принимают сухой порошок глюкозы. Для стационарных больных используются различные «энтеральные» смеси. Прием углеводов также считается патогенетической терапией, поскольку глюкоза является ингибитором активности фермента АЛК-синтетазы и ее действие аналогично препаратам гема, но менее эффективно.
4. Проведение плазмафереза с извлечением более литра плазмы два раза в неделю, общим числом 6-10 процедур. Замещение объема удаляемой плазмы производится 10% раствором глюкозы в количестве 2 л. Цель процедуры — механическое удаление токсических веществ.
5. Предотвращение повторных приступов, связанных с менструальным циклом: рилизинг-гормон лютеинизирующего гормона ( синарел, золадекс, приём пероральных контрацептивов( овидон, ригевидон).
6. Терапия производными аденозинтрифосфорной кислоты: рибоксином и фосфаденом . Данные препараты стабилизируют пуриновый и пиримидиновый обмен.
7. Применение сандостатина в сочетании с плазмаферезами. Лечебный эффект соматотропного гормона основывается на его антагонизме с вазоинтестинальными полипептидами (гастрин, серотонин, субстанция П и др.), обладающими высокой биологической активностью. Выявлено 5-10 кратное повышение уровней этих эндогенных гормонов в течение острых атак, что в значительной степени определяет яркую вегетативную симптоматику приступов порфирии. Сандостатин снимает вегетативный компонент приступа, не влияя непосредственно на обмен порфиринов. Необходимо знать, что приведенная выше терапия останавливает развитие острого приступа, но не восстанавливает утраченные функции. Вот почему каждому больному и ухаживающему за ним персоналу необходимо запастись огромным терпением и волей на следующий восстановительный этап лечения.
8. Лечебная физкультура, массаж. На восстановление объема движений, массы тела уходят месяцы тяжелого труда. Упорные тренировки через несколько месяцев позволяют больным встать на ноги и приобрести вид здорового человека. В некоторых случаях какая-то степень периферических парезов остается.
9. Профилактика острых приступов заболевания у членов семьи больного. Все кровные родственники больного обязательно должны исследоваться на предмет носительства аномального гена. В случае положительного результата они должны быть предупреждены об особенностях заболевания, об угрожающих факторах, провоцирующих острые его приступы. Рекомендуется всем больным и родственникам, скрытым носителям, иметь при себе памятку с указанием на наличие у них порфирии для предотвращения введения опасных лекарственных препаратов (в том числе анестетиков) при несчастных случаях.
Читайте также:
- Фебрильные судороги. Эпилепсия при фебрильных судорогах
- Эхоэнцефалография. Разрешающая способность эхоэнцефалографии
- Эубиотики. Диагностические иммунные препараты. Антисыворотки. Инфекционные аллергены.
- Тромбоэмболия при вспомогательном кровообщении. Инфекция при вспомогательном кровообщении
- Хорея, атетоз и гемибаллизм
