Ототоксичность противоопухолевых препаратов и диуретиков. Развитие анестезии
Добавил пользователь Валентин П. Обновлено: 29.01.2026
Статья адресована вниманию врачей различных специальностей, применяющих в своей практике антибиотики-аминогликозиды. Обсуждается возможность развития у пациентов на фоне лечения аминогликозидами, помимо кохлеотоксического, также и вестибулотоксического действия (оба действия объединены под общим термином «ототоксический эффект»).
В статье сообщаются современные литературные данные о частоте развития вестибулотоксического эффекта при лечении аминогликозидами и о способствующих этому факторах (таких как длительность применения, возраст пациента, сопутствующие заболевания, в особенности заболевания почек, наследственная предрасположенность). Описывается картина наблюдающихся при этом вестибулярных расстройств в виде длительно сохраняющегося нарушения равновесия при движении и зрительных нарушений (осциллопсии). Подчеркивается наличие общей для всего мира тенденции к снижению использования наиболее токсичных препаратов этой группы ‒ аминогликозидов I поколения, таких как стрептомицин.
Приводится собственное наблюдение развития острой двусторонней вестибулопатии у пациента после курса лечения стрептомицином по поводу инфекционного заболевания. Анализируются данные проведенного вестибулометрического обследования, включавшего традиционный отоневрологический осмотр, тесты, компьютерную видеоокулографию (исследование спонтанного нистагма, позиционного нистагма, битермальный тест). Еще раз поднимается вопрос о необходимости взвешенного подхода при назначении антибиотикотерапии аминогликозидами в связи со значительным снижением качества жизни пациента в случае развития осложнений со стороны слуховой или вестибулярной системы.
Ключевые слова: аминогликозиды, вестибулотоксичность, вестибулярная дисфункция, двусторонняя вестибулопатия.
Для цитирования: Вавилова А.А., Кочергин Г.А. К вопросу о вестибулотоксическом действии антибиотиков-аминогликозидов. РМЖ. 2017;6:435-438.
Revisiting the vestibulotoxic action of aminoglycoside antibiotics
Vavilova A.A., Kochergin G.A.
All-Russian Center of Emergency and Radiation Medicine named after A.M.Nikiforov, St.Petersburg
The article is addressed to specialists who use aminoglycoside antibiotics in their practice. The possibility of not only cochleotoxicity but also vestibulotoxicity (which are united by a general term ototoxicity) due to aminoglycoside treatment is discussed.
The article presents the current published data on the incidence of aminoglycosides-induced vestibulotoxicity, factors contributing to its development (such as duration of use, patient age, concomitant diseases, especially kidney disease, hereditary predisposition). The article observes vestibular disorders in the form of a long-lasting imbalance during movement and visual disturbances (oscilloscopy). It is emphasized that there is a general tendency in the whole world to reduce the use of the most toxic preparations of this group - aminoglycosides of the first generation, such as streptomycin.
The own observation of acute bilateral vestibulopathy due to the streptomycin treatment of infectious disease is analyzed. The results of the conducted vestibulometric examination of the patient (routine tests and using videooculography – evaluation of spontaneous nystagmus, positional nystagmus, bithermal caloric test) are discussed.
Once again the question is raised about the need for a balanced approach to aminoglycoside antibiotics therapy due to a significant decrease in the patient's quality of life in case of complications in the auditory or vestibular system.
Key words: aminoglycosides, vestibulotoxicity, vestibular dysfunction, bilateral vestibulopathy.
For citation: Vavilova A.A., Kochergin G.A. Revisiting the vestibulotoxic action of aminoglycoside antibiotics// RMJ. 2017. № 6. P. 435–438.
Статья посвящена вопросу вестибулотоксического действия антибиотиков-аминогликозидов
Введение
Описание клинического случая
Значение данного наблюдения, по нашему мнению, заключается в том, что, во-первых, в приведенном случае имела место картина изолированного вестибулотоксического воздействия антибиотика-аминогликозида, без нарушений со стороны слуха. Это согласуется с данными литературы о преимущественной вестибулотоксичности при лечении стрептомицином. В то же время доктора различных специальностей, помня об ототоксичности стрептомицина, могут подразумевать под этим понятием в первую очередь кохлеотоксичность и не всегда связывать с действием стрептомицина возникшие вестибулярные нарушения.
Во-вторых, приведенный случай является примером достаточно благополучного разрешения острой вестибулопатии вследствие интоксикации аминогликозидами, о чем свидетельствуют значительное уменьшение неустойчивости у пациента и нормальные калорические ответы в битермальном тесте. В то же время необходимо помнить, что у части пациентов, подвергшихся вестибулотоксическому воздействию антибиотиков-аминогликозидов, прогноз может оказаться гораздо менее благоприятным.
Заключение
Антибиотики-аминогликозиды в связи с их выраженным бактерицидным действием в отношении аэробных грамотрицательных микроорганизмов остаются в арсенале лечебных учреждений и используются в практике инфекционистов, урологов, хирургов, нейрохирургов. В частности, они применяются при лечении нозокомиальных инфекций, бактериальных эндокардитов, инфекции почек, послеоперационных гнойных осложнений, сепсиса [22, 23]. Непосредственно стрептомицин используется в комбинации с другими препаратами при лечении туберкулеза и является основным препаратом при лечении туляремии, чумы, бруцеллеза [24]. В этой связи необходимо еще раз сказать о том, что антибиотики-аминогликозиды следует назначать для использования внутрь только при определенных клинических ситуациях, в которых отсутствует возможность подбора иной терапии, т. к. в случае развития побочных ототоксических эффектов существенно страдает качество жизни пациентов. В результате кохлеотоксического действия развивается разной степени выраженности хроническая сенсоневральная тугоухость; в случае вестибулотоксического действия в течение нескольких лет может сохраняться стойкое нарушение равновесия, мало поддающееся терапевтическому воздействию.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Ототоксичность противоопухолевых препаратов и диуретиков. Развитие анестезии
Болезнь Меньера. Рецидивные вестибулярные расстройства
Болезнь Меньера — это расстройство периферического вестибулярного аппарата, связанное с перемежающимся избыточным накоплением эндолимфатической жидкости (эндолимфатическая водянка), что вызывает сильное системное головокружение, которое может продолжаться часами, тугоухость, шум в ушах и ощущение давления в ушах. Сначала эти симптомы проявляются в виде приступов, но постепенно усиливаются и приводят к развитию стабильной тяжелой нейросенсорной тугоухости и длительного, но обычно компенсируемого снижения функции периферического вестибулярного аппарата.
Болезнь Меньера лечат препаратами и ограниченными дозами Na+ для предотвращения водянки наряду с физиотерапией для адаптации к утрате вестибулярной функции. Для терапии применяют:
• диуретики (гидрохлоротиазид, фуросемид), ограничивающие накопление эндолимфатической жидкости;
• лекарства, подавляющие вестибулярный аппарат (седативные, антигистаминные, антихолинергические средства, наркотические препараты);
• сосудорасширяющие средства;
• аминогликозиды, подавляющие функцию периферического вестибулярного аппарата. Гидрохлоротиазид предупреждает повторное головокружение у многих пациентов. Обычная доза составляет 10-50 мг/сут. Дозы, превышающие 25 мг, могут привести к выведению калия из организма, поэтому необходима диета, богатая калием.
Меклизин смягчает остроту приступов скорее благодаря фармакологическому антагонизму мускариновых холинергических рецепторов, а не гистаминовых Н1-рецепторов. Это пример того, как антагонисты гистаминовых Н1-рецепторов оказывают терапевтический эффект вследствие фармакологического воздействия другого типа. При усилении приступа бензодиазепины (диазепам или лоразепам) оказывают не только седативный эффект, но и прямое воздействие на медиальные и боковые вестибулярные ядра, подавляя активность отолитовых органов и полукружных каналов.
Более избирательные антихолинергические препараты, например скополамин, назначают в ограниченных дозах, поскольку их побочное антимускариновое действие сильнее, чем у меклизина. Некоторые наркотические препараты (например, фентанил и дроперидол), которые принимают парентерально, являются мощными средствами супрессии вестибулярного аппарата, и иногда они необходимы при остром приступе, во время которого пациент становится нетрудоспособным.
Химическая аблация вестибулярной функции может быть рекомендована в случае рецидивного, лишающего трудоспособности головокружения, которое невозможно контролировать с помощью лекарств. При двусторонней болезни Меньера назначают стрептомицин парентерально. Необходимо внимательно титровать дозу, чтобы достичь приемлемого контроля над симптомами. Однако от полной аблации всей периферической вестибулярной функции необходимо отказаться, поскольку это может вызвать ведущую к нетрудоспособности осциллопсию и атаксию.
При односторонней болезни Меньера можно назначать прямую инъекцию гентамицина в среднее ухо, откуда через круглое окно препарат активно переносится в жидкости лабиринта. Оказавшись в лабиринте, он, вероятно, воздействует на темные клетки (считают, что они важны для производства эндолимфы) и оказывает токсическое воздействие на волосковые сенсорные клетки. Большинство пациентов хорошо адаптируются к одностороннему разрушению вестибулярной функции, и у них не возникает дальнейших приступов головокружения.
Рецидивные вестибулярные расстройства, также известные как вестибулярная болезнь Меньера, протекают с похожим головокружением, но без видимых симптомов. Типичное головокружение более слабое, чем при болезни Меньера, и обычно контролируется теми же препаратами.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Паралич лицевого нерва - паралич Белла. Токсичные для ушей лекарства
Паралич Белла — это острый односторонний паралич без установленной причины. Один из возможных этиологических факторов — вирус простого герпеса 1-го типа. Опоясывающий ушной герпес (ОУГ) вызывает острый лицевой паралич, сопровождающийся болью и патологическими изменениями, сходными с оспой, которые затрагивают ушную раковину, точнее, центральный участок вогнутой поверхности внешнего уха. Очевидно, это происходит из-за оспенно-герпесной вирусной инфекции коленчатого ганглия. Зачастую поражается черепно-мозговой нерв, что приводит к тяжелой нейросенсорной тугоухости наряду с утратой вестибулярной функции. Отек блокирует лицевой нерв в том месте, где он проходит через узкую фаллопиеву трубу, что ведет к ишемии и дисфункции нервной системы.
Применение глюкокортикостероидов для лечения острого паралича лицевого нерва остается предметом дискуссий. Эти препараты не показаны при неполном параличе лицевого нерва, поскольку обычно он полностью проходит без лечения. При полном параличе Белла или ОУГ глюкокортикостероиды следует назначать в течение 10 сут с момента проявления симптомов, а затем постепенно снижать дозу.
Ацикловир (ациклогуанозин) является аналогом нуклеозидов, который подавляет воспроизводство ДНК вирусов и уменьшает функциональный дефицит у пациентов с ОУГ на фоне сниженного иммунитета. Польза ацикловира в лечении паралича Белла не доказана. В идеале лечение необходимо начать как можно раньше, после проявления первых симптомов — в пределах 72 час после начала заболевания.
Токсичные для ушей лекарства
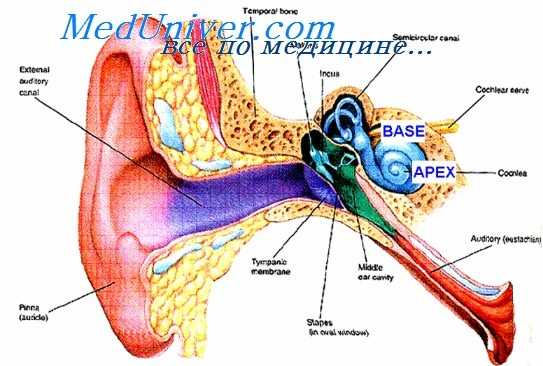
Поражение внутреннего уха может быть вызвано четырьмя классами клинически важных лекарств. Возможно нарушение как слуха, так и равновесия. Шум в ушах — дополнительный симптом, сопровождающий вызванную лекарствами ототоксичность.
Противомикробные препараты. У аминогликозидных антибиотиков наблюдается побочное действие на почки и на внутреннее ухо. Стрептомицин и гентамицин оказывают наибольшее токсическое воздействие на вестибулярный аппарат, а канамицин, тобрамицин и амикацин — на волосковые сенсорные клетки улиткового лабиринта. Гентамицин вызывает поражение внутреннего уха приблизительно у 5% пациентов. По некоторым данным, потеря слуха при лечении нетилми-цином происходит у 1 пациента из 250, а вестибулярная дисфункция — у 1 из 150.
Аминогликозиды связывают наружную поверхность волосковой мембраны и блокируют проходящие через нее каналы Са2+. Препараты этой группы также соединяются с бифосфатом фосфатидилинозитола внутренней поверхности клеточной мембраны. Подавление внутриклеточного Са2+ и процессов, регулируемых полиаминами, наносит дополнительный ущерб мембране и постепенно ведет к гибели клеток. Возникающая ототоксичность может быть как обратимой, так и тяжелой или необратимой, при которой часто встречаются не поддающиеся лечению ограничения слуха. Поскольку состояние некоторых пациентов, нуждающихся в аминогликозидах, характеризуется слабостью, их жалобы на головокружение и шум в ушах могут быть проигнорированы, особенно если пациент прикован к постели.
Слишком часто длительную вестибулярную токсичность у амбулаторных пациентов распознают на поздних стадиях, когда развиваются:
• непереносимость движения;
• осциллопсия (трудности при стабилизации взгляда во время движений головы);
• атаксия.
Необходимо выявлять пациентов с повышенным риском аминогликозидной ототоксичности, контролировать концентрацию сыворотки крови и как можно скорее переводить таких пациентов на антибактериальные препараты без ототоксичного побочного действия. Измерение слуховой функции, например, с помощью последовательной аудиометрии — хороший способ раннего определения ототоксичности. Слух может быть ослабленным даже при таких концентрациях сыворотки крови, которые сопоставимы с нормой. Концентрация аминогликозидов в перелимфе улиткового лабиринта зависит от времени и от плазмы. Как следствие такой ототоксичности, аминогликозиды следует назначать самыми малыми эффективными дозами в течение возможно более короткого времени.
Гликопептидные антибиотики, например ванкомицин, все больше употребляют в связи с растущей проблемой антибактериальной устойчивости. Механизм ототоксичности, вызванной гликопептидными антибиотиками, неясен, но схема утраты внешних волосковых сенсорных клеток, предшествующая утрате внутренних, такая же, как и у аминогликозидов.
Часто встречающаяся нейросенсорная тугоухость, «взрывной» шум в ушах и головокружение могут сопровождать лечение эритромицином, макролидным антибиотиком, вводимым внутривенно в больших дозах. К пациентам с высоким риском такой ототоксичности относятся лица с печеночной и почечной недостаточностью, болезнью легионеров и пожилые люди. Механизм макролидной ототоксичности неизвестен, но она проходит с прекращением приема препарата.
Ототоксичность лекарственных средств
К сожалению, несмотря на многочисленные научные пуб ликации, обсуждения на научно-практических конференциях, токсическое влияние лекарственных препаратов на орган слуха и развитие тугоухости до настоящего времени остается трудной проблемой оториноларингологии. Среди так называемых ототоксических медикаментов первое место занимают антибиотики-аминогликозиды (стрептомицин, неомицин, канамицин, аминогликозиды нового поколения – гентамицин, тобрамицин, амикацин).
Аминогликозиды наряду с такими свойственными всем антибиотикам побочными проявлениями, как аллергические реакции (зуд, крапивница, отек Квинке, анафилактический шок), обладают нейротоксичностью, вызывая повреждение органа слуха и вестибулярного аппарата, а также нефротоксичностью, при которой нарушается выделительная функция почек, что усиливает ототоксический эффект. Нейротоксическому воздействию подвергается зрительный нерв, могут развиться полиневриты, парестезии, головная боль. Ототоксичность усиливается при повторных курсах лечения аминогликозидами вследствие повышения проницаемости гематоэнцефалического барьера, а также на фоне среднего отита, акутравмы, иммунологической недостаточности. Применение сочетания двух антибиотиков-аминогликозидов вызывает резкое необратимое повреждение. Чувствительность к аминогликозидам зависит от возраста: наиболее чувствительны дети и пожилые. Выраженное ототоксическое повреждение развивается у плода внутриутробно при использовании аминогликозидов во время беременности.
Попытка ограничить показания к назначению аминогликозидов только при туберкулезе оказалась несостоятельной. Несмотря на ототоксичность, область применения аминогликозидов продолжает расширяться, что обусловлено высокой фармакологической активностью этих антибиотиков, широким диапазоном бактерицидного и бактериостатического воздействия на высоковирулентные возбудители (как грамположительные, так и грамотрицательные), синегнойную палочку, малочувствительную к антибиотикам других групп, на стойкую стафилококковую флору. Стрептомицин применяют в качестве основного противотуберкулезного средства для лечения впервые выявленного туберкулеза легких и туберкулезного поражения других органов. Стрептомицин-хлор-кальциевый комплекс применяют по жизненным показаниям при туберкулезном менингите.
К ототоксическим лекарственным препаратам относятся также петлевые диуретики, нестероидные противовоспалительные средства, гормональные препараты. Среди нестероидных противовоспалительных средств наиболее ототоксичными являются салицилаты – ацетилсалициловая кислота и натрия салицилат. В эксперименте Доуек и соавт. выявили незначительное повреждение наружных волосковых клеток улитки морских свинок, накопление салицилатов в сосудистой полоске, угнетение трансаминаз улитки, снижение синтеза простагландинов.
Петлевые диуретики – фуросемид, этакриновая кислота, буметанид, по клиническим данным, снижают остроту восприятия звуков. Экспериментально установлено их повреждающее воздействие на морфологические структуры внутреннего уха (отек сосудистой полоски); возникает дисбаланс натрия, калия, хлора, что на фоне снижения содержания кальция может привести к понижению возбудимости улитки.
В возникновении острой нейросенсорной тугоухости существенно значение ототоксичных факторов: у взрослых больных частота нейросенсорной тугоухости ототоксической этиологии составляет 5–10%, в детском возрасте до 26–70%. Среди взрослых больных туберкулезом, получавших ототоксичные антибиотики, повреждение органа слуха наблюдается в 78% случаев; в группе больных туберкулезным менингитом тяжелая степень тугоухости развивается в 100% случаев. У больных диссеминированной формой туберкулеза нейросенсорная тугоухость выявлена в 58–65%. Отмечена корреляция выраженности тугоухости с дозой стрептомицина и продолжительностью лечения. По-видимому, сам по себе туберкулезный процесс и обусловленная этим заболеванием интоксикация также способствуют развитию тугоухости.
Значительное место в этиологии нейросенсорной тугоухости у детей занимает ототоксическая тугоухость. Анализ историй заболевания показал, что не всегда показания к применению аминогликозидов были обоснованы тяжестью и особенностями течения заболевания – можно было использовать другие, не обладающие ототоксическими свойствами, антибиотики. Наиболее тяжелые необратимые токсические повреждения развиваются в период внутриутробного развития плода при использовании аминогликозидов у беременных вследствие проницаемости плаценты для аминогликозидов. Развивается синдром глухонемоты, ограничивающий социальные возможности ребенка и требующий специального обучения в сурдологическом отделении.
Ретроспективный анализ историй болезни пациентов с острой и хронической нейросенсорной тугоухостью ототоксической этиологии свидетельствует о том, что абсолютных показаний к применению аминогликозидов в большинстве случаев не было. Степень тяжести тугоухости зависит от концентрации аминогликозида в крови, повышенной индивидуальной чувствительности, уже имеющейся патологии органа слуха – хронический гнойный и адгезивный средний отит, нарушения выделительной функции почек. С большой осторожностью следует применять (местно) лекарственные препараты, содержащие аминогликозиды.
Предпринимались попытки экспериментально определить места воздействия и глубину повреждения во внутреннем ухе, выработать оптимальную дозировку препарата, создать экспериментальную модель для поиска препаратов-антагонистов ототоксического воздействия аминогликозидов. Установлено, что в основном последовательно поражались структуры внутреннего уха: сначала сосудистая полоска; затем антибиотики накапливаются в жидкостях внутреннего уха; повышается проницаемость; страдают ультраструктурные элементы рецепторных клеток спирального органа.
Таким образом, клинические наблюдения и экспериментальные исследования в большинстве случаев применения аминогликозидов обнаруживают ототоксическое повреждение органа слуха. С другой стороны, широкий спектр действия аминогликозидов, их фармакологическая активность в отношении многих устойчивых к другим антибиотикам возбудителей тяжелых гнойно-воспалительных заболеваний вынуждают применять аминогликозиды не только по поводу туберкулеза. Решение задачи применения по расширенным, но жизненно важным показаниям заключается в поиске и создании таких средств, которые могут предотвратить либо значительно ослабить, сделать нестойким ототоксическое повреждение.
Обосновано применение таких средств, как нейропептиды, которые обладают активирующим влиянием на регенерацию нервной ткани периферических и центральных отделов нервной системы; индометацин, атропин сульфат, нифедипин; галантамин – антихолинэстеразный препарат, проникающий через гематоэнцефалический барьер и способствующий проведению импульсов в периферическом отделе слухового анализатора. Предложен препарат хондроитин-4, способствующий сохранению биоэлектрической активности. Хороший эффект наблюдали при применении пимадина и амидорина в качестве антагонистов аминогликозидов.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Ототоксичность при лечении цисплатином возникает, вероятно, из-за основного механизма действия, вызывающего дегенерацию волосковых сенсорных клеток улиткового лабиринта.
Цисплатин изначально токсичен для улитки и вызывает дегенерацию внешних волосковых сенсорных клеток, клеток спинномозгового узла и нейронов улитки, при этом в какой-то степени поддерживая вестибулярную систему.
Морфологические изменения, которые происходят во внутреннем ухе из-за воздействия цис-платина, подобны тем, которые наблюдают при аминогликозиднои ототоксичности. Поражению наиболее подвержены внешние волосковые сенсорные клетки базального завитка улитки.
Карбоплатин также вызывает утрату слуха, которая зависит от дозы препарата. Считают, что это результат образования свободных радикалов кислорода и последующего отмирания клеток улитки.
Применение диуретиков (фуросемида и этакриновой кислоты) ведет к торможению транспортировки К+ клеточной мембраной в сосудистой полоске и потенциально токсично для улитки. Подобно аминогликозидам, диуретики оказывают побочное воздействие на почки и на внутреннее ухо, причем токсический эффект препаратов обоих классов может быть синергичным. Риск ототоксичности возрастает, если фуросемид вводят внутривенно ударными дозами, а также если пациент пожилой или имеет почечную недостаточность. Шум в ушах, утрата слуха и головокружение могут возникнуть в течение нескольких минут после введения препарата, но, как правило, исчезают после прекращения лечения.
Развитие хирургии стало возможным благодаря открытию местной и общей анестезии. Цели хирургии:
• заживление, восстановление или замещение поврежденных тканей либо тканей, изменившихся в результате заболевания;
• перемещение нормальной ткани в качестве органа-донора для трансплантации.

В современной хирургии необходимо использование анестезии как местной, так и общей.
Развитие анестезии происходило в результате изучения лекарственных средств. Облегчать боль и страх при хирургических вмешательствах научились совсем недавно. Даже в «золотой век» хирургии для уменьшения боли и страха использовали только этанол, опиум, корень мандрагоры и кокаин. Эти средства подавляют боль, беспокойство и угнетают сознание, но не являются общими анестетиками. Древнеримский врач Дио-скорид применял их в качестве обезболивающих уже 2000 лет назад, но современное использование наркоза с 1847 г. связывают с именем Оливера Венделла Холмса. Он описал использование эфира и закиси азота (N20) для достижения обратимого бессознательного состояния, находясь в котором пациент переносил хирургическое вмешательство без ощущения боли (общая анестезия). Только через 40 лет, после появления лекарственных средств местной анестезии, стало возможно проводить операцию, при которой пациент сохраняет сознание, но не испытывает боль благодаря введению в оперируемую область местных анестетиков.
Действие первого анестетика — закиси азота (синтезированного в 1776 г. Пристли) — было описано Дэви, который вместе с другими исследователями в 1790-х гг. открыл, что закись азота (а позднее — эфир) угнетает сознание. Дэви предположил также, что оба препарата вводят пациента в бессознательное состояние, следовательно, возможно хирургическое вмешательство без чувства боли. Однако опередившее время открытие до определенного момента не было использовано. Эфир и закись азота для анестезии не применяли до 1846 г., хотя оба препарата регулярно использовали по отдельности («эфирная веселость»). Их применение сопровождалось интоксикацией.
С середины XIX в. врачи стали стремиться сделать хирургию безболезненной. Это положило начало систематическим попыткам внедрения закиси азота и эфира в медицину в качестве средств общей анестезии. Значительных успехов достигли в США в 1844-1846 гг. Уэллс и Мортон. Уэллс внедрил применение закиси азота в стоматологии, а Мортон — эфира в хирургии. В Великобритании Симпсон (1847 г.) начал поиск новых анестетиков, изучая пахучие испарения органических растворителей, эффекты которых он проверял на себе и коллегах. Вскоре эти опасные исследования привели к открытию хлороформа, который стал в Великобритании препаратом выбора при анестезии на 100 лет.
Таким образом, до середины 1900-х гг. эфир, закись азота (доступен в стальных баллонах с 1868 г.) и хлороформ были основными препаратами общей анестезии во всем мире. Постепенно открывали новые и более эффективные анестетики, но все они были далеки от идеала. Закись азота обладает недостаточной силой обезболивания и его нельзя использовать в концентрациях, необходимых для полной анестезии; эфир огнеопасен, его действие развивается медленно и оказывает вред на систему дыхания; хлороформ более эффективен и неогнеопасен, но может вызвать фатальную сердечную аритмию и гепатотоксичность. Газ циклопропан был открыт в качестве анестетика в 1929 г. Несмотря на взрывоопасность, его применяли долгие годы.
Ситуация изменилась с открытием гипнотического эффекта барбитуратов. Тиопентал — барбитурат, вызывающий общую непродолжительную анестезию при в/в введении. Открытие Равентосом и Саклингом галотана, первого из новых анестетиков — галогенированных углеводородов, которые были легкодоступны и безопасны при ингаляционном введении и неогнеопасны, произвело революцию в анестезиологии. Ценность галотана была настолько велика, что многие новые препараты (см. далее) создавались на его основе. Другой значительный шаг в анестезии был сделан с открытием кураре — вещества, блокирующего нервно-мышечную передачу. Анестезиологам удалось обеспечить контролируемую миорелаксацию, вследствие чего уменьшилась потребность в высоких концентрациях препаратов общей анестезии.
Читайте также:
