Папиллома трахеи, бронха на рентгенограмме, КТ
Добавил пользователь Евгений Кузнецов Обновлено: 31.01.2026
Лучевая диагностика папилломы трахеи, бронха на рентгене, КТ, ПЭТ
а) Определение:
• Папилломатозный характер роста эпителия бронхов или трахеи, часто в ответ на инфицирование вирусом папилломы человека (ВПЧ)
б) Основные особенности:
• Локализация:
о Гортань или верхние отделы трахеи
о Главные, долевые или сегментарные бронхи
• Размер:
о < 2 см в диаметре
в) Рентгенография:
• Узелок или объемное образование в трахее или бронхах
• Объемное образование в корне легкого
• Сегментарный или долевой ателектаз
• Постобструктивные пневмония или бронхоэктазы
г) КТ:
• Объемное образование эндобронхиальной локализации с четким округлым или дольчатым контуром
• Могут быть полиповидными или на широком основании
• Отсутствует распространение за пределы стенок бронхов
• Отсутствуют кальцификаты
• ± пневмония или ателектаз дистальнее места обструкции
д) Методы медицинской радиологии:
• ПЭТ/КТ:
о Уровень поглощения ФДГ опухолью часто не превышает уровня поглощения пулом крови средостения
о В редких случаях наблюдается интенсивное накопление ФДГ, что имитирует наличие злокачественной опухоли
о При уровне поглощения ФДГ >уровня поглощения пулом крови средостения следует подозревать злокачественную трансформацию
(а) У взрослого мужчины при рентгенографии органов грудной клетки в ЗП проекции в трахее случайно выявлено патологическое образование неправильной округлой формы с дольчатым контуром.
(б) У этого же пациента при рентгенографии органов грудной клетки в боковой проекции шаровидное объемное образование в трахее визуализируется лучше. Контур образования четкий, дольчатый. Единичная папиллома является редкой доброкачественной опухолью, которая проявляется объемным образованием с четким контуром эндотрахеальной или эндобронхиальной локализации. (а) У этого же пациента при КТ с контрастным усилением определяется объемное образование с дольчатым контуром, занимающее - 50% просвета трахеи. Следует отметить, что опухоль широко прилежит к правой передней стенке трахеи.
(б) У этого же пациента при КТ с контрастным усилением в трахее визуализируется шаровидное объемное образование с дольчатым контуром. Распространение образования за пределы трахеи отсутствует. Лечение заключается в резекции папиллом, при этом возможно их рецидивирование. Папилломы характеризуются низким риском злокачественной трансформации в плоскоклеточный рак или другие новообразования.
е) Дифференциальная диагностика папилломы трахеи, бронха:
1. Плоскоклеточный рак:
• Обычно поражает трахею
• Контур неровный, наблюдается распространение за пределы просвета дыхательных путей
2. Аденоидно-кистозная карцинома:
• Обычно поражает трахею, часто в области ее бифуркации
• Контур неровный, наблюдается распространение за пределы просвета дыхательных путей
3. Карциноид:
• Чаще всего встречается в долевых бронхах
• Кальцификаты в 25-30% случаев
• Часто поражает лиц молодого возраста
4. Мукоэпидермоидная карцинома:
• Образование эндобронхиальной локализации с четким контуром
• Чаще всего встречается в сегментарных и долевых бронхах
5. Гамартома трахеи и бронхов:
• ± жировые включения в структуре и кальцификация в виде попкорна
6. Трахеобронхиальный папилломатоз:
• Множественные мелкие узелки в дыхательных путях; вовлечение в процесс гортани
• ± узелки в легких, в том числе полостные,
• Дети > взрослые
7. Метастаз:
• Единичное объемное образование в просвете дыхательных путей у пациентов с выявленной ранее первичной злокачественной опухолью
• Редко множественные узелки и объемные образования в дыхательных путях
ж) Патоморфология папилломы трахеи, бронха:
1. Основные особенности:
• Этиология:
о В некоторых случаях, но не во всех, связаны с инфицированием ВПЧ
о Развитие плоскоклеточной папилломы тесно связано с курением
2. Стадирование, определение степени дифференцировки и классификация опухолей:
• Некоторые авторы делят папилломы на три подтипа:
о Множественные папилломы (трахеобронхиальный папилломатоз)
- Наиболее частый подтип
о Воспалительный полип
о Единичная папиллома
- Наиболее редкий подтип
• Гистологически папилломы делят на три типа:
о Плоскоклеточную (наиболее частую)
о Железистую
о Смешанную (редкую)
з) Клинические аспекты:
1. Проявления:
• Наиболее частые признаки:
о Кашель, гемофтиз
о Одышка (в покое или при нагрузке)
о Стридор ± непроходимость дыхательных путей
о Охриплость, симптомы могут имитировать астму
2. Демографические данные:
• Возраст:
о 50-70 лет
• Пол:
о Соотношение мужчин и женщин: 3-4:1
3. Естественное течение заболевания и прогноз:
• Низкий риск злокачественной трансформации в плоскоклеточный рак или другие злокачественные новообразования:
о Показатель заболеваемости 0,3-10%
о Повышенный риск характерен для курящих
и) Лечение папилломы трахеи, бронха:
• Целью является удаление папилломы и восстановление проходимости дыхательных путей
• С учетом того что существует вероятность рецидивирования, после лечения следует осуществлять динамическое наблюдение
Папиллома трахеи, бронха на рентгенограмме, КТ
Лучевая диагностика папилломатоза трахеи, бронхов на рентгене, КТ
а) Терминология:
1. Синонимы:
• Рецидивирующий респираторный папилломатоз (РРП)
2. Определение:
• Узелки вдыхательных путях (папилломы), обусловленные инфицированием вирусом папилломы человека (ВПЧ):
о Верхние отделы > нижние отделы дыхательных путей
• Инвазивный папилломатоз:
о Диссеминация в легких
б) Лучевые признаки трахеобронхиального папилломатоза:
1. Основные особенности:
• Оптимальный диагностический ориентир:
о Утолщение, в том числе узловое стенок дыхательных путей
о Множественные солидные и полостные узелки или объемные образования в легких
• Локализация:
о Чаще всего поражается гортань:
- Различная частота поражения дистальных отделов дыхательных путей
В 5-29% от всех случаев
о Инвазивный папилломатоз
- В коронарной плоскости центральная локализация или локализация в прикорневой зоне
- В аксиальной плоскости локализация в задних отделах
• Размер:
о Инвазивный папилломатоз:
- Различный размер
- Большинство узелков 1 -3 см в диаметре
• Морфологические особенности:
о Инвазивный папилломатоз
о Узелки меньшего размера обычно солидные
о Чем больше размер узелка, тем больше вероятность формирования в нем полости
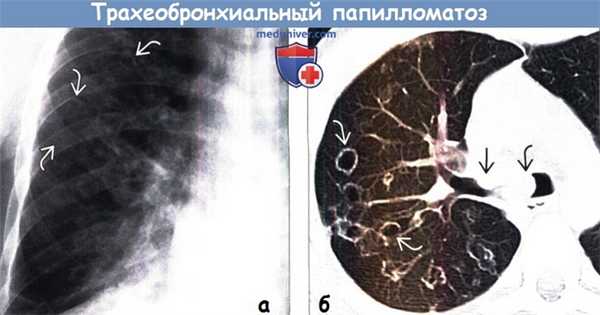
(а) У пациента с трахеобронхиальным папилломатозом при прицельной рентгенографии органов грудной клетки в ПП проекции в правом легком определяются множественные накладывающиеся друг на друга кольцевидные затемнения, соответствующие кистам. В левом легком выявляются аналогичные затемнения (не показаны). Выявляется объемное уменьшение нижней доли правого легкого.
(б) У этого же пациента при нативной КТ визуализируются узелки в области бифуркации трахеи и в правом верхнедолевом бронхе, а также множественные кисты с тонкими неровными стенками в верхней и нижней долях правого легкого.
2. Рентгенография:
о Дыхательные пути:
- Утолщение, в том числе узловое, стенок дыхательных путей:
При рентгенографии может не визуализироваться
о Множественные узелки или объемные образования в легких:
- В структуре могут определяться полости
3. КТ:
• Нативная КТ:
о Дыхательные пути:
- Утолщение, в том числе узловое, стенок дыхательных путей:
Верхние отделы > нижние отделы дыхательных путей
Отсутствуют кальцификаты
- Единичные папилломы:
Встречаются реже, чем множественные папилломы
Обычно расположены в долевых или сегментарных бронхах
- Бронхоэктазы:
Рецидивирующая инфекция и обструкция дыхательных путей
• Множественные узелки в легких:
- Чем больше размер узелка, тем больше вероятность формирования в нем полости:
Стенки полости неравномерные, тонкие или толстые
- Вовлечение в процесс задних отделов легких может быть обусловлено влиянием силы тяжести:
Диссеминация в пораженном легком
- Узелки могут сообщаться с прилежащими дыхательными путями
- Проявления связаны с ростом узелков:
Изменения по типу «матового стекла»
Участки консолидации легочной ткани
- Рост:
Большинство узелков в легких растут медленно
При быстром росте следует подозревать плоскоклеточный рак
В период беременности рост узелков может ускориться
о Осложнения:
- Плоскоклеточный рак
- Вторичная инфекция:
Формирование полостей с уровнем жидкости
- Ателектаз ± постобструктивная пневмония:
Обычно развиваются вследствие обструкции просвета дыхательных путей папилломами
4. Рекомендации к проведению лучевых исследований:
• Оптимальный метод лучевой диагностики:
о КТ представляет собой оптимальный метод визуализации узелков в дыхательных путях, выявления инвазивного папилломатоза легких и плоскоклеточного рака
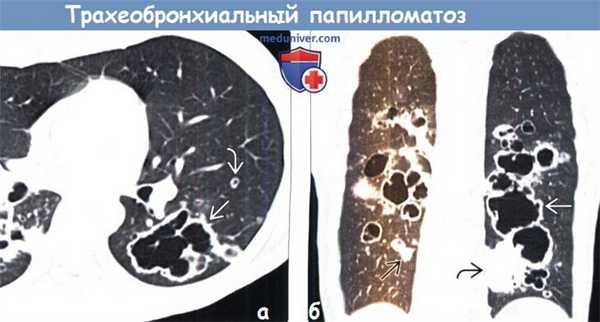
(а) При КТ с контрастным усилением в обоих легких определяются множественные полостные узелки. В нижней доле левого легкого выявляется полостное объемное образование с неровным контуром. Наблюдается преимущественное поражение задних отделов нижних долей легких вследствие диссеминации.
(б) У этого же пациента при КТ с контрастным усилением на реконструкции в коронарной плоскости в обоих легких визуализируются множественные солидные и полостные узелки и объемные образования. Чем больше размер узелка, тем больше вероятность формирования полости. Образование нижней доли левого легкого может соответствовать плоскоклеточному раку — известному осложнению папилломатоза.
в) Дифференциальная диагностика папилломатоза трахебронхиального дерева:
1. Остеохондропластическая трахеобронхопатия:
• Множественные мелкие узелки в дыхательных путях ± кальцифи каты
• Поражает переднебоковую стенку трахеи и стенки проксимальных бронхов
• Отсутствует поражение задней мембранозной стенки трахеи
• Асимметричный стеноз дыхательных путей
2. Гранулематоз с полиангиитом:
• Множественные полостные узелки или объемные образования в легких
• Стеноз подголосового отдела гортани
• Утолщение стенок дыхательных путей
3. Трахеобронхиальный амилоидоз:
• Кальцифицированные или некальцифицированные узелки в подслизистом слое трахеи, вызывающие сужение ее просвета
• Поражается задняя мембранозная стенка
4. Рецидивирующий полихондрит:
• Диффузное утолщение стенок трахеи и главных бронхов и сужение их просвета; отсутствие кальцификатов
• Поражение передней и боковой стенок трахеи, хрящей трахеи
5. Саркоидоз:
• Деформация/стеноз дыхательных путей:
о Может приводить к развитию ателектаза
• Узловатый характер утолщения стенок дыхательных путей
• Мозаичная гипервентиляция легких, образование «воздушных ловушек» на выдохе
6. Плоскоклеточный рак:
• Наиболее частая форма рака легких, при которой формируются полости
• Наблюдаются в 15% случаев
• Развитие тесно связано с курением
• Риск повышается при наличии инвазивного папилломатоза
7. Метастазы в легких:
• Множественные узелки или объемные образования в легких
• В метастазах плоскоклеточного рака и сарком могут формироваться полости
• Дыхательные пути поражаются не всегда
8. Септические эмболы:
• Узелки или объемные образования с нечетким контуром
• Количество полостей вариабельно
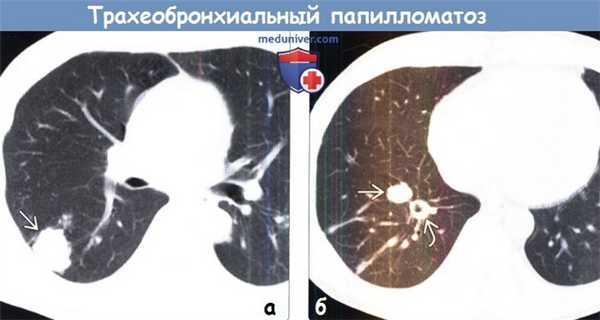
(а) У пациента с трахеобронхиальным папилломатозом при нативной КТ в нижней доле правого легкого определяется солидное объемное образование с дольчатым контуром, соответствующее плоскоклеточному раку. Плоскоклеточный рак встречается в 2% случаев. Ее наличие следует заподозрить при быстром росте узелка в легких.
(б) У этого же пациента при нативной КТ в нижней доле правого легкого визуализируются солидный и полостной узелки. У пациентов с трахеобронхиальным папилломатозом наличие узелков в легких служит признаком инвазивного папилломатоза.
г) Патоморфология папилломатоза трахеи и бронхов:
1. Основные особенности:
• Этиология:
о Инфицирование дыхательных путей ВПЧ:
- Передача ВПЧ от матери ребенку при прохождении через родовые пути:
Факторы риска: первые роды, роды через естественные родовые пути, возраст матери < 20 лет
- Чаще всего встречается инфицирование ВПЧ 6 и 11 типов
- Может поражаться любой отдел дыхательных путей:
В 95% случаев поражается гортань
Единичные папилломы чаще встречаются у курящих мужчин среднего возраста
- Диссеминация вдыхательных путях (инвазивный папилломатоз):
Менее чем в 1 % случаев наблюдается диссеминация в легких
Хирургические вмешательства на папилломах гортани повышают риск диссеминации
о Диссеминация в легких обычно наглядна у детей и лиц молодого возраста:
• Инфекция ВПЧ:
о Папилломы и остроконечные кондиломы
о Тропизм к кератиноцитам о Рак шейки матки
2. Макроскопические патоморфо логические и хирургические особенности:
• Папиллярные или на широком основании образования с васкуляризированной сердцевиной, покрытые плоским эпителием
• Папилломы дыхательных путей могут расти экзофитно или эндофитно
• Напоминают цветную капусту
3. Микроскопические особенности:
• Образования в гортани и легких, состоящие из плоских эпителиальных клеток
• Полости выстланы плоским эпителием
о Плоские эпителиальные клетки могут распространяться между альвеолами через поры Кона
д) Клинические аспекты:
1. Проявления:
• Наиболее частые признаки:
о При умеренном поражении симптомы могут отсутствовать
о Охриплость вследствие поражения гортани является наиболее частым симптомом
о При наличии хрипов и стридора может быть ошибочно принят за астму
о Другие симптомы зависят от размера, количества и локализации папиллом:
- Одышка, гемофтиз
- Постобструктивная пневмония
• Функциональные легочные тесты:
о Признаки обструкции верхних отделов дыхательных путей (до трахеи)
• Ларингоскопия:
о Непосредственная визуализация папиллом
о Выполнение биопсии, необходимой для определения типа ВПЧ
2. Демографические данные:
• Возраст:
о Взрослые: два случая на 100000 человек
о Двухуровневое распределение по возрасту:
- Дети: от 18 месяцев до трех лет
- Взрослые: четвертое десятилетие
• Пол:
о Дети: М =Ж
о Взрослые: М>Ж
3. Естественное течение заболевания и прогноз:
• У молодых лиц обычно купируется самостоятельно
• Узелки в легких обычно растут весьма медленно:
о При быстром росте следует подозревать плоскоклеточный рак
• Инвазивный папилломатоз:
о Летальный исход вследствие дыхательной недостаточности
о Уровень смертности достигает 50% о В 2% случаев выявляется плоскоклеточный рак:
- Обычно возникает спустя 15 лет после развития папилломатоза
- Карциномы часто характеризуются мультицентричным ростом
4. Лечение папилломатоза трахеи и бронхов:
• Если купируется самостоятельно, то лечение обычно не требуется
• При развитии обструкции дыхательных путей проводится хирургическое или медикаментозное лечение:
о Лазерная абляция образований дыхательных путей:
- Обычно требуется многократное повторение процедуры
- При поражении нижних отделов дыхательных путей выполнение процедуры сопряжено с техническими трудностями
- Меры предосторожности для медицинских работников, препятствующие передаче вируса:
Распространение аэрозольных вирусных частиц
о Трахеостомия:
- Устранение обструкции дыхательных путей
- Необходимость в проведении процедуры чаще возникает у пациентов молодого возраста
о Антивирусные препараты могут замедлить рост
о Интерферон может замедлить рост:
- Системное введение препарата либо непосредственное введение его внутрь образования
• Отказ от курения:
о Снижает риск развития плоскоклеточного рака о Канцерогенные вещества в табаке способствуют росту папиллом
5. Диагностические пункты:
1. Следует учитывать:
• У пациентов с множественными узелками в дыхательных путях следует подозревать трахеобронхиальный папилломатоз
2. Ключевые моменты при интерпретации изображений:
• Следует изучать легкие на предмет наличия инвазивного папилломатоза и патологических образований, которые могут соответствовать плоскоклеточному раку
Опухоли бронхов
Опухоли бронхов – различные в морфологическом отношении новообразования, растущие в просвет бронха (эндобронхиально) или вдоль его стенки (перибронхиально). Признаками опухоли бронха могут служить: раздражающий кашель, кровохарканье, одышка, свистящее дыхание, рецидивирующие пневмонии. При раке бронха названная симптоматика развивается на фоне общего нарушения самочувствия (слабости, похудания и пр.). В целях диагностики и верификации типа опухоли бронха проводится рентгенография и томография легких, бронхоскопия с эндоскопической биопсией и гистологическим исследованием материала. Удаление опухолей бронхов (с учетом их локализации и гистотипа) может производиться эндоскопически, путем резекции бронха или легкого.
МКБ-10

Общие сведения
Опухоли бронхов – новообразования, различные по происхождению, клеточному составу, характеру роста, течению и прогнозу, исходящие из тканей бронхиального дерева. Прежде всего, все опухоли бронхов подразделяются на доброкачественные и злокачественные. Первая группа новообразований более многочисленна, хотя составляет всего 5-10% от общего числа опухолевых процессов в бронхах. Большая часть опухолей бронхов представлена различными гистологическими вариантами бронхогенного рака. Доброкачественные опухоли легких и бронхов чаще развиваются у лиц молодого возраста (30-40 лет), в одинаковой степени поражают мужчин и женщин; злокачественные новообразования в большинстве случаев выявляются у мужчин старше 50 лет.
Причины
В большинстве случаев опухоли бронхов возникают на фоне хронических воспалительных процессов, токсических воздействий, механических повреждений бронхиального дерева. Известно, что формированию злокачественных опухолей часто предшествуют бронхит курильщика, хронический бронхит другой этиологии, пневмокониозы, туберкулез. Наибольшей канцерогенностью обладает табачный дым, токсические соединения которого способствуют метаплазии бронхиального эпителия, а высокая температура нарушает процессы клеточного деления. Наиболее значимыми факторами являются стаж курения, ежедневная «норма» выкуриваемых сигарет, качество табачных изделий. Не следует забывать, что одинаково опасно как активное, так и пассивное курение.
Наиболее подвержены возникновению опухолей бронхов работники вредных производств, контактирующие с углем, асбестом, мышьяком, хромом, никелем, аэрогенными поллютантами. Отмечена связь некоторых опухолей бронхов с определенными вирусными агентами (например, ассоциация плоскоклеточных папиллом бронхов с вирусом папилломы человека). Папилломы бронхов часто сочетаются с папилломатозом гортани и трахеи.
Классификация
По типу роста опухоли легких подразделяются на центральные (произрастающие из крупных бронхов - главных, долевых, сегментарных, субсегментарных) и периферические (развиваются из мелких бронхиальных ветвей 5-го, 6-го порядка). Центральные опухоли с эндобронхиальным ростом доступны визуализации через бронхоскоп, часто обтурируют просвет бронха, вызывая при этом ателектаз сегмента или доли легкого. Периферические опухоли длительное время не вызывают клинически значимых изменений и протекают бессимптомно.
Доброкачественные опухоли могут развиваться из различных элементов бронха, на основании чего выделяют:
- опухоли из эпителия и бронхиальных желез (папилломы (плоскоклеточные, железистые, смешанные), аденомы бронхов (карциноидные, цилиндроматозные, мукоэпидермоидные, смешанные)
- опухоли из мезодермальной ткани (лейомиомы, фибромы, гемангиомы, неврогенные опухоли)
- дисэмбриологические опухоли (гамартомы, гамартохондромы)
Опухоли бронхов следует отличать от эндобронхиальных процессов неопухолевой природы. К последним в пульмонологии относятся инородные тела бронхов, воспалительная гиперплазия бронхов, бациллярный ангиоматоз легкого, амилоидные опухоли, эндометриоз и т. п.
По мере развития доброкачественных опухолей бронхов выделяют фазу бессимптомного течения, начальных клинических проявлений и развернутой клинической картины. С учетом выраженности нарушения бронхиальной проходимости различают стадию частичного стеноза бронха, клапанного стеноза бронха и полной окклюзии бронха. В некоторых случаях доброкачественные опухоли бронхов подвергаются малигнизации и приобретают злокачественное течение (например, малигнизация аденомы бронха с переходом в аденокарциному отмечается у 5–10% больных).
Злокачественные опухоли бронхов (рак бронхов) дифференцируют в зависимости от гистологического типа опухоли (мелкоклеточный, крупноклеточный, плоскоклеточный рак, аденокарцинома, карциносаркома, рак бронхиальных желез, карциноидные опухоли и др.). При этом все формы рака легкого проходят в своем развитии три периода: биологический (от момента зарождения опухоли до появления рентгенологических признаков), доклинический (имеются только рентгенологические признаки опухоли; симптомы отсутствуют) и клинический (выражена клиническая симптоматика). Исчерпывающая классификация стадий рака легкого по TNM-системе представлена в обзоре «Злокачественные опухоли легких».
Симптомы опухолей бронхов
Наиболее яркая клиническая симптоматика развивается при эндобронхиальном росте опухоли, вызывающей нарушение бронхиальной проходимости. На стадии частичного бронхостеноза диаметр просвета бронха практически не изменен, пациента может беспокоить раздражающий кашель с небольшим количеством мокроты, изредка – кровохарканьем. Общее самочувствие не страдает. Рентгенологические признаки опухолевого роста отсутствуют; выявление новообразования возможно только с помощью КТ легких или бронхоскопии.
На стадии клапанного стеноза бронха опухоль уже в значительной мере перекрывает просвет воздухоносных путей. Больного беспокоит постоянный кашель с выделением слизисто-гнойной мокроты, кровохарканье, одышка, свистящее дыхание. Во время выдоха под давлением опухоль может полностью закрывать бронх, в связи с чем на этом этапе возникают признаки нарушения легочной вентиляции, воспалительные изменения. Рентгенологически обнаруживаются сегментарные инфильтраты, опухоль бронхов подтверждается эндоскопически или с помощью линейной томографии.
Полная обтурация бронха опухолью приводит к формированию ателектаза, нагноительных процессов в невентилируемом участке легочной ткани. Клиническая картина соответствует обтурационной пневмонии: лихорадка, кашель с гнойной мокротой, общая слабость, потливость. При аррозии бронхиальных сосудов могут возникать массивные легочные кровотечения.
Карциноидные аденомы бронхов могут продуцировать биологически активные вещества, поэтому при опухолях данного типа нередко развивается карциноидный синдром: бронхоспазм, головокружения, покраснение кожи, чувство жара, аллергические высыпания на коже и т. п.
Опухоли с перибронхиальным ростом, как правило, не вызывают полной обтурации бронха, поэтому симптоматика не выражена. Также малосимптомно и течение периферических опухолей. Обычно клиническая манифестация связана с аррозией сосуда (кровохарканье), сдавлением или прорастанием бронхов (кашель, одышка, повышение температуры и т. д.). При раке бронха, кроме респираторных проявлений, выражены общие нарушения: раковая интоксикация, слабость, кахексия, анемия, болевой синдром.
Диагностика
Беспричинный или длительный надсадный кашель, кровохарканье, одышка, затрудненный выдох и другие признаки неблагополучия со стороны дыхательных путей должны стать поводом для безотлагательного посещения пульмонолога. После оценки аускультативных и других физикальных данных определяется алгоритм диагностического обследования.
Как правило, первым шагом на пути выявления опухоли бронха является рентгенография легких в двух проекциях и томографическое исследование. В большинстве случаев рентгенологически определяется гиповентиляция или ателектаз части легкого; на томограммах - "ампутация" обтурированного опухолью бронха. Для оценки васкуляризации опухоли бронха целесообразно выполнение бронхиальной артериографии или ангиопульмонографии.
Наибольшей ценностью при эндобронхиальных новообразованиях обладает фибробронхоскопия с эндоскопической биопсией. Гистологический анализ биоптата позволяет окончательно определить морфологический тип опухоли. Бронхоскопия может быть информативна и при периферических опухолях – в этом случае эндоскопист фиксирует косвенные признаки опухолевого роста (сужение и деформацию контуров бронха за счет внешнего сдавления, изменение угла отхождения бронхиальных ветвей и пр.). При такой локализации также возможна трансбронхиальная биопсия опухоли. С целью оценки степени нарушения проходимости бронхов выполняется спирометрия.
В плане дифференциальной диагностики наиболее важным представляется разграничение доброкачественных и злокачественных опухолей бронхов. Определение гистотипа, локализации и степени распространенности опухоли бронха позволяет грамотно спланировать последующее лечение.
Лечение опухолей бронхов
Доброкачественные опухоли бронхов с внутрипросветным ростом могут быть удалены различными путями. Так, при одиночных полипах на узкой ножке в качестве метода выбора может рассматриваться эндоскопическое удаление полипа через бронхоскоп с коагуляцией ложа. В остальных случаях, как правило, производится торакотомия с бронхотомией и удалением опухоли, окончатая или циркулярная резекция бронха; а при наличии необратимых изменений в легком (бронхоэктазов, пневмосклероза) – различные виды резекции. Перибронхиальные и периферические доброкачественные опухоли, как правило, удаляются в процессе краевой или сегментарной резекция легкого, лобэктомии.
Совсем иной подход используется в отношении злокачественных опухолей бронхов. Исходя из требований радикальности, объем резекции увеличивается до лобэктомии и даже расширенной пневмонэктомии. Эндобронхиальное удаление (лазерная деструкция, криодеструкция, радиочастотная или аргоноплазменная коагуляция, ФДТ), как альтернатива хирургической операции, применяется лишь на стадии TisN0M0 или при функциональной неоперабельности пациента в крупных центрах торакальной хирургии, где имеется соответствующее техническое оснащение и опыт. Хирургическое лечение рака бронхов дополняется химиотерапией или лучевой терапией; в запущенных случаях эти методы служат единственно возможным способом продления жизни пациента.
Прогноз
После удаления доброкачественные опухоли бронхов могут рецидивировать, особенно в случае продолжающегося воздействия причинно значимых факторов. Эндобронхиальное удаление опухоли может осложниться рубцовым стенозом бронха. Отказ от лечения чреват возникновением жизнеугрожающего кровотечения, развитием необратимых изменений легочной ткани, озлокачествлением опухоли бронха. Прогноз злокачественных опухолей бронхов зависит от стадии онкопроцесса, радикальности проведенного лечения, гистологической формы рака, наличия метастазов на момент установления диагноза.
2. Эндоскопическая хирургия при стенозирующий опухолях трахеи и крупных бронхов: Автореферат диссертации/ Телегина Л.В. – 2017.
3. Современные виды хирургического лечения доброкачественных и карциноидных опухолей трахеи и бронхов: Автореферат диссертации/Мосин И.В. – 1990.
Трахеальный бронх
Трахеальный бронх – это врождённая аномалия строения трахеобронхиального дерева, при которой добавочный, долевой или сегментарный бронх отходит от трахеи выше места её бифуркации или главного бронха. Протекает бессимптомно или по типу хронического, часто рецидивирующего воспалительного процесса в лёгком, проявляющегося эпизодами кашля с гнойной мокротой, болями в груди, лихорадкой, кровохарканьем. Диагностируется с помощью бронхоскопии, бронхографии, КТ, МРТ, рентгенографии грудной клетки. При нарушениях вентиляционной и дренажной функций аномального бронха выполняется хирургическая коррекция порока.
Трахеальный бронх относится к редким порокам развития дыхательной системы. Частота выявляемости составляет 0,1-5% от всех бронхоскопий, бронхографий и КТ-исследований органов грудной полости. Мужчины страдают чаще женщин. Аномалия образуется преимущественно в правой части трахеи, левостороннее расположение выявляется очень редко. Устье патологического бронха располагается на 2-6 см выше бифуркации. Длина органа составляет от 6 до 20 мм, диаметр – от 5 до 10 мм. Патология может сочетаться с артериовенозными мальформациями лёгкого, другими пороками развития бронхолёгочной, гастроинтестинальной, костно-мышечной и кардиоваскулярной систем. Часто обнаруживается у пациентов с синдромом Дауна.
Этиология порока развития до конца не установлена. Аномалии ветвления трахеобронхиального дерева являются результатом нарушения эмбриогенеза, формируются на 6-8 неделе беременности при определённых неблагоприятных обстоятельствах. Выделяют следующие тератогенные факторы, провоцирующие возникновение врождённых пороков респираторного тракта:
- Внешние (экзогенные). Аномалии органов и систем формируются под влиянием физических, химических и биологических причин. Самое опасное физическое воздействие на развивающийся эмбрион оказывает ионизирующее излучение. Наиболее частыми химическими факторами дизэмбриогенеза являются употребление алкоголя, табакокурение, применение ряда медикаментов. К биологическим тератогенам относятся токсины некоторых бактерий, вирусов и простейших.
- Внутренние (эндогенные). К нарушению эмбриогенеза часто приводят генетические поломки, нарушения гормонального статуса, эндокринная патология и гестозы у беременных. Нередко предпосылкой к формированию врождённых пороков является возраст одного или обоих родителей более 35 лет.
Патогенез
Механизм возникновения аномалии полностью не изучен. Известно, что аберрантные отростки трахеи формируются у эмбрионов в течение 1-2 месяца беременности. Затем они предположительно регрессируют. Не подвергшийся обратному развитию трахеальный отросток трансформируется в аномальный бронх. Впоследствии из-за дефектов архитектоники нарушаются его вентиляционная и дренажная функции. Развивается хронический воспалительный процесс соответствующего участка лёгочной ткани, формируются бронхоэктазы. Трахеальный бронх по своему строению соответствует обычным бронхам соответствующего калибра. В отличие от других аномальных образований крупных воздухоносных путей его стенка содержит хрящевые кольца.
Многие авторы научных статей из сферы пульмонологии в своей классификации выделяют транспозицию или сепарацию верхнедолевых бронхов, а также наличие сверхкомплектного органа. Патологическое ответвление трахеи может заканчиваться слепо, аэрировать дополнительную долю, участок верхней доли, добавочное лёгкое или сообщаться с кистозно изменённой лёгочной паренхимой. В соответствии с самой простой и популярной классификацией, имеющей клиническое значение, трахеальный бронх бывает:
- Смещённым (дислоцированным). Строение легких не нарушено, верхняя доля вентилируется не более чем тремя сегментарными бронхами.
- Добавочным (сверхкомплектным). Присутствует дополнительный бронх, сообщающийся с добавочной долей, лёгким или кистозной полостью.
Симптомы трахеального бронха
В большинстве случаев клинические признаки данной врождённой аномалии отсутствуют. Трахеальный добавочный или смещённый бронх выявляется случайно при обследовании или оперативном вмешательстве по другому поводу. У некоторых пациентов нарушение аэрации приводит к возникновению воспалительного или нагноительного процесса в вентилируемой патологическим бронхом зоне лёгкого. Первые симптомы болезни обычно появляются во взрослом возрасте. Больного беспокоят повторяющиеся эпизоды кашля с жёлто-зелёной мокротой, субфебрильной или фебрильной лихорадкой, болями в соответствующей половине грудной клетки.
Иногда процесс принимает затяжное течение, кашель с мокротой, одышка при физической нагрузке, болевой синдром наблюдаются на протяжении длительного времени. Присутствуют симптомы общей интоксикации. Пациент предъявляет жалобы на повышение температуры тела до субфебрильных значений, снижение аппетита и постепенное похудание, повышенную утомляемость, слабость. При продолжительном хроническом течении воспалительного процесса утолщаются концевые фаланги пальцев рук по типу барабанных палочек, ногти приобретают вид часовых стёкол. У ряда больных возникает и рецидивирует кровохарканье.
Осложнения
Неспособный к полноценной вентиляции трахеальный бронх может провоцировать возникновение пневмоний, способствовать развитию туберкулёзного или онкологического процесса в соответствующем участке лёгкого. Сочетание данной аномалии строения респираторного тракта с сосудистыми мальформациями приводит к кровохарканью, рецидивирующим, иногда массивным лёгочным кровотечениям. Во время лоб- или пульмонэктомии такой бронх часто принимают за сосуд и не подвергают необходимой обработке. Из-за этого недиагностированная патология становится причиной послеоперационного осложнения – образуется трахеальный свищ.
Пациенты с подозрением на трахеальный бронх обследуются у пульмонолога, при необходимости консультируются торакальным хирургом, фтизиатром, онкологом. Осмотр помогает выявить признаки хронически текущего воспалительного поражения органов дыхания – цианоз губ, дистальную гипертрофическую остеоартропатию. При перкуссии определяется укорочение лёгочного звука в проекции пораженного участка, там же выслушиваются сухие и влажные хрипы. Окончательный диагноз выставляется на основании:
- Бронхологического исследования. Выполняется фибробронхоскопия и бронхография. Бронхоскопия позволяет обнаружить неправильно расположенное (выше карины) устье бронха. С помощью бронхографии уточняется вариант аномального органа (сверхкомплектный или дистопический), определяются его диаметр и длина, оценивается проходимость, изучается архитектоника трахеобронхиального дерева.
- Лучевые методы. Заподозрить трахеальный бронх на рентгенограмме лёгких можно при наличии длительно существующей локальной инфильтрации или рецидивирующей в одной и той же зоне лёгкого пневмонии. КТ и МРТ легких выявляют аномальный вариант ветвления трахеи, обнаруживают патологические изменения сообщающейся с бронхом лёгочной ткани и бронхоэктазии.
Для диагностики часто сопутствующих данной патологии сосудистых мальформаций применяется ангиопульмонография. При подозрении на туберкулёз неполноценно вентилируемого участка лёгкого выполняется исследование мокроты – простая бактериоскопия, посевы на питательные среды, определение ДНК микобактерий с помощью методов экспресс-диагностики.
Лечение трахеального бронха
Бессимптомное существование аномалии свидетельствует о нормальной вентиляционной функции бронха, лечение в данной ситуации не назначается. Если трахеальный сверхкомплектный бронх является причиной хронического воспаления, нагноительного процесса добавочной доли или лёгкого, выполняется оперативное удаление поражённого участка вместе с аэрирующим его бронхом. Другими показаниями к резекции доли, сегмента либо лёгкого являются рецидивирующее кровохарканье и (или) лёгочное кровотечение, бронхоэктазы, неопластический процесс. В последние годы хирургические вмешательства всё чаще выполняются с помощью малоинвазивной видеоторакоскопии.
Прогноз и профилактика
Прогноз зависит от состояния вентилируемой лёгочной паренхимы. Своевременная хирургическая резекция участка кистозной гипоплазии, бронхоэктазов или зоны хронического воспаления приводит к полному выздоровлению. Злокачественное новообразование может рецидивировать в другой части лёгкого или противоположном органе. Сопутствующие сосудистые аномалии часто одновременно присутствуют в нескольких сегментах, долях или обоих лёгких, поэтому, несмотря на оперативное вмешательство, лёгочные кровотечения иногда могут повторяться.
Первичная профилактика аномального ветвления трахеи не разработана. Здоровый образ жизни беременной женщины существенно снижает риск формирования любых пороков развития у плода. Будущей матери рекомендуется отказаться от употребления алкоголя, табака и других токсичных веществ, избегать контакта с инфекционными больными, принимать медикаменты строго по назначению врача. Пациент с диагностированной патологией нуждается в регулярных медицинских осмотрах, ежегодном рентгенологическом исследовании органов грудной клетки.
1. Добавочный трахеальный бронх/ Аверьянов А.В., Кемеж Ю.В.// Русский электронный журнал радиологии. - 2013 - Т.3, №3.
3. Аномалия развития — сверхкомплектный бронх/ Колпинский Г.И., Бурдин С.Н., Шкарабуров А.С., Попова О.П., Ракунова Н.В.// Бюллетень сибирской медицины. - 2012 - №5.
Полипы трахеи и бронхов, хирургическое удаление
Полипами в медицине называют новообразования, которые растут над поверхностью слизистой оболочки. Они встречаются в разных органах: желудке, кишечнике, желчном пузыре, полости носа и придаточных пазухах, мочевом пузыре. В трахее и бронхах полипы обнаруживаются редко. Они могут достигать больших размеров и нарушать дыхание, перерождаться в злокачественные опухоли. Поэтому таким пациентам показано хирургическое лечение. Чаще всего операцию можно провести без разрезов, эндоскопически.

В целом доброкачественные новообразования трахеобронхиального дерева — редкое явление. Исследования показывают, что в 80–90% случаев первичные опухоли трахеи и бронхов являются злокачественными. Причем, по классификации их объединяют в одну большую группу со злокачественными опухолями легких. Это еще одна причина, почему обнаруженный полип нужно удалять — есть вероятность того, что в нем будут обнаружены раковые клетки.
Но даже первичные злокачественные опухоли трахеи и бронхов — редкое явление. В крупных дыхательных путях чаще всего встречается рак, который вторгся сюда из других органов, таких как пищевод, щитовидная железа, гортань.
В международной клинике Медика24 доступны все виды современной диагностики, в том числе эндоскопия дыхательных путей. Исследования выполняются с применением новейшего оборудования от ведущих производителей. Наши опытные врачи оперативно установят правильный диагноз и назначат оптимальное лечение.
Закажите обратный звонок. Мы работаем круглосуточно
Причины возникновения, классификация
Один из ранних отчетов, позволяющих судить о распространенности доброкачественных опухолей трахеобронхиального дерева, был опубликован специалистами из американской клиники Mayo. с С 1945 по 1956 годы было проведено 11 626 бронхоскопий, и во время них было обнаружено 13 доброкачественных эндобронхиальных новообразований. После оценки гистологического строения этих опухолей были выявлены наиболее распространенные разновидности. Ими оказались:
- рецидивирующий респираторный папилломатоз — он находится на первом месте, его причиной является инфекция, вызванная вирусом папилломы человека (ВПЧ);
- миобластома;
- липома — доброкачественное новообразование из жировой ткани;
- аденома — опухоль из железистого эпителия;
- фиброма — опухоль из плотной соединительной ткани;
- полипы;
- хондрома — опухоль из хрящевой ткани;
- лейомиома — доброкачественное новообразование из гладкомышечных клеток;
- гемангиома — образование, представляющее собой клубок из неправильно развившихся, расширенных кровеносных сосудов.
Полипы в бронхах впервые были описаны в 1932 году. К 1940 году в мировой литературе было описано 40 выявленных случаев. Как показала практика, после того, как появились антибиотики, полипы в дыхательных путях стали встречаться намного реже. Это натолкнуло ученых и врачей на мысль, что данные новообразования чаще всего являются скорее не доброкачественными опухолями, а возникают в результате воспаления. Также появилась теория, согласно которой полип образуется в месте, где произошел разрыв слизистой оболочки. В процессе заживления разрастается грануляционная ткань, которая затем замещается фиброзной тканью и эпителизируется. Сам разрыв может происходить инородного тела, инфекционных заболеваний, сильного кашля при вдыхании дыма, а также иных раздражителей.
В настоящее время окончательной классификации трахеобронхиальных полипов не существует. Так как эти новообразования встречаются очень редко, классифицировать их сложно. Чаще всего применяется упрощенная система, разработанная Дреннаном и Дугласом. В соответствии с ней полипы трахеи и бронхов делятся на три типа:
- Множественный папилломатоз — заболевание, которое зачастую вызывает вирус папилломы человека. Распространенность этого заболевания составляет 2 случая на 100 тысяч населения, чаще всего им страдают мужчины. Заражение папилломавирусной инфекцией зачастую происходит еще в детстве, и затем она протекает в хронической форме, иногда бессимптомно, иногда с обострениями, которые развиваются на фоне стрессов, снижения иммунитета. Когда вирусная папиллома достигает больших размеров, она начинает перекрывать дыхательные пути и приводит к дыхательной недостаточности. Новообразование чаще всего можно удалить эндоскопически, однако, от самого вируса избавиться уже не получится — он остается в организме до конца жизни. Поэтому возможны рецидивы. Также вирусная папиллома может со временем трансформироваться в злокачественную опухоль, так как вирус вызывает генетические нарушения в клетках. Встречаются ситуации, когда множественный папилломатоз возникает в детстве и проходит по мере взросления.
- Солитарная (единичная) папиллома также чаще всего встречается у мужчин, обычно возникает в возрасте 40–70 лет. Новообразование располагается на слизистой оболочке на широком основании и имеет бугристую поверхность.
- Воспалительные полипы обычно представлены единичными новообразованиями. Они состоят из фиброзной соединительной ткани, слизистая оболочка вокруг них отечна, в ней отмечается воспалительный процесс.

Симптомы
Доброкачественные опухоли трахеи не вызывают симптомов, пока не достигают размеров, вызывающих выраженное нарушение прохождения воздуха. Но, даже когда симптомы возникают, они неспецифичны и очень сильно напоминают проявления бронхиальной астмы и других заболеваний. Это приводит к поздней диагностике.
Возможные признаки заболевания:
- свистящее, шумное, затрудненное дыхание;
- одышка;
- кашель;
- частые респираторные инфекции;
- дыхательная недостаточность, в наиболее тяжелых случаях — удушье, которое может привести к смерти;
- затруднение глотания, охриплость голоса — при сдавлении пищевода, поражении гортани.
Эти признаки могут указывать как на доброкачественную опухоль, так и на злокачественное новообразование. Если они возникли, не стоит списывать их на частые инфекции ослабленного иммунитета или хронический бронхит. Нужно как можно быстрее посетить врача и провериться.
Запишитесь на прием к одному из ведущих в международной клинике Медика24.
Читайте также:
