Патогенез синдрома фето-фетальной трансфузии (СФФТ). Прогноз синдрома фето-фетальной трансфузии
Добавил пользователь Евгений Кузнецов Обновлено: 28.01.2026
Синдром фето-фетальной трансфузии. Диагностика синдрома фето-фетальной трансфузии (СФФТ)
Синдром фето-фетальной трансфузии представляет собой патологическое состояние, при котором плод-«донор» отдает свою кровь в кровоток плода-«реципиента» через аномальные межплодовые сосудистые анастомозы в плаценте. У плода-«донора» развиваются анемия и гиповолемия, задержка развития и, как следствие этого, происходит снижение продукция мочи почками. Поскольку процесс глотания жидкости не нарушается, объем амниотической жидкости постепенно уменьшается. У плода-«реципиента» появляется гиперволемия. Вследствие отсутствия механизма, обеспечивающего удаление избытка крови, плод-«реципиент» пытается увеличивать выделение жидкости настолько, насколько это бывает возможно, что в тяжелых случаях приводит к полицитемии или водянке. Возросшая выработка мочи плодом-«реципиентом» приводит к многоводию и перерастяжению амниотической полости, с одновременным прижатием к стенке матки амниотической полости плода-«донора» и питающих его сосудов, за счет чего еще более снижается поступление крови к плоду-«донору». Уменьшение в его амниотической полости количества околоплодных вод приводит к тому, что межплодная мембрана начинает плотно охватывать и прижимать плода-«донора» к стенке матки. Такое состояние получило название синдром «сдавленного близнеца».
Наиболее часто описываемыми в литературе критериями для диагностики СФФТ являются следующие: - монохориальная плацентация с возможностью визуализации разделяющей плоды мембраны;
- однополые плоды;
- выявление секвенции мало-многоводия во втором триместре беременности (многоводие у плода-«реципиента» и маловодие у плода-«донора») при отсутствии других причин изменения объема амниотической жидкости;
- диссоциация в развитии плодов с расположением большего плода в перерастянутой многоводием амниотической полости, а меньшего - прижатого к стенке матки (с различием в окружности живота или в предполагаемой массе более 20%);
- отсутствие возможности визуализировать мочевой пузырь у плода-«донора» и увеличенный мочевой пузырь у плода-«реципиента»;
- нарушение показателей систоло-диастолического отношения кровотока в артериях пуповины (>0,4), наличие нулевого конечного диастолического кровотока в артериях пуповины плода-«донора» и пульсирующий характер кровотока в вене пуповины плода-«реципиента» обычно сидетельствуют о плохом прогнозе;
- водянка или признаки застойной сердечной недостаточности у любого из плодов (хотя они наиболее часто наблюдаются у плода-«реципиента»).
Критериями, которые использовались для отбора пациенток в открытое мультицентровое рандомизированное исследование, посвященное изучению эффективности тактики последовательных амниоцентезов для дренирования амниотической полости по сравнению с эндоскопической лазерной коагуляцией сосудистых анастомозов плаценты для лечения СФФТ, яв-лялись:
- беременность двойней, установленная как монохориальная во время ультразвукового обследования в первом триместре и/или на основании обнаружения общей плаценты и однополых плодов при эхографии во втором триместре;
- многоводие в одной амниотической полости с размером наибольшего «вертикального кармана» не менее 6,0 см в сроки до 20-й нед беременности; 8,0 см - в 20-22-ю нед, и 12,0 см - в 23-25-ю нед беременности. Многоводие должно быть обусловлено полиурией, которая будет характеризоваться наличием увеличенного мочевого пузыря у плода-«реципиента» на протяжении большей части периода эхографического обследования;
- маловодие (синдром «сдавленного близнеца») в другой амниотической полости с размером наибольшего «вертикального кармана» не более 2 см. Наиболее вероятной причиной маловодия должна являться олигурия у плода, которая будет характеризоваться наличием спавшегося мочевого пузыря на протяжении большей части периода эхографического обследования.
При наиболее тяжелых формах синдрома диагностика не представляет труда: общая плацента, массивное многоводие у плода-«реципиента» и «сдавленный» плод-«донор», прижатый к стенке матки, ограниченный в подвижности, и очевидные признаки диссоциации в развитии плодов. Легкие формы синдрома более сложно диагностировать вследствие отсутствия единых критериев, однако при наличии диспропорции объемов околоплодных вод в двух соседних амниотических полостях всегда необходимо заподозрить наличие СФФТ вне зависимости от степени выраженности диссоциации предполагаемой массы у плодов двойни.
Было выявлено, что различие между плодами в концентрации гемоглобина свыше 2,4 г/дл по данным кордоцентеза соответствует наличию СФФТ.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Патогенез синдрома фето-фетальной трансфузии (СФФТ). Прогноз синдрома фето-фетальной трансфузии
Синдром фето-фетальной трансфузии. Диагностика и лечение синдрома фето-фетальной трансфузии.
Синдром фето-фетальной трансфузии (СФФТ) является сравнительно редким объемным расстройством кровообращения у плодов -монохориальных близнецов, приводящим к нарушению их развития, внутриутробной или постнатальной гибели.
Частота монозиготных близнецов составляет около 4/1000 живорожденных. У двух третей из них имеется общая плацента, но раздельные амниотические полости. В этих случаях между двумя плацентарными территориями имеются сосудистые анастомозы — поверхностные (артерио-артериальные и вено-венозные) и глубокие (артериовенозные). Синдром фето-фетальной трансфузии возникает примерно в 15% случаев монохориальной плаценты. Его причиной является несбалансированный кровоток между плодами — при слабо выраженных поверхностных артерио-артериальных анастомозах часть крови через глубокие анастомозы смещается от одного близнеца к другому. В результате возникает объемный дисбаланс: у близнеца-донора отмечается гиповолемия, олигоурия, анемия и гипотрофия, а у близнеца-реципиента - гиперволемия и полиурия. Плоды отличаются по массе тела, которая более низкая у донора. В связи с широким распространением в последние годы экстракорпорального оплодотворения, приводящего к многоплодной беременности, есть основания предполагать увеличение и количества беременностей с синдромом фето-фетальной трансфузии.
Частота сопутствующих ВПС в этой группе детей значительно превышает среднюю в популяции, составляя около 7%. Особенно высока выявляемость пороков среди близнецов-реципиентов (12%); наиболее частым из них является легочный стеноз (4,8—9,6%).
Естественное течение синдрома фето-фетальной трансфузии.
До 90% беременностей заканчиваются преждевременными родами. В 25% случаев один из близнецов (чаще донор) погибает внутриутробно. Еще 10% умирают вскоре после рождения. Более половины родившихся детей нуждаются в искусственной вентиляции легких. У 13% имеются внутрижелудочковые кровоизлияния III—IV степени или перивентрикулярная лейкомаляция. У близнецов-доноров в 10% случаев развивается почечная недостаточность, приводящая к смерти около 60% из них.

Среди выживших детей высок процент поражений центральной нервной системы (задержка речи и умственного развития, детский церебральный паралич).
Пренатальная диагностика синдрома фето-фетальной трансфузии. Диагностика СФФТ осуществляется на основании ультразвукового исследования, выявляющего диспропорцию в количестве амниотической жидкости между плодами. У близнеца-донора отмечается маловодие (максимальная толщина слоя жидкости менее 1 см), а у близнеца-реципиента - многоводие (толщина слоя более 8 см). При выраженных формах заболевания плод-донор фактически «лежит на стенке» матки, окутанный мембраной; как правило, он плохо развивается. Однако и у плода-реципиента имеются проблемы, связанные с большой объемной нагрузкой на сердце, приводящей к сердечной недостаточности. При фетальной ЭхоКГ можно выявить гипертрофию и дилатацию желудочков, повышение скорости кровотока через аортальный и легочный клапаны, увеличение кардио-торакального индекса. Кроме того, часто возникают митральная и три-куспидальная регургитация, а также выпот в полость перикарда.
Выраженная гипертрофия миокарда в выводном отделе правого желудочка может приводить к снижению потока крови через желудочек и легкие, что сопровождается нарушением их развития и прогрессированием легочного стеноза вплоть до атрезии клапана.
Клиническая симптоматика синдрома фето-фетальной трансфузии.
У новорожденного, перенесшего синдром фето-фетальной трансфузии в качестве донора, можно отметить бледность, тахикардию, нарушения периферической циркуляции. Тяжесть состояния близнеца-реципиента в большинстве случаев бывает обусловлена полицитемией, гипербилирубинемией, сердечной недостаточностью. Разница в массе тела между новорожденными превышает 15%. При внутриутробной гибели одного из близнецов у выжившего ребенка высока опасность развития ДВС-синдрома и почечной недостаточности.
У новорожденных с синдромом фето-фетальной трансфузии нередко выявляется артериальная гипертензия. Причиной этого у бывших доноров может быть активация ренин-ангиотензиновой системы в ответ на хроническую гипово-лемию. Причиной гипертензии у реципиентов может быть повышение в плазме уровня эндотелина-1 — потенциального сосудосуживающего вещества. Так как увеличенный уровень ренина может передаваться от донора к реципиенту, это вносит дополнительный вклад в дисфункцию сердечно-сосудистой системы у последнего.
Лечение синдрома фето-фетальной трансфузии.
При лечении близнецов-доноров используют 10% раствор глюкозы, эритроцитарную массу и препараты железа. Близнецам-реципиентам показаны заменные переливания свежезамороженной плазмы для снижения гематокрита.
Артериальная гипертензия новорожденных и легочный стеноз лечатся по соответствующим принципам.
- Вернуться в оглавление раздела "Кардиология."
Фето-фетальный трансфузионный синдром ( Синдром фето-фетальной трансфузии )
Фето-фетальный трансфузионный синдром (ФФТС) – это тяжелое осложнение многоплодной монохориальной беременности, при которой из-за анастомозов в сосудистой сети плаценты возникает дисбаланс кровотока у плодов. Проявлениями служит диспропорциональность развития близнецов, многоводие в пузыре «рецепиента» при маловодии у «донора», ряд серьезных пороков развития обоих плодов, их внутриутробная гибель. Диагностика производится на основании картины ультразвуковых исследований, эхокардиографии и допплерографии, выполняемых обычно во второй половине беременности. Для сохранения беременности осуществляют лазеркоагуляцию плацентарных анастомозов, периодическое амниодренирование, окклюзию пуповины более пострадавшего плода для сохранения другого.
МКБ-10
Общие сведения
Синдром фето-фетальной трансфузии встречается исключительно при монозиготной двойне (крайне редко - тройне), когда близнецы объединены общим хорионом. Официальная статистика свидетельствует, что это осложнение возникает у 17,5% женщин, беременность которых носит монохориальных характер. Ряд исследователей полагает, что встречаемость синдрома значительно выше, однако часто он приводит к самопроизвольному аборту на ранних сроках вынашивания ребенка («скрытая смертность»). Уровень перинатальной смертности при ФФТС высокий и в некоторых регионах достигает 65-100%, примерно 12-15% всех случаев внутриутробной гибели при многоплодной беременности обусловлено этим состоянием.
Причины
Морфологической предпосылкой для развития фето-фетального трансфузионного синдрома является наличие в хорионе анастомозов между сосудистыми сетями обоих плодов. При монохориальной беременности они выявляются в 60-90% и могут быть поверхностными и глубокими. Поверхностные вено-венозные и артерио-артериальные анастомозы способны транспортировать кровь в обоих направлениях (в зависимости от давления) и выравнивают объемы крови между близнецами. Строение глубоких анастомозов таково, что артериальная кровь, поступающая в котиледон плаценты из системы одного ребенка, переходит в венозную сеть другого. Предполагается, что превалирование количества глубоких сосудистых соединений в хорионе над числом поверхностных и становится причиной появления синдрома.
Факторы, приводящие к возникновению большего количества глубоких анастомозов, на сегодняшний момент неизвестны. Предполагается, что они возникают из-за патологии формирования плаценты «донора», в результате чего сосудистое сопротивление в ней растет, и формируются шунты, связывающие его с сосудами «реципиента». Обсуждается возможность влияния позднего разделения близнецов, тератогенных факторов, недостаточного кровоснабжения матки женщины. Выяснение точных причин ФФТС осложняется поздней диагностикой этого состояния и непредсказуемостью его появления.
Патогенез
Считается, что возникновение фето-фетального трансфузионного синдрома может произойти на разных сроках вынашивания, причем позднее возникновение осложнения благоприятней в прогностическом отношении. Иная точка зрения заключается в том, что предпосылки для ФФТС возникают еще на этапе разделения плодов (4-12 дни гестации), а выраженность и срок появления дальнейших нарушений зависит от количества глубоких анастомозов и степени дисбаланса кровообращения близнецов. Первоначально возникает простой переток крови от «донора» к «реципиенту», который не отражается на скорости развития и других характеристиках обоих плодов.
Уменьшение объема циркулирующей крови у близнеца-донора постепенно приводит к явлениям плацентарной недостаточности – внутриутробной гипоксии, задержке развития. Нарушается работа почек и снижается выделение мочи, что становится причиной уменьшения объемов мочевого пузыря и появления маловодия. Последний фактор оказывает влияние на скорость развития тканей легких, замедляя формирование дыхательной системы. При отсутствии лечения происходит внутриутробная гибель плода по причине гипоксии и тяжелого недоразвития основных органов и систем.
Близнец-реципиент при этом испытывает значительный прилив крови, уровень его ОЦК увеличивается, что повышает нагрузку на сердечно-сосудистую систему и почки. Это приводит к гипертрофии правых отделов сердца, общей кардиомегалии, внутриутробной недостаточности трехстворчатого клапана. Объем мочевого пузыря увеличивается, возникает многоводие. Изменение объема околоплодных вод у близнецов может быть незаметно в случае общего плодного пузыря (монохориальная моноамниотическая беременность). Внутриутробная или интранатальная смерть «реципиента» при отсутствии лечения наступает из-за пороков сердца и почек.
Классификация
Выделяют несколько степеней развития фето-фетального трансфузионного синдрома, основываясь на тяжести состояния плодов и разнице их основных показателей (КТР, объем околоплодных вод). По мере прогрессирования ФФТС нарушения беременности нарастают таким образом, что каждая стадия включает в себя патологии всех предыдущих этапов заболевания. Современная классификация выделяет пять стадий развития синдрома:
- 1 стадия. Ультразвуковыми исследованиями регистрируется только разница в объеме околоплодных вод между близнецом-донором (маловодие) и реципиентом (многоводие). Ранним следствием этого служит появление складок амниотической перегородки, что регистрируется уже на 11-17 неделе гестации (наиболее ранний признак ФФТС). В случае моноамниотической беременности 1-я стадия может не определяться.
- 2 стадия. На фоне разницы в объемах околоплодных вод у плода-донора не определяется наполнение мочевого пузыря, диагностируется его заметное отставание в развитии (КРТ и масса меньше более чем на 20%, нежели у «реципиента»). У последнего визуализируется значительный по объему и эхогенности мочевой пузырь.
- 3 стадия. Возникают прогрессирующие нарушения сердечно-сосудистой системы у обоих плодов, что проявляется изменением допплерометрической и эхокардиографической картины. У реципиента возникает кардиомегалия, недостаточность трехстворчатого клапана, расширение легочного ствола.
- 4 стадия. Развиваются признаки водянки плода-реципиента – отек всего тела, увеличение размеров печени, селезенки, накопление жидкости в полостях.
- 5 стадия. Диагностируется при внутриутробной смерти одного или обоих плодов.
Стадийность ФФТС не имеет четкой привязки к сроку беременности – при неблагоприятном и раннем развитии осложнения признаки 1-й стадии могут выявлять на 14-17 неделе. В акушерстве при синдроме считается важной границей срок в 25 недель гестации, так как появление нарушений ранее часто приводит к прерыванию беременности даже при лечении. Нередко принимается решение о сохранении только одного (более жизнеспособного) ребенка, тогда врачебное вмешательство может производиться в ущерб его близнецу.
Симптомы
Субъективных проявлений ФФТС не имеет, его обнаруживают при скрининговых ультразвуковых исследованиях. Беременные с такой патологией чаще, чем в норме, имеют гипертонус матки и другие состояния, угрожающие прерыванием вынашивания ребенка. Ряд исследователей допускает, что значительная часть самопроизвольных абортов при многоплодной беременности обусловлена ФФТС до его обнаружения. Осложнения патологии (внутриутробная смерть) могут проявляться болью в животе и груди, профузным маточным кровотечением либо появлением кровянистых выделений из влагалища. На поздних сроках признаком гибели близнецов является прекращение их движений (замирание).
Осложнения
Наиболее тяжелым осложнением синдрома фето-фетальной трансфузии является внутриутробная гибель обоих плодов. Отсутствие лечебных мер приводит к перинатальной смерти в 100% (при развитии ФФТС до 25-ти недель гестации) и в 80-90% - при его более позднем возникновении. Различные методы лечения повышают выживаемость как минимум одного ребенка. К осложнениям состояния также относят риск развития детского церебрального паралича у выживших детей - вероятность такого исхода колеблется от 5 до 20%. Редкими осложнениями является внутриутробная гибель плода с инфицированием или мумификацией трупа.
Диагностика
Обнаружение ФФТС происходит при плановом УЗИ беременной, уже при выявлении монохориальной многоплодной беременности женщина вносится в группу риска. УЗИ-признаки заболевания обнаруживаются после 16-й недели (крайне редко – после 11-12-й), затем для подтверждения диагноза и мониторинга состояния плодов назначают дополнительные методы исследования. С их помощью определяют прогностические перспективы фето-фетального трансфузионного синдрома и собираются данные для возможного лечения.
- УЗ-скрининг. При ФФТС особенно информативен во втором и третьем триместре. В зависимости от стадии с его помощью при этой патологии выявляют многоводие у реципиента (увеличение глубины наибольшего кармана вод, не соответствующее норме по сроку), увеличение размеров мочевого пузыря, на терминальных этапах – пороки развития органов и водянку (анасарку). У донора посредством УЗИ определяются маловодие (глубина кармана вод не более 20 мм), уменьшение размеров мочевого пузыря.
- Ультразвуковая фетометрия. У близнеца-донора возникает отставание в росте, несоответствие фетометрических показателей (лобно-затылочного размера, окружности головы, живота, грудной клетки, длины трубчатых костей скелета) сроку беременности. Разница в основных параметрах между плодами при ФССТ превышает 20%.
- Допплерометрия плода. Патологические изменения кровотока определяются с 3-й стадии ФФТС. К ним относят разницу систолодиастолического отношения в артериях пуповины плодов свыше 0,4, реверсный конечно-диастолический поток у донора. У плода-реципиента допплерометрия определяет аномальный венозный кровоток в пуповине, увеличение скорости потока крови в легочной артерии.
- Эхокардиография плода. Выявляет поздние проявления ФФТС, которые определяются у близнеца-реципиента. Это гипертрофия правых отделов сердца, кардиомегалия, недостаточность трехстворчатого клапана, уменьшение выброса правого желудочка.
Лечение ФФТС
Консервативное лечение ангиопротективными средствами и препаратами для коррекции микроциркуляции признано неэффективным и может использоваться только в качестве вспомогательной терапии. Аналогичной позиции специалисты придерживаются и в отношении гормональных (препараты прогестерона) и других лекарств, использующихся в акушерстве для сохранения беременности. Увеличивают выживаемость как минимум одного близнеца только методы фетальной хирургии:
Прогноз
Фето-фетальный трансфузионный синдром характеризуется неблагоприятным прогнозом – при отсутствии лечения и регулярного наблюдения у акушера-гинеколога это состояние практически всегда приводит к гибели плодов и самопроизвольному прерыванию беременности. Результативность хирургического вмешательства зависит от многих факторов: стадии развития ФФТС, срока беременности, наличия или отсутствия сопутствующих патологий у женщины. Довольно часто лечебные меры приходится производить в ущерб более пострадавшему ребенку для сохранения другого. Профилактика развития синдрома не разработана, так как неизвестны причины его возникновения.
Случай диагностики фето-фетального трансфузионного синдрома. Клиническое наблюдение
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Введение
Синдром фето-фетальной трансфузии (СФФТ), известный так же, как фето-фетальный трансфузионный синдром (ФФТС) (англ. "twin-to-twin transfusion syndrome", TTTS; нем. "Fetofetale Transfusions syndrom", FFTS) - серьезное осложнение многоплодной монохориальной беременности, при котором у плодов возникает диспропорциональный кровоток [1].
По данным литературы, частота ФФТС составляет 10-15% от всех монохориальных двоен. Перинатальная смертность при ФФТС достигает 60-100% [2, 3].
Причина развития ФФТС - наличие сосудистых анастомозов, которые соединяют системы плацентарной гемоциркуляции обоих плодов. Предполагается, что основным пусковым фактором формирования ФФТС служит патология развития плаценты плода-донора, в результате которой повышается периферическая резистентность плацентарного кровотока, что приводит к шунтированию крови к плоду-реципиенту [4, 5]. У реципиента развивается многоводие, гиперволемия, кардиомегалия, трикуспидальная регургитация, а в некоторых случаях - обструкция легочного ствола. Степень выраженности патологических изменений зависит от степени перераспределения крови через анастомозы.
- I cтадия: многоводие реципиента в сочетании с олигоангидрамнионом у донора.
- II cтадия: отсутствие наполнения мочевого пузыря донора.
- III cтадия: сердечно-сосудистые изменения у обоих плодов, проявляющиеся патологическими показателями допплерографии артерий пуповины и венозного протока.
- IV cтадия: водянка плода-реципиента.
- V cтадия: внутриутробная гибель одного или обоих плодов.
Ультразвуковая диагностика ФФТС становится возможной в 16-24 нед беременности и основана на установлении монохориальности плодов, выявлении дискордантности размеров и количества амниотической жидкости плода "донора " и "реципиента", исследовании плодово-плацентарной гемодинамики, а обнаружение повышения постнагрузки и преднагрузки свидетельствует о тяжести ФФТС [1, 2, 6, 7].
Наиболее неблагоприятный прогноз течения беременности при развитии синдрома до 25 нед.
Отсутствие какого-либо вмешательства приводит к гибели (около 80%) или тяжелой заболеваемости плодов. На сегодняшний день наиболее эффективной процедурой является фетоскопическая лазерная коагуляция плацентарных анастомозов при ФФТС. Неонатальные исходы зависят от стадии течения заболевания, на которой произведено вмешательство. Чем раньше произведена операция, тем лучше ожидаемые результаты [1, 8].
Клиническое наблюдение
Беременная И., 27 лет. Данная беременность вторая, первые роды в 2006 году, не осложненные, в срок. Данная беременность наступила самопроизвольно и протекала с угрозой прерывания. Диагноз многоплодной беременности установлен при первом скрининговом исследовании.
В 23-24 нед гестации при УЗИ впервые поставлен диагноз ФФТС. Пациентка получала лечение утрожестаном, курантилом, гинипралом, актовегином, кокарбоксилазой амбулаторно.
При контрольном ультразвуковом исследовании, проведенном в научно-консультативном отделе института в 29 нед беременности выявлено: в полости матки находятся 2 живых плода: I плод в головном предлежании 1 позиции переднем виде, женского пола, II плод в головном предлежании 1 позиции переднем виде женского пола. Данные фетометрии представлены в таблице.
Случай острого развития синдрома анемии-полицитемии (TAPS) у монохориальной диамниотической двойни с синдромом селективной задержки роста плода (sIUGR)
Перинатальный центр РКБ МЗ Республики Татарстан, Казанская государственная медицинская академия - филиал ФГБОУ ДПО РМАНПО МЗ РФ, Казань.
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
По данным ISUOG, в последние десятилетия отмечено увеличение более чем на 70% случаев рождения двоен [1]. Это связано с широким внедрением вспомогательных репродуктивных технологий, отсроченным поздним зачатием, использованием противозачаточных препаратов.
По типу хориальности различают дихориальные и монохориальные двойни, причем 2/3 из них составляют дихориальные двойни.
Каждый плод из дихориальной двойни имеет собственную плаценту, свое отдельное сосудистое русло, и каждый развивается по своему сценарию, общим для них является состояние матери, которое, естественно, отражается на состоянии плодов.
Монохориальные двойни имеют одну общую плаценту. Практически в 100% случаев в общей плаценте имеются многочисленные сосудистые анастомозы, связывающие напрямую системы кровообращения обоих плодов. Плацентарные анастомозы бывают артерио -артериальные (АА), вено-венозные (ВВ) и артериовенозные (АВ) [2]. Все эти анастомозы могут располагаться и на поверхности плаценты, и в глубине. И если АА- и ВВ-анастомозы в большинстве случаев скомпенсированы, то АВ-анастомозы, где кровь из артерий одного плода дренируется напрямую в вены другого плода, являются причиной многочисленных осложнений.
Фето-фетальные трансфузионные синдромы
По статистике, течение беременности при монохориальных двойнях осложняется в 10–15% случаев фето-фетальными трансфузионными синдромами (ФФТС) разной степени тяжести [3–5], причем клинические проявления ФФТС зависят от наличия именно АВ-анастомозов, их количества и размеров. Классический ФФТС диагностируется обычно на сроках от 16 до 26 нед и характеризуется наличием маловодия, максимальный вертикальный карман (МВК) менее 2 см у плода-донора, и многоводием, МВК более 8 см у плода-реципиента. Практически одновременно с этим первым признаком ФФТС при ультразвуковом исследовании (УЗИ) выявляется второй признак: у плода-донора мочевой пузырь или не визуализируется, или бывает значимо маленьким, а у реципиента – переполнен, или значимо большой. Эта самая частая форма ФФТС в настоящее время называется синдромом олигурии-полиурии (TOPS), связана с наличием крупных АВ-анастомозов на поверхности плаценты, приводящих к гиперволемии плода-реципиента и гиповолемии плода-донора. При своевременной ультразвуковой диагностике эта форма поддается антенатальной коррекции фетоскопической лазерной коагуляцией АВ-анастомозов.
При наличии глубоких АВ-анастомозов малого диаметра (до 1 мм) и в отсутствие компенсирующих АА-анастомозов в 3–5% случаев у монохориальной двойни может развиваться еще одна форма ФФТС – синдром анемии-полицитемии (TAPS), когда по мельчайшим анастомозам происходит хроническое медленное кровотечение от донора к реципиенту [6]. При УЗИ количество околоплодных вод может быть приблизительно одинаково нормальным, и заподозрить TAPS можно, если обратить внимание на разницу в толщине и эхогенности территорий плацент донора и реципиента. При измерении пиковой систолической скорости (ПСС) в средней мозговой артерии (СМА) каждого плода подтверждается, что у плода с признаками анемии с ПСС выше 1,5 МоМ территория плаценты утолщена, эхогенность ее повышена, а у реципиента с признаками полицитемии с ПСС ниже 1,0 МоМ территория плаценты обычной толщины и низкой эхогенности. В случае ФФТС в виде TAPS в отличие от TOPS существующие методы пренатального лечения не так эффективны, так как мелкие глубокие АВ-анастомозы практически не видны при фетоскопии. Некоторые специалисты проводят полную лазерную дихорионизацию плаценты по сосудистому руслу с предварительной амниоинфузией. Методом выбора является внутриутробная гемотрансфузия плоду-донору, однако она эффективна только в отсутствие значимо крупных анастомозов, усугубляющих полицитемию плода-реципиента. Таким образом, эффективность однократной гемотрансфузии плоду-донору имеет и лечебное, и диагностическое значение. В противном случае некоторые специалисты проводят обменные гемотрансфузии с возмещением реципиенту объема изъятой крови физиологическим раствором [7]. Так как в большинстве случаев TAPS возникает после 26 нед, все мероприятия направлены на продление беременности с целью достижения периода жизнеспособности плодов.
Синдром селективной задержки внутриутробного роста
Синдром селективной задержки внутриутробного роста (сЗВУР) выражается в отставании в росте одного из плодов и характеризуется дискордантностью фетометрических показателей двух плодов более чем на 25% и высчитывается по формуле:
(Масса тела большего плода - Масса тела меньшего плода) / Масса тела большего плода × 100 ≥ 25%.
Селективная ЗВУР не считается уникальным осложнением монохориальной двойни и не относится к ФФТС. У дихориальной двойни также может возникать дискордантность в росте и развитии одного из плодов, причиной может быть хромосомная аномалия одного из плодов дихориальной двойни, например трисомия 18, или триплоидия, оболочечное прикрепление пуповины, пороки развития плода типа скелетных дисплазий и т.д. Причиной может быть и истинная плацентарная недостаточность одной из плацент, когда недоразвиты ворсины, сосуды ворсин и соответственно сосудистое русло плаценты. Терминальная плацентарная недостаточность может привести к гибели меньшего плода, однако отсутствие каких-либо общих сосудов между плацентами позволяет оставшемуся плоду развиваться без осложнений до доношенного срока.
При синдроме сЗВУР у монохориальной двойни при идентичном генном и хромосомном наборе может быть катастрофическая разница по площади принадлежащих плодам плацентарных территорий с аномальным развитием ворсин и сосудистого русла плацентарной ткани у плода с сЗВУР (рис. 1).
При терминальной плацентарной недостаточности происходит гибель меньшего плода, которая в большинстве случаев влечет за собой гибель нормального плода. Объясняется это наличием сосудистых анастомозов (АА и ВВ) в одной общей плаценте, но в отличие от ФФТС плацентарные анастомозы здесь играют положительную роль, долгое время компенсируя и поддерживая жизнь плода с маленькой плацентарной территорией (рис. 2).
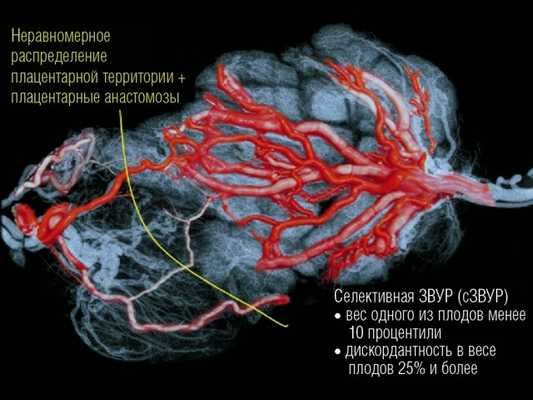
Рис. 1. Распределение сосудов в плаценте монохориальной двойни при селективной ЗВУР.
Читайте также:
