Патология слуховых косточек
Добавил пользователь Alex Обновлено: 29.01.2026
В настоящее время врачи-сурдологи-оториноларингологи выделяют три формы тугоухости:
- кондуктивная (страдает звукопроведение – проблема в ушной раковине, наружном слуховом проходе, среднем ухе, где располагаются слуховые косточки);
- сенсоневральную (страдает звуковосприятие – проблема с нервными окончаниями во внутреннем ухе или в самом слуховом нерве);
- смешанная тугоухость (сочетает в себе обе перечисленные выше проблемы в различной степени выраженности и соотношении).
Кондуктивная тугоухость чаще всего встречается при аномалиях развития ушной раковины, наружного слухового прохода, аномалиях развития среднего уха в частности слуховых косточек.
Чаще всего аномалии развития уха встречаются в наружном и среднем отделах уха, и данная патология является наиболее простой и легко решается после правильно выставленного диагноза. Частота встречаемости аномалий наружного уха объясняется тем, что элементы внутреннего и среднего уха развиваются в разные сроки внутриутробного развития, и при тяжелых врожденных аномалиях наружного уха внутреннее ухо (нервные окончания и слуховой нерв) могут полноценно функционировать и не иметь отклонений, однако за счет аномалии наружного уха слух у ребенка будет снижен.
По данным отечественных и зарубежных врачей–сурдолога-оториноларингологов, исследователей, врачей генетиков на 10000 населения приходится два-три случая врожденной аномалии развития наружного и среднего уха.
Факторами развития данного состояния бывают: генетические (наследственные формы и у родителей с аномалией развития уха в 15 раз чаще встречаются пороки развития уха у детей). Ионизирующая радиация, лекарственные препараты, авитаминоз «А», вирусные инфекции, такие как краснуха, корь, ветряная оспа, грипп, особенно в первый триместр беременности матери.
Наиболее распространенные пороки развития:
- микротия ушной раковины — малая деформированная ушная раковина, при этом форма одного или двух ушей изменена, имеет не типичный вид, могут отсутствовать некоторые элементы наружного уха;
- анотия ушной раковины — полное отсутствие ушной раковины с одной или двух сторон;
- оттопыренные ушные раковины – норма оттопыревания ушной раковины от боковой поверхности головы как правило составляет около 30 градусов;
- придатки ушной раковины (одиночные или многочисленные) — небольшие кожные образования, размещенные впереди ушной раковины и состоящие из кожи, подкожной жировой клетчатки и хряща;
- околоушные (парааурикулярные) свищи — нарушение процессов закрытия эктодермальных карманов (2—3 случая на 1000 новорожденных), типичная локализация – основание ножки завитка, возможно и атипичное размещение парааурикулярного свища;
- аномалии развития наружного слухового прохода в его костном или перепончато-хрящевом отделах, что приводит к нарушению звукопроведения и снижению остроты слуха;
- разнообразные варианты недоразвития слуховых косточек, отсутствие соединения между ними, чаще всего между молоточком и наковальней.
Аномалии развития наружного слухового прохода и среднего уха вызывают нарушение слуха по кондуктивному типу. Лечение врожденных аномалий наружного и среднего уха хирургическое и направлено на устранение косметического дефекта и реконструкцию звукопроводящей системы наружного и среднего уха в детской практике проводится чаще всего в возрасте 5-7 лет жизни, а исправление косметического дефекта ушной раковины - ближе к 14 годам.
Однако, важно помнить, что кондуктивная тугоухость приводит к изменению остроты слуха у ребенка. Минимальные изменения слуха приводят к дефектам развития речи у ребенка и к социальной дезадаптации.
Важно правильно и своевременно поставить диагноз и начать реабилитировать слуха аппаратами костной проводимости до проведения операции, а иногда их применение требуется в течение всей жизни.
Методы диагностики.
Что необходимо провести, чтобы правильно поставить диагноз?
Немедленно обратитесь к врачу сурдологу за консультацией, как правило, исследование слуха проводят в возрасте от 4 до 8 месяцев, более позднее проведение обследования слуха приведет к задержке развития речи.
Ребенку необходимо провести:
- Регистрацию слуховых вызванных потенциалов (КСВП) с воздушными телефонами;
- Регистрацию слуховых вызванных потенциалов (КСВП) с костным телефоном;
- ASSR-тест с воздушными телефонами;
- ASSR-тест с костным телефоном.
При односторонней аномалии развития, так же важно убедиться, что противоположное ухо слышит!
До проведения хирургического лечения ВАЖНО использовать при кондуктивной форме тугоухости аппараты костной проводимости.
Аппараты костной проводимости Альфа – это современная имплантируемая система костной проводимости с закрытым имплантом. Альфа использует принцип магнитного притяжения и костной проводимости. Аппарат костной проводимости состоит из двух частей: наружная (процессор, микрофоны, передающий датчик) и внутренняя (магнитная пластинка). Последняя применяется только в том случае если родители приняли решение со специалистом о необходимости имплантации данной части, чтобы не носить наружную часть на бандаже.
Аппараты костной проводимости можно использовать пока ребенок маленький на бандаже
В последующем можно произвести имплантацию внутренней части аппарата костной проводимости, при этом наружная часть будет крепится к внутренней посредством магнита через кожу и волосы и, если снять наружную часть, то следов от аппарата не будет видно.
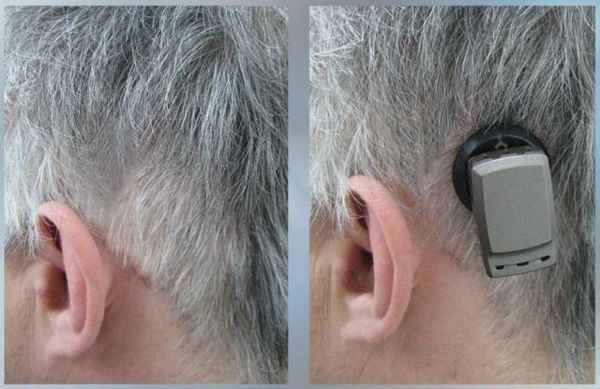
Аппараты костной проводимости – это настоящий прорыв в лечении кондуктивной формы тугоухости, особенно у маленьких детей до проведения операции по восстановлении структур наружного и среднего уха.
Получить квалифицированную консультацию специалиста, провести диагностику слуха, примерить аппарат костной проводимости, ознакомится с его техническими характеристиками вы можете в ФГБУ НКЦО ФМБА России в отделе аудиологии, слухопротезировании и слухоречевой реабилитации.
Также вы можете получить заочную консультацию, предоставив документы на адрес электронной почты ( Адрес электронной почты защищен от спам-ботов. Для просмотра адреса в вашем браузере должен быть включен Javascript. ) руководителю отдела аудиологии, слухопротезирования и слухоречевой реабилитации ФГБУ НКЦО ФМБА России Мачалову Антону Сергеевичу – врач сурдолог-оториноларинголог, к.м.н., доцент.
Патология слуховых косточек
Российский научно-практический центр аудиологии и слухопротезирования ФМБА России, Москва, Россия 117513;
Кафедра сурдологии РМАПО Минздрава России, Москва, Россия 123995
Отделение профилактики и коррекции нарушений слуха Российского научно-практического центра аудиологии и слухопротезирования ФМБА России, Москва, Россия 117513
Холестеатома наружного и среднего уха в детском возрасте
Журнал: Вестник оториноларингологии. 2015;80(1): 25‑27
Российский научно-практический центр аудиологии и слухопротезирования ФМБА России, Москва, Россия 117513;
Кафедра сурдологии РМАПО Минздрава России, Москва, Россия 123995
Цель исследования — повышение эффективности диагностики холестеатомного поражения наружного и среднего уха в детском возрасте. У 66 детей с хроническим гнойным средним отитом и 1 ребенка с холестеатомой наружного слухового прохода проведены отоэндоскопия и КТ височных костей. Показано, что частый острый гнойный средний отит, экссудативный средний отит, адгезивный средний отит являются факторами риска развития холестеатомы среднего уха у детей. Представлены КТ-признаки холестеатомы среднего уха: склеротический или смешанный тип строения сосцевидного отростка, наличие патологического содержимого в эпитимпануме, гомогенный характер патологического содержимого в антруме, расширение адитуса, кариес стенок антрума, наличие мягкотканого содержимого вокруг слуховых косточек, деструкция длинного отростка наковальни и мягкотканое образование наружного слухового прохода.
Российский научно-практический центр аудиологии и слухопротезирования ФМБА России, Москва, Россия 117513;
Кафедра сурдологии РМАПО Минздрава России, Москва, Россия 123995
Отделение профилактики и коррекции нарушений слуха Российского научно-практического центра аудиологии и слухопротезирования ФМБА России, Москва, Россия 117513
Хронический гнойный средний отит (ХГСО) — заболевание, с которым нередко приходится сталкиваться ЛОР-врачу в повседневной практике. По данным М.Р. Богомильского и В.Р. Чистяковой [1], ХГСО встречается у 1% школьников и у 3—4% призывников. Проявления ХГСО: стойкая перфорация барабанной перепонки, периодическое или постоянное гноетечение, снижение слуха. Потеря слуха отрицательно сказывается в детском возрасте, поскольку приводит к нарушению развития как речевого, так и интеллектуального. По нашим данным, в большинстве случаев причиной ХГСО являются рецидивирующие острые воспаления среднего уха [2].
Особенно тяжело протекает ХГСО с холестеатомой, которая представляет собой эпидермальное образование, способное разрушать структуры среднего уха, приводя к стойкой тугоухости. Нельзя забывать и о более серьезных последствиях, таких как лабиринтит, парез лицевого нерва. Встречаются также внутричерепные осложнения, угрожающие жизни пациента: пахименингит, абсцесс мозга, гнойный разлитой менингит. Причиной данных осложнений является, прежде всего, анатомическая близость структур среднего уха к мозговым оболочкам [3].
Абсолютное большинство холестеатом уха (82—98%) являются приобретенными (вторичными) [4]. Врожденная (первичная) холестеатома среднего уха встречается реже, возникает в результате эктодермального дизонтогенеза в раннем периоде формирования эмбриона, являясь следствием эмбрионального остатка эпителиальных тканей [5].
Наиболее часто холестеатомное поражение среднего уха у детей диагностируется в возрасте 8—11 лет, мальчики болеют в два раза чаще, чем девочки [6].
Холестеатома наружного слухового прохода (НСП) — редкое заболевание. Однако следует помнить, что, проникая в барабанную полость, холестеатома НСП оказывает разрушительное действие на структуры среднего уха, приводя к снижению слуха, угрожает развитием внутричерепных осложнений. Наиболее частая причина формирования холестеатомы НСП — его стеноз, врожденный или приобретенный [4]. Вероятный механизм формирования холестеатомы НСП на фоне врожденного стеноза следующий: в процессе эмбрионального развития формирующийся эпителиальный пласт остается в замкнутом (стенозированном) пространстве, являясь в дальнейшем источником формирования холестеатомы. Другая причина развития холестеатомы НСП — посттравматическая. Длительное воспаление кожи НСП ведет к созданию условий, способствующих пролиферации эпителия.
Если причину развития холестеатомы НСП выявить не представляется возможным, такие случаи следует относить к идиопатической форме заболевания [4].
Применение современных диагностических методов дает возможность диагностировать ХГСО на ранних стадиях. Выполнение отоэндоскопии и отомикроскопии при первичном обращении пациента позволяет четко определить характер отоскопических изменений. Компьютерная томография височных костей с высокой точностью диагностирует локализацию патологического процесса, что позволяет выбрать тактику хирургического лечения, направленную на максимальное сохранение анатомических структур наружного и среднего уха.
Цель исследования — повышение эффективности диагностики холестеатомного поражения наружного и среднего уха у детей. Был определен ряд задач, среди которых основными были следующие: выявить факторы риска развития холестеатомы среднего уха у детей, изучить причины развития и определить характерные проявления холестеатомы наружного и среднего уха и признаки рецидива заболевания по данным компьютерной томографии височной кости у детей.
За период с 2011 по 2012 г. наблюдались 66 детей с ХГСО и 1 ребенок с холестеатомой наружного слухового прохода. Всем больным проведены отоэндоскопия и КТ височных костей.
Для решения задач исследования больные ХГСО были объединены в 3 группы в зависимости от локализации перфорации барабанной перепонки. В группу с врожденной холестеатомой относили больных с наличием интактной барабанной перепонки или аномалии развития органа слуха, а также пациентов с впервые выявленным полипом наружного слухового прохода, гноетечением и продолжительностью заболевания не более 1 мес при отсутствии ЛОР-анамнеза по отитам, у которых по данным КТ височной кости имеются значительные патологические изменения (5 наблюдений, 7,46%).
Больных с наличием ателектаза барабанной перепонки относили к группе с адгезивным средним отитом (4 больных, 6% случаев). Также была выделена группа пациентов с рецидивом заболевания — 18 (26,9%), которым ранее проводилось хирургическое лечение по поводу ХГСО (см. таблицу).

Группы больных в зависимости от формы заболевания
Всем больным проведено хирургическое лечение: консервативно-радикальных операций было выполнено 9 (13,4%), санирующих операций «зарытого типа» — 19 (28,4%), тимпанопластики разных типов были проведены в 19 (28,4) случаях, у 1 ребенка потребовалось проведение полипотомии (1,5%). Также в 1 (1,5%) случае была удалена холестеатома наружного слухового прохода. У 18 (26,8%) больных была проведена ревизия послеоперационной полости.
Анализ предрасполагающих факторов развития ХГСО показал, что больные эпитимпанитом и эпимезотимпанитом болели острым гнойным средним отитом более 3 раз в год (40% случаев).
Выяснилось, что роль экссудативного среднего отита (6,6%) и адгезивного среднего отита (15%) как причины ХГСО также велика в группах больных эпитимпанитом и эпимезотимпанитом.
У больных с врожденной холестеатомой причину заболевания в 4 (80%) случаях выявить не удалось, однако в 1 (20%) наблюдении был обнаружен порок развития среднего уха.
У больного с холестеатомой наружного слухового прохода причиной заболевания была травма НСП.
С целью изучения диагностических возможностей раннего выявления холестеатомы среднего уха нами были изучены КТ больных, у которых во время операции была обнаружена холестеатома (30 наблюдений).
Склеротический и смешанный тип строения сосцевидного отростка был выявлен у 24 (80%) больных, непневматизированное костное устье слуховой трубы — у 18 (60%), патологическое содержимое в барабанной полости — у 29 (99%), при этом содержимое в эпитимпануме определялось у 28 (95%), а гипотимпанум был свободный у 26 (75%) больных. Патологическое содержимое в антруме было выявлено у 25 (82%) больных, при этом содержимое в антруме гомогенного характера — у 24 (80%). Кариес стенок антрума регистрировался у 13 (45%) человек, расширение адитуса — у 13 (43%), кариес стенок барабанной полости — у 12 (42%), кариес слуховых косточек — у 19 (63%) больных, патологическое содержимое вокруг слуховых косточек — у 27 (90%), деструкция длинного отростка наковальни — у 15 (50%). Блок ниши окна преддверия наблюдался у 21 (70%) человека, блок ниши окна улитки — у 17 (58%), мягкотканое образование наружного слухового прохода — в 7 (24%) наблюдениях.
Анализ хирургических данных показал, что у всех больных эпитимпанитом, эпимезотимпанитом и адгезивным средним отитом была обнаружена холестеатома.
При выполнении КТ височных костей пациентам, которым ранее были выполнены санирующие операции, во всех 18 (100%) наблюдениях было выявлено мягкотканое образование в послеоперационной полости, из них у 15 (83%) — кариозные изменения стенок полости. При ревизии послеоперационной полости холестеатома была выявлена в 14 (78%) ушах из 18. В 4 (22%) случаях данных за холестеатомное поражение не было, а рецидив заболевания был обусловлен у 3 (17%) пациентов грибковым поражением и у 1 — выраженным грануляционным процессом.
Выводы
Частые острый гнойный средний отит, экссудативный средний отит, адгезивный средний отит являются факторами риска холестеатомы среднего уха у детей.
Признаками холестеатомы среднего уха по данным КТ височной кости являются склеротический или смешанный тип строения сосцевидного отростка, наличие патологического содержимого в эпитимпануме, гомогенный характер патологического содержимого в антруме, расширение адитуса, кариес стенок антрума, наличие мягкотканого содержимого вокруг слуховых косточек, особенно в нише окна преддверия, деструкция длинного отростка наковальни и мягкотканое образование наружного слухового прохода.
Всем больным с подозрением на рецидив холестеатомы следует проводить отоэндоскопию и/или отомикроскопию, а при обнаружении патологического содержимого в послеоперационной полости — КТ височной кости.
Признаками рецидива холестеатомы по данным КТ височных костей являются кариозные изменения стенок послеоперационной полости и наличие мягкотканого образования.
Дифференциальную диагностику рецидива холестеатомы необходимо проводить с грибковым поражением послеоперационной полости. Для уточнения диагноза необходимо микроскопическое, а также микробиологическое исследование содержимого из уха для исключения отомикоза.
В целом наши исследования показали, что применение КТ височных костей позволяет диагностировать распространенность патологического процесса, выявить наличие кариозных изменений структур среднего уха.
Выявляемость холестеатомы при эпитимпаните и эпимезотимпаните по данным КТ височных костей достигает 100%. Своевременное обнаружение данной патологии позволит провести максимально щадящее хирургическое лечение, что является определяющим в сохранении слуха пациентов.
Патология слуховых косточек
Centrum Słuchu i Mowy MEDINCUS > O Zdrowiu KY > ХРОНИЧЕСКОЕ ХОЛЕСТЕАТОМНОЕ И ГРАНУЛЯЦИОННОЕ ВОСПАЛЕНИЕ СРЕДНЕГО УХА
ХРОНИЧЕСКОЕ ХОЛЕСТЕАТОМНОЕ И ГРАНУЛЯЦИОННОЕ ВОСПАЛЕНИЕ СРЕДНЕГО УХА
Что такое холестеатома?
Холестеатома состоит из масс слущивающегося эпидермиса, масс холестерина, засохш их выделени й и бактерий. Эпидермис, составляющий холестеатому, похож на слущивающийся эпидермис кожи. В нормальных условиях такой эпидермис покрывает кожу слухового внешнего канала и барабанную перепонку снаружи . Однако , если он проникнет в среднее ухо (например, в результате воспаления с нарушением целостности барабанной перепонки), он нарастает и слущивается внутрь. Имея там ограниченное пространство, создаётся сбитая, бело-серая масса, вызывающая, из-за своего центробежного роста, уничтожение костной ткани и слуховых косточек.
Что такое грануляция и полипы?
Грануляция – это ярко-красная, кровоточащая при чистке уха ткань, развивающаяся на фоне воспалительных изменений. В некоторых случаях массы грануляции очень большие, что является причиной ушных полипов.
Как распознать хронический отит среднего уха?
Отит с холестеатомой можно определить после осмотра врача (слабо реагирует на фармакологическое лечение, повторяющиеся течения из ушей, чаще всего сопровождается недослухом, поступающим вместе с повторением течений). В исследовании при помощи отоскопа чаще всего можно заметить поствоспалительные изменения барабанной перепонки, слуховых косточек и иногда височной кости. Ухо часто влажное, а во время его чистки при помощи медицинского отсоса отсасывается выделение и нагроможденные массы эпидермиса и часто грянуляции. Иногда для определения протяжённости воспалительных изменений необходимо выполнить компьютерную томографию, рентген или магнитно-резонансную томографию височной кости и окружающих тканей. К сожалению, даже при так продвинутой диагностике очень трудно перед операцией точно определить область процедуры. Часто отохирург во время операции, на основе патологических изменений, принимает решение о длительности операционной процедуры. Перед операцией врач чаще всего определяет максимальную возможную длительность процедуры и модификации.
Как лечатся серьёзные воспалительные изменения среднего уха?
Операция состоит из удаления всех больных тканей из среднего уха и сосцевидного отростка (расположен за ушной раковиной). Во время операции удаляется холестеатома, грануляциа, полипы и слуховые косточки (обычно уже в большой степени разрушенные из-за воспаления): молоточек и наковальня. Самой главной задачей этой процедуры является удаление из уха воспалительного состояния и предупреждение серьезных осложнений. Состояние слуха стоит на дальшем месте, но если это возможно, выполняется также улучшающая слух тимпанопластика (реконструкция проводящей системы уха, т. е. барабанной перепонки и слуховых косточек). В других случаях операция, улучшающая слух, выполняется после полного заживления раны (через 6 месяцев).
Какие могут быть последствия невылеченного воспаления уха?
Холестеатома имеет прогрессирующий характер. Вторичное бактериальное заражение растущих в ухе масс эпидермиса чаще всего является причиной гнойного, часто неприятно пахнущего, не подвергающегося консервативному лечению, течения из уха. Оно углубляет прогрессивную деструкцию окружающих тканей, включая височную кость (возможно воспаление скалистой части височной кости) и слуховые косточки (появляется углубляющаяся тугоухость, а даже, в результате болезней внутреннего уха, полная глухота). В некоторых случаях может открыться мозговая оболочка (эпидуральный абсцесс), и воспалительное состояние может перейти на мозговые оболочки (воспаление мозговых оболочек) или внутрь черепа (абсцесс расположенный под склерой, абсцесс мозга или мозжечка). Может также выступить разрушение костного канала и повреждение лицевого нерва (паралич мышц половины лица), осложнение лабиринта (воспаление лабиринта с головокружением), а также тромбозное воспаление сигмовидной пазухи. Некоторые из вышеуказаных осложнений могут быть опасными не только для здоровья, но также для жизни больного.
Что такое радикальная операция и её модификации?
После насечки за ушной раковиной открывается поверхность кости и при помощи специальных фрез раскрывается пространство сосцевидного отростка и среднего уха. Потом удаляется холестеатома, грануляция и все больные ткани вместе с остатками слуховых косточек, создавая из всех открытых пространств одну яму, лёгкую для чистки и контроля через внешний слуховой канал. Потом закрывается в ухе отверстие евстахиевой трубы, чтобы инфекции не проникали из носа и горла. Дальше врачи помещают повязку в ухе, накладывают швы (на рану за ушной раковиной) и внешную повязку. Сейчас вышеуказанная операция редко выполняется, потому что доминируют её модификации (например радикальная операция уха). Во время этих операции врачи не закрывают отверстия евстахиевой трубы и оставляют элементы системы слуховых косточек и морфологические элементы височной кости, с точки зрения выполнения реконструкции проводящей системы среднего уха (операция улучшающая слух).
Какой вид анестезии врачи применяют во время операции?
Подобные операции обычно выполняются под общей анестезей (наркозом). Она обеспечивает безопасность пациента и комфорт хирурга. Возможно использование местной анестезии, но только в случаях, когда местная анестезия по медицинским причинам является единственно допустимой формой. После операции время от времени пациентам необходимы небольшие дозы болеутоляющих лекарств.
Возможны ли осложнения после удаления холестеатомы?
В медицине не возможно дать гарантии полной эффективности терапии. Возможные осложнения после операции можно разделить на общие и хирургические. Общие связаны с инфекциями, анестезией, лекарствами, ограничением движения, сопутствующими болезнями и т.д. Врач, отвечающий за безопасный ход анестезии (анастезиолог), попросит Вас уделить более подробную информацию, позволяющую уменьшить риск этих осложнений. Кроме того необходимо будет выполнить несколько дополнительных исследований, таких как определение группы крови с резус-фактором, морфология и биохимическое исследование крови, исследование свёртываемости крови, исследование мочи и другие.
Отохирургические осложнения: глубокая тугоухость или полная глухота оперированного уха, повреждение лицевого нерва, что может стать причиной нарушения мышц лица оперированной стороны, повреждения барабанной струны, признаками чего являются расстройства вкуса на языке оперированной стороны, продолжительные нарушения равновесия, возникновение или усиление ушных шумов, перфорация барабанной перепонки, отсутствие улучшения слуха. Вышеуказанные осложнения очень редкие, а их количество зависит от опыта оперирующего коллектива.
Как выглядит послеоперационный период?
Самыми трудными являются первые часа после наркоза. В течение первых суток иногда выступают головокружения и тошнота, которые являются результатом действий в области внутреннего уха.
Время пребывания в больнице обычно составляет от 7 до 10 дней после операции. Потом с раны за ушной раковиной снимают швы. Перевязка в ухе меняется каждые несколько дней, а потом полностью удаляется. Контрольные исследования слуха выполняются в разных промежутах времени, но объективный результат операции можно оценить через 4 недели после операции.
Какие советы после этого вида операциях?
В ранний период после операции пациент должен вести осторожный образ жизни и избегать физической нагрузки. В связи с возможными головокружениями не рекомендуется после операции водить машину и следует избегать работы на высоте. Нельзя мочить оперированное ухо. После операции рекомендуется переодически проходить контроль. Если после заживления раны планируется операция улучшения слуха, то она будет выполнена через около 6 месяцев от первой.
Среднее ухо
Среднее ухо является промежуточным звеном между наружным и внутренним ухом, участвует в процессах преобразования звуковых колебаний.
3.67 (Проголосовало: 3)
Среднее ухо – это часть слуховой системы человека, которая расположена между наружным и внутренним ухом и образована барабанной полостью со слуховыми косточками (молоточек, наковальня, стремечко). На него возложена функция преобразования колебаний воздуха в колебания жидкости, которые воспринимаются слуховым аппаратом во внутреннем ухе.
Заболевания

Воспалительные процессы, развивающиеся в полости среднего уха, носят общее название средний отит, который в зависимости от причин и характера поражения может протекать в острой или хронической форме с развитием мезотимпанита или эпитимпанита.
Признаки заболеваний этой полости:
- гноетечение;
- боль в ухе;
- заложенность уха;
- стойкое снижение слуха.
При перфорации барабанной перепонки и развитии кариеса слуховых косточек воспаление может распространятся на область внутреннего уха и далее на твердую оболочку головного мозга. Присоединение таких признаков, как головокружение, частые головные боли, шаткость походки, нарушения координации движений свидетельствуют о развитии серьезных внутричерепных осложнений, требующих срочной помощи врача.
С учетом стадии развития, клинической картины болезни и степени поражения костных тканей разрабатывается лечение, которое обычно предполагает оперативное вмешательство. Консервативные методы: промывание барабанной полости, обработка антисептическими растворами на водной и спиртовой основе (при развитии холестеатомы).
Диагностика заболеваний
К наиболее результативным диагностическим методам относят:
- отоскопию (применяется для определения состояния барабанной перепонки, которая может быть гиперемирована, перфорирована с выделением гнойного экссудата);
- зондирование барабанной полости (помогает диагностировать холестеатому, кариес кости);
- рентгенографию височной кости (проводится в двух проекциях — по Шюллеру и Майеру, в некоторых случаях также требуется облучение по косой, то есть Стенверсу; позволяет выявить все деструктивные изменения);
- аудиометрию (заключается в исследовании слуха, установлении тугоухости, типа снижения слуха).
Во врачебной практике также применяются традиционные методы пальпации и перкуссии. С их помощью удается установить степень припухлости обследуемых участков, развившейся на фоне отека или по причине инфильтрации тканей заушной области.
При возникновении боли, заложенности уха или появлении других субъективных симптомов патологии нужно записаться на консультацию к врачу-отоларингологу. Наша клиника оснащена современным оборудованием, которое в руках сертифицированного персонала позволит получить развернутую картину о состоянии среднего уха и сопряженных с ним структур. Правильно поставленный диагноз и вовремя начатое лечение повышают шансы на скорейшее выздоровление, снижают риск развития серьезных осложнений.
Своевременное обращение к врачу поможет сохранить Ваше здоровье.
Не откладывайте лечение, звоните прямо сейчас. Мы работаем круглосуточно в Москве.
«Проект: Аудиология» - сборник научно-практических материалов для профессионалов в области аудиологии и слухопротезирования, включающий материалы конференций, статьи по кохлеарной имплантации, отоневрологии и законодательные акты по сурдологии.

Врожденные пороки развития наружного и среднего уха у детей
Вариабельность деформаций ушной раковины очень высокая и включает форму, положение и взаиморасположение элементов наружного и среднего уха. Недоразвитие элементов ушной раковины изолированное или в сочетании с атрезией наружного слухового прохода принято обозначать термином микротия. К сожалению, во всем мире имеется тенденция реабилитации больных с врожденной микротией преимущественно в отделениях челюстно-лицевой хирургии. Такое же положение отмечено нами и в российских клиниках: в реабилитации детей с аномалиями развития наружного и среднего уха лидируют челюстно-лицевые хирурги, т.е. вопросы восстановления слуховой функции в большинстве случаев просто не рассматриваются. С другой стороны вмешательство только отохирурга в большинстве случаев ограничено лишь реконструкцией среднего уха, а полная эстетическая реабилитация остается невыполненной.
Нами разработано несколько направлений: восстановление формы ушной раковины; создание наружного слухового прохода и реконструкция барабанной полости и цепи слуховых косточек; коррекция сопутствующей патологии лицевого скелета, приведены результаты обследования и хирургического лечения больных с врожденной микротией и атрезией наружного слухового прохода, больных с атрезией наружного слухового прохода, находившихся на лечении в 1997/2006гг.
Диагноз основывается на жалобах больных или их родителей, на данных осмотра, отоскопии, тональной пороговой аудиометрии, акустической импедансометрии, компьютерной томографии (КТ) височной кости.
Остроту слуха определяют по разборчивости восприятия разговорной и шепотной речи, а также при тональной пороговой игровой аудиометрии. Детей грудного и ясельного возраста надо обследовать путем регистрации КСВП и ОАЭ (мы рекомендуем исследование слуха на здоровой стороне в раннем возрасте). Как правило, чем более была выражена аномалия развития наружного уха, тем выше была степень тугоухости.
В работе проведена комплексная функциональная и эстетическая реабилитация больных с микротией и атрезией наружного слухового прохода. Основным методом лечения больных с микротией является хирургический, при этом каждому больному было выполнено индивидуальное хирургическое вмешательство в зависимости от характера аномалии структур среднего уха, деформации ушной раковины и технической возможности получения функционального слухулучшающего результата.
Меатотимпанопластика при двусторонней микротии и двусторонней тугоухости может быть проведена в возрасте 4 лет и старше, при односторонней микротии – после 7 лет. Проведение слухулучшающего этапа операции в раннем возрасте дало возможность нашим пациентам ранней слуховой и речевой реабилитации.
Мы считаем, что создание наружного слухового прохода у пациентов с двусторонними врожденными атрезиями наружного слухового прохода и высокими степенями тугоухости может быть самостоятельной задачей реабилитации больных, после меатотимпанопластики получивших возможность коррекции слуха слуховыми аппаратами с воздушным звукопроведением. Коррекция слуха с помощью слухового аппарата резко улучшила развитие речи у оперированных детей, и родители пациентов отметили улучшение адаптации ребенка в школе и дома.
У детей с врожденным стенозом наружного слухового прохода имеется высокий риск развития холестеатомы наружного и среднего уха. Хотя всегда предпочтительнее с начала провести аурикулопластику, а затем – каналопластику, при обнаружении холестеатомы первой должна быть проведена операция на среднем ухе.
Из предложенных методов хирургической коррекции микротий нами наиболее часто используется многоэтапная аурикулопластика аутореберным хрящем или силиконовым имплантом. Привески должны быть удалены до начала реконструкции ушной раковины во избежание нарушений васкуляризации пересаженных тканей. Нижняя челюсть может быть меньше на стороне поражения, особенно при синдроме Голденхара. В этих случаях первоначально следует провести реконструкцию уха, затем - нижней челюсти.
Индивидуальное изготовление силиконовых имплантов каркаса ушной раковины обеспечивает точное соответствие его внутренней поверхности хрящу рудимента ушной раковины. Наш опыт показал, что силиконовый каркас ушной раковины позволил получить ушную раковину по контурам и эластичности близкую нормальной.
Мы считаем, что большое значение в реабилитации больных с микротиями и атрезиями наружного слухового прохода имеет правильный отбор больных с пороками развития органа слуха для того или иного вида корригирующего хирургического лечения. Эффективность слухулучшающей операции зависит от исходных порогов воздушного звукопроведения, отсутствия сенсоневрального компонента поражения слуха у больного, а также от показателей КТ височных костей.
Разработанные нами технические приемы поэтапной хирургической реконструкции среднего уха позволяют либо улучшить слуховую функцию у больных, либо сформировать функциональный слуховой проход с целью дальнейшего слухопротезирования. Использование готового силиконового имплантата исключает дополнительные операции на грудной клетке в случаях реконструкции ушной раковины с использованием аутохряща, сокращает длительность операции. Предложенные нами методы диагностики, отбора и хирургического лечения повышают эффективность реабилитации детей с микротиями и атрезиями наружного слухового прохода.
Читайте также:
