Патология стенки кишечника. Воспалительно-деструктивные процессы кишечника
Добавил пользователь Валентин П. Обновлено: 28.01.2026
Дивертикулы кишечника. Опухоли кишечника
Приобретенные (вторичные, ложные) дивертикулы кишечника могут быть пульсионными или тракционными, одиночными или множественными (дивертикулез). Обычно они сочетаются с Рубцовыми и спаечными изменениями кишечника или соседних органов, а также с воспалительными процессами и функциональными расстройствами, сопровождающимися повышением давления в просвете кишки. С возрастом частота их обнаружения повышается.
Клинические проявления при дивертикулах в большинстве случаев обусловлены их осложнениями, обычно дивертикулитом. Могут наблюдаться и более тяжелые осложнения: изъязвление, кровотечение (образование свища или абсцесса), перфорация. Очень редко в дивертикуле может развиться опухоль. Язвенный дивертикулит может быть причиной жестоких страданий. Однако изображение дивертикула может быть атипичным, если он во время исследования содержит остатки пищи или кала, препятствующие тугому заполнению его полости бариевой взвесью. В подобных случаях при наличии обоснованных подозрений на данную патологию показано целенаправленное исследование кишечника в условиях медикаментозной гипотонии и двойного контрастирования, облегчающих заполнение дивертикулов бариевой взвесью.
Дивертикулы кишечника дифференцируют от язвенных процессов, изъязвившихся опухолей, полипов, кишечного эндометриоза.
Опухоли кишечника
Рентгенологическая семиотика при опухолях кишечника определяется характером процесса (доброкачественный или злокачественный), особенностями роста опухоли (экзофитный, эндофитныи, смешанный), стадией развития (без изъязвления или с изъязвлением), локализацией (тонкая или толстая кишка), а также вызванными опухолью нарушениями функции.
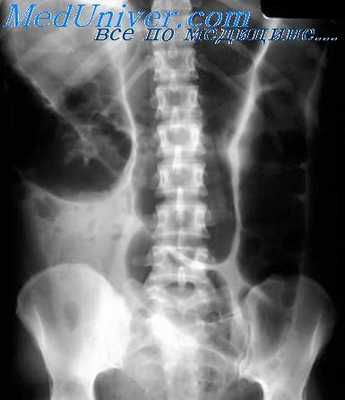
При доброкачественных опухолях кишки дефект наполнения обычно имеет округлую, овальную или полуовальную форму и четкие, не всегда ровные контуры. Диаметр его колеблется от 0,5 до 3—4 см. Поверхность может быть гладкой или несколько неровной. Доброкачественные опухоли обычно связаны со стенкой кишки широким основанием, но могут иметь узкую ножку, от чего зависит степень их смещения во время исследования.
Дефект наполнения, образованный интрамуральной опухолью, при исследовании в краеобразующем положении уплощается и дугообразно вдается в просвет кишки. Форма же внутрипросветных опухолей при этом не меняется. Опухоли, растущие преимущественно в брюшную полость или забрюшинное пространство, на ранних стадиях развития не образуют дефекта наполнения в просвете кишки. Лишь достигнув больших размеров, они вызывают смещение кишки и деформацию ее стенки, а также раздвигание соседних петель кишечника, создавая «свободное пространство», по размерам которого можно косвенно судить о величине самой опухоли.
Изображение ножки полипа или другой доброкачественной опухоли может быть получено на рентгенограмме. Обычно это узкое лентовидное просветление, соединяющее дефект наполнения со стенкой кишки. Если же во время рентгенографии продольная ось ножки совпала с ходом лучей, то окутанная контрастным веществом ножка дает небольшую кольцевидную тень, располагающуюся внутри более крупного кольца бариевой взвеси, покрывающей поверхность самой опухоли (симптом «бычьего глаза» или мишени).
Складки слизистой оболочки на границе с доброкачественной опухолью не обрываются, а постепенно истончаясь, подходят к ножке или переходят на поверхность опухоли (при небольших подслизистых опухолях). При больших же опухолях, сидящих на широком основании или исходящих из глубоких слоев стенки кишки, складки слизистой оболочки могут разглаживаться.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Хронические воспалительные заболевания кишечника
Что принято считать хроническим невоспалительным заболеванием кишечника? Какими методами можно подтвердить диагноз? Какая терапия наиболее эффективна? Рисунок 1. Слизистая кишечника при болезни Крона Хроническим воспалительным забо
Что принято считать хроническим невоспалительным заболеванием кишечника?
Какими методами можно подтвердить диагноз?
Какая терапия наиболее эффективна?
| Рисунок 1. Слизистая кишечника при болезни Крона |
Хроническим воспалительным заболеванием кишечника принято считать каждый длительный энтерит — как инфекционной, так и иммуноаллергической этиологии, который ведет к хроническому воспалительному процессу в кишечнике.
Помимо целиакии, эти заболевания включают в себя язвенный ректоколит, болезнь Крона и другие более редкие заболевания: колит при болезни Бехчета, некротизирующий энтероколит у детей младшего возраста. Все эти заболевания характеризуются:
— неизвестной этиологией (кроме целиакии);
— воспалительным характером поражений;
— хроническим течением и возможными рецидивами;
— ассоциацией с другими некишечными заболеваниями;
— хорошей реакцией на кортикостероидную терапию;
— возможностью хирургического разрешения (лечения).
В возникновении данных заболеваний большую роль играют как географический (встречаются чаще в Северной Европе), так и генетический факторы.
Болезнь Крона встречается чаще в западных странах и среди городского населения.
Этиология неизвестна, можно лишь предположить влияние инфекционных заболеваний и питания. Патогенез связан с нарушением ответной иммунной реакции со стороны слизистой кишечника, характер которой недостаточно изучен, известно лишь, что происходит активация Т- и В-лимфоцитов, увеличивается производство цитокинов и комплемента.
Гистопатологические наблюдения позволяют выявить два основных и множество промежуточных типов нарушений при хроническом воспалении кишечника.
Болезнь Крона. Характеризуется четко отграниченными трансмуральными сегментарными поражениями, разделенными между собой внешне неизмененной слизистой. Поражение распространяется на мезентериальные лимфоузлы. Может быть затронут любой участок желудочно-кишечного тракта, но чаще поражается кишечный отдел подвздошной кишки. Типично формирование стенозов, абсцессов и фистул. Характерны отек слизистой, изъязвления, атрофия и утолщение кишечной стенки, гиперплазия лимфоузлов.
Наблюдается гранулематозное поражение. В 60-70% случаев гранулема обнаруживается на хирургическом материале и лишь в 30-40% при биопсии. Гранулема состоит из эпителиоидных и гигантских клеток. Несмотря на тенденцию к некрозу, казеозного некроза не отмечается. Легко формируются язвы и фистулы.
Язвенный ректоколит. Это заболевание ободочной кишки. Начинается с ректального уровня и распространяется вверх. Процесс поверхностный, затрагивает подслизистую, слизистую и редко более глубокие слои. Для острой стадии характерны гиперемия слизистой, отек, легко кровоточащие эрозии и язвы. В промежутках между язвенными поражениями слизистая гипертрофирована, нередко образуются псевдополипы. Описанные поражения могут сочетаться с перианальными трещинами. Гистологически характерно образование крипт и абсцессов, в которых накапливаются лимфоциты, эозинофилы, нейтрофилы, плазматические клетки. Гранулематозная ткань отсутствует.
Варианты вышеописанных двух основных типов хронических воспалительных заболеваний кишечника:
1. Язвенный энтероколит. Некоторыми авторами считается врожденной формой болезни Крона. Поражения затрагивают весь пищеварительный тракт, но преимущественно локализуются в конечной части подвздошной кишки и в начальном участке ободочной кишки.
2. Синдром Бехчета, при котором к кишечным поражениям присоединяются ретинит, слепота, болезненные язвенные и некротические поражения слизистой рта и гениталий.
3. Некротизирующий энтероколит у грудных детей часто приводит к летальному исходу. Клинические проявления болезни приходятся на первую неделю жизни: диарея с примесью крови, признаки перитонита и шок. Характерны множественные язвенные поражения с перфорацией.
Классически хронические заболевания кишечника характеризуются как желудочно-кишечными (диарея, боли в животе, наличие крови в кале), так и общими (температура, потеря веса, задержка физического развития) симптомами.
Болезнь Крона: на фоне анорексии, типичной для этого заболевания, преобладают общие симптомы. Боли в животе напоминают приступы аппендицита. Кровь в кале обнаруживается редко. При осмотре отмечается болезненность в правой подвздошной области, там же иногда пальпируется масса.
Язвенный ректоколит: преобладают кишечные симптомы — тенезмы, диарея с примесью крови. При пальпации живота отмечается болезненность по ходу ободочной кишки.
Стенозы, абсцессы и фистулы, трещины, мегаколон, перфорации с массивным кровотечением, карцинома ободочной кишки, энтеропатия с потерей белка. Характерны такие общие осложнения, как воспаление радужки, сосудистой оболочки глаза, афтозный стоматит, артрит, перихолангит, склерозирующий холангит.
Хроническая диарея с болями в животе, кал с примесью крови позволяют думать о хроническом воспалительном заболевании кишечника.
Для подтверждения диагноза необходимо оценить данные лабораторного анализа: общий анализ крови; сидеремию; трансферинемию; иммуноглобулины; время свертываемости крови; содержание в крови кальция, фосфора, цинка, меди; костный возраст; С-реактивный белок, a1-антитрипсин; анализ кала. Особо важную роль для постановки диагноза приобрела контрастная рентгенография с барием. Широко используется рентгенография с двойным контрастированием, при которой отмечается:
— уменьшение просвета кишечной стенки;
— неоднородность рисунка;
— кистовидные участки.
Наличие этих трех признаков в терминальной части подвздошной кишки образует триаду Bodart, типичную для болезни Крона.
О распространении воспалительного процесса позволяют судить участки, заполненные лейкоцитами, меченными радиоактивным йодом I111. Компьютерная томография незаменима для выявления осложнений (фистул, абсцессов).
Окончательный диагноз ставится на основе биопсии.
Дифференциальный диагноз проводится с
— аллергическим колитом;
— узловой лимфоидной гиперплазией;
— хроническим гранулематозным заболеванием;
— аппендицитом;
— полипозом и лимфомой кишечника;
—болезнью Шенлейна — Геноха.
За последние годы значительно улучшился. Детская смертность практически исчезла (от 15 до 2%).
Большую тенденцию к рецидивам имеет язвенный ректоколит. Наблюдение за детьми заключается в
— контроле за ростом;
— контроле за показателями воспалительного процесса;
— за терапией [10].
Диетотерапия играет важную роль, особенно при болезни Крона, для которой характерна потеря веса и задержка роста [1, 2, 10, 15, 17].
Новый подход к терапии заключается в возможности достигнуть ремиссии с помощью диеты без гормональной терапии [1, 18, 21, 23, 24, 25].
Фармакотерапия основана на применении кортикостероидов [26], сульфасалазина, салазопирина [27, 28, 29], метронидазола [30]. Иммуносупрессоры малоприменимы из-за их токсичности.
Хирургическое лечение возможно при тяжелых осложнениях (мегаколон, стенозы, абсцессы, фистулы) и в случаях задержки роста в пубертатном и препубертатном периодах [13, 14].
Из клинической практики
Поражение печени, хотя и без явных клинических проявлений, встречается довольно часто при хронических заболеваниях кишечника. У взрослых в 70% случаев развивается перихолангит с портальной триадой. У 50% отмечаются жировые изменения печени. 10% приобретают заболевания печени. Цирроз печени развивается у 5%.
Другие, более тяжелые и редкие осложнения — это хронический активный гепатит, склерозирующий холангит и карцинома желчевыводящих путей.
Необходимо отметить, что у детей частым осложнением является хронический активный гепатит, в то время как перихолангит и склерозирующий холангит встречаются очень редко и протекают бессимптомно.
Представляем клинический случай язвенного колита у девочки трех лет. Начальная фаза заболевания протекала бессимптомно. Впоследствии развилась ярко выраженная гепатомегалия.
Девочка была госпитализирована в трехлетнем возрасте. За 8 месяцев до госпитализации отмечались раздражительность, потеря аппетита, непостоянные боли в животе, кал с примесью алой крови. С вышеописанной симптоматикой девочка была госпитализирована. При осмотре отмечалась значительная гепатомегалия (+4 см из-под реберной дуги по правой среднеключичной линии). В анализе крови СОЭ 104 мм в час; общий белок крови 9,9 гр%; альбумин 2,5 гр%; a1-глобулин 0,3; a2-глобулин 1,1; b-глобулин 1,0; g-глобулин 5,0; IgG 4810 мг%; щелочная фосфатаза 1273 МЕ; антитела противоядерные и против гладких мышц отсутствуют.
В период госпитализации девочка жаловалась на частые боли в животе. В кале примесь слизи и алой крови. При анализе слизи кала выявлено множество нейтрофильных лейкоцитов. Эндоскопически выявлен обширный воспалительный процесс по всей ободочной кишке с отеком слизистой. При контакте с инструментом слизистая легко кровоточила.
При множественных биопсиях проводился гистологический анализ, который выявил изрежение железистых протоков с моно- и полинуклеарной инфильтрацией.
Чрескожная печеночная биопсия выявила воспалительные и грануломатозные изменения преимущественно в портобилиарных пространствах. Более того, отмечался воспалительный процесс типа перихолангита и начального холангита в межлобулярных протоках.
Лечение преднизолоном в начальной стадии и далее салазопиридином (SAZP) привело к полной ремиссии кишечной симптоматики. Клиническая ремиссия с полной регрессией гепатомегалии (печень пальпировалась у реберной дуги) была подтверждена гистологически. Нормализовались и лабораторные показатели (IgG 997 мг%).
Известно, что язвенный колит нередко сопровождается непереносимостью белка коровьего молока, поэтому были проведены кожный тест и тест на определение специфичных IgE. IgE были значительно увеличены.
Быстрая клиническая ремиссия была обусловлена двумя факторами: назначением салазопиридина (SAZP) и одновременным исключением из диеты коровьего молока.
Chronic inflammatory bowel diseases
Summary
Chronic inflammatory bowel diseases are commonly believed to present in the form of two diseases with aetiologies of unknown origin, Ulcerative Rectocolitis and Chron’s Disease, which are characterised by important inflammatory events affecting the normal structure of the intestinal wall, with a tendency to relapse.
Both diseases share a variety of common characteristics and are thus considered by many as one single clinical entity.
The common features are the following:
- unknown aetiology
- inflammatory aspect of the lesions
- chronicity of the course of disease, with possible relapses
- association with extra-intestinal symptoms
- good response to corticosteroid therapy
- recourse to surgery (for a limited number of cases).
The aforenamed two paradigmatical pictures constitute the essentials of a spectrum comprising an indefinite number of intermediate pictures, for example Behcet’s Colitis, similar to Ulcerative Colitis but where ulcers can be found in the area of the mouth and the genitals, or Ulcerative Enterocolitis of the infant, thought to be a congenital form of Chron’s Disease.
Both pictures display gastrointestinal symptoms such as diarrhoea, tenesmus and bloody stools, usually prevailing in Ulcerative Colitis, and are accompanied by general symptoms such as fever and weight loss, usually found in Chron’s Disease.
One of the recent and most interesting aspects of Chron’s disease is the possibility to induce remission as well as restoration of the patient’s growth by administration of an elementary diet. The administration of a hypercaloric diet has also proved useful in correcting growth speed and in reducing the need of steroids, which also play an important role in inducing disease remission.
In order to further maintain remission, the administration of salazopirina (sulfosalazina) and corresponding salacylates, as well as of immunosoppressors such as azathioprine and cyclosporins, have proved useful. The administration of metronidazolo is indicated in the case of perineal injuries only. The use of surgery should be limited to complications and, in the presence of failure to thrive, only if the lesions are well delimited.
Патология стенки кишечника. Воспалительно-деструктивные процессы кишечника
После того как положительно решен вопрос о наличии рентгенологических признаков, свидетельствующих о поражении стенки кишки, приступают к разграничению общепатологических процессов (групп заболеваний), при которых подобные изменения наблюдаются. При этом стремятся установить, какой конкретно процесс явился причиной рентгеносемиотики, обнаруженной у данного больного. Рентгенологические признаки имеющегося поражения кишечника последовательно сопоставляют с симптомокомплексом, характерным для каждой из представленных на схеме 35 групп общепатологических процессов, которые могут обусловить эту рентгенологическую картину.
Воспалительно-деструктивные процессы. Деструкция стенки кишки, вызванная язвенным процессом (в частности, при язве двенадцатиперстной кишки, язвенном энтерите или колите), проявляется при рентгенологическом исследовании симптомом ниши, которая может иметь вид контрастного пятна (депо бария), окруженного воспалительным валом, либо конической формы выступа на контуре кишки (профильная ниша). При этом нередко наблюдается конвергенция складок слизистой оболочки к нише.
Язвенный процесс в кишке, как правило, сопровождается ее деформацией, обусловленной локальным спазмом, воспалением и отеком слизистой оболочки в зоне расположения язвы (или язв), а также Рубцовыми и спаечными процессами. В отличие от распадающейся опухоли язва в кишке имеет небольшие размеры, инфильтративный вал у ее основания симметричен, а степень деформации кишки в зоне поражения в процессе исследования, особенно при применении дозированной компрессии и спазмолитических препаратов, меняется в значительных пределах. Величина и форма язвенной ниши остаются стабильными.
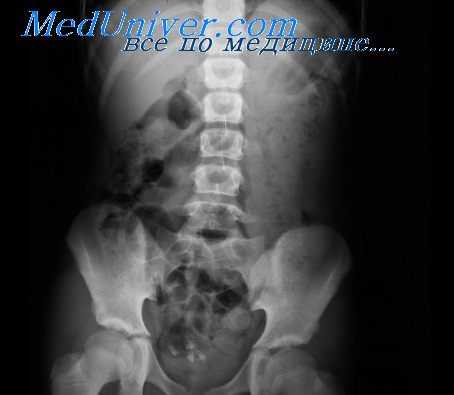
Проводя дифференциальную диагностику язвы и дивертикула, исходят прежде всего из того, что стенки его в отличие от язвенного кратера эластичны, сохраняют способность к сокращению, участвуют в перистальтике кишки. Инфильтративный вал у основания дивертикула отсутствует, а складки слизистой оболочки переходят в его шейку.
Рубцовые (спаечные) процессы. При рубцовых изменениях стенки кишки и перивисцерите, обусловленных чаще всего воспалительно-деструктивными процессами, возникают деформации и разной степени сужения (стенозы) просвета кишки в зоне поражения. Деформация и стеноз кишки могут быть связаны также с оперативным вмешательством.
При рубцовом изменении стенки кишки выявляется сужение ее просвета, обычно циркулярное, несколько асимметричное. Контуры измененного участка неровные, волнистые, извитые. Эластичность и сократительная способность стенок кишки нарушены незначительно, а в области перехода суженного участка в неизмененный или несколько расширенный отсутствует подрытость контуров, свойственная раковой инфильтрации. Степень супрастенотического расширения кишки определяется величиной и локализацией стеноза, наличием сопутствующего воспалительного процесса и спазма, а также давностью заболевания. При этом стенки расширенного участка сохраняют нормальную эластичность, рельеф же слизистой оболочки из-за сопутствующего стенозу воспаления обычно перестроен.
Рубцовые сужения кишки дифференцируют с функциональными сужениями (спазмами) и опухолевыми стенозами, а возникшие при перивисцеритах тракционные (вторичные, приобретенные) дивертикулы, имеющие широкое основание и конусовидную форму, — с активным язвенным процессом.
Воспалительно-деструктивные заболевания кишечника. Воспаление и язва двенадцатиперстной кишки
При эндоскопии определяют гиперемию и отечность складок слизистой оболочки, наложение слизи на поверхности, геморрагии. При хроническом дуодените видны гранулярные высыпания, чередование очагов атрофии и гиперплазии, скопления слизи. Часто на фоне гиперемированной и отечной слизистой имеются небольшие поверхностные эрозии, располагающиеся на вершине резко отечных утолщенных складок. В сомнительных случаях прибегают к гистологическому подтверждению (прицельная биопсия).
Язва двенадцатиперстной кишки сопровождается поздними (через 172—3 ч после еды), голодными, ночными острыми болями, обычно исчезающими после приема пищи и щелочей. Локализуются они преимущественно в луковице (95%), обычно в пределах 3 см от привратника, реже — в вертикальной части кишки и совсем редко — в ее нижнем горизонтальном отделе. Считается, что задняя стенка луковицы поражается примерно в 2 раза чаще, чем передняя, хотя имеются и другие данные: язвы на задней и передней стенках луковицы встречаются одинаково часто [Spjut, Navarrete, 1973].
Язвы задней стенки луковицы склонны к кровотечениям, а передней — к перфорациям. Мужчины болеют в 3 раза чаще женщин.
Чаще всего язвы располагаются по малой кривизне луковицы. При этом вид ниши определяется проекцией, в которой проводится рентгенологическое исследование: в первом косом положении (прямая проекция) ниша имеет вид контрастного пятна (депо бария), окруженного воспалительным валом слизистой оболочки (просветление),— фасная ниша, а во втором косом положении (боковая проекция) представляет собой конический выступ на контуре луковицы— профильная ниша. У детей и у полных пациентов желудок чаще расположен высоко и почти поперечно, поэтому получить снимки луковицы двенадцатиперстной кишки во второй косой проекции, а следовательно, распознать язву передней или задней стенки очень трудно.
Нередко с этим обстоятельством связано и расхождение результатов рентгенологического и эндоскопического исследований.
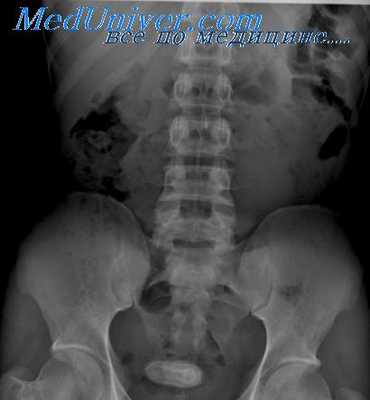
Язвенный процесс в луковице, как правило, сопровождается ее деформацией. Однако отсутствие деформации луковицы не исключает возможности длительного существования в ней язвенного процесса. В подобных случаях язвенный кратер остается в пределах слизистой оболочки, не проникая в мышечный слой луковицы.
Вид язвенной деформации луковицы во многом определяется наличием Рубцовых втяжений и выпячиваний ее стенки, сглаживания или укорочения большой или малой кривизны, удлинения или расширения ее заворотов. Однако локальный спазм, а также набухание слизистой оболочки в зоне расположения язвы существенно влияют на степень и характер деформации луковицы.
При значительных изменениях тонуса кишки могут наблюдаться дуоденостазы. При этом отчетливо выражены нарушения тонической, секреторной и моторно-эвакуаторной функций желудка. В периоды обострений язвы обнаруживаются рентгенологические признаки гастродуоденита. Во время ремиссии функциональные нарушения отсутствуют или выражены умеренно. Тонус и перистальтика нормализуются.
Клинико-рентгенологическое распознавание язвенной болезни двенадцатиперстной кишки у людей молодого возраста сопряжено со значительными трудностями, обусловленными прежде всего небольшими размерами язв, яркими воспалительными изменениями слизистой оболочки, а также наличием выраженных расстройств тонуса и моторно-эвакуаторной функции, резко затрудняющих проведение рентгенологического исследования при частичном и тугом контрастировании.
В этих условиях необходимо применять специальные методические приемы, облегчающие выявление основных (прямых) рентгенологических признаков язвенной болезни.
Что такое воспалительные заболевания кишечника (ВЗК)

Воспалительные заболевания кишечника были и остаются актуальной проблемой в современной гастроэнтерологии. По тяжести течения, частоте осложнений, летальным исходам занимают одно из ведущих мест в структуре заболеваний ЖКТ. Важно отметить, что они часто обнаруживаются у лиц молодого трудоспособного возраста, значительно ухудшают качество жизни.
Воспалительные заболевания кишечника (ВЗК)
ВЗК характеризуются воспалительно-деструктивными процессами, рецидивирующим течением. Они могут охватывать как весь кишечник, так и часть ЖКТ. По течению ВЗК могут быть длительными и изнуряющими. Зачастую вызывают опасные для жизни осложнения, такие как кровотечение, перфорация стенки кишки, при которой кишечное содержимое попадает в брюшную полость и вызывает перитонит.
К воспалительным заболеваниям относят болезнь Крона и неспецифический язвенный колит. Первая патология развивается сегментарно во всех отделах ЖКТ, поражая стенки. Вторая возникает в прямой, толстой кишке, поражая только слизистую оболочку.
Распространенность болезни Крона различна в разных регионах мира и составляет в среднем 50-150 случаев на 100 тыс. человек. Половая принадлежность не имеет значения – частота встречаемости примерно одинаковая и у мужчин, и у женщин. Главными этиологическими факторами в развитии ВЗК являются:
- нарушение кишечного микробиома;
- инфекция;
- генетическая детерминированность;
- нарушение иммунной системы и др.
Что представляет собой микрофлора кишечника
Поверхность кишечника заселена живыми микроорганизмами, которые являются составляющей частью организма и выполняют множество важных функций. У здоровых людей насчитывается более 500 видов, общая масса составляет 1-3 кг. Их количество различно в разных отделах ЖКТ, большая часть находится в толстой кишке. Микрофлора пищеварительного тракта выполняет следующие функции:
- формирует защитный барьер на слизистой оболочке;
- сдерживает рост патогенной флоры;
- участвует в синтезе витаминов, обменных процессах, выработке энергии;
- регулирует работу иммунной системы;
- участвует в поддержании ионного баланса, газового состава и др.
- основные – представлены бактероидами, лактобактериями, бифидобактериями;
- сопутствующие – штаммы кишечной палочки, энтерококки;
- окончательные – стафилококки, протеи, грибы.
Если баланс микроорганизмов нарушается, развивается дисбактериоз, который изменяет работу кишечника, приводя к патологическим процессам. Сущность заболевания мрачна – без нормальной микрофлоры в должном количестве организм не может усваивать витамины, минералы, расщеплять белки, жиры, углеводы. Пища не идет человеку впрок. Если она вовремя не переварена, то просто начинает гнить, а продукты гниения всасываются в кровь, вызывая интоксикацию. Это провоцирует ряд серьезных проблем.
Почему развивается дисбактериоз
Состояние развивается при нарушении количественного и качественного составов флоры. Деятельность симбиотических бактерий, которые нужны организму, подавляется, так как усиленно растет какой-то определенный вид патогенного микроорганизма. Это не самостоятельное заболевание – дисбактериоз развивается под влиянием каких-либо факторов, которые негативно отражаются на состоянии микрофлоры. Основные причины:
- прием некоторых лекарственных препаратов – антибиотиков, гормонов, цитостатиков и др.;
- химио-, радиотерапия;
- онкологические, эндокринные заболевания;
- частые стрессы;
- иммунные, обменные расстройства;
- гельминтоз;
- частая постановка очищающих клизм;
- неправильное, несбалансированное питание;
- хронические, острые инфекции;
- воспалительные процессы в кишечнике.
Патогенные микробиоты, которые неоднократно подвергаются антибиотикотерапии, приобретают резистентность к препаратам и остаются в кишечнике. Они подавляют оставшиеся здоровые микроорганизмы, усиленно размножаются и распространяются. Это приводит к сдвигу баланса флоры, что провоцирует различные неприятные симптомы. Дисбактериоз ведет к нарушению микрофлоры и в других частях тела, в первую очередь ротовой полости, кожи.
Клостридиальная инфекция – одна из главных причин диарейных заболеваний. Причина возникновения – нарушение кишечного микробиома, избыточный рост и распространение Clostridium difficile. Ее токсины поражают слизистые оболочки толстой кишки, зачастую приводя к псевдомембранозному колиту.
Как проявляется дисбактериоз
Преобладание условно патогенной и патогенной флоры оказывают негативное влияние на весь организм:
- развиваются воспалительные процессы в кишечных стенках и окружающих тканях;
- подавляется местный иммунитет;
- выделяются токсины, отравляющие организм;
- нарушается естественный барьер, который защищает от токсинов, аллергенов.
- Характеризуется незначительными расстройствами кишечника, которые чаще связаны с переменой питания, стрессами и другими факторами. Дисбактериоз может пройти самостоятельно после устранения провоцирующего агента.
- Если микробиом не смог восстановиться, начинаются процессы брожения, что проявляется вздутием, болью в животе, нарушением стула, горечью во рту. Консервативная терапия может дать результат и восстановить флору, а если этого не произошло, болезнь переходит в следующую стадию.
- Дисбактериоз прогрессирует, возникает нарушение целостности слизистой оболочки кишечника, возникают эрозии. Появляются дополнительные симптомы: тошнота, рвота, изжога, отрыжка, постоянные боли в животе. В кале часто обнаруживают непереваренные остатки пищи.
- Стадия дополняется другими симптомами, но более тяжелыми. Нарушается всасывание полезных для организма веществ. Токсины патогенной флоры попадают в кровь, что приводит к интоксикации. Отмечаются аллергические реакции. Четвертая стадия проявляется, кроме вышеуказанных симптомов, сыпью, крапивницей, экземой и даже бронхиальной астмой.
Общие принципы лечения ВЗК
Перечень лечебных мероприятий при ВЗК широк. Цель лечения – подавить воспаление, добиться глубокой ремиссии, улучшить состояние пациента. При выборе тактики учитывают активность заболевания, распространенность патологического процесса, наличие осложнений и ряд других моментов. Лечебные мероприятия включают: медикаментозную и диетотерапию, оперативное вмешательство (при осложнениях), нормализацию режима труда и отдыха.
Медикаментозная терапия
Зачастую пациентам требуется сразу несколько групп препаратов:
- глюкокортикостероиды;
- антибиотики;
- цитокины;
- пробиотики;
- противовоспалительные средства;
- иммуносупрессанты и др.
Диетотерапия
Всем пациентам показана диета, которая подразумевает питание, снижающее нагрузку на воспаленный кишечник. Она помогает также снизить выраженность симптомов, корректировать пищеварительные процессы. Ограничиваются или полностью исключаются продукты, оказывающие раздражающее действие на кишечник: копченые, жареные, острые, с высокой кислотностью, провоцирующие газообразование. При тяжелом течении заболеваний переходят на парентеральное питание.
Оперативное вмешательство
Хирургическое лечение в экстренном или плановом порядке показано при неэффективности консервативной терапии, развитии осложнений. Ими могут стать: кишечное кровотечение, свищи, перфорация кишечника, кровотечение, токсическая дилатация ободочной кишки и др. Хирургическое вмешательство может заключаться в резекции (удалении) пораженного участка кишечника, иссечении свищей, дренировании абсцессов.
Лечение ВЗК методом ТФМ в Международном центре лечения боли RANC
Метод ТФМ (трансплантация фекальной микрофлоры), или фекальная трансплантация, – эффективный метод лечения воспалительных заболеваний кишечника без применения антибиотиков. Он воздействует именно на ключевое звено развития болезней – патогенную микрофлору. В центре лечения боли RANC в Санкт-Петербурге методику используют для лечения ВЗК, клостридиальной инфекции, нарушениях микробиома кишечника.
В чем суть метода
Процедура заключается во введении микроорганизмов из фекалий здорового донора человеку, который страдает от патологий, связанных с нарушением кишечного микробиома. В кишечнике между микроорганизмами есть жесткая конкуренция за пространство для обитания, пищу.
Когда новая флора попадает в организм больного, она начинает конкурировать с патогенными микроорганизмами. Здоровый микробиом превосходит болезнетворный и попросту его вытесняет. Так как патогены повержены, нормальная микрофлора начинает выполнять должные ей функции – кишечник постепенно восстанавливается, его работа нормализуется, патологические процессы угнетаются.
Как подбирают доноров
Как и при любой трансплантации, отбор доноров идет по очень строгим критериям, чтобы исключить осложнения и риск передачи другого заболевания. Он проходит в несколько этапов. Человек обязан подписать согласие, предъявить медицинскую карту с подробной информацией о состоянии здоровья.
Потенциальный донор должен пройти предскрининговый опросник, медицинский осмотр, сдать анализы кала, крови. Это необходимо, чтобы удостовериться в отсутствии противопоказаний, таких как:
- хронические заболевания;
- избыточная масса тела;
- длительный прием каких-либо препаратов;
- наличие в организме вирусов, патогенных бактерий, паразитов и др.
Донором может стать родственник больного, это даст больший эффект от процедуры. Но если он не подходит по каким-либо критериям, можно использовать материал от любого человека, главное, чтобы он был здоров. В нашей клинике создана база здоровых, тщательно обследованных доноров. Преимущественно ими являются дети 4-7 лет, так как их материал с точки зрения нутрициологии, микробиологии максимально чист.
Как проходит ТФМ
ТФМ в медицинском центре лечения боли RANC в Санкт-Петербурге проходит с соблюдением всех норм безопасности. Фекальная трансплантация практикуется двумя путями: верхним и нижним. В первом случае материал вводят через дуоденальный зонд, во втором – с помощью фиброколоноскопии, клизмы.
Нет статистических данных об эффективности лечения в зависимости от способа введения. Специалисты отдают предпочтение введению трансплантата трансректальной клизмой. Это метод наиболее безопасен и комфортен для пациентов. ТФМ в клинике проходит амбулаторно и не занимает много времени, обычно требуется 3-5 процедур.
Эффективность терапии
В 1958 году хирург Бен Эйсман представил данные о четырех случаях псевдомембранозного колита, который был вызван прогрессированием клостридиальной инфекции. Он был побежден с помощью фекальной трансплантации. Метод привлек внимание, и первые данные об эффективности лечения людей в 2013 году стали настоящим событием. ТФМ продемонстрировала терапевтическое преимущество перед антибиотикотерапией в лечении пациентов с лекарственно-устойчивой формой клостридиальной инфекции.
Метод фекальной трансплантации был одобрен одной из самых придирчивых и строгих организаций в США – FDA (Управление по контролю за лекарственными препаратами и пищевыми продуктами). Это самая престижная организация, трудная в плане получения сертификатов, и ее одобрение по применению метода ТФМ говорит о многом.
Учитывая опыт российских и американских врачей, их рекомендации, исследования, подтверждающие эффективность метода, специалисты клиники RANC стали использовать его для спасения пациентов с клостридиальной инфекцией. В центре разработан комплекс мероприятий, чтобы тщательно исследовать доноров и получать безопасный материал для трансплантации.
Фекальная трансплантация – безопасный и эффективный метод лечения хронических воспалительных заболеваний кишечника. За время практики в клинике не было отмечено ни одного случая развития осложнений, поэтому ФТМ можно рассматривать как альтернативный вариант терапии при данных заболеваниях.
Читайте также:
