Пеленочный дерматит: причины, симптомы и лечение
Добавил пользователь Алексей Ф. Обновлено: 29.01.2026
Пеленочный дерматит – кожное заболевание, появляющееся, как правило, именно в период пеленания или ношения подгузников. Он входит в число достаточно распространенных болезней и поражает около 60% новорождённых.
Пик заболеваемости приходится в среднем на шестимесячный возраст. В грудничковый период жизни малыши малоподвижны, и раздражение может проявляться в менее острой форме. Спровоцировать опрелости может несвоевременно замененный памперс, ползунки или пеленка.
Причины
Пеленочный дерматит часто возникает из-за нарушения мамой правил личной гигиены новорождённого. Раздражение кожных покровов происходит под влиянием веществ, с которыми они контактируют.
Пеленочный дерматит может возникнуть из-за длительного контакта кожи малыша с мочой и калом, а также из-за повышенной температуры или влажности в помещении.
Исследования показали, что детский каловые массы детей, болеющих пеленочным дерматитом, содержат возбудителей кандидоза, грибок Candida albicans. Но грибки этого рода в кишечнике активируются только при несоблюдении личной гигиены.
Вероятность возникновения пеленочного дерматита, возбудителем которого является кандидоз, повышается вследствие лечения малыша антибиотиками. Антибиотики убивают бактерии, которые способны сдерживать рост грибков. Грибковая инфекция развивается в благоприятных условиях, которые создает лечение антибиотиками.
Изредка пеленочный дерматит может возникнуть вследствие неправильного питания малыша, а также наличия аллергических, врожденных заболеваний.
Симптомы
Основные симптомы пеленочного дерматита – это покраснение кожи, появление шелушения или мокнутия, пузырьков в области ягодиц и промежности, где есть непосредственный контакт с подгузником. Наиболее выражены симптомы в местах тесного соприкосновения подгузника с кожей, трения резинок в паховых складках. Необходимо помнить, что при пеленочном дерматите симптомы (покраснение, пузырьки, шелушение) появляются на коже исключительно в области подгузника.
Диагностика
Диагностика пеленочного дерматита обязательно должна проводиться только врачом. Основанием для постановки диагноза является не только общий осмотр, но и результаты проведенного анализа выявленных симптомов. При обнаружении пеленочного дерматита в неосложненной форме, дополнительные лабораторные методы исследования не используются
Лечение
Лечение пеленочного дерматита заключается в правильном уходе за кожей. Необходимо своевременно менять мокрые пеленки, подгузники.
После появления раздражения необходимо довести до максимума контакт обнаженной кожи ребенка с воздухом, то есть малыш большую часть дня должен проводить голышом. Старайтесь обходиться без препаратов, потому что главный способ лечения в данном случае – воздушные ванны.
Снизить раздражение кожи поможет купание в отварах череды, растворе слабой марганцовки. При возникновении опрелостей появившихся после нового прикорма нужно на время исключить его из питания.
Если же дерматозные очаги при правильном уходе держатся более 3 дней или кожная сыпь перебирается с ягодиц на другие участки тела, у ребенка начался понос, повысилась температура, то назначается медикаментозное лечение.
Для выведения жидкости с мокнущих участков малышу назначают подсушивающие мази и лечебные присыпки. Покрасневшие зоны разрешено смазывать кремами с содержанием декспантенола.
Если пеленочный дерматит у ребенка спровоцирован грибками Candida, то выписывают препараты антигрибкового воздействия. Кремы с миконазолом, клотримазолом и кетоконазолом наносят на больную кожу в течение месяца.
Педиатр — это врач, которого нередко называют полноправным членом семьи, воспитывающий ребенка. От этого доктора зависит самочувствие маленького человека, состояние его здоровья, настроение, успехи в развитии, в учебе, а также обстановка в семье. Ведь здоровый и веселый ребенок является центром семьи, вокруг него строят свою жизнь родители, планируют свои будни и праздники, рассчитывают семейный бюджет.
Наличие педиатра, который является квалифицированным специалистом и доброжелательным человеком и сможет стать надежным помощником для родителей в воспитании их ребенка и уходе за ним, — это очень важный момент. Основы здоровья человека закладывается именно в младенческом возрасте, поэтому очень важно вовремя заметить те или иные отклонения, назначить обследование, профилактические процедуры и правильное лечение, если это потребуется сделать.
Медицинская практика знает немало случаев, когда замеченные вовремя признаки заболевания и проведенное своевременно лечение помогали спасти не только здоровье, но и жизнь человека, способствовать осуществлению его творческих планов на будущее. Именно хороший педиатр, который со всей ответственностью контролирует состояние здоровья Вашего ребенка, поможет сохранить чистый и звонкий голос для будущего певца, сильное и ловкое тело для будущего чемпиона, чуткий слух для музыканта и зоркий глаз для фотохудожника.
Да, конечно, помимо того, что педиатр просто обязан быть профессионалом своего дела, он также должен быть не только врачом, а еще и психологом, и педагогом, ведь он постоянно общается не только с ребенком, но и с его родителями, бабушками и дедушками. Педиатр обязан пользоваться высоким авторитетом у родителей, потому что только совместными усилиями можно обеспечить здоровое и благополучное будущее ребенка.
Выбор хорошего педиатра для Вашего ребенка — это очень ответственное дело, ведь этот доктор должен будет сопровождать взрослеющего маленького человека со всем своим вниманием и заботой.
Как правило, основная масса малышей наблюдается в поликлинике по месту жительства. И там особо выбирать не приходится, так что за советом обращаются к участковому врачу, высидев перед этим нередко большую очередь. Ничего удивительного, что к моменту общения с врачом ребенок может устать и капризничать. Следующий визит к врачу вызовет у него заранее отрицательные эмоции и не будет способствовать нормальному процессу медицинского обследования или лечения.
Сегодня появилась альтернатива такому подходу к медицинскому обслуживанию детей - развитие частной медицины предоставило родителям такую возможность. Родители могут выбрать, в какой детской клинике или у какого специалиста они предпочитают наблюдать своего малыша. Хорошие педиатры в Уфе трудятся в «ПроМедицина детям».
Мы предлагаем своим посетителям индивидуальный подход к каждому пациенту, бережное и заботливое отношение персонала при отсутствии очередей в клинике и наличии записи на прием по телефону. Высококвалифицированная помощь врачей-педиатров и узких специалистов, глубоко знающих свое дело и умеющих наладить контакт с ребенком, современная медицинская база обеспечивают должный уровень функциональной и лабораторной диагностики, оказание медицинской помощи детям любого возраста. При этом возможно оказание медицинских услуг, как на базе клиники, так и с выездом на дом к пациенту.
В нашей клинике маленькие пациенты и их родители окружены максимальной заботой и вниманием, они получают современное эффективное лечение у высококвалифицированных специалистов.
В нашей клинике «ПроМедицина детям» Вы можете получить квалифицированную консультацию у врача-педиатра! Мы ждем Вас и готовы помочь!
Начиная с возраста в 3 месяца, на щеках ребенка могут появиться ограниченные яркие красные пятна, которые впоследствии покрываются тонкой корочкой. В этих местах ощущаются зуд и болезненность. Это так называемые молочные корки или молочный струп - одно из характерных проявлений неправильного обмена веществ - экссудативного диатеза. Его еще называют аллергическим диатезом.
Первые признаки диатеза могли проявляться у ребенка и раньше в виде упорных опрелостей (не проходящих даже при тщательном уходе), обильной потницы (даже при легком перегревании) и, наконец, в виде серо-желтых сальных корочек на волосистой части головы и бровях.
При диатезе у ребенка развивается повышенная чувствительность к некоторым пищевым и лекарственным веществам. Поэтому обычные уход и кормление для такого ребенка недостаточны, необходимо внести в них соответствующие коррективы.
Причины и симптомы
Выделить какую-то одну причину диатеза сложно – как правило, развивается он при совокупном воздействии нескольких причин, важнейшей из которых является наследственная предрасположенность, а также: нерациональное питание женщины в период вынашивания.
У маленьких детей чаще всего возникает пищевая аллергия и аллергия на внешние раздражители (сухой воздух, шерсть, пыль и т.д.). Организм отвечает изменениями в работе желудочно-кишечного тракта, слизистых органов и органов дыхания, кожного покрова.
Наиболее частое проявление – высыпания на коже. В большинстве случаев они возникают после поступления в организм аллергена. Пищевая аллергия проявляется зачастую у малышей, пищеварительная система которых несовершенна и не может усвоить продукты, провоцирующие аллергию. Обычно такие симптомы проявляются до трех лет – потом аллергия либо проходит самостоятельно, либо переходит в хроническую фазу.
Внешне высыпания представляют собой покраснения, небольшие корочки белого цвета и струпья, которые появляются после расчесывания зудящих мест. Поскольку зуд очень силен, то дети не могут удержаться от расчесывания пораженных мест, а это в свою очередь приводит к длительно не заживающим ранкам. Наиболее частые места, которые поражаются диатезом, — локтевые и подколенные сгибы, шея, щеки, кисти рук.
Диагностика
Поскольку диатез не является самостоятельным заболеванием и диагнозом, дети с различными проявлениями аномалий конституции могут являться пациентами педиатра, детского дерматолога, детского эндокринолога, детского нефролога, детского аллерголога-иммунолога, детского ревматолога, детского невролога, детского отоларинголога, детского гомеопата и др.
Из методов лабораторной диагностики при диатезах используются общий анализ мочи и крови; биохимический анализ мочи; определение в крови уровня глюкозы, холестерина, фосфолипидов, мочевой кислоты, катехоламинов; иммунологические исследования, исследование кала на дисбактериоз и др.
При лимфатико-гипопластическом диатезе возникает необходимость проведения УЗИ вилочковой железы, лимфатических узлов, печени, селезенки, надпочечников,рентгенографии органов грудной клетки.
Лечение
Поскольку аллергены в подавляющем большинстве имеют пищевое происхождение, то лечение диатеза у малышей начинают с налаживания рационального питания. Здесь уместно подчеркнуть, насколько важно для крохи грудное вскармливание. Во-первых, белки женского молока на 100% лишены аллергических свойств, они легко расщепляются ферментами малыша; во-вторых, грудное молоко содержит много секреторного иммуноглобулина А, защищающего слизистую кишечника от крупных молекул аллергенов; в-третьих, молоко имеет в своем составе ферменты для переваривания собственных компонентов и, наконец, это лучшая профилактика дисбактериоза.
Детям, находящимся на смешанном и искусственном вскармливании, следует максимально сократить поступление белка коровьего молока. Необходимо следить, чтобы используемые смеси были адаптированными, до 1/3 -1/2 суточного рациона могут составлять кисломолочные смеси. Если же даже такое вскармливание вызывает аллергические реакции, следует перевести ребенка на смеси, приготовленные на основе сои.
Далее, при введении каш и овощного пюре, их следует готовить не на молоке, а на основе подходящей малышу смеси или овощного отвара, а для питья использовать кефир (с 7 месяцев), йогурт (с 8 месяцев), другие кисломолочные продукты.
Из диеты малыша и кормящей матери исключаются продукты, индивидуально вызывающие аллергические реакции (кроме того, кормящим мамам не следует перегружать свой рацион продуктами из свежего молока - лучше заменить их кисломолочными).
Доказано, что состояние детей с аллергическим диатезом ухудшается при избыточном употреблении углеводов. Сахар в питании следует заменять фруктозой (в соотношении 1 к 0,3, так как фруктоза слаще).
Иногда детям с пищевой аллергией назначаются медикаментозные препараты. Это, прежде всего, касается витаминотерапии. В период обострения аллергических реакций проводят короткие курсы различных антигистаминных препаратов. Хочется напомнить, что назначать лечение должен врач, наблюдающий ребенка и знающий динамику его заболевания.
Очень важен правильный уход за пораженной кожей. При сухости кожи хороший эффект дают ванны с пшеничными отрубями, средства детской лечебной косметики (молочко, крем) с увлажняющими кожу компонентами. Опрелости смазывают специальными кремами с высоким содержанием окиси цинка или противовоспалительных веществ. При выраженном мокнутии в ванну можно добавлять отвар дубовой коры.
Пеленочный дерматит – кожное заболевание, появляющееся, как правило, именно в период пеленания или ношения подгузников. Он входит в число достаточно распространенных болезней и поражает около 60% новорождённых.
Пик заболеваемости приходится в среднем на шестимесячный возраст. В грудничковый период жизни малыши малоподвижны, и раздражение может проявляться в менее острой форме. Спровоцировать опрелости может несвоевременно замененный памперс, ползунки или пеленка.
Причины
Пеленочный дерматит часто возникает из-за нарушения мамой правил личной гигиены новорождённого. Раздражение кожных покровов происходит под влиянием веществ, с которыми они контактируют.
Пеленочный дерматит может возникнуть из-за длительного контакта кожи малыша с мочой и калом, а также из-за повышенной температуры или влажности в помещении.
Исследования показали, что детский каловые массы детей, болеющих пеленочным дерматитом, содержат возбудителей кандидоза, грибок Candida albicans. Но грибки этого рода в кишечнике активируются только при несоблюдении личной гигиены.
Вероятность возникновения пеленочного дерматита, возбудителем которого является кандидоз, повышается вследствие лечения малыша антибиотиками. Антибиотики убивают бактерии, которые способны сдерживать рост грибков. Грибковая инфекция развивается в благоприятных условиях, которые создает лечение антибиотиками.
Изредка пеленочный дерматит может возникнуть вследствие неправильного питания малыша, а также наличия аллергических, врожденных заболеваний.
Симптомы
Основные симптомы пеленочного дерматита – это покраснение кожи, появление шелушения или мокнутия, пузырьков в области ягодиц и промежности, где есть непосредственный контакт с подгузником. Наиболее выражены симптомы в местах тесного соприкосновения подгузника с кожей, трения резинок в паховых складках. Необходимо помнить, что при пеленочном дерматите симптомы (покраснение, пузырьки, шелушение) появляются на коже исключительно в области подгузника.
Диагностика
Диагностика пеленочного дерматита обязательно должна проводиться только врачом. Основанием для постановки диагноза является не только общий осмотр, но и результаты проведенного анализа выявленных симптомов. При обнаружении пеленочного дерматита в неосложненной форме, дополнительные лабораторные методы исследования не используются
Лечение
Лечение пеленочного дерматита заключается в правильном уходе за кожей. Необходимо своевременно менять мокрые пеленки, подгузники.
После появления раздражения необходимо довести до максимума контакт обнаженной кожи ребенка с воздухом, то есть малыш большую часть дня должен проводить голышом. Старайтесь обходиться без препаратов, потому что главный способ лечения в данном случае – воздушные ванны.
Снизить раздражение кожи поможет купание в отварах череды, растворе слабой марганцовки. При возникновении опрелостей появившихся после нового прикорма нужно на время исключить его из питания.
Если же дерматозные очаги при правильном уходе держатся более 3 дней или кожная сыпь перебирается с ягодиц на другие участки тела, у ребенка начался понос, повысилась температура, то назначается медикаментозное лечение.
Для выведения жидкости с мокнущих участков малышу назначают подсушивающие мази и лечебные присыпки. Покрасневшие зоны разрешено смазывать кремами с содержанием декспантенола.
Если пеленочный дерматит у ребенка спровоцирован грибками Candida, то выписывают препараты антигрибкового воздействия. Кремы с миконазолом, клотримазолом и кетоконазолом наносят на больную кожу в течение месяца.
Пеленочный дерматит
Пеленочный дерматит – раздражение кожных покровов ягодичной области и/или внутренней поверхности бедер у детей грудного возраста, вызванное физическими, химическими и микробными факторами окружения.
Причины
- Условия повышенной влажности под пеленками или внутри подгузника.
- Затрудненный доступ воздуха.
- Присутствие различных химических раздражителей и микроорганизмов, содержащихся в моче и фекалиях, а также трения о подгузники и одежду.
- Предрасположенность кожи к развитию этого вида дерматита.
- Склонность к аллергии, неустойчивость водно-солевого обмена.
- Нарушения соотношения со стороны стула, повышенное содержание аммиака в моче.
Симптомы
- Небольшое покраснение кожи под подгузником, в особенности вокруг половых органов, на ягодицах и бедрах ребенка.
- Пузырьки и шелушение.
- Отек, изъязвление в указанных областях и гнойнички.
Диагностика пеленочного дерматита осуществляется врачом во время клинического осмотра и основывается на анализе выявленных симптомов. Как правило, в неосложненных случаях нужды в каких-либо специальных лабораторных методах диагностики нет.
Профилактика
- Отказ от использования детской присыпки.
- Применение в полном объеме современного ассортимента средств детской косметики (лосьон, крем, масло).
- Частые подмывания ребенка теплой водой (сразу после каждой дефекации и микции).
- Исключение интенсивного трения пеленок, подгузников и предметов одежды в местах естественных складок.
- Точный подбор подгузников по размеру.
- Своевременная смена подгузников.
- Применение «барьерного» крема при каждой смене подгузника.
- Регулярный прием препаратов витамина D. При рахите у детей могут отмечаться повышенная потливость и нарушения структуры кожи.
Найти ближайшую к вам клинику
Клиника на Невской
понедельник-суббота Медицинские осмотры с 8.00 до 14.00 Выдача заключений с 12.00 до 14.00 Воскресенье – выходной.
Клиника на Ангарской
Клиника на Кубанской
Заполните форму обратной связи и наши
операторы свяжутся с Вами

© 2022 ООО НПО «ВЦПБ ЮгМед» на основании лицензии ЛО-34-01-004086 от 23.01.2019.
Стоимость услуг указана справочно. Уточнить стоимость услуги можно в регистратуре или по телефонам колл-центра.
Оставляя свои персональные данные, Вы даете добровольное согласие на обработку своих персональных данных. Под персональными данными понимается любая информация, относящаяся к Вам, как субъекту персональных данных (ФИО, дата рождения, город проживания, адрес, контактный номер телефона, адрес электронной почты, род занятости и пр). Ваше согласие распространяется на осуществление Общество с ограниченной ответственностью Научно-производственное объединение «Волгоградский центр профилактики болезней «ЮгМед» любых действий в отношении ваших персональных данных, которые могут понадобиться для сбора, систематизации, хранения, уточнения (обновление, изменение), обработки (например, отправки писем или совершения звонков) и т.п. с учетом действующего законодательства. Согласие на обработку персональных данных даётся без ограничения срока, но может быть отозвано Вами (достаточно сообщить об этом в Общество с ограниченной ответственностью Научно-производственное объединение «Волгоградский центр профилактики болезней «ЮгМед»). Пересылая в Общество с ограниченной ответственностью Научно-производственное объединение «Волгоградский центр профилактики болезней «ЮгМед» свои персональные данные, Вы подтверждаете, что с правами и обязанностями в соответствии с Федеральным законом «О персональных данных» ознакомлены.
Пеленочный дерматит - симптомы и лечение
Что такое пеленочный дерматит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Столяровой Елены Александровны, детского аллерголога со стажем в 16 лет.
Над статьей доктора Столяровой Елены Александровны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Пелёночный дерматит — это острая воспалительная реакция кожи в области контакта с пелёнкой или подгузником, которая проявляется в виде высыпаний, раздражения, отёка или покраснения кожи. Возникает из-за совокупности факторов: раздражения мочой, калом, повышенной влажностью и трением [1] .
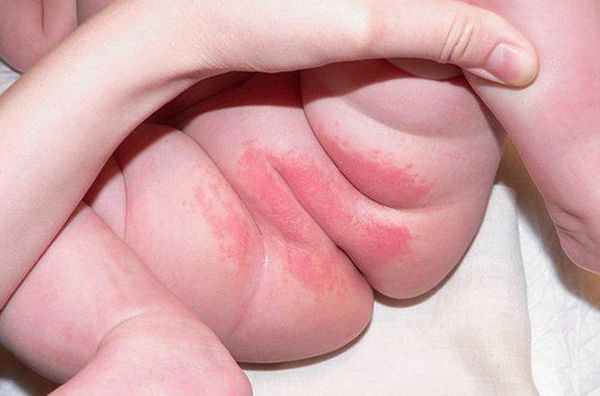
Пелёночный дерматит чаще возникает у детей, обычно он начинается в возрасте 3-12 недель жизни, а пик встречаемости отмечается в возрасте 9-12 месяцев. Однако заболевание может возникнуть и у взрослых, так как некоторым пациентам требуется длительное ношение подгузников (например при недержании кала и/или мочи). Встречаемость пелёночного дерматита не зависит от пола и расы.
Провоцирующие факторы возникновения пелёночного дерматита:
- контакт с повреждающими агентами: грубые и синтетические ткани, бытовые и косметические средства (хлорные отбеливатели; порошки для стирки, содержащие фосфат);
- редкая смена подгузников, перегрев;
- длительный контакт кожных покровов с мочой и калом (например, при диарее);
- микробные факторы, действующие внутри пелёнок и подгузников, меняющие состав мочи.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы пеленочного дерматита
Простой пелёночный дерматит
Проявляется эритемой, т. е. покраснением кожи, при дальнейшем развитии воспалительного процесса может появиться мацерация (пропитывание тканей кожи жидкостью и их набухание) и даже эрозивные поверхности. Наибольшее раздражение возникает в местах, где подгузник плотно контактирует с кожей, особенно с выступающими поверхностями (ягодицы, нижняя часть живота, мошонка или большие половые губы, поверхность бёдер). Складки кожи остаются чистыми.
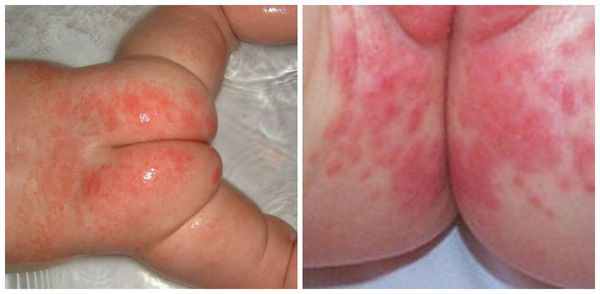
Пелёночный дерматит, осложнённый грибковой инфекцией (Candida)
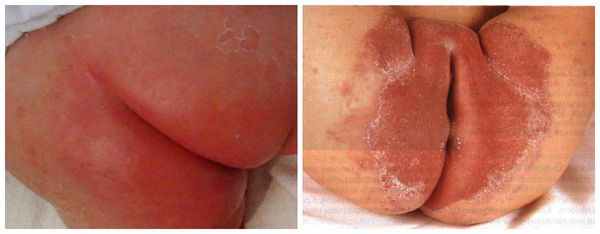
Сыпь часто локализуется в кожных складках (паховых, ягодичных). Раздражение проявляется ярко-красными, хорошо разграниченными пятнами, которые шелушатся по краям. Часто высыпания в виде папул дают "отсевы", т. е. появляются такие же очаги на коже ягодиц, гениталий, живота и бёдер. При хроническом течении могут появляться гранулематозные папулы и узелки [3] .
Патогенез пеленочного дерматита
Детская кожа сильно отличается от кожи взрослого. Она очень чувствительна и ранима, бедна липидами и естественным увлажняющим защитным фактором. Липиды являются связующим раствором между клетками, благодаря которому образуется барьер, защищающий кожу от инфекций, ультрафиолета и потери влаги. Кроме этого, детская кожа обладает высокой проницаемостью и имеет повышенный показатель pH. Высокий уровень pH активирует пищеварительные ферменты (протеазы и липазы). Поэтому при появлении неблагоприятных факторов у детей очень быстро нарушается защитный барьер кожи и развивается воспаление.
Ирритантный контактный дерматит
Механизм развития этого типа дерматита можно представить следующим образом:
- Влажная среда и трение приводят к разрушению рогового слоя (наружного слоя кожи).
- Моча вызывает чрезмерное увлажнение кожи, что увеличивает проницаемость для потенциальных раздражителей и микроорганизмов.
- Ферменты кала (бактериальные уреазы) расщепляют аммиак из мочевины мочи, что ещё сильнее повышает рН кожи.
- Повышенный уровень pH активирует пищеварительные ферменты (протеазы и липазы), которые также содержатся в кале. Они вызывают покраснение и разрушение эпидермального барьера.
Кандидозный пелёночный дерматит
Грибы рода Candida — это дрожжевые микроорганизмы, обычные представители микробного сообщества нашего организма, которые обитают на слизистых желудочно-кишечного тракта, ротовой полости, во влагалище и на коже. Это самые частые микотические агенты, вызывающие поражение кожи и слизистых оболочек у человека.
В 90 % случаев кандидоз — это эндогенная (внутренняя) инфекция, вызываемая собственными грибками кандида. При появлении неблагоприятных факторов (приёме антибиотиков, иммунодефицитных состояниях и пр.) грибки начинают активно размножаться и синтезировать протеазы (пищеварительные ферменты) и гемолизины (токсины, разрушающие эритроциты). Протеазы и гемолизины повреждают клетки и вызывают клинические проявления кандидоза. В 10 % случаев заражение происходит от больного человека или здорового носителя контактно-бытовыми путями. Например, ребёнок может заразиться при родах, когда проходит через инфицированные родовые пути матери.
Грибки (кандида и дерматофиты) развиваются при более высоком уровне углекислого газа (CO2). Подгузники плохо пропускают воздух, под ними возникает "парниковый эффект", и за счёт этого уровень CO2 повышается [4] .
Классификация и стадии развития пеленочного дерматита
Степени тяжести пелёночного дерматита:
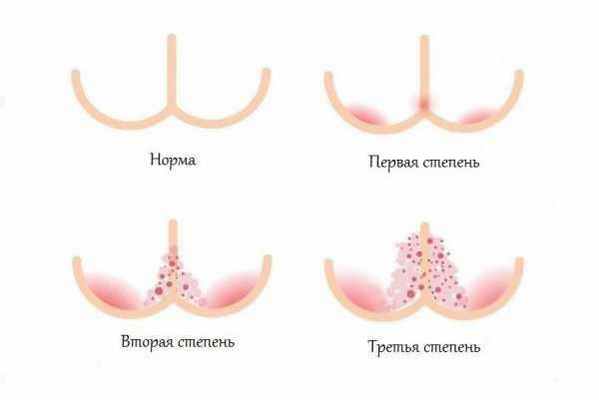
Выделяют различные клинические формы пелёночного дерматита.
- Пелёночный дерматит в результате трения. Его главная причина — механическое повреждение материалом подгузника кожи ребёнка. Складки кожи при этом чистые, поражаются выступающие поверхности, максимально прилегающие к памперсу или пелёнке.
- Контактный ирритантный пелёночный дерматит. Чаще всего располагается в анальной зоне, в процесс включается воспаление межъягодичных, паховых складок, кожи живота и бёдер. Причина его возникновения — длительный контакт кожи с мочой и калом (в результате нарушения стула).
- Пелёночный дерматит, осложнённый кандидозом. Иногда его ещё называют интертригинозным. Это наиболее частое осложнение пелёночного дерматита, который не был вовремя пролечен. На повреждённую кожу с лёгкостью наслаивается разнообразная патогенная и условно-патогенная микрофлора (грибки и бактерии). Высыпания обычно пятнисто-папулёзные, ярко-красные, хорошо разграниченные между собой.
Наиболее распространёнными являются первые две формы пелёночного дерматита. При должном уходе и лечении они обычно проходят в течение трёх дней.
В Европе и США нет разделения на пелёночный дерматит, возникший из-за трения, и на ирритантный, они объединены единый термином — простой, или ирритантный пелёночный дерматит, ещё его иногда называют дерматит салфеток (салфеточный) [5] . Вероятно, название связано с тем, что поражение кожи возникает из-за частого использования салфеток.
Осложнения пеленочного дерматита
Пелёночный дерматит может быть осложнён суперинфекцией (присоединением другой инфекции), например грибковой (Candida) или бактериальной. В случае бактериальной инфекции развивается пиодермия. Это гнойное поражение кожи в виде пустул (гнойничков) и даже абсцессов и пузырей, которые лопаются и оставляют обширные эрозивные поверхности. Пиодермии очень опасны, так как могут распространяться не только на соседние участки, но и в глубину кожи с возможным развитием сепсиса ( опасного инфекционного заболевания, вызванного попаданием возбудителя в кровь ).
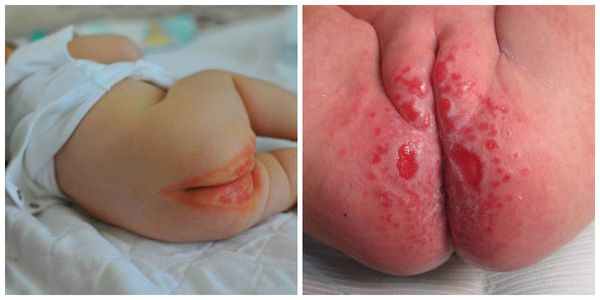
У недоношенных детей кожные кандидозные инфекции могут проникать в дерму и вызывать потенциально опасный для жизни инвазивный системный кандидоз, который поражает внутренние органы [6] . Симптомы будут зависеть от локализации инфекции. Как правило, они включают дисфагию (нарушение глотания), поражение кожи и слизистой оболочек, нарушение слуха, зрения, вагинальные признаки (зуд, чувство жжения, выделения), лихорадку, нарушение работы почек с дальнейшим развитием шока.
Диагностика пеленочного дерматита
Перед осмотром доктор расспрашивает о симптомах заболевания:
- Когда появилась сыпь (дерматит, существующий более трёх дней, может инфицироваться).
- Есть ли беспокойство, боль или зуд кожи, особенно во время дефекации или мочеиспускания (ребёнок при этом будет беспокойным, может плакать).
- Есть ли изменение частоты стула или диарея.
- Какие используются моющие средства, детские салфетки и подгузники. Как часто они меняются.
- Используются ли барьерные смягчающие кремы, пасты или присыпки.
- Что получает ребёнок: грудное молоко или молочную смесь. Были ли введены в рацион новые продукты. Многие исследования сообщают, что у младенцев, которые получают молочную смесь, вероятность развития умеренного или тяжёлого пелёночного дерматита выше, чем у детей на грудном вскармливании [7] .
- Принимал ли ребёнок препараты, провоцирующие развитие пелёночного дерматита (антибиотики, слабительные препараты).
- Нет ли сопутствующих заболеваний (атопический дерматит, запор, недавно перенесённый вирусный гастроэнтерит, синдромы мальабсорбции — нарушения всасывания питательных веществ в тонкой кишке).
Далее врач осматривает пациента на наличие раздражений или повреждений в области подгузника или пелёнок.
При подозрении на кандидозный дерматит дл я более глубокого обследования может быть выполнен соскоб с кожи и его исследование на наличие грибка . Если пелёночный дерматит не отвечает на стандартное лечение или внешне не типичен, проводят биопсию кожи для исключения иной патологии кожи (например новообразований).
При настойчивом, хроническом течении пелёночного дерматита необходимо исключить дефицит цинка, что может указывать на наличие редкого наследственного врождённого заболевания — акродерматита энтеропатического. Причиной данной патологии является нарушение обмена веществ, приводящее к серьёзному дефициту цинка. Проявляется дерматитом, облысением, диареей и отставанием в росте. Обычно проявляется в первые 4-10 недель жизни у младенцев, которых не кормят грудью, и в период отлучения от груди у детей на грудном вскармливании. Это связано с тем, что коровье молоко содержит больше цинк-связывающих веществ, которые препятствуют всасыванию цинка. Лечится это заболевание препаратами цинка пожизненно.
Дифференциальный диагноз включает контагиозное импетиго, кандидоз, себорейный дерматит, псориаз и другие кожные заболевания, которые локализуются в аногенитальной зоне и связаны с болезнетворными микроорганизмами.
Лечение пеленочного дерматита
Когда необходимо обратиться к врачу:
- Сыпь не проходит на фоне правильных гигиенических мероприятий и ухода за кожей в течение 2-3 дней.
- Сыпь включает в себя шелушение кожи, волдыри, пузырьки, гнойные элементы, эрозии и язвы.
- На фоне приёма антибиотиков появилась ярко-розовая или красная сыпь.
- Сыпь очень болезненна, что может быть признаком целлюлита — острого разлитого гнойного воспаления подкожно-жировой клетчатки. Причина целлюлита — попадание микроорганизмов из внешней среды в жировую клетчатку через повреждённую кожу.
- Повышенная температура тела в дополнение к сыпи.
- Дискомфорт и боль во время дефекации и/или мочеиспускания [8] .
Для восстановления кожного барьера при простом ирритативном дерматите, по данным американских и европейских источников, используются следующие средства наружной терапии:
- Оксид цинка. В составе защитного крема является препаратом первой линии терапии.
- Ланолин. .
- Кремы с витамином А (например мазь A & D).
- Кремы, содержащие оксид титана, парафин, диметикон или другие силиконы. Эти составляющие обладают водоотталкивающим действием, что помогает предотвратить избыточное увлажнение кожи и развитие мацерации.
- Бентонитовый крем 50 % (бентонит — природный глинистый минерал, не токсичный, при контакте с водой образует гель). Показал высокую эффективность и безопасность [9] .
- Гвайазулен-содержащие стики (гвайазулен — это синтетический аналог ромашки аптечной). Оказывает противовоспалительное действие, ускоряет регенерацию кожи [10] .
- Очень интересным оказалось исследование, которое показало, что местное применение грудного молока может быть столь же эффективным, как и гидрокортизоновая мазь 1 %. Может применяться для устранения симптомов у здоровых детей с пелёночным дерматитом лёгкой и средней степени тяжести [11] . Грудное молоко содержит в себе массу полезных веществ и молекул, обладающих защитным и заживляющим действием (иммуноглобулины, лактоферрин, и пр.).
- Короткий курс (менее двух недель) топических кортикостероидов (крема) с низкой активностью (класс VI или VII) может быть рассмотрен для лечения раздражающего пелёночного дерматита, не чувствительного к другим методам лечения. Рекомендуется крем с гидрокортизоном 1 или 2,5 % или дезонидом. Пользоваться им можно только по назначению врача, строго соблюдая инструкцию по длительности применения и технике нанесения. Неправильное использование сильных кортикостероидов (бетаметазон) может вызвать тяжёлые осложнения, например синдром Кушинга (поражение нейроэндокринной системы организма) из-за высокой проницаемости кожи и окклюзионных свойств подгузника [12] .
Следует избегать потенциально вредных местных методов лечения пелёночного дерматита. К ним относятся продукты с ассоциированным риском системной токсичности и/или метгемоглобинемии (повышения количества метгемоглобина), такие как:
В РФ для терапии ирритантного (простого, раздражённого) пелёночного дерматита на фоне диареи рекомендуется назначение декспантенола 5 % наружно в виде крема в сочетании с цинковой мазью в течение 7 дней [14] .
Лечение кандидозного пелёночного дерматита по данным европейских исследований и рекомендаций:
- крем. Широко используется местно, так как имеет высокий профиль безопасности.
- Могут быть назначены другие противогрибковые средства, эффективные против Candida, такие как клотримазол, эконазол, кетоконазол, миконазол, оксиконазол, сертаконазол и циклопирокс.
- У детей может использоваться комбинированный противогрибковый, барьерный препарат миконазол в оксиде цинка и вазелине. Препарат одобрен FDA (Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов, США). Он применяется местно при каждой смене подгузников.
В РФ для лечения пелёночного дерматита, осложнённого грибковой кандидозной инфекцией, местно используют следующие препараты:
- клотримазол 1 % крем [15] ;
- нистатин мазь;
- натамицин 2 % крем [16]
Для лечения пелёночного дерматита, осложнённого бактериальной инфекцией (стафилококковой или стрептококковой) рекомендовано:
- мупироцин 2 % мазь;
- фузидовая кислота 2 %.
Системная противогрибковая терапия может потребоваться при рецидивирующей или распространённой кожной инфекции, вызванной грибом рода кандида или при кандидозе полости рта и желудочно-кишечного тракта. При этом используются пероральные суспензии нистатина или флуконазола. Возможное побочное действие указано в инструкции к препаратам.
Другие методы лечения включают растительные препараты: ромашка, алоэ вера, оливковое масло, масло примулы вечерней, масло календулы. База, доказывающая эффективность этой группы препаратов, недостаточна.
Прогноз. Профилактика
Прогноз благоприятный. В подавляющем большинстве случаев заболевание не опасно и, как правило, не требует специфических медикаментозных средств. Обычно проходит само после прекращения использования подгузников и выполнения надлежащего ухода за кожей [18] .
Для профилактики пелёночного дерматита используется комплекс мероприятий ABCDE (а ббревиатура от английских слов):
- А — air (воздух);
- B — barrier (барьер);
- C — cleansing (очищение);
- D — diapering (смена подгузников)
- E — education (обучение).
Аir — воздух. Подразумевается частое проведение воздушных ванн, когда на ребёнке нет подгузника. Рекомендовано проводить воздушные ванны хотя бы по 5-10 минут при смене подгузника [19] .
Barrier — барьер. Использование защитных кремов. Их нанесение необходимо при каждой смене подгузников. Чаще всего в их составе есть цинк, декспантенол, вазелин, ланолин. Эти кремы создают защитную плёнку, отделяющую кожу от раздражающего действия мочи и фекалий.

Cleansing — очищение. Если кожа в зоне подгузника воспалена, ежедневная ванна поможет удалить раздражители и снизить риск инфицирования грибками и бактериями. Очищение проводят водой, оно должно быть бережным, можно использовать ватные шарики или хлопковую ткань. Детские салфетки разрешается использовать только на неповреждённой коже. В их составе не должно быть парабенов, алкоголя, отдушек, раздражителей или аллергенов, pH должен быть нейтральным. После купания нужно мягко промокнуть кожу полотенцем, избегая трения [20] .
Diapering — смена подгузников. Подгузники нужно менять каждые 2 часа (каждый час у новорождённых) или после каждого стула или мочеиспускания. Лучше выбрать подгузник с высокой впитывающей способностью. Чем лучше подгузник впитывает, тем лучше он сохраняет кожу сухой. Хотя в настоящее время нет данных, показывающих, какой тип подгузника лучше всего предотвращает появление опрелостей, тканевые подгузники обычно впитывают хуже, чем большинство одноразовых "памперсов". Если при использовании тканевых подгузников у ребёнка возник пелёночный дерматит, то на время болезни лучше перейти на одноразовые подгузники. Необходимо убедиться, что подгузник не слишком тугой, особенно одетый на ночь. Свободный подгузник будет меньше тереться о кожу. Пусть кожа ребёнка полностью высохнет, прежде чем надевать новый подгузник. Также важно не допускать прилипания липких вкладышей к коже ребёнка. До и после смены подгузников нужно мыть руки, чтобы предотвратить распространение микробов, которые вызвали инфекцию на коже младенца [21] .
Education — обучение. Важное значение имеет обучение родителей правильному уходу за ребёнком. Необходимо предоставить им чёткие инструкции относительно ежедневного ухода за кожей и дать информацию о том, какие продукты по уходу являются полезными, а какие могут принести вред [22] .
Пеленочный дерматит: причины, симптомы и лечение.
Кожа новорожденного малыша очень нежная и чувствительная. При неправильном уходе она очень быстро подвергается неблагоприятным факторам, в результате чего проявляются разного рода кожные заболевания. Самым распространенным среди них считается пеленочный дерматит. Что это за заболевание, как оно себя проявляет и как лечить пеленочный дерматит?
Симптомы и причины пеленочного дерматита
Некоторые родители предполагают, что пеленочный дерматит не может проявляться у современных детей. ведь молодые мамы используют в целях гигиены самые разнообразные средства, которые предотвращают его проявление. К тому же даже ультратонкие и впитывающие в себя влагу подгузники также провоцируют появление дерматитов и других кожных заболеваний.
В народе пеленочный дерматит известен больше как потничка, а по внешнему виду он очень похож на опрелости, которые со временем становятся еще больше, а иногда даже опрелости усугубляются ранками. Свое название заболевание приобрело из-за области возникновения, а именно пеленок или подгузников.
Чаще всего пеленочный дерматит появляется в области паха, но возможно также его появление и в области подмышек, на ножках в складочках, на ручках. Такие проявления чаще всего беспокоят тех малышей, которых мамы или бабушки пеленают.
Началом заболевания могут быть шелушения и легкие покраснения, которые в последствии становятся ранками и даже гнойничками. Если вовремя не начать лечить потничку, то кожа малыша может настолько повреждена, что ребенка придется госпитализировать.
Причинами пеленочного дерматита могут быть не только несвоевременные смена подгузников или памперса, но еще и особенности кожи ребенка, ее чрезмерная чувствительность к внешним раздражителям, а также недостаточный уход. Именно поэтому можно смело отметить следующие причины появления пеленочного дерматита:
- недостаточное купание ребенка или его подмывание
- несвоевременная смена подгузника или пеленок
- малыша слишком сильно укутывают или одевают, в результате чего он очень сильно потеет
- грязная или плохо простиранная одежда ребенка
Разновидности пеленочного дерматита могут носить название стафилококкового или быть кандидозным. Эти виды кожных заболеваний присоединяются к обычному пеленочному дерматиту, если вовремя не начать его лечение.
Как лечить пеленочный дерматит
Самым действенным способом лечения пеленочного дерматита является регулярные смена подгузников и подмывание ребенка перед одеванием чистого подгузника. Также очень часто доктора рекомендуют устраивать ребенку воздушные ванны, которые лучшим образом воздействуют на кожу ребенка и снимают опрелости, а с ними проходит и пеленочный дерматит.
Очень важно после купания или подмывания ребенка вытирать насухо, в том числе и все складочки, при этом лучше всего это делать вымакивающими движениями, а не протиранием. Протирания и трения на коже могут спровоцировать раздражения, в результате чего кожа станет еще более чувствительной.
Как предотвратить развитие пеленочного дерматита
Большинство мама согласятся, что лучше дерматит не допустить, чем лечить его впоследствии. Именно поэтому все вышеописанные меры также можно применять для профилактики пеленочного дерматита. Исключением лишь только является применение крема или присыпки. Многие педиатры и дерматологи придерживаются мнения, что лучше лишний раз не применять специальные средства для ухода за кожей, чтобы не закупоривать поры на коже ребенка. Лучше лишний раз устроить малышу воздушные ванны или не одеть подгузник, чтобы кожа, проветривалась, дышала и тем самым сама себя защищала от проявления дерматита.
Можно пользоваться маслом для новорожденных после ванной, которое прекрасно увлажняет кожу и поддерживает ее уровень Рн на должном уровне. Масло для ухода за кожей ребенка может быть на основе полезных целебных трав - ромашки, алоэ, календулы, а еще включать в себя витамины А и Е. В состав детского крема обязательно должен быть включен цинк, который обладает противогрибковым и ранозаживляющим свойствами.
Полезная информация
Нежная кожа младенцев очень восприимчива к различным внешним раздражителям. Пеленочный дерматит – это раздражение кожи в области ягодиц и бедер, возникающее вследствие физического, химического или микробного воздействия. Заболевание оказывает негативное влияние не только на состояние кожи, но и на нервную систему и уровень общего развития ребенка.
Пеленочный дерматит чаще встречается у девочек, чем у мальчиков. Шифр по Международной классификации болезней МКБ-10 L22. Впервые описание этого патологического состояния кожи грудных детей было сделано более 120 лет назад.
Классификация пеленочного дерматита
Общепринятой классификации в медицине на данный момент не существует. В зависимости от факторов, спровоцировавших явление, а также от локализации и уровня тяжести раздражения, можно выделить следующие виды пеленочного дерматита:
- дерматит, возникший в результате трения – наиболее часто встречающаяся форма заболевания, вызванная контактом кожи ягодиц и внутренней стороны бедер с мочой и калом, обычно встречается у грудных детей второй половины первого года жизни (7-12 месяцев);
- контактный ирритантный пеленочный дерматит – покраснения и высыпания локализуются в области лобка, анального отверстия, внутренней части бедер и нижней части живота, уровень поражения может варьировать от слабого покраснения до сильного раздражения с появлением папул и эрозий;
- дерматит, осложненный кандидозом – причиной заболевания являются грибки кандида, для заболевания характерно наличие эриматозных пятен на выпуклых поверхностях и в паховых складках, высыпания локализуются на нижней части живота, на попе, могут выходить за пределы подгузника.
Для того, чтобы определить, чем лечить пеленочный дерматит, обращают внимание на причины, его спровоцировавщие. Иногда достаточно чаще менять памперс и уделить больше внимания гигиене кожи ребенка. Если пеленочный дерматит вызван грибками, требуется применение противогрибковых средств. Для этого нужно рассмотреть, почему возникает раздражение от подгузников.
Причины пеленочного дерматита
Главным предраспологающим фактором к появлению дерматита являются особенности кожи грудного ребенка. Это относительная незрелость кожных покровов, склонность к травматизации, дефицит влаги в верхнем слое кожи, несовершенство терморегуляторной и иммунной функции. Эти особенности делают кожу младенца восприимчивой к любому внешнему раздражителю.
Пеленочный дерматит возникает вследствие:
- частого контакта с мочей и калом;
- использования спиртосодержащих средств по уходу - кремов или гелей;
- повышенной влажности внутри пеленок или подгузника;
- затрудненного доступа воздуха;
- очень высокой температуры воздуха в помещении;
- присоединения бактериальной или грибковой флоры;
- неустойчивости водно-солевого обмена;
- повышенного уровня аммиака в моче.
Пеленочный дерматит чаще развивается у ослабленных младенцев, страдающих дефицитом веса или неврологическими проблемами, у детей, находящихся на искусственном вскармливании, родившихся недоношенными, а также у грудничков с нарушениями желудочно-кишечного тракта (частые поносы).

У некоторых младенцев отмечают аллергию на памперсы. В этом случае нужно поменять производителя или пользоваться подгузниками из натуральных тканей.
Повышенная склонность к раздражению кожи на ягодицах возникает на фоне сопутствующих заболеваний, таких как атопический дерматит, аутоиммунные патологии, гиповитаминоз.
Симптомы пеленочного дерматита
На коже ягодиц и внутренней стороны бедер под подгузником появляются красные пятна различной интенсивности. При более тяжелом течении пятна усугубляются появлением высыпаний, пузырьков и отечности.
Выделяют три формы пеленочного дерматита:
- легкая – пятна и высыпания незначительны и проходят спустя 2-3 дня при более тщательном уходе и частой смене памперсов;
- средняя – характерно выраженное покраснение кожи, обширные высыпания, выходящие за пределы подгузника;
- тяжелая – глубокие поражения верхнего слоя кожи ягодиц, живота, бедер и спины, распространение папулезной сыпи с эрозиями, чаще возникает в результате действия бактериально-грибковой патологической флоры.
В период заживления мокнущих высыпаний пораженные места покрываются корочками.
Небольшое покраснение кожи не представляет опасности здоровью ребенка и зачастую даже не вызывает у него ощущения дискомфорта. Тяжелые повреждения кожных покровов отрицательно сказываются на общем состоянии малыша: он становится раздражительным, капризным и беспокойным, у него нарушаются сон и аппетит, ребенок плохо берет грудь или отказывается от бутылочки.
Нарушения аппетита и сна могут стать причинами замедления набора веса и физического развития малыша.
Диагностика
Определение наличия у ребенка пеленочного дерматита обычно не вызывает затруднений. При диагностике руководствуются данными осмотра ребенка, выясняют частоту мочеиспускания и дефекации, тип используемых подгузников, особенности гигиенического ухода, частоту смены памперсов. Обращают внимание на тип и локализацию высыпаний.
Для того, чтобы определить возможные причины заболевания и исключить грибковый характер высыпаний, назначают анализ мочи, копрограмму, исследование на грибки Кандида.
При проведении диагностики следует исключить другие заболевания с аналогичными симптомами. Это себорейный дерматит, псориаз, импетиго, ягодичная гранулема новорожденнных.
Осложнения
Лечение пеленочного дерматита
Задача лечения – устранить симптомы раздражения и покраснения кожных покровов и предотвратить рецидивы заболевания. Большую роль в правильном лечении пеленочного дерматита играет соблюдение гигиенических норм и использование эффективных средств по уходу за деликатной кожей младенца.
Лечение заболевания предусматривает применение медикаментозной терапии и внесение изменений в правила ухода за ребенком.
Чаще всего применение лекарственных препаратов потребуется при грибковом или бактериальном характере поражения кожных покровов. В этом случае применяют кремы, мази или лосьоны с антибиотиками широкого спектра действия.
При пеленочном дерматите, осложненном грибковой инфекцией, назначают мази для внешнего применения. Мазь наносится тонким слоем на чистую кожу только после тщательного подмывания ребенка и подсушивания его кожи мягким полотенцем. Мази с противогрибковым действием рекомендованы для нанесения два-три раза в день, обычно утром и вечером после проведения гигиенических процедур.
В отдельных случаях, при выраженном контактном пеленочном дерматите могут быть назначены кортикостериодные средства со слабой активностью. Их используют кратким курсом.
При использовании медикаментозных средств нужно учитывать:
- можно пользоваться только препаратами, назначенными врачом;
- нельзя использовать одновременно кремы и мази с различными составами;
- средства наружного применения имеют накопительный эффект;
- обращение к средствам народной медицины возможно только после согласования с лечащим врачом;
- самолечение может быть опасным для здоровья ребенка.
Для обработки кожи ребенку будут полезны отвары, приготовленные на основе ромашки, череды, шалфея, петрушки. Они обладают противовоспалительным, антисептическим, противозудным, обеззараживающим и обезболивающим действием.
Организация ухода за кожей
Немедикаментозное лечение предусматривает внесение изменений в процесс ухода за кожей малыша. Оно состоит из тщательного очищения, увлажнения кожи для поддержки оптимального водного баланса, правильного использования подгузников.
Воздушные ванны
Регулярное выкладывание грудного малыша обнаженным не только уменьшает контакт кожи ребенка с внешними раздражающими факторами, но и способствует закаливанию и общему укреплению организма.
Процедура должна проводиться в хорошо проветриваемом помещении. Ребенку нужно обеспечить нормальную активность. Хорошо сочетать воздушные ванны с проведением массажа.
Очищение кожи
Для недопущения опрелостей и раздражения кожу младенца нужно регулярно очищать. Для этого применяют обычную воду, но лучше пользоваться влажными салфетками или средствами для очищения детской кожи с нейтральным РН.
Очищение кожи – это обязательная процедура, проводимая после каждого акта дефекации. Нельзя допускать, чтобы ребенок длительное время находился в испачканном подгузнике. При выборе средств для быстрого очищения кожи нужно обращать внимание на их состав. В нем не должно быть спирта и ароматизаторов, способных вызвать раздражение.
Своевременная смена подгузников
Подгузник нужно менять каждые 2-3 часа днем и один раз ночью вне зависимости от степени их загрязнения. Обязательно нужно надеть новый подгузник сразу после дефекации. Таким образом можно свести к минимуму контакт кожных покровов малыша с сильнейшими раздражителями – мочой и калом. Смена подгузника с последующим очищением кожи при помощи специальных средств – это одно из главных правил по уходу за грудничком при пеленочном дерматите.
Среди правил ухода – применение средств для смягчения и увлажнения нежной кожи, устранения покраснения, зуда и чрезмерной сухости.
Профилактика пеленочного дерматита
Соблюдение следующих рекомендаций позволит предотвратить появление симптомов пеленочного дерматита:
- одевать ребенка только в одежду из натуральных «дышащих» тканей, которые обеспечивают нормальную теплорегуляцию;
- размер подгузника должен соответствовать возрасту малыша;
- не пользоваться жирными мазями под одноразовыми подгузниками;
- отказаться от использования детской присыпки;
- давать ребенку витамин Д, поскольку его дефицит провоцирует рахит и повышенную потливость;
- обеспечить ребенку достаточное пребывание на свежем воздухе в любое время года;
- отдавать предпочтение грудному вскармливанию.
Появление признаков пеленочного дерматита должно стать основанием показать ребенка педиатру или дерматологу. Врач установит причину аллергических реакций и разработает схему соответствующего лечения. Лечение пеленочного дерматита проводят в домашних условиях, регулярно посещая врача для контроля состояния кожи и общего самочувствия малыша.
Средства при дерматитах
Для ухода за нежной детской кожей рекомендовано применять эмоленты – косметические средства для чрезмерно сухой и чувствительной кожи, которые обеспечивают необходимый уровень увлажнения.
Применение средств серии «Эмолиум» способствует смягчению кожи грудных детей, устранению сухости и зуда, избавлению от раздражения, красных и шелушащихся пятен. Кремы и эмульсии для купания надежно удерживают влагу в клетках кожи.
Эффективность крема «Эмолиум» обеспечивает насыщенный и сбалансированный состав, в него входят:
- гиалуронат натрия – способствует удержанию влаги в клетках;
- мочевина – обеспечивает увлажнение глубоких слоев кожи;
- масла карите и макадамии – смягчают кожу и придают ей эластичность;
- триглицериды каприловой и каприновой кислот – ликвидируют дефицит липидов и препятствуют потере влаги из внутренних слоев кожи.
Использование крема и других средств серии «Эмолиум» помогает избавиться от симптомов пеленочного дерматита и обеспечить ребенку правильный уход. Эмоленты могут применяться и при других патологиях кожи – псориазе, атопическом дерматите, экземе.
Читайте также:
