Переломы кисти
Добавил пользователь Дмитрий К. Обновлено: 29.01.2026
Переломы кисти диагностируют у 30% пациентов, которые обращаются к травматологу. Распространенность травмы объясняется тем, что при угрозе падения человек автоматически выставляет руки перед собой, что приводит к тяжелым повреждениям. Перелом костей кисти имеет выраженную клиническую картину, но для уточнения диагноза необходимо сделать рентген.
Из каких костей состоит кисть
Кисть состоит из 27 мелких костей, которые довольно хрупкие, легко травмируются.
В запястье 8 коротких костей с губчатой структурой, которые расположены в два ряда. Верхний ряд идет от мизинца к большому пальцу, состоит из гороховидной, трехгранной, полулунной и ладьевидной костей. Все кости, кроме гороховидной, присоединяются к лучевой кости – это лучезапястный сустав.
В структуру нижнего ряда входят крючковидная, головчатая, трапециевидная и многоугольная кости. Они соединены с трубчатыми пястными костями, которые крепятся к костям фаланг пальцев.
Почему ломаются кости кисти?
Перелом кисти – открытая или закрытая травма, при которой наблюдается полное либо частичное повреждение костных составляющих. Чаще всего оно связано с внешним механическим воздействием на кисть. Это может быть падение груза, удар тяжелым предметом, падение с упором на кисть, зажатие ладони между твердыми поверхностями.
У пожилых людей повреждения костей кисти возникают чаще, поскольку с возрастом уменьшается плотность костных тканей. Риск перелома даже при незначительном ушибе увеличивается при наличии в анамнезе остеопороза, гормональных нарушений, если человек бесконтрольно принимает диуретики.
Виды переломов кисти
В травматологии переломы кисти классифицируют по нескольким признакам. С учетом нарушения целостности кожи переломы бывают открытыми и закрытыми. Выделяют травматические переломы, которые получены в результате падения или удара, и патологические переломы, при которых повреждения костных структур возникают у людей преклонного возраста без причины или после слабого воздействия.
Виды переломов по характеру повреждений:
- простой – разрушение кости без отломков происходит в одном месте;
- фрагментарный – при травме образуется две линии разлома, между отломками находится фрагмент целой костной ткани;
- оскольчатый – кость раздроблена на множество мелких отломков;
- размозженный – самый тяжелый вид травмы, при котором нарушается анатомическая форма некоторых частей костного образования.
Степень тяжести перелома кисти определяют по направлению линии перелома и наличию смещения костных отломков. Переломы со смещением лечить приходится дольше, чем травмы без осложнений.
Виды переломов по типу повреждения:
- полный – кость ломается в одном или нескольких местах;
- неполный – на кости образуются трещины;
- по типу веточки – эту травму часто диагностируют у детей, разрушения костных структур не затрагивают область надкостницы.
Если разрушена середина кости, такой перелом называют диафизарным, при травмировании головки кости – эпифизарным. При переломе костей внутрь сустава диагностируют перелом Беннета или Роландо, это внутрисуставная травма. Если линия разлома не затрагивает сочленение, это внесуставный перелом.
Виды переломов по месту локализации
Выделяют три группы переломов кисти: костей запястья, пястных костей и фаланг пальцев.
Переломы костей запястья диагностируют редко, чаще всего страдает ладьевидная кость, которая ломается на две части. Часто перелом усугубляется вывихом. На месте перелома нередко образуются ложные суставы, кисты внутри кости. Продолжительность иммобилизации – 1–6 месяцев.
Переломы пястных костей – самый распространенный вид травмы. Его разновидности:
- Перелом I пястной кости происходит при сильном ударе согнутым большим пальцем по твердому предмету.
- Внутрисуставный или внесуставный перелом основания первой пястной кости. Перелом Беннета характеризуется смещением травмированной кости к лучевой кости, при этом треугольный фрагмент не смещается, поскольку его удерживают связки. Перелом Роланда – вывих пястного костного фрагмента к лучевой кости с одновременным разломом первой пястной кости на несколько отломков.
- Перелом средней части первой пястной кости. Выявляют редко после прямого удара по кости.
- Переломы II, III, IV, V пястных костей – следствие падения на кулак или удара кулаком по твердой поверхности. Чаще всего наблюдается повреждение сразу нескольких костных структур, чаще всего четвертой и пятой.
- Переломы фаланг пальцев – частая травма. Виды – винтообразный, оскольчатый, поперечный, внутрисуставный, внесуставный.
Как распознать перелом кисти?
При нарушении целостности одной или нескольких костей кисти проявляются характерные общие и специфические симптомы.
Основные проявления перелома кисти:
- сильная боль в поврежденной области – в ладонях и пальцах находится много нервных окончаний и болевых рецепторов;
- обширный отек – распространяется не только на кисть, но и на лучезапястный сустав, предплечье;
- подкожное кровоизлияние – гематома может быть небольшой или охватывать значительную площадь;
- кожные покровы над травмированной костью приобретают синюшный оттенок, становятся горячими на ощупь;
- нарушение подвижности кисти – даже незначительное движение приводит к усилению болевого синдрома;
- часть кисти или пальцы деформируются, под кожей можно увидеть отломки костей;
- для открытых переломов характерно наличие ран, в которых видны поврежденные костные и мышечные ткани.
При повреждении области запястья пострадавший не может сжать руку в кулак. При любом движении возникает сильная боль, которая отдает в ладьевидную кость, фаланги 3 и 4 пальца. При разрушении костей у основания пальца выраженный болевой синдром возникает при попытке пошевелить указательным пальцем. При этом большой палец расположен неестественно – в согнутом виде прижат к кисти. При нарушении целостности костей пальцев наблюдается деформация, отклонение по вертикальной оси фаланг.
Если костные отломки смещаются, под кожей появляется твердое образование. При пальпации возникает боль, образование легко сдвигается, при этом хорошо слышен хруст при трении частей костей друг о друга.
Переломы кисти часто сопровождаются осложнениями. При разрыве нервов человек не может управлять кистью, поскольку сигналы от головного мозга не доходят к мышцам и связкам, снижается или полностью исчезает чувствительность руки. При разрыве сухожилий чувствительность не нарушается, но пострадавшему сложно выполнять многие движения.
Диагностические мероприятия
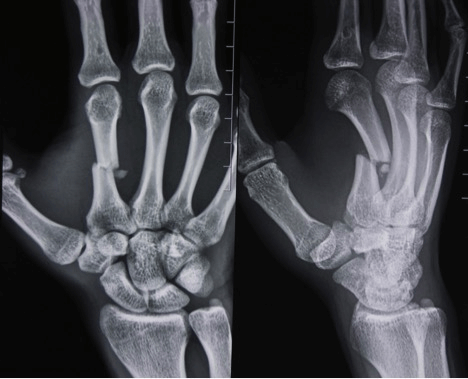
При подозрении на перелом кисти необходимо обратиться к травматологу. Первоначальный диагноз врач ставит на основе сбора анамнеза, анализа жалоб пациента и внешнего осмотра. Чтобы исключить вывихи или сильный ушиб, назначают рентген в двух или трех проекциях.
В некоторых случаях сразу сделать рентген не получается из-за сильного отека мягких тканей. В таких случаях обследование проводят через 8–10 дней. На это время поврежденную руку фиксируют жесткой гипсовой повязкой или полимерными бинтами.
Методы лечения

При переломе костей кисти необходимо полностью восстановить функции поврежденной конечности. Для этого сопоставляют костные отломки, накладывают гипс, затем потребуется реабилитация. Репозицию костей проводят под местной, реже общей, анестезией.
Гипсовую повязку накладывают от головки пястных костей до верхней трети предплечья. К повязке фиксируют большой палец. Через 2–3 недели делают повторный рентген.
При неправильном наложении гипса могут возникнуть отдаленные последствия. Если повязка наложена слишком туго, она сдавливает ткани, пережимаются сосуды. За несколько недель иммобилизации из-за нарушения кровообращения сочленение атрофируется, развивается ишемическая контрактура.
Если гипс или лангета наложены слабо, пациент совершает непроизвольные движения кистью. Это приводит к смещению, неправильному сращиванию костей, нарушается анатомия кисти.
Осложнением открытого перелома кисти может стать остеомиелит. Болезнь развивается при проникновении бактерий из внешней среды на костные ткани, из-за чего формируется полость с гноем. Признаки – сильная, постоянная боль, повышение температуры тела, симптомы выраженной интоксикации. Снижается плотность костей, что часто становится причиной повторного перелома на месте предыдущего.
Переломы без осложнений можно лечить в домашних условиях после предварительной иммобилизации. Для устранения болевого синдрома назначают нестероидные противовоспалительные средства, если они не помогают – глюкокортикостероиды. Чтобы ускорить процесс регенерации костных тканей, необходимо принимать хондропротекторы, препараты кальция.
Когда требуется операция при переломе кисти?
При выявлении осложнений требуется хирургическое вмешательство. Существует несколько видов вмешательств:
- Остеосинтез. Во время операции края разрушенной кости скрепляют с помощью скоб или металлических штифтов. Затем накладывают гипсовую фиксирующую повязку.
- Костная пластика. В травмированную область помещают целую костную ткань пациента или донора, или искусственный имплантат. Это позволяет ускорить процесс восстановления поврежденных костей.
- Артродез. Операцию проводят при множественных оскольчатых переломах кисти. Кости неподвижно фиксируют в нужном положении при помощи искусственных фиксаторов, сустав не двигается.
- Эндопротезирование – поврежденные костные структуры заменяют искусственными имплантатами.
Метод оперативного вмешательства врач подбирает индивидуально для каждого пациента. При этом учитываются возраст и общее состояние пациента, характер повреждений, наличие противопоказаний.
Реабилитационный период

Восстановительный период начинается после снятия гипса. Для восстановления кровообращения в кисти и пальцах, подвижности суставов, устранения атрофии мышц назначают массаж, физиопроцедуры и лечебную физкультуру.
Массаж улучшает работу мышц и гемодинамику. Пассивное воздействие способствует разработке сочленений, улучшению подвижности суставов.
Комплекс упражнений лечебной гимнастики подбирает врач с учетом вида и степени тяжести перелома кисти. Первые сеансы ЛФК нужно выполнять под наблюдением специалиста, затем заниматься можно самостоятельно дома.
Несколько простых упражнений для восстановления подвижности кисти:
- Медленно сжимать и разжимать кулак.
- Соединять большой палец поочередно с остальными пальцами.
- Соединить все пальцы, кроме мизинца, его нужно отвести в сторону.
- С небольшим усилием переплетать пальцы на обеих кистях.
- Полезно завязывать шнурки, собирать алмазную мозаику или фигуры из спичек.
Начинать нужно с 3–5 повторов, постепенно увеличивать нагрузку. При появлении сильной боли, отечности или покраснения занятия прекратить, проконсультироваться с лечащим врачом. После полного восстановления подвижности кисти можно выполнять упражнения с отягощением, чтобы развить мышечную силу.

Физиотерапию назначают для ускорения выздоровления. Дополнительно курсовое лечение нужно проходить каждые 6 месяцев для поддержания терапевтического эффекта.
Для восстановления подвижности кисти после перелома назначают следующие физиопроцедуры:
- магнитотерапию;
- электрофорез;
- лазеротерапию;
- лечение ультразвуком;
- аппликации с парафином, озокеритом.
При своевременном обращении к травматологу, выполнении всех рекомендаций врача поврежденные кости кисти восстанавливаются полностью без негативных последствий.
Продолжительность реабилитационного периода – 3–8 месяцев. Все это время пациенту необходимо носить фиксирующую повязку.
Чтобы снизить риск травмы кисти, необходимо соблюдать правила техники безопасности на рабочем месте, носить удобную обувь, чтобы избежать падений. Во время активного отдыха, занятий спортом не забывать о защитных приспособлениях. Для предотвращения хрупкости костей необходимо правильно питаться, вести здоровый образ жизни, принимать витаминные комплексы.
Вопрос – ответ
Чем отличаются растяжение и перелом лучезапястной кости?
При растяжении связки растягиваются, частично или полностью разрываются, но целостность костных структур не нарушается. При разрыве связок боль резкая, но кратковременная. Через время она появляется вновь из-за развития воспалительного процесса внутри тканей. При переломе боль слабая, но постоянная, ноющая, не пульсирующая. При растяжении I, II степени подвижность запястья практически не нарушается, но любое движение сопровождается болью. При переломе двигать кистью невозможно. Прикладывание холода при растяжении помогает надолго избавиться от боли. При переломах такая процедура дает кратковременный эффект.
Какие правила оказания первой помощи при подозрении на перелом кисти?
Правильно оказанная первая помощь помогает избежать развития осложнений после травмы. Сначала поврежденную руку нужно осмотреть, при возможности снять все украшения, на 10–15 минут приложить холодный компресс. Если есть раны, их нужно аккуратно очистить, обработать перекисью, закрыть стерильной повязкой. Если видны отломки, самостоятельно вправлять их нельзя. Травмированную кисть нужно обездвижить – прибинтовать руку к туловищу, не затрагивая область кисти. При сильной боли можно дать обезболивающее, но лучше воздержаться от приема лекарств, чтобы не смазать клиническую картину. После оказания первой помощи доставить пострадавшего в травмпункт.
Сколько нужно носить гипс?
Продолжительность иммобилизации зависит от количества сломанных костей, сложности перелома. При неосложненных переломах гипс нужно носить 2–3 недели. При тяжелых травмах, после операции – 2–6 месяцев.
Перелом кисти
Переломы костей кисти — это довольно распространеный тип перелома костей и по статистике составляют около 35% от всех переломов костей скелета. Частота повреждений костей данного сегмента связана с чрезвычайно сложной функцией кисти в социальной жизни человека, его жизнедеятельности, профессиональной и творческой деятельности. Кисть формируют 22 кости и включают кости запястья, пястные кости, фаланги пальцев.
Классификация переломов костей кисти
Среди переломов костей кисти различают:
- Перелом костей запястья, наиболее часто встречаются переломы ладьевидной и полулунной костей. Значительно реже встречаются переломы других костей запястья;
- Переломы пястных костей;
- Переломы фаланг пальцев.
Перелом ладьевидной кости
Перелом ладьевидной кости, как правило, возникает при падении на вытянутую разогнутую кисть, при прямом ударе по ладонной поверхности кисти и др. Особенность кровоснабжения ладьевидной кости обусловливает различные варианты лечения переломов данной кости.
Клиническая картина при переломе ладьевидной кости: в большинстве случаев при осмотре выявляется отечность в области анатомической табакерки, движения в тыльно-лучевом направлении ограничены болью, пациент обычно не может сжать кисть в кулак. Диагностика перелома ладьевидной кости включает рентгенологическое обследование в трёх проекциях (прямой, боковой и косой), в некоторых случаях выполняется РКТ и МРТ.
Лечение переломов ладьевидной кости. При лечении переломов ладьевидной кости применяется как консервативное с помощью гипсовой повязки (кисть фиксируется на 6–8 нед. в положении отведения большого пальца и тыльного разгибания 150–160°). Так и хирургическое, в случае несращения перелома или формирования ложного сустава.
Перелом полулунной кости
Перелом полулунной кости в большинстве случаев возникает при падении на кисть, отведённую в локтевую сторону.
Клиническая картина. При осмотре выявляется отек мягких тканей в области лучезапястного сустава, можно выявить западение в области III пястной кости при сжатии кисти в кулак. При осевой нагрузке выявляется боль в III и IV пальцах.
Лечение переломов костей кисти (полулунной кости) консервативное — гипсовой повязкой в течение 6-10 нед., в некоторых случаях оперативное.
Перелом пястных костей
Перелом пястных костей. Среди наиболее часто встречаемых переломов пястных костей встречаются перелом основания первого пальца, это перелом Беннета и перелом Роланда. Перелом Беннета — характеризуется наличием продольного перелома ладонно-ульнарного края основания I пальца. Как правило, при данном переломе отломок треугольной формы, незначительно смещается, так как удерживается связками.
Первая пястная кость смещается в проксимальном направлении. Перелом Роланда — это многооскольчатый перелом основания I пястной кости. данный вид перелома. При осмотре выявляется деформация и отёк в области 1-го пястно-запястного сустава. Осевая нагрузка на 1-й палец болезненна. При переломе I пястной кости большой палец приведён и несколько согнут.
Лечение данных переломов отвечает принципам лечения внутрисуставных переломов, что означает восстановление точных анатомических взаимоотношений между отломками, жесткую фиксацию отломков. В случаях, когда не удается восстановить суставную поверхность основания основной фалангой 1-го пальца, выполняют артродез данного сустава.
Перелом фаланг пальцев
Переломы фаланг пальцев часто встречаются при прямой и непрямой травмах. Как правило, при переломах диафиза формируется смещение с открытым к тылу углом. Клиническая картина свойственна большинству переломов — отек, деформация, подкожная гематома, патологическая подвижность, боль при осевой нагрузке. Прочитать о травмах коленного мениска, переломе ключицы и вывихе ключицы, артроскопической пластике вы сможете в соответствующих разделах.
Лечение. Выполняется закрытая ручная репозиция, фиксация с помощью гипсовых повязок, либо ортезов на 4–5 нед. В случае, когда не удается устранить смещение консервативно, прибегают к оперативному лечению перелома.
Переломы лучевой кости руки в типичном месте
Переломы дистального отдела лучевой кости руки являются наиболее распространенными переломами предплечья и составляет около 16% от всех переломов костей скелета. Как правило, вызваны падением на вытянутую руку. Описание и классификация этих переломов основывается на наличии осколков, линии перелома, смещении отломков, внутрисуставной или внесуставного характера и наличием сопутствующего перелома локтевой кости предплечья.
Неправильное сращение дистального отдела лучевой кости после нелеченных переломов, либо вторично сместившихся, достигает 89% и сопровождается угловой и ротационной деформацией области лучезапястного сустава, укорочением лучевой кости и импакцией (упирается) локтевой кости в запястье. Оно вызывает среднезапястную и лучезапястную нестабильность, неравномерное распределение нагрузки на связочный аппарат и суставной хрящ лучезапястного и дистального лучелоктевого суставов. Это обусловливает боль в локтевой части запястья при нагрузке, снижение силы кисти, уменьшение объема движений в кистевом суставе и развитие деформирующего артроза.
Рентген анатомия лучезапястного сустава
Наклон суставной поверхности лучевой кости в прямой проекции в норме составляет 15-25º. Измеряется он по отношению перпендикуляра оси лучевой кости и линии вдоль суставной поверхности. Изменение угла наклона суставной поверхности нижней трети лучевой кости является признаком перелома, как свежего так и давно сросшегося.
Ладонный наклон измеряется в боковой проекции по отношению касательной линия проведенной по ладонному и тыльному возвышениям суставной поверхности лучевой кости к осевой линии лучевой кости. Нормальный угол составляет 10-15º. Явное изменение углов является признаком перелома.
Виды переломов луча (краткая классификация)
Перелом дистального отдела лучевой кости почти всегда происходит около 2-3 см от лучезапястного сустава.
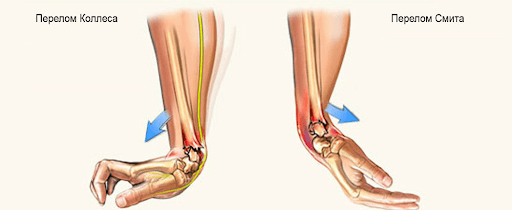
Перелом Коллеса
Один из наиболее распространенных переломов дистального отдела лучевой кости – «перелом Коллеса», при котором отломок (сломанный фрагмент) дистального отдела лучевой кости смещен к тыльной поверхности предплечья. Этот перелом был впервые описан в 1814 году ирландским хирургом и анатомом, Авраамом Коллесом.
Перелом Смита
Роберт Смит описал подобный перелом лучевой кости в 1847 году. Воздействие на тыльную поверхность кисти считается причиной такого перелома. Перелом Смита – это противоположность перелома Коллеса, следовательно, дистальный отломок смещается к ладонной поверхности.
Классификация переломов лучевой кости руки:
Другая классификация переломов лучевой кости:
• Внутрисуставной перелом: Перелом луча, при котором линия перелома распространяется на лучезапястный сустав.
• Внесуставных переломов: Перелом, который не распространяется на суставную поверхность.
• Открытый перелом: Когда имеется повреждение кожи. Повреждение кожи может быть, как снаружи до кости (первично открытый перелом), так и повреждение костью изнутри (вторично открытый перелом). Эти виды переломов требуют незамедлительного медицинского вмешательства из-за риска инфекции и серьезных проблем с заживлением раны и сращением перелома.
• Оскольчатый перелом. Когда кость сломана на 3 и более фрагментов.
Важно, классифицировать переломы лучевой ксоти руки, поскольку каждый вид перелома нужно лечить, придерживаясь определенных стандартов и тактики. Внутрисуставные переломы, открытые переломы, оскольчатые переломы, переломы лучевой кости со смещением нельзя оставлять без лечения, будь то закрытая репозиция (устранение смещения) перелома или операция. Иначе функция кисти может не восстановиться в полном объеме.
Иногда, перелом лучевой кости сопровождается переломом соседней - локтевой кости.
Причины переломов луча
Наиболее распространенной причиной переломов дистального отдела лучевой кости является падения на вытянутую руку.
Остеопороз (заболевание, при котором кости становятся хрупкими и более вероятно ломкими при значительных нагрузках, ударах) может способствовать перелому при незначительном падении на руку. Поэтому чаще данные переломы возникают у людей старше 60 лет.
Перелом лучевой кости, безусловно, может произойти и у здоровых, молодых людей, если сила воздействия достаточно велика. Например, автомобильная аварии, падения с велосипеда, производственные травмы.
Симптомы переломов лучевой кости руки
Перелом дистального отдела лучевой кости обычно вызывает:
• Немедленную боль;
• Кровоизлияние;
• Отек;
• Крепитация отломков (хруст);
• Онемение пальцев (редко);
• Во многих случаях сопровождается смещением отломков и как следствие деформации в области лучезапястного сустава.
Диагностика переломов
Большинство переломов дистального отдела лучевой диагностируются обычной рентгенографией в 2-х проекциях. Компьютерная томография (КТ) необходима при внутрисуставных переломах.
Задержка диагностики переломов дистального отдела лучевой кости руки может привести к значительной заболеваемости.
Компьютерная томография (КТ) используется для планирования оперативного ремонта, обеспечивая повышенную точность оценки выравнивания суставной поверхности при внутрисуставном переломе. Так же в послеоперационном периоде, для определения состоявшегося сращения перелома.
После травмы запястья необходимо исключить перелом, даже если боль не очень интенсивная и нет видимой деформации, просто в данной ситуации экстренности нет. Нужно приложить лед через полотенце, придать руке возвышенное положение (согнуть в локте) и обратиться к травматологу.
Но если травма очень болезненна, запястье деформировано, имеется онемение или пальцы бледные, необходимо в экстренном порядке обратиться в травматологический пункт или вызвать скорую помощь.
Для подтверждения диагноза выполняются рентгенограммы лучезапястного сустава в 2-х проекциях. Рентген являются наиболее распространенным и широко доступным диагностическим методом визуализации костей.
Лечение переломов лучевой кости
Лечение переломов любых костей состоит оценки характера перелома и выборе тактики.
Цель состоит в том, чтобы вернуть пациента до уровня функционирования. Роль врача в том, чтобы разъяснить пациенту все варианты лечения, роль пациента в том, чтобы выбрать вариант, который лучше всего отвечает его потребностям и пожеланиям.
Есть много вариантов лечения перелом дистального отдела лучевой кости. Выбор зависит от многих факторов, таких как характер перелома, возраст и уровень активности пациента. Об этом подробнее описано в лечении.
Консервативное лечение переломов луча
Переломы луча в типичном месте без смещения, как правило фиксируются гипсовой или полимерной повязкой во избежание смещения. Если перелом лучевой кости со смещением, то отломки должны быть возвращены в их правильное анатомическое положение и фиксированы до сращения перелома. Иначе есть риск ограничения движений кисти, быстрейшего развития артроза поврежденного сустава.
Распространенное у обывателя понятие «вправление перелома» –неверное. Устранение смещения отломков правильно называть –репозиция.
После репозиции костных отломков рука фиксируется гипсовой лонгетой в определенном положении (зависит от вида перелома). Лонгетная повязка обычно используется в течение первых нескольких дней, в период нарастания отека. После этого имеется возможность поменять лонгету на гипсовую циркулярную повязку или полимерный бинт. Иммобилизация при переломах луча продолжается в среднем 4-5 недель.
В зависимости от характера перелома могут понадобиться контрольные рентгенограммы через 10, 21 и 30 дней после репозиции. Это необходимо для того, чтобы вовремя определить вторичное смещение в гипсе и принять соответствующие меры: повторное устранение смещения или операция.
Повязка снимается через 4-5 недель после перелома. Назначается ЛФК лучезапястного сустава для наилучшей реабилитации.
Хирургическое лечение переломов луча
Иногда смещение настолько критично и нестабильно, что не может быть устранено или держаться в правильном положении в гипсе. В этом случае может потребоваться чрескожная фиксация спицами или операция: открытая репозиция, накостный остеосинтез пластиной и винтами. В ходе этой операции устраняют смещение отломков и скрепляют кость металлической конструкцией, выбор которой определяется характером перелома. Операционный доступ: 1. Тыльный; 2. Ладонный. Сочетание обоих доступов. Положение пациента на спине. Обезболивание: проводниковая анестезия. Операция выполняется в кратчайшие сроки с использованием современных методик и имплантов. Импланты производства Швейцария и Германия. Материал имплантов: титан или медицинская сталь. Все операции ведутся под контролем ЭОПа (электронно-оптического преобразователя).
Закрытая репозиция и чрескожная фиксация спицами
Была популярна на протяжении многих лет и продолжает оставаться одним из самых популярных методов в международном масштабе.
Сначала врач закрыто устраняет смещение отломков, затем через отломки в определенных (учитывая характер перелома) направлениях просверливаются спицы.
Плюсы: малая травматичность, быстрота, легкость, дешевизна, отсутствие разреза и как следствие послеоперационного рубца
Минусы: невозможность начала ранней разработки лучезапястного сустава, вследствие чего риск возникновения необратимой контрактуры (отсутствие движений в суставе).
Открытая репозиция перелома лучевой кости
Открытая репозиция накостный остеосинтез пластиной и винтами. Операция включает в себя хирургический разрез, доступ к сломанной кости аккуратно отводя сухожилия, сосуды и нервы, мобилизацию костных отломков, устранение смещения и фиксация в правильном положении. Сломанные кости фиксируются титановыми пластинами, ввиду этого пациенту разрешается ранняя разработка движений в лучезапястном суставе.
До операции:
После операции:
До операции:
После операции
Восстановление после перелома лучевой кости
Поскольку виды переломов дистального отдела лучевой кости настолько разнообразны, как и методы их лечения, то и реабилитация различна для каждого пациента.
Устранение боли
Интенсивность боли при переломе постепенно стихает в течение нескольких дней.
Холод местно в первые сутки по 15 минут через каждый час, покой, возвышенное положение руки (согнутую в локте на уровне сердца) и НПВП во многом устраняют боль полностью. Но болевой порог у всех разный и некоторым пациентам необходимы сильные обезболивающие препараты, приобрести которые можно только по рецепту.
Возможные осложнения
При консервативном лечении гипсовой или полимерной повязкой необходимо следить за кистью. Наблюдать, не отекают, не бледнеют ли пальцы, сохранена ли чувствительность кисти.
• Если давит гипс это может быть признаком сдавления мягких тканей, сосудов, нервов и повлечь за собой необратимые последствия. При появлении подобных симптомов необходимо срочно обратиться к врачу.
• Нагноение в области металлоконструкции (крайне редко);
• Повреждение сосудов, нервов, сухожилий (ятрогенное осложнение);
Реабилитация после перелома лучевой кости руки
Большинство пациентов возвращаются к своей повседневной деятельности после перелома дистального отдела лучевой кости через 1,5 – 2 месяца. Безусловно сроки реабилитации после перелома лучевой кости зависят от многих факторов: от характера травмы, метода лечения, реакции организма на повреждение.
Почти все пациенты имеют ограничение движений в запястье после иммобилизации. И многое зависит от пациента, его настойчивости в восстановлении амплитуды движений при переломе лучевой кости. Если пациент прооперирован с использованием пластины, то как правило врач назначает ЛФК лучезапястного сустава уже со первой недели после операции.
Перелом костей кисти

Переломы костей – одна из самых частых травм кисти, которая требует комплексной диагностики и незамедлительного лечения.
Чаще всего причиной становятся резкие удары: падения, ушибы, попытка человека защититься, выставив перед собой ладони.
Как и любой другой типа перелома, травма кисти может быть закрытой, когда мягкие ткани не повреждены, и открытой, при которой нарушения целостности костных структур видно невооруженным глазом. Кроме того, выделяют следующие виды переломов костей кисти на руках:
- запястья, к которым относятся травмы ладьевидной, полулунной и гороховидной кости;
- пястных костей;
- фаланг пальцев.
Каждый из переломов костей кисти руки имеет свои специфические особенности, влияющие на признаки, тактику лечения и срок заживления.
Симптомы
Общими проявлениями травмы кисти являются:
- сильная, пронзительная боль;
- выраженный отек тканей, который распространяется на предплечье;
- ограниченная подвижность руки;
- появление гематомы или синюшности на коже в области травмы;
- неестественная деформация кисти;
- горячая на ощупь кожа в районе повреждения;
- характерный хруст (крепитация) при попытке двигать кистью или пальцами;
- патологическая подвижность в месте перелома.
При открытом переломе кисти главным симптомом становится рана на руке, в которой виды обломки костей.
Диагностика
Первоначальный диагноз устанавливается на основании очного обследования. Травматолог осматривает поврежденную конечность, выясняет обстоятельства и время травмы, оценивает жалобы пациента. Поскольку признаки закрытого перелома кисти руки во многом схожи с вывихом запястья, проводится дополнительное исследование с помощью рентгенографии, которая выполняется в нескольких проекциях.
Дополнительно проводится комплекс базовых лабораторных исследований, при необходимости в сложных случаях пациента направляют на КТ или МРТ, проводят УЗИ мелких суставов.
Воспользуйтесь уникальной возможностью и получите бесплатную консультацию по поводу плановой операции. Подробнее.

Операции при переломах кисти
Консервативная терапия проводится в только отношении простых повреждений без смещения суставов и костных осколков. Во всех остальных случаях показано хирургическое вмешательство.
- Остеосинтез костей. Процедура заключается в создании благоприятных условий для естественного сращивания костных разломов. Для этого обломки скрепляются специальными приспособлениями и фиксируются в анатомически правильном положении.
- Костная пластика. Предполагает помещение здоровой костной ткани пациента/донора или ее искусственных аналогов в область травмы, что ускоряет процесс срастания и регенерации.
- Артродез. Процедура показана при обширных множественных многооскольчатых повреждениях. Заключается в неподвижной фиксации костей с помощью искусственных материалов в функционально нужном положении. Движения в суставе в этом случае прекращаются.
- Эндопротезирование. Выполняется путем замещения части костных структур синтетическими имплантами.
В каждом конкретном случае решение о тактике хирургического лечения принимается на основании ряда факторов: возраста и состояния пациента, характера травмы, возможных противопоказаний и других параметров.
Реабилитация
Скорость восстановления зависит от типа и тяжести повреждения кисти. В среднем период реабилитации занимает от 3 до 8 месяцев. На протяжении этого времени пациенту понадобится носить фиксирующую повязку и соблюдать рекомендации лечащего врача. Для стимуляции восстановительного процесса и возвращения нормальной подвижности кисти назначают:
- массаж;
- физиотерапевтические методики;
- лечебную гимнастику.
Прогноз выздоровления зависит от возраста и функционального состояния пациента, сложности перелома, скорости обращения за помощью. В большинстве случаев при соблюдении врачебных предписаний кисть восстанавливается полностью.
Самое главное – обеспечить неподвижность поврежденной конечности. Можно использовать шарф, косынку, одежду, чтобы примотать травмированную кисть к телу. При наличии открытой раны ее нужно аккуратно накрыть чистой тканью.
Все зависит от тяжести перелома. В некоторых случаях необходимо всего 3–4 недели, но при сложных травмах и обширном хирургическом вмешательстве этот период может затянуться до нескольких месяцев.
Корнилов, Н. В. Травматология и ортопедия: учебник / под ред. Н. В. Корнилова, А. К. Дулаева. - 4-е изд., перераб. и доп. - Москва: ГЭОТАР-Медиа, 2020.
Клюквин И.Ю. Мигулюва И.Ю. Охотский В.П. Травмы кисти. М.: "ГЭОТАР-Медиа", 2009 г.
Перелом кисти руки
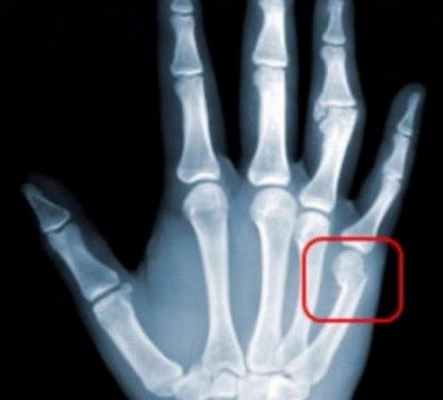
Примерно 35 % всех травм опорно-двигательного аппарата приходится на долю переломов кистевых костей. Это обусловлено тем, что мягких тканей здесь немного. Соответственно, силовое воздействие концентрируется на костях. Травмирование кисти случается при падениях на живот или бок, направленных ударах большой силы, неумелом пользовании инструментами, спортивных занятиях. Чаще всего повреждаются две кистевые кости: полулунная и ладьевидная. Это происходит при ударе согнутыми пальцами или приземлении на вытянутые руки. Значительно реже случаются переломы пястных костей. Они сопровождаются смещением обломков, повреждением самой костной ткани.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Признаки перелома кисти руки (симптомы)
Перелом тех или иных кистевых костей проявляется по-своему. Например, при повреждении ладьевидной кости отекает и сильно болит сустав большого пальца, при травмировании пястных костей и фаланг синеют, опухают именно эти части кисти. Если деформирована полулунная кость, то отек незначителен, но шевеление пальцами вызывает боль. Впрочем, несмотря на указанную разницу, можно выделить общие признаки перелома в области кисти:
- боль и отек;
- невозможность свободно шевелить пальцами;
- трудность сжатия пальцев в кулак;
- посинение кожи в месте травмы;
- явная деформация пораженной зоны;
- аномальная подвижность костей.
Отек во многих случаях наблюдается не только в месте травмы, но и значительно выше по направлению к локтю. При открытом переломе на коже появляется рана. Из нее могут торчать костные обломки. Вправлять их самостоятельно запрещено, так как в рану легко занести инфекцию. Нужно лишь остановить кровь при помощи повязки или специальной кровоостанавливающей салфетки.
Причины травмы
Чаще всего перелом кисти руки происходит при падении человека или сильном ударе руки. Так как все 27 косточек, составляющих кисть, тонкие, непрочные, а мягких тканей вокруг них мало, то при направленном силовом воздействии они принимают удар на себя. Вследствие этого они трескаются, разламываются. Повреждение каждой кости имеет свою специфику. Например, при переломе ладьевидной кости:
- образуются два осколка;
- происходит внутри- и внесуставное повреждение;
- может возникать вывих полулунной кости.
Переломы фаланг случаются тогда, когда пальцы придавливаются инструментом, дверью либо на них падает тяжелый предмет. При подобном повреждении может:
- образоваться несколько осколков;
- случиться внутри- и внесуставное повреждение;
- произойти разлом кости пополам.
Сильная боль пронзает руку при переломе основания большой пястной кости, что обусловлено сложностью травмы. Эта кость может:
- сместиться к лучевой кости;
- сломаться на несколько фрагментов;
- вывихнуться.
Повреждение других пястных костей приводят к деформации кисти. Но боль в таком случае слабее, чем при травмировании первого пястного элемента. Эти переломы являются следствием сильного прямого удара кулаком либо падения на руку. Остальные фрагменты кисти ломаются реже, ведь они образуют свод и укреплены тугими связками.
Какой врач лечит стресс-перелом?
Если после падения человека на лед, асфальт или удара рука опухла, деформировалась, следует поспешить в ближайшее медицинское учреждение. Слишком высока вероятность того, что произошел перелом кисти. Подтвердить или опровергнуть этот диагноз может только специалист на основании данных проведенного им обследования. Пациентов с указанными симптомами принимает:
Читайте также:
