Плоскоклеточный рак гортани - лучевая диагностика
Добавил пользователь Alex Обновлено: 31.01.2026
Плоскоклеточный рак преддверия гортани - лучевая диагностика
а) Терминология:
• Плоскоклеточный рак (ПКР) слизистой оболочки преддверия гортани
б) Визуализация:
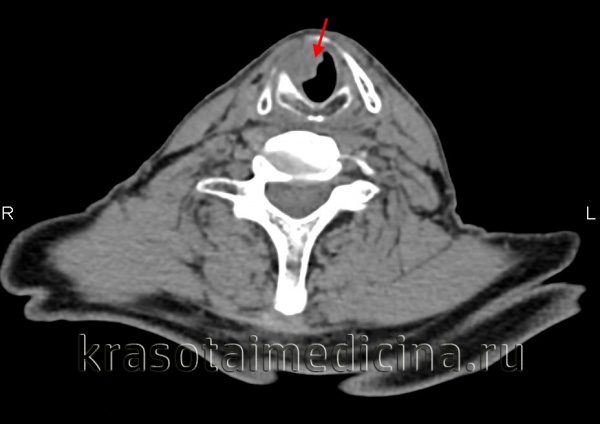
• КТ с КУ: объемное образование слизистой оболочки преддверия гортани, накапливающее контраст:
о Надгортанник, черпалонадгортанная складка, ложная голосовая складка
• Необходимо оценить распространение опухоли в преднадгортанное и окологортанное пространство = Т3
• Следует оценить эрозию хряща; внутренняя поверхность (Т3), прорастание хряща целиком (Т4)
• Склероз хряща - неспецифический признак, может быть обусловлен перихондритом (из-за наличия опухоли поблизости)
• Необходимо тщательно оценить признаки распространения опухоли за пределы гортани в окружающие мягкие ткани (Т4)
• Вторичная лимфаденопатия: в первую очередь, II уровня
• ПКР надгортанника часто метастазирует в лимфатические узлы с обеих сторон
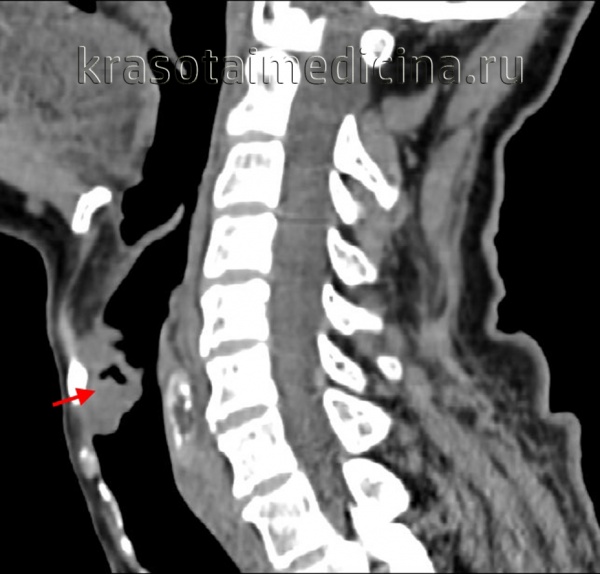
(Слева) Рисунок во фронтальной плоскости, плоскоклеточный рак (ПКР) преддверия гортани Т4, распространяющийся на левую ложную голосовую складку и черпалонадгортанную складку, с инвазией щитовидного хряща. При эндоскопии визуализировалась лишь часть опухоли, располагающаяся в слизистой оболочке. Ключевыми моментами в стадировании опухоли являются выраженность ее подслизистого распространения и инвазия хряща, обнаруживаемые на томограммах.
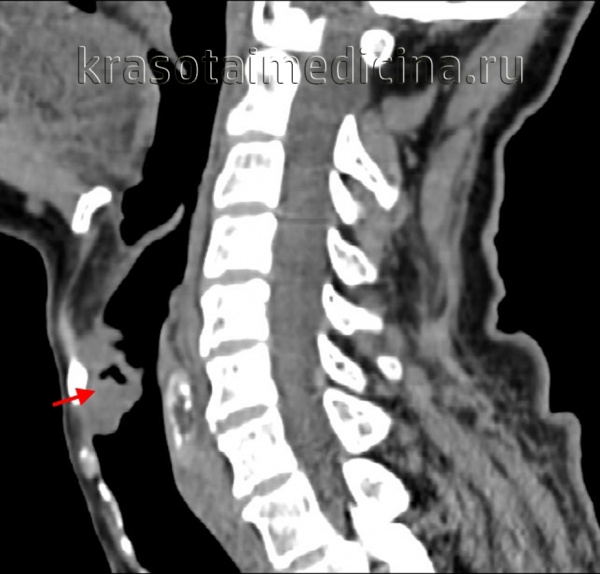
(Справа) При аксиальной КТ с КУ определяются аналогичные изменения: инвазия окологортанной жировой ткани с обеих сторон и левой черпалонадгортанной складки. Опухоль выбухает через вырезку щитовидного хряща. Грушевидный синус не изменен. (Слева) При аксиальной КТ с КУ визуализируется небольшое объемное образование в надгортаннике с признаками инвазии предгортанного пространства (стадия Т3). Опухоль симметрична, что затрудняет ее выявление, тем не менее, надгортанник никогда не должен выглядеть настолько утолщенным или накапливать контраст, как здесь. Лимфоузлы этом случае не определяются (их следует искать с обеих сторон, особенно при опухолях надгортанника.
(Справа) При аксиальной КТ с КУ в задней стенке гортани, а также в левой черпало-надгортанной складке визуализируется небольшая опухоль (ПКР, стадия Т1). Левый грушевидный синус в спавшемся состоянии, однако в гортаноглотке опухоли отсутствуют.
в) Дифференциальная диагностика:
• Ларингоцеле
• Желудочно-пищеводный рефлюкс
• Поражение гортани при ревматоидном артрите
• Поражение гортани при саркоидозе
• Аденокистозный рак гортани
г) Клинические особенности:
• Боль в горле, дисфагия, отраженная боль в ухе
• Объемное образование шеи (метастатическая лимфаденопатия)
• «Типичный» пациент: мужчина > 50 лет, длительное время курящий и употребляющий алкоголь
• Пятилетняя выживаемость при ПКР ПГ=75%
д) Диагностическая памятка:
• У пациентов, курящих/употребляющих алкоголь, всегда необходимо искать вторую первичную опухоль
Плоскоклеточный рак гортани - лучевая диагностика
а) Терминология:
• Плоскоклеточный рак (ПКР), возникающий в слизистой оболочке собственно гортани (глоттис)
• В голосовых связках, передней и задней комиссуре
б) Визуализация:
• Обычно диагноз уже известен во время исследования:
о Методы визуализации важны для оценки распространения опухоли в преддверие гортани или подсвязочное пространство, инвазии хряща, лимфоузлов
• Опухоли небольшого размера могут быть плохо различимы на КТ с КУ/МРТ
• ПКР обычно возникает в передних отделах истинных голосовых связок и/или в передней комиссуре
• Редко метастазирует в лимфоузлы, обычно на поздних стадиях
• КТ с КУ: инфильтративное или экзофитное образование, накапливающее контраст
• КТ с КУ не так подвержена артефактам от движения по сравнению с МРТ; выполняется при малой глубине дыхания для лучшей визуализации голосовых связок
• МРТ для определения инвазии хряща, когда КТ с КУ не позволяет дать однозначный ответ
• ПЭТ: фиксация ФДГ в опухоли (зарезервирован для поздних стадий)
(Слева) При аксиальной КТ с КУ визуализируется экзофитное объемное образование правой голосовой связки, накапливающее контраст. Передняя и задняя комиссура не изменены. Склероз правого черпаловидного хряща не является специфичным признаком, и может быть обусловлен как перихондритом, так и опухолевой инвазией. Стадия опухоли: Т1а.
(Справа) При аксиальной КТ с КУ определяется опухоль (ПКР) в левой голосовой связке, передней комиссуре и передней трети правой голосовой связки. Левый черпаловидный и щитовидный хрящи склерозированы, однако признаки деструкции или пенетрации хряща не определяются. Стадия опухоли в этом случае была определена как T1b согласно данным томографического исследования. (Слева) При аксиальной КТ с КУ визуализируется массивное объемное образование с изъязвлениями (ПКР) обеих голосовых связок и передней комиссуры. Обе пластинки щитовидного хряща склерозированы, со стороны их внутренней поверхности видны эрозии, что позволяет повысить стадию опухоли до Т3.
(Справа) При МРТ Т1ВИ С+ FS в аксиальной проекции у пациента, ранее получавшего лечение по поводу ПКР правой голосовой связки, у которого возник рецидив опухоли, подтвержденный при биопсии, визуализируется новообразование накапливающее контраст, распространяющееся в перстневидный хрящ справа, прободающее щитовидный хрящ В и прорастающее в подподъязычные мышцы (стадия Т4а).
в) Дифференциальная диагностика:
• Желудочно-пищеводный рефлюкс (рефлюксная болезнь)
• Хондросаркома гортани
• Поражение гортани при ревматоидном артрите
• Аденокистозный рак гортани
г) Патология:
• Выраженная связь с курением и употреблением алкоголя
• Кератинизирующий высоко- или умеренно дифференцированный ПКР
д) Клинические особенности:
• Намного чаще заболевают мужчины, обычно >50 лет
• Часто обнаруживается на ранней стадии Т, т. к. вызывает появление симптомов (охриплость, изменение голоса)
• Т1: лучевая терапия или лазерная хирургия; пятилетняя выживаемость >90%
• Т4: ларингэктомия; пятилетняя выживаемость 30-60%
Плоскоклеточный рак гортани
Онкопатология гортани представлена в виде таких заболеваний:
- плоскоклеточный рак гортани;
- аденокарцинома;
- саркома.
Подавляющее число злокачественных опухолевых процессов в горле обусловлено развитием плоскоклеточного рака. Однако уточнение природы атипичных клеток, из какой ткани они образуются, является важным условием выбора корректного лечения.
Классификация рака гортани
Плоскоклеточный рак гортани – наиболее распространенное онкологическое заболевание, поражающее эпителиальный слой органа. Злокачественный процесс поражает плоский эпителий на разных стадиях его развития, вызывая мутацию клеток, что и проявляется различными гистологическими формами заболевания. По степени ороговевания эпителиального слоя различают плоскоклеточный ороговевающий рак гортани и неороговевающий рак.
Такое разделение определяется только по результатам биопсии, которую проводит специалист. Выделить участок пораженного участка ткани можно при ларингоскопии или непосредственно при оперативном вмешательстве. Заключается процедура в извлечении сомнительного участка и дальнейшее исследование его под микроскопом.
Для достоверности диагностики наиболее благоприятным местом для забора материала является пограничный участок между патологически измененным и нормальным эпителием. Проведение исследования является необходимым для уточнения злокачественного образования и его гистологической формы.
Выбор лечебной тактики и прогнозы зависят от полученных результатов биопсии.
Неороговевающая форма плоскоклеточного рака характеризуется быстрым ростом, распространением на близлежащие ткани, ранним развитием метастазов, то есть, более злокачественным течением. Ороговевший эпителий, характеризующий другую разновидность плоскоклеточного рака, свидетельствует о более благополучном течении заболевания.
Стадии процесса
Большое значение для прогноза жизни имеет стадия заболевания, на которой начато его лечение. Уточнение диагноза на ранних сроках заболевания способствует более оптимистичным прогнозам. Эффективность проводимого лечения в этом случае будет значительно выше.
Рак горла в своем развитии проходит четыре стадии, характеризующиеся клиническими отличиями. Существует международная классификация заболевания по системе TNM, где T характеризует собой размеры и границы прорастания опухоли, N – распространение метастазов в региональные лимфоузлы, M – вовлечение в процесс всего организма и наличие метастатического поражения удаленных органов.
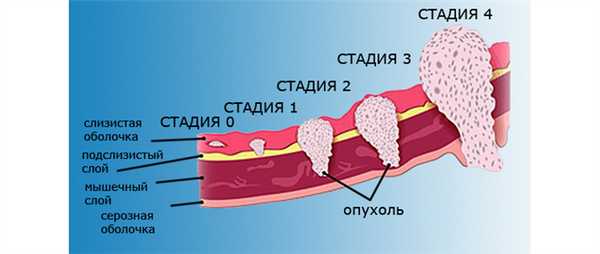
Первая стадия характеризуется наличием незначительного участка поражения, локализующегося в строго ограниченном месте.
Окружающие ткани при этом не изменены. Лимфатические региональные узлы не увеличены. Симптоматика заболевания на этой стадии является абсолютно скудной, маскируется воспалительными заболеваниями горла. Пациент может жаловаться на неприятные ощущения в горле, ощущение инородного тела при глотании, поперхивание. По системе TNM первая стадия соответствует T1N0M0.
При проведении регулярного медосмотра на этой стадии чаще всего обнаруживается рак глотки, а также надсвязочного отдела гортани. При данной локализации процесса предварительный диагноз может быть выставлен с помощью ларингоскопии и фарингоскопии, доступной в любом медицинском учреждении. В связи с этим, своевременное обращение к отоларингологу позволит начать лечение на ранних сроках, что будет способствовать улучшению прогноза. Наиболее эффективные лечебные мероприятия, применяемые на данном этапе, - хирургическое удаление опухоли и проведении лучевой терапии.
Прогноз при своевременно проведенном лечении рака горла первой стадии является благоприятным.
Вторая стадия заболевания характеризуется дальнейшим ростом опухоли, затрагивающим прилегающие области.
Может отмечаться увеличение региональных лимфоузлов. Они мягкие, легко смещаются, их пальпация безболезненна. Диагностическая биопсия позволяет определить отсутствие в них метастазов.
В связи с прорастанием нервных окончаний, на этой стадии возможно уже развитие болевого синдрома. При поражении голосовых связок нарастает изменение тембра голоса. Он становится осипшим. Отмечается быстрое утомление от разговора. Удаление опухоли хирургическим путем является необходимым условием, способствующим улучшению прогноза. Своевременное проведение лечебных мероприятий на этой стадии гарантирует продление жизни на 5 лет для 80% пациентов.
Третья стадия рака горла характеризуется усугублением симптоматики.
- недомогание;
- слабость;
- потеря в весе;
- боль в горле;
- ощущение инородного тела в горле;
- сухой кашель;
- затруднение дыхания, возможно развитие удушья;
- изменение голоса, вплоть до беззвучия.
Важным диагностическим и прогностическим фактором является увеличение лимфоузлов. Они становятся плотными, спаянными с окружающими тканями. В некоторых случаях лимфоузлы выглядят в виде плотных пакетов.
Диагностическая биопсия устанавливает наличие в них атипичных клеток, что свидетельствует о развитии метастазов. В то же время, проведенные аппаратные исследования позволяют исключить развитие метастазов и поражение других органов и систем. Чаще всего для диагностики используют УЗИ, КТ, МРТ, рентгенологическое исследование органов грудной клетки.
На данном этапе лечение должно носить только комплексный характер, включая все возможные средства, предложенные современной медициной, хирургическое удаление опухоли, лучевую терапию, применение химиотерапевтических препаратов. В этой стадии допускается лечение плоскоклеточного рака гортани народными средствами. Основные требования, предъявляемые к таким методам лечения, заключаются в том, чтобы они применялись совместно с традиционным лечением, не заменяя его. Кроме того, средство, рекомендуемое альтернативной медициной, должно быть безопасным для пациента.
Четвертая стадия рака горла характеризуется дальнейшим распространением опухолевого процесса.
При этом атипичные клетки в процессе своей жизнедеятельности оказывают токсическое действие на весь организм, приводя к развитию раковой интоксикации. Наиболее типичными симптомами в данном случае являются
- резкая слабость;
- недомогание;
- исхудание;
- повышение температуры тела;
- боль в горле;
- болезненность при попытках произношения звуков;
- афония;
- сухой кашель;
- приступы удушья;
- кровохарканье;
- неприятный запах изо рта.
На этой стадии отмечается вовлечение в процесс различных органов и систем. При раке горла метастазы могут обнаруживаться в бронхах, легких, головном мозге, позвоночнике, реже – печени и почках, что также сказывается на клинической картине.
Лечебные мероприятия направлены исключительно на продление жизни пациента. Отдаленные прогнозы неблагоприятны. В этой стадии пациенты активно обращаются к средствам нетрадиционной медицины.
Зависимость течения заболевания от локализации опухоли
Течение рака горла и прогнозы во многом зависят от локализации процесса. Несмотря на возможность ранней диагностики, рак гортани надсвязочного отдела характеризуется злокачественным течением. Обусловлено это тем, что данная область оснащена широкой сетью лимфатических сосудов, способствующих распространению опухолевого процесса.
Локализация процесса в области голосовых связок характеризуется более выраженной симптоматикой, когда у пациента отмечается прогрессирующее нарушение голоса, что и вынуждает его обращаться к специалистам. Кроме того, в области голосовых связок лимфатическая и капиллярная сеть развита недостаточно, что и предотвращает быстрое распространение опухоли. Таким образом, опухоль связочного отдела гортани характеризуется медленным ростом, что создает предпосылки для более оптимистичных прогнозов.
Рак подсвязочного отдела гортани характеризуется поздней диагностикой, что обусловлено скудностью симптоматики, которая маскируется хроническим ларингитом, ларинготрахеитом. Кроме того, сухой кашель и некоторый дискомфорт в горле являются постоянными признаки курильщиков. В течение длительного времени такие пациенты не обращаются к специалистам, считая, что наличие симптоматики обусловлено вредной привычкой. При такой локализации процесса могут возникнуть сложности и с уточнением диагноза, так как визуальное обнаружение опухоли с помощью непрямой ларингоскопии может быть затруднено.
Поскольку ранняя диагностика заболевания играет существенную роль в дальнейших прогнозах, то для всех категорий пациентов при длительном наличии симптомов поражения горла рекомендовано обращаться на консультацию к отоларингологу.
Охриплость голоса, ощущение инородного тела в горле, сухой кашель свыше трех недель является поводом посетить лечебное учреждение и пройти ларингоскопию.
Пациенты с отягощенным анамнезом, имеющие вредные привычки, а также сотрудники вредных производств должны осуществлять плановое посещение ЛОР-врача дважды в год.
Рак гортани
Рак гортани — злокачественная опухоль гортани преимущественно плоскоклеточного характера. В зависимости от расположения и распространенности рак гортани может проявляться нарушением голоса, дыхательными расстройствами (одышка, хронический и острый стеноз гортани), дисфагией, болевым синдромом, кашлем, симптомами раковой кахексии. Основными методами, позволяющими диагностировать рак гортани, являются ларингоскопия, рентгенография и КТ гортани, эндоскопическая биопсия слизистой гортани и биопсия регионарных лимфоузлов. Лечение рака гортани заключается в проведении радикальной операции (резекции гортани или ларингоэктомии), лучевой терапии и восстановлении голосовой функции, иногда применяется химиотерапия.
Общие сведения
Рак гортани является довольно распространенным онкологическим заболеванием. В общей структуре злокачественных опухолей на его долю приходится 2,6% случаев. Среди злокачественных новообразований головы и шеи по частоте встречаемости рак гортани занимает первое место. Пациенты с раком гортани составляют около 70% от всех больных с раковыми заболеваниями верхних дыхательных путей. Рак гортани поражает преимущественно лиц мужского пола, на 1 заболевшую женщину приходится 9-10 мужчин. Наиболее часто рак гортани встречается у мужчин в возрасте 65-75 лет, у женщин — в 70-80 лет.
Причины возникновения рака гортани
Рак гортани, как и другие злокачественные опухоли, возникает в результате злокачественного перерождения изначально нормальных клеток. Среди факторов, способных спровоцировать этот процесс, выделяют:
- табакокурение, злоупотребление алкоголем
- хронические воспалительные заболевания (хронический ларингит, ларинготрахеит, фарингит, сифилис)
- профессиональные вредности (работа на производстве асбеста, никеля, серной кислоты).
Наиболее опасным считается сочетанное воздействие на ткани гортани алкоголя и табачного дыма, которое также способно вызвать рост доброкачественных опухолей полости рта, возникновение рака языка, губы, щеки и т. п.
Рак гортани может развиться в результате злокачественной трансформации некоторых доброкачественных опухолей гортани (например, длительно существующих папиллом) и лейкоплакии гортани. В отдельных случаях рак гортани является следствием распространения опухолевого процесса при раке глотки.
В отоларингологии рак гортани классифицируют в зависимости от его гистологического типа, локализации, характера роста, стадии распространенности опухоли, а также по международной системе TNM. Если говорить о гистологической форме, то в 95% рак гортани является плоскоклеточным раком, 2% составляет железистый рак, еще 2% - базалиома, 1% приходится на другие, редко встречающиеся, типы рака. Рак гортани может иметь экзофитный, эндофитный (инфильтративный) и смешанный характер роста.
По топографическому признаку выделяют рак гортани верхнего (70%), среднего (28%) и нижнего (2%) отдела. Рак гортани, расположенный в ее верхнем отделе, может локализоваться на надгортаннике, желудочках гортани, черпалонадгортанных складках. Обычно он возникает с одной стороны, но быстро распространяется на другую сторону. При расположении опухоли в желудочках гортани она быстро перекрывает просвет гортани, являясь причиной расстройств дыхания и фонации. Наиболее распространен рак гортани, затрагивающий ее средний отдел. Как правило, опухоль находится только на одной голосовой связке. Еще в начальной стадии она приводит к нарушениям голосообразования, что способствует более ранней диагностике рака гортани этой локализации. Рак гортани, поражающий ее нижние отделы (подскладочное пространство), в большинстве случаев отличается интенсивным инфильтративным ростом и за короткое время захватывает противоположную сторону.
По распространенности опухолевого процесса в клинической практике рак гортани подразделяют на 4 стадии. I стадии соответствует ограниченный рак гортани, локализующийся в пределах слизистой или подслизистого слоя одной анатомической области гортани. II стадия характеризуется опухолевым процессом, который полностью поражает один отдел гортани, но не выходит за его пределы и не метастазирует. Рак гортани IIIа стадии сопровождается распространением процесса на подлежащие ткани, что приводит к ограничению подвижности гортани. В IIIб стадии в злокачественный процесс вовлекаются соседние отделы гортани и/или регионарные лимфатические узлы. Рак гортани IV стадии поражает большую часть гортани, переходит на соседние органы и/или дает регионарные и отдаленные метастазы.
Симптомы рака гортани
Клиника ракового поражения гортани зависит от локализации процесса и его распространенности. В соответствии с этим рак гортани может иметь различную симптоматику, очередность появления и степень проявленности основных симптомов.
Нарушения голоса возникают в начальном периоде рака гортани, если он локализуется в области голосовых складок. Если рак гортани расположен в других отделах, расстройство голосовой функции наблюдается в более позднем периоде и связано с распространением злокачественного процесса. Нарушения голоса при раке гортани обычно проявляются его охриплостью или осиплостью. Их отличительной чертой является постоянный характер без периодов улучшения голоса, которые наблюдаются при нейропатическом и функциональном парезе гортани. У пациентов с раком гортани отмечается постепенное прогрессирование охриплости, голос становится все более тусклым и может исчезнуть совсем.
Нарушение глотания (дисфагия) выходит на первый план при раке гортани, занимающем ее верхнюю часть. Оно сопровождаются ощущением инородного тела гортани и усиливающимся болевым синдромом.
Дыхательные нарушения наиболее рано развиваются при раке гортани в нижнем отделе. Если рак гортани ограничивается голосовой связкой, то нарушения со стороны дыхания могут возникнуть лишь через несколько месяцев или даже через год после начала опухолевого роста. При раке верхнего отдела гортани дыхательные нарушения также появляются в более поздней распространенной стадии. Они характеризуются постепенно нарастающей одышкой, возникающей сначала при физической нагрузке, а затем и в покое. Постепенное сужение просвета гортани по мере роста позволяет организму адаптироваться к возникающей гипоксии. Таким образом, при раке гортани развивается клиническая картина хронического стеноза гортани. На ее фоне при воздействии неблагоприятных факторов (ОРВИ, аллергия, вторичное инфицирование) может возникнуть острый стеноз гортани.
Болевой синдром наблюдается при раке гортани в верхнем отделе и при распространенных опухолевых процессах. Он может быть связан с распадом и изъязвлением раковой опухоли. Нередко при рак гортани сопровождается иррадиацией боли в ухо и ее усилением при глотании. Выраженный болевой синдром заставляет пациентов с раком гортани отказываться от еды.
Кашель при раке гортани имеет рефлекторное происхождение. В некоторых случаях он сопровождается приступами, типичными для ложного крупа. Кашель происходит с выделением небольшого количества слизистой мокроты. При распаде рака гортани или изъязвлении в мокроте наблюдаются прожилки крови. При распространенном характере рака гортани страдает запирательная функция гортани и происходит попадание пищи в гортань и трахею, что вызывает приступ неукротимого мучительного кашля.
Общие симптомы рака гортани обусловлены раковой интоксикацией и возникают при значительной распространенности опухолевого процесса. К ним относятся бледность, повышенная утомляемость, общая слабость, головные боли, нарушения сна, анемия, значительное похудание.
Метастазирование. Рак гортани из верхнего отдела метастазирует в верхние яремные лимфоузлы, рак гортани нижнего отдела — в перитрахеальные и нижние яремные лимфоузлы. Наиболее часто регионарными метастазами сопровождается рак гортани верхнего отдела (35-45%), при раке нижнего отдела гортани регионарные метастазы отмечаются в 15-20% случаев. По причине слабо развитой сети лимфатических сосудов среднего отдела гортани расположенный в ней рак гортани поздно и редко дает метастазы в регионарные лимфоузлы. Отдаленное метастазирование при раке гортани наблюдается достаточно редко. В 4% случаев рак гортани метастазирует в легкие с развитием рака легкого, 1,2% приходится на метастазы в печень, пищевод и кости. Метастазы рака гортани в головной мозг, желудок и кишечник наблюдаются крайне редко.
Диагностика рака гортани
Ранняя диагностика имеет определяющее значение в прогнозе и успешности лечения рака гортани. В связи с этим необходимым является осмотр отоларингологом каждого мужчины с охриплостью голоса или кашлем неясного генеза, если они сохраняются более 2-3 недель. Настораживающими в отношении рака гортани симптомами также являются чувство инородного тела в горле, не сопровождающиеся отоскопическими изменениями боли в ухе, увеличение лимфатических узлов шеи.

Предварительно диагностировать рак гортани позволяет тщательная ларингоскопия. Выявленные эндоскопические изменения при раке гортани могут иметь самый разнообразный характер. В случае эпителиомы голосовой связки выявляется ограниченное образование, поражающее лишь одну связку и имеющее вид бугорка. В других случаях рак гортани может определяться как распространенное образование с бугристой поверхностью, имеющее красноватую окраску.
Инфильтративный рак гортани характеризуется утолщением голосовой связки и ее кровоточивостью при зондировании. В отдельных случаях рак гортани имеет полипообразный вид. Установить точный диагноз помогает произведенная в ходе ларингоскопии биопсия образования. Если гистологическое исследование не выявляет раковых клеток, а клиническая картина свидетельствует в пользу рака гортани, то возможно проведение интраоперационной диагностики.
Дополнительными методами в диагностике рака гортани являются исследования голосовой функции, позволяющие оценить подвижность голосовых связок, форму голосовой щели и пр. К ним относятся стробоскопия, электроглоттография, фонетография. Распространенность рака гортани оценивают при помощи рентгенографии и МСКТ гортани. Наличие метастазов в ткани шеи выявляют при помощи УЗИ. Для определения регионарного метастазирования производят биопсию лимфатического узла.

Лечение рака гортани
Лечебные мероприятия при раке гортани направлены на полное удаление опухоли и восстановление голосообразующей и дыхательной функции гортани. Выбор лечебной тактики в отношении рака гортани зависит от месторасположения раковой опухоли, ее границ и распространенности, наличия прорастания в соседние структуры и метастазирования, радиочувствительности опухолевых клеток.
Лучевая терапия. Рак гортани в среднем отделе отличается высокой радиочувствительностью. Поэтому рак гортани этой локализации лечат, начиная с лучевой терапии. Если в результате курса лучевого воздействия опухоль уменьшается в 2 раза, то курс предоперационного облучения можно повторить. Однако в таком случае существует опасность возникновения осложнений после операции. Лучевое воздействие, как начальный этап лечения, применяют также при раке гортани I-II стадии, расположенном в ее верхнем и нижнем отделе. Лучевую терапию рака гортани проводят в обычных условиях и в сочетании с гипербарической оксигенацией, которая усиливает повреждающее воздействие излучения на раковые клетки и уменьшает повреждение здоровых тканей.
Химиотерапия. С химиотерапии начинается лечение рака гортани III-IV стадии, расположенного в верхнем отделе. При раке гортани, локализующемся в среднем и нижнем отделах, химиотерапия малоэффективна.
Хирургическое лечение рака гортани проводят не позднее, чем через 2 недели после лучевой терапии поскольку спустя 14 дней после окончания лучевого воздействия начинается восстановление клеток опухоли. Органосохраняющие резекции гортани, гемиларингэктомия эффективны при I-II стадии рака гортани. С целью предупреждения послеоперационного стеноза гортани в ходе операции в нее вводится расширяющий эндопротез, удаление которого производят спустя 3-4 недели после операции.
Рак гортани III-IV стадии является показанием к ларингэктомии. При раке нижнего отдела гортани III-IV стадии лучевая терапия может осложниться острым стенозом. Поэтому лечение начинают сразу с ларингэктомии, удаляя во время операции 5-6 верхних колец трахеи, а лучевую терапию назначают после операции. Если рак гортани сопровождается регионарным метастазированием, то операцию дополняют иссечением шейной клетчатки и лимфатических узлов. При необходимости производят резекцию вовлеченных в опухолевый процесс анатомических образований шеи (грудино-ключично-сосцевидной мышцы, внутренней яремной вены).
Восстановление голосовой функции после проведенной ларингэктомии является важной задачей, помогающей пациенту с раком гортани сохранить свое профессиональное и социальное положение. Эта задача достигается путем установки голосового протеза и последующих занятий с врачом-фониатором.
Прогноз
Без лечения рак гортани протекает в течение 1-3 лет, в некоторых случаях и более длительно. Больные с роком гортани погибают от асфиксии, раковой кахексии, аррозивного кровотечения при распространении опухоли на крупные сосуды шеи, бронхолегочных осложнений (пневмонии инфекционного характера, аспирационной пневмонии, плеврита), отдаленных метастазов. Пятилетняя выживаемость после проведенного лечения у пациентов с раком гортани I стадии составляет 92%, с раком II стадии — 80%, III стадии — 67%.
Плоскоклеточный рак гортани, причины и симптомы
Плоскоклеточный рак гортани, причины и симптомы. Типы и стадии опухоли. Лечение рака гортани, виды операций и их последствия. Реабилитация голоса после рака гортани. Пищеводный голос, клапанное протезирования и реабилитация голосообразующим аппаратом
Рак гортани – это самое распространенное онкологическое заболевание среди всех опухолей верхних дыхательных путей. Проявляется в виде новообразования, вызванного перерождением клеток. В большинстве случае диагностируется плоскоклеточный рак гортани (95%), который начинается с плоского эпителия и распространяется на другие ткани. Количество больных как в мире, так и в России ежегодно растет. Но если раньше в зоне риска находились мужчины после 50 лет, много лет курящие или работающие на вредных производствах, то сейчас ситуация изменилась. Мужчины по-прежнему болеют в десятки раз чаще, но из-за увеличения числа курящих женщин их доля среди заболевших тоже увеличивается. «Молодеет» и возрастная категория по причине ухудшения экологии и статистики по хроническим ларингитам (фарингитам). Все это вызывает серьезную озабоченность медицинского сообщества. Лечение рака гортани является большой проблемой для клинической медицины. Сложность и в том, что обнаружить опухоль удается уже на поздних стадиях из-за сложности диагностики и несознательности больных. Врачи делают все, чтобы продлить жизнь пациенту. Но сам человек тоже должен приложить усилия, чтобы пройти реабилитацию и сохранить качество жизни.
Причины рака гортани
• Злоупотребление табакокурением и алкоголем. Многолетнее курение считается основной причиной злокачественных новообразований гортани, горла и языка. Пагубное воздействие канцерогенов табака многократно усиливается под действием алкогольных напитков.
• Хронические воспалительные заболевания. При отсутствии лечения запущенный ларингит, ларинготрахеит или фарингит могут со временем спровоцировать злокачественное перерождение клеток. Возникает это далеко не во всех случаях, но такая вероятность есть.
• Вредные производства. Распространенная причина рака гортани – опасные или неудовлетворительные условия труда. К неблагоприятным факторам относится постоянная работа с асбестом, никелем, древесной пылью, красками и химическими веществами.
Онкологию могут спровоцировать: вирус папилломы человека; рефлюкс-эзофагит; ослабление иммунитета и иммунодефицит; семейная наследственность; пренебрежение гигиеной полости рта; длительное несбалансированное питание. Это не значит, что все перечисленные факторы вызовут перерождение клеток! Но при их наличии рекомендуется чаще проходить диагностику.
Основные симптомы рака гортани
Проявления этого заболевания могут отличаться в зависимости от стадии и локализации злокачественной опухоли. Но существует перечень наиболее характерных признаков:
• Дискомфорт во время глотания и ощущение постоянного кома в горле.
• Изменение привычного тембра голоса, появление осиплости и хрипоты.
• Непроходящий приступообразный сухой кашель постоянного характера.
• Нарастающая боль в горле, которая может отдавать в околоушную область.
• Заметная припухлость и местное воспаление лимфатических узлов на шее.
• Появление сгустков крови в кашле и стойкого гнилостного запаха изо рта.
• Небольшое повышение температуры, упадок сил, слабость и потеря веса.
Тип, стадии и локализация новообразования
По характеру плоскоклеточный рак гортани бывает ороговевающим и неороговевающим. В первом случае заболевание развивается не так стремительно и почти не сопровождается метастазами. После удаления опухоли и курса химиотерапии прогноз благоприятный. Гораздо сложнее лечить плоскоклеточный рак гортани неороговевающий. Образуется из неороговевших клеток слизистой оболочки, сопровождается эрозией и быстрым ростом опухоли с метастазами. Эффективность терапии зависит не только от типа опухоли, но и от ее локализации и стадии.
Три анатомических отдела, соединяющих глотку с трахеей:
1) Верхний (надсвязочный, вестибулярный). На этот отдел приходится около 70% всех случаев рака гортани. Обычно возникает с одной стороны и впоследствии распространяется на вторую. Может быстро перекрыть просвет, что становится причиной расстройства дыхания и фонации. Характеризуется активным ростом и быстрым появлением метастаз, что осложняет лечение.
3) Нижний (подсвязочный). В этом отделе новообразование возникает редко (до 2% случаев). Сложно диагностируется, отличается агрессивным течением и интенсивной инфильтрацией. В отличие от локализации опухоли в среднем отделе, здесь хирургический доступ к ней осложнен. Возникает риск повреждения голосовых связок во время операции на горле.
Различают 4 стадии рака гортани:
I. Обнаруживается небольшая опухоль с раковыми клетками. Поражает участок слизистой, не затрагивая лимфоузлы.
II. Опухоль затрагивает прилежащие ткани и распространяется в ближайшие области. Но не поражает лимфоузлы.
III. Выявляется крупное новообразование с вовлечением лимфоузлов. Возможно образование отдаленных метастаз.
IV. Опухоль полностью поражает гортань, лимфоузлы и прилежащие органы. Сопровождается метастазированием.
Методы лечения рака гортани
При злокачественной опухоли разной локализации прибегают к трем проверенным методам терапии: 1) лучевая; 2) химиотерапия; 3) хирургическая операция. На I-II стадиях заболевания сначала проводится лучевая терапия, особенно если новообразование находится в среднем отделе. Эта область наиболее чувствительна к ионизирующему излучению. Данный метод лечения рака гортани может применяться при неоперабельных или рецидивирующих опухолях. На III-IV стадиях прибегают к химиотерапии. Наибольший результат демонстрирует при опухоли в среднем и верхнем отделе. Одновременно может назначаться и таргетная терапия с внутривенными инъекциями препаратов (Цетуксимаба). Но самый эффективный метод лечения рака гортани на разных стадиях – это хирургическая операция по удалению опухоли и окружающих ее пораженных тканей. На поздних этапах успешно сочетается с химиотерапией.
Виды операций при раке гортани
Основными способами радикального лечения злокачественного новообразования являются резекция и ларингэктомия (экстирпация). Проводятся после комплекса обязательных диагностических процедур и лабораторных исследований. Выбор конкретного метода хирургического лечения рака гортани и способа анестезии определяется индивидуально.
– Резекция. Частичное удаление гортани на начальных стадиях рака. Можно сохранить разделительную и голосовую функции.
– Гемиларингэктомия. Иссечение половины гортани, если опухоль затронула только одну сторону. Речевую функцию удается сохранить.
– Хордэктомия. Процедура частичного или полного удаления голосовой складки. Выполняется при локализации опухоли в среднем отделе.
– Верхнегортанная ларингэктомия. Это хирургическое удаление гортани при расположении новообразования в верхнем отделе.
– Тотальная ларингэктомия (экстирпация). Самая радикальная операция по полному удалению гортани вместе с голосовыми связками.
Дополнительные операции при раке гортани
Для восстановления физиологических или голосовых функций после удаления опухоли проводятся и другие хирургические процедуры.
– Трахеостомия. Это операция по формированию стойкого отверстия (стомы) в горле для доступа воздуха. Выполняется после ларингэктомии, при стенозе трахеи и гортани, сужении просвета и отеке глотки. В зависимости от места рассечения различают верхнюю, среднюю и нижнюю трахеостомию. В сформированное отверстие вставляется трахеостомическая трубка (обычно для постоянного ношения). Последствием рака гортани с установкой трубки могут быть кровотечения, инфицирование и другие осложнения. Но после тотальной ларингэктомии это становится единственным шансом обеспечить прохождение воздуха по альтернативному пути.
Последствия операций при раке гортани
Наиболее благоприятный прогноз – у новообразований до III стадии включительно. Самые высокие шансы на первых двух стадиях, когда можно сохранить голосовые связки. При свободном прохождении воздушного потока и неудаленных связках возможность говорить остается на удовлетворительном уровне. Но в любом случае ощутимые последствия операции на гортани будут, даже если не было осложнений. На II-III стадиях заболевания их не избежать. Например, после выполнения резекции у больных часто наблюдается затруднение глотания. Однако наибольшее беспокойство вызывает потеря голосовой функции после ларингэктомии. К физиологическим изменениям пациенты постепенно приспосабливаются, но с невозможностью говорить смириться не могут. Поэтому важнейшим пунктом успешной послеоперационной реабилитации после рака горла становится восстановление голоса и речевых навыков.
Реабилитация голоса после рака гортани
Для восстановления речевой функции, необходимой каждому человеку для коммуникации, социализации и нормальной жизни, прибегают к трем методикам. Это заместительный логопедический способ (развитие пищеводного голоса; 2) радикальный хирургический (трахеопищеводное шунтирование с протезированием); 3) неинвазивный реабилитационный (голосообразующий аппарат). Выбор того или иного метода реабилитации голоса после рака гортани в первую очередь зависит от медицинских показаний. Но имеют значение также возраст пациента, его способности и готовность заниматься голосовой реабилитацией.
1) Освоение пищеводного голоса. Звуки извлекаются посредством развития псевдоголосовой щели на уровне верхнего сужения пищевода. Появляется новый заместительный орган (компенсаторный механизм). Генерировать звуки начинает слизистая оболочка пищевода после заглатывания воздуха. Преимущество в том, что реабилитация голоса после рака гортани не требует хирургического вмешательства или технических средств. Однако извлечение безгортанных звуков из пищевода требует длительных изнуряющих тренировок. Потребуется минимум 6-8 месяцев. Голос звучит очень тихо, а из-за малого обьема заглатываемого воздуха сложно произносить фразы целиком. По статистике, добиться успеха в освоении пищеводного голоса смогли меньше половины пациентов. Большинство из них бросило тренировки.
3) Голосообразующий аппарат. Представляет собой носимый компактный прибор для безоперационной реабилитации голоса после рака гортани. Прикладывается к горлу вибрирующей мембраной, которая передает колебания. Этот метод реабилитации голоса применим при отсутствии голосовых связок! Подходит пациентам всех возрастов, которым противопоказано хирургическое протезирование или недоступно освоение пищеводного голоса. Можно быстро научиться говорить, а свой новый (пусть и немного механический) голос подкорректировать цифровыми настройками. Никакие иные манипуляции или обслуживание не требуются – только периодически заряжать аккумулятор через USB. Выпускаются неплохие импортные приборы (Servox, Labex, TruTone), но они дорогие. Единственный российский аппарат для реабилитации голоса производит Хронос. Это качественный цифровой прибор АГ-2000 нового поколения, за покупку которого можно получить денежную компенсацию в ФСС.
Читайте также:
- Микоплазменная пневмония. Возбудитель респираторного микоплазмоза. Агент Итона. Эпидемиология микоплазменной пневмонии.
- Надоел презерватив? Как предохраняться мужчине без презерватива?
- Диарейный синдром. Методы лечения диареи
- Гемолитическая болезнь новорожденных. Причины гемолитической болезни новорожденных
- Влияние бензодиазепинов (феназепама, диазепама) на плод беременной
