Показания для расширенной правосторонней гемигепатэктомии
Добавил пользователь Евгений Кузнецов Обновлено: 28.01.2026
Ростовский научно-исследовательский онкологический институт Росмедтехнологий, Ростов-на-Дону
Российский научно-исследовательский онкологический институт Росмедтехнологий, Ростов-на-Дону
Экстирпация пищевода в сочетании с расширенной правосторонней гемигепатэктомией по поводу огромной GIST-опухоли пищевода с метастатическим поражением печени
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2012;(6): 61‑62
Касаткин В.Ф., Снежко А.В., Фоменко Ю.А. Экстирпация пищевода в сочетании с расширенной правосторонней гемигепатэктомией по поводу огромной GIST-опухоли пищевода с метастатическим поражением печени. Хирургия. Журнал им. Н.И. Пирогова. 2012;(6):61‑62.
Kasatkin VF, Snezhko AV, Fomenko IuA. The esophagus extirpation with the extended right hemihepatectomy as the surgical treatment of the giant GIST-tumor. Pirogov Russian Journal of Surgery = Khirurgiya. Zurnal im. N.I. Pirogova. 2012;(6):61‑62. (In Russ.).
Гастроинтестинальные стромальные опухоли (GIST) встречаются редко. Они составляют менее 1% всех первичных опухолей желудочно-кишечного тракта. Локализация данного гистотипа опухоли в пищеводе выявляется менее чем в 5% всех локализаций GIST. Макроскопически они представляют собой опухоли округлой формы, нередко покрытые капсулой, размеры их могут иногда достигать нескольких десятков сантиметров. Такие большие опухоли нередко изъязвляются и кровоточат [3, 4]. Метастазируют в основном в печень. Лимфогенная диссеминация не характерна [4]. Стандартным хирургическим вмешательством при стромальных злокачественных опухолях пищеварительного тракта считается резекция пораженного органа с опухолью в границах здоровых тканей. Вследствие низкого потенциала лимфогенного метастазирования лимфаденэктомия не показана. При прорастании опухолью смежных органов возможно выполнение комбинированных (мультивисцеральных) операций [3]. При диссеминированных GIST (чаще всего при метастазах в печень) общепринятой практикой является проведение длительной химиотерапии иматинибом (гливек).
Взгляды на лечение злокачественных опухолей с метастазами в печень за последние десятилетия значительно изменились. В настоящее время в большинстве крупных отечественных и зарубежных клиник предлагается активная хирургическая тактика, подразумевающая наряду с удалением первичной опухоли резекции печени различного объема, включая расширенную гемигепатэктомию [1, 6]. B основном такие операции применяются для лечения метастатического колоректального рака, однако выполняются и при раке желудка, нейроэндокринном раке, урогенитальных и забрюшинных опухолях [2, 5]. С нашей точки зрения, интерес представляет следующее наблюдение.
Больной К., 31 года, поступил в РНИОИ 17.12.09 с диагнозом: опухоль средне- и нижнегрудного отдела пищевода с переходом на кардиальный отдел желудка, метастатическое поражение печени. Болеет 2 года. Первым проявлением заболевания было кровотечение из пищевода, затем возникла легкая дисфагия. При обследовании по месту жительства был поставлен диагноз «дивертикула пищевода» и предложено хирургическое лечение, от которого больной отказался. Данных морфологического заключения не представлено. В течение 1,5 лет сохранялась легкая преходящая дисфагия, за медицинской помощью больной не обращался. В течение последних 4 мес отметил постепенно увеличивающуюся в размерах опухоль в правом подреберье. Выполнено рентгенологическое исследование (компьютерная томография грудной и брюшной полости), выявлены опухоль пищевода от среднегрудного до абдоминального его отдела, распространяющаяся на кардиальный отдел желудка, размером 22×10 см и метастаз в правой доле печени размером 25×30×25 см с полостью распада в центре, занимающий практически всю правую долю печени с переходом на IV ее сегмент. По месту жительства было рекомендовано только симптоматическое лечение.
Больной самостоятельно обратился в РНИОИ. При обследовании диагноз подтвержден, получено цитологическое и гистологическое заключение - лейомиосаркома. С учетом гистотипа опухоли, ее локализации и размера лучевое лечение и химиотерапия были не показаны. Госпитализирован для попытки хирургического лечения, хотя возможность выполнить операцию в связи с размерами первичной опухоли и метастаза в печени представлялась весьма сомнительной.
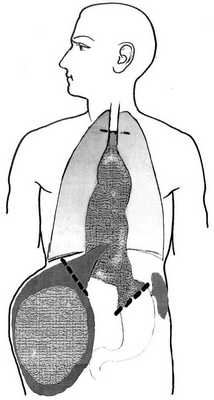
Операция выполнена 24.12. Произведена срединная лапаротомия. Обнаружена больших размеров опухоль средне- и нижнегрудного отдела пищевода, распространяющаяся на кардиальный отдел желудка, бугристая, малоподвижная, плотно выполняющая заднее средостение и поддиафрагмальное пространство. Правая доля печени огромных размеров, практически всю ее занимает метастаз, переходящий на IV сегмент (рис. 1). Рисунок 1. Схема распространения опухолевого процесса больного.
Других метастазов в брюшной полости и средостении не обнаружено. Хирургическое пособие решено начать с выполнения правосторонней гемигепатэктомии, так как доступ к кардиальному отделу желудка и средостению был перекрыт метастатически измененной печенью. Срединная лапаротомия дополнена поперечным разрезом по Юингу справа. Обработаны ворота печени, пересечены и перевязаны правая печеночная артерия, правый печеночный проток, правая ветвь воротной вены. Произведена холецистэктомия. Выполнена перевязка правой и средней печеночных вен. Печеночная ткань рассечена по границе анатомической доли (незначительно отступая вправо от серповидной связки), в ходе рассечения печеночной паренхимы перевязаны и пересечены артериальные и портальные ветви, идущие к IV сегменту. Рана печени ушита П-образными швами. Мобилизован желудок. Выполнена пилоропластика и сагиттальная диафрагмотомия.
Трансхиатально мобилизован пищевод, перевязаны верхняя, средняя и нижняя пищеводные артерии. Пищевод пересечен на уровне верхнегрудного отдела, перемещен вместе с опухолью в брюшную полость. Выбор доступа был обусловлен тем, что мобилизация огромной опухоли пищевода как из правостороннего, так и из левостороннего трансплеврального доступа была бы крайне затруднительна, в то же время выполнение лимфаденэктомии при стромальных опухолях не столь важно.
Кардиальный отдел желудка резецирован, в верхнем углу раны желудка сформированы гастростома для питания. Выполнен разрез на шее, в который выведена и оформлена эзофагостомой в левой надключичной области культя пищевода. Брюшная полость осушена и дренирована двумя трубками. Операционная рана послойно ушита наглухо.
Гистологическое исследование удаленных препаратов (рис. 2 и 3) Рисунок 2. Удаленная злокачественная гастроинтестинальная стромальная опухоль пищевода с прорастанием всех слоев с участками некроза. Рисунок 3. Правая доля печени с метастазом злокачественной гастроинтестинальной стромальной опухоли. подтвердило диагноз лейомиосаркомы. Результат иммуногистохимического исследования: гастроинтестинальная стромальная опухоль, исходящая из желудка.
Послеоперационный период протекал без осложнений, дренажи удалены на 12-е сутки, швы сняты на 14-е сутки после операции, рана зажила первичным натяжением. Больной выписан на амбулаторное лечение через 18 сут после операции.
Через 2 мес после первой операции выполнена предгрудинная подкожная пластика пищевода правой половиной ободочной кишки, еще через 1 мес сформирован анастомоз на шее между культей пищевода и подвздошной кишкой. Пластический этап лечения также проходил без осложнений.
Пациент осмотрен через 6 мес после экстирпации пищевода в сочетании с расширенной правосторонней гемигепатэктомией. Жалоб нет. Питается свободно, прибавил в массе 4 кг, диеты практически не придерживается. В адъювантном режиме получает гливек в дозе 400 мг/сут.
Представленное наблюдение показывает возможность выполнения одномоментного комбинированного хирургического вмешательства, включающего экстирпацию пищевода, проксимальную резекцию желудка и расширенную правостороннюю гемигепатэктомию для лечения метастатической гастроинтестинальной стромальной опухоли. В доступной нам литературе описания операции такого объема мы не встретили.
Показания для расширенной правосторонней гемигепатэктомии
При выполнении обширной резекции печени особое значение приобретает взаимодействие с анестезиологом и остальными членами хирургической бригады. Кровопотерю можно уменьшить, поддерживая низкое центральное венозное давление во время рассечения печени.
Придание больному позы со слегка опущенным головным концом туловища может уменьшить риск воздушной эмболии при ранении крупных печёночных вен. Все члены бригады должны быть готовы к непредвиденным проблемам.
Правостороннюю гемигепатэктомию выполняют по тем же основным принципам, что и любую резекцию печени. Всю операцию можно разделить на четыре этапа.
• Экспозиция и оценка поражения.
• Мобилизация печени и взятие сосудов под контроль.
• Пересечение паренхимы печени.
• Обработка поверхности печени и завершение операции.
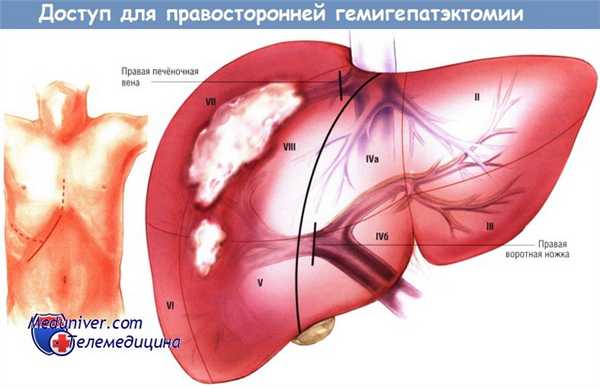
Экспозицию печени начинают с доступа, позволяющего хорошо осмотреть и манипулировать на ней и окружающих её структурах. Для выполнения правосторонней гемигепатэктомии предложены различные разрезы, в их числе правосторонний подрёберный, двусторонний подрёберный (шевронный) и срединный. В большинстве случаев мы предпочитаем стандартный правосторонний подрёберный доступ. В трудных ситуациях для создания адекватной экспозиции может потребоваться расширение этого доступа под мечевидным отростком или даже переход к правосторонней торакофренолапаротомии.
В некоторых случаях можно начать с более экономного разреза для определения возможности резекции опухоли. Затем доступ можно расширить настолько, насколько это необходимо для резекции.
Для обеспечения экспозиции всей печени следует применить какой-либо из ранорасширителей, прикрепляемых к операционному столу и обеспечивающих ретракцию кверху.
Фаза оценки продолжается тщательным исследованием внепечёночных отделов брюшной полости. Оно особенно важно при злокачественных заболеваниях, когда метастазы вне печени либо первичная опухоль печени приводят к необходимости дополнительной резекции или исключения резекции печени вообще. Тщательно пальпируют лимфатические узлы в воротах печени и прилегающих к ним отделах. При необходимости выполняют их биопсию.
Затем проводят исследование печени, сначала путём тщательной бимануальной пальпации и визуально. Отмечают все поражённые участки, в том числе и те, которые выявлены только что. Оценка состояния паренхимы печени необходима, поскольку цирроз печени, закупорка вен или стеатоз могут влиять на резектабильность и исход. Интраоперационное УЗИ можно выполнить как до, так и после мобилизации печени.
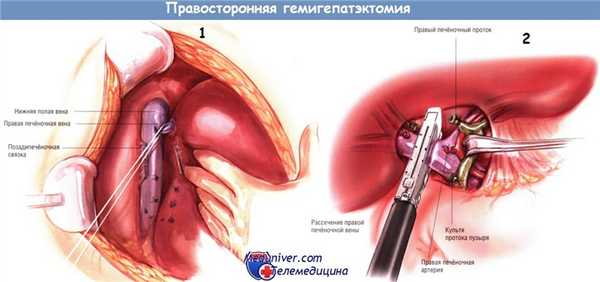
Как было описано ранее, манипуляции датчиком интраоперационного УЗИ производят по всей доступной поверхности печени в определённой последовательности (см. "Методика интраоперационного УЗИ печени"). При планировании правосторонней гемигепатэктомии особое внимание следует уделить оценке анатомии правой и средней печёночных вен, правой портальной ножки и взаимоотношения опухоли(ей) с этими структурами. Раннее выявление добавочных правых печёночных вен поможет избежать ранения этих структур во время мобилизации печени.
Дальнейшие действия направлены на мобилизацию и контроль сосудов правой доли печени. Сначала пересекают и перевязывают круглую связку печени, пересекают электроножом серповидную связку и, двигаясь вправо, отсекают правую треугольную связку. Рассекают печёночно-почечную и печёночнотолстокишечную связки, а также любые добавочные задние прикрепления правой доли. При мобилизации правой половины печени и экспозиции задней её поверхности вместе с нижней полой веной важно очень осторожно ротировать печень в левое подреберье. В некоторых случаях для этого поворота потребуется рассечь спайки в верхнем этаже брюшной полости и удалить крючок ранорасширителя с левой части операционного разреза.
Препарирование вдоль задней поверхности правой доли печени и нижней полой вены проводят острым путём. Добавочные вены лигируют и пересекают, после чего становится видна связка за печенью чуть ниже места формирования правой печёночной вены. Размеры этой связки варьируют. Связку можно рассечь либо электроножом, либо сосудистым степлером. Пересечение связки обеспечивает экспозицию нижнего края правой печёночной вены. Если это возможно, правую печёночную вену следует перевязать и пересечь вне печени, чтобы уменьшить кровотечение при рассечении паренхимы. Однако перевязывать эту вену не нужно до тех пор, пока не будут лигированы все сосуды, обеспечивающие приток к правой доле. В ином случае в удаляемой части печени будет депонировано большое количество крови.
После этого выполняют диссекцию в воротах печени. В большинстве случаев необходима холецистэктомия, её выполняют именно в это время. Тем самым обеспечивают контроль сосудов в воротах правой доли печени. По одной методике рассечение каждой составляющей портальной триады правой доли проводят индивидуально. Вне печени поодиночке перевязывают и пересекают правую печёночную артерию, затем — правый печёночный желчный проток, затем степлером прошивают правую ветвь воротной вены.
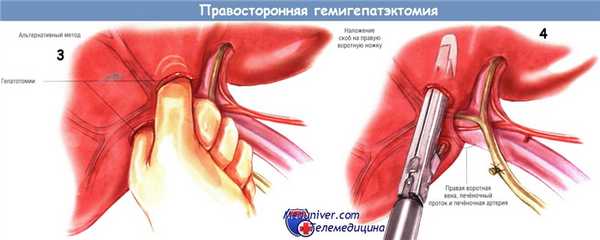
Мы используем этот способ, особенно в тех случаях, когда удаляем опухоли, расположенные около ворот печени или в них самих. Существует и другой способ, при котором единым блоком перевязывают или прошивают степлером всю правую ножку. По этой методике делают небольшие разрезы паренхимы печени ниже и выше ножки, из них мобилизуют последнюю.
После этого всю воротную ножку можно рассечь внутри паренхимы печени при помощи сосудистого степлера. Когда правая ветвь воротной вены будет перевязана или пересечена, станет видна демаркационная линия между обескровленной правой долей и кровоснабжаемой левой долей печени. В этот момент пересекают правую печёночную вену при помощи сосудистого степлера. На этом завершается фаза мобилизации.
Перед рассечением паренхимы печени на глиссоновой капсуле намечают электроножом линию будущего разреза. Для подтверждения адекватности границ рассечения и уточнения локализации крупных сосудистых структур, которые хирург встретит при резекции, полезно использовать интраоперационное УЗИ.
Рассечение паренхимы печени можно выполнить различными способами. Классический метод — «интердигитация», т.е. разрушение пальцами мягкой паренхимы вокруг сосудистых стволов. На том же принципе основан метод раздавливания зажимом. Их сочетают с наложением металлических клипс или лигатур на сосуды. В настоящее время чаще используют ультразвуковой диссектор с водяным соплом, разрушающий и аспирирующий паренхиму, тем самым обнажая сосудистые структуры.
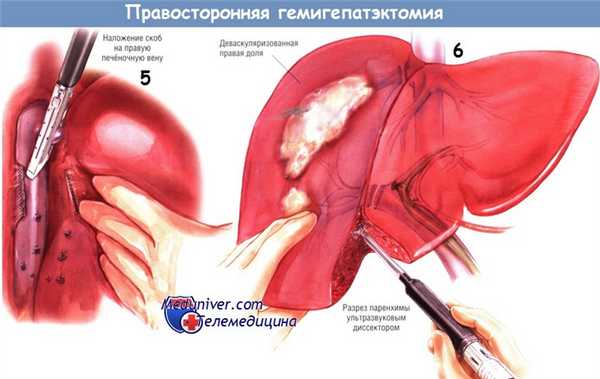
Последние можно клипировать, прижечь биполярным или монополярным диатермокоагулятором либо электрохирургическим «сваривающим» устройством. Приобретает популярность альтернативная техника — использование устройств, коагулирующих паренхиму перед рассечением. Для этого можно применять диссектор-коагулятор, действие которого усиливается подачей физиологического раствора, либо игольный радиочастотный (микроволновый) аблятор, которым предварительно коагулируют печень в плоскости будущей резекции. Независимо от использованного устройства или методики, принципы операции остаются одними и теми же — точное разделение паренхимы печени в сочетании с механическим и/или термическим гемостазом. Крупные «ножки» и сосуды внутри вещества печени пережимают зажимами, пересекают и перевязывают, либо накладывают степлеры. Мы предпочитаем использовать невыдвижной сосудистый степлер с малыми браншами, осторожно накладываемый внутри ткани печени.
Во время рассечения паренхимы для временной остановки кровотока в левой доле печени можно полностью пережать питающие сосуды (выполнить манёвр Прингла). Для этого можно использовать турникет-петлю или атравматичный сосудистый зажим. Необходимость во временной окклюзии питающих сосудов возникает не при каждой резекции печени, и всё же её применение в сочетании с использованием устройств для термической диссекции паренхимы и регулированием центрального венозного давления позволяет значительно уменьшить кровопотерю.
Заключительный этап при выполнении правосторонней гемигепатэктомии — обработка раневой поверхности печени, придание нужного положения оставшейся доле, итоговая ревизия и закрытие раны брюшной стенки. На умеренно кровоточащие участки резекционной поверхности можно наложить гемостатические восьмиобразные швы нерассасывающимися монофиламентными нитями. Реже, при сильном кровотечении, на паренхиму печени можно наложить большие U-образные швы толстой рассасывающейся лигатурой.
Небольшие источники кровотечения контролируют аргонно-плазменным коагулятором или другим прижигающим устройством. До этого необходимо провести тщательный осмотр раневой поверхности для выявления мест желчеистечения. Дело в том, что коагуляционный струп может скрыть мелкие «протечки» желчи. Удобный метод выявления малых источников желчеистечения с раневой поверхности печени — осторожное нагнетание физиологического раствора, а затем разведённого метиленового синего в общий желчный проток через культю пузырного протока.
В этом случае места желчеистечения хорошо заметны, их можно прошить. После прижигания поверхности печени на неё можно нанести фибриновый клей, способствующий гемостазу в последующем и в какой-то мере уменьшающий риск послеоперационного просачивания желчи. Опыт свидетельствует, что подведение дренажей к печени после её резекции (в том числе правосторонней гемигепатэктомии) не обязательно. Дренажи следует устанавливать, если выполнена сопутствующая реконструкция желчных путей, а также если возникли опасения относительно подтекания желчи в силу иных причин.
В большинстве случаев оставшуюся долю печени следует подвесить в более анатомичном положении, вновь пришивая её к серповидной связке. Это особенно важно после выполнения расширенной правосторонней гемигепатэктомии, при которой была пересечена левая треугольная связка, а также если оставшаяся часть печени мала. Кроме того, мы рекомендуем повторную визуализацию печени путём интраоперационного УЗИ. Это исследование позволит убедиться в сохранении кровотока в системе печёночной артерии, воротной вены и в печёночных венах.
Видео правосторонней резекции печени с эмболизацией воротной вены (гемигепатэктомии)
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
ГЕМИГЕПАТЭКТОМИЯ
Гемигепатэктомия (греч. hemi- полу + hepar, hepat[os] печень + ectome иссечение, удаление) — один из вариантов резекции печени — удаление анатомически обособленной половины печени. Впервые операцию Гемигепатэктомии произвел Вендель (W. Wendel) в 1911 г. Гемигепатэктомия относится к категории наиболее сложных оперативных вмешательств на органах брюшной полости и применяется крайне редко.
Выделение правой и левой половин печени производят соответственно бассейнам правой и левой ветвей воротной вены. Прочие элементы глиссоновой системы печени — ветви печеночной артерии и внутрипеченочные желчные протоки — относительно постоянно сопутствуют ветвям воротной вены. Классическое деление печени на правую и левую доли по серповидной связке и щели круглой связки не соответствует анатомическому делению бассейнов правой и левой ветвей воротной вены. Наибольшее признание получила схема Куино (см. Печень), согласно к-рой в печени различают 5 секторов (или долей) и 8 сегментов. Граница между анатомическими половинами печени проходит вправо от серповидной связки соответственно так наз. линии Рекса—Кантли — от левого края нижней полой вены к середине ложа желчного пузыря.
Анатомические половины печени имеют автономную кавальную систему вен. В толще паренхимы соответственно линии Рекса — Кантли залегает средняя печеночная вена, собирающая кровь от правого околосрединного сектора и IV сегмента левой половины печени.
Содержание
Показания
Показания: гл. обр. первичные злокачественные опухоли печени, реже альвеолярный эхинококк, поликистоз, множественные абсцессы, травматические повреждения.
При распространенном патологическом процессе может возникнуть необходимость резекции более половины печени. Такие операции называют расширенной гемигепатэктомией. Расширенная правосторонняя Г.— иссечение правой анатомической половины и IV сегмента левой половины печени. Расширенная левосторонняя Гемигепатэктомия может быть выполнена в двух вариантах: 1) иссечение левой половины с V сегментом правой половины печени и 2) иссечение всей левой половины и правого околосрединного сектора. Перед Г. необходимо установление точного нозологического и топического диагноза. Наиболее результативными для уточнения внутриорганной топографии патол, образования являются контрастные методы исследования портальной системы — спленопортография (см.) и трансумбиликальная гепатопортография.
Противопоказания
Противопоказания: общее тяжелое состояние больного и выраженные нарушения функции печени.
Предоперационная подготовка
Предоперационная подготовка включает коррекцию констатированных биохимических сдвигов, витаминотерапию и подготовку сердечно-сосудистой системы сердечными гликозидами. В предоперационном периоде с помощью биохимических исследований и функциональных проб должны быть оценены компенсаторные возможности непораженной паренхимы печени.
Техника операции
Обезболивание — эндотрахеальный наркоз с управляемым дыханием.
Хирургический доступ при Гемигепатэктомии должен обеспечивать возможность хорошего подхода к воротам печени, нижней полой и печеночным венам. Для левосторонней Г. обычно используют абдоминальные доступы: верхнюю срединную лапаротомию (при необходимости дополненную срединной стернотомией) или комбинированный разрез Брегадзе — параллельно левой реберной дуге с переходом на VIII межреберье справа. Правосторонняя Г. выполняется из торако-френо-абдоминального доступа. В зависимости от высоты стояния правого купола диафрагмы торакотомия (см.) производится по VI, VII или VIII межреберьям, а лапаротомия (см.) — от реберной дуги к пупку. Целесообразно произвести сначала абдоминальную часть разреза и из него осуществить ревизию брюшной полости. В случае операбельности разрез расширяют на грудную стенку.
Существуют три методики обработки сосудов печени при Г.: 1) перевязка в воротах без предварительного рассечения печени; 2) перевязка по мере их обнаружения, с подходом к ним через паренхиму печени в относительно бессосудистых участках (по линии Рекса — Кантли) — так наз. фиссуральный способ; при фиссуральном доступе к сосудам ножка печени временно пережимается; 3) промежуточная техника, объединяющая в себе элементы первых двух.
Хирурги в странах Европы, Америки и в СССР чаще применяют перевязку сосудов и желчных протоков в воротах печени и реже фиссуральный способ.
Хирурги некоторых стран Азии, имеющие наибольший опыт Г.,— Тон Тхат Тунг, Накаяма, Лин (K.Nakayama, Т. Lin) пользуются почти исключительно фиссуральным способом. К преимуществам этого метода они относят ускорение операции, меньшую кровопотери) и возможность безопасной обработки сосудов при многочисленных вариантах их ветвления в воротах. Лин (1960) опубликовал метод операции, заключающийся в пальцевом разделении паренхимы и контроле встречных сосудов. Накаяма (1958) пользуется специальным зажимом, который разрывает паренхиму печени, но задерживается на сосудах.
Правосторонняя гемигепатэктомия
Для мобилизации правой половины печени рассекают правую треугольную, серповидную, печеночно-диафрагмальную и печеночно-почечную связки. Тупо отпрепаровывают внебрюшинное поле печени от диафрагмы. В воротах печени перевязывают правые ветви воротной вены и печеночной артерии, затем правый печеночный проток. Правую ветвь печеночной артерии до перевязки временно пережимают и убеждаются, что она не снабжает левую половину печени.
После окончания воротного этапа операции перевязывают правую верхнюю, правую среднюю и нижнюю вены, правые притоки средней печеночной вены и отдельные мелкие печеночные вены.
После удаления правой доли осуществляют дополнительный гемостаз и холестаз по линии сечения. Для обнаружения мелких желчных протоков вводят р-р метиленового синего в печеночный или общий желчный проток.
Культю печени укрывают большим сальником, связками или лоскутом диафрагмы. Операцию завершают декомпрессией печеночного протока через культю пузырного (если производилась холецистэктомия) или через общий желчный проток по Керу, Вишневскому или Дольотти (см. Желчные протоки, операции). Резиновые дренажи подводят к культе печени и в правую плевральную полость.
Левосторонняя гемигепатэктомия
Операция является технически более простой, т. к. удаляется меньшая по объему и более доступная часть печени.
Мобилизация левой половины печени достигается пересечением малого сальника, левой треугольной и серповидной связок. Перевязывают в воротах левую ветвь воротной вены, левую ветвь печеночной артерии и левый печеночный проток, а из кавальной системы вен — левую печеночную вену и левые ветви средней печеночной вены. При типичных анатомических взаимоотношениях наиболее удобна следующая последовательность перевязки элементов глиссоновой системы: артерия, вена, проток. Печеночные вены перевязывают после окончания воротного этапа операции. При этом ориентируются на левый край нижней полой вены, чтобы не перевязать основной ствол средней печеночной вены, т. к. ее правые притоки относятся к правой половине печени. Обработку линии сечения паренхимы печени и дренирование желчевыводящих путей производят так же, как при правосторонней Г.
Осложнения
Наиболее тяжелыми осложнениями во время Гемигепатэктомии являются кровотечение в результате разрыва стенки нижней полой вены или фибринолиза, воздушная или опухолевая эмболия легочной артерии. Учитывая опасность разрыва нижней полой вены, под нее ниже и выше печени подводят провизорные турникеты. Возникший разрыв ушивают П-образными швами атравматической иглой. Во избежание воздушной эмболии во время обработки печеночных вен больного переводят в положение Тренделенбурга и повышают внутрилегочное давление в процессе искусственной вентиляции легких.
Послеоперационное ведение
Послеоперационное ведение направлено на предупреждение возникновения ограниченного и разлитого желчного перитонита, печеночно-почечной недостаточности, тромбоза притоков и ветвей воротной вены, эмболии легочной артерии, позднего фибринолиза, а также осложнений, возникающих и после других операций на органах брюшной полости. Правосторонняя Г. может осложняться также пневмотораксом, образованием желчно-плевральных и желчно-бронхиальных свищей.
Результаты операции
Послеоперационная летальность после Гемигепатэктомии высокая; она выше при правосторонних Гемигепатэктомиях и несколько ниже при левосторонних. По сборной статистике Бруншвига (G. Brunschwig) с соавт., летальность после Гемигепатэктомии составляет 25—35%. Отдаленные результаты Гемигепатэктомии описаны как единичные наблюдения.
Удаление доли или сегмента печени — см. Печень, операции.
Библиография: Боровков С. А. Операции на печени, М., 1968, библиогр.; Брегадзе И. Л. и Константинов В. М. Альвеолярный Эхинококкоз (альвеококкоз), М., 1963, библиогр.; Тон Тхат Тунг, Хирургия печени, пер. с франц., М., 1967, библиогр.; Шапкин В. С. Резекция печени, М., 1967, библиогр.; Bengmark S. u. a. Physiologie der Leberresektion, Zbl. Chir., S. 1642, 1973; Воurgeon R. et Guntz M. La place de Thepatectomie dans le traitement du kyste hydatique du foie, Rev., Int. Hepat., t. 10, p. 1021, 1960; Brunsсhwig G. Hepatic lobectomy, Amer. J. Surg., v. 97, p. 148, 1959; Couinaud С. Distribution de l’artere hepatique dans le foie, Acta anat. (Basel), t. 22, p. 49, 1954; он же, Le foie, P., 1957; Lin T. Y., Chen K. M. a. Liu T. K. Total right hepatic lobectomy for primary hepatoma, Surgery, v. 48, p. 1048, 1960; Nakayama K. Simplified hepatectomy, Brit. J. Surg., v. 45, p. 645, 1958; Reiffersсhei d M. Chirurgie der Leber, Stuttgart, 1957, Bibliogr.; Sсhweizer O. a. Howland W. S. Anesthetic management during total hepatic lobectomy, Surg. Gynec. Obstet., v. 110, p. 61,1960.
В хирургической практике гемигепатэктомия – это удаление анатомически обособленной половины печени. Различают правостороннюю и левостороннюю технику резекции в соответствии с бассейнами воротной вены. Является сложной операцией на органах брюшной полости, в связи, с чем применяется редко.

К основным показаниям для резекции относят:
- травмы печени;
- первичные злокачественные новообразования органа;
- множественные абсцессы;
- альвеолярный эхинококк;
- поликистоз;
- злокачественные образования на других органах, например, на толстой кишке.
Если патологический процесс распространен, требуется иссечение более половины органа. Такое оперативное вмешательство называется расширенной гемигепатэктомией. При правосторонней операции резецируют правую анатомическую долю органа и четвертый сегмент левой половины.
Расширенная левосторонняя гемигепатэктомия выполняется в двух вариантах:
- полное иссечение левой половины и правого около срединного сектора;
- резекция левой доли печени и пятого сегмента правой стороны.
Перед проведением операции требуется точно установить топический и нозологический диагнозы. Для этого проводят трансумбиликальную гепатопортографию и спленопортографию.
Оперативное вмешательство противопоказано:
- при аллергических реакциях на анестезию;
- при сахарном диабете;
В остальных случаях врач назначает гемигепатэктомию.
Подготовка перед операцией
Перед оперативным вмешательством хирург обсуждает с пациентом возможные осложнения для организма, а также убеждается в отсутствии противопоказаний для хирургического лечения. Проводится объективный осмотр, и назначаются УЗИ брюшной полости и МРТ. Это требуется для уточнения локализации патологического процесса и топографии печени.
Проводится коррекция биохимических сдвигов, если они были выявлены, витаминотерапия, а также подготавливается сердечно-сосудистая система к операции при помощи сердечных гликозидов.
Требуется оценить при помощи функциональных проб и биохимических исследований компенсаторные возможности той половины паренхимы печени, которая не поражена.
Проведение операции
Для обезболивания используют эндотрахеальный наркоз с управляемым дыханием.
- в мочевой пузырь – для наблюдения за диурезом;
- в центральную вену – для наблюдения за гемодинамикой;
- зонд в желудок – для разгрузки ЖКТ.
Оперативный доступ должен обеспечивать незатруднительный для хирурга путь к воротам печени, печеной вене и нижней полой. При левосторонней операции используют верхнюю срединную лапаротомию или разрез, параллельный реберной дуге с переходом на правое восьмое межреберье. Правосторонняя гемигепатэктомия проводится из торако-френо-абдоминального доступа.
Сосуды печени обрабатываются по схеме следующими способами:
- Перевязка сосудов, как только хирург их обнаружит. Подход осуществляется через паренхиму по бессосудистым участкам. Для остановки кровотечения ножка печени временно пережимается.
- Перевязка сосудов на уровне ворот органа. Не требует предварительного рассечения печени.
- Комбинированный способ. Объединяет элементы первых двух методов.
Оперативное вмешательство состоит из нескольких важных этапов:
Это стандартная схема. Однако существует несколько вариаций, незначительно отличающихся от основного поэтапного плана.
Правосторонняя гемигепатэктомия
Требует рассечения печеночно-почечной, правой треугольной, печеночно-диафрагмальной и серповидной связок. Правые ветви воротной вены, печеночной артерии и правый печеночный проток перевязывают.
Как только завершился воротный этап оперативного вмешательства, правая верхняя, срединная и нижняя вены, а также мелкие печеночные, правые притоки срединной печеночной вены также перевязываются хирургом.
В ходе операции после удаления доли печени обеспечивают дополнительный гемостаз и холестаз по линии иссечения. Для того, чтобы обнаружить маленькие по диаметру желчные протоки, в печеночный проток вводят раствор метиленового синего.
Культю органа укрывают большим сальником. Заключительный этап операции – декомпрессия печеночного протока через общий желчный или пузырный проток в зависимости от предыдущих поэтапных действий. Дренажи устанавливают в правую область плевры и в культю печени.
Левосторонняя гемигепатэктомия
Проведение левосторонней гемигепатэктомии заключается в пересечении малого сальника, серповидной и левой треугольной связок. В воротах требуется перевязать левую ветвь печеночной артерии, воротной вены и печеночный проток. Перевязка печеночных вен осуществляется после завершения воротного этапа оперативного вмешательства. Завершающие этапы проводятся аналогично правостороннему варианту. В отличие от последнего, рассматриваемый способ более простой, так как, требуется резецировать меньшую по объему и более доступную долю органа.
Период восстановления
После хирургического вмешательства пациент должен в течение 7 суток находиться на дневном стационаре. Это период восстановления организма. Если имеются послеоперационные осложнения, срок продлевают.
В дневном стационаре за пациентом ухаживают, оказывая следующие услуги:
- в первые несколько суток пациент получает питание через капельницу;
- ежедневно меняется повязка, наложенная на область раны;
- пациент должен употреблять болеутоляющие препараты и лекарственные вещества, позволяющие бороться с тошнотой;
- помощь в выполнении личной гигиены после оперативного вмешательства.
Возможные осложнения
Гемигепатэктомия имеет ряд возможных последствий:
- тошнота и рвота;
- снижение уровня сахара в крови;
- снижение оптимального функционирования гепатолиенальной системы;
- кровотечение;
- печеночная недостаточность.
Послеоперационное ведение направлено на то, чтобы предупредить возникновение разлитого и ограниченного перитонита, образование тромбов в ветвях воротной вены, эмболии легочной артерии и других осложнений, возникающих после оперативного вмешательства на органы брюшной полости.
Правосторонняя гемигепатэктомия может осложниться возникновением желчно-плевральных свищей, а также попаданием воздуха в область плевры. Левосторонний вариант проведения гемигепатэктомии безопаснее для пациента в послеоперационном периоде.
В широкопрофильной клинике, где работают квалифицированные хирурги, риск возникновения возможных осложнений стремится к нулю. Выбирая хороший медицинский центр, пациент выбирает высокое качество жизни без заболеваний.

Гемигепатэктомия – сложнейшая операция по удалению анатомически обособленной половины самой большой железы в организме человека, а именно – печени. Этот орган участвует во многих процессах жизнеобеспечения, в частности, регулирует обмен и накапливает углеводы, белки, гормоны, витамины и минеральные вещества, очищает организм от ядов и токсинов, участвует в процессе пищеварения и кроветворения у плода. Также она служит как резервуар для крови. Поэтому удаление доли печени проводится лишь в случаях, когда консервативные методы не были эффективны или патология органа представляет угрозу для жизни.
Методы резекции печени
Отдельные нервные окончания и кровеносные сосуды, которые подходят к печени, позволяют разделить ее на 5 секторов и 8 сегментов. Благодаря этому, а также наличию отдельных желчевыводящих протоков, есть возможность проводить операции по удалению одного или нескольких сегментов, не нарушая функционирование органа. Наиболее распространенным методом при разнообразных патологических изменениях печени является резекция, однако на сегодняшний день, в зависимости от необходимого объема вмешательства, существуют разные техники выполнения.
Так, разделяют две основные категории операций – это анатомическая или периферическая, которые еще называют типичной и атипичной резекцией. В первом случае учитывается структура железы, во втором – анатомическое строение роли не играет, поскольку удаление происходит у краев печени. Важной при проведении типичного оперативного вмешательства является перевязка магистральных сосудов и протоков в воротах печени, поэтому атипичные операции считаются менее сложными.
К первой группе операций относится так называемая сегментэктомия, когда делается резекция лишь одного сегмента, и секциоэктомия – она делается при необходимости удалить несколько сегментов. Если удаляется полностью левая или правая доля органа – это гемигепатэктомия, которая бывает также расширенной, когда вместе с одной половиной дополнительно вырезается сегмент другой.
Ко второй группе причисляют клиновидную, краевую, плоскостную и поперечную резекции, что зависит от того, возле какой поверхности или края расположена проблема.
Устранение патологии возможно и другими способами, не только при помощи скальпеля. Это:
- Лапароскопия с использованием радиочастотной абляции, когда паренхима иссекается с помощью радиочастотного излучения.
- Химиоэмболизация проводится при обнаружении злокачественного образования на ранней стадии. Суть метода заключается в введении химиопрепарата непосредственно в тот кровеносный сосуд, который снабжает проблемный сегмент, что позволяет убить клетки опухоли. При этом отток лекарств из секции блокируется.
- Алкоголизация предусматривает введение этанола с помощью шприца в нужный сегмент, что приводит к деструкции опасных клеток.
Показания для проведения гемигепатэктомии
Такое оперативное вмешательство является очень сложным, поэтому для проведения гемигепатэктомии нужны серьезные показания и тщательное обследование. Обязательными являются общий и биохимический анализ крови, а также на ВИЧ и СПИД, коагуло- и липидограммы, печеночные пробы и онкологические маркеры в крови, а также анализы на наличие вирусной природы В и С.
К тому же врач может назначить рентген органов грудной клетки, УЗИ, КТ или МРТ печени, ЭКГ. Вдобавок при наличии новообразований на органе проводят тонкоигольную биопсию, а для исследования сосудистого русла вводят контрастное вещество.
Проводить резекцию печени путем гемигепатэктомии необходимо при злокачественных опухолях и метастазах от новообразований в других органах, например, при раке желудка, матки, почек или простаты. Некоторые доброкачественные опухоли также являются показанием для оперативного вмешательства.
Аварии и бытовые травмы, когда повреждение печени сопровождается нарушением анатомической целостности тканей, требуют немедленного проведения гемигепатэктомии.
Также удаление части железы проводится при абсцессах, которые связаны с размножением инфекции или септическим поражением, поликистозе, аномальных развитиях органа и при необходимости трансплантации рассекаемой части печени.
Особенности право- и левосторонней гемигепатэктомии
Левосторонняя гемигепатэктомия технически считается более простой, поскольку большая по объему и более доступная доля печени остается. После мобилизации печени для начала также перевязывают левые ветви артерии, воротной вены и протоков в воротах печени. Только после этого этапа переходят к печеночным венам.
Важно не перевязать основной ствол средней печеночной вены, поскольку ее протоки снабжают правую половину печени. Последующий этап проводится так же, как и при правосторонней гемигепатэктомии.
В ходе правосторонней гемигепатэктомии удаляют с 5 по 8 сегменты печени, для чего орган перемещают в плевральную полость и перевязывают сосуды и печеночный проток. Когда становится видна стенка воротной вены, выделяют ее правый ствол и пережимают. После наблюдения за изменением цвета печени сосуды перевязывают и рассекают.
Далее находят нижнюю полую вену и разделяют ее брюшинный покров. Перевязываются правые печеночные вены, и печень разделяется по ходу срединной щели. Желчный пузырь отделяют в сторону оставшейся доли железы. Орган продолжают рассекать по фиссуре и перевязывают оставшиеся вены. После резекции органа закрывают рану, для чего используют большой сальник или желчный пузырь.
Последствия данного оперативного вмешательства
Во время операции, а также после процедуры гемигепатэктомии, часто возникают осложнения, которые несут риск для жизни пациента. Так, бывает сложно или невозможно остановить внутреннее кровотечение, а также разрыв печеночных вен, если во время процедуры туда попал воздух. Не исключена остановка сердца из-за применения анестезии.
В послеоперационный период возможны разнообразные воспаления внутренних органов, например, желчного пузыря и его протоков, а также формирования абсцесса. Ненадлежащий уход и обработка раны могут привести к ее нагноению. Кроме того, часто наблюдаются у больных нарушения работы желудочно-кишечного тракта, что проявляется в неустойчивом стуле, вздутии и болевых ощущениях.
Читайте также:
