Предменструальный синдром. Предменструальные психоневрозы
Добавил пользователь Алексей Ф. Обновлено: 27.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Предменструальный синдром: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Плаксивость, раздражительность, необоснованный гнев (по мнению окружающих), болезненные ощущения в области живота и поясницы, чувство тоски и тревоги, головная боль, отеки – эти и многие другие симптомы связывают с развитием предменструального синдрома, или ПМС. Является ли ПМС тем состоянием, которое нужно лечить?
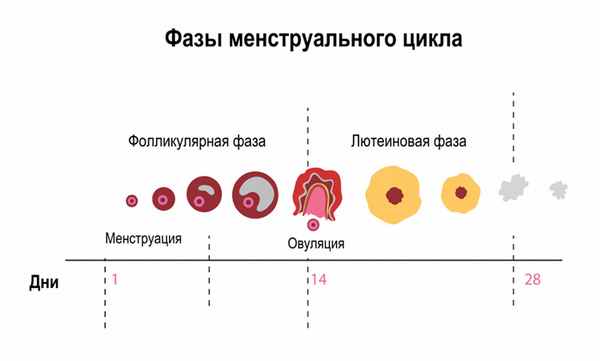
Предменструальный синдром – это комплекс патологических симптомов, который включает в себя разнообразные психоэмоциональные, соматовегетативные и обменно-эндокринные проявления, начинающиеся во время лютеиновой фазы цикла, которая длится примерно 14 дней перед началом менструации, и исчезающие в первые ее дни.
Таким образом, все симптомы ПМС могут появиться как сразу после овуляции, так и за один-два дня до начала очередной менструации.
Разновидности ПМС
В зависимости от того, какие симптомы преобладают в проявлении предменструального синдрома, выделяют следующие его формы:
- отечную;
- цефалгическую;
- кризовую;
- нейропсихическую;
- атипичную.
Для цефалгической формы ПМС характерны сильные головные боли, чаще односторонние, пульсирующие, усиливающиеся при движении. Подобные боли сопровождаются раздражительностью, повышенной чувствительностью к запахам, агрессией, тошнотой, болью в области сердца. Цефалгическая форма ПМС встречается у женщин, перенесших черепно-мозговую травму или нейроинфекцию, а также страдающих артериальной гипертензией и другими сердечно-сосудистыми заболеваниями. Боли проходят по окончании лютеиновой фазы менструального цикла.
Кризовая форма ПМС характеризуется преобладанием симпатоадреналовых кризов (нечто похожее на панические атаки), сопровождающихся повышением артериального давления, учащением сердечных сокращений, болями в области сердца без изменений на ЭКГ. Подобные приступы могут заканчиваться усиленным мочеотделением.
Нейропсихическая форма ПМС включает в себя ряд симптомов, на которые женщина обычно не обращает внимания. Они регулярно появляются перед началом менструаций и являются поводом для консультации с врачом: раздражительность, плаксивость, бессонница, агрессия, депрессивное состояние, быстрая утомляемость, сексуальные нарушения, суицидальные мысли и различные галлюцинации.
Атипичная форма ПМС встречается редко, проходит под маской других заболеваний – бронхиальной астмы, язвенного гингивита или стоматита, иридоциклита, миокардиопатии.
По тяжести течения выделяют легкую форму ПМС – за 2–10 дней до менструации появляется до четырех симптомов, при этом до двух симптомов выражены в значительной степени.
При тяжелой форме ПМС появляется более пяти симптомов за 3–14 дней до начала менструации, и из них многие выражены в значительной степени.
Возможные причины развития предменструального синдрома
Частота возникновения ПМС зависит от возраста женщины. Если в возрасте до 30 лет симптомы ПМС возникают лишь у 20% женщин, то после 30 лет ПМС встречается почти у каждой второй.
К развитию предменструального синдрома предрасположены эмоционально-лабильные женщины, астенического телосложения, часто с дефицитом массы тела.
Также к факторам риска развития ПМС относят:
- частые стрессовые ситуации дома и на работе;
- осложненные роды;
- аборты в анамнезе;
- оперативные вмешательства;
- нейроинфекции;
- частую смену климатических зон;
- наличие хронических гинекологических заболеваний.
Прогестерон опосредованно влияет на динамичное изменение уровня секреции серотонина. Именно эта система обеспечивает регуляцию настроения на уровне нейронов.
Считается, что в лютеиновую фазу менструального цикла происходит удлинение времени обработки отрицательных эмоций в структурах головного мозга и снижение контроля за уровнем выраженности эмоций.
Еще одним механизмом, затрагивающим изменение уровня серотонина в головном мозге, является постоянный стресс, длительные переживания неразрешенных конфликтных ситуаций, страх, ожидание реальных или воображаемых событий. Тревожность в большинстве случаев повышает аппетит, а «заедание плохого настроения» приводит к развитию метеоризма и других диспепсических расстройств (запоров и диареи), что вносит свой вклад в течение предменструального синдрома.
К каким врачам обращаться при ПМС
Если проявления ПМС мешают вести полноценную социальную и личную жизнь, для решения этой проблемы следует обратиться к гинекологу .
Важно исключить наличие другой соматической патологии, которая может ухудшать течение второй фазы менструального цикла. Для этого нужно обратиться к терапевту . Если потребуется, врач направит на необходимые лабораторно-инструментальные обследования и консультации узких специалистов.
Если органическая причина заболевания не найдена, необходимо обратиться за консультацией к психиатру для определения тактики преодоления тревожности и других стрессовых состояний.
Диагностика и обследования при ПМС
В ходе диагностики предменструального синдрома важная роль отводится ведению пациенткой дневника в течение нескольких циклов.
В нем отмечаются все симптомы ПМС, их выраженность в баллах от 0 до 10.
В ходе исключения соматической и нейроэндокринной патологии выполняется комплекс лабораторно-инструментальной диагностики в зависимости от симптоматической картины.
- Гормональное исследование крови: фолликулостимулирующий гормон (ФСГ), лютеинизирующий гормон (ЛГ), пролактин, тестостерон, эстрадиол, адренокортикотропный гормон (АКТГ), тироксин (Т4), трийодтиронин (Т3), тиреотропный гормон (ТТГ).
Синонимы: Анализ крови на ФСГ; Фоллитропин. Follicle-Stimulating Hormone; Follitropin; FSH. Краткая характеристика определяемого вещества Фолликулостимулирующий гормон .
Предменструальный синдром. Предменструальные психоневрозы
Предменструальный синдром. Предменструальные психоневрозы
Наконец, иной раз предменструальные синдромы могут органичиваться неопределенными явлениями общего психического порядка, минорного, и (или) невро-вегетативного порядка, с расплывчатым, непостоянным аспектом, не обрисовывающим ясного патологического состояния: нервность, раздражительность, импульсивность, повышенная эмоциональность, беспорядочная сверхдеятельность, бессонница, тревога, душевная и физическая угнетенность или, наоборот, беспокойность, восторженность, возбужденность, эротические импульсы, проявления ревности, пальпитации, дыхательные нарушения, головные боли, сосудодвигательные расстройства и пр.
Ясно, что если существует очевидная связь между расстройствами и менструацией, и особенно, если расстройства повторяются циклически, то этиологический диагноз намного облегчен, может быть сравнительно легко поставлен.
Но в случае, когда соотношение не отмечено женщиной и ускользнуло изысканиям врача, диагноз блуждает по несоответствующим путям: то соскользнет в висцеропатическую область, то-ли в психическую и нервную патологию. (Доходят до диагнозов органопатии, психиатрических и неврологических болезней — что, конечно, частично может соответствовать, выражая иногда основное состояние больной —, но опуская участие катамениальных и дисгормональных факторов, которые играют роль развязывающего фактора и его обязательно следует принимать во внимание ввиду применения действенного лечения).
Ошибка может быть более возможной и более частой, в случае когда речь идет о минорных, стертых расстройствах, лишенных ясного контура, облачивших псевдоневротический диффузный характер предменструального синдрома: когда корреляция между ними и менструацией ускользает от выявления или когда расстройства в известной мере продолжаются и между месячными.

Тогда, почти всегда, в этих случаях, диагноз направляется на функциональные расстройства, на невроз, на невровегетативные расстройства, то есть к удобным, благодатным, спасительным, в таких случаях для врача, диагнозам (частично соответствующим диагнозам, но неполным, потому что пропускают этиологический фактор первой важности для лечения: менструальный-дисгормональный фактор).
Вот почему, у женщины полезно, надо, даже необходимо, чтобы при любых расстройствах дисфункционального характера, будь-то в висцеральной области, будь-то невропсихического характера, проверять и состояние менструального цикла: посмотреть есть-ли его расстройства н связаны ли патологические проявления больной с периодом менструации, повторяются-ли они циклически и могут-ли быть связаны со временем менструации (или же с определенным моментом цикла), могут ли быть связаны с некоторыми нарушениями цикла или с их гормональным субстратом.
Вот почему, у женщины весьма полезно, чтобы при каждом патологическом явлении дисфункционального порядка принималась во внимание эндокрино-генитальная и гонадо-гормональная деятельность, которая оказывает большое влияние на весь организм, образуя важный центр моделирования всех его главных жизненных функций, расстройства которых могли бы стать фактором нарушения, заболевания в самых различных областях (Шульц, Стабенов, Гофф, Ложер, Киннон, Ашнер и др.).
Действительно, сколько психических, невровегетативных, висцеральных функциональных расстройств, сколько трудно определяемых, осозноваемых страданий женщины обязаны в своей основе модуляциям порожденным менструальным циклом, и, главным образом, его нарушениям?
Сколько этих страданий, иногда более очерченных, иной раз неясных, неопределенных, невротического, психопатического, мудреного, дизвегетозного типа, сколько „трудных" больных, считающихся мнимыми, невропатами, психопатами, дистоновегетативными, в основе которых лежат особые, связанные с катамениальными колебаниями, с нарушениями менструального цикла; и даже больше того — с расстройством яичниково-эндокриновых процессов, с нарушением равновесия и гонадогормональной функциональной гармоничности пациентки!
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Предменструальный синдром (ПМС)
Предменструальный синдром (ПМС) - рецидивирующее расстройство лютеиновой фазы. Характеризуется раздражительностью, тревожностью, эмоциональной лабильностью, депрессиями, отеками, болями в молочных железах, головной болью, возникающими за 7–10 дней до менструации и обычно заканчивающимися за несколько часов до начала менструации. Диагноз ставится клинически, часто на основании симптомов, ежедневно регистрируемых самой пациенткой. Лечение симптоматическое и включает диету, лекарственные препараты и консультирование.
Около 20–50% женщин репродуктивного периода страдают от ПМС; примерно у 5% наблюдается тяжелая форма ПМС, называемая предменструальным дисфорическим расстройством.
Этиология ПМС
Причина ПМС не выяснена.
К возможным причинам и сопутствующим факторам относятся:
Множество эндокринных факторов (например, гипогликемия, другие изменения углеводного обмена, гиперпролактинемия, колебания в уровнях циркулирующих эстрогенов и прогестерона , аномальный ответ на эстрогены и прогестерон , избыток альдостерона или антидиуретического гормона [АДГ])
Возможный дефицит магния и кальция
Эстроген и прогестерон может вызывать временную задержку жидкости, подобно тому как происходит при избытке альдостерона или АДГ.
Можно предполагать, что способствующим фактором является недостаток серотонина, т. к. у женщин, наиболее часто страдающих ПМС, уровень серотонина снижен, а селективные ингибиторы обратного захвата серотонина (СИОЗС), которые увеличивают уровень серотонина, иногда устраняют симптомы ПМС.
Недостаток магния и кальция также может быть способствующим фактором.
Симптомы и признаки ПМС
Тип и интенсивность симптомов ПМС варьируют от женщины к женщине и от цикла к циклу. Симптоматика продолжается от нескольких часов до 10 дней, обычно заканчиваясь с началом менструации. Симптоматика может усиливаться во время стресса или периода перименопаузы. У женщин в период перименопаузы симптоматика может персистировать вплоть до времени после окончания менструации.
Наиболее частыми симптомами являются: раздражительность, тревожность, беспокойство, злость, бессонница, трудность концентрации, апатичность, подавленность и выраженная утомляемость. Задержка жидкости ведет к отекам, временной прибавке массы тела, нагрубанию и болезненности молочных желез. Могут наблюдаться тяжесть и чувство давления внизу живота и спине. У некоторых женщин, в особенности молодых, с началом менструации возникает дисменорея.
Другие неспецифические симптомы могут включать: головную боль, головокружение, парестезии конечностей, обморок, сердцебиения, запоры, тошноту, рвоту и изменения аппетита. Могут также появляться угри и проявления нейродерматита.
При появлении симптомов ПМС могут усугубляться уже имеющиеся расстройства. Они включают следующее:
Проблемы с глазами (например, конъюнктивит)
Судорожные припадки (усиленные судороги)
Заболевания соединительной ткани (например, системная красная волчанка [СКВ или волчанка], ревматоидный артрит с обострениями)
Респираторные заболевания (например, аллергии, инфекции)
Расстройства настроения (например, депрессия, беспокойство)
Нарушения сна (например, инсомния, гиперсомния)
Предменструальное дисфорическое расстройство (ПМДР)
Предменструальное дисфорическое расстройство (ПМДР), тяжелая форма ПМС. При ПМДР симптомы возникают регулярно и только во 2-ой половине менструального цикла; данные симптомы исчезают вместе с менструацией или вскоре после нее. Настроение значительно подавлено, а тревожность, раздражительность и эмоциональная лабильность резко выражены. Могут присутствовать суицидальные мысли. Интерес к повседневной жизнедеятельности резко снижен.
Здравый смысл и предостережения
Предменструальное дисфорическое расстройство следует подозревать у женщин, имеющих неспецифическую, но выраженную симтоматику, которая влияет на их активность, незадолго до начала менструации.
Диагностика ПМС
Для ПМС – на основании жалоб пациентки
Иногда инвентаризация депрессии
Для ПМДР – на основании клинических критериев
ПМС диагностируют на основе физикальных симптомов (вздутие живота, чувствительность молочных желез, пастозность рук и ног). Женщину можно попросить ежедневно записывать симптомы. Физикальный осмотр и лабораторные исследования неинформативны.
Если подозревается ПМДР, женщину просят ежедневно оценивать симптомы в течение ≥ 2 циклов, для того чтобы оценить, регулярно ли наблюдается выраженная симптоматика.
Для диагностики ПМДР необходимо наличие у женщины ≥ 5 представленных ниже симптомов на протяжении большей части недели до начала менструации, с минимальным проявлением или отсутствием в течение недели после менструации. Симптомы должны включать ≥ 1 из перечисленных ниже:
Заметные колебания настроения (например, внезапная грусть)
Сильная раздражительность или гнев, или обострение межличностных конфликтов
Отмечают подавленное настроение, чувство безнадежности или самоуничижи́тельные мысли
Сильное беспокойство, напряженность или нервозность
Кроме того, должны присутствовать ≥ 1 из следующих симптомов:
Снижение интереса к обычной жизнедеятельности, которое может привести к полному отчуждению
Трудности с концентрацией внимания
Слабость или повышенная утомляемость
Заметные изменения аппетита, переедание или тяга к определенной еде
Бессонница или гипербессонница
Чувство подавленности или потери контроля
Физические симптомы, сопутствующие ПМС (например, чувствительность молочных желез, отеки)
Также, определенное сочетание симптомов должно наблюдаться в течение большинства из последних 12 месяцев, а сами симптомы должны быть выраженными настолько, чтобы нарушать повседневную активность и деятельность.
Пациенток с депрессией обследуют с использованием опросника по депрессии или направляют для специального обследования к психиатру.
Лечение ПМС
Иногда селективные ингибиторы обратного захвата серотонина (СИОЗС) или гормональные вмешательства
ПМС может представлять трудности для лечения. Не существует какого-либо подтвержденного единственного эффективного способа лечения для всех женщин, и только некоторые пациентки получают полное избавление от какого-то единственного метода лечения. Лечение, таким образом, проводится путем проб и ошибок и требует терпения.
Общие мероприятия
Лечение ПМС является симптоматическим, начинается с адекватного режима отдыха и сна, регулярных физических упражнений и расслабляющих процедур. Регулярные физические упражнения могут помочь смягчить вздутие живота, а также раздражительность, тревожность и бессонницу. Некоторым женщинам помогают занятия йогой.
Изменение диеты — увеличение потребления белка, сокращение количества потребляемого сахара, употребление сложных углеводов, прием пищи меньшими порциями, но чаще — может помочь так же, как и консультирование, избегание стрессовых ситуаций, обучение методам релаксации и светотерапии, корректировки сна, и применение методов когнитивно-поведенческой терапии. Другие возможные стратегии включают следующие шаги: избегание употребления в пищу определенных продуктов и напитков (например, колы, кофе, хот-догов, чипсов, консервированных продуктов) и увеличение потребления других продуктов (например, фруктов, овощей, молока, продуктов с высоким содержанием клетчатки, мяса с низким содержанием жира, продуктов питания с высоким содержанием кальция и витамина D).
Некоторые диетические добавки являются умеренно эффективными для уменьшения симптомов; они включают экстракты Авраамового дерева из фруктов перца монаха, витамин B6 и витамин Е.
Лекарства
Нестероидные противовоспалительные препараты (НПВП) могут быть полезны для избавления от болей и дисменореи.
Селективные ингибиторы высвобождения серотонина (СИВС) являются препаратами выбора для избавления от тревожности, раздражительности и других эмоциональных симптомов, особенно тогда, когда нельзя избежать стресса. СИОЗС (например, флуоксетин 20 мг перорально 1 раз в день) эффективно устраняют симптомы ПМС и ПМДР. Непрерывное дозирование более эффективно, чем прерывистое дозирование. Ни один из СИОЗС препаратов не обладает явным преимуществом. Клинические испытания показали, что СИОЗС эффективны для лечения ПМДР; эффективные СИОЗС включают флуоксетин, сертралин, пароксетин и циталопрам. Эти препараты могут назначаться для длительного употребления или только во время 14-дневной лютеиновой фазы (вторая половина) менструального цикла.
Назначение полного курса или половины курса кломипрамина эффективно ослабляет эмоциональные симптомы так же, как и назначение курса нефазодона – ингибитора обратного захвата серотонина-норэпинефрина (СИОЗСН).
Могут помочь анксиолитики, но обычно их применение менее желательно, поскольку они могут вызвать зависимость или привыкание. Буспирон, который можно назначать на протяжении всего цикла или во время поздней лютеиновой фазы, помогает облегчить симптомы ПМС и ПМДР. Побочные эффекты включают тошноту, головную боль, чувство тревоги и головокружение.
Для некоторых женщин эффективными являются гормональные манипуляции. Варианты включают:
Прогестерон в форме влагалищных свечей (200–400 мг один раз в сутки)
Пероральные прогестогены (микронизированный прогестерон по 100 мг перед сном) за 10–12 дней до начала менструации
Длительно действующие прогестины (например, медроксипрогестерон по 200 мг внутримышечно каждые 2–3 месяца)
Женщины, которые предпочитают использовать оральные контрацептивы для контрацепции, могут принимать дроспиренон в сочетании с этинилэстрадиолом. Однако риск венозной тромбоэмболии может увеличиться.
Избавиться от задержки жидкости можно за счет уменьшения потребления натрия и приема диуретиков (например, спиронолактона перорально по 100 мг 1 раз в день) непосредственно перед началом возникновения симптомов. Однако, ни снижение задержки жидкости, ни прием диуретиков не избавляют от всех симптомов и могут быть неэффективными.
Не считается полезным применение бромокриптина и ингибиторов моноаминоксидазы. Даназол имеет существенные побочные эффекты.
Хирургическое лечение
У женщин с тяжелыми симптомами билатеральная овариоэктомия может облегчить симптомы, поскольку она устраняет менструальные циклы; после нее показана заместительная гормональная терапия до достижения 51 года (средний возраст менопаузы).
Ключевые моменты
Симптомы пременструального синдрома (ПМС) могут быть неспецифичными и различаться от женщины к женщине.
Диагноз ПМС ставится только на основании симптоматики.
Если симптомы являются тяжелыми и нарушающими трудоспособность, следует предположить предменструальное дисфорическое расстройство (ПМДР), которое зачастую недооценивается, и рекомендовать пациентке записывать свои симптомы в течение ≥ 2 циклов. Для установления диагноза ПМДР необходимо присутствие определенных клинических критериев.
Обычно, лечение включает комбинацию различных методов с целью определения наиболее эффективного в каждом индивидуальном случае; начинается с изменения образа жизни, затем ─ СИОЗС, оральные контрацептивы, или, иногда, – когнитивно-поведенческая терапия..
В случае тяжелого течения заболевания показаны агонисты ГнВГ и овариоэктомия.
Дополнительная информация
Ниже следует англоязычный ресурс, который может быть информативным. Обратите внимание, что The manual не несет ответственности за содержание этого ресурса.
Lanza di Scalea T, Pearlstein T: Premenstrual dysphoric disorder. Med Clin North Am 103(4):613–628, 2019. doi: 10.1016/j.mcna.2019.02.007: This article discusses the definition, etiology, and treatment of premenstrual dysphoric disorder.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Предменструальный синдром (ПМС)
Предменструальный синдром (ПМС) – это широкий спектр симптомов и дискомфортных состояний, связанных с менструальным циклом, которые часто встречаются у женщин молодого и среднего возраста. Эти симптомы появляются за 1-2 недели перед менструацией и исчезают сразу же или через 1-2 дня после её начала. Три из четырёх женщин испытывают ПМС в какой-то период своей жизни.
Проявления ПМС могут варьироваться от слегка заметных до весьма серьезных. Эти изменения физического и эмоционального состояния могут влиять на образ жизни женщины и её отношения. Контролировать влияние состояния предменструального синдрома на вашу жизнь поможет консультация врача-гинеколога, который посоветует вам различные варианты лечения и изменения образа жизни, способные вам помочь.
Оставьте телефон –
и мы Вам перезвоним
Причины предменструального синдрома

Современная медицина пока не имеет полной информации о механизме возникновения предменструального синдрома. Существует множество теорий, описывающих причины ПМС. В первую очередь выделяют гормональные изменения и химические процессы в головном мозге.
Течение менструального цикла регулируется колебаниями гормонального фона. Исследователи полагают, что симптомы ПМС могут быть связаны с высокими показателями эстрогена, пролактина и альдостерона, а также с дефицитом прогестерона.
Определенные химические вещества в головном мозге также могут играть роль в ПМС. Прежде всего, речь о серотонине, одном из основных нейромедиаторов. Концентрация этого вещества колеблется во время менструального цикла. Серотонин регулирует настроение, и при его дефиците могут наблюдаться расстройства настроения и депрессия, связанные с ПМС. Низкий уровень серотонина также вызывает усталость, тягу к еде и проблемы со сном.
Пищевые предпочтения также могут влиять на протекание ПМС. Усугублению симптомов способствует слишком солёная и жирная пища, употребление кофеина и алкоголя. Считается, что низкий уровень некоторых витаминов (например, витамина B6) и минералов также влияет на ПМС.
Более высокому риску ПМС подвержены женщины, страдающие ожирением или мало либо совсем не занимающиеся физическими упражнениями. В группе риска также и те, кто курит, страдает заболеваниями щитовидной железы, у кого низкий уровень сахара в крови.
Симптомы предменструального синдрома
Симптомы предменструального синдрома довольно индивидуальны; у каждой женщины это состояние может проявляться по-своему. Всего насчитывается порядка 150 возможных симптомов ПМС. Их разделяют на две группы: физические, эмоциональные, в последнюю группу включаются и поведенческие симптомы.
Особо выделяют предменструальное дисфорическое расстройство (ПМДР) как наиболее тяжелую форму ПМС. ПМДР характеризуется более выраженными симптомами, прежде всего из группы эмоциональных и поведенческих.
Среди физических симптомов наиболее часто встречаются:
- чувство наполненности и вздутие живота. Вы можете ощущать скопление газов. Также возможна задержка жидкости;
- болезненность молочных желез;
- расстройство кишечника, проявляющееся запором или диареей;
- усталость и повышенная утомляемость; , тошнота или рвота; и боль в спине. Также могут быть боли в мышцах и суставах. ПМС может усугубить мигрень или астму;
- повышенная чувствительность к шуму и яркому свету; и повышенное потоотделение;
- кожные симптомы, такие как появление прыщей или повышение жирности кожи;
- дискомфорт в тазу и даже боль.
В первую очередь выделяют следующие эмоциональные и поведенческие симптомы:
- нетипичная тяга к сладкому;
- чувство безнадежности и печали;
- чрезмерное напряжение, беспокойство и нервозность;
- перепады настроения: приступы слезливости и вспышки гнева;
- потеря или, наоборот, усиление полового влечения;
- проблемы самооценки и чувство вины; некоторые женщины могут страдать от иррациональных и усиленных страхов; , которые могут проявляться как проблемы с засыпанием, рваный сон или чрезмерная сонливость;
- замедленность и вялость движений.
Методы лечения предменструального синдрома
Много можно сделать самостоятельно. Вы можете добиться облегчения симптомов предменструального синдрома с помощью таких простых мер, как:
- пить много воды;
- придерживаться сбалансированной диеты, выбирая блюда, богатые клетчаткой, из овощей и фруктов, с низким содержанием соли, сахара и кофеина;
- регулярно заниматься спортом;
- избегать недосыпаний и стресса;
- не употреблять алкоголь.
Не рекомендуется активно пользоваться обезболивающими препаратами без консультации с врачом.
Обязательно обратитесь к врачу, если вы тяжело переносите предменструальный синдром, и он мешает вашей повседневной жизни. Для того чтобы доктор получил необходимый объём информации, если это возможно, записывайте симптомы ПМС, их частоту, тяжесть и то, как вы их переносите. Записей за три месяца будет достаточно.
Для того чтобы исключить состояния, которые могут вызывать подобные симптомы, вам могут быть назначены лабораторные и инструментальные исследования.
В зависимости от вашей ситуации, вам могут быть назначены:
витамины и минералы (в том числе B6, E, гамма-линоленовая кислота (GLA), кальций, магний), если есть основания предполагать, что симптомы связаны с их дефицитом;
обезболивающие, такие как аспирин, ибупрофен и другие нестероидные противовоспалительные препараты (НПВП). Они помогут уменьшить головную боль, боль в спине и мышцах, болезненность груди и боль в области таза;
диуретики (если есть проблемы с выводом жидкости). Применение данных препаратов уменьшает вздутие живота, болезненность груди, препятствует набору веса (за счёт жидкости при ПМС возможно увеличение веса до 1 кг);
антидепрессанты и успокаивающие препараты – для облегчения эмоциональных симптомов ПМС;
гормональные препараты – чтобы сбалансировать уровень гормонов.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Предменструальный синдром (ПМС)
Синдром предменструального напряжения, предменструальная болезнь, циклический синдром - сложный циклический симптомокомплекс, возникающий в предменструальные дни (за 2–12 дней до менструации) и характеризующийся различными соматическими, нейро-психическими, вегетососудистыми и обменно-эндокринными нарушениями, как правило отрицательно сказывающимися на привычном образе и качестве жизни женщин.
Распространенность ПМС достигает 3–30%, а доля тяжелой формы ПМС, проявляющейся дисфориями (тоскливым подавленным настроением) составляет 5–8% .
В настоящее время точные этиологические звенья патогенеза развития ПМС остаются неизвестными. Ключевыми факторами считаются циклическая активность яичников и воздействие эстрадиола и прогестерона на нервную систему. Эстрогены в основном оказывают стимулирующее влияние, а прогестерон и его метаболиты осуществляют седативное влияние. Причем уровни этих половых гормонов могут оставаться в пределах нормальных значений. Скорее всего именно физиологические колебания в течение цикла способствуют развитию неадекватной реакции различных функциональных систем организма.
Отсутствие ПМС до полового созревания, в период беременности и в менопаузе подтверждает вовлеченность механизма циклической яичниковой активности.
В зависимости от преобладания тех или иных симптомов, выделяют следующие клинические формы ПМС:
- психовегетативная (раздражительность, депрессия, плаксивость, обидчивость, агрессивность, сонливость, забывчивость и т. д.)
- отечная (отечность, пастозность различных частей тела при положительном диурезе)$
- цефалгическая (головная боль, приступы мигрени);
- кризовая
- (панические атаки, сопровождающиеся повышением артериального давления, ощущением сдавления за грудиной, похолоданием и онемением конечностей и т. д.);атипичная (гипертермия, офтальмоплегия, гиперсомния, циклическая аллергия и т. д.).
Степени проявления ПМС
- Легкая степень: не нарушают течение личной/социальной профессиональной жизни
- Умеренная степень: нарушают течение личной/социальной и профессиональной жизни на оптимальном уровне
- Тяжелаястепень: отказ от социальной и профессиональной деятельности
- Предменструальное усиление: неполное облегчение психологических и соматических симптомов ПМС после окончания менструации при наличии сопутствующей патологии
- Предменструальное дисфорическое расстройство: выраженная депрессивная симптоматика
Установление правильного диагноза основано н на ретроспективном сборе анамнеза и жалоб. Для этого в течение 2–3 циклов с помощью специализированных анкет-опросников детально выясняются все имеющиеся симптомы. Проводится определение гормонального профиля, дальнейший объем лабораторных и диагностических исследований зависит от тяжести проявлений заболевания.
Методы лечения ПМС
Лечение ПМС предполагает индивидуальный терапевтический подход для каждой пациентки. Но, прежде всего, необходима коррекция образа жизни: снижение стрессовых нагрузок, соблюдение диеты, ограничение приема алкоголя и кофеина, умеренная физическая нагрузка. Женщины, в зависимости от специфичности симптомов ПМС, нуждаются в многопрофильном подходе к решению данной проблемы.
Читайте также:
