Предраковые поражения кожи.
Добавил пользователь Владимир З. Обновлено: 09.01.2026
Предрак – группа врожденных и приобретенных патологических состояний, предшествующих развитию онкологического поражения, но не всегда трансформирующихся в злокачественную опухоль. Может быть факультативным или облигатным. Группа предраков включает в себя большое количество заболеваний воспалительного, невоспалительного и дистрофического характера, пороки развития, возрастные изменения и доброкачественные неоплазии. Диагностируется на основании клинических, лабораторных и инструментальных исследований. Тактика лечения и меры профилактики озлокачествления определяются видом и локализацией патологического процесса.
Общие сведения
Предрак – изменения органов и тканей, сопровождающиеся повышением вероятности развития злокачественных новообразований. Их наличие не означает обязательной трансформации в рак, малигнизация наблюдается всего у 0,5-1% пациентов, страдающих различными формами предрака. Начало исследованию этой группы заболеваний было положено в 1896 году, когда дерматолог Дюбрейль предложил рассматривать кератозы, как патологические состояния, предшествующие раку кожи. В последующем теория предраков стала предметом исследований врачей различных специальностей, что привело к формированию цельной концепции, учитывающей клинические, генетические и морфологические аспекты образования раковых опухолей.
Современная версия этой концепции основывается на идее, что злокачественные неоплазии практически никогда не возникают на фоне здоровых тканей. Для каждого вида рака существует свой предрак. В процессе трансформации от здоровой ткани к злокачественной опухоли клетки проходят определенные промежуточные этапы, и эти этапы можно выделить при изучении морфологической структуры пораженного участка. Ученым удалось определить предраки для многих раков различной локализации. Вместе с тем, предшественники других групп онкологических поражений пока в большинстве случаев остаются не установленными. Лечение предопухолевых процессов осуществляют специалисты в сфере онкологии, дерматологии, гастроэнтерологии, пульмонологии, гинекологии, маммологии и других областей медицины.
Классификация предраков
Различают два типа предраков: факультативные (с низкой вероятностью малигнизации) и облигатные (перерождающиеся в рак при отсутствии лечения). Специалисты рассматривают эти патологические процессы, как две начальные стадии морфогенеза рака. Третьей стадией является неинвазивный рак (carcinoma in situ),четвертой – ранний инвазивный рак. Третья и четвертая стадия рассматриваются, как начальные этапы развития злокачественного новообразования и не включаются в группу предраков.
С учетом локализаций выделяют следующие типы предраков:
- Предраки кожи: болезнь Педжета, дискератоз Боуэна, пигментная ксеродерма, кожный рог, старческий кератоз, лучевой дерматит, длительно существующие свищи, посттравматические и трофические язвы, послеожоговые рубцы, поражения кожи при СКВ, сифилисе и туберкулезе, врожденные пороки развития и приобретенные заболевания кожи.
- Предраки красной каймы губ: дискератоз, папилломы.
- Предраки слизистой полости рта: трещины, язвы, лейкокератоз.
- Предраки носоглотки и гортани: папилломы, дискератозы, базальный фиброид, хондрома, аденома, контактная фиброма.
- Предраки молочной железы: узловатая и диффузная дисгормональная гиперплазия.
- Предраки женских половых органов: гиперкератозы, эрозии и полипы шейки матки, гиперплазия эндометрия, полипы эндометрия, аденоматоз, пузырный занос, некоторые кистомы яичников.
- Предраки ЖКТ: послеожоговые рубцы пищевода, лейкоплакия пищевода, гастрит, язва желудка, аденоматозные полипы пищевода, желудка и кишечника, язвенные колиты, свищи и трещины заднего прохода, рубцы различной локализации.
- Предраки печени и желчевыводящих путей: цирроз, желчнокаменная болезнь, гепатома.
- Предраки мочевыводящих путей, семенников и простаты: лейкоплакия слизистой мочевого пузыря, папилломы, аденомы, крипторхизм, гиперплазия предстательной железы, тератоидные опухоли яичка, специфические поражения придатка яичка при гонорее и туберкулезе.
Факультативными предраками являются хронические заболевания и состояния с относительно низким риском малигнизации. Такие патологические процессы сопровождаются дистрофией и атрофией тканей, а также нарушением процессов клеточной регенерации с образованием участков гиперплазии и метаплазии клеток, которые в последующем могут стать источником злокачественной опухоли. В группу факультативных предраков включают хронические неспецифические и специфические воспалительные процессы, в том числе – эзофагит, атрофический гастрит, язву желудка, язвенный колит, эрозию шейки матки и многие другие заболевания. Кроме того, в эту группу относят некоторые аномалии развития, возрастные изменения и доброкачественные неоплазии.
Облигатные предраки рассматриваются, как патологические состояния, которые при отсутствии лечения рано или поздно трансформируются в рак. Вероятность малигнизации у таких поражений выше, чем у факультативных предраков. Большинство облигатных предраков обусловлено наследственными факторами. К числу таких заболеваний относят аденоматозные полипы желудка, дерматоз Боуэна, пигментную ксеродерму, семейный полипоз толстого кишечника и т. д. Особенностью облигатных предраков является дисплазия, характеризующаяся изменением формы и внешнего вида клеток (клеточной атипией), нарушением процесса дифференцировки клеток (образованием клеток различного уровня зрелости с преобладанием менее специализированных форм) и нарушением архитектоники тканей (изменением нормальной структуры, появлением участков асимметрии, нетипичного взаиморасположения клеток и т. д.).
Специалисты обычно выделяют три степени дисплазии при предраке: слабую, умеренную и выраженную. Основным критерием, определяющим степень дисплазии, является уровень атипии клеток. Прогрессирование дисплазии сопровождается нарастанием клеточного полиморфизма, увеличением ядер, появлением гиперхромности и увеличением количества митозов. Появление участков дисплазии при предраке не обязательно завершается образованием клона злокачественных клеток. Возможны стабилизация процесса, уменьшение или увеличение выраженности патологических изменений. Чем сильнее выражена дисплазия – тем выше вероятность малигнизации.
Предопухолевые состояния (предраки)
Предраки кожи
Предраковые заболевания кожи являются широко распространенной и хорошо изученной группой предраков. Ведущее место в списке факторов, провоцирующих такие патологические состояния, занимают неблагоприятные метеорологические воздействия, в первую очередь – избыточная инсоляция. Кроме того, имеют значение повышенная влажность, ветер и низкая температура окружающей среды. Предраки кожи могут провоцироваться длительным контактом с химическими канцерогенами, в том числе – дегтем, мышьяком и смазочными материалами. Лучевой дерматит возникает при получении высокой дозы ионизирующего излучения. Причиной возникновения трофических язв становятся нарушения кровоснабжения. Посттравматические язвы могут образовываться на месте обширных гнойных ран. В развитии некоторых заболеваний важную роль играет неблагоприятная наследственность.
Риск малигнизации кератоакантомы составляет около 18%, кожного рога – от 12 до 20%, послеожоговых поражений кожи – 5-6%. Диагноз предрака кожи выставляется с учетом данных анамнеза и внешнего осмотра. При необходимости выполняют забор материала для цитологического исследования. Лечение обычно заключается в иссечении измененных тканей. Возможны оперативное удаление, криодеструкция, лазеротерапия, диатермокоагуляция. При некоторых предраках требуются терапия основного заболевания, перевязки, кожная пластика и т. д. Профилактика заключается в минимизации вредных воздействий, соблюдении правил техники безопасности при работе с химическими канцерогенами, своевременном адекватном лечении травматических повреждений и воспалительных заболеваний кожи. Пациенты из группы риска должны регулярно осматриваться дерматологом.
Предраки ЖКТ
К предракам ЖКТ относят большое количество хронических заболеваний желудочно-кишечного тракта. Наибольшее значение имеют атрофический гастрит, опухольстимулирующий гастрит (болезнь Монетрие), язвенная болезнь желудка, аденоматозные полипы желудка и кишечника, болезнь Крона и неспецифический язвенный колит. Причины развития предраков могут различаться. Важными факторами являются неблагоприятная наследственность, инфицирование Helicobacter pylori, нарушения пищевого режима (нерегулярный прием пищи, употребление острого, жирного, жареного) и аутоиммунные нарушения.
Ведущую роль при постановке диагноза обычно играют эндоскопические методы исследования. При проведении гастроскопии и колоноскопии врач оценивает размер, локализацию и характер предрака и осуществляет эндоскопическую биопсию. Тактика лечения определяется видом патологического процесса. Пациентам назначают специальную диету, проводят консервативную терапию. При высоком риске малигнизации осуществляют хирургическое иссечение предраков. Профилактические меры включают в себя соблюдение режима питания, своевременное лечение обострений, коррекцию иммунных нарушений, раннее выявление лиц с наследственной предрасположенностью, регулярные осмотры гастроэнтеролога в сочетании с инструментальными исследованиями.
Предраки женской репродуктивной системы
В группу предраковых заболеваний женской репродуктивной системы специалисты объединяют предраки женских половых органов и молочных желез. В числе факторов риска развития предраков исследователи указывают неблагоприятную наследственность, возрастные обменные и эндокринные расстройства, раннее начало половой жизни, многочисленные роды и аборты, отсутствие родов, венерические заболевания, некоторые вирусные инфекции (вирус папилломы человека, вирус герпеса 2 типа), курение, использование химических противозачаточных средств и профессиональные вредности.
При диагностировании предрака учитывают данные гинекологического осмотра, кольпоскопии, гистероскопии, УЗИ органов малого таза, Шиллер-теста, исследования соскобов шейки матки, маммографии, гистологического исследования и других методик. Лечение может включать в себя диету, физиопроцедуры, гормональные препараты, противозудные и противомикробные средства и т. д. Для удаления различных видов предрака используются химическая коагуляция, диатермокоагуляция, радиодеструкция, криохирургия и традиционные хирургические методики. Показания к операции и объем вмешательства определяются индивидуально с учетом анамнеза заболевания, риска злокачественной трансформации, возраста пациентки и других факторов.
Кератома
Кератома – возрастное доброкачественное новообразование дермы, возникающее в результате кератинизации верхних слоёв эпидермиса. Проявляется формированием на коже единичных или множественных пятен, бляшек и узлов разных оттенков с шершавой поверхностью, склонных к коркообразованию и спонтанному саморазрешению. Существует несколько видов кератом, различающихся по симптомам и вероятности малигнизации. Заболевание диагностирует дерматолог или онколог на основании анамнеза и клинических проявлений с использованием дерматоскопии. Дополнительно проводят гистологию, сиаскопию, УЗИ новообразования. Лечение заключается в противовоспалительной и цитостатической терапии, радикальном удалении кератомы.
Кератома – единичное или множественное доброкачественное опухолевидное поражение кожи гиперкератотического генеза. Некоторые виды кератом относятся к пограничным опухолям, появление которых свидетельствует о предрасположенности пациента к онкологическим заболеваниям. При наличии подобных образований возникает необходимость постоянного наблюдения у дерматолога или онколога с целью исключения возможности спонтанной малигнизации доброкачественной неоплазии. Травмирование кератомы тесной одеждой способствует присоединению вторичной инфекции, в том числе вирусной и микотической.
Причины кератом
Патологический процесс полиэтиологичен. Причина формирования новообразований заключается, прежде всего, в возрастной дистрофии клеток кожи. Патология обусловлена двумя взаимно противоположными процессами – старением и стабилизацией жизнедеятельности клеток. От сбалансированности этих процессов зависит продолжительность жизни каждой клетки. С возрастом клетки кожи частично теряют способность противостоять внешним негативным факторам, их РНК и ДНК становятся уязвимыми, возрастает вероятность опухолевой трансформации, наблюдается изменение адаптационных механизмов.
Главным триггером кератомы является ультрафиолет, избыток которого нейтрализуется меланином. Пигмент накапливается в кератиноцитах эпидермиса и удерживается в верхних слоях кожи за счёт кумулятивного эффекта. С возрастом меланин теряет способность к кумуляции из-за замедления обменных процессов, при этом внутриклеточная секреция меланина в кератиноцитах увеличивается с одновременным превалированием процессов гиперкератоза. В результате образуется кератома. Иммунная система с возрастом также теряет часть своих защитно-контролирующих функций, что приводит к интенсивному росту клеток эпидермиса и, как следствие, образованию участков ороговения.
Провоцируют формирование кератом генетические сбои. Кроме того, появление новообразований стимулируется нейроэндокринной патологией, недостатком витамина А, нарушением синтеза половых гормонов. Имеют значение соматические заболевания, которыми страдают более 70% пациентов старше 50 лет. Кератома возникает и на фоне патогенного действия на кожу химикалий, соков ядовитых растений, длительного приёма лекарственных препаратов. В этом случае включаются защитные механизмы гуморального и клеточного иммунитета, которые через макрофаги и Т-лимфоциты, провоспалительные цитокины и интерлейкины активируют воспаление с преобладанием пролиферативных процессов и развитием гиперкератоза.
Классификация и симптомы кератом
Доброкачественные гиперкератотические новообразования кожи в дерматологии классифицируют по клиническим проявлениям и степени риска озлокачествления. Различают сенильную, себорейную, роговую, фолликулярную, солнечную кератому и ангиокератому.
Сенильная (старческая) кератома – самая распространённая форма патологии, характеризуется появлением единичных или множественных пятен коричневого оттенка от 1 до 6 см в диаметре, локализующихся на открытых участках кожного покрова. Образования имеют тенденцию к периферическому росту с изменением структуры. Со временем пятно становится выпуклым за счёт инфильтрации и пролиферации отдельных участков кератомы, рыхлым, мягким, иногда немного болезненным на ощупь. Позднее кератома начинает шелушиться, внутри растущей опухоли возникает фолликулярный кератоз с образованием кист волосяных фолликулов. Травмирование новообразования приводит к кровотечению, присоединению вторичной инфекции, воспалению. Сенильная кератома может саморазрешаться или трансформироваться в кожный рог, в связи с чем отмечена тенденция к малигнизации патологического процесса.
Себорейная кератома – неоплазия, отличительной особенностью которой является медленный рост с формированием многослойных корок при отсутствии мокнутия. Начинается патологический процесс с появления пятен желтоватого оттенка до 3 см в диаметре, локализующихся на груди, плечах, спине, волосистой части кожи головы. Со временем из-за нарушения работы сальных желёз в очаге поражения пятна покрываются рыхлыми корко-чешуйками, легко отделяющимися от поверхности новообразования. Себорейные кератомы редко остаются изолированными друг от друга, они имеют тенденцию к группировке и периферическому росту. Вместе с ними увеличиваются в размерах и корки, которые начинают слоиться, покрываются трещинами. Толщина корко-чешуек достигает 1,5-2 см. Сама кератома приобретает бурый оттенок, её повреждение вызывает кровоточивость и болезненность. Склонности к спонтанному разрешению или малигнизации не отмечено.
Роговая кератома (кожный рог) – редкое опухолевидное новообразование из роговых клеток. Вначале на коже появляется гиперемированный участок, в области которого за счёт уплотнения эпидермиса формируется гиперкератотический выпуклый бугорок (до 10 см над уровнем здоровой кожи), плотный на ощупь, с неровной шелушащейся поверхностью и воспалительным ободком вокруг основания. Чаще всего кожный рог – единичное новообразование, но описаны случаи и множественных кератом. Роговая кератома существует как самостоятельная патология или как симптом, сопутствующий другим нозологиям. Локализуется на лице, в области красной каймы губ и половых органов. Отличительной чертой роговой кератомы является её спонтанное озлокачествление.
Фолликулярная кератома располагается вокруг волосяных фолликулов. Первым проявлением патологии становится выпуклый узел телесного цвета диаметром не более 1,5 см с шероховатой поверхностью. В центре образования выявляется конусовидное углубление, иногда покрытое чешуйкой. Кератома локализуется в зоне расположения волосяных фолликулов, чаще всего – на лице и волосистой части головы. Спонтанная малигнизация маловероятна, но опухоль может рецидивировать даже после радикального удаления.
Солнечная кератома является предраковым заболеванием кожи. Патологический процесс дебютирует появлением множества мелких шелушащихся ярко-розовых папул, которые довольно быстро трансформируются в бурые бляшки с широким воспалительным венчиком по периферии. Чешуйки, покрывающие бляшки, белесые, плотные, грубые, но легко снимаются с кератомы при поскабливании. Локализуется солнечная кератома преимущественно на лице. Обладает тенденцией к спонтанной малигнизации или самопроизвольному разрешению патологического процесса с последующим возникновением кератомы в том же месте.
Ангиокератома напоминает гемангиому, может быть одиночной или множественной. Различают локальные ангиокератомы конечностей, распространённые папулёзные неоплазии туловища и ангиокератому половых органов. Основным элементом высыпаний является узел от 1 до 10 мм в диаметре тёмно-красного, синего или чёрного цвета (в зависимости от степени участия капилляров в новообразовании). Узлы неправильной формы с размытыми границами, шелушатся, имеют тенденцию к периферическому росту. Спонтанного разрешения или малигнизации не наблюдается.
Диагностика
Клинический диагноз ставится дерматологом на основании анамнеза, симптомов заболевания и данных дополнительных исследований. Приоритетом является онкологическая настороженность. Появление на коже большого количества кератом, резкое изменение цвета и размеров новообразований – повод для консультации дерматоонколога и взятия биопсии. В диагностике используют дерматоскопию, УЗИ кератомы, сиасканирование. Дифференциальный диагноз проводят с бородавками, кератозом, папилломами, меланомой, базалиомой, невусами, болезнью Боуэна, гемангиомами и лимфангиомами.
Лечение кератом
Консервативная терапия кератом заключается в аппликациях и локальном введении внутрь новообразования цитостатиков и противоопухолевых антибиотиков в условиях стационара по индивидуальным схемам. Эффективны внутриочаговые инъекции препаратов на основе комплекса кислот. Радикальное иссечение кератом проводят при резистентности к консервативной терапии, подозрении на озлокачествление. Применяют кюретаж волосяного фолликула, удаление кератом лазером, криодеструкцию, электронож, радиохирургию, традиционное хирургическое иссечение крупных элементов (при озлокачествлении – с прилегающими тканями). Прогноз при своевременной диагностике и удалении кератомы благоприятный. Показано регулярное наблюдение у дерматоонколога.
Предраковые заболевания кожи
Предраковые заболевания кожи – группа дерматологических заболеваний, на фоне которых могут развиваться злокачественные опухоли. Условно подразделяется на две подгруппы: факультативные (с необязательной малигнизацией) и облигатные (с высокой вероятностью озлокачествления). Представляют собой единичные или множественные узелки, разрастания, очаги гиперкератоза, папулы, пигментные пятна или очаги раздражения различной окраски, размера и формы. Диагноз выставляется на основании данных осмотра и результатов гистологического исследования. Лечение – хирургическое удаление, криотерапия, химиотерапия, интерферонотерапия.
Предраковые заболевания кожи – доброкачественные новообразования эпителиального происхождения и патологические состояния кожи неопухолевой природы, способные к трансформации в злокачественную опухоль. Вероятность злокачественного перерождения различных предраковых заболеваний кожи может сильно различаться. Причиной малигнизации становятся неспецифические внешние раздражения (механическое трение, инсоляция, температурные воздействия), различные эндогенные факторы и отсутствие своевременного лечения. Страдают преимущественно люди среднего и пожилого возраста. Существуют также врожденные предраки, поражающие детей и подростков. Диагностику и лечение осуществляют специалисты в области онкологии и дерматологии.
Классификация
Различают две группы предраковых поражений кожи: облигатные (с высокой вероятностью злокачественной трансформации) и факультативные (с относительно невысокой вероятностью малигнизации). Стоит отметить, что это деление является достаточно условным. Существуют заболевания, которые одни специалисты относят к облигатным предракам, а другие – к факультативным. В группу облигатных предраковых заболеваний кожи включают болезнь Боуэна, болезнь Педжета и эритроплазию Кейра, которые, по сути, являются особыми формами рака кожи – так называемыми раками in situ, локальными злокачественными процессами, не выходящими за пределы кожных покровов. Кроме того, облигатным предраком является пигментная ксеродерма.
В группу факультативных предраковых заболеваний кожи относят кожный рог, старческий кератоз, другие специфичные и неспецифичные поражения кожи. Риск злокачественного перерождения кожного рога и старческого кератоза составляет около 10%. Мышьяковистый гиперкератоз, хронические лучевые дерматиты, сифилитические и туберкулезные поражения кожи подвергаются малигнизации в 6% случаев. Свищи при остеомиелите, длительно существующие трофические язвы и обширные послеожоговые рубцы озлокачествляются у 5-6% больных. Поражения кожи при системной красной волчанке малигнизируются в 2-4% случаев.
Облигатные предраковые заболевания кожи
Болезнь Боуэна – редкая патология, впервые описанная в 1912 году. Возникает в возрасте 20-80 лет, одинаково часто диагностируется у мужчин и женщин. Предрасполагающими факторами являются инфицирование вирусом папилломы человека, контакт с некоторыми токсическими веществами (дегтем, смолой, мышьяком) и ультрафиолетовое излучение. Предраковое заболевание кожи может развиваться на любом участке тела, чаще страдает кожа туловища и половых органов. На начальном этапе представляет собой пятно с неровными контурами. В последующем пятно трансформируется в медно-красную бляшку с влажной бархатистой поверхностью.
На поверхности бляшки выявляются участки гипер- и гипопигментации. Иногда поверхность покрыта сухими неровными чешуйками, из-за чего образование может напоминать псориатическую бляшку. Контуры размытые, отмечается склонность к периферическому росту. Бляшки могут быть как единичными, так и множественными, сливающимися между собой. Обычно наблюдается длительное течение, бляшка может сохраняться в течение нескольких лет. При отсутствии лечения предраковое заболевание кожи трансформируется в плоскоклеточный рак. Диагноз устанавливается на основании гистологического исследования. Лечение – оперативное удаление с окружающими здоровыми тканями. В ряде случаев применяется электрокоагуляция, криодеструкция или лазерная коагуляция.
Эритроплазия Кейра – разновидность болезни Боуэна, поражающая кожу полового члена. Страдают мужчины в возрасте 40-70 лет. Предраковое заболевание кожи представляет собой гладкую красноватую бляшку с влажной бархатистой поверхностью. Медленно растет по периферии в течение нескольких лет или даже десятилетий, в исходе наблюдается злокачественное перерождение. Лечение – как при болезни Боуэна других локализаций.
Болезнь Педжета – предраковое заболевание кожи, обычно располагающееся в околососковой зоне. В 20% случаев опухоль локализуется в других областях: на лице, спине, бедрах, ягодицах, в области промежности или наружных половых органов. В некоторых классификациях рассматривается, как форма рака молочной железы (рак Педжета). Диагностируется у представителей обоих полов в возрасте 50-60 лет. У мужчин встречается реже, но протекает более злокачественно. На начальной стадии предраковое заболевание кожи представляет собой экземоподобное поражение, сопровождающееся зудом, покалыванием, жжением и болью.
В последующем область поражения постепенно увеличивается, на поверхности опухоли образуются чешуйки, эрозии и изъязвления. Выявляется втянутость соска, возможны выделения. Предраковое заболевание кожи прогрессирует в течение нескольких лет и постепенно распространяется на окружающие ткани. Наблюдаются местный инфильтративный рост и метастазирование. Лечение – радикальная резекция молочной железы или мастэктомия в сочетании с химиотерапией, радиотерапией и гормонотерапией.
Пигментная ксеродерма – редкое наследственно обусловленное предраковое заболевание кожи. Проявляется повышенной чувствительностью к ультрафиолетовому излучению. Болезнь протекает в три стадии. Первая стадия наступает в возрасте 2-3 лет, обычно в летний период, на фоне инсоляции (даже незначительной). На открытых участках тела ребенка с предраковым заболеванием кожи появляются красные пятна с признаками воспаления. В последующем на месте этих пятен возникают участки неравномерной гиперпигментации. Каждый эпизод пребывания на солнце сопровождается появлением новых участков воспаления и усилением гиперпигментации.
Признаки второй стадии выявляются спустя несколько лет после появления первых симптомов предракового заболевания кожи. На пораженных участках образуются телеангиэктазии и зоны атрофии. Из-за неровных участков пигментации, сосудистых звездочек и очагов атрофии кожа становится пестрой, на ней появляются трещины, язвочки, корки и бородавчатые разрастания. Выявляются патологические изменения хрящевой ткани, выражающиеся в деформации носа. Отмечаются поражения глаз: кератоконъюнктивиты, помутнение роговицы, выворот и воспаление век, светобоязнь и слезотечение.
Третья стадия предракового заболевания кожи возникает в пубертатном или постпубертатном возрасте. На пораженных участках кожи возникают доброкачественные и злокачественные новообразования: ангиомы, кератомы, фибромы, базалиомы, плоскоклеточный рак, меланомы. Особенно злокачественно протекают опухоли, образующиеся в области бородавчатых разрастаний. Более 60% пациентов не доживают до 15 лет. Причиной гибели становится местный инфильтративный рост опухолей и отдаленное метастазирование.
На 1-2 стадии больные с этим предраковым заболеванием кожи подлежат диспансерному наблюдению у дерматолога. В процессе лечения используют пероральные средства, снижающие чувствительность кожи к ультрафиолетовому излучению, витамины, мази с кортикостероидами и фотозащитные средства. При патологии глаз пациентов направляют к офтальмологу, при возникновении новообразований – к онкологу. Тактика лечения опухолей зависит от вида и распространенности онкологического процесса.
Факультативные предраковые заболевания кожи
Кожный рог – предрак, происходящий из клеток шиповатого слоя эпидермиса. Предрасполагающими факторами являются травмы и продолжительное воздействие солнечных лучей. Это предраковое заболевание кожи может диагностироваться в любом возрасте. Развивается на неизмененных кожных покровах либо на фоне бородавок, солнечного кератоза, эпидермального невуса, кератоакантомы, СКВ и кожного туберкулеза. Иногда возникает на фоне злокачественных опухолей: саркомы Капоши, базалиомы, реже – зернистоклеточных новообразований и метастазов рака почки.
Предраковое заболевание кожи представляет собой образование, напоминающее рог животного. Длина рога может достигать нескольких сантиметров. Течение длительное. Со временем рог увеличивается в длину, почти не меняясь в диаметре. Малигнизация предракового заболевания кожи наблюдается редко. Дифференциальную диагностику осуществляют с плоскоклеточным раком, кератоакантомой и старческой кератомой. Окончательный диагноз выставляют на основании гистологического исследования. Лечение – хирургическое иссечение, криодеструкция или лазерная деструкция.
Старческий кератоз (старческая кератома) – предраковое заболевание кожи, возникающее преимущественно у пациентов в возрасте старше 50 лет. Причины развития неизвестны. Предрасполагающими факторами являются избыточная инсоляция, атмосферные воздействия и тонкая сухая кожа. Представляет собой желтовато-коричневые плоские бляшки размером до 1-2 см, располагающиеся в области лица, рук, шеи и зоне декольте. По своему внешнему виду бляшки могут напоминать бородавки. Течение этого предракового заболевания кожи длительное, обычно бессимптомное, реже больные жалуются на незначительный зуд. Злокачественное перерождение наблюдается редко. О начале малигнизации могут свидетельствовать воспаление, кровоточивость, образование эрозий и язвочек. На начальных стадиях применяют кератолитические и фотозащитные средства. Лечение – хирургическое удаление, лазерная деструкция или криодеструкция.
Солнечный кератоз (актинический кератоз) – предраковое заболевание кожи с низкой вероятностью злокачественного перерождения. Обусловлено избыточной инсоляцией. Чаще страдают светлокожие голубоглазые блондины среднего и пожилого возраста. У женщин болезнь диагностируется реже, чем у мужчин. Поражаются открытые участки кожи. Вначале на коже образуется желтовато-красное пятно. Через некоторое время пятно покрывается плотно прилегающими чешуйками. Лечение – удаление лазером, криодеструкция, цитостатические мази.
Профессиональные дерматозы – группа факультативных предраковых заболеваний кожи, возникающих в результате длительного контакта с ионизирующим излучением и некоторыми химическими веществами. Радиационные дерматиты могут развиваться при пребывании в зоне ядерных взрывов и аварий на атомных электростанциях. Благодаря усовершенствованию защитных средств рентгеновский дерматит в наши дни выявляется редко. Хронические химические поражения кожи могут возникать при контакте с сажей, керосином, аналином, креозотом и другими веществами, образующимися в результате перегонки буроугольного и каменноугольного дегтя.
Лечение профессиональных предраковых заболеваний кожи – общеукрепляющие препараты, витамины, средства для улучшения микроциркуляции, гели и мази. После прекращения контакта с агрессивным агентом все проявления химических дерматитов, как правило, быстро исчезают. При поздних радиационных дерматитах с явлениями гиперкератоза может быть показана криодеструкция или хирургическое удаление пораженных участков с последующей кожной пластикой. Пациентам с химическими и радиационными предраковыми заболеваниями кожи рекомендуют избегать травм и ограничить время пребывания на солнце. При тяжелых радиационных дерматитах показано длительное наблюдение у дерматолога.
Предраковые поражения кожи.
Предраковые заболевания кожи - характеристика
Известен ряд кожных болезней, которые характеризуются малигнизацией, что свидетельствует в пользу их тесной взаимосвязи с возникновением рака. Эти болезни перечислены ниже.
Пигментная ксеродерма как предраковое заболевание кожи
При этом аутосомно-рецессивном заболевании кожные покровы характеризуются повышенной чувствительностью к УФ, что сопровождается развитием солнечных кератозов, а также предраковых и раковых повреждений на открытых участках кожи, подвергнутых воздействию солнечных лучей.
Обычно развивается меланома, а также базальноклеточная и плоскоклеточная карциномы. Болезнь связана с дефектом механизма эксцизионной репарации ДНК и с невозможностью устранения повреждений, которые возникают в ней под действием УФ.
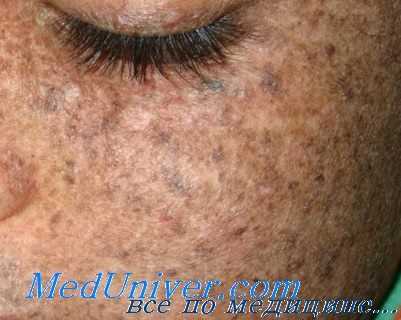
Пигментная ксеродерма
Базальноклеточный невус (Синдром Горлина) как предраковое заболевание кожи
Этот синдром характеризуется возникновением множественных очагов базальноклеточной карциномы, особенно на коже лица и на туловище. Он связан с развитием заячьей губы и таких скелетных аномалий, как выступающие лобные бугры, кисты нижней челюсти и расщепленные ребра Синдром наследуется по аутосомно-доминантному типу при передаче специфического гена, который обладает различной способностью к экспрессии.
При этом примерно у 40% больных один из родителей оказывается здоровым.
При этом синдроме также развиваются другие неоплазии, например амелобластома и плоскоклеточная карцинома с характерной челюстной локализацией, менингиома и меланома. Лечение крайне затруднено, поскольку кожа больного, находящегося в зрелом, достаточно молодом возрасте, может быть покрыта сотнями родимых пятен и очагов инвазив-ной опухоли.
Альбинизм как предраковое заболевание кожи
Под этим названием объединяется группа врожденных болезней, связанных с дефектом пигментации кожи и с повышенной склонностью к развитию солнечных кератозов и чешуйчатой карциномы in situ.
Верруциформная эпидермодисплазия как предраковое заболевание кожи
Это аутосомно-рецессивное заболевание характеризуется развитием на коже множества плоских бородавок. Эти бородавки могут перерождаться в плоскоклеточную карциному.
Карцинома может также возникать на свободных от бородавок участках кожи.
Генетическая предрасположенность к меланоме
В настоящее время идентифицирован ген CDKN2, обуславливающий предрасположенность к развитию меланомы. Он локализован на участке р21-р22 хромосомы 9. В половых клетках родственников больных меланомой, являющихся носителями, обнаружена мутация по этому гену. Для небольшого количества семей из Европы, США и других стран характерна настоящая семейная меланома.
Предрасположенность к развитию меланомы связана с еще одним геном, BRAF. В недавнем исследовании описаны результаты секвенирования последовательностей ДНК этого гена, выделенной из 115 образцов кожи. В 23 из 43 образцов ДНК (54%) были обнаружены мутации в гене BRAF. При этом, образцы брали с участков кожи, которые не подвергались постоянному воздействию солнечной радиации.
Это исследование демонстрирует достаточно высокий уровень мутирования гена BRAF, по крайней мере в тех участках кожи, откуда у лиц молодого возраста отбирали образцы для анализа.
В исследованиях генетической предрасположенности к кожным ракам следует учитывать возможность участия большого числа самых разных генов, которые могут оказывать различное влияние на развитие опухолей. Достаточно сложно оценить, какую пользу для медицины будет представлять полученная информация. Поэтому в настоящее время генетические обследования необходимо проводить, не выходя за строго обозначенные рамки специальных протоколов.
Кератоз, вызываемый соединениями мышьяка как предраковое заболевание кожи
Через 10 и более лет после контакта с неорганическими мышьяковистыми соединениями на ладонях и подошвах могут развиться кератозные повреждения кожи. Эти повреждения являются предраковыми, но редко рак развивается сразу. Часто при таких повреждениях наблюдается болезнь Боуэна (см. ниже), а на соответствующих местах возникает поверхностная форма базальноклеточной карциномы.
Солнечные кератозы как предраковое заболевание кожи
Хотя гистологически эти кератозы напоминают возникающие под воздействием соединений мышьяка, они развиваются гораздо чаще и на других участках кожного покрова. Солнечные кератозы образуются главным образом на лице и на тыльной поверхности кистей рук. При продолжительном воздействии солнечной радиации возникают также другие повреждения: кожа выглядит как бы дубленой, с характерными морщинами, атрофированными участками и пигментными пятнами.
Лучевые дерматиты как предраковое заболевание кожи
После поверхностного облучения в умеренных дозах радиации кожа приобретает характерный вид, и наблюдается ее депигментация, атрофия сальных и потовых желез, а также появление телеангиэктазов. Нередко эти поражения кожи проявляются спустя много лет после облучения по поводу стригущего лишая, прыщей или гирсутизма. При этом часто наблюдается малигнизация пораженных участков кожи.
Развитие базальноклеточных карцином кожи головы обычно связывают с ранее проведенным облучением. Возникновение карцином может не сопровождаться признаками радиационного поражения кожных покровов.
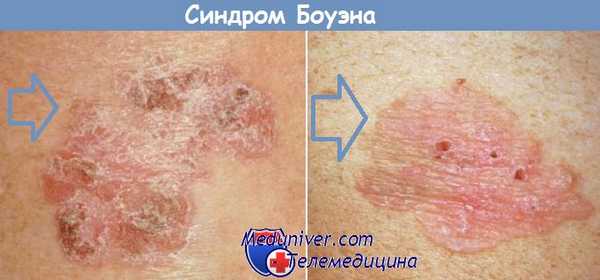
Различные заболевания как предраковые заболевание кожи
1. Болезнь Боуэна. Болезнь Боуэна часто рассматривается как предраковое заболевание кожи. Фактически она представляет собой поверхностную интраэпидермальную карциному плоскоклеточных клеток in situ, которая обычно образуется на кожных покровах туловища или конечностей. В отсутствие лечения 3-5% этих повреждений развиваются в инвазивную плоскоклеточную карциному.
Характерно боковое распространение повреждений, часто происходящее из нескольких центров, и медленное превращение из небольшого эритроматозного узелка в массивные наросты на коже. При гистологическом исследовании базальный слой выглядит интактным, но в эпидермисе происходит преждевременная кератинизация.
Там присутствуют интенсивно делящиеся однородные клетки, которые характеризуются базофильной цитоплазмой и небольшим ядром. Выявлена взаимосвязь между болезнью Боуэна и внутренними злокачественными новообразованиями. Так, в течение 10 лет после постановки диагноза у четверти больных развивались глубокорасположенные карциномы.
2. Лейкоплакия. Это твердое белесое высыпание, наблюдающееся на слизистой полости рта, часто выглядит в виде обособленных четко разграниченных пятен. Лейкоплакия может развиться при постоянном локальном раздражении слизистой, которое вызывается плохо подогнанными зубными протезами, а также в результате курения.
Гистологически выявляется гиперплазия, гиперкератоз и дискератоз. Лейкоплакия может перейти в карциному in situ, которая в дальнейшем нередко развивается в плоскоклеточную карциному.
3. Карцинома гениталий in situ. В настоящее время это заболевание рассматривается как форма интраэпителиальной неоплазии. На пенисе у больных обнаруживается непроходящая папула или множественные пятна красного цвета. Ранее, эти патологические изменения были известны под названием эритроплазия Кейра. Роль HPV в происхождении заболевания нельзя считать доказанной.
Гистологически выявляется аномальный эпидермис с отсутствующим зернистым слоем, содержащий мелкие тесно лежащие клетки, подобные тем, которые обнаруживаются при болезни Боуэна. Также интраэпителиальная неоплазия обнаруживается на вульве.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Предраковые заболевания кожи лица и тела

Дерматозы с высоким риском онкологического перерождения требуют внимания и сопровождения специалиста. Различают облигатные и факультативные патологии. Первая группа предраковых заболеваний кожи трансформируется в злокачественную практически всегда. Вторая предполагает более низкие риски.

Причины перерождения
- Длительное воздействие УФ-излучения.
- Эндокринные нарушения, сбой в иммунной системе.
- Отсутствие своевременной терапии для доброкачественной патологии.
- Возраст (чем старше человек, тем выше вероятность онкологии).
- Неспецифические внешние факторы: взаимодействие с химическими веществами, регулярные механические травмы или раздражения, температурное воздействие, избыточное количество ультрафиолета.
Предраковые заболевания кожи и слизистых
Группа насчитывает несколько видов патологий. Для предупреждения их развития важно мониторить состояние кожи, удалять новообразования, своевременно проходить терапию дерматологических заболеваний.

Актинический хейлит
К предраковым заболеваниям кожи лица относится актинический хейлит. Патология проявляется на нижней губе. Характерные шелушащиеся пятна с неровной поверхностью сопровождаются отечностью и шероховатостью. Если своевременно не пройти диагностику состояния, нарушение приводит к образованию плоскоклеточного рака.
Актинический кератоз
Очаги располагаются преимущественно на открытых кожных покровах: руки, лицо, шея. Поражение кожи представлено жесткими ороговевшие участками, которые с трудом отделяются и при этом вызывают боль.
Диспластический невус
В числе предраковых новообразований кожи – атипичные родинки. Их размеры варьируются от 5-6 мм до нескольких сантиметров. Чаще они имеют неровные края, цвет может варьироваться от розового до коричневого, даже черного. Поводом для консультации дерматолога является изменение формы, цвета или симметрии родинки. Нужно провести исследование, чтобы исключить меланому.
Кожный рог
Разновидность актинического кератоза, который проявляется в виде конусовидных образований. Размер – несколько миллиметров в длину. Локализация онкологических клеток – в основании рога. Провоцирующим фактором является длительное пребывание на солнце. В группу риска входят светлокожие люди пожилого возраста.
Залогом эффективного лечения и предупреждения предраковых заболеваний кожи и слизистых является своевременная терапия новообразований. В клинике «ПсорМак» работают опытные специалисты, здесь вы можете получить комплексную консультацию и всестороннюю помощь. Медицинский центр предлагает дерматоскопичекое исследование новообразований, удаление новообразований радиоволновым методом и хирургическим, гистологическое исследование, а также сопровождение и терапию других видов патологий.
Читайте также:
- Отравление плавиковой кислотой и его лечение
- Лейкоцитный концентрат. Показания к применению лейкоцитного концентрата
- Опухоли вилочковой железы. Частота опухолей тимуса
- Синдром Ландау-Клеффнера. Диагностика и лечение
- Признаки сифилиса. Клинические проявления сифилиса. Клиника сифилиса. Триада Хатчинсона.
