Причины миофасциального синдрома. Этиология миофасциального синдрома.
Добавил пользователь Евгений Кузнецов Обновлено: 28.01.2026
Описаны причины миофасциального болевого синдрома, методы диагностики и лечения пациентов, включая немедикаментозное лечение, приемы мышечной релаксации, корректировку массы тела, а также применение несреноидных противовоспалительных препаратов и анальгет
Are described the reasons for miofascial painful syndrome, methods of diagnostics and treating the patients, including non-medicament treatment, the methods of muscular relaxation, the correction of the mass of body, and also the application of non-steroid antipyretic preparations and analgesics.
Миофасциальный болевой синдром (МБС) — вариант соматогенной боли, источником которой являются скелетные мышцы и прилегающие фасции. По локализации повреждения данный вид боли является глубокой соматической болью [1]. В соответствии с Международной классификацией болезней (МКБ-10) МБС относится к болезням околосуставных мягких тканей.
Формирование болевого ощущения в мышцах обусловлено раздражением болевых рецепторов — ноцицепторов неинкапсулированных нервных окончаний А-дельта и С-афферентных волокон, богато представленных в мышечных волокнах, фасциях и сухожилиях. Эти сенсорные единицы активируются механическими воздействиями, температурой или химическими раздражителями, что сопровождается появлением диффузной, слабо локализованной боли.
Факторы, способствующие активации мышечных ноцицепторов и развитию МБС, многообразны. Неслучайно МБС является одной из наиболее частых причин боли в спине, шее и конечностях.
Основные причины развития миофасциального болевого синдрома [2]:
- перегрузка отдельных скелетных мышц, обусловленная позным перенапряжением в нефизиологических условиях вследствие структурной аномалии скелета (разная длина ног, плоскостопие, деформации таза и т. д.);
- особенности трудовой деятельности — длительная нефизиологическая поза при работе за компьютером, вождении автомобиля; часто повторяющиеся стереотипные движения, приводящие к переутомлению отдельных мышц;
- длительная иммобилизация мышц (во время крепкого сна или после долгого ношения лонгет при переломах и вывихах);
- длительное непосредственное сдавление разных групп мышц;
- переохлаждение.
Большое значение в развитии МБС имеют психические факторы. Психоэмоциональный стресс всегда сопровождается тревогой и мышечным напряжением. Мышцы после прекращения воздействия эмоциональных стрессоров часто остаются в спазмированном состоянии. Особенно важную роль играют хронические стрессовые ситуации с высоким уровнем тревожных расстройств, сопровождающихся мышечным напряжением, а также депрессивные состояния, при которых меняется стереотип движений, осанка, поза, что может приводить к формированию мышечных спазмов. Формируется порочный круг: стресс — эмоционально-аффективные расстройства — изменение двигательного стереотипа с избыточным напряжением ряда мышечных групп — боли от напряженных мышц — усиление стресса — усиление эмоционально-аффективных расстройств — усугубление нарушений двигательного стереотипа.
Заболевания суставов и внутренних органов — одна из наиболее частых причин формирования миофасциального болевого синдрома. Практически любая соматическая патология может сопровождаться миофасциальными болевыми синдромами. Болевая импульсация с пораженного висцерального органа или сустава приводит к защитному напряжению соответствующих мышц для иммобилизации сустава или создания мышечного защитного напряжения вокруг больного органа. Так, например, стенокардия или инфаркт миокарда нередко сопровождаются появлением миофасциальных болей в лестничных, малой и большой грудных, подключичной и трапециевидной мышцах, в над-, под- и межлопаточных областях. При заболеваниях желудочно-кишечного тракта (например, язвенной болезни желудка) развивается миофасциальный болевой синдром с вовлечением паравертебральных мышц. Это же касается и патологии почек. Нередкой причиной миофасциальных болевых синдромов, затрагивающих мышцы тазового дна, является гинекологическая патология. При последнем варианте хронические боли локализуются внизу живота, пояснице, области крестца.
Миофасциальные болевые синдромы, сопровождающие висцеральную патологию, меняют картину соответствующей соматической болезни, что может значительно затруднять диагностику. После купирования обострения соматического заболевания вызванные им миофасциальные боли обычно сохраняются в течение длительного времени. Миофасциальный болевой синдром может формироваться на фоне остеохондроза позвоночника, осложняя его течение. В этом случае основную роль в развитии МБС играет измененная поза и неправильный двигательный стереотип, свойственные больным остеохондрозом, а также рефлекторный мышечный спазм. Однако во многих случаях МБС не связан с остеохондрозом позвоночника, а болевой импульс первично исходит из пораженной мышцы.
Факторами, предрасполагающими к развитию МБС, являются нетренированность мышц, гипотиреоз, дефицит ряда микроэлементов и витаминов. Мышечная боль нередко возникает в результате непривычной длительной работы слабых и нетренированных мышц, например, после интенсивных сезонных дачных работ, несистематических занятий спортом.
Миофасциальная боль бывает различной интенсивности, она усиливается при физической нагрузке и охлаждении и уменьшается в тепле. Она может быть локализована в пораженном участке мыщцы или иррадиировать в прилегающую анатомическую область. Боль может сопровождаться ощущением скованности после длительной иммобилизации мышцы. В отличие от неврогенных болевых синдромов, при МБС не выявляют неврологической симптоматики, изменений при электромиографии, а распространение боли не является сегментарным. Иногда при МБС одновременно страдают несколько мышц, а зоны отраженных болей перекрывают друг друга. В результате наблюдается комбинация различных болевых зон, вызванных триггерными точками, расположенными в нескольких мышцах.
Диагноз «миофасциальный болевой синдром» ставится на основании клинического обследования и требует систематизированного подхода, включающего тщательное изучение анамнеза заболевания, целенаправленное выявление триггерных точек и обнаружение сопутствующих соматических, психологических и поведенческих нарушений. При обследовании пациента с мышечной болью необходимо учитывать анамнестические и физикальные данные [7]:
- связь боли с физической перегрузкой, возникновение ее после длительного пребывания в фиксированном неудобном положении, после прямого переохлаждения мышцы;
- выявление при осмотре спазмированной, болезненной при пальпации мышцы (мышц), что является существенным фактором. В пределах напряженных мышц определяются участки еще большего болезненного мышечного уплотнения — пальпируемые тяжи. Феномен пальпируемых уплотнений в спазмированных мышцах неоднократно пытались объяснить разными причинами: наличием серозного экссудата, мукополисахаридных отложений; образованием соединительной ткани. Одной из последних гипотез является существование стойкой длительной мышечной контрактуры. Неконтролируемая сократительная активность пораженной группы мышечных волокон сопровождается повышенным локальным метаболизмом. Устойчивое сокращение прилежащих друг к другу мышечных волокон приводит, таким образом, к формированию уплотненного и напряженного тяжа [7];
- распространение боли в области, достаточно отдаленные от напряженной, спазмированной мышцы (зоны отраженных болей);
- патогномоничным признаком миофасциального болевого синдрома является наличие триггерных точек. Триггерная точка представляет собой локальную зону исключительно высокой чувствительности, расположенной обычно в пределах «тугого» тяжа заинтересованной мышцы. Стимуляция триггерных точек вызывает боль в удаленном от давления, но строго определенном месте. Триггерные точки могут находиться как в активном, так и в латентном состоянии. Активная триггерная точка — это фокус гиперраздражимости в мышце или ее фасции, проявляющейся в виде боли. Диаметр триггерной точки обычно 1–3 мм, однако группа из нескольких триггерных точек достигает диаметра 1 см. Считается, что триггерные точки формируются вследствие микротравматизации заинтересованных мышц. Гистологические изменения в этой области неспецифичны, обычно выявляются признаки локальной гипоксии.
Характерна четкая воспроизводимость боли в зоне отраженных болей при сдавливании или проколе активных триггерных точек. При этом боль ощущается не столько в области триггерной точки, сколько в отдаленных от нее участках, то есть отражается в характерные для данной точки области. Отраженная боль может наблюдаться в покое и при движении. Активный триггер очень чувствителен, препятствует полному растяжению мышцы и несколько ослабляет ее силу. При попытке активного растяжения мышцы боль и в самой мышце, и в зоне отраженных болей резко усиливается. При надавливании на активную триггерную точку пациент нередко бурно реагирует на боль, непроизвольно пытаясь устранить вызвавший боль раздражитель, подпрыгивая на кушетке, что известно под названием «симптом прыжка».
- В мышцах никогда не наблюдаются гипо- или атрофии.
- Характерно исчезновение болей и мышечного спазма при специфическом местном воздействии на напряженную мышцу.
- Изменениям функционального состояния мышц, связанным с миофасциальным болевым синдромом, часто сопутствуют психологические и поведенческие нарушения (например, депрессия).
Дифференциальный диагноз миофасциального болевого синдрома проводится с основными патологическими состояниями, сопровождающимися мышечными болями, в первую очередь с ревматической полимиалгией и фибромиалгией.
Ревматическая полимиалгия (РП) — системное воспалительное заболевание, свойственное людям пожилого возраста, при котором поражаются преимущественно околосуставные мягкие ткани — сухожилия, связки, энтезисы. РП сопровождается конституциональными симптомами (лихорадка, слабость, похудание, снижение аппетита), лабораторными признаками системного воспаления — одним из диагностических критериев является ускорение СОЭ.
Фибромиалгия (ФМ) в отличие от МБС характеризуется хроническим течением с вовлечением множественных мышечных групп, распространением на большую часть тела и наличием болезненных при пальпаторном воздействии точек, вызывающих только локальную боль. При миофасциальном болевом синдроме имеется тенденция к большей остроте и специфичности процесса и к вовлечению меньшего количества мышц, а воздействие на триггерные точки вызывает отраженную боль.
Лечение миофасциального болевого синдрома следует начинать с немедикаментозных методов, включающих работу по обучению пациента различным методам мышечной релаксации, коррекции массы тела, правильной организации рабочего места, периодической разгрузке мышц в течение рабочего дня. При имеющихся аномалиях развития желательно начинать их коррекцию с самого раннего детского возраста под наблюдением ортопеда с целью сохранения правильной осанки. Большое значение имеют своевременное лечение заболеваний внутренних органов, позвоночника и суставов.
Широко используются нефармакологические методы воздействия, направленные непосредственно на спазмированную мышцу: разминание и точечный массаж болезненных мышечных уплотнений, ишемическая компрессия триггерных точек, тепловые физиопроцедуры, иглорефлексотерапия.
Одним из важнейших методов терапии является лечебная физкультура. Ее желательно начинать как можно раньше, как только исчезнут боли в покое. Комплекс упражнений должен быть подобран индивидуально, нагрузки наращиваются постепенно. Обязательно следует вводить в комплекс упражнений приемы на растяжение мышц. Лечебную физкультуру следует проводить в течение длительного времени без перерывов.
Для купирования острого болевого синдрома применяются как нестероидные противовоспалительные препараты (НПВП) — диклофенак, кетопрофен, напроксен, так и другие анальгетические средства, в том числе простые анальгетики (парацетамол) и синтетические опиоиды (трамадол). Препараты можно назначать как перорально, так и внутримышечно. Длительность курса лечения НПВП при миофасциальных болевых синдромах зависит от тяжести болевого синдрома.
Для более эффективной борьбы с болевым синдромом используются психотропные средства, особенно если имеется стойкий рецидивирующий болевой синдром, сопровождающийся депрессивным состоянием. В этом случае хороший эффект дают антидепрессанты: амитриптилин, флуоксетин. Анальгетический эффект этих препаратов развивается через неделю после начала терапии, для его поддержания необходим достаточно длительный прием этих препаратов — не менее 1,5 месяцев [8, 9].
Прием миорелаксантов помогает разорвать порочный круг боль — мышечный спазм — боль, поэтому назначение этой группы препаратов также показано в комплексной терапии мышечных болевых синдромов. Назначаются Сирдалуд, Мидокалм, Баклофен.
К сожалению, длительное применение НПВП в полных дозах ограничивается большим числом нежелательных явлений: поражение желудочно-кишечного тракта, почек, задержка жидкости, токсические явления со стороны центральной нервной системы, гепатопатия и апластическая анемия [5]. Возможно применение при мышечных болях селективных ингибиторов циклооксигеназы-2: нимесулида, мелоксикама. Однако большинство авторов отмечает, что новые НПВП менее эффективны, чем традиционные.
Одним из методов снижения вероятности развития нежелательных реакций является широкое применение локальных методов терапии болевых синдромов, к которым относится местное применение НПВП-содержащих препаратов [4]. Местные формы НПВП более безопасны по сравнению с таблетированными. Кроме того, использование кремов и гелей позволяет снизить дозу принимаемых перорально и парентерально НПВП [6]. При этом значительно уменьшается поступление препарата в общий кровоток и, следовательно, уменьшается его накопление в органах, чувствительных к отрицательному воздействию НПВП [3]. Местное применение современных мазей, гелей и кремов, содержащих НПВП, обеспечивает достаточно выраженный обезболивающий и противовоспалительный эффект.
Одним из наиболее эффективных местных НПВП является Вольтарен® Эмульгель. Он содержит 1,16% диклофенака диэтиламина в уникальной форме Эмульгель, который состоит из жировых мицелл и водно-спиртового геля. Благодаря водно-спиртовой основе при нанесении на кожу Вольтарен® Эмульгель оказывает охлаждающее действие, а после испарения спирта с поверхности кожи диклофенак концентрируется в жировых мицеллах, что облегчает его трансдермальное проникновение к очагу боли и воспаления. Обеспечивая быструю пенетрацию на глубину до 14 мм (что почти в 2 раза выше, чем при применении мазевых форм, и в 3 раза выше, чем при применении стандартных гелей). При нанесении на область поражения количество адсорбирующегося через кожу диклофенака пропорционально времени контакта и площади, на которую нанесен препарат, что немаловажно при терапии МФС. За счет высокой пенетрации и активности кислой молекулы вещества в очагах воспаления, сопровождающегося ацидозом, диклофенак в форме Эмульгель начинает действовать уже через 10–14 минут после однократного нанесения, обеспечивая не только избавление от болевого синдрома, но и положительные функциональные изменения в воспаленных тканях [6]. После аппликации на поверхность кожи площадью 500 см2 2,5 г Вольтарен® Эмульгеля абсорбция диклофенака в системный кровоток составляет менее 6%, что говорит о его безопасности: максимальная концентрация препарата в крови в 100 раз ниже, чем при пероральном приеме диклофенака.
Количество препарата зависит от размера болезненной зоны и интенсивности боли. Для нанесения на область площадью 400–800 см2 достаточно 2–4 г Вольтарен® Эмульгеля. Оптимальная кратность нанесения Вольтарен® Эмульгеля при миофасциальных болевых синдромах 3–4 раза в сутки.
Нежелательные явления при лечении Вольтарен® Эмульгелем развиваются крайне редко. Изредка возникают местные кожные реакции: кожный зуд, эритема. Все вышеизложенное позволяет широко применять Вольтарен® Эмульгель в комплексном лечении боли при воспалительных и дегенеративных заболеваниях опорно-двигательного аппарата, в том числе миофасциального болевого синдрома. При этом значительно повышается эффективность и безопасность терапии.
Литература
- Кукушкин М. Л., Хитров Н. К. Общая патология боли. М.: Медицина, 2004.
- Вознесенская Т. В. Миофасциальный болевой синдром // Consilium medicum.
- Нитхарт Ф. У., Голд М. С., Соломон Дж. С. Эффективность диклофенака диэтиламина для местного применения в лечении остеоартрита коленного сустава // РМЖ. 2007, т. 15, № 8, с. 677–684.
- Чичасова Н. В. Место локальной терапии суставов, периартикулярных тканей и позвоночника в клинической практике // Consilium medicum. 2001, т. 3, № 9, 426–427.
- Насонова В. А., Насонов Е. Л. Рациональная фармакотерапия ревматических заболеваний. М.: Литтерра, 2003.
- Topical NSAID for OA: update // Bandolier Journal. № 110.
- Тревелл Д. Г., Симоне Д. Г. Миофасциальные боли. М.: Медицина, 1989.
- Черненко О. А. Лечение болевых скелетно-мышечных поясничных синдромов // Русский медицинский журнал. 2 (ХХ), т. 8, № 10, с. 408–410.
- Яхно Н. Н., Штульман Д. Р. Болезни нервной системы. Руководство для врачей. М.: Медицина, 2001.
А. А. Годзенко, кандидат медицинских наук, доцент
ГБОУ ДПО РМАПО Минздравсоцразвития России, Москва
Миофасциальный болевой синдром
Миофасциальный болевой синдром — хроническое состояние, связанное с формированием в мышечной ткани локальных уплотнений в виде триггерных (болевых) точек. Боли провоцируются пальпацией точек, движением, приводят к ограничению двигательного диапазона, мышечной утомляемости. Диагностика осуществляется путём осмотра и пальпации, по показаниям проводится рентгенография, исследования соматических органов. Лечение включает сочетание фармакотерапии (НПВП, миорелаксанты, блокады) и немедикаментозных способов (рефлексотерапия, массаж, ЛФК, постизометрическая релаксация).

Общие сведения
Миофасциальный болевой синдром (МБС) начинает свою историю с 1834 года, когда впервые был описан феномен локализующихся в мышцах болезненных тяжей. В дальнейшем данный симптомокомплекс ассоциировали с ревматическим поражением мышц, воспалением фиброзной ткани, повышенной вязкостью коллоида в мышцах. Соответственно этим представлениям заболевание носило названия «миофасцит», «фиброзит», «миогеллёз». Современный термин «миофасциальный синдром» впервые был использован в 1956 году в фундаментальной работе американских медиков Дж. Г. Трэвелла и Д. Г. Симонса. Патология имеет широкое распространение, выступает одной из самых частых причин хронической боли. Заболеванию наиболее подвержены люди среднего возраста. У мужчин миофасциальный болевой синдром наблюдается в 2,5 раза реже, чем у женщин.
Причины миофасциального синдрома
Возникновение МБС связано с наличием в мышце ограниченных болезненных уплотнений — триггерных точек. Отдельная точка имеет диаметр 1-3 мм, сгруппированные точки создают триггерную зону диаметром до 10 мм. Формирование триггерных точек происходит под воздействием перенапряжения и травматизации мышц. Предрасполагающими факторами являются:
- Заболевания позвоночника.Остеохондроз, спондилоартроз, травмы позвоночника выступают источником болевой импульсации, провоцирующей повышение тонуса околопозвоночных мышц. Дополнительным фактором, провоцирующим МБС, становится возникающее вследствие боли вынужденное положение, приводящее к мышечному перенапряжению.
- Аномалии опорно-двигательного аппарата. Искривление позвоночника, укорочение нижней конечности, асимметричность таза, плоскостопие приводят к неравномерной нагрузке на мышцы тела. В перегруженных участках появляются триггерные точки, возникает миофасциальный синдром.
- Вынужденная поза. Работа в фиксированной позе, иммобилизация конечностей, однообразное положение постельного больного приводят к статической мышечной перегрузке. В условиях постоянной перегрузки формируется МБС.
- Стереотипные движения. Повторяющиеся однообразные двигательные акты происходят с сокращением определённых мышц. Перегрузка последних ведёт к образованию уплотнений.
- Нагрузка на нетренированные мышцы. В результате возникает микротравматизация, мышечное перенапряжение. Повторные неадекватные нагрузки вызывают миофасциальный синдром.
- Ушиб. Непосредственное травматическое воздействие на мышцу обуславливает нарушение структуры отдельных миофибрилл. Следствием являются дисфункция одних мышечных волокон и компенсаторная гиперфункция других. Последняя ведёт к перегрузке, провоцирующей МБС.
- Соматические заболевания. Внутренние органы тесно связаны с соответствующими мышечными группами. Соматогенная патологическая импульсация вызывает в скелетных мышцах локальное тоническое сокращение, длительное существование которого приводит к формированию триггерной точки.
- Эмоциональное перенапряжение. Многократный или хронический стресс, тревога, другие психоэмоциональные реакции сопровождаются повышенным мышечным напряжением. Возникающие мышечно-тонические состояния, сохраняющиеся после перенесенного эмоционального всплеска, способны провоцировать миофасциальный болевой синдром.
Патогенез
Результатом перегрузок и микроповреждений мышечной ткани является выявляемое микроскопически нарушение проницаемости мембраны миоцитов, высвобождение ионов кальция, повреждение белков, формирующих скелет клетки. Избыток кальция увеличивает сократимость миофибрилл. Длительное мышечное сокращение сопровождается подъёмом внутримышечного давления, что обуславливает ухудшение микроциркуляции. Сокращение мышц происходит с расходованием АТФ, для восполнения запасов которого необходим период расслабления. В условиях длительной мышечной нагрузки срабатывают компенсаторные механизмы: АТФ восполняется за счет имеющихся запасов, продуцируется путём анаэробного гликолиза. Нагрузка, превышающая возможности мышцы (в том числе вследствие нетренированности), приводит к срыву компенсаторных механизмов — устойчивому сокращению с образованием триггерной точки. Возникающий болевой синдром поддерживает спастическое состояние мышечных волокон. Формируется порочный круг: боль — мышечное напряжение — боль. Распространение болевой импульсации по нервным стволам обуславливает феномен удалённой боли.
Классификация
В клинической практике имеет значение различение активных и латентных триггерных точек. Активные точки — источник острой боли при движении и пальпации, могут переходить в латентное состояние. Латентные точки пальпаторно болезненны, активируются воздействием провоцирующих факторов. С учетом состояния триггерных точек выделяют три основные формы МБС:
- Острая — триггерные точки активны, обуславливают постоянный болевой синдром, усиливающийся при движениях.
- Подострая — боль сопровождает двигательные акты, исчезает в состоянии покоя.
- Хроническая — триггерные точки находятся в латентном состоянии, наблюдается некоторый дискомфорт в соответствующей области.
Понимание этиологии заболевания необходимо для адекватного выбора лечебной тактики. Соответственно, в практической неврологии используется классификация МБС по этиологическому принципу, включающая две основные группы:
- Первичные — возникают вследствие мышечного поражения (травмы, перегрузки).
- Вторичные — формируются на фоне заболеваний суставов, позвоночника, соматических органов.
Симптомы миофасциального болевого синдрома
Заболевание характеризуется постепенным развитием болевой симптоматики на фоне постоянной перегрузки поражённых мышц. Миофасциальная боль ощущается пациентом как глубокая, умеренно интенсивная. Сначала боль возникает при мышечной нагрузке (движении, поддержании определённой позы), затем принимает постоянный характер, сохраняется в покое, усиливается при работе заинтересованных мышц. Зачастую наблюдается удалённая боль — болезненные ощущения локализуются в отделах тела, связанных с поражённой зоной. При поражении плечевого пояса отдалённая боль иногда выявляется в кисти, поясничных мышц — в ноге. МБС в мышцах туловища может имитировать сердечные, эпигастральные, почечные, печеночные боли. В отдельных случаях удалённая боль носит характер парестезии.
Миофасциальный синдром протекает с уменьшением двигательного диапазона, повышенной утомляемостью вовлечённой мышцы. Ряд пациентов рассматривают подобную симптоматику как мышечную слабость. В отличие от истинного пареза псевдослабость не сопровождается атрофическими изменениями мышц. Наиболее часто МБС наблюдается в мышцах шеи, надплечий, поясничной области. При шейной локализации заболевание протекает с головными болями, головокружением, возможен шум в ушах. Вторичный МБС часто остаётся незаметен за симптомами основной патологии: артралгией, вертеброгенной цервикалгией, люмбоишиалгией, болями при гастрите.
Осложнения
Миофасциальный синдром не опасен для жизни больного, но способен значительно уменьшить его трудоспособность. Хроническая боль физически изматывает пациента, неблагоприятно отражается на психоэмоциональной сфере, приводит к нарушениям сна. Инсомния усугубляет состояние усталости, негативно отражается на работоспособности. Качество жизни снижается, больному становится сложно выполнять повседневные профессиональные, бытовые обязанности.
Диагностика
Выявление МБС проводится клинически, дополнительные исследования необходимы для определения вторичного характера заболевания, установления причинной патологии. Диагностические затруднения связаны с малой осведомлённостью терапевтов, неврологов, вертебрологов, ортопедов относительно МБС. Основные этапы диагностики:
- Общий осмотр. Даёт возможность выявить скелетные аномалии, искривление позвоночника, нарушение осанки. Пальпация позволяет определить миофасциальный характер боли — ее усиление/возникновение при прощупывании поражённой мышцы. Одновременно пальпируются уплотнённые триггерные точки, нажатие на которые провоцирует вздрагивание больного — симптом «прыжка». Давление на точку в течение нескольких секунд вызывает появление удалённой и отражённой боли.
- Неврологический осмотр. Первичный миофасциальный болевой синдром протекает без неврологических изменений: сохранны чувствительность, сила мышц, рефлекторная сфера. Неврологическая симптоматика свидетельствует о наличии иного заболевания, не исключает сопутствующий МБС.
- Рентгенологическое исследование. Рентгенография позвоночника может выявлять искривления, остеохондроз, спондилоартроз, рентгенография суставов — артроз, признаки артрита.
- Обследование соматических органов. Необходимо для исключения/выявления соматогенного варианта МБС. С учетом симптоматики назначается электрокардиография, рентгенография ОГК, гастроскопия, консультации узких специалистов.
Дифференциальная диагностика осуществляется с фибромиалгией, корешковым синдромом, миозитом. Фибромиалгия отличается распространёнными болями по всему телу, сочетающимися с парестезиями. Корешковому синдрому присущи гипестезия, снижение мышечной силы, гипорефлексия, трофические изменения в зоне иннервации поражённого корешка. При миозите боль охватывает мышцу диффузно, носит ноющий характер.
Лечение миофасциального синдрома
Терапия МБС осуществляется неврологом, альгологом, мануальным терапевтом с участием массажиста, рефлексотерапевта, врача ЛФК. Лечение направлено на купирование боли, перевод активных болевых точек в латентное состояние. При вторичном миофасциальном синдроме обязательно проводится терапия причинной патологии. Фармакотерапия необходима в остром периоде, позволяет устранить болевой синдром. Осуществляется на фоне щадящего двигательного режима с использованием:
- Нестероидных противовоспалительных средств (кетопрофена, диклофенака натрия). Препараты обладают антивоспалительным, противоболевым эффектом.
- Миорелаксантов (толперизона, баклофена). Миорелаксанты замедляют процессы мышечного возбуждения, снимают тоническое напряжение, что способствует расслаблению спазмированных мышечных участков.
- Лечебных блокад. В триггерные точки вводят кортикостероиды, НПВП, местные анестетики. Блокады оказывают выраженный анальгетический эффект.
- Антидепрессантов (флуоксетина, амитриптилина). Применяются в комбинированном лечении длительно протекающего МБС. Устраняют симптомы депрессии, обладают анальгетическим действием.
Немедикаментозные методики дополняют фармакотерапию, необходимы для достижения стойкой ремиссии, профилактики последующих обострений. К их числу относятся:
- Рефлексотерапия. Иглоукалывание, точечный массаж проводятся с целью купирования боли. Прокалывание болевой точки снимает спастическое состояние триггерного участка. Аналогичным эффектом обладает акупрессура.
- Массаж. Первоначально показан миофасциальный массаж, направленный на расслабление поражённой мышцы. В период реабилитации для улучшения питания, укрепления мышечной ткани проводится классический массаж.
- Мануальная терапия. Используются методы постизометрической релаксации (ПИТ), миофасциального релизинга. Процедуры проводятся курсами, оказывают выраженный релаксирующий эффект.
- Лечебная физкультура. Занятия начинаются после стихания болей. Упражнения нацелены на тренировку мышцы, повышение её устойчивости к нагрузкам. Рекомендовано посещение бассейна.
Прогноз и профилактика
Миофасциальный болевой синдром — хроническое заболевание. У большинства пациентов комплексная терапия позволяет добиться латентного состояния болевых точек. Последующее сохранение латентности достигается путём исключения провоцирующих факторов, регулярных занятий ЛФК, периодических курсов массажа. Первичная профилактика МБС начинается с детского возраста, предусматривает формирование правильной осанки, приучение к здоровому образу жизни, занятия спортом, своевременную коррекцию костно-мышечных аномалий. Вторичная профилактика включает избавление от лишнего веса, правильную организацию профессиональной деятельности, ежедневные занятия ЛФК, соблюдение режима дня.
Миофасциальный компартмент-синдром
Миофасциальный компартмент-синдром – это патологическое состояние, которое провоцируется повышением давления в фасциальном футляре, сопровождается ишемией и некрозом тканей вследствие нарушений кровоснабжения. Проявляется ощущением распирания, интенсивной болью, бледностью кожных покровов, ослаблением пульсации периферических артерий, нарушениями чувствительности и движений в пораженной конечности. Диагностируется на основании жалоб, анамнеза, данных осмотра и измерения подфасциального давления. Лечение включает устранение компрессии, назначение препаратов для улучшения кровообращения и реологических свойств крови. При наличии показаний осуществляют фасциотомию.
МКБ-10
Миофасциальный компартмент-синдром впервые был подробно описан немецким хирургом Рихардом Фолькманом, который в 1872 году опубликовал статью, посвященную поражению мягких тканей плеча при надмыщелковом переломе плечевой кости с исходом в ишемическую контрактуру Фолькмана). В российской литературе иногда встречается под названием местного гипертензивного ишемического синдрома. Состояние относится к категории полиэтиологических, может диагностироваться при травмах, быстро растущих опухолях, воспалительных процессах. Точная распространенность неизвестна, предполагается, что нерезко выраженные формы синдрома при травматических повреждениях часто остаются нераспознанными.
Причины
Непосредственной причиной миофасциального компартмент-синдрома является сдавление кровеносных сосудов и нарушение кровоснабжения тканей из-за повышения локального давления в замкнутом пространстве фасциального футляра. В силу анатомических особенностей (прочные фасции, ограничение пространства другими структурами) чаще всего поражаются передние мышечно-фасциальные пространства предплечья, глубокие задние и передние пространства голени. Реже страдают мышцы бедра, плеча, ягодицы и спины. Основными этиологическими факторами считаются:
- Травматические повреждения. Занимают первое место по распространенности. Синдром может вызываться крупными посттравматическими гематомами, вывихами и переломами трубчатых костей, циркулярными ожогами, позиционным сдавлением конечности. Иногда провоцирующим фактором становится преждевременная циркуляция гипсовой повязки при нарастающем травматическом отеке, чрезмерное скелетное вытяжение, остеосинтез переломов.
- Синдром поздней реваскуляризации. Ишемический отек развивается вследствие слишком длительного использования жгута при кровотечениях. Аналогичный механизм наблюдается при продолжительных реконструктивных вмешательствах на артериях, сопровождающихся вынужденным выключением определенного сосудистого сегмента из общего кровотока.
- Воспалительные процессы. Компартмент-синдром иногда потенцируется острыми миозитами различной этиологии. Воспаление мышц может обнаруживаться при ОРВИ, гриппе и специфических инфекционных заболеваниях (туберкулезе, сифилисе), становится следствием токсико-аллергических реакций на паразитарные инфекции или проявлением септикопиемии.
- Новообразования. У некоторых больных патология выявляется при быстрорастущих опухолях, расположенных в толще мышцы или поражающих близлежащие анатомические образования. В последнем случае причиной отека является сдавление питающих мышцу сосудов, нарушения лимфооттока, реакция окружающих тканей на рост неоплазии.
В литературе описываются случаи, когда компартмент-синдром, поражающий миофасциальные пространства, развивался после укуса змеи, внутриартериального или внутривенного введения растворов под давлением. Существует также функциональная разновидность патологии – так называемый маршевый синдром, возникающий при продолжительной интенсивной нагрузке на конечность (пеших переходах, занятиях некоторыми видами спорта), особенно при использовании неудобной тесной обуви. При нарушениях функции почек заболевание может потенцироваться почечными отеками.
Установлен единый механизм формирования компартмент-синдрома, не зависящий от вызвавших его причин. Гематомы, ишемический отек тканей, внешнее сдавление и другие факторы провоцируют повышение интерстициального давления в ограниченном миофасциальном пространстве. В норме давление в капиллярах составляет около 8 мм рт. ст. Когда внутрифасциальное давление превышает данный показатель, возникают грубые нарушения циркуляции крови в капиллярном русле, кислород и питательные вещества перестают поступать в ткани.
Нарушения тканевого обмена усугубляют ишемические явления и вызывают дальнейшее нарастание отека при возможном сохранении кровообращения в магистральных сосудах. Формируется порочный круг, давление внутри футляра продолжает увеличиваться. Примерно через 12 часов изменения становятся необратимыми. В подфасциальном пространстве образуются участки некроза, которые в дальнейшем замещаются рубцовой тканью, что становится причиной развития контрактур в отдаленном периоде.
В клинической практике компартмент-синдром обычно классифицируют по степени тяжести, определенной с учетом клинических признаков и данных измерений внутрифасциального давления. При наличии информации о времени развития патологии такой подход позволяет произвести достаточно точную предварительную оценку состояния миофасциальных тканей и выбрать оптимальную тактику ведения больного. Различают три степени состояния:
- Легкая. Дистальные отделы конечности теплые, определяется пульсация артерий. Разница между диастолическим давлением и давлением в футляре фасции составляет около 40 мм рт. ст.
- Средняя. Температура кожных покровов на стороне поражения снижена по сравнению со здоровой рукой или ногой. Пульсация сосудов ослаблена. Чувствительность пальцев нарушена или утрачена. Интерстициальное давление соответствует диастолическому.
- Тяжелая. Пульсация магистральных артерий отсутствует, чувствительность дистальных отделов конечности утрачена. Подфасциальное давление превышает диастолическое.
Симптомы
Наблюдаются нарастающие боли и прогрессирующий отек конечности. Интенсивность болевого синдрома не соответствует тяжести основной патологии. Боли не купируются ненаркотическими обезболивающими препаратами, усиливаются при ощупывании и сжимании области повреждения, пассивных движениях в дистальных отделах конечности. Кожа над пораженной зоной натянутая, бледная, в тяжелых случаях – холодная. Миофасциальные ткани уплотненные. В последующем пульсация на периферических артериях ослабляется, а затем исчезает, чувствительность конечности снижается или утрачивается, на коже образуются фликтены.
Обычно пациенты находятся под наблюдением травматолога-ортопеда по поводу основного заболевания, а компартмент-синдром выявляется в процессе динамического наблюдения или диагностируется как осложнение травмы в момент поступления. При сочетанных травматических повреждениях, шоке, бессознательном состоянии больного диагностика может быть затруднена. При сосудистой, воспалительной или иной нетравматической этиологии признаки патологического состояния могут быть обнаружены сосудистым хирургом, флебологом, гнойным хирургом, инфекционистом или другим специалистом. В подобных случаях врач направляет больного в отделение травматологии и ортопедии. Для уточнения диагноза применяются:
- Опрос, осмотр. Обстоятельства развития патологии, как правило, очевидны, поскольку обусловлены травмой, операцией, наличием тугой гипсовой повязки и пр. При позиционном сдавлении, продолжительном наложении жгута и некоторых других причинах требуется уточнение анамнеза. Врач выясняет характер боли, в ходе объективного обследования обнаруживает типичный отек, при тяжелом течении – изменение температуры конечности, ослабление или отсутствие пульсации.
- Измерение субфасциального давления. Является методом, позволяющим подтвердить наличие компартмент-синдрома и исключить другие состояния на основании объективных показателей. Результаты имеют особую ценность, если пациент находится в бессознательном состоянии. Выполняется с использованием специальных приборов или системы, состоящей из шприца и аппарата Рива-Роччи. Измерения осуществляют в определенных точках, сравнивают показатели с диастолическим давлением. Разница в 40 мм рт. ст. и менее свидетельствует о локальном сдавлении тканей.
Лабораторные исследования малоинформативны. Рентгенография имеет вспомогательное значение. При переломах и вывихах рентгенологическое исследование производят для уточнения характера основной патологии, при неясных состояниях – для исключения повреждений костно-мышечной системы. Для дифференциации с флеботромбозом назначают флебографию, по результатам процедуры при компартмент синдроме обнаруживают сужение глубоких вен. Кроме того, дифференциальную диагностику проводят с миозитом клостридиальной и неклостридиальной этиологии.
Лечение миофасциального компартмент-синдрома
Лечение осуществляется в неотложном порядке в условиях отделения травматологии и ортопедии, может быть консервативным или оперативным. Сразу при обращении или выявлении признаков патологии у госпитализированного больного производят мероприятия, направленные на устранение сдавления пораженного сегмента. При чрезмерном вытяжении уменьшают вес груза, при наличии тугой мягкой или гипсовой повязки выполняют ее рассечение. Ногу укладывают в возвышенном положении на шину Беллера. Применяют следующие методы лечения:
- Медикаментозная терапия. Показана на начальных стадиях. Для уменьшения выраженности болевого синдрома вводят наркотические анальгетики. Для восстановления местного кровотока назначают сосудорасширяющие средства и препараты, улучшающие реологические свойства крови. Для устранения отека используют петлевые диуретики. При составлении плана лекарственной терапии учитывают сниженное поступление медикаментов в ткани из-за нарушений кровоснабжения.
- Декомпрессионная фасциотомия. Рассечение фасции для быстрого снижения давления в тканях может быть лечебным или профилактическим. Профилактическая фасциотомия выполняется до появления признаков болезни при состояниях, закономерно осложняющихся компартмент-синдромом (обычно – при запоздалой васкуляризации). Лечебная фасциотомия осуществляется при неэффективности консервативной терапии.
В послеоперационном периоде сохраняют возвышенное положение конечности, назначают антибиотики, проводят перевязки. При позднем начале лечения из-за образования некротических очагов в мышечной ткани использование медикаментов и органосохраняющие хирургические вмешательства становятся неэффективными, показана некрэктомия, при развитии обширных некротических изменений – ампутация или экзартикуляция конечности.
Прогноз миофасциального компартмент-синдрома определяется тяжестью патологии и временем сдавления мышечных тканей. При быстром купировании повышения местного давления функция пораженного сегмента полностью восстанавливается. При длительном сохранении повышенного давления исходом становится контрактура, обусловленная образованием участков некроза и последующим рубцеванием. Формирование обширных некротических очагов, требующее отсечения конечности, наблюдается редко. Профилактические меры включают предупреждение травматизма, ранее начало лечения травм, соблюдение правил наложения гипсовых повязок и оказания первой помощи при кровотечениях, ограничение длительности операций на сосудах.
3. Проблемы диагностики острого компартмент-синдрома/ Гивойно Л.В., Кезля О.П.// Экстренная медицина – 2014 – №4.
4. Диагностика компартмент-синдрома у пациентов с ожогами конечностей/ Страфун С.С., Козинец Г.П., Ткач А.В.// Таврический медико-биологический вестник – 2012 – Т15, №4.
Дорсопатия - симптомы и лечение
Что такое дорсопатия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тихонова Игоря Витальевича, вертебролога со стажем в 14 лет.
Над статьей доктора Тихонова Игоря Витальевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Дорсопатии — это группа заболеваний костно-мышечной системы и соединительной ткани, ведущим симптомокомплексом которых является боль в туловище и конечностях невисцеральной этиологии. [9] [10]
Дорсопатия нижней части спины — поражения пояснично-крестцового отдела позвоночника, спинного мозга и паравертебальных структур данной области.
В клинических рекомендациях, посвященных дорсопатиям, нередко встречается термин «неспецифическая» дорсалгия, который обозначает боль, связанную со скелетно-мышечными расстройствами (суставно-связочными или миофасциальными) без признаков поражения поясничных и крестцовых корешков и «специфических» повреждений позвоночника (спондилолистез, остеопороз, опухоли, спондилоартропатии, спондилёз и др.). Выделение «неспецифической» боли в спине удобно и оправдано в большинстве случаев боли внизу спины. [9] [11] По МКБ-10 «неспецифическая» дорсалгия кодируется шифром М54.5 «Боль внизу спины».
Почему болит спина. Этиология
По данным ряда отечественных и зарубежных авторов [2] [4] [6] [14] около 80% случаев возникновения боли в спине вызвано мышечными дисфункциями.
Факторы, способствующие возникновению: значительные погрешности рационального двигательного режима, несоблюдение эргономических особенностей профессии, игнорирование регулярных физических упражнений, восполняющих дефицит движений.
Остеохондроз
Когда причины боли в спине и ограничения подвижности точно не известны, специалисты диагностируют "остеохондроз позвоночника". Но это устаревший диагноз, который используют только в России и странах СНГ. В этом случае рекомендуется дополнительная диагностика.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы дорсопатии
Основным симптомом «неспецифической» дорсопатии нижней части спины является боль, которая может локализоваться непосредственно в пояснично-крестцовой области, а также распространяться в ягодицы, нижние конечности (включая стопы), паховую область. Вторым по распространенности является миофасциальный синдром, сопровождающийся ощущениями мышечного напряжения, скованности внизу спины. Частое сопутствующее явление в подобных случаях — ограничение подвижности в определенных отделах позвоночника (функциональное блокирование). [4] [7]
При наличии клинически значимой межпозвонковой грыжи, спондилолистеза, спондилёза, миелопатии поясничного отдела симптомами могут стать онемение, жжение, «прострел», парез нижних конечностей.
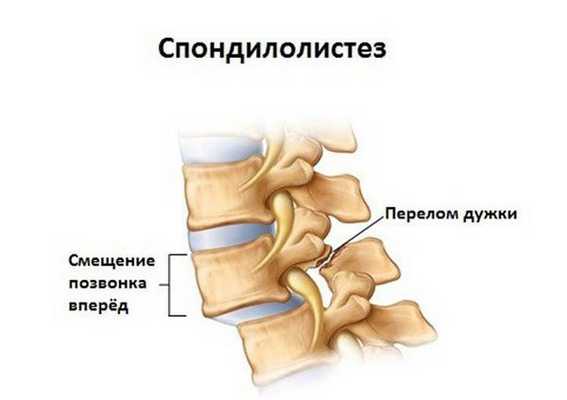
Редко встречающиеся «специфические» дорсопатии могут сопровождаться разнообразными системными симптомами основного заболевания (онкологического, инфекционного, ревматического и др.), имеющего в своих проявлениях болевой синдром внизу спины.
Патогенез дорсопатии
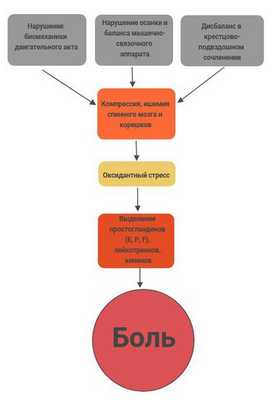
Патогенез дорсопатии нижней части спины до 80% обусловлен биомеханическими нарушениями позвоночника (растяжение, функциональное блокирование), примерно 10% случаев патогенез заключается в возрастных изменениях фасеточных суставов и межпозвонковых дисков, в 4% — в грыже межпозвонкового диска, в 4% — в остеопорозе, вызывающим перелом позвонков, в 3% — стенозе поясничного отдела позвоночника. Остальные причины патогенеза дорсопатии нижней части спины составляют суммарно 1% случаев. [2]
Спондилёз
При спондилёзе происходят дегенеративные изменения в позвонках и межпозвонковых дисках. Точные причины этого процесса неизвестны, но важную роль играет возраст. В зависимости от того, какие структуры позвонка затронуты, может сдавливаться корешок (развивается радикулопатия), или сужается спинномозговой канал (миелопатия). Эти состояния проявляются болью в спине и в области, к которой подходят нервы из поражённого корешка; а также неврологическими нарушениями — слабостью и онемением.
Классификация и стадии развития дорсопатии
По Международной классификации болезней десятого пересмотра (МКБ-10) дорсопатии делятся на:
1. деформирующие дорсопатии, вызванные деформацией позвоночника, дегенерациями межпозвонковых дисков без их протрузии, спондилолистезами;
2. дегенерации межпозвонковых дисков с протрузиями, сопровождающиеся болевыми синдромами;
3. симпаталгические дорсопатии;
Дорсопатии нижней части спины также можно классифицировать на:
1. первичные:
- дегенеративные изменения в межпозвонковых дисках, дугоотростчатых связках, мышцах;
2. вторичные:
- врожденные аномалии (spina bifida);
- травмы;
- спондилолистез;
- артриты;
- висцеральная патология;
- заболевания мочеполовой системы;
- другие болезни (остеопороз, опухоли, инфекции, психические заболевания). [10]
В зависимости от продолжительности заболевания разделяют три стадии: [2]
1. острое течение (до 6 недель);
2. подострое течение (от 6 до 12 недель);
3. хроническое течение (более 12 недель).
По локализации дороспатия нижней части спины делится на:
1. люмбалгию — боль в поясничном отделе позвоночника;
2. люмбоишиалгию — боль в пояснице, распространяющаяся в ногу;
3. сакралгию — боль в крестцовом отделе;
4. кокцигодинию — боль в области копчика. [6]
Дорсопатия шейного отдела позвоночника
Шейный отдел позвоночника обладает большой подвижностью и может испытывать как статические нагрузки во время сидячей работы, так и динамические — при ДТП или спортивных травмах. Боль в шее чаще всего вызвана мышечным напряжением. Реже она встречается при сдавлении нервного корешка, в этом случае боль может отдавать в руку и сопровождается её слабостью и онемением.
Дорсопатия грудного отдела позвоночника
Грудной отдел малоподвижен из-за рёбер. Боль здесь вызвана длительной статической нагрузкой на мышцы.
Дорсопатия поясничного отдела позвоночника
Поясничный отдел позвоночника подвергается значительной нагрузке веса тела, а также страдает при поднятии тяжестей. Боль чаще всего вызвана мышечным спазмом, но нередко к ней приводит сдавление нервного корешка и сужение позвоночного канала. Боль отдаёт в пах и ногу, в которой может возникнуть слабость или онемение.
Осложнения дорсопатии
В случае несвоевременного и/или неквалифицированного лечения осложнениями дорсопатии нижней части спины могут являться: [8] [11] [12]
- увеличение продолжительности (хронизация) болевого синдрома;
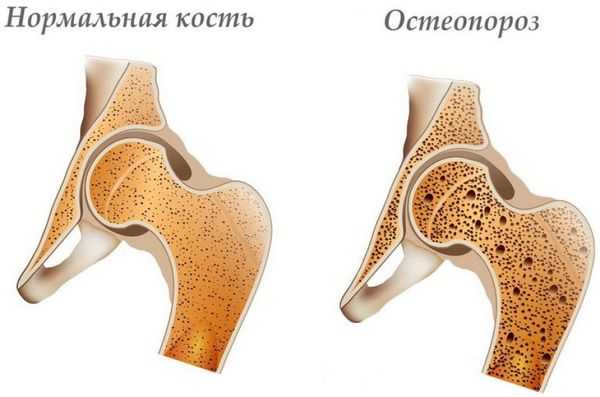
- прогрессирование дистрофических изменений позвоночника (спондилоартроз; пролапс, протрузия, экструзия межпозвонкового диска; остеопороз);
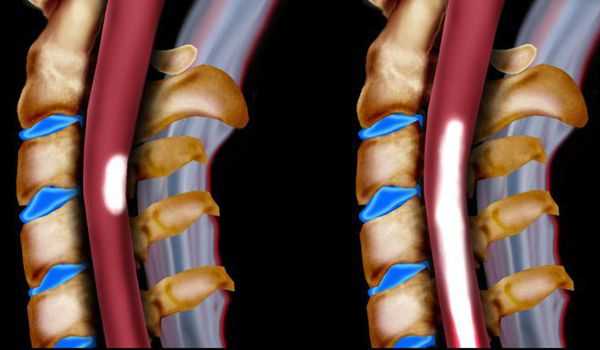
- поражение спинного мозга (миелопатия) и нервных корешков пояснично-крестцового уровня с развитием сенсорных, моторных, смешанных неврологических нарушений в нижних конечностях (корешковые синдромы);
- усиление гипертонуса паравертебральных мышц нижней части спины с возможным формированием вторичного функционального сколиоза;
- возникновение вторичных психоэмоциональных нарушений (тревога, депрессия) при продолжительности болевого синдрома от 1-3 месяцев.
Спондилоартроз
При воспалении позвонковых структур из-за их старения или механического повреждения возникает спондиоартроз. Основные симптомы заболевания: ограничение амплитуды движений в позвоночнике, боль в его повреждённом сегменте и тревожно-депрессивные состояния. На начальной стадии боль может длиться несколько минут, на последней без квалифицированного лечения — практически круглосуточно.
Диагностика дорсопатии
Классическим подходом к первичной диагностике дорсопатии является: [2] [6] [9] [11]
- сбор жалоб и анализ анамнестических данных пациента;
- нейроортопедическое обследование (мануальная диагностика);
- нейровизуализационные методы (рентгенография, МРТ пояснично-крестцового отдела позвоночника);
- нейрофизиологические исследования (стимуляционная, игольчатая электромиография; мигательный рефлекс; Н-рефлекс; соматосенсорные вызванные потенциалы и др.);
- использование шкал, тестов и опросников (визуальная аналоговая шкала, индекс мышечного синдрома, Освестровский опросник при болях внизу спины, опросник Роланда–Морриса; шкала пятибалльной оценки вертеброневрологической симптоматики; самооценка уровня тревожности Спилбергера–Ханина; шестибалльная оценка мышечной силы; опросники нейропатической боли DN4 и PainDETECT и многие другие).
Лечение дорсопатии
Лечение «неспецифической» дорсопатии, по современным данным отечественных и зарубежных исследователе, должно заключаться в мультидисциплинарной медицинской реабилитации, краткосрочной целью которой является коррекция ведущего симптомокомплекса, долгосрочной — снижение/купирование возникших осложнений. [1] [3] [5] [6] [7] [8] [13] [14]
Среди большого количества существующих подходов к лечению «неспецифической» дорсопатии предпочтение стоит отдавать методам с высоким уровнем доказательности (А, В):
Медикаментозное лечение
Лекарства, как правило, применяется симптоматически. При выраженном болевом синдроме — селективные ЦОГ-2 нестероидные противовоспалительные препараты коротким курсом в виде внутреннего, парентерального, ректального применения с учетом противопоказаний. Центральные миорелаксанты — при выраженном миофасциальном синдроме.
Мануальная терапия и массаж
Используются в большинстве случаев «неспецифической» дорсопатии для устранения ведущей причины заболевания — функционального блокирования суставов пояснично-крестцового отдела позвоночника, миофасциального гипертонуса.
Физиотерапевтическое лечение
Самым эффективным методом является чрескожная электронейростимуляция, которая назначается на паравертебральную область нижней части спины в анальгетическом и/или миорелаксирующем режиме.
Лечебная физкультура (ЛФК)
Проводится инструктором/врачом – ЛФК индивидуально и в группах. Направлена на обучение рациональному двигательному режиму, формирование «мышечного корсета» нижней части спины, снижение страха перед активными движениями у пациентов с хронической болью, возвращение пациента к привычной бытовой и профессиональной двигательной активности.
Психологическая коррекция
В случае сопутствующих психоэмоциональных нарушений назначается когнитивно-поведенческая терапия. Проводится клиническим психологом/психотерапевтом индивидуально и в группах.
Хирургический метод
Консультация нейрохирурга с возможным оперативным лечением межпозвонковой грыжи должна проводиться в случае неэффективности консервативного лечения, прогрессировании неврологических осложнений, возникновении компрессионной миелопатии, радикулопатии с развитием нарушения функции мочеиспускания, дефекации.
Народные методы лечения дорсопатии
Эффективность и безопасность методов народной медицины научно не доказана. Они могут отсрочить обращение к врачу, а без своевременной диагностики и адекватной терапии патологии костно-мышечной системы прогрессируют, и боль может стать хронической.
Прогноз. Профилактика
В случаях «специфической» дорсопатии прогноз будет напрямую зависеть от основного заболевания.
При «неспецифических» дорсопатиях в большинстве случаев благоприятный прогноз на выздоровление зависит от правильного своевременного лечения.
Самой действенной профилактикой дорсопатий является соблюдение рационального двигательного режима, регулярное выполнение физических упражнений (под контролем тренера), избегание переохлаждений, лечение сопутствующих заболеваний, своевременное обращение к квалифицированному специалисту — врачу-вертеброневрологу, мануальному терапевту. [5] [12]
Читайте также:
- Гипертония при феохромоцитоме. Диагностика и лечение феохромоцитомы
- Подострая субдуральная гематома на КТ
- Диагностика метастазов опухоли в плевру на рентгене, КТ, МРТ
- Показания к применению калийсберегающих диуретиков. Эплеренон, антагонисты альдостерона, осмотические диуретики
- Осложнения операций на задней черепной ямке
