Причины продольной эритронихии
Добавил пользователь Skiper Обновлено: 24.01.2026
Эритремия — это опухолевое клональное заболевание кроветворной системы, при котором отмечается пролиферация эритроидного, гранулоцитарного и мегакариоцитарного ростков кроветворения с преимущественной активацией эритропоэза. При этом в крови отмечается повышение уровня эритроцитов и гемоглобина, тромбоцитоз и лейкоцитоз. Практически все больные эритремией являются носителями мутации JAK2V617F.
Как развивается эритремия
Причины возникновения эритремии до сих пор не известны. Считается, что это многоэтапное заболевание, при котором под действием внешних факторов происходит повреждение генома нормальной клетки, что приводит к ее злокачественной трансформации и образованию опухолевого клона клеток, который замещает нормальный гемопоэз.
Практически у всех больных обнаруживается мутация в гене JAK2. Обычно страдает 14 экзон, у 90-96% больных отмечается мутация V617F. У 2% больных имеются мутации в 12 экзоне. Очень редко обнаруживаются повреждения других генов, в частности MPL, CALR. Все эти генетические патологии являются специфичными для эритремии, поэтому их определение необходимо для подтверждения диагноза.
Итак, молекулярно-генетические нарушения вызывают активацию JAK-STAT сигнального пути, что приводит к повышению пролиферации ростков гемопоэза и увеличению количества форменных элементов крови.
Моноциты и мегакариоциты (предшественники тромбоцитов) вырабатывают множество цитокинов — биологически активных молекул, которые стимулируют фиброзные изменения, образование новых кровеносных сосудов, что в конечном итоге приводит к остеосклерозу и фиброзу костного мозга. Кроме того, массивная продукция цитокинов способствует развитию опухолевой интоксикации, что усугубляет общее состояние больных.
Также присутствует нарушение связи стволовых клеток с микроокружением. Это провоцирует образование очагов кроветворения вне костного мозга. В первую очередь страдают печень и селезенка.
Симптомы эритремии
Клинически эритремия проявляется двумя синдромами:
- Плетора (полнокровие). Этот синдром характеризуется увеличением числа циркулирующих эритроцитов. Симптоматически проявляется головными болями, головокружением, приступами учащенного сердцебиения, зудом кожи и зрительными нарушениями. Кожа и слизистые имеют синюшный оттенок. Также возможны сосудистые осложнения: тромбозы, эритромелалгия (покраснения пальцев конечностей, боли и чувство жжения в них).
- Миелопролиферативный синдром — развивается в результате гиперплазии ростков кроветрения. Симптоматически проявляется слабостью, повышением температуры, потливостью, зудом кожи, болями в костях. При распаде гранулоцитов отмечается нарушение уратового обмена, что приводит к развитию подагры, камней в почках и уратовому диатезу.
Стадии эритремии
В процессе своего развития эритремия проходит несколько стадий. Первая, она же начальная, может продолжаться более 5 лет. В этот период в основном присутствуют умеренные проявления плеторального синдрома. В анализе крови отмечается умеренный эритроцитоз, в костном мозге отмечается усиление пролиферации всех гемопоэтических ростков за исключением лимфоцитарного. Селезенка не увеличена, осложнения развиваются редко.
Вторая стадия эритремии — это полицитемия. Она делится на 2 подстадии А и В. Стадия А длится 5-15 лет. Для нее характерно повышение количества форменных элементов крови. В результате образуется ярко выраженный плеторический синдром, который осложняется тромбозами, кровотечениями, увеличением размеров печени и селезенки. В анализе крови нарастает цитоз, в костном мозге помимо пролиферации эритропоэтического, гранулоцитарного и тромбопоэтического ростков отмечаются рубцовые изменения.
При эритремии в стадии В продолжает нарастать цитоз и клиническая симптоматика. Образуются очаги опухолевого роста в селезенке, в костном мозге прогрессируют рубцовые изменения.
3 стадия эритремии — анемическая. Здесь уже развивается фиброз костного мозга, который приводит к его истощению и снижению уровня клеток крови. Возможна трансформация заболевания в острый лейкоз.
Диагностика эритремии
В рамках диагностики эритремии пациент проходит комплексное обследование, которое включает следующие мероприятия:
- Сбор анамнеза и физикальный осмотр, во время которого проводится оценка окраски кожи лица и конечностей. Обязательно выполняется определение размеров печени и селезенки.
- Развернутый анализ крови, включающий подсчет количества форменных элементов крови и значений эритроцитарных индексов.
- Трепанбиопсия костного мозга с последующим гистологическим и гистохимическим исследованием.
- Определение уровня эритропоэтина.
- Молекулярно-генетическое тестирование на предмет наличия специфических мутаций V617F.
- УЗИ печени и селезенки для точного определения их размеров.
Диагноз эритремия выставляется согласно критериям ВОЗ 2018 года, где выделяют три больших критерия и один малый.
Большие критерии эритремии:
- Уровень гемоглобина больше 160 г/л у женщин и больше 165 г/л у мужчин.
- Гиперплазия трех ростков миелопоэза в трепанате костного мозга.
- Наличие мутации в гене JAK2.
Малый критерий — снижение уровня эритропоэтина.
Для постановки диагноза эритремия необходимо либо наличие всех трех больших критериев, либо 1-2 больших и одного малого.
Лечение эритремии
Основные цели лечения эритремии следующие:
- Предотвращение образования тромбов и лечение уже развившихся тромбозов и тромбоэмболий.
- Снижение уровня опухолевой интоксикации и контроль связанных с этим симптомов (повышение температуры, кожный зуд, потеря веса).
- Снижение риска трансформации в острый миелобластный лейкоз или миелофиброз.
- Предупреждение развития осложнений при необходимости хирургических вмешательств или беременности.
Для оценки вероятности развития тромбозов при эритремии, проводят стратификацию риска по следующим критериям:
- Возраст старше 60 лет.
- Наличие тромбозов в прошлом.
- Сердечно-сосудистые факторы риска: артериальная гипертензия, лишний вес, диабет, гиподинамия.
Если у пациента нет перечисленных факторов, то его относят к группе низкого риска, при наличии сердечно-сосудистых факторов — к промежуточной, и при возрасте более 60 лет и/или наличии тромбозов в анамнезе выставляется высокий риск тромбоэмболических осложнений. Уровень тромбоцитов на риск развития тромбозов не влияет, но он играет определенную роль при развитии кровотечений. Для предотвращения развития тромбозов необходимо устранение сердечно-сосудистых факторов риска, а также назначение антиагрегантов.
Кроме того, для лечения эритремии применяются следующие методы:
- Удаление избытка эритроцитов в крови. Может осуществляться либо с помощью гемоэкскурсии (обычное кровопускание), либо эритроцитафереза (удаление непосредственно эритроцитов).
- Циторедуктивная терапия. Применяются цитостатики и интерфероны.
- Лечение осложнений уже развившихся тромбозов.
Гемоэкскурсии (кровопускание) при эритремии
Кровопускание применяется для уменьшения объема циркулирующей крови. Объем гемоэкскурсии составляет 250-500 мл за одну процедуру, после чего недостающий объем жидкости восполняют физраствором. Либо вторым вариантом является предварительная инфузия антиагрегантов вместе с физраствором в объеме, превышающем удаляемый объем крови. Сеансы проводят через день до достижения гематокрита до 40-45%. Пожилым пациентам сеансы выполняют 2 раза в неделю, либо снижают объем гемоэкскурсии.
Эритроцитоферез
Эритроцитаферез относится к методам экстракорпоральной детоксикации, который пришел на смену кровопусканию. В его основе лежит удаление эритроцитов с последующим возвратом плазмы и восполнением объема растворами кристаллоидов или коллоидов. За один сеанс можно удалить до 400 мл эритроцитов.
Препараты ацетилсалициловой кислоты
Препараты ацетилсалициловой кислоты, или аспирина, назначаются для предотвращения тромбических осложнений. Аспирин должен назначаться каждому больному эритремией при отсутствии противопоказаний. Если они есть, назначают клопидогель или тиклопидин.
Циторедуктивная терапия
Гидроксимочевина
Теоретически гидроскимочевина может применяться в рамках терапии первой линии у пациентов любого возраста. Но из-за того, что она обладает генотоксичностью и может спровоцировать лейкозогенный эффект, пациентам младше 50 лет и беременным женщинам такое лечение в рамках первой линии не рекомендуется. Также требуется отмена лечения при непереносимости и неэффективности терапии. Критерием непереносимости гидроксимочевины является наличие хотя бы одного из этих симптомов:
- Превышение гематокрита более 45% через 3 месяца после лечения гидроксимочевиной в дозировке 2000 мг/день.
- Отсутствие контроля миелопролиферации. Об этом может свидетельствовать уровень тромбоцитов более 400×10 9 и лейкоцитов выше 10×10 9 через 3 месяца лечения.
- Сохранение увеличенной селезенки (более 10 см ниже края реберной дуги) или невозможность устранения симптомов спленомегалии.
- Миелопения при применении минимальных дозировок препаратов — уровень тромбоцитов ниже 100×10*9 или гемоглобина ниже 100 мг/л.
- Язвы на голенях.
- Поражение кожи и слизистых оболочек.
- Нарушение работы ЖКТ.
- Пневмониты.
- Лихорадка.
Интерферон альфа
Интерферон альфа обладает высокой эффективностью в отношении эритремии и позволяет у части пациентов добиться молекулярного ответа. Также он хорошо купирует плеторальный синдром, снижая выраженность зуда. Однако его широкое применение ограничивает плохая переносимость. В основном его рекомендуют пациентам младше 50 лет.
Бусульфан
С помощью бусульфана возможен активный контроль эритремии, однако при длительном его применении повышается риск развития вторичных лейкозов. Поэтому его применяют у пациентов старше 70 лет при непереносимости гидроксимочевины и интерферонов.
Прогноз при эритремии
В целом прогноз при эритремии относительно благоприятный. Общая 10-летняя выживаемость составляет около 75%. Но заболевание может трансформироваться в острый миелобластный лейкоз (риск 5%) либо в миелофиброз (риск чуть менее 10%).
Симптомы эритремии (головные боли, боли в костях, парестезии) могут ухудшать качество жизни пациентов. Основной причиной гибели пациентов являются тромбозы, кровотечения и тяжелые инфекции, риск которых увеличивается при трансформации патологии в острый миелобластный лейкоз или в миелофиброз.
Лечение эритремии в клинике «Евроонко» проводится с применением современных лечебных протоколов. В сложных случаях решение принимается коллегиально консилиумом специалистов. Важное значение мы уделяем наблюдению пациента в период ремиссии. Это также позволяет достигать увеличения эффективности проводимого лечения.
Причины продольной эритронихии
Шари Р. Липнер ,Assistant Professor of Dermatology, Department of Dermatology, Weill Cornell Medical College, New York, NY, USA Ричард К. Шер- Clinical Professor of Dermatology, Weill Cornell Medical College, New York, NY, USA.
Линии на ногтях являются распространенным симптомом. Тщательный осмотр ногтей рук и ног является неотъемлемой частью полного физического обследования. Понимание основ анатомии ногтей и знание основных типов линий ногтей позволяют врачу диагностировать и лечить заболевания ногтей, и распознавать основные системные заболевания, так как каждый тип линий имеет определенный дифференциальный диагноз. Авторы обзора рассматривают лейконихию (белые линии), продольную меланонихию (коричнево-черные линии), продольную эритронихию (красные линии), и поперечные линии Бо.
Ключевые моменты:
Поперечные белые линии ногтей или линии Миса, ассоциируются с острым системным стрессом, таким как острая почечная недостаточность, сердечная недостаточность, язвенный колит, рак молочной железы, инфекции (корь, туберкулез) и системная красная волчанка, а также с воздействием токсичных металлов, таких как таллий.
Истинная лейконихия появляется в результате патологической кератинизации матрикса, что приводит к появлению белых пятен, не исчезающих при давлении. Ложная лейконихия проявляется белыми полосами в результате неправильной васкуляризации ногтевого ложа, исчезающими при давлении.
Коричнево-черные линии ногтей могут означать постравматическую гематому, бактериальные, грибковые или вирусные инфекции; реакцию на лекарства; эндокринные расстройства; экзогенные пигментации; избыточный синтез меланина в матриксе, невусы или меланому.
Анатомия ногтей
Фундаментальное понимание анатомии ногтей необходимо для понимания происхождения заболеваний ногтей и базовых патологических состояний.
Ноготь состоит из матрикса, кутикулы, ногтевого валика, ногтевой пластины и ногтевого ложа. Матрикс простирается от проксимального ногтевого валика до полумесяцеобразного уголка (т. е. лунулы) и отвечает за производство ногтевой пластины. Ногтевое ложе лежит под ногтевой пластиной на верхней части фаланги и простирается от лунулы до свободного края ногтя; богатое кровоснабжение придает ему красноватый цвет.
Ногти растут медленно, и это следует иметь в виду при осмотре. Отрастание ногтя занимает не менее 6 месяцев, и отрастание ногтей на ногах может занять от 12 до 18 месяцев. Поэтому дефект ногтевой пластины может появится спустя несколько месяцев после травмы или какого-либо условия.
Основы обследования ногтей
Полное обследование включает в себя все 20 единиц ногтей и околоногтевых валиков. Пациенты должны быть проинструктированы и должны удалить лак со всех ногтей, так как это камуфляж дистрофии или болезни ногтя. Фотографии помогают документировать изменения с течением времени.
Лейконихия
Лейконихия классифицируется на истинную и ложную, в зависимости от того, где расположен процесс в матриксе или в ногтевом ложе.
Истинная лейконихия возникает в результате патологической кератинизации матрикса, в результате паракератоза ногтевая пластина имеет непрозрачный вид при обследовании. Белые пятна не исчезают при давлении и перемещаются дистально по мере того, как ноготь растет, что подтверждается сериями фотографий при последующих посещениях. Ложная лейконихия заключается в нарушении васкуляризации ногтевого ложа, которая изменяет прозрачность ногтевой пластины. «Белизна» исчезает при давлении, не смещается при росте ногтей, и, вероятно, не наблюдается никаких изменений на фотографиях при последующих посещениях.
Истинная лейконихия
Полосатая лейконихия - это подтип истинной лейконихии, который характеризуется поперечными или продольными полосами. Причина чаще всего связана с микротравмами, например, вследствие маникюра. Линии из-за травм более заметны в центральной части ногтевой пластины; они как правило обходят боковые части ногтя и лежат параллельно проксимальному краю ногтевого валика.
Онихомикоз
Белые продольные полосы также могут рассматриваться как онихомикоз, на грибковую инфекцию ногтей приходится до 50% всех случаев заболеваний ногтей. Инфекция может быть представлена нерегулярными плотными продольными белыми или желтоватыми полосками, или “шипами” на ногтевой пластине с гиперкератозом, которые называются дерматофитомами (Рис. 1).
При подозрении на грибковую инфекцию производят окрашивание подногтевого материала с помощью гидроксида калия, который затем исследуют методом прямой микроскопией. В качестве альтернативы, врач погружает часть ногтевой пластины в 10% буферный раствор формалина с последующим окрашиванием для определения грибковой инфекции. Микроскопическое исследование дерматофитома показывает плотную массу дерматофитных гиф.
Врач может играть важную роль в диагностике, поскольку клинические признаки, указывающие на дерматофитому, связаны с плохим ответом на противогрибковую терапию.
Генодерматозы
Белые продольные полосы также могут быть признаком редких аутосомно-доминантных генодерматозов таких как болезнь Хейли-Хейли (мутация гена ATP2A2) и болезнь Дарье (мутация гена ATP2C1). Пациенты с болезнью Хейли-Хейли могут иметь ногти с несколькими параллельными продольными белыми полосами переменной ширины, возникающие в лунуле и наиболее заметны на больших пальцах. Эти пациенты также имеют регулярные высыпания в виде пузырей на коже подмышечной области, шеи и околопупочной области.
Пациенты с болезнью Дарье могут иметь ногти с чередующимися красными и белыми продольными линиями, а также клиновидный дистальный подногтевой кератоз, сопровождаемый углублениями или расщелинами. Эти изменения ногтей фиксируются у 92-95% пациентов с болезнью Дарье. Пациенты, как правило, имеют гиперкератотические папулы и бляшки преимущественно в себорейных и ладонно-подошвенных областях, а также риск возникновения вторичных инфекций и неприятный запах изо рта. Знания о характерных признаках поражения ногтей при этих заболеваниях приводят к более быстрой диагностики и лечению.
Линии Миса
Линии Миса - это поперечные белые линии на ногтях. Они 1 - 2 мм шириной горизонтальные параллельные белые полосы, которые охватывают ширину ногтевой пластины, как правило, затрагивающих все ногти. Встречаются редко и чаще всего связаны с отравлением мышьяком. Они также могут быть использованы для установления времени отравления, поскольку они, как правило, появляются через 2 месяца после первоначального отравления.
Линии Миса так же ассоциируются с острым системным стрессом, таким как острая почечная недостаточность, сердечная недостаточность, язвенный колит, рак молочной железы, инфекция (корь, туберкулез) и системная красная волчанка, а также с воздействием токсичных металлов, таких как таллий.
Ложная лейконихия
Ложная лейконихия может предупредить врача о наличие системных заболеваний, инфекций, побочных эффектов препарата и недостатке питательных веществ. Ложная лейконихия включает линии Мюрке, “половинные” ногти и ногти Терри.
Линии Мюрке - парные белые поперечные полосы, которые охватывают ширину ногтевого ложа и параллельны лунуле. Впервые они были описаны у пациентов с тяжелой гипоальбуминемией, некоторые из которых также имели нефротический синдром, которые разрешаются с нормализацией уровня сывороточного альбумина. Линии Мюрке также наблюдаются у пациентов с заболеваниями печени, недоеданием, получающих химиотерапию, с трансплантацией органов, с ВИЧ-инфекцией и синдромом приобретенного иммунодефицита. Также линии связаны с периодами метаболического стресса, т. е., когда способность организма к синтезу белков уменьшается.
«Половинные» или Линдси ногти - это ногти у которых проксимальная часть белая, а дистальная часть розовая или красно-бурая (Рис. 2). Они были первоначально описаны у пациентов с хроническими заболеваниями почек. и удивительно, что они разрешаются после трансплантации почек, но не при гемодиализе или при нормализации гемоглобина и альбумина. «Половинные» ногти также описаны у пациентов с болезнью Кавасаки, циррозом печени, болезнью Крона, дефицитом цинка, пациентов, получающих химиотерапии, болезнью Бехчета и пеллагрой. Их следует отличать от ногтей Терри, которые характеризуются лейконихией с участием более 80% от общей длины ногтя.
Ногти Терри впервые были описаны у пациентов с циррозом печени, причиной которого являлся алкоголизм, но позже были замечены у пациентов с сердечной недостаточностью, сахарным диабетом 2 типа, туберкулезом легких, реактивным артритом, пожилым возрастом, лепрой и заболеваниями периферических сосудов.
Продольная меланонихия
Продольная меланонихия - это наличие черно-коричневых вертикальных полос на ногтевой пластине. Они могут иметь различные причины, в том числе кровь от травмы; бактериальные, грибковые или ВИЧ-инфекции; медикаментозная терапия (например, миноциклин); эндокринные нарушения (болезнь Аддисона); экзогенная пигментация или избыточный синтез меланина в матриксе. Они также могут быть признаком доброкачественной пигментнации: лентиго или же невусов, и злокачественных состояний, таких как меланомы. (Рис. 3)
Когда подозревать меланому?
Хотя меланома реже ассоциируется с коричнево-черными вертикальными линиями осознание связанной с меланомой продольной меланонихией уменьшает вероятность несвоевременной диагностики и улучшает исход заболевания Кроме того, важно помнить, что, подногтевая меланома чаще встречается на 5-м и 6-м десятилетие жизни, она может возникнуть в любом возрасте, даже у детей.
Симптомы и признаки, которые вызывают подозрения на подногтевую меланому:
-Личный или семейный анамнез меланомы
-Вовлечение пальцев “высокого риска” (большой палец, указательный палец, большой палец стопы), хотя меланома может возникать на любом ногте.
-Любая новая вертикальная коричнево-черная пигментации у светлокожих пациентов
-Поражен только один ноготь: вовлечение более чем одного ногтя встречается у людей с темной кожей, и почти у всех пациентов с темной кожей с продольной меланонихией в возрасте 50 и старше.
-Изменения в линиях, такие как потемнение, расширение и кровотечение
-Ширина полосы, превышающая 6 мм
-Линия шире в проксимальной части по сравнение с дистальной
-Неоднородный цвет линии
-Нечеткие боковые границы
-Связанные с пигментацией ногтевой пластины (знак Хатчинсона, представляющий подногтевую меланому) дистрофия ногтевой пластины, кровотечение, изъязвление.
Несмотря на то что эти признаки могут помочь отличить доброкачественные причины от злокачественных, только клиническое обследование не позволяет поставить окончательный диагноз. Несвоевременная диагностика меланомы несет в себе высокий уровень смертности; терапевт может способствовать ранней диагностике путем признания факторов риска и перенаправлением пациента к дерматологу для дальнейшей оценки с биопсией.
Продольная эритронихия
Продольная эритронихия—наличие одной или более линейных красных полос на ногте с участием только одного ногтя или с участием более одного ногтя. Локализованная форма обычно является следствием опухолевого процесса, тогда как привлечение более одного ногтя может свидетельствовать о местном или системном заболевании.
Общие характеристики при осмотре
Клинический осмотр выявляет одну или более линейную, розово-красную полосу, протянувшуюся от проксимального ногтевого сгиба до дистального свободного края ногтевой пластинки (Рис. 4). Ширина полосы обычно колеблется от 1 мм до 3 мм. Другими проявлениями могут быть точечные кровоизлияния в красную полосу, полупрозрачный дистальный матрикс, дистальную V-образную оскольчатую расщелину, онихолизис ногтевой пластины и подногтевой гиперкератоз. Эти особенности могут быть видны невооруженным глазом, но лучше видны при помощи лупы или дерматоскопа.
Локализованная продольная эритронихия обычно наблюдается у лиц среднего возраста и наиболее часто встречается на большом пальце и указательном пальцах. Это может протекать бессимптомно или сопровождаться болью, или озабоченностью пациента по поводу расщепления ногтевой пластины.
Опухоль
Интенсивная пульсирующая боль с чувствительностью к холоду и болезненностью при пальпации являются симптомами гломусной опухоли. Доброкачественное новообразование, которое исходит от нейромиоартериального тела гломуса. Гломусы расположены по всему телу, но более высокая концентрация на руках, особенно под ногтями, и они регулируют циркуляцию кожи. Поэтому ноготь — это самый распространенный участок для этой опухоли. Характерной особенностью подногтевой гломусной опухоли проявление болезненности после точечной пальпации, при подозрении на опухоль (положительный симптом). Гломусная опухоль затрагивает только один ноготь, множественные опухоли связаны с нейрофиброматозом 1 типа.
Другие причины локализованной эритронихии
Онихопапиллома, доброкачественная идиопатическая опухоль, является наиболее частой причиной локализованной продольной эритронихии. В отличие от гломусной опухоли, как правило, бессимптомная. Встречаются и другие менее распространенные причины: подногтевая бородавка, бородавчатая дискератома, доброкачественная пролиферация сосудов, единичное поражение ногтя при красном плоском лишае, гемиплегия и послеоперационные рубцы в области матрикса. В некоторых случаях линии идиопатические.
Злокачественные заболевания также могут проявиться в виде локализованной продольной эритронихии, в том числе инвазивная плоскоклеточная карцинома, плоскоклеточная карцинома in situ (болезнь Боуэна) и, реже, беспигментная меланома, злокачественная меланома и базальноклеточная карцинома. Плоскоклеточная карцинома наиболее часто встречается на 5-м десятилетии жизни и чаще всего характеризуется локализованной продольной эритронихией. Клинически, также проявляется дистрофией ногтей, такими как дистальный подногтевой гиперкератоз и онихолизис
Множественные эритронихии.
Множественные продольные эритронихии обычно встречаются у взрослых на нескольких ногтях и могут быть обнаружены в зависимости от наличия или отсутствия симптоматики (например, боль, расщепление), или быть случайной находкой врача. Часто они связаны с системным заболеванием, чаще всего с красным плоским лишаем и болезнью Дарье. Красный плоский лишай-это папуло-сквамозное кожное заболевание с поражением ногтей у 10% пациентов и постоянной ногтевой дистрофией у 4%. Общие вид ногтей обычно представлен истончением, продольными бороздами и трещинами, а также рубцеванием ткани ногтевого матрикса, в результате чего образуется ногтевой птеригиум. Линейные красные линии также являются типичными признаками. У пациентов с болезнью Дарье наблюдается чередование красных и белых линейных полос на нескольких ногтях.
Реже, множественная продольная эритронихия связана с первичным и системным амилоидозом, гемиплегией, реакцией "трансплантат против хозяина", буллезным эпидермолизом, акантолитическим дискератотическим эпидермальным невусом, веррукозным акрокератозом Гопфа, псевдобульбарным синдромом или же является эритронихией идиопатической.
Линии Бо
Линии Бо-это частая находка в клинической практике. Они не являются истинными линиями, представляют собой поперечные линии на ногтевой пластине, которые возникают из-за временного подавления роста ногтей в матриксе, которые могут возникнуть во время острого или хронического процесса, или системного заболевания (Рис. 5).
Событием, предрасполагающим к появлению линий Бо может быть местная травма или паронихия, действие химиотерапевтических цитостатических средств на матрикс, или резкое начало системного заболевания. Линии также связаны с ревматизмом, малярией, пузырчаткой, болезнь Рейно, и инфарктом миокарда, а также после глубоководных погружений. Длина линий Бо от проксимального ногтевого валика помогает оценить время острого процесса, в среднем рост ногтей на руках 3 мм в месяц и 1 мм в месяц на ногах.
Лечение лазером красных полос на ногтях
Красная полоса на ногте — признак заболевания ногтей, которое называется эритронихия.
Слово “эритронихия” дословно переводится как “эритрос” — красный и “нихос” — ноготь.
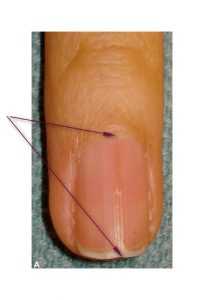
Рис. 1. Красная полоса на ногтевой пластине
Чаще всего красные полосы на ногтях появляются только в продольном направлении, т.е. вдоль ногтя от лунки до его свободного края.
Красные полосы на ногтях могут быть одиночными и множественными, иногда пораженными оказываются сразу несколько пальцев.
Эритронихия обычно встречается на пальцах рук.
Причины появления красных полос на ногтях различны.
Если красная полоса на ногте одна, то ее появление можно связать с подногтевой папилломой, бородавкой и гломусной или иной опухолью.
Если красных полос несколько и поражено много пальцев, то следует думать о наличии системного заболевания, например, болезни Дариера.
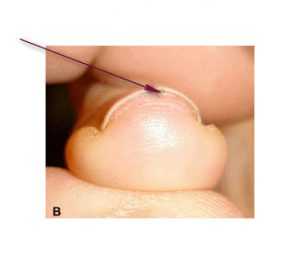
Рис. 2. Красная полоса в толще ногтя
Механизм появления красной полосы в ногтевой пластине сложный и связан с образованием очага поражения в дистальной порции ногтевого матрикса. В результате чего в ногтевой пластине с внутренней стороны образуется борозда, которую заполняет раздутый участок тканей ногтевого ложа. Ущемленные в борозде ткани дают кровоизлияния, которые становятся заметны с поверхности. Свободный край ногтевой пластины в области поражения становится хрупким, часто откалывается и отслаивается, в результате формируется расщепление ногтя.
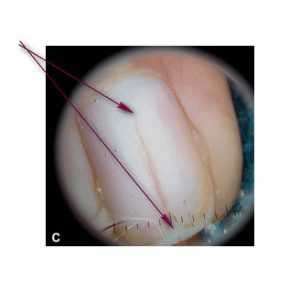
Рис. 3. Отслойка и расщепление ногтевой пластины при эритронихии. Дерматоскопия
Одиночная красная полоса на ногте обычно появляется в возрасте 30-40 лет.
Обычно красная полоса на ногте не приносит никаких неприятностей, кроме эстетического дефекта. Однако иногда пораженная ногтевая пластина сильно болит, а расщепленный ее край меньшает ежедневной работе.
Причиной появления одиночной красной полосы на ногте обычно является папиллома, появившаяся под ногтем — онихопапиллома или опухоль ногтевого ложа другой природы, например гломусная.
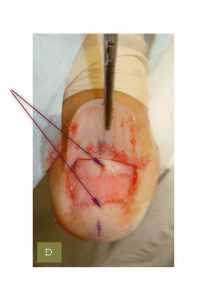
Рис. 4. При поднятии ногтевой пластины видная красная полоса на ногтевом ложе
Лечение одиночной красной полосы на ногте заключается в удалении всей или части ногтевой пластины. После обнажения подногтевого матрикса проводится забор биопсии, чтобы установить точную природу заболевания. Дефект в матриксе пластически закрывается.
Лазерные технологии в лечении заболеваний ногтей занимают достойное почетное место.
Они обеспечивают решение многих проблем, которые ранее представляли большую проблему для врачей.
В частности удаление опухоли ногтевого ложа позволяет избавиться от проблемы быстро и без крови.
Множественные красные полосы на ногтях указывают на системность процесса и требуют общего лечения.
Эритродермия
Эритродермия – это генерализованное диффузное воспаление кожных покровов, сопровождающееся гиперемией и отеком дермы, высыпанием папул, булл и пустул, которые эрозируются с образованием корок и шелушения, обладают тенденцией к слиянию и периферическому росту. Распространяясь, очаги воспаления захватывают всё новые участки дермы, отмечается поражение волос и ногтей. Высыпания сопровождаются продромой, зудом, образованием трещин, присоединением вторичной инфекции. Диагностируется эритродермия клинически и на основании лабораторных анализов. Лечение стационарное, включает антибиотики, глюкокортикоиды, иммуномодуляторы, антигистаминные средства и другие препараты.
МКБ-10
Общие сведения
Эритродермия – практически тотальное воспаление эпидермиса, которое является симптомом ряда шелушащихся дерматозов различной этиологии и злокачественных гемодермий или (реже) возникает на фоне ранее неизмененной кожи. Представляет опасность для жизни пациента. Частота летальных исходов при эритродермии, по данным разных авторов, колеблется от 18% до 64%. При ассоциированности эритродермии с раком кожи или злокачественной лимфомой кожи смертность определяется тяжестью основного заболевания.
В отечественной дерматологии фиксируют патологический процесс в 1-2% случаев всех госпитализаций больных с поражениями кожи. По данным зарубежных специалистов, эритродермия встречается в 0,07% случаев кожной патологии. Эритродермией страдают пациенты старше 40-60 лет, причём мужчины в 2-4 раза чаще женщин, что, вероятно, связано с большей распространённостью вредных привычек и провоцируемых ими заболеваний с поражением иммунной системы среди представителей мужского пола. Патологический процесс дебютирует в любое время года, неэндемичен. Актуальность проблемы связана с тяжестью течения, возможностью летального исхода.
Причины эритродермии
Эритродермия полиэтиологична, поскольку объединяет целую группу патологий. Первичная эритродермия спонтанна. Вторичная эритродермия является симптомом различных дерматозов (псориаза, экземы и др.). Наиболее вероятными триггерами патологического процесса называют генетические мутации и нарушения в работе иммунной системы.
Патогенез
Патогенез заболевания недостаточно изучен, пока остается невыясненным, почему такие разные причины вызывают одинаковый патологический ответ кожи. Тем не менее, специалисты в области дерматологии считают, что патогенез эритродермии напоминает развитие реакции «трансплантат против хозяина». При внедрении в организм человека чужеродные антигены встречаются с антигенами тканевой совместимости HLA – белковыми молекулами на поверхности каждой клетки человека. Набор HLA индивидуален для каждого пациента. Антигены тканевой совместимости улавливают «чужаков» и фильтруют их, отделяя от собственных клеток организма.
HLA ассоциированы с генами главного комплекса гистосовместимости 6-ой хромосомы, поэтому первыми реагируют на любые генетические мутации. Система HLA регулирует иммунный ответ посредством передачи «чужака» Т-лимфоцитам, распознавания собственных клеток организма, в которые успел внедриться чужеродный антиген, активации клеточного и гуморального иммунитета для уничтожения антигенов. Она же контролирует иммунный ответ на воспаление, развивающееся в дерме при повреждении клеток кожи. Патогены повреждают кератиноциты эпидермиса, которые начинают выработку провоспалительных цитокинов. HLA передаёт патогены Т-лимфоцитам, активируя иммунитет и выработку Т-киллеров и Т-супрессоров.
Активированная HLA иммунная система дополнительно вырабатывает цитотоксические Т-лимфоциты, которые также уничтожают чужеродные антигены. При этом цитокиновый профиль иммунного ответа при эритродермии включает TH1 и TH2, что позволяет нейтрализовать антигены различного происхождения. TH1-клетки уничтожают инфекционное начало, а TH2-клетки синтезируют интерлейкины, которые усиливают пролиферацию и образование антител класса IgE, ответственных за аллергические реакции.
Такая мощная ответная реакция клинически проявляется эритродермией кожи. Процессы пролиферации, сопровождающие антигенную агрессию, имеют свою особенность – резко увеличивается митотическая активность базальных клеток эпидермиса, их транспортировка на поверхность дермы. Клинически наблюдается крупнопластинчатое шелушение, характерное для эритродермии.
Классификация
Классификацию эритродермии предложил французский дерматолог Луи Брок в начале прошлого столетия. Он разделил все варианты диффузного воспаления кожи на три группы: первичные (спонтанно возникающие на неизменённой дерме), вторичные (развивающиеся на фоне дерматозов различной этиологии) и эритродермии, являющиеся симптомом злокачественных гемодермий. Эта классификация по-прежнему актуальна, но сегодня дерматологи различают, прежде всего, доброкачественную и злокачественную патологию с целью своевременного назначения адекватной терапии.
В числе вторичных доброкачественных эритродермий выделяют:
- Псориатическую эритродермию, сопровождающую тяжёлые формы псориаза. Подразделяется на генерализованную форму с практически тотальным поражением кожных покровов, гиперергическую форму с тенденцией к периферическому росту очагов воспаления и продромой, нагнаивающуюся форму – переходную между пустулёзным псориазом Цумбуша и истинной эритродермией.
- Ихтиозиформную эритродермию, которая может быть буллёзной, небуллёзной и пластинчатой.
- Эритродермию Брока, врождённый дерматоз с универсальным гиперкератозом.
- Эритродермию Лейнера-Муссу, десквамативный дерматоз новорожденных.
- Экзематозную эритродермию, являющуюся симптомом тяжёлого течения экзематозного процесса.
- Эксфолиативную эритродермию (генерализованный эксфолиативный дерматит) – самую тяжёлую разновидность эритематозного процесса.
- Болезнь Девержи – эритродермическую форму, характеризующуюся очагами шелушащейся эритемы.
- Лекарственную эритродермию – результат нерациональной терапии.
Среди вторичных злокачественных эритродермий различают:
- Эритродерму – одну из форм Т-клеточной лимфомы с тотальным покраснением кожи и обильным крупнопластинчатым шелушением.
- Синдром Сезари – эритродермический ретикулёз с ретикулемией.
Симптомы эритродермии
Эритродермия может возникнуть спонтанно, остро, без видимых причин, или дебютировать на фоне прогрессирования длительно существующего дерматоза. Однако при любом варианте в клинической картине эритродермии можно выделить два этапа развития патологического процесса. На начальном этапе наблюдается высыпание первичных элементов виде булл, папул, пустул на фоне гиперемии и преобладания в некоторых случаях экссудативных процессов с отёком кожи. С течением времени эпидермис истончается.
Первичные высыпания инволютируют, но параллельно подсыпают новые. Пустулы и везикулы вскрываются с образованием эрозий, которые покрываются геморрагическими или гнойными корками. Первичные элементы при эритродермии обладают периферическим ростом, тенденцией к слиянию и образованию очагов воспаления значительных размеров, которые очень быстро захватывают новые участки кожного покрова вплоть до его тотального поражения. Следует отметить, что на начальном этапе возможно спонтанное разрешение эритродермии.
В складках кожи начинается мокнутие, присоединяется вторичная инфекция. Весь поражённый кожный покров шелушится крупными пластинами. Высыпания сопровождаются субъективными ощущениями: болезненностью, жжением кожи, сильным зудом, общей слабостью, разбитостью, артралгиями. Температура тела повышается до субфебрильных цифр. Происходит обострение сопутствующих заболеваний.
Вторичный этап эритродермии характеризуется утолщением эпидермиса, вовлечением в процесс слизистых оболочек, волос и ногтей. Волосы выпадают, прогрессирует алопеция, ногти дистрофично изменяются, слоятся, ломаются. Наблюдаются нарастающие симптомы интоксикации: тахикардия, озноб, мышечная дрожь, высокая (иногда до 40°С) температура, увеличение лимфатических узлов, печени и селезёнки, диспепсия, нагрубание молочных желёз. Всё это требует срочного исключения злокачественности процесса, принятия экстренных терапевтических мер.
Диагностика
Клинический диагноз ставится врачом-дерматологом на основании анамнеза, симптомов, лабораторных анализов и дополнительных методов исследования. При проведении обследования уточняется причина развития заболевания (воспаление или злокачественный процесс). Одиночная биопсия кожи в 50% неинформативна, поэтому при необходимости проводят серию биопсий.
Для выявления признаков малигнизации осуществляется реанжировка гена Т-клеточного рецептора методом электрофореза в геле из агар-агара (определение определённой последовательности ДНК в исследуемом образце ткани) и мазках периферической крови. Используют иммуногистохимию, определение моноклональных антител. Применяют ВИЧ-тестирование, у детей исследуют уровни липидов, цинка, аминокислот. Дифференцируют эритродермию со следующими заболеваниями:
- крапивницей;
- актиническим, себорейным и атопическим дерматитом;
- ветряной оспой;
- бруцеллёзом;
- токсикодермией;
- красным волосяным и плоским лишаём;
- ихтиозом;
- распространённым псориазом;
- саркоидозом;
- дерматофитией;
- лимфопролиферативными процессами.
Лечение эритродермии
План терапии составляют с учетом причины развития и формы заболевания. Лечение комплексное, осуществляется в стационарных условиях. Применяют глюкокортикостероиды, цитостатики, антибиотики, антигистаминные препараты, энтеросорбенты, иммуномодуляторы, чаще всего – в виде внутривенных инфузий. Исключается контакт с водой, поскольку влага провоцирует распространение процесса. Иногда назначают экстракорпоральную гемокоррекцию, фотохимиотерапию. Наружно используют противовоспалительные и смягчающие мази.
Прогноз
Прогноз зависит от формы заболевания и своевременного начала лечебных мероприятий. В случае поздней диагностики и лечения возможен летальный исход, особенно если эритродермия сопутствует злокачественному опухолевому процессу или системной патологии.
Читайте также:
- Неправильное питание. Анорексия. Что такое анорексия?
- Воспалительная демиелинизирующая полинейропатия. Диагностика и лечение демиелинизирующей полинейропатии.
- Диагностика аспиргиллеза. Лечение аспиргиллеза.
- Показания для операции комплексной травматической нестабильности локтевого сустава
- Механизмы апоптоза клеток и его регуляция
