Пример артериальной дистонии. Синдром венозной гипотонии
Добавил пользователь Дмитрий К. Обновлено: 29.01.2026
Гипотонический синдром с церебральными проявлениями. Головные боли при гипотонии
Данный синдром характеризовался жалобами на головные боли тупого характера с чувством тяжести преимущественно в лобной области, усиливающиеся при физической и умственной нагрузках. У некоторых больных отмечались острые приступообразные боли с головокружением и общими невротическими расстройствами (повышенная утомляемость, раздражительность, снижение трудоспособности). Артериальное давление колебалось от 100—110/65—70 до 85/55 мм рт. ст. и ниже.
Как правило, последние цифры сопровождались особо плохим состоянием: резкой слабостью, головокружением. Однако зависимости между высотой давления и выраженностью жалоб не отмечено. У одного и того же больного головные боли могли быть как при снижении АД, его норме, так и при повышении.
Значительную информацию о причинах этого несоответствия дают показатели височного давления, которое у большинства больных было сниженным (у 75— 80%) и лишь у 2—3% — повышенным. Для гипотонического синдрома характерно снижение тонуса артери альных сосудов мозга, удлинение периода быстрого подъема и укорочение периода наполнения. Достаточно часто на РЭГ проявлялись нарушения венозного оттока (признаки снижения тонуса сосудов, повышение венозной волны U).
Наряду с головными болями из регионарно-церебральных признаков следует отметить обмороки и коллаптоидные состояния. Обморочные состояния у больных с артериальной гипотонией наблюдаются чаще всего при различных дизадаптационных состояниях. Особенно часто они возникают при температурных аномалиях (сильная жара, душное помещение), а также после неадекватной для больного физической нагрузки. Частые и достаточно тяжелые коллаптоидные состояния возникали при сочетании снижения артериального и венозного давления.
Синкопальные пароксизмы. Под синкопальным, или обморочным, пароксизмом понимается кратковременное расстройство сознания, возникающее вследствие острой анемии мозга и сопровождающееся разнообразными нейровегетативными и сердечно-сосудистыми нарушениями. В разработку этого вопроса существенный вклад внесли Н. К. Боголепов, А. А. Акимов, А. М. Коровин, Л. Г. Ерохина и др. В патогенезе обморочных состояний основное значение принадлежит:
1) дисфункции вегетативных регуляторных аппаратов (корковых, гипоталамо-стволовых, сегментарно-ганглионарных), обеспечивающих сердечную деятельность и сосудистый тонус;
2) церебральной ишемии — регионарной или генерализованной и
3) изменению биохимизма крови (CО2, О2, глюкозы, электролитов и медиаторов);
4) кардиальным нарушениям, особенно ритма.
У больных нейроциркуляторной дистонией ведущим патогенетическим механизмом является дисфункция вегетативно-сосудистых аппаратов врожденно-конституционального характера или в результате экзогенных и эндогенных этнологических факторов (инфекции, травмы, интоксикации и др.). На этом фойе незначительные дополнительные факторы (психоэмоциональные, болевые, вестибулярные и др.) вызывают потерю сознания. Обмороку способствуют физическое или умственное перенапряжение, утомление, нарушение режима питания, психические травмы, перегревание, потеря крови и др.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Пример артериальной дистонии. Синдром венозной гипотонии
Кардиальный вариант гипотонического синдрома. Сердечные проявления гипотонии
Кардиальный вариант гипотонического синдрома встречается у 30—40 % больных этой группы. Боли носили обычный колющий, давящий характер, важно отметить, что у некоторых больных они очень напоминали стенокардию: острый кратковременный характер болей с отдачей в левую руку и лопатку (возможно, за счет временного снижения коронарного кровообращения). Пульс отличался лабильностью, нередко с тенденцией к брадикардии. Границы сердца, как правило, нормальные, ослабление 1 топа и функциональный систолический шум на верхушке сердца и легочной артерии.
По данным ЭКГ, наблюдались отклонения, чаще в нарушениях ритма (брадикардия, тахикардия, тахиаритмия, экстрасистолия, реже нарушения предсердно-желудочковой проводимости, блокада ножки пучка Гиса), депрессии зубца Т в одном или нескольких отведениях. Исследования ПКГ показали следующие изменения фазовой структуры сердечного цикла: укорочение электромеханической систолы, уменьшение фазы напряжения за счет уменьшения подфазы трансформации и внутрифазовой перестройки с укорочением периода быстрого изгнания и удлинения подфазы медленного изгнания. Н. М. Копидзе, которая детально проанализировала исследования, стоит на точке зрения, что вышеуказанные изменения структуры систолы являются частичной причиной гипотонического состояния.
Чем же вызвано нарушение соотношения фаз систолы с замедлением изгнания? Может быть, в этом и заложена разгадка гипотонии? Приведем ряд фактических и предположительных данных:
1. Снижение возбудимости симпатической нервной системы, уровня адреналовых веществ или «ускользание» (блокирование,- низкая реактивность) рецепторов.
2. Возможность дистрофических изменений миокарда и формирование гипотонии с учетом этих изменений (от различных внешних причин, в том числе снижения трофической функции СНС).
3. Снижение активности диастолического расслабления (роль учащенного ЧСС, повышенного тонуса сердечной мышцы), влекущее за собой повышение венозного давления.
С учетом этих факторов происходит не просто снижение АД, а формирование целой системы циркуляции — циркуляции гипокинетического типа, в которой сочетаются патологические и компенсаторные механизмы: снижение общего периферического сопротивления, повышение периферического венозного давления, повышение чувствительности тканей к гипоксии н т. д.

Клинические проявления со стороны сердца на первых этапах болезни малосущественны. Они касаются только субъективных ощущений, наклонности к лабильности пульса, четкому проявлению кожно-сердечного рефлекса. При более длительном течении болезни возникают изменения, связанные с нарушением трофики миокарда и появлением различных аритмий. Наиболее частые из них — наклонность к брадикардии, экстраси столии и пароксизмальной тахикардии.
Нарушения ритма отражаются па состоянии мозгового кровотока. Наблюдаются синкопальные состояния, обморок, чувство дурноты, головокружения. При этом сознание сохранено, но ощущение «затуманивания», «вуализаций» отмечают многие больные.
Приведем одно клиническое наблюдение, в котором наиболее четко выявляются сложные взаимоотношения между артериальной гипотонией и функциональным состоянием сердца.
Из представленного примера следует, что ухудшение состояния возникло не в связи со снижением АД, а главным образом за счет тахикардии, экстрасистолии и нарушения трофики миокарда. Именно эти ведущие проявления привели к изменению мозгового кровотока и появлению таких симптомов, как головокружение, чувство дурноты, слабость. Это позволило нам сделать вывод, что главное звено в цепи нарушений — сердце, а исходная гипотония — явление вторичное. Все это нашло отражение в лечении и, в частности, назначений лротивоаритмических препаратов и лекарств, улучшающих трофику миокарда.
Больная Г., 38 лет, наблюдалась нами более 13 лет. В первые годы — типичная артериальная гипотония, артериальное давление в пределах 90—100/60 мм рт. ст., при снижении до более низкого уровня отмечались сильная головная боль, тошнота, чувство дурноты. Больная лечилась по поводу обострения болезни с периодическим успехом, однако длительного периода компенсации не наступало. После 5 — 6 лет болезни обострение заболевания стало протекать не со снижением, а с повышением АД, причем цифры повышения, при котором нарушалось состояние больной, не превышали 130/80—140/90 мм рт. ст. Несколько изменилась и клиническая картина болезни: исчезли дурнота, полуобморочное состояние, но зато усилились головная боль и боли в области сердца.
Лечение затруднялось тем, что назначение даже легких гипотензивных препаратов приводило к снижению давления (до 100—105/60—65 мм рт. ст.) и новому ухудшению состояния. Такое неустойчивое состояние затем сменилось стойким повышением АД н формированием гипертонической болезни II А стадии- с типичными симптомами этого заболевания (изменением глазного дна, гипертрофией миокарда, признаками его перегрузки по ЭКГ).
Под нашим наблюдением находилась значительная группа аналогичных больных (23 человека), преимущественно женщин от 28 до 40 лет. Лечение их было крайне сложным, так как неустойчивость давления возникала по малейшему поводу.
Мы избрали метод очень медленной адаптации. Тренировали больных к стрессовым ситуациям (путем прогнозирования поведения), болевым восприятиям, учили переносить состояние нехватки воздуха. И все это на фоне специальной ЛФК с очень медленным расширением физических нагрузок. У некоторых больных достигнуты вполне положительные результаты:
Как понять переход гипотонии в гипертонию, а затем и стойкое формирование гипертонической болезни? Кратковременный переход из одного состояния в другое на первых этапах можно легко понять с позиций гиперкомпенсаций, когда по закону реципрокных взаимоотношений повышение тонуса парасимпатической нервной системы (с гипотонией) влечет за собой повышение тонуса симпатического отдела (с повышением давления). Формирование же гипертонической болезни имеет иные основы (чаще всего в возрасте 30—38 лет после многих лет артериальной гипотонии), но об этом у нас будет дан материал в главе об осложнениях при НЦД и прогрессирующем ее течении.

Синдром венозной гипотонии
Синдром венозной гипотонии еще мало изучен и практически не диагностируется в практической медицине. Необходимость изучения этого вопроса состоит в том, что, наблюдая больных с признаками резчайшей слабости при нормальном артериальном давлении, мы вынуждены были искать пути понимания этого состояния.
Основные проявления венозной гипотонии связаны со снижением периферического давления в венозной системе с частичным снижением внутритканевого давления, которое играет (может быть, весьма существенную) роль в гемодинамике. Причины снижения венозного давления скорее связаны со снижением тонуса симпатической нервной системы, которая регулирует венозный тонус. Последствия этого явления имеют существенное значение для состояния гемодинамики.
Наибольшее значение для клиники имеет состояние секвестрации крови в результате гравитационных процессов. Второе клинико-гемодинамическое значение — снижение притока крови к сердцу, что влечет временное снижение УО. Последнее обстоятельство отражается на состоянии ЦНС и коронарном кровотоке. Отсюда состояние дурноты, обморока, появление болей в области сердца в результате снижения кровотока в этом регионе.
Основные показатели венозной гипотонии, особенно в ее критическом состоянии, это прежде всего снижение ВД ниже 100—90 мм рт. ст. Цифры от 60 до 40 мм рт. ст., как правило, сочетаются с состоянием дурноты, головокружением и обмороком («венозный коллапс»). Снижение венозного давления не может не отразиться на состоянии сердца. По нашим данным, снижение притока к сердцу влечет за собой снижение ударного выброса, и только за счет учащения ЧСС сохраняется гемодинамика.
Снижение ударного выброса отражается на мозговом кровотоке. Отсюда характерное для коллапса состояние.
При каких обстоятельствах выявлялась венозная гипотония? Чаще всего после физической нагрузки (в период восстановления). Наблюдалась у водителей транспорта (5 наблюдений), когда, по данным анамнеза, при резких поворотах машины у них возникало подобное состояние, а при проведении у них ортостатической пробы отмечалось резкое падение венозного давления.
Венозная гипотония наблюдалась нами у больных, которые перенесли токсическую форму гриппа и в последующем отмечали резчайшую слабость и длительное состояние дизадаптации.
Подводя итоги последних статей на нашем сайте МедУнивер, следует сказать, что на основании клинических данных, а также проведенных функциональных проб (ВЭП, ОГП) — гипотонический синдром, как артериальный, так и венозный, формируется неоднозначно, различны и их пути патогенеза, что накладывает отпечаток на клиническую картину и индивидуальные особенности болезни.
- Вернуться в оглавление раздела "Кардиология"
Вегетососудистая дистония (ВСД) - симптомы и лечение
Что такое вегетососудистая дистония (ВСД)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Патриной Анны Викторовны, невролога со стажем в 17 лет.
Над статьей доктора Патриной Анны Викторовны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
От редакции: вегето-сосудистая дистония (ВСД) — устаревший диагноз, которого нет Международной классификации болезней (МКБ-10). Дисфункция вегетативной нервной системы не является заболеванием сама по себе. Симптомы, при которых зачастую ставят диагноз ВСД, говорят о спектре заболеваний, для обнаружения которых нужна дополнительная диагностика. Некоторые из этих заболеваний — неврозы , панические атаки , тревожно-депрессивные расстройства — относятся к проблемам психиатрического профиля. Более корректным и современным термином для части расстройств, относимых к ВСД, является «соматоформная вегетативная дисфункция нервной системы». Этот диагноз идёт в МКБ-10 под кодом F 45.3.
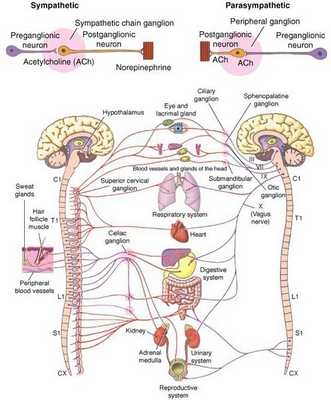
Вегетососудистая дистония (ВСД) — это синдром, представленный в виде разнообразных нарушений вегетативных функций, связанных с расстройством нейрогенной регуляции и возникающих по причине нарушения баланса тонической активности симпатического и парасимпатич еского отдела в егетативной нервной системы [3] . Проявляется функциональными нарушениями, но обусловлены они субклеточными нарушениями [5] .
Краткое содержание статьи — в видео:
Что такое вегетативная нервная система (ВНС)
Вегетативная (автономная) нервная система (ВСН) является частью нервной системы организма, контролирующей деятельность внутренних органов и обмен веществ во всём организме. Она располагается в коре и стволе головного мозга, области гипоталамуса, спинном мозге, и состоит из периферических отделов. Любая патология этих структур, а также нарушение взаимосвязи с ВСН могут стать причиной возникновения вегетативных расстройств [1] .
Вегетососудистая дистония может возникнуть в разном возрасте, но преимущественно она встречается у молодых [5] .
Особенности проявления заболевания
- У мужчин и женщин. Женщины страдают от ВСД в два раза чаще мужчин, но различий в проявлениях болезни нет [3] .
- У подростков. ВСД распространена у подростков из-за активной гормональной перестройки организма.
- У беременных. ВСД у беременных также возникает в связи с гормональными изменениями. Опасные последствия: при гипотоническом типе ВСД — плацентарная недостаточность, гипоксия плода; при гипертоническом — гестозы, преэклампсия, эклампсия; отслойка плаценты; гипертонус матки, преждевременные роды.
Причины ВСД
ВСД — многопричинное расстройство, которое может выступать в качестве отдельного первичного заболевания, но чаще оно является вторичной патологией, проявляющейся на фоне имеющихся соматических и неврологических заболеваний [15] .
Факторы риска развития вегето-сосудистой дистонии подразделяются на предрасполагающие и вызывающие.
Вызывающие факторы:
- Психогенные[5] — острые и хронические психо-эмоциональные стрессы и другие психические и невротические расстройства [3] , которые являются основными предвестниками (предикторами) заболевания [10] . ВСД — это, в сущности, избыточная вегетативная реакция на стресс [9] . Часто психические расстройства — тревожный синдром депрессия — параллельно с психическими симптомами сопровождаются вегетативными: у одних пациентов преобладают психические, у других на первый план выходят соматические жалобы, что затрудняет диагностику [10] .
- Физические — переутомление, солнечный удар (гиперинсоляция), ионизирующая радиация, воздействие повышенной температуры, вибрация. Часто воздействие физических факторов связано с осуществлением профессиональных обязанностей, тогда они позиционируются как факторы профессиональной вредности [1] , которые могут вызывать или усугубить клиническую картину вегетососудистой дистонии. В таком случае имеются ограничения по допуску к работе с указанными факторами (приказ Минздрава РФ от 2021 года № 29).
- Химические — хронические интоксикации, злоупотребление алкоголем, никотином, спайсами и другими психоактивными веществами [5] . Проявления ВСД также могут быть связаны с побочными действиями некоторых лекарственных препаратов: антидепрессантов с активирующим действием, бронходилататоров, леводопы и препаратов, содержащих эфедрин и кофеин [10] . После их отмены происходит регресс симптомов ВСД.
- Дисгормональные — этапы гормональной перестройки: пубертат, климакс [3] , беременность, дизовариальные расстройства [5] , приём противозачаточных средств с периодами отмены [10] .
- Инфекционные — острые и хронические инфекции верхних дыхательных путей, мочеполовой системы, инфекционные заболевания нервной системы (менингиты, энцефалиты и другое) [5] .
- Иные заболевания головного мозга — болезнь Паркинсона, дисциркуляторная энцефалопатия (ДЭП), последствия черепно-мозговой травмы и другие [3] .
- Иные соматические заболевания — гастрит, панкреатит, гипертоническая болезнь, сахарный диабет, тиреотоксикоз [1] .
Предрасполагающие факторы:
- Наследственно-конституциональные особенности организма — заболевание возникает в детстве или в подростковом возрасте, со временем расстройство компенсируется, но восстановление нарушенных функций нестойкое, поэтому ситуация легко дестабилизируется под воздействием неблагоприятных факторов [10] .
- Особенности личности[5] — усиленная концентрация внимания на соматических (телесных) ощущениях, которые воспринимаются как проявление болезни, что, в свою очередь, запускает патологический механизм психо-вегетативной реакции [6] .
- Неблагоприятные социально-экономические условия — состояние экологии в целом, низкий уровень жизни, экономический кризис в стране, жилищные условия отдельных людей, культура питания (приверженность фастфуду, удешевление производства продуктов питания за счёт использования ненатурального сырья), культура спорта (несмотря на активное строительство спортивных комплексов, всё-таки полноценная интеграция спорта в повседневную жизнь населения не происходит) [5] . Также речь идёт об особенности климата в центральной части России с дефицитом ультрафиолетового излучения в холодное время года, что приводит к обострению многих хронических заболеваний в осенне-весенний период, в том числе и ВСД [1] .
- Патологии перинатального (дородового) периода — внутриутробные инфекции и интоксикации, резусконфликты, внутриутробная гипоксия (кислородное голодание), гестозы матери, фетоплацентарная недостаточность и другие [6] .
Мясищев В.Н., выдающийся отечественный психотерапевт, полагает, что ВСД развивается в результате влияния психо-эмоциональных нарушений на имеющиеся вегетативные аномалии [13] .
Также заболевание может возникать и у здоровых людей как транзиторная (временная) психофизиологическая реакция на какие-либо чрезвычайные, экстремальные ситуации [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вегетососудистой дистонии
ВСД характеризуется проявлением симпатических, парасимпатических или смешанных симптомокомплексов [1] . Преобладание тонуса симпатической части ВСН (симпатикотония) выражается в тахикардии, бледности кожи, повышении артериального давления, ослаблении сокращений стенок кишечника (перистальтике), расширении зрачка, ознобе, ощущении страха и тревоги [2] . Гиперфункция парасимпатического отдела (ваготония) сопровождается замедлением сердцебиения (брадикардией), затруднением дыхания, покраснением кожи лица, потливостью, повышенным слюноотделением, снижением артериального давления, раздражением (дискинезией) кишечника [2] .
Хроническая венозная недостаточность - симптомы и лечение
Что такое хроническая венозная недостаточность? Причины возникновения, диагностику и методы лечения разберем в статье доктора Хитарьяна Александра Георгиевича, флеболога со стажем в 31 год.
Над статьей доктора Хитарьяна Александра Георгиевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
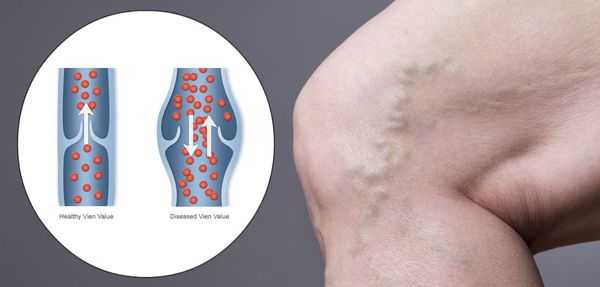
Хроническая венозная недостаточность (ХВН) — патология, возникающая вследствие нарушений венозного оттока крови в нижних конечностях. Она является одной из самых часто встречаемых болезней, относящаяся к сосудистой системе.
ХВН затрагивает больше женскую половину населения, нежели мужскую. [1] [2] У четверти жителей развитых стран мира можно выявить данное состояние.
Зачастую ХВН путают с варикозным расширением вен нижних конечностей, что является заблуждением. ХВН может существовать и без видимых проявлений расширения вен.
Наследственность, избыточный вес, гиподинамия, ранее перенесённые заболевания сосудистой системы (тромбофлебит или же тромбоз), нарушения гормонального фона и повышенное внутрибрюшное давление, могут являться причинами нарушения оттока крови в нижних конечностях.
У женщин развитие заболевания чаще начинается в период беременности и родов. Во время беременности уровень прогестерона и эстрогена значительно возрастает. Они ослабляют стенки вен. Кроме гормональных изменений, прогрессирование ХВН может быть связано со смещением венозных сосудов в малом тазу, а также с увеличивающейся маткой. Ухудшение состояния венозных стенок может быть связано с изменением давления в венах, при схватках во время родов. Высокий эстрогеновый фон, напряжение стенок вен во время родов являются основными виновниками возникновения заболевания. [7]
Частые и продолжительные статические нагрузки, подъём тяжестей приводят к началу заболевания и его прогрессированию. Пациенты считают нормальным клинические проявления ХВН, связывают их с утомлением и недостаточной физической активностью. К сожалению, больные несвоевременно обращаются к специалистам при первых симптомах заболевания. Наиболее часто ХВН подвержены спортсмены, люди с избыточной массой тела, беременные женщины.
Недооценка серьезности недуга приводит, как правило, к тяжёлым последствиям: расширение вен, их воспаление, тромбообразование, образование трофических язв на нижних конечностях (частые осложнения ХВН). [2]
Симптомы хронической венозной недостаточности
Клинические признаки ХВН многообразны и не зависят от прогрессирования заболевания.
Начальная стадия проявляется одним или сразу комплексом симптомов. Поводом для обращения к специалисту может стать лишь косметический дефект «звездочки» (телеангиэктазии — ТАЭ), а также появление дискомфорта, тяжести в ногах, усиливающейся при длительном пребывании на ногах. Значительно реже могут встречаться спазмы мышц и раздражения кожных покровов, которые могут проявляться в разной степени. Варикозно-расширенных вен может и не быть, но, как правило, при обследовании выявляются признаки поражения внутрикожных вен. [5]
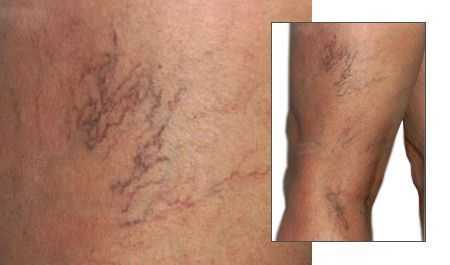
В основном проявление и протекание ХВН сводятся к следующим жалобам:
- появление «звездочек», усиление к концу дня отёчности стоп и голеней;
- мышечные спазмы и ощущение бегающих мурашек;
- понижение температуры и нарушение чувствительности ног;
- появление пигментации на голенях;
- дискомфорт и усталость нижних конечностей.
По мере развития беременности у женщин начинает возрастать степень встречаемости названых признаков. Их появление сокращается в течение недели после рождения ребенка. [7]
Нередко люди с ХВН жалуются на ощущение тепла в ногах, появление зуда, жжения и чувства тяжести. Чаще всего интенсивность симптоматики ХВН усиливается ко второй половине дня или в связи с повышением температуры воздуха.
Возникновение болей в нижних конечностях обусловлено нарушением работы клапанов, приводящего к переходу тока крови из глубоких вен в поверхностные. Вследствие повышения давления в поверхностных венах происходит постепенное нарастание боли, возникает отёчность, сухость и гиперпигментация кожи. [6] Выраженные трофические нарушения могут вызвать открытие язв.
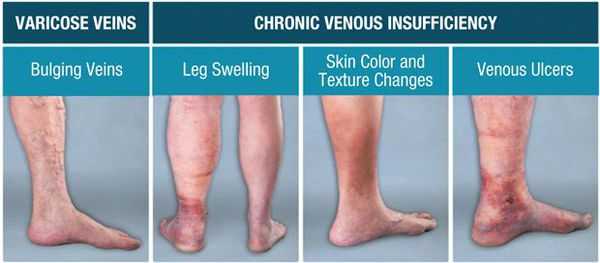
При болезненности вен и покраснении над ними кожи в период протекания симптоматики ХВН существует риск, что они могут предшествовать тромбообразованию вен в нижних конечностях.
Патогенез хронической венозной недостаточности
Патогенез ХВН очень специфичен. У здорового человека отток крови происходит через глубокие вены голени. Благодаря совместной работе постоянно сокращающейся и расслабляющейся скелетной мускулатуры и клапанного аппарата кровь направляется к сердцу, где она насыщается кислородом. В процессе этой работы гладкая скелетная мускулатура усиливает давление на вены, а клапанная система, которая состоит из смыкающихся створок, не позволяет крови поддастся силе тяжести.
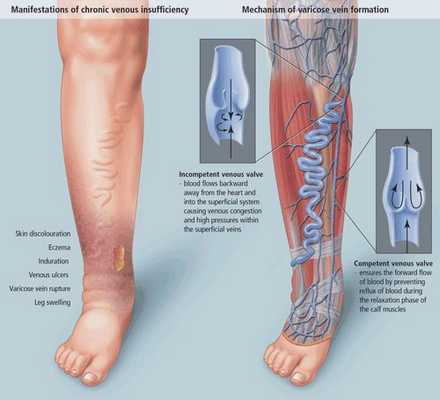
Из-за длительно существующих факторов риска возникает венозная гипертензия, происходит расширение и выпячивание стенки вен. Створки клапанов расходятся и не могут препятствовать патологическому оттоку крови. Увеличенный объём крови сильнее давит на стенку вены, поэтому вена расширяется. Если не начать лечение, вена продолжит расширяться. Стенки сосудов начнут стремительно терять свою эластичность, их проницаемость увеличится. Через стенки в окружающие ткани будут выходить элементы крови, плазма. Таким образом возникает отёк тканей, что еще больше обедняет их кислородом. В тканях накапливаются свободные радикалы, медиаторы воспаления, запускается механизм активации лейкоцитов. Это нарушает питание и обмен веществ тканей. Конечным итогом становится образование «венозных» трофических язв, что существенно снижает качество жизни пациента. [4] [6]
Классификация и стадии развития хронической венозной недостаточности
По клиническим признакам выделяют следующие стадии ХВН:
- 0 стадия — косметический дефект, появление ТАЭ, которая не вызывает никаких клинических проявлений;
- I стадия — отечность голеней и стоп, усиливающаяся ближе к вечеру;
- II стадия — боль по ходу варикозно-расширенной вены, нарастающая ночью. При пальпации вены могут быть болезненными;
- III стадия — постоянная отёчность мягких тканей, чувство онемения и похолодания ног, значительно увеличивается болезненность, присоединяются судороги которые так же нарастают ночью;
- IV стадия — кожные изменения, пигментация, венозная экзема, липодерматосклероз (варикозный дерматит);
- V стадия — кожные изменения, указанные выше, и зажившая язва. При данной стадии может начаться кровотечение, вены закупориваются тромбами, возникает тромбофлебит.
- VI стадия — кожные изменения, указанные выше, и активная язва.
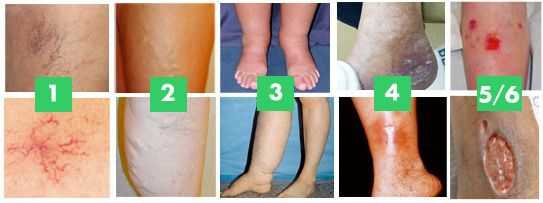
Тромбофлебит можно вылечить только путём хирургического вмешательства. [3] [5]
Осложнения хронической венозной недостаточности
К осложнениям ХВН можно отнести кровотечение из расширенной вены, тромбофлебит и венозную язву. Все эти осложнения возникают на поздних стадиях ХВН при длительном течении заболевания.
Кровотечение из расширенной вены может наступить после травматизации или начаться самопроизвольно. Причиной является нарушение целостности изъязвленных кожных покровов над веной. Как правило, эти вены располагаются в области щиколотки. Эта зона отличается очень высоким давлением в венах, особенно в вертикальном положении тела. Венозная кровь имеет низкую свертываемость, поэтому данные кровотечения при поздней диагностике бывают очень обильными. Неотложная помощь заключается в немедленном переводе больного в горизонтальное положение, конечности придают возвышенное положение и накладывают давящие повязки, если есть возможность выполняется эластичное бинтование. Флебологи могут прошить кровоточащий сосуд или склеить его специальными препаратами. [6]
Трофическая язва развивается в нижней трети голени, в зоне максимальных нарушений кожи. Сначала там появляются коричневые пятна — пигментация. Затем в центре возникают белесоватые уплотнения, напоминающие натёк парафина. Это рассматривается как предъязвенное состояние. Даже малейшая травма этого участка может привести к возникновению дефекта кожи.
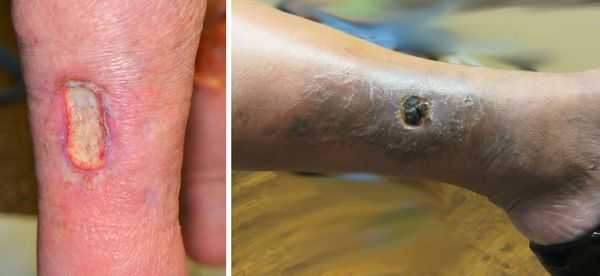
Возникший дефект кожи начинает прогрессивно увеличиваться, вокруг начинается воспаление кожи. Происходит инфицирование язвы. Она начинает мокнуть, тем самым зона воспаления увеличивается. При сохранении причин, вызвавших образование язвы, она возникает вновь и вновь. Поэтому оптимальная тактика лечения — первоочередное устранение причин, вызвавших язву, и профилактику её рецидива. Консервативное лечение заключается в адекватной эластической компрессии, подборе компрессионного трикотажа для пациентов с трофическими язвами, использовании специальных раневых покрытий для различных стадий воспаления трофической язвы. [3]
Диагностика хронической венозной недостаточности
Важно знать, что в лечении любого заболевания главным является выявление его на ранних сроках, тем самым можно предотвратить возможные осложнения, минимизировать затраты и значительно сократить время лечения.
Проведение диагностики ХВН на ранних стадиях способствует ускорению лечения. При диагностике важно определить стадию заболевания. После общего клинического осмотра врач проводит дуплексное ангиосканирование вен нижних конечностей, чтобы определить тактику лечения. Дуплексное ангиосканирование поможет оценить состояние исследуемых сосудов, увидеть места их сужений или расширений, а также выявить тромбообразования.
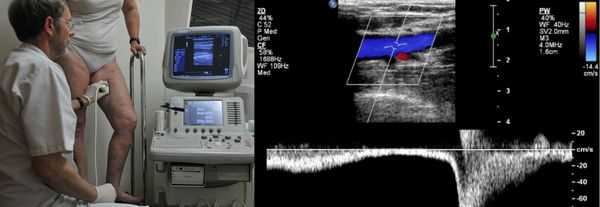
Для самостоятельной диагностики ХВН достаточно просто посмотреть на свои ноги. Такие симптомы, как отёчность, боли и судороги, а также появление на ногах сосудистых сеток и вен, являются «тревожным звонком» для похода к флебологу.
Одним из самых доступных методов диагностики данного заболевания является УЗИ, главным преимуществом которого является многоразовость применения без рисков для здоровья, безболезненность, а также возможность выявить нарушения в текущей работе венозного аппарата. [3]
Для получения лучшего результата обследование рекомендуется проводить во второй половине дня. Поскольку именно после дневной нагрузки на ноги можно провести более точную оценку состояния клапанов, диаметра вен и степени поражённости стенок. На тактику лечения влияет наличие тромба в просвете вен, который приводит к нарушению тока крови и несёт наибольшую угрозу для жизни пациента.
Лечение хронической венозной недостаточности
Способов лечения ХВН достаточно много. В специализированных клиниках основное место занимаю малоинвазивные методы лечения, то есть оперативные вмешательства с минимальным повреждением кожного покрова.
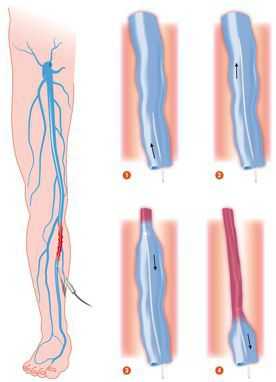
Эндовазальная лазерная коагуляция (ЭВЛК)
В развитых странах помощь с использованием лазерной техники получают до 40% пациентов, страдающих данным заболеванием. При ранней диагностике лечение занимает немного времени и не оставляет следов.Во многих клиниках используется флебологический водяной лазер с длиной волны до 1500 нм, поддерживающий радиальные световоды. Данная технология позволяется закрыть вены любого диаметра через небольшой прокол кожи.
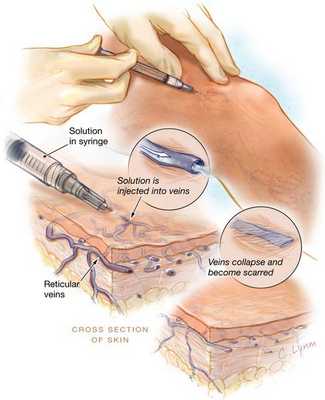
Склеротерапия
Метод склеротерапии основывается на введении склерозанта в просвет поражённого сосуда. Благодаря этому веществу вена заращивается и в дальнейшем исчезает полностью. При более глубоком расположении варикозных вен, применяется методика эхо-склеротерапии. Для более точного внутривенного введения лекарства, процедуру выполняют под контролем УЗИ. С помощью данной методики происходит замещение соединительной тканью, которая исчезает в течение нескольких месяцев. Склеротерапия используется также для устранения наружных косметических проявлений варикоза.
Методика диодной люминесцентной склеротерапии заключается в подсвечивании люминесцентной лампой телеангиоэктазий (до 0,4 мм) или ретикулярных вен (до 2 мм), в просвет которых вводится специальный раствор.
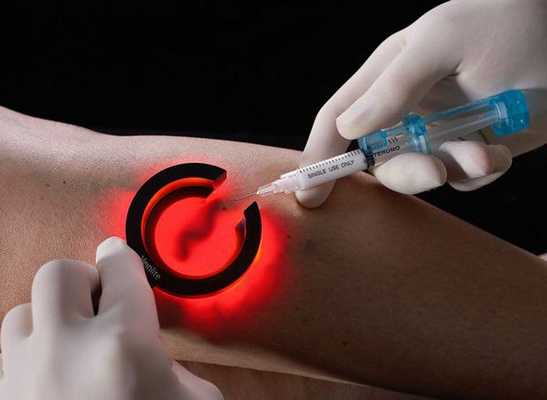
Перспективным направлением в эстетической флебологии является сочетанное применение диодного лазера и склеротерапии — лазерной криотерапии (ClaCS). Данный метод позволяет устранить ретикулярные вены и телеангиоэктазии без особых неприятных ощущений.
Консервативная терапия ХВН заключается в:
- приёме препаратов флеботоников, которые улучшают реологические свойства крови, поддерживают тонус вен;
- устранении факторов появления ХВН (снижение массы тела пациентов, увеличение физической активности и др.);
- ношении компрессионного трикотажа. [4][6]
Пациенту не стоит волноваться о выборе метода лечения, так как флеболог подберёт индивидуальный вариант терапии в зависимости от возраста и вида деятельности пациента, от формы его заболевания и наличия патологий. Обычно при обращении в крупные флебологические центры специалисты для лечения одного пациента одновременно применяют множество методов. Например, для наиболее эффективного и результативного лечения ХВН выполняют лазерную операцию в сочетании с инъекционными способами лечения вен. [4]
Прогноз. Профилактика
Существуют несколько методов, способствующих снижению риска развития патологии и остановке прогрессирования ХВН.
Наибольший положительный эффект даёт увеличение физической активности. Ежедневные пешие прогулки (желательно 2-3 км), спортивная ходьба, бег, плавание, езда на велосипеде повышают венозное давление. Если для вашей работы характерны длительные ортостатические нагрузки, то старайтесь в течение рабочего дня делать 10-15 минутные перерывы, во время которых разминать мышцы ног или же принимать горизонтальное положение, при этом ноги должны быть приподняты.
При ХВН принятие горячих ванн, посещение бани и сауны строго противопоказано, поскольку вызывает увеличение вен, их переполнение и нарушает отток крови.
Снизить риск усиления симптомов ХВН позволяет сокращение времени пребывания на солнце и в солярии, из-за которых снижается мышечный и венозный тонус.
В остановке прогрессирования ХВН немаловажную роль играет постоянный мониторинг массы тела, ведь чем больше вес человека, тем большей нагрузке поддаются сосуды ног. Из рациона питания следует максимально исключить жиры, соль и сахар, все острое и пряное. Употребление пикантных и солёных блюд вызывает задержку жидкости в организме, отложение жира и увеличение веса. Необходимо употреблять как можно больше грубой клетчатки и пищевых волокон.
Женщинам рекомендуется как можно реже ходить в обуви на высоком каблуке (выше 4 см). Из-за высокого каблука мышцы нижних конечностей поддаются непрерывному напряжению, тем самым увеличивая нагрузку на вены. Чтобы восстановить естественный отток крови, ногам нужно давать отдых в течение нескольких минут, снимая обувь каждые 2-3 часа. Помните, что выбирая свободную, устойчивую и удобную обувь, можно избежать возникновения проблем с сосудами.
Людям, входящим в группу риска развития данной патологии, следует носить исключительно свободную одежду и носки без тугой резинки. Для людей, имеющих склонность к ХВН, рекомендуется носить компрессионный трикотаж, подобранный с помощью консультации специалистов-флебологов. [5] [6]
Читайте также:
- Патология вне пищеварительного тракта. Признаки болезни вне пищеварительного тракта
- Гипотиреоз: причины, симптомы и лечение
- Проницаемость кишечника при хронических воспалительных заболеваниях кишечника - болезни Крона
- Вентиляция водолазного шлема. Недостатки водолазных шлемов
- Синдром Денди-Уокера у плода. Частота синдрома Денди-Уокера
