Проницаемость кишечника при хронических воспалительных заболеваниях кишечника - болезни Крона
Добавил пользователь Алексей Ф. Обновлено: 25.01.2026
Болезнь Крона (терминальный илеит) - причины, признаки, лечение
Болезнь Крона (терминальный илеит) относится к группе идиопатических воспалительных заболеваний толстой кишки и является сложным хроническим аутоиммунным заболеванием неизвестной этиологии, характеризующимся рецидивирующим и перемежающимся воспалением во всех отделах ЖКТ от ротовой полости до перианальной области.
Патогенез является отражением сложного взаимодействия между генетической предрасположенностью, триггерами окружающей среды (диета, инфекции и т.д.) и иммунной системой: инициирующие факторы вызывают повышение проницаемости слизистой, что облегчает сенсибилизацию к антигенам. Закрепление и усиление иммунного ответа впоследствии приводит к аутодеструктивным процессам.
Поскольку специфическая причина заболевания отсутствует, проводимое лечение также носит неспецифический характер. В противоположность язвенному колиту (ЯК), хирургическое вмешательство при болезни Крона не приводит к излечению и поэтому показано только при осложнениях заболевания.
Парадоксально, но > 50% больных нуждаются в хирургическом вмешательстве в течение первых 10 лет заболевания, у > 70-90% этот риск сохраняется всю жизнь. Повторные вмешательства существенно увеличивают риск вторичных осложнений (стомы, синдром короткой кишки).
а) Эпидемиология:
• Ежегодная заболеваемость в западных странах: 6-8 новых случаев на 100000; распространенность заболевания составляет 50-100 случаев на 100000. Бимодальный возрастной пик: 15-30 и 60-80 лет. Северо-южный градиент: более высокая заболеваемость среди жителей индустриально развитых стран, городского населения > сельского населения. Тяжесть заболевания в различных этнических группах не различается.
• Наличие семейного анамнеза у 15-25% больных. Конкордантность заболевания среди близнецовых пар: 30-67% - среди однояйцовых, 4% - среди двуяйцовых. Курение увеличивает первичный риск и риск рецидива (в противоположность ЯК, где никотин оказывает обратный эффект). Среди пациентов с болезнью Крона летальность выше, чем в общей популяции. Болезнь Крона связана с повышенным риском развития рака тонкой кишки и колоректального рака в участках хронического воспаления.
б) Симптомы болезни Крона. Тяжесть заболевания, частота обострений и ремиссий вариабельны:
• Общие симптомы (в частности, вначале заболевания в детстве): анорексия, потеря веса, истощение, анемия (потеря крови, дефицит витамина В12), задержка роста.
• Абдоминальные симптомы: диарея (вследствие повреждения эпителия в сочетании со сниженным всасыванием желчных кислот, вызывающим слабительный эффект), кровотечение, боли и спазмы в животе, воспалительные инфильтраты, лихорадка, сепсис, симптомы обструкции (стриктуры).
• Перианальные проявления: отекшие анальные бахромки, нагноение/абсцессы, свищи, незаживающие трещины/язвы, стеноз анального канала.
• Внекишечные проявления: холелитиаз (сниженное всасывание жирных кислот в тонкой кишке), уролитиаз (желчные кислоты связывают кальций => увеличение всасывания оксалатов => увеличение концентрации оксалатов в моче), склерозирующий холангит, кожные изменения (узловая эритема, гангренозная пиодермия), офтальмопатия (увеит, конъюктивит, ирит), ревматологические заболевания (узелковый полиартрит, артралгия, ревматоидный спондилит), бронхопульмональные заболевания.
Осложнения: массивное кровотечение, сепсис, абсцесс забрюшинного пространства, токсический мегаколон, злокачественное перерождение.
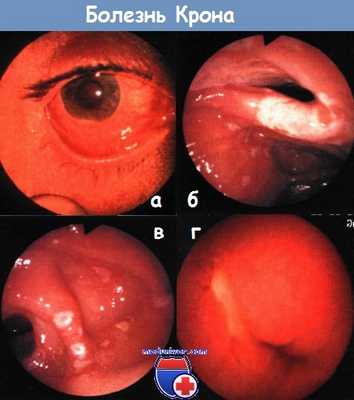
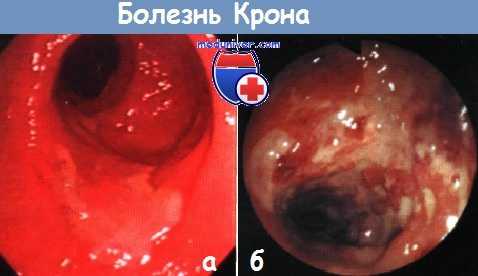
а - ирит при болезни Крона. Выраженная конъюнктивальная инфекция, гипопион.
б - терминальный илеит при болезни Крона. Илеоскопия при колоноскопии.
в - рецидив болезни Крона после резекции: поражена оставшаяся часть терминального отрезка подвздошной кишки.
г - язвы в тощей кишке при болезни Крона. Капсульная эндоскопия.
в) Дифференциальный диагноз:
• ЯК, недетерминированный колит (7-15%), ишемический колит, аппендицит, дивертикулит (сигмовидной кишки, правой половины обочной кишки), колит, индуцированный лекарственными препаратами (например, НПВП), инфекционный колит (включая псевдомембранозный С.difficile колит), проктит при ЗПГШ (например, венерическая лимфогранулема, гонорея), лучевой проктит, СРК, целиакия, болезнь Уиппла, болезнь Бехчета.
г) Патоморфология болезни Крона:
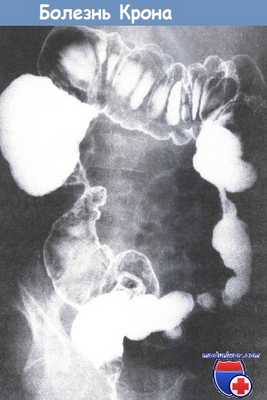
• Распространение по всему ЖКТ: тонкая и толстая кишка - 40-50%, только тонкая кишка - 30%, только толстая кишка - 20% (рис. 4-14 А), перианальные поражения - 15-40% (в 3-5% случаев отмечаются только перианальные проявления болезни).
• Макроскопическое исследование:
- «Лоскутное» дискретное воспаление (чередование пораженных и непораженных сегментов), продольные щелевидные язвы («след от медвежьих когтей, грабель»), вид «булыжной мостовой», афтоидные язвы, глубокие язвы и трещины, которые могут формировать свищи, окутывание кишки брыжеечной клетчаткой, утолщение брыжейки и лимфаденопатия.
- Перианальные поражения: анальные бахромки, геморрой, трещины, язвы анального канала, свищи, ректовагинальные свищи. Перинанальные абсцессы. Аноректальные стриктуры, рак анального канала.
- Внимание: рак, возникающий на фоне болезни Крона, часто не имеет форму опухоли!
• Микроскопическое исследование:
- Трансмуральное острое и хроническое воспаление (нейтрофилы, лимфоциты), изъязвление, формирование неказеозных гранулем (общая частота выявления 50-60%, но редко при поверхностной биопсии!), пенетрирующие трещины => свищи, абсцессы; хроническое воспаление => фиброз, стриктуры.
- Внимание: частичное совпадение с морфологическими признаками ЯК у 7-15% больных (недетерминированный колит).
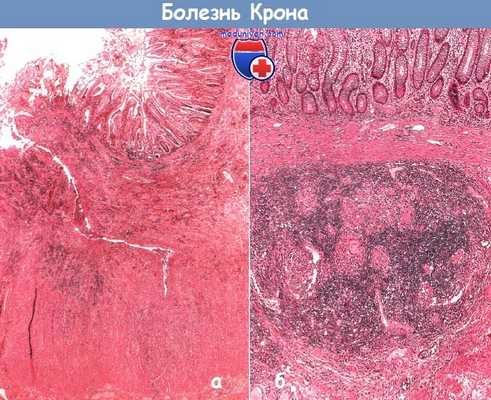
а - болезнь Крона, активная стадия. Микроскопическая картина узкой и глубокой щелевидной язвы подвздошной кишки. В зоне поражения заметна выраженная воспалительная реакция с образованием грануляционной ткани
б - болезнь Крона. Микроскопическая картина подслизистого слоя стенки подвздошной кишки. Скопление неказеозных гранулем окружено плотным инфильтратом из лимфоцитов
д) Обследование при болезни Крона
Необходимый минимальный стандарт:
• Анамнез: семейный анамнез ВЗК? Функция толстой кишки, перианальные изменения (текущие, в прошлом), течение симптомов, внекишечные проявления, недержание кала, курение? Факторы риска для дифференциального диагноза с другими заболеваниями?
• Клиническое обследование: стигмы болезни Крона (перианальная деформация, свищи и т.д.), стриктуры?
• Эндоскопия:
- Ригидная ректоромано- или фибросигмоидоскопия: вовлечение прямой кишки, биопсия?
- Колоноскопия: «золотой стандарт» определения распространенности и активности заболевания в толстой кишке.
• Посев кала, яйца глист, токсины С. difficile => выявление специфической инфекционной этиологии.
• Лабораторные анализы: Среактивный белок (СРБ), формула крови, показатели функции печени, нутритивные параметры.
• Исследование тонкой кишки: пассаж контраста по тонкой кишке, КТ энтерография или капсульная эндоскопия (внимание: наличие стриктур!).
• Экстренная госпитализация: обзорная рентгенография органов брюшной полости => выявление перфорации или дилатации толстой кишки.
Дополнительные исследования (необязательные):
• Маркеры: определение антител к Saccharomyces cerevisae (ASCA) при болезни Крона дает положительный результат в 60% случаев; тест на перинуклеарные антинейтрофильные цитоплазматические антитела (пАНЦА) - отрицательный положителен в 60-80% случаев при ЯК) => комбинация ASCA-положительныи/пАНЦА-отрицательный при болезни Крона имеет 80% прогностическую ценность, окончательная роль маркеров остается невыясненной.
• КТ: при изменениях, специфичных для болезни Крона, чувствительность > 70% и точность > 90%.
• МРТ: исследование при сложных тазовых и параректальных свищах.
• Рентгеноконтрастные исследования (ирригоскопия с барием или гастрографином): состояние слизистой, конфигурация кишечника, стриктуры, трещины и свищи; исследование противопоказано у больных с острым заболеванием (может усугубить ситуацию при токсической дилатации).
• Виртуальная колоноскопия: роль не определена, имеется риск перфорации.
• ПЭТ ПЭТ-КТ- роль в настоящее время не определена, исследования могут быть полезны для выявления свищей и характерной картины чередования пораженных и непораженных сегментов, оценки активности процесса, дифференциального диагноза между болезнью Крона и ЯК.
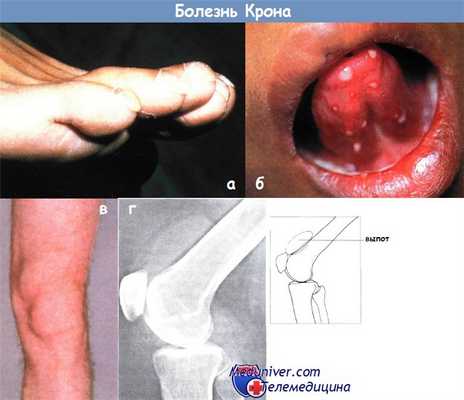
а - болезнь Крона: утолщение концевых фаланг пальцев ног
б - болезнь Крона: афтозный стоматит
в - артропатия коленных суставов — выпот в супрапателлярной сумке
г - рентгенологический снимок коленного сустава пациента с болезнью Крона
е) Классификация болезни Крона:
• По характеру заболевания: с образованием и без образования стриктур, с образованием и без образования пенетраций.
• По анатомической локализации: терминальный отдел подвздошной кишки (дистальная треть тонкой кишки), толстая кишка (без вовлечения тонкой), илеоколит (тонкая и толстая кишка), верхние отделы ЖКТ (проксимальнее детальной трети тонкой кишки), перианальная форма.
• По тяжести (отражена в индексе активности болезни Крона): умеренная, средняя, тяжелая, фульминантная, ремиссия.
ж) Лечение болезни Крона без операции:
- Консервативное лечение = лечение выбора; окончательная цель: достижение ремиссии (контроль симптомов, подавление активности заболевания), поддержание ремиссии, предотвращение рецидива после операции; в тяжелых случаях необходимо полное парентеральное питание для обеспечения «покоя кишки». - Группы препаратов:
• Салицилаты: легкая и умеренно выраженная форма.
• Кортикостероиды: от умеренно выраженных до тяжелых форм, быстрое подавление активности в 70-80% случаев.
• Антибиотики: от умеренно выраженных до тяжелых форм с нагноением и абсцедированием.
• Стандартные иммуносупрессоры (азатиоприн, 6-меркаптопурин (6-МР), метотрексат, циклоспорин, такролимус, микофенолата мофетил): поддержание длительного подавления активности с целью предотвращения хронической стероидозависимости, для достижения видимого эффекта может потребоваться прием в течение 3-6 месяцев.
• Биологические иммуносупрессоры (инфликсимаб, натализумаб, адалимумаб): быстрое подавление активности стероидрезистентного заболевания (20-30%).
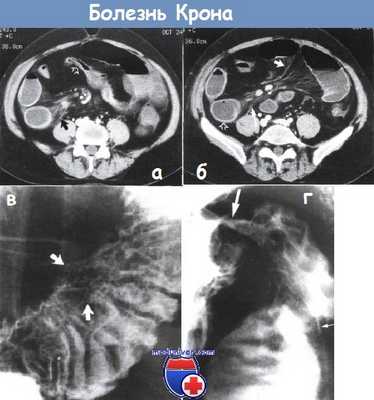
а - болезнь Крона. Отрезок подвздошной кишки сужен, стенка кишки немного утолщена (густая стрелка). Воспалительные тяжи (черная стрелка) в брыжейке тонкого кишечника. Компьютерная томография, аксиальное изображение на уровне пупка.
б - некоторое утолщение стенки двух кишечных петель (пустая стрелка). Воспалительные тяжи в брыжейке тонкого кишечника (длинная стрелка). Воспалительные тяжи в брыжейке напоминают гребень (короткая стрелка) и отражают сосудистые изменения и перилимфатическое воспаление. Компьютерная томография на уровне подвздошных гребней того же пациента, что и на рисунке (а).
в - увеличение кишечных ворсинок при болезни Крона. В дистальной части подвздошной кишки заметно пять узелков (указаны стрелкой), кишечные ворсинки увеличены из-за отека и воспалительной инфильтрации. Высокая бариевая клизма.
г - болезнь Крона терминального отрезка подвздошной кишки. Заметна длинная язва на брыжеечном крае кишки в виде тонкого углубления, заполненного барием (тонкие стрелки), окруженная отечной возвышенной рентгенопрозрачной слизистой оболочкой. Слизистая оболочка дистальной части терминального отрезка подвздошной кишки узловатая.
Илеоцекальный клапан сужен (толстая стрелка). Рентгеноконтрастное исследование с барием.
з) Операция при болезни Крона
Показания:
• Симптомные подострые/хронические осложнения заболевания: рецидивирую-щий/персистирующий абсцесс (при невозможности чрескожного дренирования), свищи, стриктуры.
• Острые жизнеугрожающие осложнения: фульминантный колит, токсический мегаколон, перфорация, сепсис, массивное кровотечение. Отсутствие ответа или ухудшение в течение 3-5 дней консервативной терапии.
• Малигнизация: выявленный рак, дисплазия любой (низкой, высокой) степени, стриктура, недоступная осмотру (риск малигнизации - 5-10%).
• Рефрактерное течение заболевания ограниченной протяженности: неудача или побочные эффекты консервативной терапии, риск развития зависимости от стероидов.
Хирургический подход. Принципы:
• Цель: оптимизация контроля симптомов и реконструкция с низкой частотой осложнений/летальности и высоким качеством жизни (например, без формирования стомы).
• Невозобновляемый ресурс тонкой кишки => необходимость сохранения кишки: отсутствие преимущества радикальных хирургических вмешательств => никаких различий в частоте рецидивов после ограниченных и широких резекций нет.
• Лапароскопический подход (если возможен) => уменьшение риска развития спаечной ТКН в отдаленном периоде.
Плановая/отсроченная операция:
• Ограниченная резекция с/без первичного анастомоза, возможно, по типу операции Гартмана, возможно, с наложением проксимальной стомы.
• Различные методики единичной/множественной стриктуропластики.
• Изолированный колит при болезни Крона: колэктомия или проктоколэктомия. В такой ситуации (несмотря на то, что риск неудачи выше в 5-10 раз) ИРА с тонкокишечным резервуаром может рассматриваться как вариант лечения в специализированных центрах при соблюдении следующих условий:
1) отсутствие заболевания в тонкой кишке;
2) отсутствие перианальных проявлений.
Срочная/экстренная операция:
• Фульминантный/токсический колит: колэктомия с концевой илеостомой (с сохранением прямой кишки) у пациентов с высоким риском; альтернатива - полное удаление (т.е. проктоколэктомия с постоянной илеостомой).
Болезнь Крона в форме колита: стриктуры и параректальные свищи
и) Результаты лечения болезни Крона:
• Рецидив после отмены стероидов: 40-50% случаев.
• Риск формирования наружного кишечного свища: открытое дренирование абсцесса > чрескожное дренирование абсцесса.
• Частота рецидивов в течение 2 лет после операции при локализации заболевания в тонкой кишке: без медикаментозного лечения - 70-80%, при 5-ASA - 55-60%, при 6-МР - 50%.
• Уровень рецидивов при колите: около 25% после проктоколэктомии.
к) Наблюдение:
• Тщательное наблюдение больных, мониторинг активности заболевания, сотрудничество с гастроэнтерологом.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Проницаемость кишечника при хронических воспалительных заболеваниях кишечника - болезни Крона
Колоноскопия при болезни Крона. Эндоскопическая картина
Болезнь Крона была впервые описана в 1932 г. Бэррилом Кроном, Леоном Гинзбургом и Гордоном Оппенгеймером в статье, опубликованной в октябрьском номере журнала JAMA за 1932 г. Лишь спустя примерно 20 лет исследованиями, выполненными одновременно рядом авторов, было показано, что поражение при болезни Крона не ограничивается терминальным отделом подвздошной кишки. Поражение ЖКТ на всем протяжении и вовлечение в патологический процесс всех слоев кишки является существенным отличием болезни Крона от неспецифического язвенного колита. Воспаление всей толщи стенки кишки приводит к образованию кишечных свищей, стриктур и конгломератов.
Эндоскопическая картина при болезни Крона вариабельна. Существенными признаками ее являются:
• прерывистость поражения ЖКТ;
• афтозные язвы и эрозии;
• щелевидные язвы;
• продольное расположение язв;
• сливные язвы;
• язвы в терминальном отделе подвздошной кишки;
• рельеф слизистой оболочки, напоминающий «булыжную мостовую».
Признаки болезни Крона - кишечные свищи, индурацию тканей и болезненность - можно выявить уже при осмотре и пальпации заднего прохода. Описание первых случаев заболевания соответствует картине илеита дистального отдела подвздошной кишки, откуда и первоначальное название «терминальный илеит». Типичным признаком болезни являются щелевидные язвы на измененной слизистой оболочке кишки.
При выявлении наряду с изменениями в терминальном отделе подвздошной кишки также мелких афтозных изъязвлений в толстой кишке можно диагностировать болезнь Крона. Афтозные изъязвления, отделенные друг от друга более или менее значительными полями внешне неизмененной слизистой оболочки толстой кишки, называют «перескакивающими поражениями». В первоначальном определении болезни Крона под «перескакивающими поражениями» понимались соответствующие изменения, локализующиеся проксимальнее илеоцекального клапана.
Эрозии и изъязвления при болезни Крона имеют афтозный характер. Они окружены красным воспалительным ободком. При гистологическом исследовании выявляют изменения, соответствующие выраженному воспалительному процессу. Отличить эрозию от язвы бывает нелегко, что, однако, не имеет клинического значения. Даже если афтозные изъязвления бывают неспецифичными, всегда остаются типичные изменения, которые наблюдаются преимущественно при болезни Крона.
а - большая язва при болезни Крона
б - сливающиеся тяжелые изъязвления при болезни Крона
Эндоскопическая картина, выявляемая в толстой кишке при болезни Крона, отличается разнообразием. Дискретное сегментарное поражение в виде сливных изъязвлений с афтозными гиперемированными границами, отделяющими их от полей малоизмененной слизистой оболочки, которые придают последней вид «географической карты», почти однозначно свидетельствует от болезни Крона.
При поздних стадиях поражения толстой кишки и терминального отдела подвздошной кишки изменение рельефа слизистой оболочки по типу «булыжной мостовой», а также щелевидные и продольно ориентированные изъязвления, характерные для болезни Крона, приходится дифференцировать с неспецифическим язвенным колитом. «Рельеф (слизистой оболочки) наподобие "булыжной мостовой"» проявляется по-разному. При болезни Крона он характеризуется многочисленными тонкими щелевидными язвами, которые могут быть закрыты утолщенной вследствие воспалительного процесса слизистой оболочкой. Часто описываемые островки слизистой оболочки («булыжники») между глубокими язвами типичны для неспецифического язвенного колита. Для дифференциальной диагностики важное значение имеет переход описанных изменений на терминальный отдел подвздошной кишки. Отмечаются значительные изменения и ригидность илеоцекального клапана.
Просвет его сужен, и поэтому провести колоноскоп через него иногда бывает трудно. При осмотре терминального отдела подвздошной кишки аналогичные изменения выявляют и в ней.
Поскольку воспалительные изменения при болезни Крона затрагивают все отделы ЖКТ, стандартная первичная диагностика включает наряду с УЗИ также гастроскопию и МРТ после энтероклизмы (наиболее предпочтительный метод исследования тонкой кишки). Повторное исследование выполняют лишь в тех случаях, когда его результаты могут повлиять на тактику лечения. Для оценки активности болезни эндоскопия не годится, так как эндоскопическая картина слабо коррелирует с клинической активностью, поэтому обычно пользуются индексом активности по Бесту.
Лечебное вмешательство при эндоскопии у пациентов с болезнью Крона может понадобиться при стенозе кишки. При этом речь идет о непротяженном рубцовом стенозе, который следует отличать от стеноза при остром воспалении кишки. Для дифференцирования этих двух состояний прибегают к УЗИ с применением энергетического допплеровского исследования. Стеноз, связанный с острым воспалительным процессом, можно распознать при колоноскопии уже по одной лишь резко выраженной гиперемии, не прибегая к введению контрастного вещества. Больным в таких случаях назначают сначала противовоспалительную терапию в сочетании с энтеральным питанием через зонд. Рубцовые стенозы устраняют с помощью раздуваемого баллона после предварительного проведения в терминальный отдел подвздошной кишки под рентгеноскопическим контролем проволочного проводника. Рентгеноскопия при проведении проводника необходима для того, чтобы убедиться, что он находится в просвете кишки и не перфорировал ее.
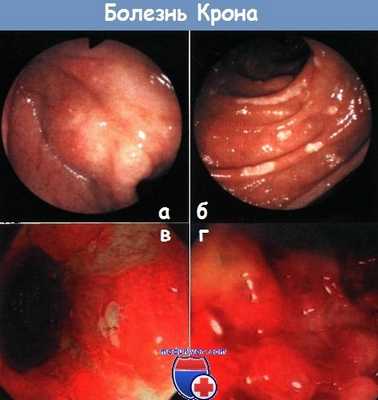
а - отдельные афтозные поражения прямой кишки при болезни Крона
б - множественные афтозные язвы, обнаруженные при колоноскопии
в - характерные линейные язвы при болезни Крона
г - типичная картина «булыжной мостовой» при относительно небольшой поверхности изъязвления
Выявление эпителиоидно-клеточной гранулемы при гистологическом исследовании биопсийного материала, взятого из стенки кишки, свидетельствует о болезни Крона. Однако диагностические возможности этого признака ограничены. Во-первых, он неспецифичен: гранулемы можно обнаружить и при других воспалительных заболеваниях кишечника, а во-вторых, такие гранулемы не отличаются постоянством, так как их выявляют лишь примерно в 25% случаев подтвержденной болезни Крона. К наиболее важным гистологическим критериям болезни Крона, помимо прочего, относятся:
• нарушение архитектоники крипт;
• атрофия крипт;
• дискретный характер воспаления стенки кишки и инфильтрация ее лимфоцитами и плазматическими клетками.
Примерно в 10% случаев хронических воспалительных заболеваний кишечника бывает невозможно понять, идет ли речь о болезни Крона или у больного неспецифический язвенный колит. У половины этих больных диагноз удается уточнить в течение года. Но при этом необходимо учитывать и влияние на картину заболевания проводимого лечения, так как, например, при неспецифическом язвенном колите изменения в прямой кишке в результате терапии (в том числе местной) сглаживаются. У части больных диагноз удается уточнить еще по прошествии некоторого времени, исчисляемого годами.
Эндоскопическая картина не играет существенной роли для определения активности болезни Крона. Гораздо большее значение имеет индекс активности болезни Крона (CDAI -Crohn's Disease Activity Index), определяемый по Бесту (Gastroenterology). В этом индексе учтены существенные признаки болезни Крона, в том числе частота стула, боль в животе, внекишечные проявления, гематокрит. Индекс активности, равный 150 и выше, указывает на обострение болезни Крона. Значение 450 соответствует очень тяжелому состоянию больного. О том, как рассчитать индекс активности болезни Крона, можно прочитать на различных сайтах Интернета.
Колит - симптомы и лечение
Что такое колит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Куракина Александра Анатольевича, проктолога со стажем в 11 лет.
Над статьей доктора Куракина Александра Анатольевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Колит (лат. colitis, от греч. kolon (толстый кишечник) и itis (воспаление) — собирательное понятие, включающее большую группу заболеваний с одним общим признаком: воспалением толстого кишечника.
Основные признаки колита: частый жидкий стул с кровью, боль в животе и высокая температура.
Колиты встречаются в практике гастроэнтерологов, инфекционистов, терапевтов, колопроктологов, хирургов и других специалистов.
Этиология колита
Основные формы колитов можно описать только по отдельности, в зависимости от этиологического фактора. Размеры статьи не позволяют коснуться всех видов колита. Рассмотрим только основные из них.
Инфекционный колит — это заболевание кишечника, возникающее из-за активизации условно-патогенных микроорганизмов в кишечнике или попадания новых болезнетворных микробов из внешней среды. [1]
Инфекционный колит имеет очень широкое распространение: нет человека, ни разу не переносившего данное заболевание. Количество заболевших увеличивается в жаркий период, когда создаются благоприятные условия для распространения инфекции. Поэтому чаще болеют люди в регионах с жарким климатом (Африка, Юго-Восточная и Средняя Азия). Заболевание чаще встречается в детском возрасте, особенно у детей, посещающих учебные заведения (детские сады, школы и т. д.). Гастроэнтерологи и проктологи могут встречать в практике больных с данной патологией, но она не является профильной. Лечат заболевание обычно инфекционисты.
Причины инфекционного колита:
- бактерии (шигеллы, эшерихии, сальмонеллы, клостридии, иерсинии, брюшнотифозная палочка, кампилобактерии, протей, стафилококки);
- вирусы (аденовирус, энтеровирус, ротавирус);
- простейшие (амебы, лямблии и др.);
- возбудители туберкулеза и сифилиса;
- грибки (кандида, актиномицеты). Возникновение грибкового колита свидетельствует о снижении иммунитета и часто проявляется у лиц, страдающих СПИДом, получающих химиотерапию, стероидные гормоны;
- дисбактериоз.
Формы инфекционного колита:
- катаральная;
- фиброзная;
- катарально-геморрагическая;
- флегмонозная;
- флегмонозно-гангренозная;
- некротическая.
Воспалительные явления могут иметь стадийный характер, а могут сразу иметь картину запущенного воспаления. Его выраженность напрямую зависит от характера инфекции. Некротическое и флегмонозно-гангренозное воспаление встречается при клостридиальной инфекции. Катарально-геморрагическое — при дизентерии. Катаральное воспаление встречается чаще при вирусных заболеваниях. [2]
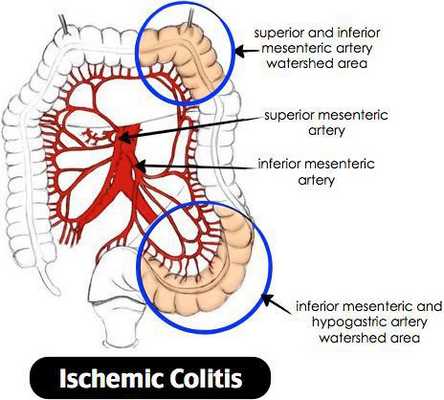
Ишемический колит — воспаление стенки толстого кишечника, возникающее из-за нарушения процессов кровобращения. Существует хроническое и острое нарушение кровообращения. [3]
Причиной нарушения кровообращения является полное прекращение или критическое снижение притока крови к толстой кишке, вследствие чего возникает воспаление. При тяжёлом течении может приводить к некрозу стенки кишечника. Причиной закупорки сосудов могут быть тромбы, но чаще всего к сужению просвета сосуда приводят атеросклеротические бляшки. Поэтому болезнь чаще проявляется у лиц пожилого возраста. Около 79% больных ишемическим колитом старше 48 лет. [4] Частота встречаемости не имеет связи с половой принадлежностью и регионом. Впервые открыт в 1966 году. Ишемический колит является профильным заболеванием для колопроктологов, но им также занимаются общие хирурги и гастроэнтерологи. [5]
Причины ишемического колита:
- сосудов;
- закупорка брыжеечных сосудов вследствие эмболии или тромбоэмболии (в результате аллергических реакций, травм, осложнений операций, системного васкулита, ДВС-синдрома);
- снижение давления крови может приводить к нарушению питания стенки кишки.
Закупорка просвета сосуда приводит к ишемии стенки кишки, а как следствие — к некрозу и далее перфорации. [6]
Объём поражения зависит от размера питающей артерии, длительности закупорки. Если закупорка сосуда происходит постепенно (при образовании атеросклеротических бляшек в сосудах), то говорят о хроническом нарушении кровообращения, что в свою очередь приводит к стриктурам.
При критических состояниях и снижении давления крови (например, анафилактический шок, ДВС-синдром и т.д.), происходит централизация кровообращения, при этом резко снижается приток крови к кишечнику, что приводит к ишемии и некрозу.
При атеросклерозе чаще страдает сигмовидная и поперечная ободочная кишка. Воспаление начинается со слизистой оболочки, затем переходит на все слои. [7]
По характеру поражения выделяют:
- транзиторную форму (когда ишемические процессы обратимы);
- стенозирующую (когда формируются стриктуры);
- гангренозную (когда образуются язвы с дальнейшим развитием некроза, поражение носит необратимый характер). [8]
Лучевой колит — образуется в результате ионизирующего воздействия на стенку толстого кишечника.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы колита
Симптомы острого и хронического колита: боль в животе, кровь в кале, диарея, высокая температура, слабость, слизь и кровь в стуле, спазмы.
Симптомы язвенного колита: к перечисленным выше признакам добавляются боли в анусе и анемия.
Боли при колите кишечника:
Инфекционный колит
Клиника инфекционного колита напрямую зависит от возбудителя.
Для любого инфекционного колита независимо от этиологии характерно:
- начало заболевания, как правило, имеет острый характер;
- жидкий частый стул с примесью слизи в кале;
- боли локализуются чаще в левом подреберье, но могут также распространяться по всем отделам живота;
- боль имеет периодический, спазматический характер;
- высокая температура;
- чувство слабости, недомогания;
- сухость кожных покровов и слизистых;
- белый налет на корне языка;
- рвота как первый симптом колита кишечника (если в воспалительный процесс вовлечен желудок).
Для первичной оценки этиологии инфекционного колита оценивают характер дефекации, объём и особенности каловых масс.
- при дезентерии стул очень частый, малыми порциями (до 20 раз за день) со слизью и прожилками алой крови (ректальный «плевок»);
- при амебиазе кал имеет вид малинового желе;
- при сальмонеллезе кал напоминает болотную тину, имеет неприятный запах;
- при псевдомембранозном колите (вызыванном клостридиями) частый жидкий стул с запахом гнили.
Ишемический колит
Симптоматика очень вариабельна, характерно быстрое прогрессирование.
- болезненные ощущения в животе;
- кровь и слизь в стуле;
- неустойчивый, частый стул;
- выраженные боли в околопупочной и левой подвздошной области;
- при ректальном осмотре можно заметить кал с кровью, слизью или гноем;
- при хронической форме боли имеют низкую интенсивность, обычно возникают после еды;
- при длительной хронической ишемии появляются стриктуры в толстой кишке, которые в дальнейшем могут быть следствием непроходимости или малигнизации (раковому перерождению).
Лучевой колит
Обычно колит формируется у лиц, перенёсших курс лучевой терапии по поводу новообразований, локализующихся в области малого таза или брюшной полости. [12]
- большую чувствительность к излучению имеет тонкий кишечник, формируется лучевой энтерит, который клинически проявляется нарушением абсорбции в тонком кишечнике;
- повреждению кишечника свойствен избирательный характер, обычно воспаление локализуется в прямой и сигмовидной кишке, при этом клиника сопоставима с клиникой язвенного и ишемического колита. При воздействии больших доз радиации клиника развивается не сразу, проявляется обильным, жидким стулом, при этом нарушается всасывание в толстом кишечнике. [13]
Патогенез колита
Толстый кишечник очень восприимчив к ионизирующему излучению. [10] Лучевой колит возникает при воздействии малых доз облучения: происходит атрофия слизистой оболочки (сразу после облучения).
- Усиливаются процессы деления клеток, уменьшается длина ворсинок.
- Активизируются воспалительные процессы с нейтрофильной реакцией. Чаще всего эти процессы локализуются в прямой и сигмовидной кишке.
- При воздействии больших доз (более 40 Гр.) воспалительные процессы могут возникать спустя длительное время после облучения (до нескольких лет), в данной ситуации происходит воспаление мелких сосудов кишечника, что приводит к ишемизации кишечника. Развиваются язвы и стриктуры. Могут поражаться все отделы толстого и тонкого кишечника. [11]
Классификация и стадии развития колита
По течению:
По этиологии:
- язвенный колит кишечника и болезнь Крона (воспалительные заболевания кишечника с неизвестной этиологией);
- инфекционный (этиологический фактор бактериальный, вирусный, грибковый, паразитарный);
- ишемический (развивается вследствие снижения притока крови к толстой кишке);
- спастический (из-за неправильного питания нарушается моторика толстого кишечника и возникают спазмы);
- токсический (при применении нестероидных противовоспалительных препаратов);
- лучевой (при поражении радиацией).
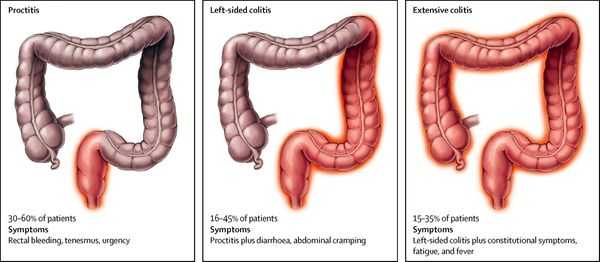
По локализации:
| Вид колита | Локализация |
|---|---|
| проктит | воспаление прямой кишки |
| панколит | тотальное поражение кишечника |
| тифлит | воспаление слепой кишки |
| трансверзит | воспаление поперечной ободочной кишки |
| сигмоидит | воспаление сигмовидной кишки |
| диффузный колит кишечника | охватывает два и более отдела кишечника |
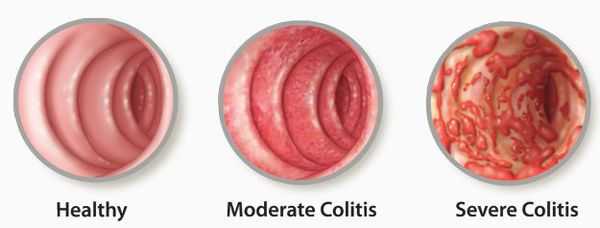
Поражение кишечной стенки подразделяют на три вида:
- катаральный колит кишечника — слабое воспаление, слизистая краснеет, и возникает отёк;
- эрозивный колит кишечника — появляются эрозии;
- атрофический колит кишечника — слизистая атрофируется.
Осложнения колита
- сильное кровотечение;
- перфорация толстой кишки;
- сильное обезвоживание; ;
- воспаление кожи, суставов и глаз;
- повышенный риск рака толстой кишки;
- токсичный мегаколон;
- повышенный риск образования тромбов в венах и артериях [15] .
Диагностика колита
Инфекционный колит:
- Лабораторные методы:
- анализ кала на вирусы, бактерии, паразиты (позволяет точно поставить диагноз);
- серологическое исследование (определяют антитела к вирусам, паразитам);
- анализ крови на стерильность (при подозрении на сепсис);
- общеклинический анализ крови (высокое СОЭ, увеличение количества лимфоцитов при вирусной этиологии).
- Инструментальные методы:
- ректороманоскопия используется как дополнительный метод для дифференциальной диагностики;
- ультразвуковое исследование используется для исключения осложнений.
Ишемический колит:
- Ректороманоскопия дает возможность оценить состояние слизистой оболочки. При осмотре можно отметить наличие точечных кровоизлияний, сглаженность сосудистого рисунка, бледность слизистой. При обнаружении данных признаков показано взятие биопсии.
- Ирригоскопия — самое необходимое исследование. Обнаруживается симптом пальцевых вдавливаний. Признаки дефектов слизистой свидетельствуют о наличии язв, сужения просвета при стриктурах.
- Колоноскопия показана для уточнения распространенности воспаления, также показана биопсия в области измененного участка.
- Ангиография позволяет определить степень сужения сосуда и его локализацию. [9]
- Злокачественные новообразования. Опухоли развиваются достаточно длительное время, в течении многих лет.
- Инфекционный колит. Преобладают симптомы общей интоксикации (слабость, лихорадка и т.д.). Кроме того, имеет место эпидемический анамнез.
- Язвенный колит и болезнь Крона. Для них характерно достаточно медленное прогрессирование. Проявляются обычно в раннем возрасте.
Лучевой колит:
- При сборе анамнеза учитывают наличие факта облучения ионизирующей радиацией.
- Ректороманоскопия и колоноскопия с биопсией позволяют выявить воспаление слизистой оболочки толстого кишечника. При лучевом энтерите воспаление сочетается с атрофией слизистой. Крипты становятся менее глубокими, уменьшается длина ворсинок. При лучевом колите на слизистой обнаруживают язвы, стриктуры. [14]
- Энтерит лучевого генеза следует дифференцировать с болезнями тонкой кишки, при которых страдает функция всасывания (целиакия), при данных заболеваниях происходит атрофия по гиперрегенераторному типу, а при лучевом поражении преобладают гипорегенераторные процессы слизистой.
- Радиационные поражения толстого кишечника дифференцируют с язвенным колитом, болезнью Крона, новообразованиями толстого кишечника. [15]
Лечение колита
- антибактериальные, противогрибковые средства с учетом чувствительности микроорганизмов. Предпочтение отдают таблетированным формам препаратов;
- восполнение потерянной жидкости и минералов: растворами для приема внутрь (Регидрон и др.), внутривенное введение (раствор Рингера, Трисоль и др.);
- прием сорбентов;
- пробиотики и пребиотики;
- ферменты (креон, фестал);
- симптоматическая терапия (противовоспалительные средства, спазмолитики и др.)
- консервативное лечение колита (щадящая диета, препараты, смягчающие стул, лекарства для улучшения кровотока, дезагреганты, витаминные препараты, дезинтоксикационное лечение, восполнение баланса электролитов и жидкости, гемотрансфузии (при показаниях), антибактериальные препараты);
- оперативное лечение колита.
Показаниями для срочного хирургического лечения служат:
- перфорация, толстокишечная непроходимость. В таком случае удаляется участок кишки, с последующей санацией и дренированием брюшной полости.
- плановое оперативное лечение колита кишечника показано больным в случае сужения (стриктуры) толстого кишечника без явлений острой кишечной непроходимости.
Терапия лучевого колита схожа с терапией язвенного колита и болезни Крона:
- лекарства, содержащие 5-аминосалициловую кислоту (месалазин, салофальк);
- антибактериальная терапия.
Может быть полезно вести дневник питания, чтобы отслеживать, что вы едите, а также свои чувства. Если вы обнаружите, что некоторые продукты вызывают обострение ваших симптомов, вы можете попробовать их устранить.
Диетотерапия
Убедительных доказательств того, что неправильное питание приводит к воспалению кишечника, нет. Но оно может усугубить симптомы болезни, особенно при обострении. Поэтому полезно вести дневник питания и отслеживать свои реакции на определённые продукты.
- есть меньше молочных продуктов — у пациента может быть непереносимость лактозы, т. е. организм не переваривает молочный сахар;
- есть небольшими порциями по 5–6 раз в день;
- пить больше жидкости — предпочтительнее вода; алкоголь и напитки, содержащие кофеин, стимулируют кишечник и могут усилить симптомы болезни [15] .
Прогноз. Профилактика
На сегодняшний день хорошо известны причины возникновения инфекционного колита, разработаны современные методики лечения. Поэтому при неосложненном течении и вовремя начатой терапии удается достигнуть полного выздоровления. Менее благоприятный прогноз у лиц с явлениями иммунодефицита и ослабленной иммунной системой (например, у людей пожилого возраста). Прогноз благоприятный.
Основными методами профилактики являются:
- гигиенические мероприятия (тщательное мытье рук);
- использование только свежих продуктов, чистой воды;
- уделение особого внимания термической обработке пищи.
При транзиторной форме ишемического колита прогноз благоприятный. При гангренозной форме — зависит от вовремя поставленного диагноза и проведенного лечения.
Так как ишемический колит является осложнением других болезней, то для его профилактики необходимо:
- своевременное лечение сопутствующих заболеваний;
- сбалансированное питание.
Лучевой колит приводит к постоянным, необратимым изменениям кишечной стенки, поэтому прогноз неблагоприятный.
При радиационном колите могут появляться язвы и стриктуры на слизистой оболочке толстого кишечника, что может привести к кишечной непроходимости. В таком случае необходимо хирургическое лечение, от своевременности которого зависит прогноз. При правильном и вовремя проведенном лечении прогноз благоприятный. Специальных методов профилактики лучевого колита не существует.
В мире распространенность хронических воспалительных заболеваний кишечника (ВЗК) составляет более 1 млн и ежегодно увеличивается на 50 тыс. новых случаев. Заболеваемость болезнью Крона и язвенным колитом среди детей также увеличивается.
Доказано, что у 25-30% больных воспалительными заболеваниями кишечника (ВЗК) симптомы заболевания появляются и/или их диагностируют в возрасте до 20 лет; такое раннее начало предрасполагает к длительному течению заболевания. В США расходы на лечение больных воспалительными заболеваниями кишечника (ВЗК) превышают $1 млрд в год.
Патогенетические механизмы еще изучают, но, вероятно, они представляют собой комбинацию генетических, экологических и иммунологических факторов. Один из врожденных иммунных факторов, связанных с развитием воспалительных заболеваний кишечника (ВЗК), — это барьерная функция кишечника. Проницаемость кишечника увеличивается у людей как при язвенном колите, так и при болезни Крона.
Неинвазивные измерения проницаемости путем определения этилендиаминтетраацетата (ЭДТА), меченного 51 Cr, в моче или показателя экскреции отношения лактулозы к маннитолу коррелируют с активной фазой болезни. Изменение показателей сахара прогнозирует клинический рецидив болезни Крона на 1 год вперед.
Повышенная проницаемость кишечника при отсутствии симптомов болезни также определяется у ближайших родственников пациентов с воспалительными заболеваниями кишечника (ВЗК), что подтверждает генетическую предрасположенность к заболеванию. Одно из недавних исследований здоровых родственников первой степени пациентов с болезнью Крона показало значимую связь между нарушением экскреции отношения лактулозы к маннитолу и мутацией NOD2/CARD15.
Как во время обострения, так и при ремиссии воспалительных заболеваний кишечника (ВЗК) интраэпителиальная структура плотных контактов изменена. При биопсии слизистой толстой кишки у пациентов с язвенным колитом и болезнью Крона выявлены глобальные нарушения ключевого трансмембранного белка TJ окклюдина в местах активной нейтрофильной инфильтрации и неизмененных участках. При болезни Крона окклюдин и белки зоны окклюдинов перемещаются от апикальной к базолатеральной поверхности эпителия из неактивной воспаленной слизистой оболочки.
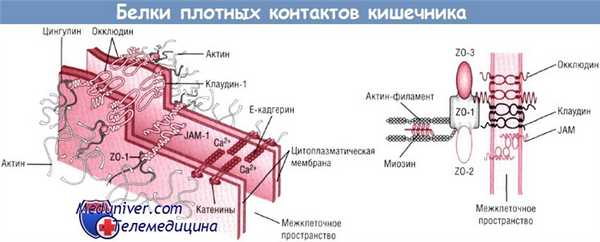
Soderholm и соавт. показали, что в измененной слизистой оболочке, как и при болезни Крона, происходят ультраструктурные растяжения в плотных контактах, индуцирующие быстрое увеличение проницаемости кишки для ЭДТА, меченных 51Cr. Тем самым нарушенная барьерная функция кишечника, как полагают, позволяет антигенам перемещаться из просвета кишки в lamina propria, где стимулируется нерегулируемый иммунный ответ, ведущий к хроническому воспалению.
Активированные макрофаги секретируют провос-палительные медиаторы, которые действуют на TJ, чтобы сохранить дефект проницаемости. Известны два таких цитокина, занимающих центральное место в каскаде процессов, ведущих к ВЗК, — TNF-a и IFN-y. При болезни Крона TNF-a разрушает связи плотных контактов и увеличивает эндосомальное поглощение антигенов из просвета подвздошной кишки, тогда как IFN-y индуцирует эндоцитоз основных белков TJ — клаудина-1 и окклюдина. Взаимодействуя, они активируют MLCK, что приводит к изменениям клеточного скелета и открытию TJ, формируется порочный круг, увеличиваются потери и продолжается аномальная иммунная стимуляция.
Клиническая диагностика воспалительных заболеваний кишечника прежде всего опирается на гистологические и рентгенологические доказательства. В качестве скри-нинговых тестов для воспалительных заболеваний кишечника были предложены маркеры, проникающие через кишечную стенку и используемые в активной стадии болезни Крона тонкой кишки, но не при других фенотипах. У пациентов с болезнью Крона в фазе клинической ремиссии по увеличению проницаемости кишечника можно прогнозировать риск рецидива в ближайшие несколько месяцев; у людей с нормальной барьерной функцией кишечника рецидив заболевания в течение 6 мес отмечается менее чем в 20% случаев.
Лечение воспалительных заболеваний кишечника включает иммуносупрессию и хирургическое вмешательство. При активной фазе болезни Крона энтеральное питание с элементными диетами приводит к ремиссии и восстановлению проницаемости кишечника. Направленная молекулярная терапия ВЗК инфликсимабом, моноклональным антителом к TNF-a, привела к значительному улучшению клинического состояния у детей и взрослых пациентов.
Препарат подавляет воспаление путем индукции апоптоза эффектора Т-лимфоцитов, уменьшает продукцию IFN-y и восстанавливает архитектуру слизистой. При лечении пациентов с болезнью Крона инфликсимабом выявлено значительное снижение проницаемости кишечника (измеряли экскрецию ЭДТА, меченных 51Cr, что сочеталось с сокращением индексов активности процесса).
Наряду с этим нарушения барьера могут быть скорригированы ингибированием MLCK или использованием противовоспалительного цитокина IL-10, нейтрализуя «удар» IFN-y, который представляет собой цель терапии будущего.
Синдром дырявого кишечника ( Синдром повышенной кишечной проницаемости )
Синдром дырявого кишечника – это нарушение барьерной функции кишечного эпителия, обусловливающее проникновение микроорганизмов, токсинов, некоторых белков в кровеносную и лимфатическую систему. Данное состояние рассматривается как маркер системного воспаления и предиктор развития аутоиммунных, желудочно-кишечных, сердечно-сосудистых патологий. Для диагностики синдрома проводится определение фекального и сывороточного зонулина, тест с маннитолом и лактулозой. В качестве лечебных мер рекомендуется изменение диеты, прием энтеропротекторов, пробиотиков.
МКБ-10

Общие сведения
Синдром дырявого кишечника – неофициальный, но широко распространенный термин, которому в научной литературе соответствует синдром повышенной эпителиальной/кишечной проницаемости (СПЭП/СПКП). В настоящее время данная проблема является одной из наиболее актуальных и активно изучаемых в практической гастроэнтерологии. Согласно современным представлениям, нарушение кишечного барьера может служить основным патогенетическим фактором целого ряда аллергических, гастроинтестинальных, гепатобилиарных, сердечно-сосудистых, аутоиммунных, поведенческих и других расстройств.
Причины
Слизистая ЖКТ постоянно контактирует с тысячами соединений: компонентами пищи, микроорганизмами и их метаболитами, аллергенами, токсинами из окружающей среды и т.д. Здоровый кишечный барьер обеспечивает избирательную абсорбцию полезных питательных веществ и не допускает проникновение в кровь патогенов и токсинов. При синдроме дырявого кишечника стенка органа становится проницаемой для различных макромолекул, которые могут вызывать различные системные эффекты в организме. Основные причины СПКП:
- Нерациональное питание. К изменению проницаемости кишечной стенки приводит злоупотребление быстрыми углеводами, пищевыми красителями, консервантами, ароматизаторами. Раздражающее действие на кишечную стенку оказывают токсичные лектины (глютен), пищевые аллергены, трансжиры.
- Кишечные инфекции. Любые бактериальные, вирусные, паразитарные инфекции ЖКТ изменяют нормальную микрофлору кишечника и способствуют снижению его барьерной функции. Последующая антибиотикотерапия приводит к развитию дисбактериоза, синдрома избыточного бактериального (СИБР) и грибкового (СИГР) роста в кишечнике.
- Токсические воздействия. Лекарственно-индуцированное повреждение ЖКТ вызывает прием НПВС, глюкокортикостероидов, ингибиторов протонной помпы. Также опасны экзогенные токсины, поступающие при курении, употреблении алкоголя и его суррогатов, отравлении тяжелыми металлами.
- Другие факторы. Устойчивость барьера ЖКТ к внешним воздействиям снижается в условиях хронического стресса, гиподинамии, дефицита микронутриентов, в частности, цинка. Эпителиальная проницаемость изменяется при обширных ожоговых поражениях.
Патогенез
Кишечный барьер – сложный, многоуровневый комплекс, включающий физические, биохимические, иммунологические факторы защиты. В совокупности они регулируют всасывание интестинального содержимого и не позволяют патогенным агентам проникнуть из просвета кишечника в системный кровоток.
Физический барьер представлен кишечным эпителием, слизистым слоем и комменсальными бактериями. Эпителиальные клетки обеспечивают трансцеллюлярный (чрезклеточный) и парацеллюлярный (межклеточный) транспорт веществ, имеют плотные контакты. Нормальное функционирование эпителиальной выстилки поддерживается присутствием в кишечнике слизи, содержащей муцин, ферменты, иммуноглобулины, а также бактериальной микрофлорой, участвующими в расщеплении и всасывании питательных веществ.
Биохимический барьер обеспечивается за счет присутствия в кишечнике соединений (пептидов, желчных кислот), обладающих бактерицидным действием. Данные соединения способны обезвреживать и уничтожать поступающие в кишечник патогены.
Иммунологические защитные факторы включают лимфоидные фолликулы и пейеровы бляшки. Эти структуры вырабатывают В- и Т-лимфоциты, нейтрофилы, иммуноглобулины А, дендритные клетки в ответ на внедрение антигенов.
Нарушение кишечного гомеостаза может развиваться вследствие воспаления, воздействия токсических и раздражающих факторов. Также усилению кишечной проницаемости способствует повышение уровня белка зонулина, который связывается с рецепторами и вызывает расширение межэпителиальных промежутков. При синдроме дырявого кишечника происходит транслокация патогенных микроорганизмов, токсинов, антигенов через кишечную стенку в кровоток. Это вызывает иммунные реакции, системное воспаление в тканях с повреждением органов-мишеней.

Симптомы
Синдром дырявого кишечника не имеет самостоятельных клинических проявлений, сопровождается симптоматикой того заболевания, которое развивается на его фоне. Наиболее типичными для СПКП являются дерматологические, неврологические, гастроинтестинальные, сердечно-сосудистые, метаболические нарушения.
Кожный синдром при большинстве патологий представлен зудом, высыпаниями, экзематозными изменениями, розацеа, акне. Со стороны органов пищеварения отмечаются хронические запоры (либо, напротив, диарея), повышенное газообразование, периодические боли в животе. Нарушения со стороны иммунной системы проявляются пищевой аллергией, суставными болями.
Нервно-психические расстройства включают тревогу, мигрени, частую смену настроения, депрессивные состояния, хроническую усталость. Основные метаболические нарушения, связанные с синдромом дырявой кишки, это ожирение, инсулинорезистентность,
Осложнения
На сегодняшний день доказано, что синдром дырявого кишечника служит пусковым фактором в развитии ряда аутоиммунных заболеваний, в частности, глютеновой энтеропатии, аутоиммунного гепатита, СД 1 типа, ревматоидного артрита, СКВ и др. Также известно, что СПКП ассоциирован с такими хроническими патологиями, как СРК, алкогольная болезнь печени, болезнь Альцгеймера.
Получены данные, что усиление эпителиальной проницаемости и системное воспаление обусловливают повышенный риск развития сердечно-сосудистых заболеваний: атеросклероза, инфаркта миокарда, инсульта, сердечной недостаточности, а также смерти от перечисленных причин. Предполагается связь синдрома дырявой кишки с аутизмом.
Диагностика
Поскольку синдром дырявого кишечника не является отдельной нозологией, его прицельная диагностика не проводится. Однако при наличии у пациентов ВЗК, различных иммунопатологических состояний, могут быть рекомендованы обследования, косвенно подтверждающие СПКП:
- Определение зонулина. Данный белок является маркером кишечной проницаемости, а повышение его концентрации в сыворотке и кале происходит при многих патологических состояниях (целиакии, СРК, диабете 1 типа, РА, патологии печени и др.). В клинической практике чаще всего прибегают к определению фекального зонулина.
- Специальные тесты. Для оценки состояния кишечного барьера в клинических условиях используется двойной тест с лактулозой и маннитолом, позволяющий оценить скорость экскреции сахаров с мочой. Измерение скорости транспорта микро- и макромолекул через кишечную стенку возможно только в лабораторных условиях ex vivo, потому не имеет клинического применения.
- Кал на дисбактериоз. Позволяет исследовать качественно-количественный состав кишечного микробиома, оценить функциональную активность микрофлоры. Анализ выполняется методом газовой хроматографии или культуральным способом.
- Исследование крови. Для понимания последствий синдрома дырявого кишечника для организма исследуют биохимические показатели крови: глюкозу, печеночные ферменты, холестерин, общий белок и др. При аутоиммунных патологиях определяют аутоантитела к глиадину, АЦЦП, Ат к бета-клеткам поджелудочной железы, РФ, АНФ, Ат к кардиолипину.
- Эндоскопия с биопсией. Обнаружить макро- и микроскопические повреждения эпителиального и слизистого слоя ЖКТ помогает эндоскопическая диагностика: ФГДС, колоноскопия с забором биоптата.

Лечение синдрома дырявого кишечника
Терапия СПКП складывается из поведенческих факторов и медикаментозных методов. Поведенческая терапия включает организацию лечебного питания, регулярную физическую активность, при необходимости – психотерапию. Лечение проводится под контролем врача-гастроэнтеролога, диетолога, терапевта:
- Диетотерапия. При синдроме дырявого кишечника и ассоциированных с ним патологиях необходимо отказаться от употребления простых углеводов, зерновых, молочных продуктов, консервов, алкоголя, продуктов, богатых лектинами (бобовые, орехи, баклажаны). Следует соблюдать режим и дробность питания, поддерживать достаточный водный баланс.
- Фармакотерапия. В клинических исследованиях отмечен гастро- и энтеропротективный эффект от приема индукторов простагландина Е2. Данные препараты активизируют барьерную функцию ЖКТ за счет увеличения секреции слизи, пролиферации эпителия, улучшения кровоснабжения слизистой, нейтрализации метаболитов бактерий.
- Прием пищевых добавок. В дополнение к основному рациону рекомендуется прием препаратов цинка, омега-3 жирных кислот, пребиотиков и пробиотиков.
Прогноз и профилактика
Синдром дырявого кишечника не является клиническим диагнозом. Нарушение кишечного барьера – это патофизиологический механизм, который приводит к развитию многих хронических, трудноизлечимых заболеваний, снижающих качество и продолжительность жизни. Поэтому важнейшее значение имеет обнаружение и коррекция СПКП.
Большинство факторов, приводящих к синдрому дырявой кишки, являются модифицируемыми, следовательно, их исключение позволяет избежать или стабилизировать развитие сопутствующих патологий. Важнейшими профилактическими мерами являются рациональное питание, предупреждение инфекционных и токсических поражений желудочно-кишечного тракта.
1. Повышенная проницаемость эпителиального барьера кишечника: механизмы и роль в патогенезе аутоиммунных заболеваний/ Qinghui Mu, Jay Kirby, Christopher M. Reilly, Xin M. Luo// Лечащий врач. – 2021.
2. Феномен проницаемости кишечной стенки и его взаимосвязь с сердечно-сосудистыми заболеваниями. Современные представления о проблеме/ Каштанова Д. А., Ткачева О. Н.// Кардиоваскулярная терапия и профилактика. – 2020.
3. Новый взгляд на патогенез и возможности лечения и профилактики аутоиммунных заболеваний с позиции роли интестинального барьера и синдрома повышенной кишечной проницаемости/ Костоглод Т.В., Кролевец Т.С., Ливзан М.А.// Эффективная фармакотерапия. ‒ 2021. ‒ Т. 17, №4.
4. Leaky Gut: Effect of Dietary Fiber and Fats on Microbiome and Intestinal Barrier/ Haruki Usuda, Takayuki Okamoto and Koichiro Wada// Int. J. Mol. Sci. 2021, 22(14).
Читайте также:
