Пример циркулярного инфаркта верхушки. ЭКГ при циркулярном инфаркте субэндокарда верхушки
Добавил пользователь Дмитрий К. Обновлено: 09.01.2026
Заболевания сердечно-сосудистой системы в XXI веке занимают лидирующую позицию среди причин смерти населения. Инфаркт передней стенки левого желудочка — самый встречаемый вариант локализации повреждения. Он ежегодно инвалидизирует миллионы людей и при отсутствии своевременного лечения может закончиться летальным исходом. Но нужно ли паниковать? Обсудим этот вопрос ниже.
Причины, факторы риска и механизм развития
Для начала постараюсь вкратце изложить суть проблемы. Острый инфаркт миокарда – один из вариантов ишемической болезни сердца (ИБС). Основой патологии остается критическое несоответствие потребности сердечной мышцы в кислороде и питательных веществах. Проще говоря, отдельные участки миокарда попросту не снабжаются кровью, что ведет к гибели сначала изолированных клеток (кардиомиоцитов), а потом уже целых зон мышечной ткани.
Мои пациенты часто спрашивают меня о том, что же может такого произойти, чтоб сосуд, который питает сердце кровью, закрылся. В 70-80% случаев основой проблемы является атеросклероз. Болезнь сопровождается отложением жиров на поверхности сосудистой стенки и воспалением клеток ее внутреннего слоя. С течением времени эти элементы образуют бугорок, после чего происходит сужение просвета артерии. Результатом может стать их разрыв бляшки с образованием тромба и полной закупоркой сосуда. Острый инфаркт миокарда передней стенки левого желудочка встречается в моей практике чаще остальных форм. Это обусловлено анатомическими особенностями кровоснабжения сердца.
Согласно современным взглядам кардиологов на причины развития инфаркта миокарда, стоит выделить следующие ключевые факторы, способствующие прогрессированию патологии:
- Неправильное питание. Я имею в виду чрезмерное употребление продуктов, богатых быстрыми углеводами и жирами (фаст-фуд, различные сладости, энергетические напитки, алкоголь).
- Ожирение. Избыточная масса тела свидетельствует об активном процессе отложения жиров в стенке сосудов. Определить свой индекс массы тела можно перейдя по ссылке.
- Курение. Никотин способствует дополнительному спазму коронарных артерий.
- Гиподинамия. Чем меньше вы двигаетесь, тем выше шанс развития ожирения с дальнейшим прогрессированием атеросклероза.
- Повышенное артериальное давление (АД). Шанс развития переднего, бокового или нижнего инфаркта миокарда у гипертоников выше, чем у пациентов с нормальным АД.
- Стресс. Эмоциональное перенапряжение ведет к спазму сосудов, что на фоне наличия бляшек повышает риск их разрыва с развитием острого тромбоза и закупорки артерии.
- Возраст, пол. Мужчины после 50 занимают лидирующее место среди пациентов с инфарктами разной локализации.
Генетическая предрасположенность также играет определенную роль в развитии болезни. При наличии близких родственников, перенесших или умерших от инфаркта, стоит более внимательно относиться к факторам риска и чаще посещать врача.
Симптомы
Инфаркт передней стенки сердца (также, как и другой локализации) сопровождается возникновением характерных клинических признаков, которые позволяют сразу же заподозрить болезнь.
Типичные признаки
При беседе с пациентами, страдающими от гипертензии или других сердечных болезней, я всегда обращаю внимание на признаки, которые могут свидетельствовать о начале развития острого инфаркта передней стенки левого желудочка:
- Жгучая, давящая боль в области сердца. Многие мои пациенты описывали симптом, как «сжатие в тисках» или «слон наступил на грудь». Особенностью инфаркта является иррадиация (распространение) боли на левую руку, шею, челюсть или под лопатку.
- Длительность приступа может превышать 30 минут.
- Неэффективность применяемых таблеток. Мои пациенты всегда хранят дома антигипертензивные лекарства, «Нитроглицерин» и «Валидол». При инфаркте указанные препараты не принесут облегчения.
В большинстве мои больные четко могут указать момент возникновения боли. Приступ часто оказывается связанным со стрессовой ситуацией или чрезмерной физической нагрузкой. Однако в моей практике неоднократно были и такие пациенты, у которых инфаркт развился при отсутствии каких-либо провоцирующих факторов.
Атипичные проявления
Описанная выше клиническая картина остается классической. Она характерна преимущественно для переднего инфаркта. Тем не менее, разрыв бляшки с тромбозом может возникать и в артериях, которые снабжают кровью другие отделы сердца.
При инфаркте миокарда нижней стенки левого желудочка на первый план выходят следующие атипичные признаки:
- Тошнота, рвота. Мне один больной рассказывал, как он плотно поел и у него резко начал нарастать дискомфорт в животе. До момента обращения за помощью он выпил 4 таблетки препаратов для улучшения пищеварения. Бригада «скорой помощи» диагностировала нижний инфаркт.
- Изолированная одышка с тенденцией к нарастанию интенсивности симптома. В данном случае речь идет об астматической «маске» болезни.
- Слабость с эпизодами головокружения. Сознание пациенты теряют крайне редко. . Относительно редкий вариант развития болезни. Пациент может отмечать исключительно слабость и желание отдохнуть.
Я всегда говорю своим больным, что при возникновении хотя бы одного из описанных выше симптомов стоит обратиться к специалисту. Пропустить инфаркт, который развивается в нижней стенке левого желудочка, довольно просто. Однако лечить его после потери драгоценного времени нелегко.
Диагностика
Нижний, задний или передний инфаркт миокарда диагностируется одинаково. Сначала я всегда собираю анамнез болезни и оцениваю жалобы пациента. Чаще всего одной боли в груди достаточно для возникновения соответствующих подозрений.
Для подтверждения догадки я пользуюсь вспомогательными инструментальными и лабораторными обследованиями.
Инструментальные методы
Основа диагностики любого инфаркта миокарда – это ЭКГ. Переоценить значение электрокардиограммы при ИБС невозможно. Методика позволяет на бумаге или экране увидеть малейшие отклонения в электрической функции сердца, которые всегда возникают при нарушении снабжения отдельных участков миокарда кровью.
Возможные изменения на пленке:
- элевация (подъем) или депрессия (проседание) сегмента ST относительно изолинии;
- инверсия (смена полярности на противоположную) зубца T;
- формирование глубокого и широкого (патологического) зубца Q.
Существуют косвенные признаки на ЭКГ, которые могут указывать на передний инфаркт или поражения другой стенки левого желудочка.
Для уточнения локализации и степени повреждения сердечной мышцы я всегда дополнительно назначаю следующие исследования:
- . После введения в венечные артерии контраста я на экране монитора вижу место закупорки, что позволяет быстро провести восстановление проходимости сосуда методом стентирования. . Ультразвуковое исследование сердца позволяет увидеть снижение или полное отсутствие сокращений пораженного участка миокарда (гипо- или акинезия).
В 98% случаев описанных выше инструментальных методик хватает для постановки окончательного диагноза.
Лабораторные методы
Лабораторные тесты являются отличными помощниками на раннем этапе верификации заболевания. Наиболее достоверным остается анализ крови на тропонин I. Последний являет собой белок, содержащийся в кардиомиоцитах. При гибели клеток миокарда тропонин попадет в кровь, где его можно зафиксировать. Подробнее о том, как его делают, читайте в статье по ссылке.
Дополнительные лабораторные тесты:
- Общий анализ крови. При инфаркте может возрастать количество лейкоцитов, увеличиваться скорость осаждения эритроцитов (СОЭ).
- Биохимический анализ крови. Может возрастать количество C-реактивного пептида, АсАТ, АлАТ.
- Коагулограмма. Анализ демонстрирует функцию свертываемости крови. У инфарктных больных она часто выражена слишком сильно.
Среди лабораторных тестов я, как и превалирующее большинство кардиологов, в первую очередь делаю анализ на тропонин. Другие тесты носят второстепенный характер.
Последствия и возможные осложнения
Прогноз для больного с инфарктом всегда зависит от своевременного обращения к врачу. При оказании квалифицированной помощи пациенту в течение первых 2 часов после начала приступа вполне вероятно предотвращение развитие некроза сердечной мышцы. Подобный прогноз доступен благодаря проведению быстрого тромболизиса и стентирования. Однако люди нередко терпят боль, надеются, что «само пройдет», тем самым теряя драгоценные минуты и увеличивая площадь поражения.
Наиболее частые осложнения болезни, с которыми я часто встречаюсь:
- Ухудшение сократительной функции сердца с развитием недостаточности.
- Различного рода нарушения ритма и проводимости.
- Хроническая аневризма сердца. Из-за истончения пораженного миокарда в стенке формируется выпячивание, в котором могут образовываться тромбы.
Наиболее тяжелым последствием инфаркта остается летальный исход. Однако при условии адекватной терапии и удачного стечения обстоятельств больные могут прекрасно жить десятилетиями даже после перенесенного сердечного удара. О том, какие медикаменты и как долго нужно принимать после выписки с больницы, можно прочесть тут.
Совет специалиста
Мои советы больным достаточно просты:
- бросить курить;
- меньше нервничать по пустякам;
- рационализировать питание: отказываться от любимых блюд не нужно, главное – умеренность;
- регулярно проходить профилактические медицинские осмотры;
- больше двигаться и заниматься посильной физкультурой.
Полностью обезопасить себя от инфаркта практически невозможно. Однако благодаря базовым моментам, указанным выше, можно не только улучшить самочувствие, но и предотвратить прогрессирование более двух десятков внутренних болезней.
Клинический случай
К нам в клинику поступил мужчина 49 лет с выраженной давящей болью за грудиной, которая отдавала в левую руку. Пациент связывает симптомы со стрессом из-за ссоры с женой. От момента появления признака до обращения за помощью прошло 2 часа. На кардиограмме элевация сегмента ST в V1-V4 и формирование патологического зубца Q в I, aVL, V1-V4. При проведении прикроватного Эхо-КГ зон гипокинезии не выявлено. Анализ на тропонин положительный. АД – 130/90 мм рт. ст.
Больной направлен на ургентную коронарную ангиографию. Была обнаружена тотальная окклюзия передней нисходящей ветви левой коронарной артерии. Проведено стентирование с постановкой металлического стента. В итоге установлен диагноз: передне-перегородочный инфаркт миокарда. На третьи сутки после стентирования и приема соответствующей медикаментозной терапии пациент отмечает практически полную нормализацию состояния.
Для подготовки материала использовались следующие источники информации.
Пример циркулярного инфаркта верхушки. ЭКГ при циркулярном инфаркте субэндокарда верхушки
Больной Г., 58 лет. Клинический диагноз: ИБС, инфаркт миокарда 30/III 1976 г. На ЭКГ 30/III 1976 г. (через 4 часа от возникновения болевого статуса): ритм синусовый, 110 в 1 мин. P-Q = 0,14 сек. Р = 0,10 сек. QRS=0,08 сек. Q-T = 0,27 сек. RII>RI||>R|>SI. Aqrs= + 83°. Комплекс QRSI,aVL типа RS, QRSII,III,aVF,V6 типа qR.
Ширина QIII. RV6>RV4. Сегмент RS-TI,II,III,aVF,V3-V6 смещен вниз от изоэлектрической линии. В отведениях I,II,V5,V6 это смещение значительное. Зубец TI-III,V5,V6 низкий, почти сливается с изоэлектрической линией.
Векторный анализ. Значительное смещение вниз сегмента RS - Т на фоне болевого статуса, продолжавшегося около 1 часа, следует расценивать как ишемию, возможно, с очагом некроза субэндокардиальных слоев преимущественно переднебоковой стенки и верхушки левого желудочка. Такая локализация определяется по ориентации увеличенного вектора S - Т (от очага субэндокардиальной ишемии) вправо, назад и вверх. Форма комплекса QRSI,aVL,III, вертикальное расположение AQRS позволяют сделать заключение о возможном наличии блокады левой задней ветви пучка Гиса. Выраженный зубец QII,III,aVF возможно, связан с Рубцовыми изменениями на задненижней стенке левого желудочка — вектор Q ориентирован вверх. Однако ширина QIII,aVF не более верхних пределов нормы. О том, что зубец QIII,aVF может быть признаком рубца, говорит и наличие блокады задней ветви, которая чаще всего встречается при поражении задней стенки и в то же время ведет к уменьшению зубца QIII и увеличению зубца RIII.
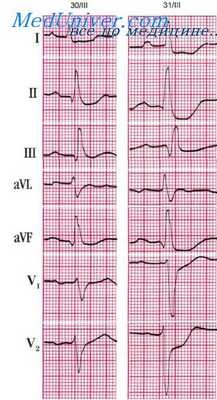
К острому нарушению коронарного кровообращения данные зубцы QIII и RIII вряд ли имеют отношение, так как не сопровождаются соответствующими изменениями RS - ТIII и ТIII.
Заключение. Ишемия субэндокардиальных слоев миокарда переднебоковой стенки и верхушки левого желудочка, возможно, субэндокардиальный инфаркт. Блокада левой задней ветви пучка Гиса. Возможно, рубцовые изменения задненижней стенки левого желудочка при соответствующем анамнезе.
На ЭКГ 31/III, снятой на фоне повторяющихся длительных стенокардических приступов в течение 2 дней, резко увеличилось смещение сегмента RS - ТI,II,aVF,V3-V6 вниз от изоэлектрической линии (до 10 мм). Появилось выраженное смещение вниз сегмента RS-TV1,V2. Такое резкое нарастание смещения сегмента RS - Т в течение 2 суток следует расценивать как острое ишемическое повреждение субэндокардиальных слоев миокарда, которое, как правило, приводит к образованию очагов некроза. Отсутствие увеличения зубца Q и отрицательного Т говорит также скорее о субэндокардиальном характере инфаркта. Согласно изменениям сегмента RS - Т локализация поражения: вся передняя и боковая стенки, верхушка левого желудочка, а также межжелудочковая перегородка. Некоторое увеличение QIII при снижении RIII и увеличении амплитуды RI (AQRS = + 66°) указывает на уменьшение степени блокады левой задней ветви, что, вероятно, связано с поражением и задней стенки левого желудочка.
Заключение. Циркулярный инфаркт миокарда субэндокардиальных слоев верхушки, передней, задней, боковой стенок левого желудочка и межжелудочковой перегородки.
Больной умер 31/III через несколько часов после снятия второй ЭКГ. При морфологическом исследовании полностью подтверждены характер и локализация инфаркта.
Пример рецидивирующего инфаркта миокарда. ЭКГ при рецидивном инфаркте миокарда
Больной К., 65 лет. Клинический диагноз: ИБС, острый инфаркт миокарда 19/ХII 1964 г. и острый повторный инфаркт миокарда 15/I 1965 г. На ЭКГ 22/XII 1964 г.: полная атриовентрикулярная блокада, ритм желудочковых сокращений из А - V соединения, 48 сокращений в 1 мин., число сокращений предсердий 92 в 1 мин. QRS = 0,08 сек. Q - Т = 0,44 сек. Зубец QII,III,aVF увеличен. Сегмент RS - TIII. aVF приподнят, переходит в отрицательный зубец Т. Зубец RV2 высокий . Сегмент RS - ТI,V2-V6 смещен вниз от изоэлектрической линии. TI,V2_V5 положительный, симметричный (коронарный).
Заключение. Инфаркт миокарда задней стенки (нижний и базальный) левого желудочка, острая стадия. Полная А - V блокада, проксимального уровня. Атриовентрикулярный ритм сокращений желудочков (48 сокращений в 1 мин.)
На ЭКГ 16/I 1965 г. (2-й день повторного острого инфаркта): ритм синусовый, 100 в 1 мин. Желудочковые экстрасистолы. Р - Q = 0,20 сек. QRS = 0,08 сек. Q - Т = 0,37 сек. По сравнению с ЭКГ 22/XII 1964 г. увеличился зубец QIII,V5,V6. образовался QSV2,V3, резко увеличился зубец QV4, сегмент RS - ТI,II,aVL,V5,V6 нерезко сместился выше изоэлектрической линии, сегмент RS - TV2-V4 резко сместился вверх и переходит в отрицательный зубец TV2-V4. Учитывая образование QSV2,V3 и глубокого QV4, вместо высоких R, передний инфаркт следует расценивать как трансмуральный. В этом случае наряду с признаками острого раннего повторного инфаркта передней стенки остались признаки старого задненижнего инфаркта в подострой стадии (QIII,aVF). Признаков имеющегося заднебазального инфаркта на последней ЭКГ нет.
Заключение. Синусовая тахикардия. Желудочковая экстрасистолия. Ранний повторный трансмуральныи инфаркт миокарда передней стенки, переднего отдела межжелудочковой перегородки, верхушки и переднебоковой стенки левого желудочка, развившийся на фоне инфаркта задней стенки левого желудочка в подострой его стадии.
Больная Ш., 73 лет. Клинический диагноз: ИВС, рецидивирующий инфаркт миокарда 10/ III и 22/III 1974 г. На ЭКГ 10/III: синусовая тахикардия, 100 в 1 мин. Р - Q = 0,17. QRS = 0,09 сек. Q - Т = 0,31 сек. Aqrs =+ 30°. Комплекс QRSI, aVL типа qR (R невысокий), QSV1. зубец QV2,V3 глубокий, широкий (Qr), QV4 V5 увеличен по сравнению с низким Ry4 V5- Сегмент RS - TI,aVL,V2-V5 приподнят, переходит в положительный или сглаженный Т. RS - ТII,III,aVF,V6 смещен вниз (реципрокное смещение в острейшей стадии).
Заключение. Развивающийся инфаркт миокарда передней стенки левого желудочка. Синусовая тахикардия.
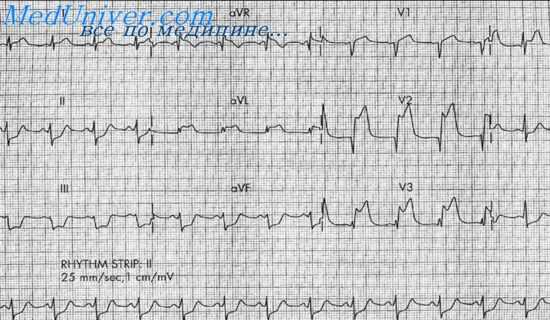
На ЭКГ 12/III по сравнению с 10/III образовался QSV2-V4, еще несколько приподнялся RS - ТI, aVL V2 V5, стал отрицательным «коронарным» зубец ТI, aVL,V2,v6.
Заключение. Острый трансмуральныи инфаркт миокарда переднеперегородочной области и передней стенки левого желудочка с распространением ишемии и, возможно, очагов некроза на боковую стенку (первая инверсия зубца Т).
На ЭКГ 18/III зубец TV2-V5 вновь стал положительным, зубец ТI,aVL,V6 сгладился.
Заключение. Динамика инфаркта: промежуточная фаза изменений зубца Т в острой стадии.
ЭКГ 22/III (через 2 часа после тяжелого болевого приступа). Предсердная тахикардия, 150 в 1 мин. зубец Р, сглажен, PII,III,aVF слабо отрицательный, PV1 положительный, PV2V6 сглажен, Р- Q = 0,12 сек. По сравнению с ЭКГ 18/Ш сегмент RS -TI,aVL,V2-V6 приподнялся, приобрел дугообразную форму, образовался QSV5, снизился RI,aVLV6 и увеличился QV6. Сместился вниз сегмент RS - ТII,III,aVF.
Заключение. Рецидивирующий инфаркт с распространением крупноочагового некроза на переднебоковую стенку. Предсердная пароксизмальная тахикардия.
На ЭКГ 25/III несколько меньше приподнят сегмент RS -ТI,V1-V6. ЗубецТI,V5,V6 стал слабо отрицательным.
Заключение. Динамика острого трансмурального рецидивирующего инфаркта миокарда переднебоковой стенки и переднеперегородочной области левого желудочка (10 и 22/III 1974 г).
Пример циркулярного верхушечного инфаркта миокарда. ЭКГ при верхушечном инфаркте
Больной К., 44 лет. Клинический диагноз: ИБС, острый циркулярный верхушечный инфаркт миокарда 15/III-1976 г. На ЭКГ от 18/III-1976 г.: ритм синусовый, правильный, 100 в 1 мин. Р - Q = 0,13 сек. Р = 0,10 сек. QRS = 0,10 сек. Q -Т= 0,38 сек. (N = 0,32 + 0,032). RavL>RI>SI, (RaVL > RaVR). QRS = -78. Комплекс QRSII,III,aVF,V2-V5 типа QS. Комплекс QRSV1 и V6 типа QrS с увеличенным зубцом Q и низким г. Сегмент RS - ТII,III,aVF,V1-V6 смещен вверх от изоэлектрической линии. Зубец ТII,V3-V6 отрицательный, TaVF двухфазный (+ -). Зубец РI>РII>РIII — двухфазный (+ -), РV1 отрицательный.
Заключение. Синусовая тахикардия. Отклонение электрической оси сердца влево. Циркулярный трансмуральный инфаркт миокарда верхушки левого желудочка, острая стадия. Вероятно, острая перегрузка левого предсердия. Удлинение интервала Q - Т.
Больной К. выздоровел, реабилитация проходила без осложнений, признаков сердечной недостаточности к концу стационарного лечения (через 3 недели от начала инфаркта) не было. Приступил к своей обычной работе инженера через 4 месяца, в течение последующих 4 лет работал с обычной нагрузкой.
Больной Е., 46 лет. Клинический диагноз: ИБС, острый инфаркт миокарда 25/IX 1970 г. На ЭКГ 25/IX: синусовая тахикардия, 105 в 1 мин. P-Q = 0,17 сек. Р = 0,10 сек. QRS = 0,07 сек. Q - Т = 0,30 сек. Комплекс QRSI,aVL типа R, QRSII типа QRs, QRSft типа QS. QRS = - 23°. QII,aVF,V5 увеличен. QSV1,V4.
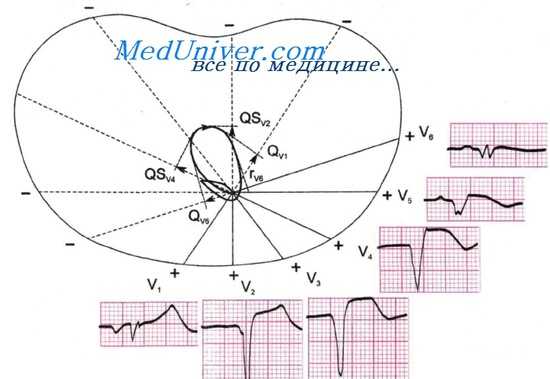
Сегмент RS - TI,II,III,aVL,V1-V6 смещен вверх от изоэлектрическои линии (во всех отведениях, кроме aVR). Сегмент RS -TV2-V4 переходит в увеличенный зубец Т.
Векторный анализ. Увеличение Q и наличие QS в отведениях II, III, aVF и грудных от V1 до V4 указывает на ориентацию патологического вектора QRS вверх и назад (к минусу этих отведений) от очага некроза в области верхушки и передней стенки левого желудочка сердца. Это подтверждается смещением сегмента RS - Т вверх во всех стандартных и грудных отведениях, так как вектор S - Т направляется в сторону инфаркта вперед и вниз к области передней стенки и верхушки сердца.
Заключение. Синусовая тахикардия. Острый распространенный трансмуральный циркулярный инфаркт верхушки левого желудочка сердца. Отклонение электрической оси сердца влево.
На ЭКГ 9/Х сегмент RS - TI,II,III,aVL,aVF,V5,V6 стал изоэлектричным. Сегмент RS - TV1-V4 приблизился к изоэлектрическои линии, однако остается дугообразно приподнятым. Зубец TI,II,aVL,aVF,V2-V6 стал отрицательным коронарным.
Заключение. Подострая или окончание острой стадии трансмурального циркулярного инфаркта верхушки сердца (фаза повторной инверсии зубца Т максимальной выраженности).
На ЭКГ от 1/XII 1971 г. определяется уменьшение QV4 и увеличение RII,V4,V5. Сегмент RS - TV3,V4 лишь слегка приподнят. Зубец ТII,aVF,V6 стал положительным. TI,aVL,V5 сгладился. ТV2-V4 стал менее глубоким.
Заключение. Рубцовые изменения (возможно, аневризма) в области верхушки левого желудочка. Увеличение зубца RII,V5,V4, вероятно, связано с компенсаторной гипертрофией миокарда в области рубца.
Субэндокардиальная и субэпикардиальная ишемии: что это такое
Ишемия миокарда возникает, когда поток крови к сердцу снижается. Это не позволяет органу получать достаточное количество кислорода. Подобная ситуация случается из-за частичной или абсолютной блокировки венечных артерий.
В зависимости от того, какой слой сердца задействован, различают следующие виды патологии:
- субэндокардиальная;
- субэпикардиальная;
- трансмуральная ишемия.
Условия, которые могут вызывать болезнь, включают:
- Атеросклероз. Наиболее распространенная причина. Бляшки, сформированные из холестерина, растут на стенках артерий и ограничивают кровоток.
- Тромб. Сгусток крови блокирует сосуд, что впоследствии приводит к внезапным и тяжелым ишемическим повреждениям. Иногда он способен перемещаться в коронарную артерию из другого места в теле. — еще одна из возможных причин, но она встречается редко.
Процесс может развиваться медленно, если артерии блокируются с течением времени, или быстро, когда это происходит внезапно.
Субэндокардиальная ишемия
Данный термин обозначает состояние, которое возникает вследствие недостаточного кровоснабжения внутреннего слоя миокарда.
Жалобы, которые могут предъявлять пациенты:
- неприятные или болевые ощущения в области шеи или челюсти;
- парестезия, покалывание в плече или руке;
- быстрое сердцебиение;
- одышка, особенно во время физической активности, чувство нехватки воздуха;
- тошнота и рвота;
- обильное потоотделение;
- усталость, головокружение.
Стоит отметить, что у некоторых людей, страдающих ИБС, нет выраженных признаков или симптомов. Такое состояние называется тихой ишемией. Его опасность заключается в повышении риска внезапных сердечных катастроф, таких как:
- Инфаркт. Если коронарная артерия полностью заблокируется, недостаток крови и кислорода приведет к сердечному приступу. Последствия могут быть смертельными.
- Нерегулярный сердечный ритм (аритмия), который может ослабить сердце и угрожать жизни асистолией.
- Сердечная недостаточность. Уменьшается способность сердца эффективно перекачивать кровь в остальные органы и системы за счет снижения силы сокращений и фракции выброса.
ЭКГ-признаки
Проявлениями данной патологии на электрокардиограмме являются:
- модификация амплитуды, полярности и формы зубца Т;
- отношение сегмента RS — T к изолинии.
В зависимости от того, какая стенка поражена — передняя, верхушечная, задняя или боковая, — результаты ЭКГ будут отличаться.
Волна реполяризации движется внутри, следовательно, вектор быстрой реполяризации передней стенки ориентирован в сторону положительно заряженных электродов на груди, в которых мы регистрируем зубец Т, направленный вверх от изолинии.
При болезни этот процесс затягивается и вектор имеет большую, по сравнению с нормой, величину. Зубец Т становится высоким и широким, называясь коронарным.
ЭКГ-признак такого типа ишемии — депрессия (понижение) сегмента ST. Он является обратимым, если эпизод временный, но сохраняется, если он достаточно серьезный, чтобы вызвать инфаркт.
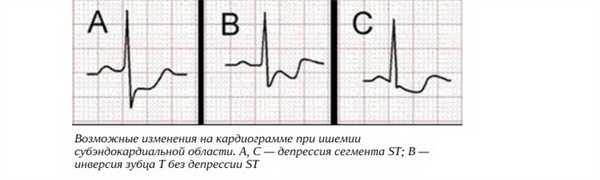
Ключевое отличие субэндокардиальной ишемии — сглаженный и сниженный зубец Т.
Известно, что субэндокардиальная ишемия затруднительна для диагностики и не так часто фиксируется на ЭКГ, поскольку возникает на ранних этапах нарушения кровоснабжения сердечной мышцы и пациент еще не предъявляет никаких жалоб. Более того, необходимо проводить дополнительные обследования, поскольку есть некоторые патологии с такими же признаками на кардиограмме:
- субэпикардиальная ишемия задней стенки миокарда (правые отведения);
- гиперкалиемия (калий в крови выше 6 мэкв/л) — зубцы T острые, укорочен интервал QT;
- алкоголизм (признаки алкогольной кардиомиопатии еще могут не проявляться);
- когда перегружен левый желудочек в диастолу, например при аортальной регургитации, на пленке нередко появляются высокие зубцы T в левых отведениях;
- вариант нормы при ваготонии — асимметричный, высокий T.
Субэпикардиальная ишемия
Патология является следствием нарушения тока крови к внешнему слою сердечной мышцы.
Эта зона страдает гораздо реже, поскольку наружные артерии имеют лучшие адаптационные возможности, чем внутренние. Тем не менее такое бывает, что подтверждает ситуация, изложенная ниже.
После введения «Нитроглицерина» пациентке стало лучше, ей была повторно записана ЭКГ.
Коронарография, проведенная пациентке, показала наличие тяжелого стеноза правой венечной артерии.
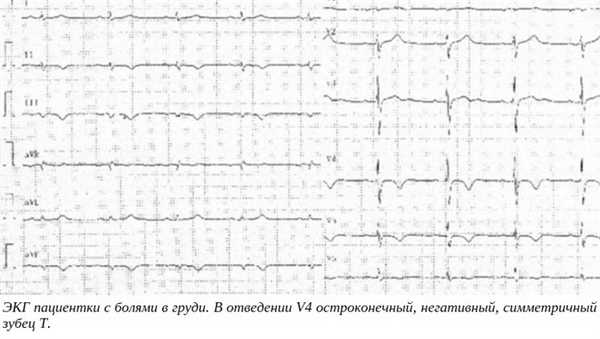
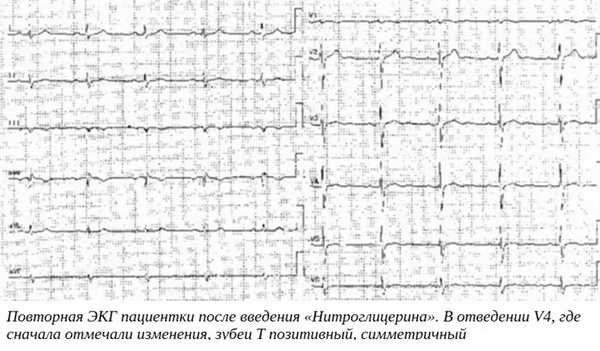
Проявления на кардиограмме
Субэпикардиальная ишемия на ЭКГ будет видна отрицательными, симметричными и пиковыми Т-зубцами в отведениях, которые соответствуют расположению пораженной области миокарда.Т-волны могут быть динамическими, проявляющимися только во время боли, а также регрессирующими самостоятельно или после введения «Нитроглицерина».
О чем важно помнить
Лечение ишемии нужно проводить по стандартной схеме, независимо от того, в каком участке миокарда она произошла. Его цели — устранение причин, облегчение симптомов, а также предотвращение некроза. В своей практике мы применяем как медикаментозные, так и оперативные методы терапии.
Мы всегда делаем акцент на модификации образа жизни пациента: отказе от вредных привычек, коррекции рациона питания, аэробных физических упражнениях. Именно сокращение этих факторов риска поможет сохранять стенки артерий эластичными, сильными, гладкими и обеспечивать достаточный кровоток.
Читайте также:
- Исследование вестибулярного аппарата. Прессорная проба
- Причины и профилактика тромбоэмболии легочной артерии. Бронхо-пульмональный артериальный шунт
- Признаки отделения мениска от капсулы коленного сустава
- Методика операции эндолимфатической декомпрессии при болезни Меньера
- Дискоидный мениск коленного сустава: атлас фотографий
