Профессиональная астма
Добавил пользователь Алексей Ф. Обновлено: 27.01.2026
Бронхиальная астма, лечение и профилактика которой предполагают только серьезный и комплексный подход, по данным ВОЗ, диагностируется у 4-10 % населения Земли. Данное заболевание органов дыхания является хроническим, характеризуется периодическими приступами. Основными признаками астматического приступа являются сильный кашель, одышка, затрудненное дыхание. Причины развития бронхиальной астмы складываются из внешних и внутренних провоцирующих факторов.
Внешние провоцирующие факторы
К внешним причинам развития бронхиальной астмы относятся:
- домашняя пыль;
- цветочная пыльца;
- шерсть животных;
- табачный дым;
- бытовая химия,
- косметика и средства по уходу за собой;
- заболевания дыхательной системы;
- профессиональная деятельность (подвержены астме работники химических производств, мастера по работе со строительными материалами, парикмахеры и другие работники салонов красоты, офисные и складские работники);
- некоторые лекарственные препараты;
- частые стрессы, длительное переутомление;
- неправильное питание;
- неблагоприятная экологическая обстановка.
Чаще всего развитию приступов способствует непосредственный контакт больного с аллергеном. Обострения часто случаются в теплое время года, особенно в ветреную погоду.
Внутренние причины развития болезни
Вследствие внутренних причин также развивается бронхиальная астма. Профилактика и лечение, кстати, должны проводить с учетом факторов, спровоцировавших болезнь. К внутренним причинам заболевания относят в первую очередь наследственную предрасположенность (в таком случае ставится диагноз «атопическая бронхиальная астма»). Также к внутренним причинам можно отнести сопутствующие заболевания дыхательной системы.
Классификация бронхиальной астмы
Различают несколько видов такого заболевания, как бронхиальная астма. Для лечения и профилактики бронхиальной астмы применяются различные медикаменты и методы терапии (в зависимости от типа и тяжести болезни). Так, по этиологии можно выделить:
- эндогенную астму, приступы которой спровоцированы внутренними факторами (физическими упражнениями, сопутствующими инфекциями);
- экзогенную форму болезни, когда обострения вызываются аллергенами (цветочной пыльцой, пылевыми клещами, шерстью животных, табачным дымом и так далее);
- бронхиальную астму смешанного типа, при которой приступы могут быть вызваны воздействием как внутренних, так и внешних факторов.
По тяжести течения различают такие формы заболевания:
- интермиттирующая астма, относительно легкие и короткие приступы которой возникают не чаще раза в неделю;
- легкая персистирующая астма характеризуется обострениями не реже раза в неделю, но не чаще раза в день;
- персистирующая астма средней тяжести дает о себе знать приступами ежедневно;
- персистирующая астма в тяжелом течении является самой сложной формой болезни и характеризуется очень частыми осложнениями, ограничением физической активности и бессонницей.
Первые признаки и симптомы заболевания
Непосредственно астматические приступы сопровождаются такими признаками:
- сухой кашель (при улучшении состояния выделяет мокрота с плотными белыми включениями);
- учащение дыхания и сердцебиения;
- удушье, сильная одышка;
- грудная клетка раздувается при глубоких вдохах;
- вены на шее становятся одутловатыми;
- затруднение дыхания, которое может появляться как постепенно, так и резко;
- сильное потоотделение, холодный пот;
- слабость, сонливость;
- предобморочное состояние;
- синюшность кожи лица;
- температура тела поднимается до 37-37,5 градусов;
- чувство сдавливания в груди;
- беспокойство, паника;
- у некоторых пациентов повышается артериальное давление;
- при выдохе слышны свисты и хрипы.
Характерная поза, которую стремится принять больной с приступом астмы – положение сидя с небольшим наклоном вперед, при этом человек тяжело дышит и опирается локтями на коленки. Маленькие дети далеко не всегда принимают такую позу, младенец, например, может спокойно лежать на спине, активно вести себя и играть даже при астматическом приступе.
Первая помощь при астматическом состоянии
Глобальная стратегия лечения и профилактики бронхиальной астмы подразумевает также принятие мер по облегчению состояния пациента в период приступов. Так, необходимо успокоить человека, дать назначенные врачом лекарства (как правило, в ингаляторе) и теплую воду, пить которую следует мелкими глотками. Нужно убедить больного в спокойном состоянии ждать, пока лекарства подействуют, паника осложнит положение. Не стоит заставлять человека ложиться – в положении сидя приступы астмы переносятся легче и быстрее. Если предпринятые меры не облегчают состояние больного, необходимо незамедлительно звонить в «скорую помощь». До прибытия врачей следует постараться успокоить больного, с особым вниманием нужно отнестись к ребенку с астматическим приступом. Сразу же нужно вызывать бригаду «скорой», если у человека состояние критическое: наблюдаются синюшность кожных покровов и одутловатость вен на шее, появляются признаки помрачения сознания, больной задыхается, инстинктивно пытается расширить грудь и набрать воздуха, вздергивает плечи и подбородок. Если приступ не прекращается и возникает угрожающее жизни состояние, может понадобиться срочная госпитализация. Астматическое состояние купируется интенсивным лекарственным воздействием, некоторым больным могут понадобиться кислородные маски и специальная медицинская техника, облегчающая дыхание.
В том случае, когда астматический приступ настиг больного, когда тот находится один, и помощь оказать некому, следует помнить о правилах купирования опасного состояния самостоятельно:
- При появлении симптомов, предупреждающих приступ астмы (изменении дыхания, появлении хрипов, сдавливании в груди), необходимо воспользоваться ингалятором или принять препарат, назначенный врачом.
- Далее следует постараться успокоиться, сесть и принять удобную позу, закрыть глаза и медленно дышать.
- Необходимо поочередно расслаблять мышцы тела, не задерживая при этом дыхание. Начинать нужно с лица, затем перейти на руки и ноги, потом попытаться расслабить все тело. Необходимо постараться стабилизировать дыхание: не глотать воздух ртом, вдыхать через сомкнутые губы так, чтобы при выдохе раздавался свист.
- Чтобы облегчить приступ, следует наклониться вперед, упираясь ногами в пол, а локтями – в колени, затем глубоко вдохнуть и задержать дыхание на пару секунд, после чего откашляться в платок, чтобы избавиться от мокроты.
- Если после предпринятых мер состояние не улучшается – необходимо вызывать «скорую помощь».
Медикаментозная терапия астмы
Терапия бронхиальной астмы лекарственными средствами предполагает прием базисных и симптоматических комплексов препаратов. Базисный курс направлен на механизм заболевания, контролирует само течение болезни, тогда как симптоматическая терапия – это лечение и профилактика обострения бронхиальной астмы.
К препаратам базисного курса относят:
- Кромоны.
- Моноканальные антитела.
- АСИТ (аллергенспецифическую иммунотерапию).
- Антагонисты лейкотриеновых рецепторов.
- Глюкокортикостероиды
Для профилактики приступов бронхиальной астмы применяют медикаментозные средства, применяемые для симптоматической терапии:
- Бета-адреномиметики короткого действия – эффективно и с меньшими побочными действиями снимают астматические приступы.
- Бета-адреномиметики длительного действия – лекарственные препараты, которые, помимо купирования симптомов, уменьшают и частоту приступов.
- Ксантины – применяются для экстренного облегчения состояния пациента, а также усиления действия вышеперечисленных средств.
Минимизировать острые астматические приступы позволяют ингаляторы, с помощью которых лекарство быстрее попадает в организм и начинает действовать.
Также профилактика приступов бронхиальной астмы включает в себя применение дополнительных препаратов, например антибактериальных средств и отхаркивающих лекарств.
Немедикаментозная терапия заболевания
Немедикаментозное лечение предполагает устранение провоцирующих факторов заболевания, соблюдение специальной диеты, спелеотерапию и галотерапию. Спелеотерапия – метод лечения, предполагающий присутствие пациента в помещении, где обеспечен микроклимат карстовых пещер. Галотерапия – аналог спелеотреапии, подразумевающий лечение «соленым» воздухом. Сеансы в солевых пещерах позволяют значительно продлить период ремиссии и в целом положительно воздействуют на дыхательную систему. Диета при бронхиальной астме рекомендует отказ от морепродуктов, цитрусовых, копченостей, жирных блюд, малины, яиц, бобовых, орехов, шоколада, жирных сортов мяса, икры, пищи на дрожжах, смородины, персиков, дыни, клубники, алкоголя, меда, соусов на основе томатов. Необходимо ограничить употребление хлебобулочных изделий, молочных продуктов, сахара и соли. Готовить пищу желательно на пару. Рацион должен предполагать 4-5 приемов теплой пищи в день. Рекомендуется насытить меню кашами, ненаваристыми супами, овощными и фруктовыми салатами. Можно кушать докторские сосиски, нежирные сорта мяса, ржаной и отрубной хлеб, овсяное или галетное печенье. Для профилактики бронхиальной астмы применяют также санаторно-курортное лечение. Отдыхать пациентам с заболеваниями органов дыхания лучше в Крыму.
Лечение народными средствами
Существует также достаточное количество народных методов лечения бронхиальной астмы, однако перед применением любого из них следует обязательно проконсультироваться со специалистом – не таким уж легким заболеванием, чтобы экспериментировать, является бронхиальная астма. Профилактика и лечение народными способами могут предполагать следующее:
- Лечение по методу доктора Батмангхелиджа (водой). Суть способа заключается в употреблении двух стаканов воды за тридцать минут до еды и одного стакана – через 2,5 часа после очередного приема пищи. Воду нужно использовать талую или подсоленную (половина чайной ложки морской соли на два литра чистой воды) поочередно.
- Употребление имбиря по определенной схеме. На терке нужно натереть 4-5 см корня имбиря, залить холодной водой и нагревать на водяной бане. После закипания нужно проварить средство под закрытой крышкой в течение 20 минут. Принимать подогретый отвар нужно по 100 мл до еды.
- Вдыхание соляного воздуха. Для регулярных процедур достаточно приобрести соляную лампу в магазине товаров для дома и установить в комнате пациента.
- Прием лекарственного средства на основе овса. Полкило овса нужно залить 2 литрами молока и 0,5 л воды, варить 2 часа на медленном огне. После в средство нужно добавить по одной чайной ложке меда и сливочного масла. Употреблять отвар нужно в горячем виде, по утрам до завтрака. Хранить средство необходимо в холодильнике. Курс терапии составляет один год.
Первичная профилактика болезни
Первичная профилактика бронхиальной астмы предполагает реализацию комплекса мер, направленных на предупреждение болезни. С принципами профилактики должен быть ознакомлен каждый, вне зависимости от возраста, пола и социального статуса. Кроме того, важно не просто знать, но и соблюдать меры предупреждения заболевания. Принципы первичной профилактики немного отличаются у взрослых и детей. Так, юные пациенты чаще болеют атопической бронхиальной астмой, основной причиной которой является неблагоприятная наследственность. Основным провоцирующим фактором в таком случае становятся аллергены, попадающие в организм с питанием. Профилактика бронхиальной астмы у детей с генетической предрасположенностью к заболеванию предполагает предупреждение возникновения аллергических реакций. Рекомендуется как можно дольше продолжать грудное вскармливание таких детей, что позволит укрепить иммунную систему малыша и поддерживать нормальную микрофлору кишечника. Профилактика бронхиальной астмы у взрослых пациентов направлена на предупреждение негативного влияния провоцирующих факторов заболевания: табачного дыма, цветочной пыльцы, домашней пыли, химических веществ. Так, во-первых, необходимо устранить возможные причины заболевания из числа источников заражения, и только потом приступать к терапии имеющихся патологий дыхательной системы.
Бронхиальная астма, профилактика которой должна быть комплексной, чаще поражает следующие группы пациентов:
- людей с наследственной предрасположенностью (тех, близкие родственники которых страдали непосредственно астмой, хроническими заболеваниями дыхательной системы, аллергическими реакциями);
- заядлых курильщиков;
- лиц, страдающих атопическим дерматитом (воспалительное поражение кожи, имеющее аллергическую природу и передающееся генетически);
- лиц с бронхообструктивным синдромом при острых респираторно-вирусных инфекциях;
- людей, которые работают в особых условиях (душных и пыльных помещениях) или с парфюмерией, химическими реактивами. Именно этим группам лиц особенно важно поберечься.
Профилактика бронхиальной астмы предполагает следующие основные мероприятия:
- пользование гипоаллергенной косметикой;
- отказ от табакокурения (в том числе пассивного);
- создание вокруг себя благоприятной экологической обстановки (по возможности);
- содержание дома в чистоте;
- устранение контактов с возможными аллергенами;
- своевременное лечение респираторных заболеваний, в период эпидемий – соблюдение мер профилактики, вакцинация.
Вторичная профилактика астмы
Особые правила профилактики касаются и тех пациентов, которые уже болеют астмой. Вторичная профилактика бронхиальной астмы направлена на предупреждение развития осложнений и острых приступов болезни. Правила вторичной профилактики рекомендуется соблюдать и тем, чьи родственники болеют или болели бронхиальной астмой, атопическим дерматитом, аллергией, экземой.
Следующие меры предполагает вторичная профилактика бронхиальной астмы:
- препараты (противоаллергические), особенно назначенные врачом, должны приниматься в обязательном порядке с целью уменьшения или полного исчезновения повышенной чувствительности организма;
- исключение высокоаллергенных продуктов питания из повседневного рациона;
- полный отказ то табакокурения и употребления алкогольных напитков;
- использование синтетических (антиаллергенных) подушек и одеял;
- ограничение общения с домашними животными, лучше отказаться даже от содержания рыб, потому что сухой корм часто становится причиной аллергии;
- регулярная уборка жилого помещения, проветривание;
- своевременное лечение острых респираторно-вирусных инфекций в холодное время года;
- выполнение дыхательной гимнастики и других методов терапии (иглоукалывание, фитотерапия);
- прием витаминных комплексов, назначенных лечащим врачом.
Пациентам с бронхиальной астмой необходимо проявлять особую осторожность в теплое время года, когда сложнее избежать контакта с возможными аллергенами. Профилактика бронхиальной астмы у детей предполагает те же мероприятия. Третичная профилактика болезни
Третичная профилактика астмы
имеет целью общее облегчение течения заболевания и предупреждение летального исхода в период обострения болезни. Профилактика приступов бронхиальной астмы на этом этапе предполагает соблюдение элиминационного режима – это полное исключение возможности контакта пациента с раздражающим фактором, вызывающим удушье. К счастью, смертельный исход при данном заболевании скорее является редкостью, так что знания о методах третичной профилактики необходимы в первую очередь врачам-реаниматологам. Бронхиальная астма, профилактика и лечение которой требуют серьезного отношения, характеризуется положительным прогнозом, однако многое зависит от того, на какой стадии заболевания больной обратился за квалифицированной медицинской помощью.
Профессиональная бронхиальная астма
Профессиональная бронхиальная астма – это обратимая обструкция дыхательных путей, которая развивается при постепеннной (от нескольких месяцев до нескольких лет) сенсибилизации к аллергену на рабочем месте. Симптомы включают одышку, сухие хрипы, кашель, редко – аллергические симптомы со стороных верхних дыхательных путей. Диагноз ставится на основании данных профессионального анамнеза (характер работы, аллергены на рабочем месте и взаимосвязь между работой и симптомами). Кожные аллергологические пробы и провокационные ингаляционные тесты используются в специализированных центрах, но обычно не требуются. Лечение включает смену места работы и использование препаратов для лечения бронхиальной астмы по необходимости.
Профессиональная астма – это развитие астмы Астма Бронхиальная астма – заболевание, характеризующееся диффузным воспалением дыхательных путей с разнообразными пусковыми механизмами, которое приводит к частично или полностью обратимому бронхоспазму. Прочитайте дополнительные сведения (или ухудшение течения уже развившейся астмы) в результате воздействия профессиональных факторов ( 1 Общие справочные материалы Профессиональная бронхиальная астма – это обратимая обструкция дыхательных путей, которая развивается при постепеннной (от нескольких месяцев до нескольких лет) сенсибилизации к аллергену на. Прочитайте дополнительные сведения ). Жалобы появляются постепенно (от нескольких месяцев до нескольких лет) вследствие сенсибилизации к аллергену на рабочем месте. После сенсибилизации человек неизменно отвечает на более низкие концентрации аллергена, чем при первичном контакте. Имеются два типа профессиональной бронхиальной астмы – один имеет иммуноопосредованный механизм действия, а другой – неиммунный механизм. Профессиональная астма составляет от 10% до 25% случаев астмы у взрослых, диагностируемой медицинскими организациями ( 2, 3 Общие справочные материалы Профессиональная бронхиальная астма – это обратимая обструкция дыхательных путей, которая развивается при постепеннной (от нескольких месяцев до нескольких лет) сенсибилизации к аллергену на. Прочитайте дополнительные сведения ).
К причинам, идентифицированным как вызывающие профессиональную бронхиальную астму, отнесены многочисленные химические вещества и другие агенты, с которыми человек вступает в контакт в процессе работы. Перечень аллергенов, вызывающих профессиональную астму и передаваемых воздушно-капельным путем на рабочих местах, можно найти на Commission des normes, de l'équité, de la santé et de la sécurité du travail.
Профессиональную бронхиальную астму и профессионально обусловленное ухудшение бронхиальной астмы следует дифференцировать с другими заболеваниями дыхательных путей, вызванными ингаляционными воздействиями на рабочем месте.
При реактивном синдроме дисфункции дыхательных путей, который не является аллергическим, у людей без анамнеза бронхиальной астмы развивается постоянная обратимая обструкция дыхательных путей после острого чрезмерного воздействия пыли, дыма или газа. Воспаление дыхательных путей сохраняется даже после удаления острого раздражителя. Данный синдром невозможно дифференцировать с бронхиальной астмой.
При реактивном синдроме верхних дыхательных путей после острого или повторяющегося воздействия раздражающих веществ развиваются мукозные симптомы со стороны верхних дыхательных путей (носовых, фарингеальных дыхательных путей).
При ирритативной дисфункции голосовых связок, которая имитирует бронхиальную астму, появляется патологическое смыкание и закрытие голосовых связок, особенно на вдоха, после острого воздействия раздражающих веществ.
При промышленном бронхите (ирритативный хронический бронхит) воспаление бронхов приводит к появлению кашля после острого или хронического воздействия раздражающих веществ.
При облитерирующем бронхиолите после острого ингаляционного воздействия газов (например, безводного аммиака) развивается острое повреждение бронхиол. Известны 2 основные формы: пролиферативная и констриктивная. Констриктивная форма встречается чаще и может быть связана с другими формами диффузного поражения легких. Недавно облитерирующий бронхиолит был обнаружен у людей, подвергшихся воздействию диацетила при производстве попкорна для микроволновой печи. Так называемое «легкое производителя попкорна» возникает у работников, подвергшихся воздействию других ароматизаторов, а также у потребителей при воздействии данного химического вещества.
Общие справочные материалы
1. Henneberger PK, Redlich CA, Callahan DB, et al: An Official American Thoracic Society Statement: Work-exacerbated asthma. Am J Respir Crit Care Med 184(3):368–378, 2011. doi: 10.1164/rccm.812011ST
2. Dykewicz MS: Occupational asthma: current concepts in pathogenesis, diagnosis, and management. J Allergy Clin Immunol 123(3):519–528; quiz 529–530, 2009. doi: 10.1016/j.jaci.2009.01.061
3. Maestrelli P, Boschetto P, Fabbri LM, Mapp CE: Mechanisms of occupational asthma. J Allergy Clin Immunol 123(3):531–542; quiz 543–544, 2009. doi: 10.1016/j.jaci.2009.01.057
4. Tarlo SM, Malo JL, Third Jack Pepys Workshop on Asthma in the Workplace Participants: An official ATS proceedings: Asthma in the workplace: the Third Jack Pepys Workshop on Asthma in the Workplace: Answered and unanswered questions. Proc Am Thorac Soc 6 (4):339–349, 2009. doi: 10.1513/pats.200810-119ST.
Этиология профессиональной бронхиальной астмы
Причиной профессиональной бронхиальной астмы являются как иммунные, так и неиммунные механизмы.
Иммуно-опосредованные механизмы включают опосредованную и не опосредованную IgE гиперчувствительность к аллергенам рабочего места. Существуют сотни профессиональных аллергенов, в диапазоне химических веществ низкой молекулярной массы до крупных белковых молекул. Примерами могут служить зерновая пыль, протеолитические ферменты, используемые при производстве детергентов, древесина кедра, изоцианаты, формалин (редко), антибиотики (например, ампициллин, спирамицин), эпоксидные смолы и чай. Профессиональная астма является наиболее распространенным профессиональным заболеванием легких, диагностируемым в развитых странах ( 1 Справочные материалы по этиологии Профессиональная бронхиальная астма – это обратимая обструкция дыхательных путей, которая развивается при постепеннной (от нескольких месяцев до нескольких лет) сенсибилизации к аллергену на. Прочитайте дополнительные сведения ).
Неиммунные механизмы воспаления напрямую вызывают раздражение дыхательного эпителия и слизистой оболочки верхних дыхательных путей. Распространенные причины включают воздействие газообразного хлора, соляной кислоты и безводного аммиака.
У военнослужащих США, задействованных в Ираке и Афганистане, был обнаружен повышенный риск астмы (а также облитерирующего бронхиолита). Возможными причинами могут быть выбросы от открытых взрывов и промышленных пожаров, пыль пустынь и выхлопы транспортных средств.
Справочные материалы по этиологии
1. Nicholson PJ, Cullinan P, Neumann Taylor AJ, et al: Evidence based guidelines for the prevention, identification, and management of occupational asthma. Occup Environ Med 62(5):290–299, 2005.
Симптомы и признаки профессиональной астмы
Жалобы при профессиональной бронхиальной астме включают одышку, стеснение в груди, сухие хрипы и кашель, часто с раздражением верхних дыхательных путей (чихание, ринорея, слезотечение). Проявления со стороны верхних дыхательных путей и конъюнктивы могут предшествовать типичным проявлениям астмы на несколько месяцев или лет. Жалобы могут появиться в течение рабочего дня после контакта с пылью или паром, но часто появляются спустя несколько часов после окончания работы, что делает связь с профессиональным воздействием менее очевидной. Единственным проявлением могут быть ночные хрипы. Часто жалобы исчезают в выходные дни или во время отпуска, хотя при продолжающемся контакте временные обострения и ремиссии становятся менее очевидными.
Профессиональная бронхиальная астма

Чаще всего бронхиальная астма дает о себе знать в детстве, однако случается и так, что она проявляет себя в зрелости. И в каждом десятом случае астмой заболевают из-за вредных производственных аспектов.
Найдено около 350 аллергических веществ, способных вызвать профессиональную бронхиальную астму. Это мука, хлопок, перхоть животных, формальдегид, латекс, чай и многое другое. В угрожающем положении находятся медработники, ветеринары, парикмахеры, пекари, уборщики, рабочие металлургических, химических, деревообрабатывающих заводов, бумажных и текстильных фабрик и т.д.
Симптомы профессиональной ![бронхиальная астма, фото]()
бронхиальной астмы
Часть веществ могут быть аллергенами, вызывающими иммунную реакцию, другая часть может приводить лишь к раздражению дыхательных путей и почти не беспокоить за пределами рабочего места. Через несколько лет постоянных контактов с такими веществами начнут возникать симптомы бронхиальной астмы: станет трудно дышать, появится одышка и кашель. Также возможен риноконъюнктивит: появится насморк и чихание, начнут слезиться и чесаться глаза.

Чем раньше вы приступите к лечению астмы, тем больше вероятность выздороветь и не позволить астме приобрести хроническую форму. Поэтому при первых симптомах, почти не мешающих вашей жизни, стоит записаться на прием к врачу.
Если в вашей медицинской карте еще нет слов «бронхиальная астма», но вы ощущаете стеснение в груди, признаки риноконъюнктивита или одышку, обязательно отправляйтесь к специалисту. Перед беседой с врачом попробуйте восстановить в памяти ситуации, когда ваши симптомы наиболее заметны.
Если вы уже больны бронхиальной астмой и понимаете, что на очередном рабочем месте будет одно из 350 потенциально опасных веществ, рекомендуем также поговорить об этом с доктором. Вам нужно продумать пути отступления в случае внезапного усугубления вашей болезни.
Диагностика бронхиальной астмы
Прежде чем установить диагноз, специалист задаст вам ряд вопросов о симптомах – о частоте, длительности и интенсивности проявления, а также осмотрит слизистую и послушает ваше дыхание. Это поможет ему сделать предположения о вашей болезни и назначить обследования. Дыхательные пути при бронхиальной астме воспаляются и сужаются при воздействии аллергена, поэтому нужно провести спирометрию, позволяющую определить скорость дыхания и объем воздуха, который пациент способен вдохнуть и выдохнуть. Если показатели не в пределах нормы, то спирометрию повторяют, но с вдыханием средства, расширяющего дыхательные пути. Улучшение результатов показывает, что пациент болен астмой. Впрочем, даже если спирометрия хорошая, это не значит, что пациент не болен: необходимо провести оценку ухудшения работы бронхов при ингаляции гистамином или метахолином как в клинике, так и непосредственно на рабочем месте. Если вас беспокоят симптомы астмы, но результаты обследований нормальные, возможно, вы больны чем-то другим, и вам придется сделать рентгеновский снимок или томографию.

Возможно, специалист попросит в течение двух недель несколько раз в день – и на рабочем месте тоже – замерять скорость выдоха определенным аппаратом. Если наиболее слабые показатели попадают на рабочее время, то, вероятно, у вас профессиональная бронхиальная астма. После установления этого диагноза надо определить, что именно приводит к приступам.
Лечение профессиональной бронхиальной астмы

Самое оптимальное решение – уйти на другую работу, перестав контактировать с вызывающим приступы веществом. Это в течение пары лет приведет к явному улучшению. Если нет возможности выбрать другую профессию, постарайтесь свести к минимуму контакт с этим веществом. Также настоятельно рекомендуем бросить курить. Сама профессиональная бронхиальная астма лечится теми же способами, что и обычная: ежедневным приемом лекарств, прописанных вашим врачом.
Чтобы вовремя заметить признаки приближающейся астмы, очень важно проходить медицинские профосмотры. Специалисты клиники «ЭкспрессМедСервис» сделают все возможное, чтобы сохранить ваше здоровье в полном порядке. Ждем вас на осмотр!
Профессиональная астма
20 февраля 2019
Профессиональная бронхиальная астма
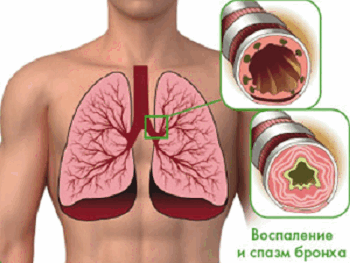
Бронхиальная астма – заболевание лёгких, которое характеризуется приступами удушья, кашля, затруднением дыхания.
В тяжёлых случаях, возникают различные осложнения, могущие привести к смерти больного.
Существует несколько типов заболевания, зависящих от причин возникновения. При любом типе бронхиальной астмы, в организме вырабатывается повышенная чувствительность (сенсибилизация) лёгочной ткани к некоторым веществам, называемым аллергенами.
В результате происходит спазм мелких бронхов, их отёчность, повышенное выделение слизи, что затрудняет дыхание и "включает" патологический процесс.
Профессиональным заболеванием бронхиальная астма является, если причина заболевания связывается с воздействием аллергенов на рабочем месте.
Промышленными аллергенами являются: органические пыли (хлопка, шерсти, муки, какао, некоторые виды древесной пыли и др.), химические вещества (соединения хрома, никеля, формальдегид, марганец, платина, кобальт, синтетические моющие средства, антибиотики, гормоны, некоторые лекарственные средства и др.)
Бронхиальной астмой болеет около 3 % населения, из этого числа профессиональной астма признаётся у 2 % больных.
Наиболее часто профессиональная бронхиальная астма встречается в химической промышленности, в мукомольном, кондитерском, фармацевтическом производствах, в сельском хозяйстве, медицине.
В Серове случаи недуга регистрировались у работников металлургической промышленности, медиков, кондитеров.
В условиях металлургического производства, факторами, способствующими возникновению повышенной чувствительности лёгочной ткани к аллергенам, являются запылённость, неблагоприятный микроклимат (сквозняки, горячий металл, отсутствие отопления в цехах в холодный период года), раздражающее действие вредных веществ, содержащихся в воздухе (окислы азота, формальдегид, озон), физические нагрузки.
Для профилактики заболеваемости профессиональной бронхиальной астмой, а также другими аллергическими заболеваниями имеет наибольшее значение проведение качественного предварительного, при поступлении на работу, и периодических медицинских профосмотров. Важно использование коллективных и индивидуальных средств защиты (вентиляция, обогрев помещения, спецодежда, респираторы), соблюдение режима труда и отдыха.
Так как склонность к бронхиальной астме может передаваться по наследству от родителей, в некоторых случаях, человек должен быть готов к тому, что возможность работы по выбранной специальности для него будет закрыта.
В случае несоблюдения медицинских рекомендаций, болезнь прогрессирует, переходит в тяжёлую форму с множеством осложнений, выходом на инвалидность и неблагоприятным прогнозом.
Зав. отделом экспертиз условий труда Серовского филиала ФБУЗ "ЦГиЭ в Свердловской области" А.Ю. Филюшин
Предварительные, при устройстве на работу, и периодические медицинские осмотры работающих с вредными и опасными факторами про
Корь – крайне заразное острое вирусное заболевание. Передается воздушно-капельным путем. При контакте с больным корью заболев
Профессиональная бронхиальная астма, обусловленная воздействием хрома
ВВЕДЕНИЕ
Бронхиальная астма (БА), вызванная воздействием металлов в условиях производства, хорошо известна (Nemery B., 1990). Однако данные литературы свидетельствуют, что БА, обусловленная воздействием хрома, объективно подтверждена и признана профессиональным заболеванием лишь в немногих случаях (Novey H. et al., 1983; Olaguibel J., Basomba A., 1989; Park H., Jung K., 1994). Риску воздействия хрома и его солей на организм подвергаются рабочие различных профессий, включая сварщиков, строителей и др. Мы описываем клинический случай изолированной профессиональной бронхиальной астмы (ПБА), вызванной воздействием хрома, этиология которой подтверждена аллергической реакцией немедленного типа в ответ на ингаляционное поступление в организм соли хрома в условиях стационара.
Работа выполнена в отделе профессиональной патологии регионального университетского госпиталя Морван, Брест, Франция.
ОБЪЕКТ И МЕТОДЫ ИССЛЕДОВАНИЯ
Больной П., 28 лет, работает в строительной компании кровельщиком с 19 лет. По роду своей работы контактировал с различными материалами в зависимости от конструкции крыш: деревом (дуб, ель), металлическими рамами, шифером. Контакт с указанными веществами не включал сварку, работы проводили исключительно вне помещения. В последнее время каких-либо значительных изменений в технологический процесс не вносили, однако в течение 5 последних лет стали использовать только шифер.
В подростковом возрасте у больного диагностирована экзема. Дед по материнской линии страдал
БА. Пациент курил с 15 до 24 лет. Через 6 лет после начала работы у больного появились прогрессирующие симптомы со стороны органов дыхания: кашель, одышка, чувство сдавления грудной клетки. Часто возникали насморк и головная боль. Во время отпуска и в выходные дни состояние пациента улучшалось, но при возобновлении работы симптомы появлялись вновь и особенно усугублялись в периоды, когда производили распиливание шифера. Через 1 год после начала заболевания больной принимал стероидные препараты в ингаляционной форме и ингаляционные β2-агонисты в качестве базисной терапии. Во время пребывания на листке нетрудоспособности в течение 6 мес состояние пациента улучшилось, что позволило отказаться от применения гормональных препаратов. Через 3 мес после возобновления работы вновь появились жалобы со стороны бронхолегочной системы, больной обследован.
Исследование проводили через 24 ч после отмены ингаляционных препаратов. Кожные скарификационные тесты со стандартным набором 15 общих аллергенов были отрицательными, отмечена положительная реакция на контрольный раствор гистамина фосфата (1 мг/мл). Аппликационные пробы выполняли с 0,5% раствором калия бихромата: через 48 ч реакция отрицательная.
При исследовании функции внешнего дыхания (ФВД) отношение объема форсированного выдоха за 1 с (ОФВ1) к функциональной жизненной емкости легких (ФЖЕЛ) (ОФВ1/ФЖЕЛ) составило 3,60/4,48 л (80%), что соответствует ОФВ1 93% и ФЖЕЛ 98% от должного уровня (Quanjer P., 1983). Провокационную пробу с карбаколом выполняли по стандартной методике (Sterk P. et al., 1993) (дозиметр MB 3, Mefar Electromedical, Brescia, Italy). Кумулятивная доза, вызвавшая снижение ОФВ1 на 20% (ПД20), составила 1,6 мг/кг, что соответствует бронхиальной реактивности средней степени.
Специфический ингаляционный провокационный тест выполняли в условиях стационара в течение 3 дней. Осуществляли мониторинг показателей спирометрии после ингаляции изотонического раствора NaCl через каждые 30 мин, однако значимых изменений (более 10% от исходного уровня) показателя ОФВ1 в течение 1-го дня не обнаружено.
В конце 2-го дня ПД20 составила 0,14 мг/мл, что свидетельствует о значительном увеличении бронхиальной реактивности. На 3-й день проводили дозированную ингаляцию калия бихромата (K2Cr2O2) в концентрации 0,1 мг/мл. Через 30 мин от начала ее проведения (доза препарата к этому моменту составила 0,42 мг) у больного появились чувство сдавления грудной клетки, насморк, головная боль, отмечено снижение ОФВ1 на 20% от исходного уровня (рисунок). В конце 3-го дня ПД20 составила 0,29 мг/мл. В течение этих трех дней не обнаружены изменения содержания лейкоцитов крови, температура тела была нормальной.
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
Риску воздействия солей хрома подвергаются рабочие гальванических цехов, предприятий по производству красок, строительных материалов и др.(Chang-Yeung M., Malo J., 1994). В противоположность контактному дерматиту, который хорошо известен как заболевание, возникающее от воздействия хрома, БА данной этиологии наблюдают довольно редко. Указание в анамнезе у больного на контактный дерматит, предшествующий развитию БА (как в данном случае), существенно облегчает диагностику профессионального заболевания. Однако такое сочетание не является правилом (Nemery B. et al., 1985; Park H., Jung K., 1994; Bright P., Boran A., 1997). Установление диагноза ПБА может быть затруднено в том случае, когда профессия пациента не предполагает контакта с аллергеном как с основным производственным материалом, что и произошло в описанном случае, когда основной профессиональной вредностью являлась древесная пыль. Распиливание шифера приводит к выделению в окружающую среду значительных концентраций пыли и рабочие, занятые в подобном производстве, подвергаются высокому риску развития ПБА.
В нашем исследовании мы предположили, что соли хрома явились этиологическим фактором в развитии ПБА. Зависимость доза/эффект, наблюдаемая после ингаляции пыли шифера (2-й день исследования), после ингаляции соли хрома (3-й день исследования), объективно подтверждает указанный диагноз. Вместе с тем мы не можем объяснить раздражающего действия пыли шифера, проявившегося увеличением неспецифической бронхиальной реактивности во 2-й день. Однако О. Vandenplas и соавторы (1996) на основании результатов последних исследований считают, что увеличение неспецифической бронхиальной реактивности наиболее вероятно является ранним признаком реакции бронхолегочной системы на воздействие профессиональных вредностей. При этом механизм развития БА до настоящего времени неизвестен. Некоторые авторы указывают на наличие положительных кожных тестов при БА (Vanderplas O. et al., 1996). Но проведенные нами пробы были отрицательными. В любом случае, контактный дерматит чаще представляет собой клеточную (Nemery B., 1990), а не IgEиндуцированную аллергическую реакцию. Результаты определения специфических антител к хрому противоречивы: только Н. Novey и соавторы (1983), J. Olaguibel, A. Basomba (1989) опубликовали данные об обнаружении специфических IgE у 1 пациента.
ВЫВОДЫ
Проведенный нами специфический провокационный тест является единственным объективным показателем для установления этиологического фактора в развитии БА, и используется как золотой стандарт при установлении диагноза ПБА в странах Европейского Союза. Будущие исследования данной проблемы следует сосредоточить на изучении иммунологических показателей у рабочих, подвергающихся воздействию хрома и его соединений, в целях оценки распространенности сенсибилизации.
БЛАГОДАРНОСТЬ
Авторы статьи выражают глубокую признательность профессору В. Немери за любезно предоставленную методику бронхиального провокационного теста, а также медицинской сестре отделения функциональной диагностики госпиталя Морван Мари-Франс Берту за техническое ассистирование.
ЛИТЕРАТУРА
- Bright P., Boran A. (1997) Occupational asthma due to chrome and nickel electroplating. Thorax, 52: 2833.
- Chang-Yeung M., Malo J. (1994) Aetiological agents in occupational asthma. Europ. Respir. J., 7: 346371.
- Nemery B. (1990) Metal toxicity and respiratory tract. Europ.Respir. J., 3: 202219.
- Nemery B., de Raeve H., Demedts M. (1985) Dermal and respiratory sensitization to chromate in a Floorer. Europ. Respir. J., 8 (19): 222S.
- Novey H., Habib M., Wells I. (1983) Asthma and IgE antibodies induced by chromium and nickel salts. J. Allergy Clin. Immunol., 72: 407412.
- Olaguibel J., Basomba A. (1989) Occupational asthma induced by chromiun salts. Allergol. Immunopath.,17: 133136.
- Park H., Jung K. (1994) Occupational asthma caused by chromium. Clin. Exp. Allergy, 24: 676681.
- Quanjer P. (1983) Standardised lung function testing. Bull. Eur.Physiopath. Respir., 19: 728.
- Sterk P., Fabbri L., Quanjer P., Cockcroft D.W., OByrne P.M.,Anderson S.D., Juniper E.F., Malo J.L. (1993) Airway responsiveness. Standardised challenge testing with pharmacological physical and sensitizing stimuli in adults. Europ. Respir. J., 6 (16): 5383.
- Vanderplas O., Delwiche J.P., Jamart J., Van de Weyer R.(1996) Increase in nonspecific bronchial hyperresponsiveness as an early marker of bronchial responce to occupational agents during specific inhalation challenge tests. Thorax, 51: 472478.
Девітт Ж Д, Леруає К, Басенець Анжела Володимирівна, Бут М
Резюме. Описано рідкий клінічний випадок розвитку професійної бронхіальної астми (ПБА) під впливом хрому у пацієнта віком 28 років, що з 19 років працював в будівельній компанії покрівельником. Основними скаргами хворого були кашель, задишка при незначному фізичному навантаженні, напади задухи, нежить, головний біль. Стан хворого значно погіршувався при виході на роботу після перерви (вихідних днів, листка непрацездатності), а також, коли на робочому місці проводили розпилювання шиферу. Вихідні дані спірометрії були в межах норми, за результатами провокаційного тесту з карбаколом виявивлена бронхіальна гіперреактивність середнього ступеня. Аплікаційна шкірна проба з хромом була негативною. Під час проведення специфічного інгаляційного тесту з пилом шиферу, що використовується на робочому місці пацієнта, відзначено зниження об’єму форсованого видоху за 1 с (ОФВ1) на 14%. При інгалюванні хворим розчину калію біхромату (K2Cr2O7) в концентрації 0,1 мг/мл протягом 30 хв було зареєстровано негайне зниження ОФВ1 на 20%. Одночасно виявлено значне зростання бронхіальної гіперреактивності. Проведений провокаційний тест є єдиним об’єктивним показником для встановлення етіологічного чинника у розвитку БА і використовується як “золотий стандарт” для діагностики професійної БА в країнах Європейського Союзу.
Ключові слова:бронхіальна астма, бронхіальна гіперреактивність, провокаційний тест, хром
Devitt J D, Leruae К, Basenets Angela V, Butu М
Key words: bronchial asthma, bronchial hyperresponsiveness, provocation test, chromium
Читайте также:

