Профузное язвенное кровотечение. Клиника и диагностика язвенного кровотечения
Добавил пользователь Евгений Кузнецов Обновлено: 30.01.2026
Рвота с кровью — это внезапное неконтролируемое выделение через ротовую полость рвотных масс ярко-красного (гематемезис) или коричневого цвета («кофейная гуща»). Симптом наиболее характерен для язвенной болезни желудка, к другим факторам относят воспалительные или деструктивные заболевания пищевода и гастродуоденальной зоны, поражение печени, патологии свертывающей системы крови, прием некоторых медикаментов. Для уточнения причин рвоты применяют эндоскопические, рентгенологические, ультразвуковые и лабораторные методы исследования. Лекарственные препараты назначаются только после постановки клинического диагноза.
Причины рвоты с кровью
Язвенная болезнь
Рвотные массы вида «кофейной гущи» характерны для массивного кровотечения из поврежденного сосуда на дне язвы. Темный цвет обусловлен реакцией гемоглобина крови с соляной кислотой желудка, которая сопровождается образованием солянокислого гематина. За несколько дней до кровавой рвоты отмечается усиление диспепсических нарушений, боли в животе. С началом кровотечения болевой синдром стихает. Ведущей становится симптоматика, вызванная кровопотерей и гипоксией: больной чувствует головокружение, слабость, кожные покровы и видимые слизистые становятся бледными.
В случае одномоментного выделения более 50 мл крови, она может попадать в кишечник, что проявляется черным стулом (меленой) на следующие сутки после рвоты «кофейной гущей». При кровопотере до 15% ОЦК общее состояние средней тяжести, наблюдается резкая слабость, тахикардия, падение артериального давления. Появляются жалобы на сухость во рту, сильную жажду. При потере больших объемов крови типичны обмороки, нарушения сознания, пульс становится нитевидным.
Рвотные массы, окрашенные алой кровью, — первый симптом большинства стрессовых язв с интенсивным гастродуоденальным кровотечением. Кровавая рвота открывается внезапно при отсутствии болевых ощущений в области эпигастрия, что связано с преобладанием симптомов основной патологии. Быстро нарастают слабость, появляется головокружение, бледнеет кожа, учащается пульс. Кровавой рвотой после ночных и утренних «голодных» болей в животе также осложняется синдром Золлингера-Эллисона, при котором формируются множественные кровоточащие язвенные дефекты слизистой желудка.
Болезни гастродуоденальной зоны
Воспалительные процессы, аномалии строения верхних отделов пищеварительного тракта и опухолевые образования способны послужить предрасполагающими факторами к рвоте «кофейной гущей». Симптом возникает при большой давности патологии, когда тотально поражается слизистая оболочка и в процесс вовлекаются сосуды. Отличием от кровотечений при язвенных дефектах служит сохранение боли после выделения рвотных масс. Причинами кровавой рвоты являются:
- Острый эрозивный гастрит. Рвоте предшествуют умеренная болезненность в эпигастральной области, тошнота, отрыжка воздухом, снижение аппетита. При небольших геморрагиях в содержимом рвотных масс обнаруживаются прожилки крови, при обширном поражении органа и массивном кровотечении начинается рвота «кофейной гущей» с черным дегтеобразным стулом (меленой). Похожая симптоматика обнаруживается и при гиперпластическом гастрите.
- Геморрагический гастрит. Включения крови в рвотных массах характерны для острого профузного кровотечения. Рвота развивается на фоне болевого синдрома в эпигастрии, усиливающегося сразу после приема пищи. Перед приступом некоторое время ощущается сильная тошнота. При хронической кровопотере возможен металлический привкус во рту, частые головокружения, одышка при выполнении привычной физической нагрузки.
- Дивертикул желудка. Кровавая рвота — поздний признак дивертикулеза. Такое осложнение, как правило, возникает при длительном существовании заболевания и свидетельствует об эрозивном процессе, повреждающем артерии. Перед рвотой или одновременно с ней ощущается резкая боль в эпигастрии. На следующий день стул обычно становится темным, дегтеобразным.
- Острое расширение желудка. Многократная рвота желудочным содержимым, а затем массами с примесью желчи и крови начинается после внезапного появления сильной разлитой боли в полости живота и неукротимой икоты. За сутки выделяется более 7-8 л рвотных масс, при этом приступы наступают спонтанно без сознательных усилий больного. Отмечается задержка газов и вздутие живота. Состояние несколько облегчается в коленно-локтевом положении.
- Доброкачественные опухоли. Рвота «кофейной гущей» и мелена — первые симптомы массивного кровотечения при лейомиоме желудка, которая из-за медленного прогрессирования длительное время протекает латентно. Для крупных кровоточащих полипов желудка характерно наличие отдельных прожилок крови в выделяемых рвотных массах на фоне других диспепсических расстройств.
- Эрозивный бульбит. Кровавая рвота свидетельствует о тяжелом кровотечении из эрозированного сосуда стенки луковицы 12-перстной кишки. Из-за значительной кровопотери возможны нарушения общего самочувствия — слабость, бледность, обморочное состояние. В отличие от большинства других патологий, дегтеобразный стул зачастую предшествует рвоте, реже мелена возникает после приступа.

Заболевания пищевода
Эзофагеальная патология сопровождается рвотой с истечением ярко-алой крови (гематемезис). Симптом характерен для воспалительных процессов, при которых повышается ранимость слизистой оболочки, образуются поверхностные или глубокие дефекты. Кровавая рвота провоцируется травматизацией стенки пищевода инородными телами, ятрогенными повреждениями во время медицинских манипуляций. Среди основных причин развития симптома выделяют:
- Синдром Меллори-Вейса. Кровотечение провоцируется длительной рвотой или икотой, при которой сильно напрягаются гладкие мышцы стенки ЖКТ и мускулатура брюшного пресса. На фоне очередного рвотного позыва ощущается резкая жгучая боль в области мечевидного отростка, после чего начинается обильная рвота с кровью. Симптом также определяется при разрывах пищевода другой этиологии (при ожогах, торакоабдоминальной травме).
- Острый эзофагит. Предпосылкой к кровотечению и рвоте становится формирование эрозий или язв пищевода вследствие затяжного течения воспалительного процесса. С началом приступа усиливаются типичные для поражения пищевода резкие боли за грудиной, возникающие после еды и в горизонтальном положении. Появляются признаки постгеморрагической анемии — слабость, утомляемость, головокружения. Перед рвотой наблюдаются отрыжка воздухом, изжога, тошнота.
- Грыжа пищеводного отверстия диафрагмы. Рвота с кровью — один из признаков ущемления грыжевого мешка. Она возникает внезапно или на фоне тошноты и сочетается с резкой загрудинной болью, которая может иррадиировать в область лопаток, шею. Общее состояние пациента тяжелое — выражена одышка, кожа становится цианотичной, пульс учащается до 100 и более ударов в минуту, падает артериальное давление.
- Перфорация пищевода. При сквозном дефекте стенки органа характерна многократная рвота с примесями свежей крови, затем рвотные массы приобретают вид «кофейной гущи». Отмечаются сильные боли, которые по интенсивности напоминают инфаркт миокарда или прободение язвы желудка. При попадании воздуха в клетчаточное пространство средостения и шеи развивается подкожная эмфизема, затрудняется дыхания.
- Трахеопищеводный свищ. Кровавую рвоту провоцирует наличие приобретенного соустья между пищеводом и трахеей, способствующее разрушению сосудов слизистой. Симптом зачастую сопровождается нарушениями дыхания — кашлем, удушьем, кровохарканьем. О возможном наличии трехеопищеводной фистулы как причины рвоты свидетельствуют умеренные боли в груди и эпигастрии, откашливание кусочков пищи, склонность к частым заболеваниям легких и бронхов.
- Рак пищевода. Рвота обычно появляется при больших размерах опухоли, которая частично закрывает просвет органа. Симптом сочетается с затруднениями при проглатывании твердой пищи, постоянным ощущением инородного тела («комка») за грудиной, осиплостью голоса, постоянным сухим кашлем. Наличие в составе рвотных масс прожилок крови характерно для поздней стадии болезни с изъязвлением и распадом неоплазии.
Портальная гипертензия
Основная причина рвоты с кровью при повышении давления в воротной вене — варикозное расширение вен пищевода. Эти сосуды имеют специфическую особенность: они не спадаются, поэтому кровопотеря является обильной (до 30-40% ОЦК), что опасно для жизни. У детей может наблюдаться рвота «фонтаном» с выделением ярко-красной крови, являющаяся прогностически неблагоприятным признаком. Портальная гипертензия с рвотой может быть обусловлена пилефлебитом, врожденным фиброзом печени, аномалиями строения крупных венозных сосудов брюшной полости.
Кровотечение из пищеводных вен характерно для декомпенсированной стадии заболевания. При этом на начальных этапах портальной гипертензии беспокоят тошнота, периодические изжога или отрыжка, нарушения стула. При прогрессировании патологического процесса больные замечают отеки на нижних конечностях, на коже передней брюшной стенки хорошо видна расширенная венозная сеть. Ощущаются тупые боли в левом подреберье, которые вызваны увеличением селезенки.
Инфекционные болезни
Рвота с кровью встречается при геморрагической форме лихорадки Денге или желтой лихорадки. Эти вирусные инфекции поражают сосудистую стенку и нарушают работу системы свертывания крови. На фоне высокой температуры и общеинфекционного синдрома возникают маточные, носовые, желудочно-кишечные кровотечения. Кровавая рвота может начаться при кишечной форме сибирской язвы, в этом случае она сочетается с меленой, мучительными болями в животе. Выделение крови с рвотными массами типично для начального периода чумы, которая поражает все системы органов.
Геморрагические синдромы
Срыгивание рвотных масс с кровью — типичный признак желудочно-кишечных кровотечений при геморрагических диатезах. Чаще рвота «кофейной гущей» осложняет течение тромбоцитопенической пурпуры и геморрагического васкулита. Кроме диспепсических расстройств, такие пациенты жалуются на пятнистую или папулезную сыпь на конечностях, туловище. Массивные носовые и кишечные кровотечения, запускающие рвотный рефлекс, патогномоничны для редких наследственных патологий — синдрома Вискотта-Олдрича и болезни Рандю-Ослера-Вебера.
Острые состояния
У детей рвота с кровью может быть признаком системной интоксикации при обширных ожогах или нейротоксикозе. Для таких состояний, кроме регургитации, характерно крайне тяжелое состояние ребенка, нарушения сознания, дисфункция сердечно-сосудистой и дыхательной систем. Многократная кровавая рвота, выявляемая на вторые-третьи сутки постреанимационной болезни, острого перитонита, кардиогенного шока, свидетельствует о желудочно-кишечном кровотечении из-за развившегося геморрагического синдрома.
Патология ЛОР-органов
Рвота «кофейной гущей» отмечается при обильных носовых кровотечениях, которые сопровождаются заглатыванием крови. При этом зачастую возникают головокружение, слабость, неприятный привкус в полости рта, тошнота. Массивная кровопотеря провоцирует обморок, тахикардию, резкую бледность кожи. Выделение рвотных масс в виде «кофейной гущи» также характерно для комбинированных ожогов глотки, которые сочетаются с поражением нижележащих отделов желудочно-кишечного тракта, отравления аммиаком (в случае принятия внутрь), вызывающего деструкцию слизистой.
Осложнения фармакотерапии
Иногда кровавая рвота становится следствием желудочно-кишечного кровотечения, спровоцированного так называемыми ульцерогенными препаратами — лекарственными средствами, способствующими формированию эрозивных и язвенных дефектов слизистой пищеварительных органов. Как правило, пациенты сообщают о длительном, иногда бесконтрольном употреблении либо приеме в высоких дозировках медикаментов следующих групп:
- Нестероидные противовоспалительные средства (НПВС): аспирин, индометацин, бутадион.
- Глюкортикостероиды: преднизолон, дексаметазон.
- Пероральные антикоагулянты прямого действия: дабигатран, апиксабан, ривароксабан.
- Противоподагрические препараты: атофан, цинхофен.
- Гипотензивные симпатолитики: резерпин.
- Психостимуляторы: кофеин, некоторые наркотические средства (кокаин, метамфетамины).
Обследование
Для выявления причин рвоты с кровью врач-гастроэнтеролог назначает комплексное обследование, которое направлено на изучение морфологических и функциональных особенностей ЖКТ. Высокую диагностическую ценность имеют инструментальные исследования, лабораторные анализы помогают установить степень тяжести гемодинамических и обменных нарушений. План обследования включает:
- Эндоскопические методы. Для точного определения места кровотечения и визуализации дефекта в слизистой оболочке верхних отделов ЖКТ проводится ЭГДС. При необходимости во время процедуры выполняют коагуляцию пораженного сосуда, берут биопсию из патологически измененных участков ткани.
- Рентгенологическое исследование. Рентгенографию с пероральным контрастированием выполняют только после прекращения рвоты и стабилизации состояния. Метод информативен для диагностики органических изменений, грыжевых образований. Затекание контраста за пределы просвета ЖКТ указывает на перфорацию или свищевые ходы.
- Сонография. УЗИ брюшной полости назначают для быстрой оценки состояния абдоминальных органов. Сонография используется для выявления объемных образований в ЖКТ, грыж, диагностики заболеваний печени. Для оценки линейного кровотока в печеночных и селезеночных венах проводят допплер-сонографию.
- Лабораторные методы. Общий анализ крови необходим для выяснения степени кровопотери и выраженности анемического синдрома. При подозрении на наследственные дефекты в системе гемостаза выполняют расширенную коагулограмму с определением протромбинового времени и других показателей свертывания. Иногда назначают серологические реакции.
При возможных первичных нарушениях в сосудистой системе проводят контрастную ангиографию, для оценки состояния паренхимы печени рекомендована радиоизотопная сцинтиграфия. Дополнительно выполняется макро- и микроскопический анализ кала, для исключения кишечного кровотечения информативна реакция Грегерсена на скрытую кровь. Если кровавая рвота сочетается с признаками геморрагического диатеза, общеинфекционным синдромом, требуются консультации других специалистов.

Симптоматическая терапия
Появление крови в содержимом желудка свидетельствует о серьезных заболеваниях пищеварительной системы или других органов, поэтому самолечение или затягивание с обращением за медицинской помощью может навредить здоровью. Пациентам с рвотой «кофейной гущей» требуется обеспечение покоя и срочная госпитализация в стационар для выяснения причин симптома, подбора схемы лечения. На доклиническом этапе допустимо прикладывание холода к животу. Интенсивная терапия направлена на остановку кровотечения и нормализацию показателей гемодинамики.
2. Патологическая физиология системы пищеварения: учеб.-метод. пособие/ Кучук Э.Н., Висмонт Ф.И. – 2010.
3. Диагностика и лечение язвенных гастродуоденальных кровотечений/ Луцевич Э.В., Белов И.Н., Праздников Э.Н.// 50 лекций по хирургии. – 2004.
4. Неотложные состояния в клинике внутренних болезней: методическое пособие// под ред. Адамчика А.С. – 2013.
Профузное язвенное кровотечение. Клиника и диагностика язвенного кровотечения
Язвенная болезнь желудка. Клиника язвенной болезни желудка
Со времени классического описания язвы желудка Крювелье прошло 150 лет, однако до сих пор, несмотря на многочисленные исследования в этой области, не затихают споры относительно как этнологии язвенной болезни, так и лечения ее. Язвенная болезнь — довольно частое заболевание. По разным статистикам, она поражает от 4 до 12% взрослого населения. Основная часть заболеваний приходится на 3—4-ю декаду жизни, причем язва двенадцатиперстной кишки чаше встречается у молодых людей, а язва желудка — в более зрелом возрасте. Отмечено, что мужчины страдают язвенной болезнью в 4 раза чаще, чем женщины.
Существует множество теорий происхождения этой патологии, но ни одна из них не раскрывает в полной мерс всю сложность заболевания. В настоящее время принято считать язвенную болезнь полиэтиологическим заболеванием, в основе которого лежит взаимодействие трех групп факторов — нервных, гормональных н местных. Значение нервных факторов в этиологии язвенной болезни показано в работах К. М. Быкова, И. Т. Курцина и других учеников И. П. Павлова. Установлена существенная роль в этиологии этого заболевания коры надпочечников и нарушения функции других эндокринных органов. В последние годы находит подтверждение значение изменений непосредственно в гастродуоденальной зоне: ослабления сопротивляемости слизистой оболочки пептическому действию желудочного сока, нарушения моторики и др. Таким образом, язвенная болезнь выступает как сложное, многоплановое заболевание всего организма, проявлением которого служил язвенная ниша. С учетом такого представления о язвенной болезни становится понятной сложность консервативного н хирургического ее лечения.
Язвенная ниша может быть различных размеров и глубины: от нескольких миллиметров до гигантских язв, занимающих почти весь желудок, от язв поверхностных, в пределах слизистой оболочки, до перфоративных. Хронические, длительно существующие язвы имеют плотные, «омозолелые» края. Эти язвы носят название каллезных, трудно поддаются консервативному лечению и нередко дают такие осложнения, как кровотечение, пенетрация и малигнизация. Язвы, проникающие в соседние органы, носят название пенетрирующих. Наиболее часто язвы, особенно задней стенки двенадцатиперстной кишки и желудка, пенетрируют в поджелудочную железу. Язвы передней стенки чаше перфорируют в свободную брюшную полость. Излюбленная локализация язв: в желудке — малая кривизна, в двенадцатиперстной кншке — луковица. При заживлении больших язв могут развиться деформация желудка, стенозирование просвета привратника или двенадцатиперстной кишки с нарушением эвакуации из желудка.
Если при язвенной болезни двенадцатиперстной кишки клиническая картина бывает, как правило, настолько отчетливой, что диагноз становится совершенно ясным уже после первой беседы с больным, то при язве желудка дело обстоит сложнее. Отчетливый язвенный симптомокомплекс наблюдается далеко не всегда: чем выше в желудке расположена язва, тем, как правило, более запутанной бывает картина болезни.
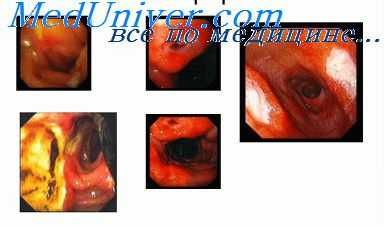
Наиболее характерным симптомом язвенной болезни являются боли. Для язвы двенадцатиперстной кишки характерны голодные боли (натощак или спустя 1,5—2 ч после еды), которые уменьшаются или проходят совершенно после приема пиши. Боли провоцируются погрешностями в диете (алкоголь, острая пища), курением, большими эмоциональными нагрузками. Боли могут иррадиировать в спину, область печени, сердце. Отмечено, что язвы задней стенки двенадцатиперстной кишки, пенстрирующие поджелудочную железу, часто проявляются интенсивными болями в спине (особенно в ночное время). Для язвенной болезни двенадцатиперстной кишки характерны сезонные (весной и осенью) обострения.
Если язва желудка расположена в пилорическом отделе, то боли могут быть такими же, как при дуоденальных язвах. При язвах тела желудка боли чаще ощущаются в левом подреберье, появляются через 10—30 мин после еды. При кардиальиых и субкардиальных язвах боли, как правило, отмечаются в области мечевидного отростка. При язве желудка боли не всегда отчетливо связаны с приемом пиши. У женщин даже при язвах двенадцатиперстной кишки клиника нередко бывает «смазанной».
Рвота чаще всего возникает при осложнениях язвенной болезни — стенозе. Стеноз не всегда бывает органическим. Отек и воспаление ткани в области язвы, расположенной вблизи привратника, нередко могут сопровождаться клинической картиной стеноза, которая ликвидируется по мере стихания воспалительного процесса. Для стеноза характерна регулярная рвота. Периодически рвота может иалюдаться при язвенной болезни, не сопровождающейся стенозом, особенно в период обострений. Кровотечение является осложнением язвенной болезни и чаще встречается при каллезиых и пенетрирующих язвах. Оно может проявляться рвотой кровью или кровавым (дегтеобразным) стулом. Нередко кровотечение обнаруживается только при проведении специальной реакции на скрытую кровь в кале.
Изжога, срыгивание и отрыжка, которые могут наблюдаться при язвенной болезни, вопреки распространенному мнению не являются признаками язвенной болезни, а служат проявлением недостаточности кардии. Кардиальная грыжа пищеводного отверстия диафрагмы нередко сочетается с язвенной болезнью. При осложненной язвенной болезни больные нередко истощены. Может определяться болезненность в области проекции двенадцатиперстной кишки или желудка. В случае стеноза привратника можно отметить «шум плеска».
Из лабораторных методов исследования, помимо общеклинических, применяют реакцию на выявление скрытой крови в кале. Обязательно изучение желудочной секреции. Рентгенологическое исследование позволяет выявить нишу или заподозрить се наличие по ряду косвенных признаков («язвенный желудок», дуоденит, деформация луковицы и др.). Рентгенолог высказывает мнение о характере язвы (каллезная, пенетрирующая, с признаками малигнизации и др.).
Важной является оценка эвакуации из желудка. Если у рентгенолога имеются сомнения в диагнозе, при желудочных язвах в обязательном порядке прибегают к гастродуоденоскопии. При желудочных язвах эндоскопист должен взять несколько кусочков язвы (из разных мест) для гистологического исследования. Это необходимо для того, чтобы не пропустить злокачественное превращение язвы.
Лечение гастродуоденальных кровотечений. Лечение язв двенадцатиперстной кишки
Профузные гастродуоденальные кровотечения в случае их повторения подлежат хирургическому лечению безоговорочно. Сложнее решиться на операцию, если наблюдалось лишь однократное кровотечение, но и в таких случаях, опираясь на современные методы диагностики (особенно гастроскопию), следует четко разграничить больных, которым еще можно проводить консервативное лечение, и больных, которых уже следует оперировать. Если даже кровотечение было однократным, но у больного имеется пенетрируюшая или большая каллезная язва, а язвенный анамнез длительный, то, как правило, кровотечение повторяется.
В тех же случаях, когда кровотечение было без предшествующего анамнеза или он был коротким и речь, по существу, идет об острой язве, уместно провести консервативное лечение, может быть (при надобности) повторное. Во всяком случае больных, у которых хотя бы один раз было кровотечение, не следует оставлять без тщательного врачебного наблюдения и лечения. Учитывая возможности современной терапии, у части больных с пенетрирующей язвой можно добиться излечения и консервативным путем, но все же большинству таких больных необходимо хирургическое лечение.
Относительные показания. В группу больных с относительными показаниями входят с язвенным анамнезом не менее 2—3 лет при условии неоднократного проведения стационарного консервативного лечения, которое должно быть достаточно энергичным. При этом следует исключить кровотечение из ротовой полости, которое затем может быть воспринято в качестве гастродуоденального кровотечения. Для этого необходима консультация стоматолога. Современная стоматология позволяет произвести санацию полости рта у пациента, что позволит проводить профилактику обострения язвенной болезни в будущем. Стоматология играет важную роль в профилактике язвенной болезни и заболеваний желудочно-кишечного тракта. Этих больных целесообразно подвергать хирургическому лечению в том случае, если у них имеется отчетливо установленная язва (как правило, каллезная). Больных с так называемой язвенной болезнью без язвы или тех, у кого диагноз «ниши» проблематичен, оперировать не следует, помня, что большинство неудовлетворительных результатов хирургического лечения язвенной болезни приходится именно на эту группу больных.
Весьма осторожно следует ставить показания к операции у молодых людей (до 25 лет), ограничивая их абсолютными и условно-абсолютными, особенно у неврастеников. Операция по относительным показаниям при юношеской язве чаше всего дает неудовлетворительный результат. При прочих равных условиях к хирургическому лечению при язве желудка следует прибегать более часто, чем при язве двенадцатиперстной кишки, поскольку при первой может наблюдаться раковая дегенерация, чаще бывают осложнения и заживление происходит гораздо хуже, чем при дуоденальной язве. Если в течение 3—4 мес консервативного лечения (при отсутствии признаков малигнизации) желудочная язва не заживает, показано хирургическое лечение.
Специальная подготовка к операции необходима только в отношении больных с декомпенсированным стенозом. С целью восстановления тонуса показаны ежедневные промывания желудка через толстый зонд теплой водой, минеральной водой или 2% раствором гидрокарбоната натрия. Необходимо восполнить объем циркулирующей крови вливанием кровезаменителей и крови. Следует вводить белки, аминокислоты, жиры. Для борьбы с ацидозом и гипокалиемией целесообразно применение глюкозоинсулинокалиевой смеси. При снижении хлоридов вводят гипертонический раствор хлорида натрия. Назначают также витамин С и витамины группы В. При терапии показаны препараты кальция — хлорид или глюконат.
Необходимо постоянно контролировать диурез. Обычно таких больных готовят к операции от 1 до 3 нед в зависимости от степени стеноза и тяжести состояния.
Выбор метода операции в значительной мерс обусловливается локализацией язвы (желудочная или дуоденальная), а также тем, в срочном или плановом порядке производится хирургическая операция. В случае плановой операции по поводу язвы желудка методом выбора остается резекция, характер которой зависит от расположения язвы. При язве антрального отдела или тела желудка производят резекцию 2/3 его (или менее в зависимости от желудочной секреции). При кардиальных (в особенности при так называемых юкстакардиальных) язвах, когда невозможно выполнить дистальную резекцию, даже используя низведение малой кривизны по Юдину, приходится делать резекцию кардии (проксимальную резекцию желудка).
Резекцию желудка при язве следует стараться закончить по способу Бильрот I. В тех случаях, когда диагностирована раковая дегенерация или имеется обоснованное подозрение на нее, оперируют по тем же принципам, что и при раке желудка.
При язвах двенадцатиперстной кишки обычно выполняют резекцию 2/3 желудка по способу Бильрот II в модификации Гофмейстера — Финстерера, суть которой заключается в короткой приводящей петле, конструкции подобия малой кривизны — «киля» и подшивании приводящей петли с созданием острого угла для предупреждения синдрома приводящей петли. Анастомоз накладывают не на всю ширину пересеченного желудка. Предпочтительнее оперировать по Бильрот I, но это удается не часто из-за резких патологических изменений в двенадцатиперстной кишке.
В последние годы получила распространение также экономная резекция — удаление половины желудка н ваготомия (стволовая или селективная). Пересечение блуждающего нерва преследует цель подавить обе фазы желудочной секреции. Кроме того, ряд хирургов применяют для лечения язвы двенадцатиперстной кншки селективную проксимальную ваготомию без пилоропластики, рассчитанную на сохранение двигательных веточек блуждающих нервов, идущих к аитральному отделу желудка и привратнику. Понятно, что в случае нарушения эвакуации из желудка ваготомию необходимо дополнить пилоропластикой или одним из видов гастродуоденоанастомоза. Подобное вмешательство дает хорошие результаты у 90—92% больных. При рецидивах (у 8—10% больных) выполняют резекцию желудка.
Кровоточащая язва желудка
Кровоточащая язва желудка – осложнение язвенной болезни, заключающееся в истечении крови в полость желудка из поврежденных сосудов (аррозированных артерий, вен или капилляров). Симптомы определяются выраженностью кровотечения; основные проявления – рвота «кофейной гущей», «дегтеобразный» стул, признаки гиповолемии и системных нарушений гемодинамики. Важнейшим методом диагностики является эзофагогастродуоденоскопия, в ходе которой может быть выполнен гемостаз. Лечение в большинстве случаев хирургическое; при малом объеме кровопотери, а также у пациентов группы высокого риска проводится консервативная остановка кровотечения.
Общие сведения
Кровоточащая язва желудка – одно из наиболее распространенных осложнений язвенной болезни желудка, которое встречается у 10-15% пациентов всех возрастных групп и составляет около 50% всех желудочно-кишечных кровотечений. Однако статистика неточная: большой процент случаев просто не регистрируется - необильная кровопотеря маскируется симптомами обострения основного заболевания. Наиболее часто данное патологическое состояние развивается при язвах, локализованных на малой кривизне желудка. Желудочное кровотечение является актуальной проблемой гастроэнтерологии, поскольку его распространенность растет, и, несмотря на постоянное совершенствование методов эндоскопического, медикаментозного гемостаза и ранней диагностики, летальность сохраняется высокой – около 9%.
Причины кровоточащей язвы желудка
Наиболее часто кровотечением осложняются хронические каллезные, острые язвы желудка при наличии у пациента патологии сердечно-сосудистой системы, а также язвенные дефекты, развивающиеся на фоне применения глюкокортикостероидов. Основными причинами развития данного осложнения являются прогрессирование воспалительно-деструктивных процессов в зоне дефекта, повышенная проницаемость капилляров, а также нарушение свертывания крови. Обычно кровоточит аррозированная артерия, реже – вена или большое количество мелких сосудов, локализованных в области дна язвы (в таком случае развивается скрытое диапедезное кровотечение). Формированию кровоточащей язвы могут способствовать механические или химические травмы слизистой, физическое или психоэмоциональное перенапряжение, нейротрофические и тромбоэмболические поражения стенки желудка и гиповитаминозы.
Причиной тяжелого состояния пациентов является кровопотеря. При потере менее 15% объема крови существенных нарушений системной гемодинамики нет, так как активируются защитные механизмы: спазм сосудов кожи и органов брюшной полости, открытие артериовенозных шунтов, повышение ЧСС. Кровоток в жизненно важных органах сохраняется, и в условиях прекращения кровопотери объем циркулирующей крови восстанавливается за счет естественных депо. При потере более 15% ОЦК генерализованный спазм кровеносных сосудов, значительное повышение частоты сокращений сердца и переход межтканевой жидкости в сосудистое русло изначально имеют компенсаторный характер, а затем патологический. Нарушается системный кровоток, страдает микроциркуляция, в том числе в сердце, головном мозге, почках, развивается артериальная гипотензия, истощаются механизмы компенсации. Возможно развитие печеночной, почечной недостаточности, отека головного мозга, инфаркта миокарда и гиповолемического шока.
Симптомы кровоточащей язвы желудка
Симптомы данного патологического состояния определяются степенью кровопотери и продолжительностью кровотечения. Скрытые кровоточащие язвы проявляются общей слабостью, головокружением, бледностью кожи. Гемоглобин в кислой среде желудка метаболизируется, приобретая темный цвет, и в случае рвоты характерно окрашивание рвотных масс в цвет «кофе с молоком».
В случае профузного кровотечения основным признаком является кровавая рвота, которая может быть однократной или повторяющейся. Рвотные массы имеют характерный цвет «кофейной гущи». В редких случаях массивного кровотечения из артерии возможна рвота алой кровью со сгустками.
Обязательным признаком кровоточащей язвы желудка с потерей более 50 мл крови является дегтеобразный стул, возникающий через несколько часов или на следующий день. При кровотечении, объем которого не превышает 50 мл, каловые массы нормальной консистенции окрашены в темный цвет.
Многие пациенты отмечают усиление интенсивности симптомов язвенной болезни (боли в желудке, диспепсических явлений) за несколько дней, а также их исчезновение с началом кровотечения (симптом Бергмана). Возможны также такие признаки, как жажда, сухость кожи, снижение диуреза, болезненность при пальпации живота.
Общие симптомы кровоточащей язвы обусловлены степенью кровопотери. При дефиците объема циркулирующей крови менее 5 процентов (1 степень тяжести) возникают незначительные нарушения системной гемодинамики; самочувствие пациента остается удовлетворительным, артериальное давление в пределах нормы, пульс несколько учащен. При дефиците 5-15 процентов объема циркулирующей крови (2 степень кровопотери) пациенты отмечают вялость, головокружение, возможны обморочные состояния, систолическое артериальное давление ниже 90 мм рт. ст., пульс значительно учащен. При потере более 15-30 процентов ОЦК (3 степень) состояние пациентов тяжелое, отмечается выраженная бледность кожи и слизистых, пульс нитевидный, частый, систолическое артериальное давление ниже 60. Дефицит более 30 процентов объема крови (4 степень) сопровождается нарушением сознания, состояние крайне тяжелое, артериальное давление снижено до критического уровня, пульс не определяется.
Диагностика кровоточащей язвы желудка
Консультация гастроэнтеролога с детальным изучением анамнеза заболевания, жалоб пациента и объективных данных позволяет предположить наличие данной патологии даже при малом объеме кровопотери. При объективном обследовании пациента обращает на себя внимание бледность кожных покровов, снижение тургора кожи, возможна болезненность при пальпации живота в эпигастральной области. В общем анализе крови определяется снижение гемоглобина и эритроцитов.
Обязательным методом диагностики при желудочном кровотечении является эзофагогастродуоденоскопия. Диагностическая эндоскопия проводится во всех случаях, когда есть обоснованные подозрения на наличие язвенного кровотечения. Единственным противопоказанием является агональное состояние пациента, когда результаты исследования не могут повлиять на исход заболевания. ЭГДС позволяет визуализировать источник кровотечения, дифференцировать кровоточащую язву от других причин желудочно-кишечного кровотечения. В большинстве случаев диагностическая процедура переходит в лечебную. Доказано, что ранний эндоскопический гемостаз значительно снижает частоту рецидивов, необходимость хирургических вмешательств, а также летальность.
Дифференциальная диагностика проводится с желудочным кровотечением другой этиологии: при злокачественных опухолях, полипах желудка, синдроме Маллори-Вейса, патологии свертывающей системы крови, сердечно-сосудистой системы.
Лечение кровоточащей язвы желудка
Подозрение на кровоточащую язву желудка является прямым показанием к экстренной госпитализации пациентов в хирургическое отделение. Категорически недопустимо обследование в амбулаторных условиях. Всем пациентам назначается строгий постельный режим, полный голод (после остановки кровотечения – диета Мейленграхта). Консервативный гемостаз включает переливание препаратов крови, плазмы, введение фибриногена, аминокапроновой кислоты, хлористого кальция, викасола, атропина, а также пероральный прием аминокапроновой кислоты. Консервативное лечение может быть проведено пациентам группы высокого риска (пожилой возраст, тяжелая сопутствующая патология), а также при легкой и средней степени тяжести кровотечения.
В настоящее время разработаны эффективные методы эндоскопического гемостаза: термические (электрокоагуляция, термозонд, лазерная, радиочастотная и аргоноплазменная коагуляция), инъекционные (местное введение адреналина, новокаина, физиологического раствора и склерозантов), механические (остановка гастродуоденального кровотечения путем клипирования или лигирования кровоточащих сосудов при гастродуоденоскопии) и использование гемостатических материалов (биологического клея, гемостатического порошка).
Показаниями к проведению хирургического лечения являются тяжелая степень кровотечения независимо от типа язвы, сочетание с другими осложнениями язвенной болезни (пенетрацией, пилородуоденальным стенозом), повторные и не останавливающиеся под влиянием консервативных методов гемостаза кровотечения. Конкретный выбор операции определяется локализацией язвы и индивидуальными особенностями. Может быть выполнена резекция желудка по Бильрот I или II, иссечение, ушивание язвы желудка, прошивание сосудов дна язвенного дефекта, возможно сочетание с ваготомией.
Прогноз и профилактика
Прогноз определяется объемом кровопотери и своевременностью оказания специализированной помощи. В настоящее время единственно правильной считается активная хирургическая тактика лечения (при отсутствии противопоказаний). Помимо скорости остановки кровотечения, прогноз зависит от сохранности компенсаторных механизмов пациента, адекватного восполнения объема циркулирующей крови. При профузных кровотечениях регистрируется высокий процент летальности.
Профилактика кровоточащей язвы желудка заключается в своевременном обращении к гастроэнтерологу при наличии жалоб со стороны желудка, адекватном лечении язвенной болезни согласно действующим стандартам, диспансеризации пациентов и регулярном обследовании.
Профузное кровотечение из эрозированного сосуда в области язвы является весьма опасным осложнением язвенной болезни, которое наблюдается примерно у 15% больных. Чаще кровоточат каллезные пенетрирующие язвы, особенно желудочной локализации, и язвы, расположенные на задней стенке луковицы двенадцатиперстной кишки. Кровотечение нередко повторяется, причем последующее кровотечение часто бывает тяжелее предыдущего. Чаще кровотечение наблюдается в периоды обострения язвенной болезни (весна н осень). Из провоцирующих факторов следует иметь в виду алкоголь, применение глюкокортикоидов, резерпина, ацетилсалициловой кислоты, бутадиона и аптикоагулянтов.
Клиника кровотечения во многом зависит от массивности кровопотери. Могут наблюдаться головокружение, тошнота, слабость, рвота кровью (как правило, цвета кофейной гущи), нередко с примесью сгустков крови, реже — рвота алой кровью. Повторная рвота кровью наблюдается, как правило, при кровотечениях средней тяжести и тяжелых. Если кровотечение происходит в присутствии медицинского персонала, следует тщательно осмотреть рвотные массы, ибо нередко так называемая рвота кровью оказывается рвотой съеденной пищей, только внешне напоминающей кровь. Больные склонны преувеличивать количество излившейся крови, поэтому при установлении величины кровопотери следует руководствоваться объективной картиной.
Не всегда язвенное кровотечение проявляется рвотой кровью. В ряде случаев, особенно при дуоденальных, а иногда и желудочных язвах кровь поступает в кишечник. Тогда на первый план выступает картина острого малокровия (коллапса). В зависимости от тяжести кровопотерн могут наблюдаться бледность кожных покровов, цианоз губ, акроцианоз, холодный пот, мелькание смушек» перед глазами, частый малый пульс, снижение артериального давления, спутанное сознание и т. д. Через несколько часов после массивной кровопотерн, а чаще на следующий день наблюдается дегтеобразный стул (мелена). В особо тяжелых случаях может быть стул вишневого цвета.
Если клинически проявляются признаки остановки кровотечения, но в течение 1—2 сут повторно отмечается мелена, это не всегда говорит о возобновившемся кровотечении, поскольку вместимость кишечника весьма значительна, а опорожнение идет постепенно. Диагноз желудочного кровотечения следует отвергнуть, если, по словам больного, наблюдалась рвота «кофейной гущей», а дегтеобразного стула не было.

При кровотечении из так называемых немых язв, т. е. у больных без предшествующего язвенного анамнеза и при отсутствии рвоты, единственным сиптомом кровотечения вначале может быть коллапс, что весьма затрудняет диагностику. «Немые» язвы составляют 10—20% причин язвенных кровотечений.
На 2—3-й день после кровотечения у больного могут наблюдаться гипертермия и симптомы интоксикации из-за гниения скопившейся в кишечнике крови. Изменения картины крови, адекватные кровопотсре, развиваются спустя значительное время после кровотечения, поэтому в первые часы определение гемоглобина крови имеет весьма относительное значение. Более соответствует степени кровопотерн уровень снижения артериального давления. Наиболее объективную информацию можно получить при определении объема циркулирующей крови.
Важную роль имеет тщательное изучение анамнеза заболевания, предшествующего кровотечению. Для уточнения диагноза можно прибегнуть к экстренному рентгенологическому исследованию. Однако лучшие результаты даст экстренное эндоскопическое исследование—эзофагогастродуоденоскопия. Эта диагностическая процедура проводится под местным обезболиванием с предварительным промыванием желудка и в большинстве случаев позволяет точно установить диагноз.
Дифференциальную диагностику следует проводить с такими наиболее часто встречающимися причинами кровотеченнй, как варикозное расширение вен пищевода вследствие портальной гипертензии, острые язвы и изъязвления различного происхождения, грыжи пищеводного отверстия диафрагмы, синдром Маллори — Вейсса, заболевания крови (гемофилия, болезнь Верльгофа). Нередко кровотечение может быть вызвано раком желудка или пищевода, а также изъязвлением доброкачественной опухоли. Подобного рода причины составляют от 25 до 30% причин кровотеченнй из верхних отделов желудочно-кишечного тракта. Более редко источником кровотечения могут быть аневризмы сосудов подслизистого слоя желудка, а также прорыв в пищевод или желудок аневризмы аорты, селезеночных или других артерий. Инородные тела пищевода при пролежне также могут осложняться кровотечением.
Кроме того, кровотечения могут возникнуть при ожоговых язвах пищевода и желудка, хроническом холецистите с изъязвлением желчного пузыря, гемобилин, гипертонической болезни и др. В большинстве случаев изучение анамнеза заболевания, тщательный осмотр больного, применение экстренного рентгенологического и эндоскопического исследований позволяют правильно оценить источник кровотечения.
Лечение. Хирургическая тактика предусматривает госпитализацию всех больных с желудочными кровотечениями в хирургический стационар. Лечение подобных больных начинается с применения интенсивной гемостатической терапии, которая заключается в адекватном переливании свежецитратной крови. В некоторых случаях пользу может принести прямое переливание крови. Следует вливать столько крови, чтобы полностью компенсировать кровопотерю. Определенную пользу может принести вливание плазмы, эпсилон-аминокапроновой кислоты, траенлола или хлорида кальция. Положительный эффект может быть достигнут также промыванием желудка раствором нитрата серебра в разведении 1:1000, как рекомендовал Е. Л. Березов. После промывания целесообразно влить в желудок по зонду эпсилон-аминокапроновую кислоту и тромбин, которые способствуют образованию сгустка в области кровоточащего сосуда. В период продолжающегося кровотечения кормить больных не следует. После остановки кровотечения целесообразно назначить диету Мейленграхта или диету № 1а но Певзнеру.
Консервативное лечение необходимо проводить всем больным, независимо от того, будет ли предпринято хирургическое вмешательство. Во втором случае это будет своего рода подготовкой к операции. Если с диагностической целью предпринято эндоскопическое исследование, то оно, кроме того, может быть и лечебной процедурой. В ряде случаев удается успешно коагулировать кровоточащий сосуд и нанести на эту область специальный клей — лифузоль. Если настойчивая гемостатическая терапия, проводимая в течение 3—6 ч, неэффективна, больного необходимо срочно оперировать. Понятно, что операции на высоте кровотечения сопровождаются большей летальностью, чем операции в холодном периоде. В самые последние годы начал получать распространение метод селективной катетеризации кровоточащей артерии с последующей ее эмболизацией.
Читайте также:
