Регуляция менструальных циклов гонадотропинами, эстрогенами и прогестероном
Добавил пользователь Алексей Ф. Обновлено: 29.01.2026
Автор: Коррин К. Велт, доктор медицинских наук
Редакторы: Вильям Ф. Кроули-младший, доктор медицинских наук
Эми Б. Миддлман, доктор медицинских наук, доктор философии, профессор образования
Заместитель главного редактора Катрин А. Мартин, доктор медицинских наук
Краткое содержание
Условно, первый день менструации представляет собой первый день цикла (день 1). Весь цикл подразделяется на две фазы: фолликулярную и лютеиновую.
- Фолликулярная фаза начинается с началом менструации и заканчивается в день быстрого увеличения концентрации лютеинизирующего гормона (ЛГ).
- Лютеиновая фаза начинается в день быстрого увеличения концентрации ЛГ и заканчивается в начале следующей менструации.
В большинстве случаев, пик продолжительности менструального цикла приходится на 25-30 лет и затем постепенно снижается так, что 40-летнии женщины имеют более короткий цикл. Изменения межменструального интервала происходят в первую очередь из-за изменений в фолликулярной фазе, при этом продолжительность лютеиновой фазы остается относительно неизменной.
Введение
Нормальный менструальный цикл – это тонко скоординированный циклический процесс стимулирующих и ингибирующих эффектов, которые приводят к высвобождению одной зрелой яйцеклетки из пула сотен и тысяч примордиальных фолликулов. В регуляции этого процесса участвуют различные факторы, включая гормоны, паракринные и аутокринные факторы, которые идентифицируются по настоящее время. Циклические изменения концентрации гормонов аденогипофиза и яичников показаны на рисунках (рис.1 и рис.2).
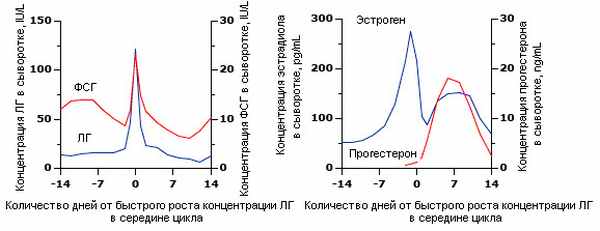
Рис.1. Гормональные изменения в ходе нормального менструального цикла. Последовательные изменения концентрации гормонов гипофиза (ФСГ и ЛГ, левая панель) и яичников (эстроген и прогестерон, правая панель) в сыворотке крови во время нормального менструального цикла. Условно, первый день менструации является 1-ым днем цикла (здесь показан, как день-14).
Цикл делится на две фазы: фолликулярная фаза - от начала менструации до резкого роста концентрации ЛГ (день 0) и лютеиновая фаза - от пика концентрации ЛГ до следующей менструации. Для преобразования концентрации эстрадиола в сыворотке в размерность пмоль/л (pmol/L), умножить показатели графика на 3.67, а для преобразования концентрации сывороточного прогестерона в размерность нмоль/л (nmol/L), умножить показатели графика на 3,18.
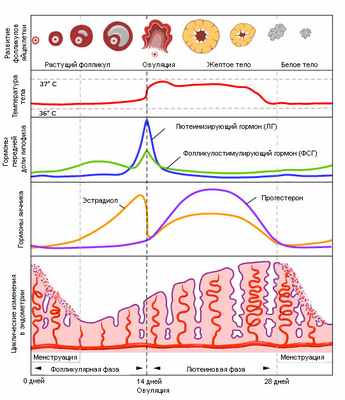
Рис.2. Менструальный цикл
В настоящем обзоре будет обсуждаться физиология нормального менструального цикла.
Фазы и продолжительность менструального цикла
Условно, первый день менструации представляет собой первый день цикла (день 1). Менструальный цикл подразделяется на две фазы: фолликулярную и лютеиновую.
- Фолликулярная фаза начинается с началом менструации и заканчивается в день быстрого увеличения концентрации лютеинизирующего гормона (ЛГ).
- Лютеиновая фаза начинается в день быстрого увеличения концентрации ЛГ и заканчивается в начале следующей менструации.
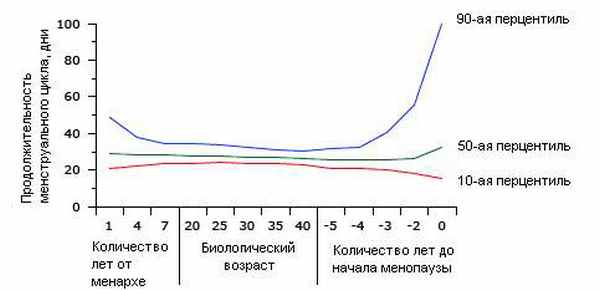
Рис.3. Возрастная зависимость продолжительности менструального цикла. Отображенные перцентили для распределения продолжительности менструального цикла в зависимости от возраста получены на результатах для 200 000 циклов. Удлинение межменструального интервала происходит у женщин сразу после менархе и за несколько лет до менопаузы.
В большинстве случаев, пик продолжительности менструального цикла приходится на 25-30 лет и затем постепенно снижается так, что 40-летнии женщины имеют более короткий цикл. Изменения межменструального интервала происходят в первую очередь из-за изменений в фолликулярной фазе, при этом продолжительность лютеиновой фазы остается относительно неизменной [3].
В дальнейшем в данной статье будут рассмотрены гормональные изменения, а также изменения в яичниках и эндометрии, которые происходят в различных фазах менструального цикла.
Ранняя фолликулярная фаза
Ранняя фолликулярная фаза - это период, когда яичник находится в состоянии наименьшей гормональной активности, что приводит к низким концентрациям эстрадиола и прогестерона в сыворотке крови (рис.1). При освобождении от тормозящих эффектов отрицательной обратной связи эстрадиола, прогестерона и, возможно, ингибина А на гипофиз, приводит в поздней лютеиновой/ранней фолликулярной фазе к увеличению частоты колебаний концентрации гонадотропин-рилизинг гормона (ГнРГ) с последующим увеличением сывороточной концентрации фолликулостимулирующего гормона (ФСГ) приблизительно на 30% [4]. Это небольшое увеличение секреции ФСГ происходит, по-видимому, для вовлечения пула развивающихся фолликулов,
Сывороточная концентрация ингибина B, секретируемого отобранным пулом мелких фолликулов, максимальна в раннюю фолликулярную фазу и может играть роль в подавлении дальнейшего роста концентрации ФСГ в данную фазу цикла (рис.4) [8]. Также в это время происходит резкое увеличение частоты колебаний концентрации ЛГ, от одного колебания каждые 4 часа в поздней лютеиновой фазе до одного колебания каждые 90 минут в раннюю фолликулярную фазу [9].
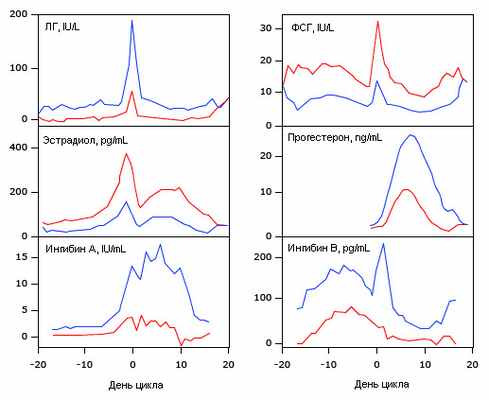
Рис.4. Уровни гормонов: старший и более молодой репродуктивные возраста. Значения по дням уровня гонадотропинов, половых стероидов и ингибинов в старшей возрастной группе (35-46 лет; n=21) показаны красным, в более молодой (20-34 года; n=23) – синим.
Ранняя фолликулярная фаза также характеризуется уникальным нейроэндокринным феноменом: замедление или прекращение колебаний концентрации ЛГ во время сна, что не происходит в другое время менструального цикла (рис.5). Механизм процесса в настоящее время неизвестен.
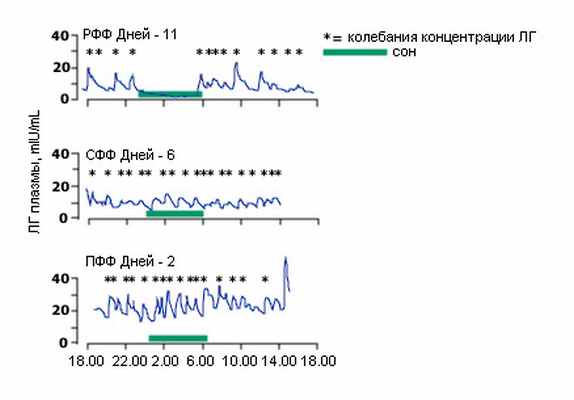
Рис.5. Эпизодическая секреция ЛГ в фолликулярную фазу. Паттерны эпизодической секреции ЛГ во время ранней (РФФ), средней (СФФ) и поздней (ПФФ) фолликулярными фазами менструального цикла. День 0 – это день резкого увеличения концентрации ЛГ в середине цикла. В РФФ отмечена уникальная супрессия секреции ЛГ в фазе сна.
Яичники и эндометрий. При УЗ обследовании каких-либо изменений в яичниках, характерных для данной фазы менструального цикла не выявляется, за исключением иногда различимого регрессирующего желтого тела, оставшегося с предыдущего цикла. Эндометрий во время менструации относительно однороден, после завершения менструации он представляет собой тонкий слой. В это время обычно визуализируются фолликулы 3-8 мм в диаметре.
Средняя фолликулярная фаза
Умеренное увеличение секреции ФСГ в раннюю фолликулярную фазу постепенно стимулирует фолликулогенез и продукцию эстрадиола, что ведет к росту фолликулов из пула, отобранных в данном цикле. Как только несколько фолликулов созревают до антральной стадии, клетки их гранулезы гипертрофируются и делятся, что приводит к увеличению сывороточной концентрации сначала эстрадиола (через ФСГ-стимуляцию ароматазы), а затем ингибина A.
Увеличение продукции эстрадиола по механизму отрицательной обратной связи влияет на гипоталамус и гипофиз, приводя к снижению значений сывороточной концентрации ФСГ и ЛГ, а также к снижению амплитуды колебаний ЛГ. Для сравнения, генерация импульсов ГнРГ несколько ускоряется до средних значений частоты колебаний ЛГ – одно в час (по сравнению с одним за 90 минут в начале фолликулярной фазы). Предположительно стимуляция ГнРГ происходит из-за окончания эффекта отрицательной обратной связи прогестерона от предыдущей лютеиновой фазы. Изменения в яичниках и эндометрии. В первые 7 дней от начала менструации, при УЗ исследовании яичников визуализируются антральные фолликулы, размером 9-10мм. Растущая концентрация эстрадиола в плазме приводит к пролиферации эндометрия, который становится толще, в нем увеличивается количество желез и появляется картина «тройной полосы» (трехслойность), видимая при УЗ исследовании (рис.2) [10].
Поздняя фолликулярная фаза
Концентрация в сыворотке эстрадиола и ингибина A увеличивается ежедневно в течение недели до овуляции, за счет выработки данных гормонов растущим фолликулом. Концентрация ФСГ и ЛГ в сыворотке в это время падает из-за эффектов отрицательной обратной связи от эстрадиола и, возможно, других гормонов, образующихся в яичниках (рис.1). После определения доминантного фолликула ФСГ индуцирует появление ЛГ-рецепторов в яичнике и увеличивает секрецию внутриматочных факторов роста, таких, например, как инсулиноподобный фактор роста - 1 (ИФР-1).
Изменения в яичниках, эндометрии и слизистой цервикального канала. К поздней фолликулярной фазе определен единственный доминантный фолликул, остальной пул созревающих фолликулов останавливается в своем развитии и подвергается атрезии. Доминантный фолликул увеличивается в размерах на 2 мм в день до достижения в зрелом состоянии диаметра 20-26 мм.
Увеличивающаяся концентрация эстрадиола в сыворотке приводит к постепенному утолщению эндометрия матки и увеличению количества и «растяжимости» (кристаллизация слизи) цервикальной слизи. Многие женщины замечают эти изменения характера слизи. Исследования образцов слизи цервикального канала во время менструального цикла демонстрируют пик концентрации муцинового белка MUC5B в позднюю фолликулярную фазу, что может оказаться важным при проникновении сперматозоидов в полость матки [11].
Лютеиновая фаза: быстрый рост в середине цикла и овуляция
Концентрация эстрадиола в плазме продолжает увеличиваться до тех пор, пока не достигает максимального значения приблизительно за день до овуляции. Затем происходит уникальный нейроэндокринный феномен: быстрый рост в середине цикла [12]. Быстрый рост представляет собой резкий переход от контроля секреции ЛГ гормонами яичника (такими как эстрадиол или прогестерон) механизмом отрицательной обратной связи к внезапному эффекту положительной обратной связи, приводящему к 10-кратному увеличению концентрации ЛГ и несколько меньшему увеличению ФСГ в сыворотке крови (рис.1). В дополнение к эстрогену и прогестерону существуют и другие факторы, вырабатываемые яичниками, которые способствуют быстрому росту концентрации ЛГ. Невозможно достигнуть концентрации ЛГ в сыворотке подобной наблюдаемой в середине цикла простым введением эстрогена и прогестина женщинам в раннем периоде средней фолликулярной фазы [13].
В это время частота колебаний импульса ЛГ происходит примерно один раз в час, но амплитуда колебаний импульса сильно увеличивается. Переход от эффектов отрицательной к эффектам положительной обратной связи в механизме высвобождения ЛГ в настоящее время плохо изучен. Этому может способствовать увеличение числа ГнРГ-рецепторов гипофиза, но при направленном введении ГнРГ в гипофиз изменения, вероятно, не происходят [14].
Изменения в яичниках. Быстрый рост ЛГ инициирует значительные изменения в яичниках. Яйцеклетка в доминантном фолликуле завершает свое первое мейотическое деление. Кроме того, увеличивается локальная секреция активатора плазминогена и других цитокинов, необходимых для процесса овуляции [15,16]. Яйцеклетка высвобождается из фолликула на поверхности яичника примерно через 36 часов после быстрого роста концентрации ЛГ. Затем она мигрирует вниз вдоль по фаллопиевой трубе к полости матки. Процесс разрыва фолликула и высвобождения яйцеклетки находится в тесной связи с быстрым ростом ЛГ; поэтому, измерение концентрации ЛГ в сыворотке или моче может быть использовано для оценки времени овуляции у бесплодных женщин.
Еще до высвобождения яйцеклетки, клетки гранулезы вокруг нее начинают лютеинизироваться и вырабатывать прогестерон. Прогестерон быстро замедляет генератор импульсов ЛГ и, таким образом, к концу фазы быстрого роста импульсы ЛГ становятся менее частыми. Эндометрий. Постепенное увеличение сывороточной концентрации прогестерона оказывает глубокое воздействие на нижние слои эндометрия, что приводит к прекращению митоза и «организации» желез [17]. Это изменение можно обнаружить при УЗ исследовании в относительно короткие сроки после овуляции: картина «тройной полосы» исчезает, эндометрий становится равномерно ярким (рис.2>) [10].
Средняя и поздняя лютеиновые фазы
В период средней и поздней лютеиновой фазы секреция прогестерона желтым телом [18] приводит к постепенному увеличению его концентрации. Это, в свою очередь, приводит к прогрессивному снижению частоты колебаний концентрации ЛГ до одного колебания за 4 часа. Колебания концентрации прогестерона начинают происходить вскоре после замедления колебаний концентрации ЛГ. В результате, имеют место значительные колебания в сывороточной концентрации прогестерона во время лютеиновой фазы (рис.6) [19]. Ингибин A также вырабатывается желтым телом и пик его концентрации в сыворотке приходится на середину лютеиновой фазы. Секреция ингибина B фактически отсутствует в лютеиновой фазе (рис.4). Сывороточная концентрация лептина выше всего в лютеиновой фазе [20].
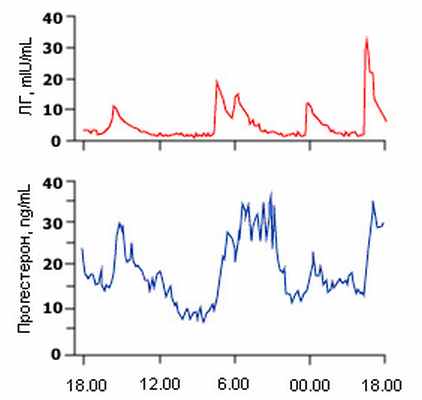
Рис.6. Колебания ЛГ стимулируют высвобождение прогестерона в среднюю лютниновую фазу. Плазменная концентрация лютеинизирующего гормона и прогестерона в течение 24 часов забора образцов крови с 10-минутным интервалом у нормальных женщин, обследованных в среднюю лютеиновую фазу. Между колебаниями ЛГ и увеличением концентрации прогестерона в плазме существует заметная корреляция. Для преобразования концентрации сывороточного прогестерона в нмоль/л (nmol/L) необходимо умножить на 3,18.
В поздней лютеиновой фазе постепенное снижение секреции ЛГ приводит к постепенному снижению продукции прогестерона и эстрадиола желтым телом в отсутствие оплодотворенной яйцеклетки. Однако, при оплодотворении яйцеклетки, последняя имплантируется в эндометрий в течение нескольких дней после овуляции. Ранний эмбриональный период после оплодотворения начинается с производства эмбрионом хорионического гонадотропина, который поддерживает желтое тело и продукцию прогестерона.
Изменения в эндометрии. Снижение выделения эстрадиола и прогестерона из регрессирующего желтого тела вызывает прекращение тока крови к эндометрию, отторжению эндометрия и началу менструации примерно через 14 дней после фазы быстрого роста концентрации ЛГ. Менструации не являются точным маркером гормональных событий в менструальном цикле, так как существует значительная межиндивидуальная изменчивость между началом отторжения эндометрия и падением в сыворотке крови концентрации гормона в лютеиновой фазе (рис.2) [4]. В связи с уменьшением выработки желтым телом стероидов, гипоталамо-гипофизарная система освобождается от действия отрицательной обратной связи, происходит повышение уровня ФСГ и, таким образом, начало следующего цикла.
Женская репродуктивная эндокринология
Гормональная взаимосвязь между гипоталамусом, передней долей гипофиза и яичниками регулирует женскую репродуктивную систему.
В гипоталамусе секретируется короткий пептид, гонадотропин-рилизинг-гормон, известный также как ГнВГ, и рилизинг-гормон лютеинизирующего гормона (РГЛГ).
Эстрогены и прогестерон , связанные с белками плазмы, циркулируют в кровяном русле. Только свободные эстрогены и прогестерон проявляют биологическую активность. Они стимулируют органы-мишени репродуктивной системы (например, матку, влагалище) и молочные железы. Эти гормоны обычно ингибируют (так называют негативную обратную связь) секрецию гонадотропинов, но в определенных случаях (например, примерно во время овуляции), могут стимулировать ее.
Система ЦНС-гипоталамус-гипофиз-гонады и органы-мишени
Яичниковые гормоны имеют прямое и опосредованное влияние на другие ткани (например, кости, кожу, мышцы).
ФСГ = фолликуло-стимулирующий гормон; ГнВГ = гонадотропин-высвобождающий гормон; ЛГ = лютеинизирующий гормон.
Половая зрелость
Половое созревание – это период последовательного приобретения ребенком физических характеристик взрослого человека, которые определяют состояние зрелости и способность к деторождению. Уровень ЛГ и ФСГ достаточно высок при рождении, затем в течение нескольких месяцев он падает и остается низким вплоть до периода полового созревания. До полового созревания в репродуктивных органах-мишенях происходят незначительные изменения.
Возраст наступления пубертатного периода
Возраст начала пубертатного периода и скорость развития различных его этапов зависят от различных факторов. За последние 150 лет возраст начала полового созревания уменьшился, прежде всего из-за улучшения состояния здоровья и качества пищи, но эта тенденция стабилизировалась. В США средний возраст начала полового созревания составляет 12,5 лет, однако этот показатель варьирует в зависимости от этнической принадлежности ( 1 Справочные материалы по пубертатному периоду Гормональная взаимосвязь между гипоталамусом, передней долей гипофиза и яичниками регулирует женскую репродуктивную систему. В гипоталамусе секретируется короткий пептид, гонадотропин-рилизинг-гормон. Прочитайте дополнительные сведения ).
Половая зрелость у девочек с повышенной массой тела наступает раньше среднего, а у девочек со значительным недобором массы тела и при недостаточном питании –позже среднего ( 2 Справочные материалы по пубертатному периоду Гормональная взаимосвязь между гипоталамусом, передней долей гипофиза и яичниками регулирует женскую репродуктивную систему. В гипоталамусе секретируется короткий пептид, гонадотропин-рилизинг-гормон. Прочитайте дополнительные сведения ). Согласно этим наблюдениям, для полового созревания необходима критическая масса тела или количество жира.
Множество других факторов влияют на момент начала пубертатного периода и на то, как быстро он развивается. К примеру, существуют некоторые данные, свидетельствующие, что ограничение внутриутробного роста, особенно, с последующим перекармливанием, могут способствовать более раннему началу пубертатного периода и более быстрому его развитию ( 3 Справочные материалы по пубертатному периоду Гормональная взаимосвязь между гипоталамусом, передней долей гипофиза и яичниками регулирует женскую репродуктивную систему. В гипоталамусе секретируется короткий пептид, гонадотропин-рилизинг-гормон. Прочитайте дополнительные сведения ). Например, некоторые данные свидетельствуют о том, что у детей, рожденных с низкой для данного гестационного возраста массой, наблюдается более быстрое прогрессирование полового созревания ( 4 Справочные материалы по пубертатному периоду Гормональная взаимосвязь между гипоталамусом, передней долей гипофиза и яичниками регулирует женскую репродуктивную систему. В гипоталамусе секретируется короткий пептид, гонадотропин-рилизинг-гормон. Прочитайте дополнительные сведения ).
Физические изменения при половом созревании
В течение подросткового периода последовательно происходят физические изменения (см. рисунок Пубертатный период— когда развиваются женские половые признаки Пубертатный период - период развития женских половых признаков ).
Менархе (первые месячные) наступает примерно через 2-3 года после начала развития молочных желез. Менструальные циклы обычно нерегулярны после менархе, и может пройти до 5 лет, пока они становятся регулярными. Ускорение роста замедляется после начала менархе. конституционные особенности телосложения изменяются, расширяется область таза и бедер. Увеличивается количество подкожного жира и происходит его накопление на бедрах.
Механизмы, инициирующие половое созревание
Механизмы, инициирующие половое созревание, неясны.
Основными факторами, которые влияют на высвобождение ГнВГ есть нейротрансмиттеры и пептиды (например, гамма-аминомасляная кислота [ГАМК], белая фракция протеина). В детстве эти факторы могут тормозить высвобождение гонадотропин-высвобождающего гормона, а затем инициировать его высвобождение, что вызывает преждевременное половое созревание. В раннем пубертате выброс гипотапамического гонадотропин-высвобождающего гормона становится менее чувствительным к торможению эстрогенами и прогестероном . В результате увеличивается выброс гонадотропин-высвобождающего гормона, который стимулирует секрецию ЛГ и ФСГ, которые, в свою очередь, стимулируют выработку половых гормонов, прежде всего эстрогенов . Эстроген стимулирует развитие вторичных половых признаков.
Рост лобковых и подмышечных волос стимулируется надпочечниковыми андрогенами дегидроэпиандростеронами (ДЭА) и сульфатами ДЭА; производство этих андрогенов увеличивается за несколько лет до полового созревания в период, называемый адренархе.
Пубертатный период - период развития женских половых признаков
Показатели отражают нормальный диапазон значений.
Схематическое изображение стадий I-V созревания молочных желез по Таннеру
Из Marshall WA, Tanner JM: Variations in patterns of pubertal changes in girls. Archives of Disease in Childhood44:291–303, 1969; used with permission.
Схематическое изображение стадий I-V созревания молочных желез по Таннеру
Из Marshall WA, Tanner JM: Variations in patterns of pubertal changes in girls. Archives of Disease in Childhood44:291–303, 1969; used with permission.
Справочные материалы по пубертатному периоду
1. Anderson SE, Must A: Interpreting the continued decline in the average age at menarche: results from two nationally representative surveys of U.S. girls studied 10 years apart. J Pediatr 147 (6):753–60 2005.doi: 10.1016/j.jpeds.2005.07.016
3. Darendeliler F: IUGR: Genetic influences, metabolic problems, environmental associations/triggers, current and future management. Best Pract Res Clin Endocrinol Metab 33 (3):101260, 2019. doi: 10.1016/j.beem.2019.01.001 Epub 2019 Jan 22.
4. Veening MA, van Weissenbruch MM, Roord JJ, de Delmemarre-van Waal HA: Pubertal development in children born small for gestational age. J Pediatr Endocrinol Metab 17 (11):1497–505, 2004. doi: 10.1515/jpem.2004.17.11.1497
5. Sørensen S, Brix N, Ernst A, et al: Maternal age at menarche and pubertal development in sons and daughters: A Nationwide Cohort Study. Hum Reprod 33 (11):2043–2050, 2018. doi: 10.1093/humrep/dey287
6. Eckert-Lind C, Busch AS, Petersen JH, et al: Worldwide secular trends in age at pubertal onset assessed by breast development among girls: A systematic review and meta-analysis. J AMA Pediatr 174 (4):e195881, 2020. doi:10.1001/jamapediatrics.2019.5881
7. Marshall WA, Tanner JM: Variations in patterns of pubertal changes in girls. Arch Dis Child 44:291–303, 1969.
Развитие фолликулов в яичнике
Плод женского пола имеет конечное число предшественников яиц (половых клеток). Герминогенные клетки сперва представляют собой примордиальные оогонии, которые мигрируют из эндодермы желточного мешка в экстраэмбриональной области в недифференцированный генитальный гребень и становятся оогониями. Оогонии дифференцируются в первичные ооциты и заметно пролиферируют за счет митоза (однократное деление на две идентичные диплоидные клетки), в результате чего к 5-му месяцу беременности появляется около 7 млн ооцитов. В течение 3-го месяца беременности у некоторых оогоний начинается мейоз и наступает остановка в профазе мейоза I до полового созревания. Мейоз протекает в две фазы; это приводит к делению на четыре гаплоидные клетки. К 7-му месяцу беременности вокруг всех жизнеспособных герминогенных клеток развивается слой гранулезных клеток, формируя примордиальный фолликул. После 4 месяца гестации оогонии (а позже ооциты) начинают спонтанно погибать, в процессе гибнет около 99,9% оогоний.
В период полового созревания ооцит завершает мейоз I с образованием одного вторичного ооцита и одного полярного тельца; эти клетки задерживаются в метафазе мейоза II.
ФСГ индуцирует рост фолликулов в яичниках. В течение каждого менструального цикла отмечается ускоренный рост 3–30 фолликулов. Обычно в каждом цикле достигает овуляции только один фолликул. Такой доминантный фолликул высвобождает ооцит во время овуляции и вызывает артезию других фолликулов. В результате двух мейотических делений образуется одна яйцеклетка – одна непосредственно перед овуляцией, а вторая – при проникновении сперматозоида. При каждом мейотическом делении выделяются полярные тельца, содержащие избыток генетического материала. С увеличением возраста матери ооциты, длительно существующие в профазе мейоза, могут отвечать за генетические аномалии у плода ( 1 Справочные материалы по развитию фолликула в яичнике Гормональная взаимосвязь между гипоталамусом, передней долей гипофиза и яичниками регулирует женскую репродуктивную систему. В гипоталамусе секретируется короткий пептид, гонадотропин-рилизинг-гормон. Прочитайте дополнительные сведения ).
Справочные материалы по развитию фолликула в яичнике
1. Jones KT: Meiosis in oocytes: Predisposition to aneuploidy and its increased incidence with age. Hum Reprod Update 14:143–158, 2008.
Менструальный цикл
Менструация – это периодические кровянистые выделения с отторженным эндометрием (общепринятое название – месячные или менструальное кровотечение) из матки через влагалище. Это вызвано быстрым снижением выработки яичниками прогестерона и эстрогена , что имеет место во время каждого цикла при отсутствии беременности. Менструация происходит в течение всей репродуктивной жизни женщины.
Нормальная продолжительность менструаций составляет от 4,5 до 8 дней ( 1 Менструальный цикл. Ссылки Гормональная взаимосвязь между гипоталамусом, передней долей гипофиза и яичниками регулирует женскую репродуктивную систему. В гипоталамусе секретируется короткий пептид, гонадотропин-рилизинг-гормон. Прочитайте дополнительные сведения ). Кровопотеря во время менструации составляет в среднем 30 мл (нормальный диапазон – 5–80 мл) и обычно обильная кровопотеря отмечается на 2-й день. Поскольку пациентки не измеряют объем менструальной крови, чрезмерно тяжелые или легкие менструации определяются на основании их ощущений и количества использованных прокладок или тампонов; пропитанные прокладка или тампон поглощают от 5 до 15 мл крови. Обычная менструальная кровь не сворачивается (если кровотечение не очень сильное), вероятно, потому что фибринолизин и другие факторы ингибируют свертывание.
Средняя продолжительность менструального цикла —;28 дней (нормальный диапазон составляет 24–38 дней). Самые длительные периоды между менструациями наблюдаются сразу после наступления менархе и перед менопаузой, когда овуляция происходит нерегулярно. У человека менструация считается регулярной, когда продолжительность самого короткого и самого длинного циклов варьирует от ± 2–20 дней. Продолжительность менструального цикла рассчитывается как число дней от первого дня менструации в одном цикле до первого дня в следующем цикле.
Менструальный цикл можно разделить на фазы. Яичник проходит следующие фазы:
Регуляция репродуктивной функции
Все процессы, связанные с продолжением рода: созревание сперматозоидов и яйцеклеток, овуляция, подготовка матки к приему зародыша, поддержание беременности и роды, подчинены строгому контролю. Как он осуществляется?
Сигналы из внешней и внутренней среды поступают в головной мозг, в гипоталамус — высший центр регуляции органов кровообращения, дыхания, пищеварения, выделения и размножения. В гипоталамусе поступившая информация обрабатывается и, в зависимости от результата анализа, следует команда в расположенную поблизости эндокринную железу — гипофиз, который является непосредственным «начальником» всех эндокринных желез в организме (надпочечников, щитовидной, паращитовидной, вилочковой и половых желез). Свои команды гипоталамус передает в гипофиз с помощью специальных гормонов, которые, в зависимости от направленности их действия, называются рилизинг гормонами (от англ. release — «высвобождать») или ингибирующими гормонами (от лат. inhibeo — «сдерживать, останавливать»).
Для регуляции функции половых желез в гипофизе вырабатываются 3 гормона, которые называются гонадотропинами (греч. tropos — «направление»). Это лютеинизирующий гормон (сокращенно ЛГ), фолликулостимулирующий гормон (ФСГ) и пролактин. Причем ФСГ и ЛГ вырабатываются под стимулирующим влиянием гонадотропин-рилизинг гормона (ГнРГ), а выделение пролактина определяется повышением или понижением концентрации ингибирующего фактора. Несмотря на то, что эти гормоны по своему строению одинаковы у мужчин и женщин, работают они у представителей двух полов по-разному.
Регуляция репродуктивной функции у мужчин
ФСГ у мужчин необходим для нормального формирования, развития и функции семенных канальцев. ФСГ активно влияет на сперматогенез. ЛГ стимулирует выработку яичками андрогенов — мужских половых гормонов. Пролактин у мужчин потенцирует действие ФСГ и ЛГ, влияет на обменные процессы в яичках.
Важнейшим из андрогенов является гормон тестостерон. Без этого гормона невозможен нормальный сперматогенез. Кроме этого, тестостерон отвечает за нормальное формирование мужских половых органов, появление вторичных мужских признаков (оволосение, характерное мужское телосложение), а также влияет на половое поведение.
Секреция тестостерона осуществляется по принципу прямой и обратной связи: гипоталамус стимулирует выработку гонадотропинов гипофизом, под влиянием гонадотропинов повышается секреция тестостерона яичками — это пример прямой положительной связи. При достижении верхнего предела концентрации тестостерона в крови начинает действовать так называемая отрицательная обратная связь, т.е. тестостерон начинает тормозить секреторную активность гипоталамуса и гипофиза. Когда же концентрация тестостерона в крови опускается к нижнему пределу, гипоталамус через гипофиз снова стимулирует выработку тестостерона. Благодаря таким связям гипоталамус контролирует и регулирует все процессы, происходящие в половой сфере.
Регуляция репродуктивной функции у женщин
Гормональная регуляция в женском организме сложнее, чем в мужском. В организме женщины, в отличие от мужского, ежемесячно происходят циклические изменения, которые объединяются в одно понятие — менструальный цикл. Эти изменения затрагивают и яичники, в которых созревают яйцеклетки, и матку, в которой создаются условия для наступления беременности, и шейку матки, маточные трубы и молочные железы, и даже кожу и подкожную жировую клетчатку, в общем, все так называемые «органы-мишени».
Продолжительность менструального цикла в норме колеблется от 21 до 32-34 дней. Его началом (1-ым днем) считается начало кровотечения (менструации), которое обусловлено отторжением слизистого слоя матки (эндометрия). Продолжительность менструации (месячных) составляет 3-4 дня. Нормальный менструальный цикл должен быть регулярным.
Пролактин поддерживает функцию желтого тела и отвечает за секрецию молока в молочных железах. При повышении его концентрации в яичниках тормозиться развитие фолликулов, может прекратиться овуляция.
ФСГ и ЛГ управляют секрецией половых гормонов в яичнике. Клетками растущего фолликула вырабатываются гормоны, называемые эстрогенами (от греч. oistrus — течка, состояние половой возбужденности у животных + genes — рождение, происхождение), основными из которых являются эстрадиол, эстриол и эстрон. Эстрогены определяют женский образ, влияют на развитие вторичных половых признаков. Под их воздействием развиваются молочные железы, происходит рост волос по женскому типу, формируется женское телосложение и тембр голоса.
У женщины в репродуктивном возрасте эстрогены ежемесячно готовят организм к возможной беременности. Во время менструации эндометрий — слизистая, выстилающая полость матки, резко истончается. Под влиянием все возрастающей продукции яичником эстрогенов эндометрий начинает пролиферировать, т.е. расти, утолщаться, в нем появляются железы, развиваются сосуды. Одновременно с этим эстрогены вызывают изменения в маточных трубах. Маточные трубы и реснички эпителия внутреннего слоя труб начинают определенным образом двигаться, способствуя току находящегося в них секрета от матки к ампулярному отделу маточной трубы, тем самым способствуя продвижению сперматозоидов в просвете трубы. Эстрогены снижают тонус мускулатуры шейки матки, в результате чего увеличивает диаметр шеечного канала. Его наружный зев начинает зиять. Под влиянием эстрогенов слизь в просвете канала разжижается и длинными нитями свисает во влагалище. Эти изменения наиболее выражены перед овуляцией, когда концентрация эстрогенов максимальная. Тем самым к моменту овуляции для сперматозоидов создаются самые благоприятные условия на пути к заветной яйцеклетке.
Главным гормоном желтого тела является прогестерон. Его иначе называют гормоном беременности. Продолжительность существования желтого тела будет зависеть от того, наступила беременность или нет. Под влиянием прогестерона железы эндометрия начинают активно вырабатывать и накапливать секрет, содержащий питательные вещества, необходимые для развития плодного яйца и эмбриона. После овуляции, под воздействием прогестерона, направление сокращений мускулатуры маточных труб и волнообразных движений реснитчатого эпителия меняется на противоположное направление, а именно — к матке. Так обеспечивается транспорт эмбриона в полость матки.
Если оплодотворение не произошло, то желтое тело, просуществовав около 2 недель, дегенерирует, и секреция прогестерона снижается до минимальной. Через 2-3 дня после падения уровня яичниковых гормонов приходит отторжение эндометрия, т.е. менструация, и начинается новый менструальный цикл.
Если же беременность наступает, желтое тело продолжает функционировать, говорят — оно «расцветает». Это происходит потому, что плодное яйцо выделяет в кровь матери специальный гормон, называемый хорионический (от греч. chorion — наружная оболочка плодного яйца) гонадотропин, который и стимулирует функциональную активность желтого тела. Так, сам зародыш влияет на материнский организм, стимулирует в нем процессы, обеспечивающие сохранение и развитие беременности.
Из сказанного выше легко и правильно заключить, что яичник — это мощная гормональная лаборатория. Конечно, тонкий механизм регуляции репродуктивных процессов может нарушаться, и тогда развивается недостаточность яичников. Она может проявляться в слабости, недостаточной гормональной активности фолликулов или желтого тела, что приводит к нарушению менструального цикла, бесплодию. При некоторых заболеваниях, например, при поликистозе, яичниковая лаборатория начинает вырабатывать мужские гормоны, что проявляется не только нарушением менструального цикла, но и появлением у женщины некоторых черт, свойственных мужчинам, например: рост волос на лице, огрубление голоса и др.
Регуляция менструального цикла
Гормональная регуляция менструального цикла – сложный процесс, который осуществляется гипоталамо-гипофизарно-яичниковой системой, включающей в себя несколько уровней. Различные отделы и структуры взаимодействуют между собой, обеспечивая нормальное течение всех процессов.
Уровни регуляции менструального цикла
В основе функционирования женской репродуктивной системы лежит нормальная деятельность ЦНС. Центральная нервная система реагирует на множество внешних и внутренних факторов. Например, серьезные стрессы способны привести к нарушению менструального цикла. Существует несколько десятков пептидов (особых молекул), которые влияют на продукцию ГнРГ гипоталамусом.
Гипоталамус – отдел головного мозга, который представляет собой скопление нервных клеток, воспринимающих информацию о деятельности различных систем организма. В этом отделе мозга располагаются центры, которые регулируют температуру, сон, голод, жажду.
- Гипоталамус отвечает за синтез ГнРГ (гонадотропин-рилизинг-гормона), который обеспечивает усиление секреции определенных гормонов передней долей гипофиза, воздействуя на специальные клетки гипофиза, имеющие рецепторы к ГнРГ. ГнРГ выделяется периодически, то есть происходят его выбросы с определенной частотой, и именно от их регулярности зависит нормальная секреция гонадотропинов и, в частности, соотношение ФСГ и ЛГ.
- Гипофиз начинает активно вырабатывать гонадотропные гормоны (то есть гормоны, воздействующие на гонады – половые железы. Фолликулостимулирующий гормон (ФСГ) регулирует рост и созревание фолликулов в яичниках. Лютеинизирующий гормон (ЛГ) влияет на продукцию эстрогенов яичниками. Кроме того, именно резкий выброс (пик) ЛГ запускает механизм овуляции – выхода зрелой яйцеклетки из яичников в брюшную полость. Гипофизом вырабатывается также пролактин, усиленная продукция которого негативно влияет на выработку яичниками стероидных гормонов, а значит, тормозит рост и развитие фолликулов.
Если нейрогуморальная связь между гипоталамусом и гипофизом нарушается, менструальный цикл прекращается.
- Для того, чтобы фолликул активно синтезировал и секретировал эстрадиол, важно участие как ФСГ, так и ЛГ. Лютеинизирующий гормон обусловливает продукцию андрогенов клетками оболочки фолликула. Фолликулостимулирующий гормон обеспечивает превращение андрогенов в эстрогены. Изменение уровня ЛГ тесно связано с количеством эстрогенов, которые секретируются яичниками. Активная продукция эстрогенов и ингибина доминантным (наиболее развитым) фолликулом приводит к тому, что гипофиз начинает вырабатывать меньше ФСГ. Как следствие, все остальные фолликулы регрессируют.
К моменту овуляции доминантный фолликул продуцирует большое количество эстрадиола, достижение определенной концентрации является необходимым для пикового выброса ЛГ и, как следствие, наступления овуляции.
- После овуляции на месте лопнувшего фолликула образуется желтое тело – эндокринная железа, содержащая лютеин (желтый пигмент) и активно продуцирующая прогестерон, а также эстрадиол. На протяжении недели после овуляции осуществляется формирование желтого тела, и в течение всего этого периода отмечается повышение уровня стероидов. Если оплодотворения яйцеклетки в этом цикле не произошло, желтое тело спустя неделю начинает претерпевать обратное развитие, продуцируя все меньшее количество гормонов. Количества стероидов не хватает для поддержания жизнедеятельности утолщенного эндометрия, кровообращение нарушается, и функциональный слой начинает отторгаться. Низкая концентрация эстрадиола и прогестерона в результате обусловливает усиление продукции гипоталамусом ГнРГ, что происходит по принципу обратной отрицательной связи.
- В регуляции менструального цикла принимают участие такие эндокринные органы, как надпочечники и щитовидная железа, а также различные органы-мишени, имеющие рецепторы к гормонам. К ним, в частности, относятся шейка и тело матки, фаллопиевы трубы, молочные железы. Под воздействием гормонов в них происходят характерные циклические изменения.
Помимо этого, следует упомянуть о важной роли биологически активных веществ: простагландинов, факторов роста, гистамина. Так, например, простагландины участвуют в процессе овуляции, участвуя в разрыве оболочки фолликула.
Итак, вкратце, регуляция менструального цикла осуществляется следующим образом. Гипоталамус вырабатывает гонадотропин-рилизинг-гормоны, которые способствуют продукции гонадотропинов (ФСГ и ЛГ) гипофизом. ЛГ и ФСГ стимулируют рост и развитие фолликулов, в которых происходит образование эстрогенов, которые влияют на повышение уровня лютеинизирующего гормона. Пиковый выброс ЛГ инициирует овуляцию. После овуляции на месте фолликула образуется желтое тело, продуцирующее прогестерон и эстрадиол. Если оплодотворения не происходит, желтое тело начинает регрессировать, и уровень стероидов снижается. Низкий уровень стероидов провоцирует отторжение функционального слоя эндометрия в матке, то есть начало менструации.
Регуляция менструальных циклов гонадотропинами, эстрогенами и прогестероном
Регуляция менструальных циклов гонадотропинами, эстрогенами и прогестероном
В случаях дисфункциональных маточных кровотечений, особенно при персистенции фолликулов, в юношеском и детородном возрасте регуляцию менструальных циклов целесообразно производить гонадотропинами, что является «причинным» лечением и при правильном назначении дает хороший терапевтический эффект. При применении гонадотропинов фолликулы должны быть в стадии готовности к реакции на них, что наблюдается при их персистировании, в то время как при атретических фолликулах лечение бывает безуспешным. В связи с этим гонадотропины обычно не дают эффекта, если их назначают с целью гемостаза при кровотечениях, так как при них фолликулы всегда находятся в состоянии атрезии [Hoffmann]. Предложены различные схемы применения гонадотропинов для получения овуляции.
Лечение гонадотропинами проводят в течение 1—2 мес, причем повторно вводить их можно не раньше чем через 6 мес, так как образуются антигормоны (антитела к гормонам). Лечение гонадотропинами не следует осуществлять массивными дозами, которые могут привести к образованию лютеиновых кист большого размера и к кровоизлияниям в кисты, что может привести к необходимости срочной операции. В большинстве случаев не следует превышать суммарную дозу 2000 ЕД СЖК и 2000 ЕД ХГТ при дробном введении, не превышающем 400— 800 ЕД на инъекцию.
При кровотечениях в юношеском и детородном возрасте по типу атретических фолликулов, когда в яичниках, как правило, продукция эстрогенов постоянна, но вырабатывается в сравнительно небольших количествах, регуляция менструальных циклов может проводиться и циклической гормонотерапией в различных дозировках.

Рекомендуем к просмотру обучающее видео: Механизмы менструального цикла - почему происходит менструация?
При ювенильных кровотечениях в случаях сочетания с гипопластической маткой, что нередко бывает при атретических фолликулах, для уменьшения кровопотери при менструальноподобной реакции целесообразно в конце цикла гормонотерапии добавлять к прогестерону небольшие количества эстрогенов, например 1000—2000 ME на 5—10 мг прогестерона. Такие циклы проводят в течение 3—4 мое, причем суммарную дозу применяемых эстрогенов с каждым циклом гормонотерапии постепенно уменьшают.
Прогестерон или прегнин, прогестерон с андрогенами применяют только по принципу заместительной терапии с целью периодического удаления из матки разрастающейся слизистой оболочки и предотвращения рецидива кровотечения. С этой целью за 8 дней до предполагаемого срока менструаций в течение 4—6 дней назначают прогестерон или прегнин, или прогестерон с метилтестостероном или с тестостерон-пропионатом в обычных дозировках. Первые 3—4 курса лечения проводят ежемесячно, в дальнейшем — по одному курсу через 6—8 нед, если на основании тестов функциональной диагностики можно ожидать кровотечения (резко выраженный симптом «зрачка», высокий КПП, монофазная базальная температура).
Для регуляции менструальных циклов М. Д. Моисеенко с успехом назначала небольшие дозы метилтестостерона: по 10 мг в день под язык в течение длительного времени (несколько лет), причем данный метод лечения, нормализуя менструальный цикл, не ускоряет, по данным этого автора, наступление менопаузы. При дисфункциональных маточных кровотечениях у женщин в климактерическом периоде после выскабливания с диагностической целью слизистой оболочки матки назначают синтетические прогестины типа инфекуидина по обычной схеме (с 5-го по 25-й день менструального цикла по 1 таблетке ежедневно) в течение трех курсов.
Применение синтетических прогестинов по указанной выше схеме является своеобразной функциональной пробой для оценки гипоталамо-гипофизарно-яичниковой системы и помогает в определении дальнейшей тактики введения больной. У половины женщин после проведения «пробы» наступает стойкая аменорея, что указывает на истощение этой системы и нецелесообразность назначения любой гормонотерапии. У половины же больных (с меньшими возрастными изменениями системы гипоталамус — гипофиз — яичники) проведение пробы предоставляет «отдых» этой системе, оказывая одновременно и лечебное и стимулирующее действие, вызывающее появление нормальных овуляторных циклов.
А. С. Аронович и И. А. Мануйлова, применяя иифскундин у больных с дисфункциональными маточными кровотечениями в возрасте от 43 лет до 51 года, получили хороший эффект во всех случаях. Через год рецидив кровотечения наступил у 4 из 20 больных, что потребовало повторного курса лечения.
При возникновении дисфункциональных кровотечений у больных старше 46 лет нужно стремиться подавлять менструальную функцию и только в случае отказа больной от искусственного прекращения менструаций регулировать их приведенными выше методами.
Читайте также:
