Рентгенограмма, КТ при метастазах рака в пищевод
Добавил пользователь Евгений Кузнецов Обновлено: 31.01.2026
Рак пищевода 4 стадии диагностируется у каждого третьего больного, самое активное лечение оставляет этим пациентам немного шансов на долгую жизнь. Особенность пищеводной карциномы — высока агрессивность при запоздалом выявлении.
Рак пищевода
На рак пищевода среди всех злокачественных болезней приходится едва ли 3%, заболевает им 9-10 человек из 100 тысяч. В последнее десятилетие частота рака пищевода практически не увеличивается, но и не уменьшается. Опухоль, как правило, развивается у 65-летних мужчин, у женщин на 4 года позже. Это преимущественно мужская патология — женщины болеют в 3.5 раза реже, поскольку ведущая причина развития рака — небрежение собственным здоровьем.
Ранний опухолевый процесс без метастазов в лимфоузлы обнаруживается всего лишь у каждого пятого, подавляющее большинство приходит к врачу с распространенным процессом, когда радикальное лечение технически не выполнимо. Возможности хирургии ограничены даже при 1-2 стадии рака, потому что рядом с пищеводной трубкой располагаются трахея, дуга аорты, грудной проток и сердце, а сформированный из желудка или толстой кишки «новый» орган трудно приживается.

Причины развития опухоли
Доказана связь злокачественных процессов в слизистой оболочке пищевода с постоянным раздражающим действием горячей пищи или токсичных продуктов, к примеру, жевательных наркотиков — наса или бетеля. На пищеводном здоровье отражаются курение и алкоголь, под их влиянием поддерживается хроническое воспаление слизистой с усиленной пролиферацией и развитием дисплазии.
Высока вероятность злокачественного новообразования при частой сегодня ГЭРБ из-за грыжи пищеводного отверстия диафрагмы. симптом которой — заброс содержимого желудка в пищевод. Недостаточность замыкания пищеводно-желудочного мышечного жома приводит к постоянному забросу едкого из-за соляной кислоты желудочного содержимого и хроническому воспалению — эзофагиту с переходом через стадию дисплазии в рак.
Вероятность рака возрастает в 30 раз при смещении слизистой желудка в нижний пищеводный отдел, что именуется пищеводом Барретта и считается предраковым процессом.
Классификация и стадии
Самый частый морфологический вариант опухоли пищевода — плоскоклеточный рак, железистый или аденокарцинома встречается только в 3-5% случаев, другие клеточные варианты крайне редки.
Анатомически пищевод подразделяется на два отдела: шейный и грудной, последний дополнительно делят на верхний, средний и нижний. По частоте развития рака лидирует зона перехода пищевода в желудок — там формируется почти половина всех новообразований, в средней части — чуть больше трети карцином, остальное — в шейном отделе.
Разделение по стадиям рака следующее:
- 0 стадия — дисплазия высокой степени или уже карцинома in situ высокой степени дифференцировки;
- 1 стадия рака всегда без метастазов в лимфоузлы, подгруппа «1А» — малая агрессивность (высокая дифференцировка) клеток, при минимальном поражении слизистой оболочки, стадия усугубляется до «1В» при той же степени злокачественности с большей глубиной проникновения в толщу стенки или при такой же поверхностной опухоли, но большей злокачественности;
- 2 стадия «А» — это глубокое поражение стенки и низкая агрессивность в верхнем и среднем отделах грудной части пищевода или в нижней части рак умеренной и низкой дифференцировки. Высокая агрессивности при том же распространении карциномы в верхнем и среднем отделе пищеводной трубки — уже «2В» стадия, а также меньшая глубина вовлечения стенки с поражением 1-2 лимфоузлов;
- 3 стадия карциномы с тремя подкатегориями от «А» до «С» всегда предполагает метастазы в лимфоузлах или вовлечение в конгломерат рядом располагающихся органов;
- 4 стадия устанавливается при любом местном процессе разной агрессивности с прорастанием метастазов в другие органы.

Особенности рака пищевода на 4 стадии
Рак пищевода 4 стадии проявляется обширным опухолевым поражением пищевода и соседних органов при небольшом числе метастазов в других органах.
Злокачественный процесс в пищеводе распространяется поэтапно. Первоначально раковая опухоль разрастается по пищеводным стенкам, сужая просвет, затем проникает в средостение и вовлекает его органы. Далее присоединяется распространение по лимфатическим сосудам, довольно поздно клетки разносятся кровью, поэтому отдаленные метастазы находят, как правило, при существенном поражении органа и вовлечении соседних структур средостения. Отдаленные метастазы чаще появляются в печени, редко в легочной ткани, костях и мозге.
Симптомы
На ранней стадии рака симптомов практически нет, первые признаки болезни появляются при существенном сужении пищеводной трубки. Часто на симптом сужения — дисфагию не обращают внимания, проталкивая застревающие кусочки еды большим количеством жидкости. Трудности с прохождением пищи тянутся несколько месяцев, пациент ограничивает себя в еде и худеет. Дисфагии сопутствует обильная выработка слюны, позже присоединяется гнилостный запах изо рта из-за застоя пищи над сужением и рвота только что съеденным. Проходимость может улучшиться при распаде опухоли, сузившей просвет.
Прорастание в трахею проявится кашлем с мокротой, содержащей частички пищи. На этом этапе присоединяется высокая температура и симптомы воспаления бронхолегочной системы.
Диагностика
- Первое исследование — эндоскопия пищевода (ЭГДС) с биопсией опухоли.
- Эндо-УЗИ (эндосонография) позволит определить степень поражения пищеводной стенки и расположенных рядом органов и лимфатических узлов.
- Рентген пищевода с барием выявит свищи в трахею.
- КТ грудной полости покажет локализацию метастазов в лимфоузлах и вовлечение в конгломерат соседних структур.
- КТ брюшной полости поможет найти метастазы.
- Бронхоскопия показана при подозрении на вовлечении в опухолевый процесс трахеи и бронхов, во время исследования можно пропунктировать подозрительные на рак лимфоузлы.
- При любых сомнениях в распространенности заболевания необходима МРТ. Вся визуализация обязательно выполняется с контрастом.

Лечение
Без хирургии нет радикального лечения, дефект пищевода замещается отрезком толстой кишки или созданной из желудка трубкой, при метастазах в лимфоузлы до или после проводится химиотерапия.
При невозможности операции единственный выход — облучение с химиотерапией.
При 4 стадии основной метод воздействия — химиотерапия. При выраженной дисфагии до химиотерапии стентом или лазером восстанавливают проходимость пищевода. При плохом самочувствии ограничиваются активной симптоматической терапией.
Прогноз
При минимальном раке 100% выживаемость, при 1 стадии заболевания 5 лет проживает 85%.
Только каждый 5 пациент с 2-3 стадиями карциномы переживет пятилетку, дополнение операции химиотерапии увеличивает группу до 27%. Такие же результаты дает химиолучевое лечение.
Добиться положительных результатов лечения карциномы пищевода на поздних стадиях — крайне сложно, основное направление повышения выживаемости — раннее обнаружение опухоли при эндоскопическом обследовании, а также модификация образа жизни при эзофагите и ГЭРБ. Специалисты нашей Клиники знают, как повысить качество диагностики и помочь при предраковых процессах, какая химиотерапия даст наилучший результат.
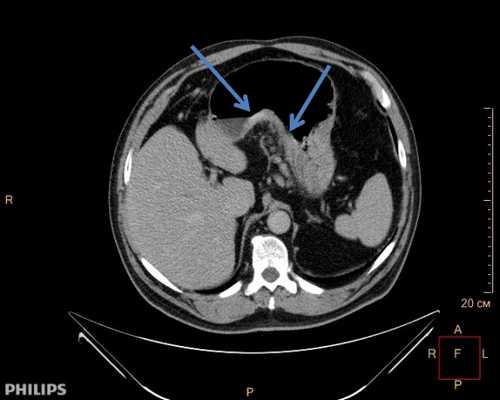
Рентгенограмма, КТ при метастазах рака в пищевод
Рак пищевода может быть выявлен при контрастном рентгенологическом или эндоскопическом исследовании пищевода, однако окончательный диагноз ставится только после исследования образцов опухоли под микроскопом.
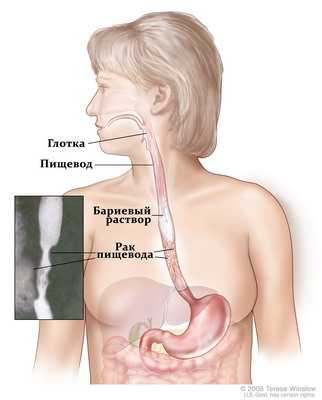
• Рентгенография пищевода. Рентгеновские лучи проникают сквозь ткани организма и оставляют на специальной пленке изображение внутренних органов. Однако, при стандартной рентгенографии грудной клетки, на полученном изображении пищевод сливается с окружающими органами и не виден. Поэтому для исследования пищевода был разработан метод рентгенографии пищевода. Для рентгенографии пищевода применяют контрастные растворы, не пропускающие рентгеновские лучи. Наиболее часто используется раствор сульфата бария – густая жидкость белого цвета. Пациент выпивает раствор и одновременно производится рентгеновский снимок. На полученном изображении хорошо виден раствор бария выполняющий контуры пищевода и желудка. При поражении раком пищевода, рельеф его контуров существенно изменяется, что видно на снимках.

• Эндоскопическое исследование пищевода – Эзофагогастродуоденоскопия (ЭГДС). Обычно, во время процедуры сразу исследуются пищевод, желудок и двенадцатиперстная кишка. Во время исследования под местной анестезией через рот вводится эндоскоп, который далее проводится в глотку, пищевод, желудок, двенадцатиперстную кишку и позволяет осмотреть внутреннюю поверхность перечисленных органов. Эндоскоп представляет собой тонкий гибкий шланг с подсветкой и камерой на конце, для получения видеоизображения. Изображение передается на противоположный конец эндоскопа и просматривается через глазок либо на мониторе. Кроме того, эндоскоп имеет приспособление для взятия кусочков ткани под визуальным контролем для последующего исследования полученных образцов под микроскопом. Эндоскопическое исследование, в настоящее время, является единственным методом, позволяющим выявлять рак пищевода на самых ранних, бессимптомных, стадиях.
• Биопсия – забор образцов ткани для последующего исследования их под микроскопом. При раке пищевода биопсия, обычно, производится во время эзофагоскопии. Последующее исследование под микроскопом проводится врачем-патоморфологом и позволяет определить наличие рака, его разновидность, а также выявить в пищеводе изменения предшествующие развитию рака.
• Эндоскопическая оптическая когерентная томография – новый метод, позволяющий видеть клеточную структуру тканей на глубину до 2мм. Используется эндоскоп со специальным оптическим датчиком и излучателем. Излучатель посылает в ткани инфракрасный лазерный луч, а датчик принимает отраженный свет и передает информацию в компьютер для анализа. Принцип такой же, как при ультразвуковом исследовании, только используются не звуковые, а световые волны. Излучаемый инфракрасный свет безвреден для тканей, а длина волны позволяет получить изображение структуры клеток и поставить диагноз, не прибегая к биопсии. Этот метод позволяет выявить рак пищевода на самых ранних стадиях.
• Определение уровня маркеров в крови – метод, основанный на определении в крови особых веществ (маркеров), выделяемых преимущественно опухолью. Для рака пищевода выявлено несколько маркеров - CYFRA 21-1, TPA, SCC. Однако их уровень в крови повышается лишь у 40% больных раком пищевода. Более того, как правило, их повышение наблюдается в запущенных стадиях, когда вполне достаточно других симптомов, чтобы заподозрить заболевание. Таким образом, известные маркеры непригодны для выявления рака пищевода на ранних, бессимптомных, стадиях. Открытие подходящих маркеров является предметом современных исследований.
После выявления опухоли проводится дополнительное обследование для определения стадии и границ поражения пищевода.
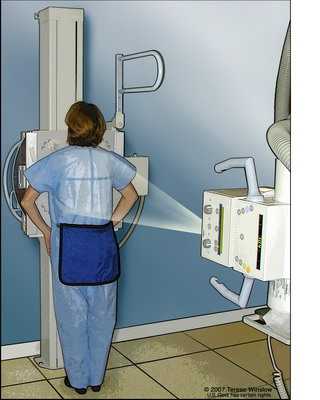
• Рентгенография грудной клетки – метод, основанный на способности рентгеновского излучения проникать сквозь ткани организма и оставлять на пленке изображения внутренних органов. При раке пищевода позволяет выявить отдаленные метастазы в легкие.
• Рентгенография пищевода – позволяет определить пораженные опухолью участки пищевода и размеры поражения.
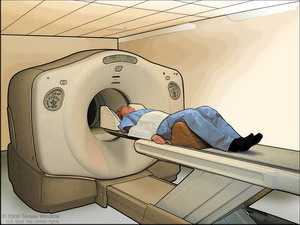
• Компьютерная томография(КТ) – метод, основанный на рентгеновском излучении. Источник рентгеновского излучения и датчик вращаются вокруг пациента. За каждую секунду аппарат делает множество снимков с разных углов. Данные обрабатываются компьютером, который строит изображения внутренних органов. На полученных картинках можно рассмотреть детали размером до 1 мм. При раке пищевода КТ позволяет определить границы поражения пищевода, выявить пораженные метастазами органы и лимфатические узлы, а также заподозрить врастание в соседние органы.

• Ультра-Звуковое Исследование (УЗИ) – Для исследования используется излучатель звуковых волн высокой частоты. Одновременно специальный датчик улавливает волны, отраженные от внутренних органов, и передает данные в компьютер. Компьютер строит изображение, на основе интенсивности отраженных волн. Разные ткани по-разному отражают звуковые волны, что позволяет видеть структуру внутренних органов. При раке пищевода УЗИ используется для выявления метастазов в органах брюшной полости и в отдаленных лимфатических узлах.
• Эндоскопическое ультразвуковое исследование – основано на эзофагоскопии (см. эзофагоскопия) эндоскопом с ультразвуковым датчиком на конце (см. УЗИ). Ультразвуковой датчик, введенный внутрь пищевода, дополнительно позволяет определить глубину врастания опухоли и выявить пораженные метастазами лимфатические узлы. Кроме того, под контролем ультразвука, можно пройти тонкой иглой через стенку пищевода и прицельно попасть в пораженный лимфатический узел. Материал, полученный при такой биопсии, направляется для выявления раковых клеток под микроскопом (цитологическое исследование).

• Бронхоскопия – в отличие от эзофагоскопии (см. эзофагоскопия), с помощью эндоскопа осматриваются дыхательные пути, а не пищевод. При этом используется более тонкий эндоскоп, который вводится через нос либо через рот. Последовательно осматриваются глотка, гортань, голосовые складки, трахея и бронхи. При раке пищевода бронхоскопия позволяет определить распространение опухоли на трахею или бронхи.
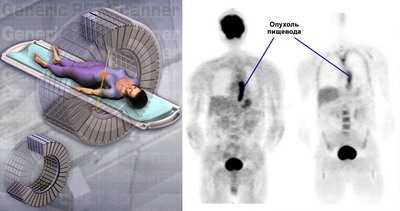
• Позитронно-Эмиссионная Томография (ПЭТ): Исследование, которое позволяет одновременно выявить все имеющиеся в организме злокачественные опухолевые очаги размерами более 5-10мм. Перед исследованием в вену пациента вводится небольшое количество радиоактивной глюкозы (сахар). После чего вокруг тела вращается сканер, выявляющий участки повышенного накопления радиоактивной глюкозы в организме. Злокачественные опухолевые клетки интенсивно накапливают глюкозу, необходимую им для активного роста. Поэтому, на изображениях, полученных со сканера, злокачественные опухолевые очаги выглядят значительно ярче окружающих тканей. Значение ПЭТ в лечении рака пищевода, в настоящее время, изучается в ряде исследований.
Рак желудка
Рак желудка представляет собой злокачественное поражение эпителия слизистой оболочки органа. По статистике, рак желудка находится в пятерке «лидеров» среди всех онкологических заболеваний по частоте возникновения и занимает второе место по частоте смертельных исходов.
В большинстве случаев столь плачевная статистика связана со сложностями ранней диагностики.
Что такое рак желудка?
Рак желудка — это злокачественная опухоль, формирующаяся из клеток слизистой оболочки органа.
Несмотря на распространенность этого типа новообразований, каждый случай требует индивидуального подхода и разработки стратегии диагностики, лечения, а также тщательного стадирования. По мере развития, новообразование прорастает стенку желудка, может распространяться на соседние органы, метастазировать в отдаленные внутренние органы
Характерные черты заболевания
Рак желудка имеет ряд специфических черт:
- Чаще всего поражает пациентов старше 55 лет. В последние годы болезнь стала «молодеть», в редких случаях заболеть может даже ребенок.
- Мужчины страдают раком желудка чаще женщин.
- Часто протекает без выраженных симптомов или имеет скудную симптоматику, в связи с чем диагностика на ранних стадиях затруднена.
Причины рака желудка
Среди причин рака желудка называют:
- Преклонный возраст
- Осложненная наследственность
- Неправильное питание, гиподинамия, ожирение
- Наличие хронических заболеваний ЖКТ
- Полипоз желудка
- Курение, злоупотребление алкоголем
Виды рака желудка
В подавляющем большинстве, около 90% всех клинических случаев, речь идет об аденокарциноме.
Помимо аденокарциномы выделяют и другие виды опухоли желудка:
- Плоскоклеточный рак.
- Дифференцированный рак желудка.
- Железисто-плоскоклеточный рак и др.
По формам роста выделяют:
- Грибовидные опухоли. Такая опухоль склонна к позднему метастазированию, имеет экзофитный рост, четко отграничена от окружающих тканей.
- Опухоль изъязвленная. Имеет блюдцеобразную форму, углубление по центру. Также как и в первом случае четко отграничена от окружающих тканей и поздно метастазирует.
- Язвенно-инфильтративная опухоль. Прорастает стенки органа, не имеет четких границ.
- Диффузно-инфильтративная опухоль. Представляет собой смешанную форму. Имеет вид многочисленных изъязвлений, склонна к инфильтративному росту.
Исходя из расположения, могут быть:
- Опухоль дна желудка.
- Передней стенки.
- Задней стенки.
- Кардиальной зоны.
- Малой кривизны.
- Большой кривизны.
- Пилорической части.
Симптомы и первые признаки
- Чувство слабости.
- Нарушения со стороны психики: апатичность, индифферентное отношение к окружающему миру, депрессивное состояние.
- Чувство распирания в надчревной области.
- Диспепсические явления, среди которых: тошнота, длительно протекающая изжога.
- Резкое снижение веса (немотивированное, вне диеты).
- Болевой синдром различной степени интенсивности.
- Нарушения сна.
- Чувство переполненности желудка, плохой аппетит.
Отличить признаки рака желудка не просто. Точку в вопросе ставят диагностические мероприятия.
На развитых стадиях заболевания наблюдаются следующие симптомы опухоли желудка:
- Резкое снижение массы тела.
- Рвота без облегчения состояния.
- Тошнота.
- Ноющие боли, иррадиирующие в спину, поясницу. Чем более развита опухоль, тем интенсивнее боль.
- Кровотечения из ЖКТ, обусловленные разрушением сосудов. Проявляются рвота с кровью, черный стул и т.д.
- Анемия.
Как выглядит рак желудка?
На представленном фото рака желудка представлен внешний вид опухоли по стадиям развития.
Диагностика необходима, чтобы ответить на следующие вопросы:
- Оценка размеров злокачественной опухоли и ее распространенности.
- Определение локализации процесса.
Диагностика включает в себя два типа исследований: Выявление опухоли и оценку степени распространения опухолевого процесса для выработки оптимальной тактики лечения.
Методы диагностики
- Рентгенография желудка. Заключается в рентгенографическом исследовании органа с применением специального контрастирующего вещества, которое пациент выпивает до проведения процедуры. Это безболезненный и информативный способ обследования.
- ФГДС (фиброгастродуоденоскопия). Минимально инвазивное исследование, в ходе которого в желудок больного вводится специальный гибкий зонд с источником света и миниатюрной камерой. Позволяет визуально оценить состояние пищевода, желудка, начальных отделов тонкого кишечника. Параллельно с выполнением исследования производится забор биоматериала.
- Биопсия. Суть этого исследования состоит в заборе участка ткани для гистологического анализа. Может проводиться как во время ФГДС, так и в процессе проведения операции.
- Компьютерная томография. Дает возможность получить детальнейшие изображения структур желудка. Процедура абсолютно безболезненна и длится не долее 10-15 минут.
- Эндоузи (эндоскопическое ультразвуковое исследование). Процедура по своему характеру схожа с ФГДС, однако аппарат для ее проведения имеет дополнительный датчик, позволяющий более детально оценить глубину прорастания опухоли в слои стеки желудка.
- Лапароскопия. Минимально инвазивная операция, проводимая как в диагностических, так и в лечебных целях. Суть ее состоит во введении в брюшную полость через точечные разрезы специальных инструментов. Проводится под общим наркозом.

Оценка общего состояния здоровья больного.
- Общий анализ крови. Проводится с целью оценить количество гемоглобина, форменных элементов крови (лейкоцитов, эритроцитов, тромбоцитов). Для точности исследование следует выполнять натощак.
- Биохимия крови. Проводится для оценки количества АЛТ, АСТ, билирубина, амилазы, билирубина, глюкозы, альбумина и других показателей.
- Общий анализ мочи. Проводится для оценки работы выделительной системы человека.
- ФВД (функция внешнего дыхания). Проводится для оценки состояния легких. Суть исследования состоит в определении жизненного объема легких.
- Электрокардиография. Назначается для оценки функционального состояния сердца.
- ЭхоКГ (эхокардиография). Назначается для оценки анатомии и функционального состояния сердца.
Диагноз «рак желудка» выставляется только после полного обследования, в том числе обязательного гистологического исследования.
Методы лечения
Возможны следующие методы лечения рака желудка:
- Основным методом лечения больных раком желудка является хирургический.
Операция может производиться классическим либо лапароскопическим способами. В ходе хирургического вмешательства может быть удалена часть желудка или весь желудок, части окружающих органов, лимфоузлы и т.д. Все зависит от размера новообразования и его распространенности на другие органы.

Также может применяться в качестве паллиативной меры химиотерапия.
Прогноз рака желудка
Выживаемость зависит от степени распространения опухолевого процесса и общего состояния больного. В целом, можно представить следующие цифры прогноза при раке желудка:
- При I стадии заболевания пятилетняя выживаемость максимальна и достигает 90%.Около трех четвертей пациентов добиваются полного излечения.
- При IV стадии прогноз крайне неблагоприятный: смертность достигает 95%.
Противопоказания при лечении рака желудка
Существует несколько противопоказаний для оперативного вмешательства:
- Тяжелое состояние больного при болезнях сердца, легких, почек, печени.
- Наличие генерализованного опухолевого процесса.
В первом случае при переходе основных заболеваний в фазу компенсации возможно поставить вопрос о возможности хирургического лечения.
Лечение после операции
- Химиотерапия. Это внутривенное введение специальных препаратов, убивающих раковые клетки. Применяется после операции или в качестве самостоятельного метода терапии.
- Лучевая терапия. Применяется при диффузно растущих опухолях как метод дополнительного лечения либо назначается в паллиативных целях.
- Эндоскопические манипуляции. Применяются для улучшения состояния больных, не способных питаться естественным путем и т.д.
Профилактика рака желудка
Профилактика предполагает изменение рациона. В нем должно быть больше растительной пищи. Не стоит злоупотреблять копчеными, жареными и жирными продуктами. Они обладают канцерогенными свойствами. Также нельзя переедать. На алиментарные причины приходится порядка 35% всех случаев возникновения рака.
Необходимо отказаться от злоупотребления алкоголем, курения. Также важно своевременно лечить воспалительные заболевания желудка, такие как гастрит. Хронический воспалительный процесс — это благодатная почва для развития рака желудка.
Рак желудка — тяжелая и крайне опасная патология. Для ее лечения необходимо приложить максимум усилий, но не всегда это бывает оправдано. Куда проще предотвратить страшную болезнь. Чтобы это сделать, достаточно придерживаться указанных рекомендаций, и каждый год проходить профилактические осмотры.
Диагностика рака пищевода на рентгенограмме, КТ, МРТ, ПЭТ
а) Терминология:
1. Сокращения:
• Плоскоклеточный рак пищевода (ПРП)
2. Определение:
• Первичное злокачественное новообразование пищевода:
о ПРП и аденокарцинома
б) Лучевые признаки рака пищевода:
1. Основные особенности:
• Локализация:
о Согласно классификации Американского объединенного комитета по изучению рака (AJCC) пищевод с целью стадирования рака пищевода делят на 4 отдела:
- Шейный: от перстнеглоточной мышцы до вырезки грудины Верхний грудной: от верхней апертуры грудной клетки до дуги непарной вены
- Средний грудной: от дуги непарной вены до нижней легочной вены
- Нижний грудной: от нижней легочной вены до нижнего пищеводного сфинктера
- Опухоли пищеводно-желудочного перехода (ПЖП) классифицируют как рак пищевода, если:
Центр новообразования расположен в нижнем грудном отделе пищевода или в ПЖП
Центр новообразования расположен в желудке не далее 5 см от дистальной границы пищевода, и опухоль распространяется на пищевод
• Размер:
о Варьируется от небольшого патологического участка в слизистой до крупного объемного образования
• Особенности рака пищевода:
о Отсутствие серозного слоя стенки пищевода => злокачественное новообразование легко распространяется на прилежащие структуры (трахею, щитовидную железу, аорту)
о Перекрестная сеть лимфатических сосудов пищевода с двунаправленным током лимфы => лимфогенное распространение выше или ниже уровня опухоли
2. Рентгенография рака пищевода:
• Изолированное объемное образование средостения:
о Смещение или выпуклость контура азигоэзофагеального кармана
о Утолщение задней трахеальной полосы в боковой проекции
о Смещение трахеи вперед:
- Опухоль в проксимальных отделах пищевода
- Параэзофагеальная лимфаденопатия
• Дилатация пищевода ± уровень жидкости и газа
• Исследование пищевода с двойным контрастированием:
о Участок слизистой с неровным, узловатым контуром или изъязвлением
о Ограниченная зона уплощения стенки пищевода, ее ригидность
о Неравномерное сужение просвета пищевода, проксимальный и дистальный края резко обрываются
о Крупное объемное образование с дольчатым контуром в просвете пищевода
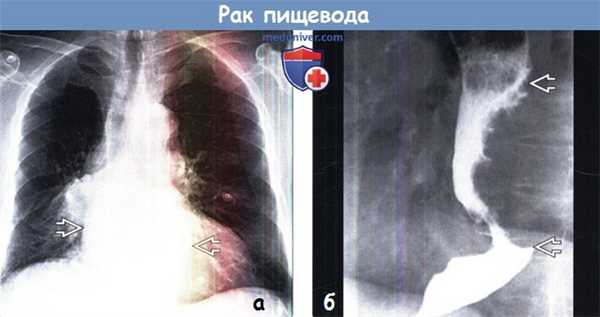
(а) Пациент, страдающий раком пищевода, обратился с жалобами на дисфагию. При рентгенографии органов грудной клетки в ПП проекции в нижних отделах средостения определяется объемное образование, на фоне которого азигоэзофагеальный карман и левый парааортальный контур не визуализируются.
(б) У этого же пациента при рентгеноконтрастном исследовании пищевода в боковой проекции визуализируются расширение проксимальных отделов пищевода и выраженное неравномерное сужение его просвета. Дистальный и проксимальный края суженной части пищевода резко обрываются. Данная картина соответствует объемному образованию в просвете пищевода.
3. КТ рака пищевода:
• Утолщение стенок пищевода:
о Асимметричное или циркулярное
о Не позволяет дифференцировать опухоли на стадии Т1, Т2 и Т3
о Сохранность жировой клетчатки между опухолью пищевода и прилежащими структурами средостения исключает стадию Т4
• Изолированное объемное образование пищевода
• Местная инвазия (Т4):
о Отсутствие жировой клетчатки между пищеводом и аортой или позвоночником
о Трахеоэзофагеальный или бронхоэзофагеальный свищ
о Смещение дыхательных путей, вдавление на их стенках или рост опухоли в их просвет
о Утолщение перикарда, перикардиальный выпот, отсутствие жировой клетчатки между перикардом и пищеводом/опухолью
о Охват аорты на протяжении >90°
• Мультипланарная реконструкция изображений облегчает определение протяженности опухоли в краниокаудальном направлении, что необходимо для планирования хирургического вмешательства или лучевой терапии
• Лимфаденопатия:
о Размер внутригрудных и брюшных лимфатических узлов > 1 см по короткой оси
о Размер надключичных лимфатических узлов>5 мм по короткой оси
о КТ не обладает высокой чувствительностью или специфичностью
• Метастазы:
о Внутригрудные или внегрудные метастазы
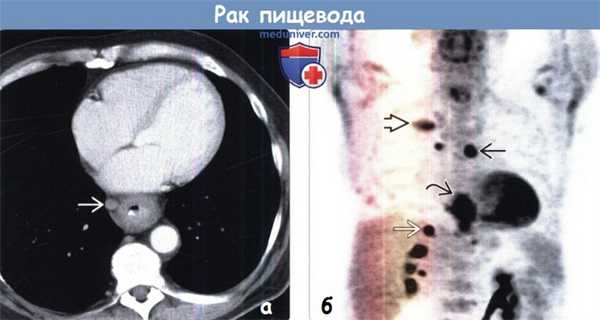
(а) У пациента с аденокарциномой пищевода при КТ с контрастным усилением определяются циркулярное утолщение стенок дистальных отделов пищевода и увеличенный правый параэзофагеальный лимфатический узел.
(б) У этого же пациента при ФДГ-ПЭТ в коронарной плоскости визуализируется интенсивное поглощение ФДГ первичной опухолью, которую сложно отличить от прилежащего параэзофагеального лимфатического узла. Следует отметить наличие лимфаденопатии правой паратрахеальной области и метастазов в заднем отрезке ребра справа и в правом надпочечнике.
4. МРТ рака пищевода:
• При высоком разрешении на Т2ВИ с кардиореспираторной синхронизацией визуализируются слои стенки пищевода
5. Ультразвуковое исследование рака пищевода:
• Эндоскопическое ультразвуковое исследование (ЭУЗИ):
о Визуализация 5 слоев стенки пищевода различной эхогенности:
- Ориентиры для оценки глубины опухолевой инвазии
- Превосходит КТ по возможностям разграничения опухолей стадии Т1, Т2 и Т3
- Под контролем данного метода возможно выполнение тонкоигольной аспирационной биопсии лимфатических узлов
- По сравнению с КТ позволяет с большей точностью выявлять метастазы в лимфатических узлах:
Форма округлая
Гипоэхогенная зона в центре
Контур четко отграничен
о Ограничения: крупные опухоли могут вызывать выраженное сужение просвета пищевода, которое препятствует проведению эндоскопа к месту стеноза
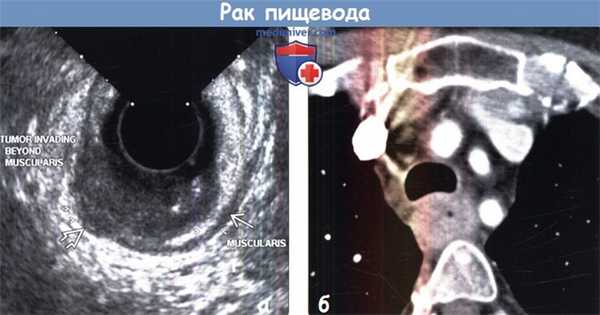
(а) При ЭУЗИ мышечный слой определяется в виде гипоэхогенной полосы. Гипоэхогенное объемное образование пищевода распространяется глубже мышечного слоя в адвентицию, что соответствует стадии опухоли. ЭУЗИ является методом выбора для определения категории Трака пищевода.
(б) У пациента с плоскоклеточной карциномой (ПКК) при КТ с контрастным усилением визуализируются утолщение стенок пищевода и вдавление по задней стенке трахеи, что свидетельствует в пользу инвазии дыхательных путей. В таких случаях для исключения инвазии обычно выполняют бронхоскопию.
6. Методы медицинской радиологии. ПЭТ/КТ:
о По сравнению с КТ позволяет точнее определить проксимальную и дистальную границу опухоли, что важно для планирования лучевой терапии
о По сравнению с ПЭТ позволяет точнее проводить стадирование регионарных лимфатических узлов благодаря установлению локализации очагов поглощения ФДГ вблизи первичной опухоли
о В 5-40% случаев позволяет обнаруживать не выявленные до этого отдаленные метастазы
о При первичном стадировании позволяет в 1,5-8% случаев выявлять синхронное первичное злокачественное новообразование
о Высокая чувствительность при определении рецидивирования опухоли или выявлении метастазов после проведенного лечения
о Позволяет на раннем этапе определить эффективность неоадъювантной терапии
7. Рекомендации к проведению лучевых исследований:
• Оптимальный метод лучевой диагностики:
о ЭУЗИ является методом выбора для определения стадии Т опухоли и обнаружения вовлечения в опухолевый процесс регионарных лимфатических узлов
о КТ после первичной диагностики позволяет выявлять нерезектабельные новообразования на стадии Т4 или обнаруживать метастазы
о ПЭТ /КТ используется для стадирования, рестадирования и выявления синхронной злокачественной опухоли
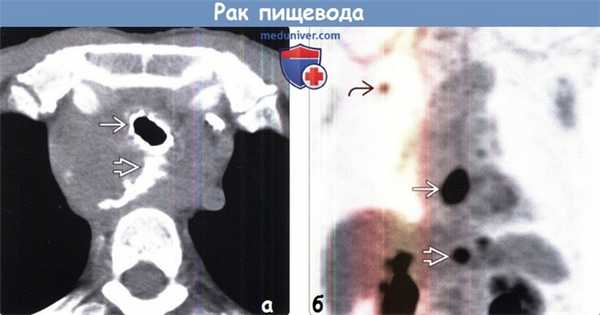
(а) Пациент с крупным образованием (ПРП), расположенным в верхнем грудном отделе пищевода. При КТ с пероральным контрастированием определяется трахеоэзофагеальный свищ (ТЭС). Для сохранения проходимости трахеи и закрытия свища был установлен стент. Рак пищевода является наиболее частой причиной развития ТЭС.
(б) Курильщик с плоскоклеточным раком пищевода (ПРП). При первичном стадировании посредством ФДГ-ПЭТ визуализируется поглощение ФДГ первичной опухолью, увеличенными желудочно-печеночными лимфатическими узлами и первичной аденокарциномой верхней доли правого легкого. ФДГ-ПЭТ облегчает выявление синхронного злокачественного новообразования.
в) Дифференциальная диагностика рака пищевода:
1. Стромальная опухоль пищевода: лейомиома, лейомиосаркома:
• Объемное образование в стенке пищевода, расположенное глубже слизистого слоя
• Может достигать больших размеров, не вызывая дилатации пищевода выше уровня локализации опухоли
• Лейомиома: гомогенная структура при КТ
• Лейомиосаркома: гетерогенная структура при КТ
2. Метастазы в пищеводе:
• Обычно у пациентов с ранее выявленным первичным злокачественным новообразованием:
о Рак молочной железы, легких, желудка
3. Эзофагит:
• Воспаление, обусловленное химиотерапией, лучевой терапией, гастроэзофагеальным рефлюксом, инфекцией
• Протяженный линейный участок накопления ФДГ или протяженное утолщение стенки пищевода в краниокаудальном направлении
г) Патоморфология рака пищевода:
1. Основные особенности:
• Этиология:
о Плоскоклеточная карцинома (ПКК): обычно в проксимальных 2/3 пищевода
- Факторы риска:
Употребление табака
Употребление алкоголя
Нитрозамины в консервированных продуктах
Ахалазия
- Наиболее распространенный повсеместно тип рака пищевода
- В странах северной Америки и Западной Европы уровень заболеваемости снижается; в США плоскоклеточная карцинома (ПКК) встречается реже, чем аденокарцинома:
о Аденокарцинома:
- Факторы риска:
Гастроэзофагеальный рефлюкс и метаплазия Барретта
Курение
Ожирение
- В странах северной Америки и Западной Европы уровень заболеваемости быстро растет
2. Стадирование, определение степени дифференцировки и классификация опухолей:
• Классификация TNM разработана Американским объединенным комитетом по изучению рака (AJCC):
о Категория Т; глубина инвазии стенки пищевода:
- Tis: рак in situ
- Т1: опухоль ограничена слизистым слоем, собственной пластинкой слизистой оболочки или подслизистым слоем
Т2: инвазия мышечной оболочки
Т3: инвазия адвентиции
Т4а: резектабельная злокачественная опухоль с инвазией в прилежащие структуры (плевру, перикард, диафрагму)
Т4b: нерезектабельная злокачественная опухоль с инвазией в прилежащие структуры (аорту, тело позвонка, трахею)
о Категория N; регионарные лимфатические узлы, любые параэзофагеальные лимфатические узлы от шейных до чревных:
N0: в регионарных лимфатических узлах метастазы отсутствуют
N1: метастазы в 1-2 регионарных лимфатических узлах
N2: метастазы в 3-6 регионарных лимфатических узлах
- N3: метастазы не менее чем в 7 лимфатических узлах
о Категория М:
М0: отдаленные метастазы отсутствуют М1: отдаленные метастазы
• Степень дифференцировки:
о G1: высокодифференцированная
о G2: умеренно дифференцированная
о G3: низкодифференцированная
о G4: недифференцированная
• Группировка стадий по категориям Т, N, М, G для ПКК и аденокарциномы отличается:
о Плоскоклеточный рак пищевода (ПРП): группировка стадий зависит в том числе и от локализации опухоли (верхний, средний, нижний отделы пищевода)
3. Макроскопические патоморфологические и хирургические особенности:
• Плоскоклеточная карцинома (ПКК):
о На ранних стадиях ограниченное бляшковидное утолщение слизистого слоя
о Полиповидное объемное образование в просвете пищевода
о Язвенно-некротические дефекты ±эрозирование в дыхательные пути, аорту
• Аденокарцинома:
о На ранних стадиях плоские или приподнятые бляшки
о Узловые объемные образования
д) Клинические аспекты:
1. Проявления:
• Наиболее частые признаки:
о Дисфагия, потеря веса
• Другие симптомы:
о Боль при глотании
о Охриплость: инвазия возвратного гортанного нерва
2. Демографические данные:
• Возраст:
о Средний: 65-70 лет
• Пол:
о М>Ж
3. Естественное течение заболевания и прогноз:
• В 24% случаев опухоль на момент выявления ограничена пищеводом
• В 30% случаев на момент выявления обнаруживают отдаленные метастазы
• Общий показатель пятилетней выживаемости при аденокарциноме < 15%, при плоскоклеточной карциноме (ПКК) еще меньше
4. Лечение:
• Опухоль на стадии Т1N0М0: эндоскопическое терапевтическое или хирургическое лечение
• Опухоль на стадии М0 с более глубоким поражением стенки пищевода или обширным поражением регионарных лимфатических узлов: неоадъювантная химиолучевая терапия с последующим хирургическим вмешательством
• М1: химиотерапия ± лучевая терапия
• Эндоскопические процедуры: при опухоли в слизистом слое на ранних стадиях или в целях паллиативного лечения
о Лазерная терапия
о фотодинамическая терапия
о Радиочастотная абляция
е) Диагностические пункты. Ключевые моменты при интерпретации изображений:
• При дилатации проксимальных отделов пищевода следует изучить его дистальные отделы, с тем чтобы исключить утолщение стенки пищевода или наличие объемного образования
ж) Список литературы:
1. Hong SJ et al: New TNM staging system for esophageal cancer: what chest radiologists need to know. Radiographics. 34(6): 1722-40, 2014
2. Krasna MJ: Radiographic and endosonographic staging in esophageal cancer. Thorac Surg Clin. 23(4):453-60, 2013
Рак пищевода представляет собой опухоль злокачественного характера, происходящую из эпителиальных клеток пищевода. Заболевание берет начало с внутреннего слоя, то есть слизистой оболочки, а затем распространяется наружу, преодолевая подслизистый и мышечный слои.

Существует два основных вида такого заболевания:
- Плоскоклеточный рак. Он возникает из клеток, составляющих слизистую оболочку пищевода. Чаще всего встречается в зоне шеи, а также двух верхних третей грудной клетки.
- Аденокарцинома, другими словами – железистый рак. Чаще всего диагностируется в нижней трети пищевода. Вначале происходит замещение железистого эпителия плоскоклеточным (при пищеводе Барретта).
Статистика
Чаще всего (до 80% случаев) новообразование находится в нижне- и среднегрудном отделах пищевода. С частотой 10-15% случаев диагностируется рак шейного отдела пищевода.
Факторы риска
Основные факторы риска возникновения и развития такой болезни:
- мужской пол, потому что мужчины чаще подвержены вредным привычкам – курению и употреблению спиртного в больших количествах;
- возраст – чем он больше, тем выше риск, лишь 15% пациентов были младше 55-ти лет;
- избыточная масса тела;
- курение и злоупотребление спиртным;
- употребление очень горячих напитков и еды;
- пищевод Барретта (когда в нижней части пищевода возникает клеточное перерождение, вызываемое кислотным повреждением хронической формы);
- рефлюкс;
- ахалазия (когда нарушена запирательная функция отверстия между желудком и пищеводом);
- рубцы в пищеводе, приведшие к его сужению;
- синдром Пламмера-Винсона (для такого синдрома характерна триада, то есть три вида нарушений одновременно: нарушенная глотательная функция, суженный пищевод, железодефицитная анемия);
- контакт с химикатами.
Примерно у 1/3 заболевших диагностирован ВПЧ (вирус папилломы человека).
Риск заболеть этим видом рака можно снизить, если разнообразно питаться, не пить крепкий алкоголь, а при наличии синдрома Барретта отслеживать изменения в слизистой оболочке.
Скрининг этого заболевания не проводится. Однако при повышенном риске появления рака пищевода рекомендуется проходить эндоскопическое исследование, при необходимости с биопсией подозрительной зоны.
Обычно рак пищевода обнаруживается на поздних стадиях, когда терапия уже осложнена, или случайно.
Наиболее частая симптоматика включает следующее:
- Дисфагия. Этот симптом представляет собой нарушенную функцию глотания. Пациенты описывают свое состояние как ощущение «комка в горле». Заболевшие начинают уменьшать порции пищи, избегают твердой еды. На поздних стадиях возможно употребление только жидкой пищи.
- Повышенное слюноотделение. Больше слюны в ротовой полости начинает вырабатываться для того, чтобы помочь продвинуться пищевому комку через суженный просвет пищевода.
- Дискомфорт и боль в грудине. Эти симптомы не всегда относятся к раку пищевода, они могут вызываться межреберной невралгией, стенокардией, гастроэзофагеальным рефлюксом. Поэтому не являются специфическими.
- Снижение массы тела. При затрудненном глотании и общей слабости заболевший человек начинает отказываться от еды, поэтому похудение часто сопровождает рак пищевода.
Есть и более редкие симптомы:
- кашель;
- икота;
- хриплый голос;
- рвота;
- костные боли (при наличии метастазов);
- пищеводное кровотечение (после того как кровь проходит по ЖКТ, стул окрашивается в черный цвет);
- как следствие кровотечения – анемия (человек становится бледным, слабым, быстро утомляется, испытывает постоянную сонливость).
Важно! Наличие подобных симптомов еще не означает рак. Однако нужно обязательно обратиться к врачу и обследоваться.
Классификация рака пищевода
По области возникновения:
- внутригрудной отдел пищевода;
- шейный отдел (от нижней границы перстневидного хряща до входа в грудную полость);
- верхняя грудная зона (от входа в грудную полость до области бифуркации трахеи);
- средняя грудная область (проксимальная часть пищевода распространяется от зоны бифуркации трахеи до соединения пищевода с желудком);
- нижняя грудная область (дистальная часть пищевода примерно 10 см в длине, включая абдоминальную часть пищевода, распространяется от зоны бифуркации трахеи до соединения пищевода и желудка).
По характеру роста опухоли:
- в просвет пищевода (экзофитный);
- язвенный (эндофитный);
- круговая форма (инфильтративный склерозирующий).
По степени дифференцировки новообразования:
- степень не определена – Gx;
- высокодифференцированное образование – G1;
- умеренно дифференцированное – G2;
- малодифференцированное – G3;
- недифференцируемое – G4.

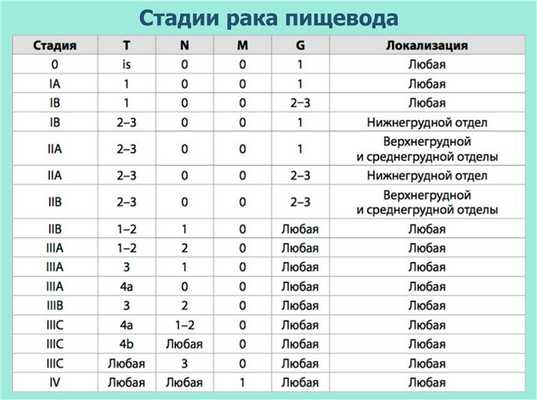
Стадии рака пищевода
Предлагаем ознакомиться с таблицей стадирования заболевания:
Диагностирование осуществляется инструментальными и лабораторными методами.
- Рентгенография с бариевым контрастом. Пациент принимает внутрь сульфат бария, который обволакивает стенки пищевода. Это позволяет увидеть на снимке рельеф стенок и обнаружить сужение просвета. На ранней стадии рак может иметь вид небольших круглых выпуклостей, то есть бляшек. На поздней стадии развития новообразование принимает вид большой опухоли неправильной формы, которая может вызывать сильное сужение пищевода. Рентгенография также позволяет диагностировать трахеопищеводную фистулу, то есть когда из-за разрушения новообразованием стенки пищевода на всю толщину пищевод начинает сообщаться с трахеей.

Рентгенодиагностика рака пищевода
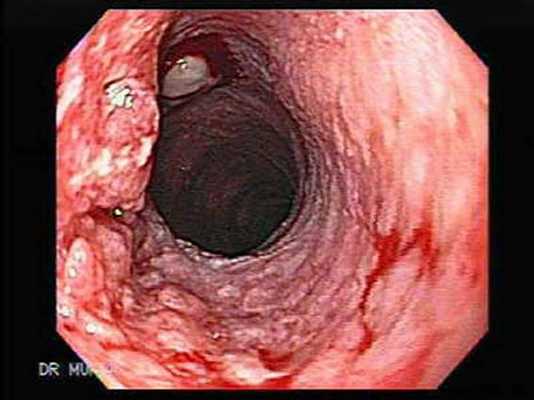
Эндоскопическая картина аденокарциномы
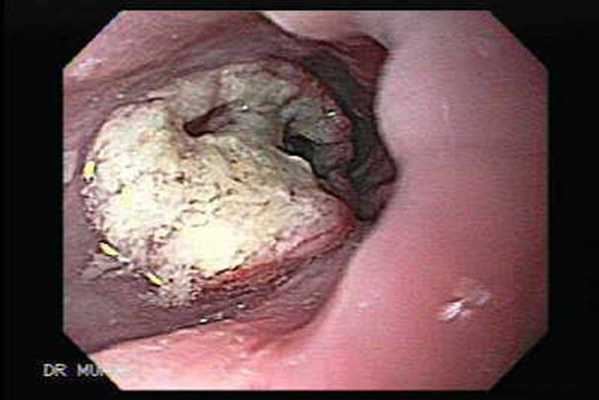
Эндоскопическая картина плоскоклеточного рака
Лабораторные исследования
- Клинический анализ крови. Позволяет выявить анемию, которая возникает из-за кровотечения или скудного рациона.
- Биохимический анализ крови. Он показывает состояние внутренних органов, а именно почек, печени и др.
- Анализ на онкомаркеры СА 19-9, РЭА.
- Исследование биоматериала, взятого во время биопсии. В нем определяют рецепторы белка HER2. При их наличии против новообразования можно использовать таргетную терапию.
Основной метод лечения – хирургическая операция, однако комплексный подход позволяет улучшить результаты. Поэтому различные методики комбинируются.
Хирургическое лечение
В ходе операции удаляют пищевод целиком или его часть, все зависит от распространенности и локализации патологического процесса.
Когда опухоль находится в шейном отделе, удаляют большую часть пищевода. После этого желудок поднимают и подшивают к оставшейся части пищевода. Кроме того, вместо удаленной части методом пластической операции может быть использована часть толстой или тонкой кишки. При возможности выполнения резекции шейного отдела пищевода может быть выполнена пластика кишкой с микрососудистым анастомозом сосудов на шее.

При локализации опухоли в шейном отделе пищевода с большим распространением приходится выполнять операцию в объеме: удаления фаринголарингоэктомии с одномоментной пластикой пищевода желудочным трансплантатом, с пришиванием его к корню языка.
Хирургическое вмешательство по удалению части пищевода с последующим замещением трансплантатом может быть проведено открытым способом или методом торакоскопии и лапароскопии.
При любом типе вмешательства удаляют регионарные лимфоузлы, которые потом исследуют в лаборатории методом гистологии. Если в них обнаруживаются раковые клетки, то после операции пациенту прописывают лучевое лечение или химиотерапию в комбинации с ЛТ.
Также существуют паллиативные операции. Их проводят для того, чтобы пациент мог питаться, если из-за опухоли он не может глотать. Этот тип вмешательства называется гастростома, то есть введение через переднюю брюшную стенку в желудок специальной трубки для питания.
Лучевая терапия
Применяется ионизирующее излучение с целью уничтожения клеток новообразования. Такая терапия может проводиться:
- Тем пациентам, которым по состоянию здоровья нельзя делать операцию. В этом случае облучение, обычно вместе с химиотерапией, представляет собой основную методику лечения.
- При локализации опухоли в области шейного отдела пищевода химиолучевая терапия является первым этапом комбинированного метода лечения.
- Перед операцией вместе с химиотерапией. Это нужно, чтобы уменьшить опухоль и обеспечить ее лучшее удаление (называется «неоадъювантная терапия»).
- После хирургического вмешательства вместе с химиотерапией. Таким образом воздействуют на остаточную опухоль, которую нельзя было увидеть во время операции (носит название «адъювантная терапия»).
- Для облегчения симптоматики при распространенном раке пищевода. Позволяет снизить интенсивность болевого синдрома, устранить кровотечение и трудности с глотанием. В данном случае это паллиативная терапия.
Разновидности лучевого лечения:
- Наружное (дистанционное). Источник ионизирующего излучения находится на расстоянии от пациента.
- Контактное (называется «брахитерапия»). Источник излучения эндоскопическим методом размещается как можно ближе к новообразованию. Ионизирующие лучи проходят малое расстояние, поэтому достигают опухоли, но мало затрагивают расположенные рядом ткани. Лечение позволяет уменьшить новообразование и восстановить проходимость.
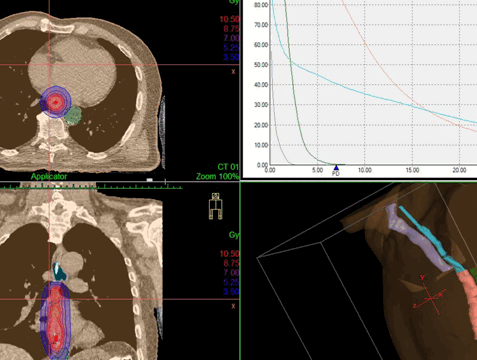
Дозное распределение, получаемое при дистанционной конформной лучевой терапии и внутрипросветной брахитерапии
Химиотерапия
Данная методика представляет собой введение в организм препаратов, затормаживающих жизнедеятельность опухолевых клеток или уничтожающих их. Лекарственные средства принимаются внутрь или вводятся в вену, после чего попадают в кровоток и достигают почти всех областей организма.
Химиотерапия осуществляется циклами. Это связано с тем, что действие препарата направлено на те клетки, которые постоянно делятся. Введение повторяется через определенное число дней, что связано с клеточным циклом. Циклы химиотерапии, как правило, имеют продолжительность 2-4 недели, больным обычно показано несколько циклов.
Как и облучение, химиотерапия показана в адъювантном и неоадъвантном режимах. Также она применяется, чтобы облегчить симптоматику тем больным, у которых рак распространен и не поддается хирургическому лечению.
- «Цисплатин» и «5-фторурацил» («5-FU»);
- «Паклитаксел» и «Карбоплатин»;
- «Цисплатин» совместно с «Капецитабином»;
- схема ECF: «Эпирубицин», «Цисплатин» и «5-FU»;
- схема DCF: «Доцетаксел», «Цисплатин» и «5-FU»;
- «Оксалиплатин» совместно либо с «Капецитабином», либо с «5-FU»;
- «Иринотекан».
Таргетная терапия
Направлена на блокировку роста новообразования путем воздействия на определенные мишени, то есть на те молекулы, которыми определяются деление и рост опухоли. Если в биоматериале, взятом методом биопсии, находят такие белковые молекулы, то может быть эффективна именно таргетная терапия.
Паллиативные методы
При проведении паллиативной терапии применяют следующие методики:
- Бужирование, то есть расширение пищевода.
- Установку стентов эндоскопическим методом. Стенты – это полые цилиндры, которые устанавливаются в просвет пищевода, чтобы обеспечить проходимость пищи.
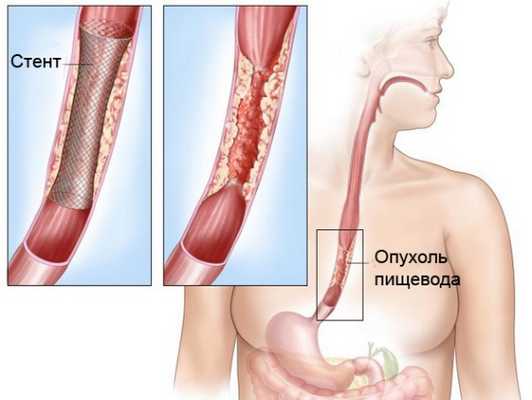
Стентирование рака пищевода
Лечение рака пищевода изменяется в зависимости от стадии
0 стадия
Опухоль на этой стадии – это не истинный рак. В ней содержатся аномальные клетки. Такое состояние называют «дисплазией», это разновидность предраковых заболеваний. Аномальные клетки имеют вид раковых, но встречаются только во внутренней оболочке пищевода (эпителии), они не растут в глубокие слои пищевода.
Обычно применяются эндоскопические методики лечения:
- PDT, или фотодинамическая терапия;
- RFA, то есть радиочастотная абляция;
- EMR, эндоскопическое удаление опухоли слизистой оболочки (после этого обеспечивается длительное наблюдение с применением эндоскопии, чтобы вовремя заметить рецидив, если он возникнет).
I стадия
Новообразование затрагивает мышечную или собственную пластинку слизистой, но не поражает другие органы и лимфоузлы.
- Рак T1. Заболевание на ранней стадии, когда оно находится только в небольшой зоне слизистой и не достигло подслизистой основы (новообразования Т1а), может быть удалено путем эндоскопической резекции в рамках слизистой или подслизистого слоя. Иногда медики рекомендуют хирургически удалить часть пищевода, а затем провести облучение и химиотерапию.
- Рак Т2. Опухоль затрагивает мышечную пластинку слизистой. Таким пациентам перед операцией проводятся химиотерапия и облучение. Исключительно хирургическое удаление рекомендовано, только когда новообразование менее 2 см в размере.
Когда рак локализуется в зоне шеи, вместо операции в качестве основного метода лечения могут быть рекомендованы облучение и химиотерапия.
II и III стадии
На второй стадии опухоль распространяется на главный мышечный слой пищевода либо его наружную оболочку. Также новообразование поражает 1 или 2 расположенных рядом лимфоузла.
При третьей стадии новообразование прорастает на наружную оболочку пищевода, может распространяться на соседние органы, им поражены регионарные лимфоузлы. Рекомендовано комбинированное лечение, которое включает операцию и предваряющие ее химиотерапию либо химиотерапию в сочетании с облучением. Если по состоянию здоровья для пациента есть риск не пережить операцию, то химиотерапия в сочетании с облучением становится основным методом лечения.
IV стадия
Рак затрагивает отдаленные лимфоузлы, есть метастазы в отдаленных органах (легких, печени). На такой стадии основная цель лечения – как можно более долгий контроль над распространением и размером новообразования. Пациентам проводится симптоматическое лечение для облегчения боли, восстановления возможности питаться и др. Применяется лучевая терапия и химиотерапия.
Профилактика
Чтобы предупредить такое заболевание, нужно исключить алкоголь и курение, контролировать массу тела. Если у человека присутствует повышенный риск развития этого типа рака (это такие патологии, как пищевод Барретта, ахалазия кардии, стриктуры пищевода, хронические эзофагит), то он должен регулярно обследоваться с обязательным применением эндоскопии.
Важно! Если рано диагностировать рак пищевода, то его можно вылечить с вероятностью от 85% до 100%.
Когда лечение рака завершено, нужно регулярно проходить контрольные обследования:
- После радикального лечения, сочетающего хирургию, химиотерапию и лучевую терапию: в первые 2 года – каждые 3-6 месяцев, в следующие 3-5 лет – каждые 6-12 месяцев, затем – каждый год.
- Тем, у кого был обнаружен ранний рак и кто подвергся эндоскопическому удалению слизистой: в первый год – каждые 3 месяца эндоскопическое обследование, во 2-й и 3-й годы – каждые полгода, затем – каждый год.


Авторская публикация:
Бекяшева Зоя Салаватовна
Ординатор хирургического отделения опухолей головы и шеи
НМИЦ онкологии им Н.Н. Петрова

Под научной редакцией:
Раджабова Замира Ахмедовна
Заведующий отделением опухолей головы и шеи, врач-онколог, научный сотрудник, доцент, кандидат наук
НМИЦ онкологии им. Н.Н. Петрова
Что вам необходимо сделать
Если вы хотите узнать побольше о бесплатных возможностях ФБГУ НМИЦ онкологии им. Н.Н. Петрова Минздрава России, получить очную или заочную консультацию по диагностике и лечению, записаться на приём, ознакомьтесь с информацией на официальном сайте.
Если вы хотите общаться с нами через социальные сети, обратите внимание на аккаунты в ВКонтакте и Одноклассники.
Читайте также:
