Рентгенограмма, МРТ, сцинтиграфия при энхондроме
Добавил пользователь Алексей Ф. Обновлено: 29.01.2026
Опухоли позвоночника - это - доброкачественный или злокачественный рост клеток в спинном мозге или окружающих тканях. Эти опухоли могут вызвать давление на спинной мозг или его нервные корешки. Даже доброкачественные опухоли могут привести к стойкой потери трудоспособности без лечения. Рак и опухоли позвоночного столба и спинного мозга встречаются относительно редко. Наиболее распространенным симптомом, встречающимся при опухолях позвоночника, являются боли. Поскольку боли в пояснице и в области шеи очень распространены, этот симптом может быть свидетельством различных заболеваний. К счастью, причиной болей в пояснице и в шее редко бывают опухоли. Однако если рак был обнаружен после длительного периода "консервативного" лечения болей в пояснице большинство пациентов начинают испытывать ощущение, что диагноз не был выставлен вовремя (в начале заболевания). Поэтому, проблема состоит в том, чтобы действительно в самом начале появления болей исключить опухолевую причину болей.
Причины
Опухоли позвоночника могут исходить из спинномозгового тяжа, в пределах мягких мозговых оболочек, покрывающие спинной мозг (интрадуральные), между мягкими мозговыми оболочками и костями (экстрадуральные) позвоночного столба, или они могут локализоваться в других местах.
Большинство опухолей позвоночника располагается экстрадурально. Это могут быть первичные опухоли, берущие начало в позвоночнике, или вторичные опухоли, которые являются результатом распространения рака (метастаза) из других органов (прежде всего легких, молочных желез, простата, почек или щитовидной железы).
Любой тип опухоли может встречаться в позвоночнике, включая лимфому, лейкозные опухоли, миеломную болезнь и другие. Небольшой процент опухолей позвоночника встречается в пределах расположения непосредственно нервов спинного мозга (чаще всего, это эпендимомы и другие глиомы).
Причина первичных опухолей спинного мозга и позвоночника неизвестна. Некоторые опухоли связаны с генетическими дефектами. Опухоли позвоночника и спинного мозга встречаются гораздо реже опухолей головного мозга.
По мере роста опухоли, происходит вовлечение тканей спинного мозга, корешков спинного мозга, кровеносных сосудов позвоночника и костных тканей. Воздействие опухоли вызывает симптомы, аналогичные другим компрессионным синдромам (травмам позвоночника). Кроме того, происходит ишемия тканей за счет инвазии опухолевых клеток или за счет давления на сосуды.
Факторы риска
Большинство из нас знает о некоторых из факторов риска, которые связаны с раком. Курение неправильное питание, химическое и радиационное воздействие, наличие у родственников рака, такого как рак молочной железы или рак яичника и гиперинсоляция являются общими факторами риска рака. Эти виды рака вообще встречаются в различных органах, метастазируют в позвоночник только после длительного развития в первичном очаге. В позвоночнике хорошо развита кровеносная система, и опухолевые клетки могут метастазировать в позвоночник из других органов гематогенно (с током крови). Боль в пояснице обычно не является первым симптомом злокачественного рака, исходящего из другой части тела. И поэтому, врачи обследуют пациента на потенциальное развитие первичного очага рака, но не наличие рака у пациента с болью в пояснице. Регулярные обследования молочной железы (маммографии), мазки (для определения рака шейки матки), рентгенография легких (для выявления рака легких), анализ кала на скрытую кровь (для выявления рака кишечника).
Типы опухолей позвоночника
Доброкачественные Опухоли
Термин доброкачественная опухоль используется для обозначения опухолей с низкой вероятностью распространения (метастазирования) в другие органы и ткани. Но, тем не менее, доброкачественные опухоли тоже могут вызвать большие проблемы, в связи с компрессией тканей или кровеносных сосудов. К счастью, большинство доброкачественных опухолей успешно лечатся.
Следующие - примеры доброкачественных опухолей, которые могут возникнуть в позвоночнике или окружающих его тканях:
Остеоидная остеома - доброкачественное опухоль, у которой есть уникальная особенность возникать на задней части позвонков во время пубертатного периода. Развивается она, прежде всего в ножках и задней части, а не в теле позвонка. Этот вид опухоли встречается приблизительно в 10 % случаев всех опухолей костной ткани позвоночника. Обычно проявляется болью в спине, особенно в ночное время и достаточно эффективно применение аспирина или других НПВС (например, ибупрофена). Нередко, плохо визуализируется при рентгенографии и поэтому предпочтительнее КТ. Вариантами лечения является длительный прием НПВС или хирургическое лечение (особенно радиочастотная абляция). При хирургическом лечении происходит быстрое исчезновение болей и рецидив бывает крайне редко.
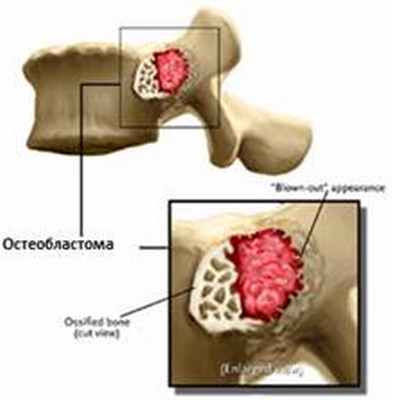
Oстеобластома является вариантом остеоидной остеомы размерами более 2 см. Для нее также характерно локализация в задней части позвонков. Но симптоматика при остеобластомах более выраженная и обычно требуется оперативное лечение. Частота рецидивирования значительно выше, чем у остеоидной остеомы и составляет до 10 % (причем в том же самом месте).
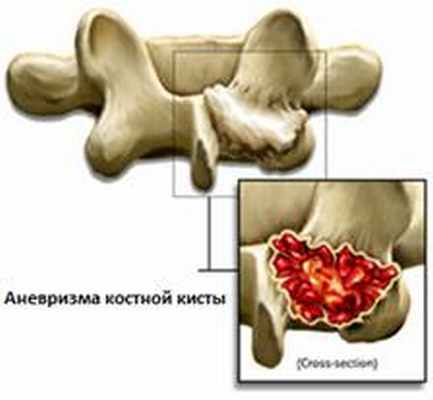
Аневризматическая костная киста.Это - доброкачественная опухоль, которые часто встречаются в шейном отделе позвоночника, и может поражать задние элементы позвонков или непосредственно тело позвонка. Эти опухоли чаще встречаются у подростков старшего возраста и проявляются болями и в некоторых случаях другими неврологическими расстройствами. Лечебные мероприятия при этом виде опухоли – это иссечение опухоли, кюретаж зоны поражения и, при необходимости, декомпрессия спинномозговых структур.
Гигантоклеточные опухоли плохо изучены. Они имеют тенденцию к локализации в теле позвонка (передняя сторона позвоночного столба), и, несмотря на то, что являются формально "доброкачественным", они могут быть очень агрессивными и иногда распространяться в другие ткани. Они могут проявляться болями или симптомами компрессии спинного мозга. Наиболее часто они возникают в возрасте от 20до 40 лет, но возможны и в другом возрасте. Лечение этих опухолей хирургическое (резекция или тотальное удаление патологической ткани) и оперативное лечение является средством выбора. В некоторых случаях, проводится эмболизация опухоли и предоперационное облучение и, это улучшает результаты хирургического лечения. Они могут подарить местную боль так же как симптомы сжатия спинного мозга. Эти опухоли требуют осторожного дооперационного подхода. Неполное удаление гигантоклеточной опухоли может привести к возможному злокачественному перерождению.
Эозинофильная гранулема: доброкачественное поражение костной ткани, характеризующееся болью и характерной картиной на рентгенографии « vertebra plana» - плоскими позвонками, истончением тел позвонков. Встречается как у детей, так и у взрослых. Эти опухоли могут встречаться как самостоятельно, так и являться частью синдрома с повреждением других органов и тканей. Лечение таких опухолей подбирается индивидуально, и применяются разные методы лечения как хирургические, так и лучевые.
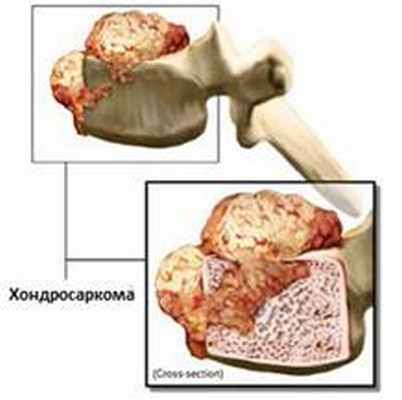
Энхондромы - доброкачественные опухоли, состоящие из хряща. Потенциально, при увеличении, эти опухоли могут воздействовать на спинномозговые структуры. Рекомендованным лечением является хирургическое лечение. Иногда возможно преобразование этих опухолей в малодифференцированную злокачественную хрящевую опухоль - хондросаркому. К счастью, это происходит довольно редко. Но быстрое развитие опухоли требует обязательной биопсии и это помогает предотвратить малигнизацию доброкачественной опухоли в злокачественную.
Злокачественные Опухоли
Медики используют термин злокачественный для указания возможной инвазии опухоли в другие ткани и органы. Соответственно, лечение злокачественных опухолей значительно сложнее, чем лечение доброкачественных опухолей (мене склонных к инвазивному росту)
Следующие - примеры злокачественных опухолей, которые могут иметь место в позвоночнике и окружающих его тканях:
Метастазы. Любая злокачественная опухоль может метастазировать в костную ткань, но наиболее вероятно распространение из следующих органов: молочная железа, предстательная железа, почки, щитовидная железа, и легкие. Гематогенное метастазирование может идти двумя путями по венозной системе или по артериальной системе. У позвоночника и его окружающих тканей хорошее кровоснабжение, причем с дренированием многих структур области малого таза через венозную систему называемую сплетением Бэтсона. Лимфатические каналы тоже могут быть путем метастазирования, но лишь в трети случаев. Распространение или метастазы опухолей откуда-либо из тела в позвоночник возможно после длительного периода роста опухоли в первичном очаге. Метастатические опухоли, как правило, сопровождаются выраженным болевым синдромом. Если метастатическая опухоль достаточно большая, то возможно компрессионное воздействие на спинной мозг, что может проявляться нарушением проводимости моторных функций конечностей, нарушениям функции кишечника и мочевого пузыря. Как правило, метастатический рак не излечим, и задача лечения направлена на уменьшение болевого синдрома и декомпрессию невральных структур (оперативными методами) и, таким образом, сохранение качества жизни пациента в максимально возможной степени. Хирургия, химиотерапия, и дозированная радиационная терапия помогают уменьшить боль при метастатическом поражении позвоночника.
Миеломная болезнь - наиболее распространенный вид первичной, злокачественная опухоли костной ткани. Как правило, заболевание возникает у взрослых старше 40 лет. В процесс вовлекаются различные костные ткани, в том числе и позвоночник. Болевой синдром наиболее характерен для этого заболевания. Но подчас поражения позвоночника могут протекать до определенного времени без болей. Лечение этого заболевания паллиативное (подразумевающее только уменьшение симптомов, но не излечение). Химиотерапия используется для уменьшения болей и замедление прогрессирования опухоли. Оперативное лечение применяется при наличии переломов или необходимости в декомпрессии спинномозговых структур.
Остеогенная саркома - вторая, наиболее распространенная, первичная злокачественная опухоль костной ткани. Есть две возрастных группы, в которых чаще развивается это вид опухоли - это подростки, молодые совершеннолетние и пожилые. Поражение позвоночника при этой опухоли встречается достаточно редко. Современные успехи в нейровизуализации, химиотерапии, и хирургическом лечении остеогенной саркомы значительно улучшили 5-летнее выживание пациентов до 80 процентов. Это – значительный успех медицины, так как 20 лет назад эта опухоль была почти всегда фатальной.
Лейкоз. Различные формы лейкоза могут сопровождаться болями в пояснице или шее, причиной которых служит перерождение костной мозга позвонков. Но при лейкозе общие симптомы такие, как анемия, повышение температуры, общая слабость гораздо раньше беспокоят пациента, чем боли в спине.
Симптомы
Боли могут быть симптомом опухоли позвоночника особенно при резистентности к проводимому лечению и сопровождающиеся другими симптомами такими, как потеря веса, усталость. Боль может быть сильнее ночью, и не обязательно быть связана с уровнем активности. Когда же есть и другие неврологические симптомы (недержание кала, нарушение мочеиспускания, иррадиирущие боли), то подозрения в пользу опухолевой природы симптомов увеличиваются. Кроме того, имеет значение наличие гематом, кожных изменений или других проявлений возможного наличия опухоли в других частях тела.
Симптоматика зависит от локализации, типа опухоли, и общего состояния здоровья человека. Метастатические опухоли (те, которые распространились в позвоночник из других органов) часто прогрессируют быстро, в то время как первичные опухоли часто медленно прогрессируют в течение недель или года.
Интрамедуллярные (в пределах спинного мозга) опухоли обычно вызывают симптомы повреждения большей части туловища. Экстрамедуллярные (вне спинного мозга) опухоли могут развиваться в течение длительного времени прежде, чем вызвать повреждение нервов. Наиболее характерны для опухолей позвоночника следующие симптомы:
Боль в спине
- Может быть в любой области, но чаще в середине спины и в пояснице
- Ухудшается в положении лежа
- Усиливается при кашле, чиханье, при напряжении и т.д.
- Боль может иррадиировать в бедро, ногу, в руки
- Боль может быть во всех конечностях, разлитая.
- Боль может быть локально в определенной области позвоночника.
- Боль имеет тенденцию к прогрессированию
- Боль носит интенсивный характер и не снимается анальгетиками
Нарушения чувствительности
- Больше в ногах
- Нарушения чувствительности имеют тенденцию к прогрессированию.
Моторные нарушения(мышечная слабость)
- Больше в ногах
- Нарушения походки (затруднения при ходьбе)
- Мышечная слабость имеет тенденцию к прогрессированию.
- Падения при ходьбе или при стоянии
- Ощущения холодных ног или рук
- • Недержание кала
- • Недержание мочи
- • Парезы или параличи мышц
- Фасцикуляции (мышечные подергивания)
Диагностика
Большинство опухолей позвоночного столба обнаруживается при обычных обследованиях, проводимых при наличии болей в шее или пояснице. Обследование начинается с физического осмотра. При наличии опухолей в других органах необходимо информировать врача так, как это необходимо для адекватного обследования. Рентгенография применятся для диагностики костных изменений в позвоночнике. Но результаты рентгенографии не достаточно информативны. И когда возникает необходимость более четкой визуализации, как костной ткани, так и мягких тканей, то назначается КТ или МРТ. Кроме того, при подозрении на злокачественную опухоль в позвоночнике может быть назначена сцинтиграфия. Лабораторные исследования необходимы для уточнения характера опухоли и возможных осложнений со стороны других органов и систем (особенно при злокачественных опухолях).
Лечение
Тип опухоли, степень поражения позвоночника, локализация имеют значение для выбора метода лечения и прогноза. Нередко для выработки тактики лечения проводится консилиум врачей-хирургов, врачей-радиологов и онкологов. Современные методы лечения (хирургические, лучевая терапия, химиотерапия) при адекватном назначении помогают значительно улучшить прогноз для выживаемости в большинстве случаев опухолей позвоночника и сохранить достаточно высокое качество жизни.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
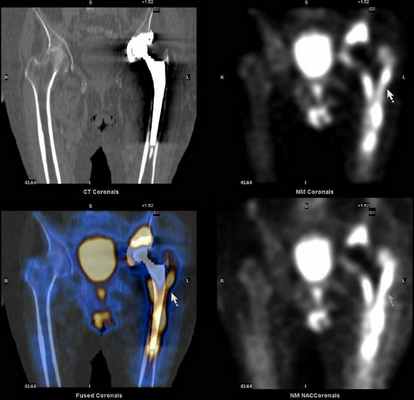
Остеосаркома
Остеосаркома - злокачественная костеобразующая опухоль, находится на втором месте по частоте возникновения после множественной миеломы. Встречается в 20% случаев среди всех первичных опухолей костей и бывает первичной и вторичной формы, каждая из которых имеет разную эпидемиологию и распределение локализации. Хотя рентгенография может привнести в диагностику много информации, МРТ используется при локальном стадировании оценивая внутрикостное распространение опухоли (напр. вовлечение в процесс пластинки роста / эпифиза) и мягкотканный компонент. Компьютерная томография органов грудной клетки и сцинтиграфия играют определенную роль в стадировании путем диагностики отдаленных метастазов.
Эпидемиология
Остеосаркома может быть как первичной, так и вторичной, обе формы имеют различное демографическое распределение:
- первичная остеосаркома: обычно возникает у молодых пациентов(10-20 лет), до 75% возникает в возрасте до 20 лет, поскольку зоны роста более активны в юношеском и подростковом периодах [3]; несколько чаще встречается у мальчиков
- вторичная остеосаркома: возникает в пожилом возрасте; обычно за счет дегенеративной малигнизации при болезни Педжета, обширного инфаркта костного мозга, в зоне лучевой терапии по поводу иного заболевания, остеохондроме и остеобластоме.
Клиническая картина
Пациенты обычно имеют жалобы на боли в костях, иногда сопровождающиеся увеличением объема или отеком мягких тканей. Иногда заболевание диагностируется за счет возникновения патологического перелома.
Распределение первичных и вторичных остеосарком имеет различия:
- первичная остеосаркома обычно возникает в метафизе длинных трубчатых костей, с предрасположенностью возникновения в области коленного сустава, до 60% первичных остеосарком локализуются в данной области
- вторичные остеосаркомы, на оборот, имеют широкое распределение за счет различия предрасполагающих факторов и состояний, с большей предрасположенностью поражений плоских костей, особенно костей таза (излюбленной локализации болезни Педжета).
Патология
Остеосаркомы могут быть разделены на множество подтипов, в зависимости от степени дифференциации, локализации в кости и гистологического варианта [3].
В зависимости от подтипа, радиологической картины, демографических данных можно выделить:
- интрамедулярная: ~80%
- остеосаркома высокой степени: в основном обсуждаемая в данной статье
- телеангиэктатическая остеосаркома
- остеосаркома низкой степени
- интракортикальная остеосаркома
- параостальная остеосаркома
- периостальная остеосаркома
- экстаоссальная остеосаркома
Макроскопическая картина
Макроскопически остеосаркома представляет собой крупную опухоль, поверхность разреза гетерогенная и представляет собой области кровоизлияний, фиброза и кистозной дегенерации.
Гистология
Микроскопически - слабо выраженные трабекулы кости, клеточный плеоморфизм и фигуры митоза. Могут встречаться фиброциты и хондробласты.
Локализация
- бедро: ~40% (особенно дистальные отделы)
- большеберцовая кость: ~16% (особенно проксимальные отделы)
- плечевая кость: ~15%
Другие, менее частые локализации:
- малоберцовая кость
- кости таза
- нижняя челюсть
- верхняя челюсть
- позвоночник
Сопутствующая патология
Маркеры
Может быть повышен уровень щелочной фосфатазы в плазме (особенно при распространенном заболевании).
Диагностика
Рентгенография
Традиционная рентгенография продолжает играть важную роль в постановке диагноза. Типичными находками при остеосаркоме высокой степени являются:
- деструкция кортикальной пластинки
- деструкция широко распространяется вдоль и поперек кости в виде сливающихся мелких очагов (изъеденость молью)
- агрессивная периостальная реакция
- отражает сочетание костной ткани, кальцинированного матрикса и остеоида
- слабо-отграниченное "пушистое" или "облаковидное" напр. в виде колец и арок при поражении хрящевого матрикса
Компьютерная томография
Роль КТ заключается в дополнении биопсии и стадировании процесса. КТ добавляет мало информации к рентгенографии. Исключением из этого правила является преимущественно литическое поражение, при котором небольшое количество минерализованного материала может не визуализироваться как при рентгенографии, так и на МРТ [4].
Магнитно-резонансная томография
МРТ позволяет тщательно стадировать и оценить распространенность опухоли перед резекцией конечности, особенно при оценке внутрикостного распространения опухоли и вовлечения в процесс окружающих мягких тканей, важна при оценке пластинки роста, поскольку до 75-88% метафизарных опухолей пересекают эпифизарную пластинку роста [4].
- T1
- мягкие ткани неминирализованного компонента: промежуточная интенсивность МР сигнала
- минерализованный / обызвествленный компонент: низкая интенсивность МР сигнала
- перифокальный отек: промежуточная интенсивность МР сигнала
- разбросанные области кровоизлияний будут иметь различную интенсивность МР сигнала в зависимости от стадии распада продуктов гемоглобина
- контрастное усиление: повышение МР сигнала от солидного компонента опухоли
- мягкие ткани неминирализованного компонента: высокая интенсивность МР сигнала
- минерализованный / обызвествленный компонент: низкая интенсивность МР сигнала
- перифокальный отек: высокая интенсивность МР сигнала
Лечение и прогноз
Современный подход включает локальное МРТ стадирование до проведения биопсии, сцинтиграфии и КТ сканирования грудной клетки для выявления отдаленных метастазов.
Лечение, при его возможности, требует агрессивной хирургической тактики, часто в виде ампутации конечности с последующей химиотерапией. Если возможно частичное сохранение конечности курс химиотерапии (для уменьшения опухоли) предшествует хирургическому вмешательству, в последующем выполняется резекция кости и установка эндопротеза. Результаты лечения зависят от множества факторов, таких как возраст, пол, локализация, размер и тип опухоли, но наиболее важным фактором является гистологическая степень некроза после индукционной химиотерапии; 90% гистологического некроза характеризуется гораздо лучшим прогнозом [6]. В настоящее время 5-летняя выживаемость после адекватной терапии составляет примерно 60-80% [4].
Наиболее частыми осложнениями остеосаркомы являются патологический перелом и метастатическое поражение костей, легких и регионарных лимфатических узлов.Дифференциальный диагноз
Базовый дифференциальный ряд включает:
При локализации в заднемедиальных отделах бедра дополнительно дифференцируется с:
Рентгенограмма, МРТ, сцинтиграфия при энхондроме
а) Терминология:
1. Синонимы:
• Солитарная энхондрома, центральная хондрома2. Определение:
• Доброкачественная внутрикостная опухоль, образующая гиалиновый хрящб) Визуализация:
1. Общая характеристика:
• Локализация:
о Обычно метафизарное или метадиафизарное расположение:
- Эпифизарное расположение встречается настолько редко, что в таких случаях необходимо рассматривать вероятность развития хондросаркомы (ХС)
о Обычно солитарный характер пражения:
- Возможно множественное поражение, особенно кистей рук:
Не обязательно является проявлением множественного энхондроматоза (болезни Олье) при отсутствии прочих признаков
о Хирургические особенности: поражение кистей и стоп в 50%:
- Наиболее распространенное новообразование коротких трубчатых костей
о Длинные трубчатые кости: проксимальный отдел плечевой кости > проксимальный и дистальный отделы бедренной кости > проксимальный отдел большеберцовой кости(Слева) Рентгенография в ПЗ проекции: типичная энхондрома у женщины 46 лет с центральным метафизарным очагом, содержащим точечный хрящевой матрикс В и без агрессивных признаков.
(Справа) Рентгенография в ПЗ проекции, эта же пациентка через 16 недель: произошло увеличение матрикса, который принял более сливной характер. Такие изменения, наступившие в сравнительно короткий срок должны настораживать на предмет возможного озлокачествления патологического очага. (Слева) МРТ, аксиальная проекция, режим Т2 с подавлением сигнала от жира: у этой же пациентки во время первичного обследования визуализируется низкоинтенсивный матрикс и дольчатость доброкачественного хряща энхондромы, характеризующаяся сигналом высокой интенсивности.
(Справа) Сопоставимая МРТ, аксиальная проекция, режим Т2 с подавлением сигнала от жира: у этой же пациентки через 16 месяцев визуализируются значительные изменения патологического очага. Увеличившееся новообразование характеризуется более выраженной центральной оссификацией и более периферической гиперинтенсивной дольчатостью. Полностью сопоставимые изображения получить трудно, однако исследование в целом позволяет достоверно визуализировать патологический очаг. (Слева) Сцинтиграфия в ПЗ проекции: визуализируется патологическое накопление в области очага, однако это ожидаемый признак при энхондроме.
(Справа) МРТ, корональная проекция, режим Т1 с подавлением сигнала от жира, с контрастным усилением: у того же пациента визуализируется периферическое контрастное усиление дольчатой структуры, а также неспицифический сливной характер накопления контрастного вещества костью. В данном случае изменения позволяют предполагать злокачественное перерождение, несмотря на то, что ни один из признаков изолированно на это не указывают. Был выполнен кюретаж патологического очага, а гистологически была подтверждена энхондрома без признаков хондросаркомы.2. Рентгенография при энхондроме:
• Центрально расположенное образование с четкими границами:
о Несмотря на географический характер образования склеротический края отмечается редко
о Чаще всего поражаются метафизы:
- Диафизарное поражение встречается не так часто, однако редким не является
• При отсутствии патологического перелома полной деструкции кортикального слоя или мягкотканого компонента не наблюдается:
о В коротких трубчатых костях может иметь вспученный, пузырчатый характер:
- Вспученность может быть выражена настолько, что приводит к прорыву кортикального слоя
- В коротких костях может выглядеть довольно агрессивно, не будучи злокачественной
о В более крупных костях энхондрома, обычно недостаточно велика, чтобы вызывать вспученность кости:
- Может приводить к умеренно выраженной фестончатости эндостальной части кортикального слоя на небольшом расстоянии:
Если фестончатость охватывает >2/3 толщины кортикального слоя или >2/3 длины патологического очага следует рассматривать вероятность трансформации в хондросаркому (ХС)
Эксцентрично расположенная хондрома, развивающаяся сопряжено кортикальному слою ожидаемо приведет к эндостальной фестончатости и даже минимальному нарушению целостности кортикального слоя
• Хондроидный матрикс:
о Может быть хлопьевидным, крапчатым, в виде дуг и колец
о Может быть плотным и объемным
о Может быть слабовыраженным или отсутствовать
• Со временем энхондрома может претерпевать изменения:
о Может становиться больше, увеличивая кальцификацию матрикса
о Обращайте внимание на изменения характера патологического очага:
- Новая область литической деструкции у края очага без матрикса предполагает трансформацию в ХС
- Деструкция имеющегося хондроидного матркса предполагает трансформацию в ХС
• Энхондрома в виде протуберанцев: энхондрома с экзофитным ростом:
о Развивается в костномозговой полости, однако формирует экзофитное образование на поверхности кости
о Чаще всего встречается в ребрах и коротких трубчатых костях3. МРТ при энхондроме:
• Режим Т1: интенсивность сигнала от низкой до средней:
о Возможны включения нормального желтого костного мозга
о Результаты одного исследования показывают, что преимущественный среднеинтенсивный сигнал предполагает трансформацию в ХС низкой степени злокачественности
• Последовательности, чувствительные к жидкости: дольчатая структура, характеризующаяся сигналом высокой интенсивности, типичная для доброкачественных хрящевых новообразований
• Матрикс характеризуется сигналом низкой интенсивности или отсутствием сигнала
• Контрастное усиление: контрастное вещество накапливается на периферии и в перегородках, подчеркивая дольчатость:
о Динамическое контрастирование и субтракционная МРТ могут оказаться эффективными при дифференциальной диагностике доброкачественного и злокачественного процессов
• Энхондрома в виде протуберанцев:
о Патологический очаг развивается в костномозговом канале с формированием экзофитного образования
о Хорошо визуализируются кортикальный дефект + хорошо отграниченный мягкотканный компонент4. Рекомендации по визуализации:
• Лучший метод визуализации:
о Обычно выявляются случайно при рентгенографии
о Часто случайно обнаруживаются при рутинной МРТ у спортсменов:
- 2,1 % при рутинной МРТ плечевого сустава
о При затрудненной дифференциальной диагностике энхон-дромы и ХС низкой степени злокачественности МРТ может быть полезна, но часто не имеет диагностической ценности
• Совет по протоколу:
о Динамическое контрастирование может повышать шансы на успешную дифференциальную диагностику энхондромы и ХС низкой степени злокачественности5. Сцинтиграфия:
• Энхондрома, имея небольшие размеры, характеризуется, тем не менее, повышенным накоплением при сцинтиграфии (>30%)
• Выраженность накопления не имеет прогностического значения относительно дегенерации6. Биопсия под визуальным контролем:
• Биопсия патологического очага для дифференциальной диагностики энхондромы и ХС вызывает противоречия:
о Распространение опухолевых клеток (по ходу продвижения иглы или с гематомой) может привести к катастрофическим последствиям, если новообразование окажется ХС; легко происходит очаговое обсеменение
о Саркоматозная порция патологического очага может быть небольшой, что повышает вероятность ошибок при биопсии
• Многие ортопеды-онкологи отдают предпочтение хирургическому доступу к патологическому очагу, как если бы это была ХС низкой степени злокачественности (часто с краевой резекцией):
о Тактика лечения может меняться, если гистологически подтверждается саркома(Слева) Рентгенография в ПЗ проекции: типичный хрящевой матрикс энхондромы с кольцами и дугами. Метафизарное расположение очага типично для данного заболевания, а агрессивные признаки отсутствуют.
(Справа) Рентгенография в ПЗ проекции, этот же пациент спустя четыре года: визуализируются легкие изменения в структуре патологического очага. Здесь все еще отсутствуют агрессивные признаки, однако появились новые дольки матрикса. Энхондрома со временем может претерпевать изменения, однако любые из них следует рассматривать как потенциальные признаки трансформации. (Слева) МРТ, корональная проекция, режим STIR, выполнена следом за рентгенографией: патологический очаг характеризуется высокоинтенсивной дольчатостью и низкоинтенсивным матриксом, что типично для энхондромы.
(Справа) МРТ, корональная проекция, режим Т1, с подавлением сигнала от жира, с контрастным усилением: зоны скопления контрастного вещества за пределами очага визуализируются в режиме STIR. Однако данный признак нельзя расценивать в качестве индикатора злокачественного перерождения. Анализ материала, полученного после кюретажа показал наличие нескольких зон G1 хондросаркомы на фоне большей части патологического очага, представленного энхондромой. (Слева) Рентгенография в боковой проекции: крупная, но стабильная энхондрома. Диафи-зарный патологический очаг содержит выраженный хрящевой матрикс. Образование имеет "географический" характер без склеротического края и является причиной умеренно выраженной эндостальной фестончатости.
(Справа) Рентгенография в ПЗ проекции: центральный метадиафизарный патологический очаг плечевой кости. Образование крупное, но с узкой переходной зоной. Визуализируется литическое поражение и фестончатость эндостального слоя без реакции отторжения. Все эти случаи подтвержденной энхондромы демонстрируют разнообразие проявлений патологических очагов.в) Дифференциальная диагностика энхондромы:
1. Энхондрома коротких трубчатых костей:
• Гигантоклеточная опухоль:
о Неоднородный МР сигнал в режиме Т2, отличающийся от дольчатого хрящевого сигнала при энхондроме
• Аневризмальная костная киста:
о При МРТ визуализируются уровни жидкости
• Простая костная киста:
о Исключительно кистозная при МРТ2. Энхондрома длинных трубчатых костей:
• Хондросакрома низкой степени злокачественности:
о Повреждение кортикального слоя:
- Обширная зона эндостальной фестончатости
- Возможен вариант эндостального утолщения, не характерного для энхондромы
о Изменения характера энхондромы являются показательными признаками, однако энхондрома сама по себе может претерпевать изменения без трансформации в ХС
• Гигантоклеточная опухоль:
о Краями похожа на энхондрому (не склеротические)
о Развивается в метафизе, но распространяется в направлении субхондральной кости, чем отличается от энхондромы
о МРТ, режим Т2: высокий неоднородный сигнал часто с наличием экстенсивных, сливающихся низкоинтенсивных зон, в отличие от высокого дольчатого сигнала при энхондроме
• Инфаркт кости:
о Определяется рентгенографически:
- Инфаркт характеризуется обычно более выраженным склеротическим краем, а также более массивной и плотной дистрофической кальцификацией
о Определяется при МРТ: сигнал высокой интенсивности в режиме Т2 и дольчатый хрящевой сигнал не характерны(Слева) Рентгенография в ПЗ проекции: несколько вспученный диафизарный литический очаг. Патологический очаг имеет "географический" характер и узкую переходную зону. Наиболее частым литическим поражением кисти является энхондрома, даже при отсутствии хрящевого матрикса, что здесь получило свое подтверждение.
(Справа) При рентгенографии в ЗП проекции определяется литическое поражение, которое слегка расширяет кость с разрушением кортикальной пластины. Внутри очага поражения видна слабо выраженный хрящевой матрикс. Эта типичная энхондрома была бессимптомной до ее патологического перелома. (Слева) Рентгенография в боковой проекции: значительно выбухающий паталогический очаг в области фаланги, со значительным хрящевым матриксом. Кортикальный слой в значительной степени истончен и местами даже разрушен. Несмотря на агрессивный вид, характерный для некоторых фалангеальных эн-хондром, перерождение в хондросаркому при этом расположении происходит редко. В данном случае энхондрома была подтверждена.
(Справа) Рентгенография в ПЗ проекции: необычный вид энхондромы в виде протуберанца, развивающейся в кортикальном слое и вспучивающей его, однако содержащей типичный матрикс. (Слева) Рентгенография в ЗП проекции: энхондрома в виде протуберанца, развивающаяся из костномозговой полости, но значительно вспучивающая кортикальный слой. Визуализируется мягкотканный компонент.
(Справа) МРТ, корональная проекция, режим Т1, с подавлением сигнала от жира, с контрастным усилением: у этого же пациента визуализируется типичное периферическое контрастное усиление той части новообразования, которая имеет классические признаки при рентгенографии. Менее характерное накопление контрастного вещества визуализируется в зоне прорыва кортикального слоя. Агрессивные признаки характерны для энхондромы в виде протуберанца.г) Патология:
1. Общая характеристика:
• Этиология:
о Неизвестна: предполагается, что диспластичные хондроциты физарных зон не претерпевают нормальной эндохондральной оссификации:
- По мере роста кости эти зоны смещаются в метафиз и, в итоге, в диафиз
- Теория подвергается сомнению исследованиями, которые фактически показывают отсутствие таких хрящевых «остатков» при МРТ исследовании 248 коленных суставов2. Микроскопия:
• Гипоцеллюлялрная, аваскулярная зона
• Обильный матрикс гиалинового хряща
• Небольшие костные энхондромы могут быть гораздо более клеточными с более выраженной атипией клетокд) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Выявляется, как правило, случайно при рентгенографии/МРТ
о Протекает, обычно, бессимптомно, однако наличие или отсутствие болевого синдрома не является надежным параметром при дифференциальной диагностике доброкачественного и злокачественного новообразований:
- Энхондрома может сопровождаться болевым синдромом
- Патологический перелом при энхондроме может сопровождаться болевым синдромом
- Злокачественное перерождение, как правило, сопровождается болевым синдромом2. Демография:
• Возраст:
о 5-80 лет; чаще всего 20-50 лет
• Пол:
о М=Ж
• Эпидемиология:
о Вторая по частоте доброкачественная опухоль костей
о 10-25% от всех доброкачественных костных опухолей
- Истинная частота встречаемости выше, поскольку в большом числе случаев новообразование выявляется случайно: При рутинном МРТ исследовании коленного сустава энхондрома является случайной находкой в 2,9%, что гораздо чаще, чем при аутопсии (0,2%)3. Течение и прогноз:
• Протекает, как правило, безболезненно и не изменяется в течение жизни
• Возможно возникновение патологического перелома
• Злокачественное перерождение в ХС (реже в другие виды сарком):
о Обычно в проксимальных отделах длинных трубчатых костей или плоских костях
о Редко в фалангах
• В литературе имеются редкие упоминания о спонтанном разрешении очага4. Лечение:
• Случайно выявленные небольшие энхондромы:
о Пациент может быть информирован о них, однако совместно с пациентом может быть принято решение не проводить дальнейшего обследования и наблюдения, ввиду отсутствия сопутствующего болевого синдрома
• Крупные энхондромы ± проявления:
о Дальнейшее обследование: МРТ очага и КТ легких
о При подтверждении энхондромы, а не ХС, в зависимости от ожидаемой функциональности конечности, выполняется краевая или широкая резекция
о Если результаты обследования указывают на ХС низкой степени злокачественности следует выполнить широкую резекцию:
- При гистологическом подтверждении ХС низкой степени злокачественности необходимо диспансерное наблюдениее) Диагностическая памятка:
1. Следует учесть:
• Дифференциальная диагностика энхондромы и ХС низкой степени злокачественности может быть значительно затруднена:
о Появление опухолеподобной боли (не связанной с суставом) указывает на трансформацию в ХС, но не является диагностическим признаком2. Советы по интерпретации изображений:
• При поиске признаков трансформации энхондромы в ХС низкой степени злокачественности:
о Протяженная эндостальная фестончатость является настораживающим признаком
- Эндостальная фестончатость характерна для энхондромы, развивающейся сопряженно кортикальному слою
о Изменения характера патологического очага (при любых методах визуализации) дает веские основания думать о трансформации в ХС:
- Учитывайте, что энхондрома может увеличиваться в размерах и претерпевать изменения матрикса, что не обязательно является критерием трансформации в ХС. При наличии таких признаков, тем не менее, может понадобиться проведение дополнительного обследования и хирургическое вмешательствож) Список использованной литературы:
1. Herget GW et al: Insights into Enchondroma, Enchondromatosis and the risk of secondary Chondrosarcoma. Review of the literature with an emphasis on the clinical behaviour, radiology, malignant transformation and the follow up. Neoplasma. 61(4)365-78, 2014
2. Choi BB et al: MR differentiation of low-grade chondrosarcoma from enchondroma. Clin Imaging. 37(3):542-7, 2013
3. DeConinck T et al: Dynamic contrast-enhanced MR imaging for differentiation between enchondroma and chondrosarcoma. Eur Radiol. 23(11):3140-52, 2013
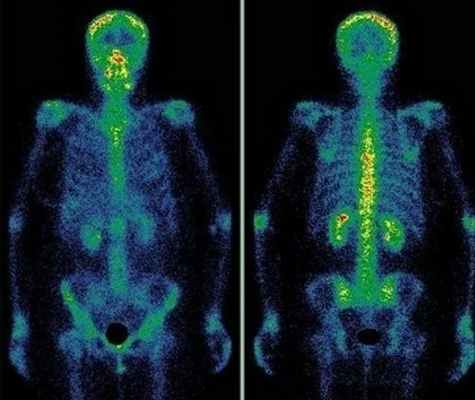
4. Logie Cl et al: Chondrosarcoma: a diagnostic imager's guide to decision making and patient management. Semin Musculoskelet Radiol. 17(2):101-15, 2013Сцинтиграфия костей скелета (остеосцинтиграфия)
Сцинтиграфия костей скелета (остеосцинтиграфия) – исследование метаболизма (обмена веществ) костной ткани с помощью радиофармацевтических препаратов (РФП), которые накапливаются в костях скелета. Радиофармпрепарат вводится внутривенно и затем излучение от накопившегося препарата улавливается детекторами регистрирующего прибора (гамма-камеры).
Показания к исследованию
- Подозрение на метастатическое поражение костей скелета
- Оценка результатов химиотерапии, гормональной или лучевой терапии
- Воспалительные заболевания костей и суставов
- Определение нестабильности компонентов протезов, воспалительных изменений в костях при протезировании суставов и позвоночника
- Травматические переломы костей скелета, в том числе стресс-переломы
- Метаболические заболевания костей
Что и как показывает сцинтиграфия костей скелета
С помощью сцинтиграфического обследования врачи выявляют различные патологии, недоступные другим диагностическим методам:
- Причины необъяснимой боли в кости
- Скрытый перелом, который не виден на рентгеновском снимке
- Остеомиелит
- Рак костей
- Метастазирование в костях при раке других органов.
Данный метод позволяет выявлять динамику лечения при онкологии, подтверждать его эффективность или свидетельствовать о смене назначений.
![26656886ad-2.jpg]()
Диагностику заболеваний костей скелета проводят с меченными фосфатными комплексами, которые прочно связываются с кристаллами гидроксиапатита и незрелым коллагеном. В качестве метки используется 99мТс, который имеет короткий период полураспада – всего 6 ч. Гамма-кванты покидают организм и регистрируются детекторами прибора, в результате после компьютерной обработки получается изображение.
Метастазы различных опухолей в кости
Многие опухоли метастазируют в кости. В первую очередь подозрение на метастатическое поражение скелета возникает при раке молочной и предстательной желез, раке легкого и почек. Особую настороженность следует проявлять при увеличении уровня онкомаркеров ПСА (простатспецифический антиген), СА 15-3 и некоторых других. После консервативного лечения или хирургического удаления опухоли рекомендуется динамическое наблюдение за состоянием костной ткани. Сцинтиграфию следует проводить первые 2 раза с промежутком 6-8 месяцев, затем, при нормальном результате исследования - через 1–2 года.
Воспалительные и травматические изменений костной ткани
Метод позволяет определить распространенность процесса, выявив очаги воспаления в костях и суставах во всем скелете даже на ранних стадиях заболевания. На рентгенограммах при остеомиелитах обычно определяется меньшая распространенность, чем есть на самом деле. Сцинтиграфия показывает истинные размеры воспалительного очага.
С помощью этого метода также можно выявлять переломы и оценивать, насколько хорошо происходит их заживление.
Часто переломы костей являются случайной находкой, как например переломы ребер у пациентов с распространенным остеопорозом. В ряде случаев удается выявить нарушение целостности костей на ранних стадиях, когда рентгенологическое исследование не позволяет этого сделать (переломы ладьевидной кости, ребер).
Остеосцинтиграфия в ортопедии и вертебрологии
При протезировании суставов или установке металлоконструкций в позвоночник сцинтиграфия костей скелета позволяет достоверно выявить:
- механическую нестабильность компонентов протеза (расшатывание)
- воспалительный процесс вокруг протеза или металлоконструкции
- интенсивность протекания воспалительного процесса в различных участках кости.
Дополнительное проведение ОФЭКТ/КТ с возможностью посрезового анализа изображения, позволяет более точно локализовать область повреждения, что дает возможность своевременно провести необходимое лечение.
Преимущества ОФЭКТ/КТ по сравнению с планарной сцинтиграфией: отсутствие суммации (посрезовый анализ накопления радиофармпрепарата) и точная локализация благодаря совмещению радионуклидного и КТ-изображений.
![результат сцинтиграфии]()
Вредна ли сцинтиграфия костей скелета?
Во время обследования пациент получает минимальную дозу облучения. Говоря о том, как часто можно делать сцинтиграфию, большинство специалистов сходятся во мнении – хоть каждый месяц. Абсолютным противопоказанием к проведению является беременность пациентки. Грудное вскармливание необходимо прервать на 48 часов от момента введения препарата.
Особенности проведения сцинтиграфии костей
Внутривенно пациенту вводится радиофармпрепарат. Затем в течение часа необходимо выпить 1 литр питьевой воды для улучшения накопления препарата в костях скелета и снижения лучевой нагрузки. Непосредственно перед исследованием - опорожнить мочевой пузырь.
Исследование начинается через 3 часа после введения препарата. Пациент ложится на кушетку гамма-камеры, которая радиоактивными лучами просвечивает организм человека, выявляя радиофармпрепарат в костях и суставах.
Заключение выдает опытный врач-радиолог в день исследования.
Сразу после диагностики пациент может вернуться к привычному образу жизни. В первые сутки желательно увеличить употребления жидкости.
Специальная подготовка к сцинтиграфии костей скелета не требуется.
Сцинтиграфия костей скелета в ЦКБ РАН
Исследование проводится на современном томографе для однофотонной компьютерной томографии совмещенной с рентгеновской компьютерной томографией ОФЭК/КТ General Electric Infinia Hawkeye 4.
При подготовке заключения используется метод «двойного прочтения»: результаты оцениваются двумя врачами-радиологами. При необходимости возможен сбор врачебной комиссии с привлечением сотрудников кафедры лучевой диагностики и терапии РНИМУ им. Н.И. Пирогова.
Хондрома
![изображение]()
Энхондрома – медленно растущее доброкачественное новообразование хрящевой ткани. Опухоль чаще диагностируют случайным образом при проведении рентгенологических исследований по другому поводу. В большинстве случаев встречается энхондрома фаланги пальца кисти или стопы, реже опухоль поражает плечевые, большеберцовые и малоберцовые кости. Характеризуется бессимптомным течением на ранней стадии, на поздней вызывает артралгии, синовит и деформацию пораженного сустава.
Рассказывает специалист ЦМРТ
Дата публикации: 29 Июня 2022 года
Дата проверки: 29 Июня 2022 года
Содержание статьи
Причины появления энхондромы
Досконально причины появления энхондромы неизвестны. Факторами риска, способствующими развитию новообразования, служат:
- наследственная предрасположенность и отягощенный семейный анамнез
- детский, юношеский и возраст до 40 лет
- перенесенные инфекции или воспалительные процессы, повлекшие поражение костной ткани
- предшествующие переломы или травмы костей
Чаще диагностируют одиночные хондромы, но при наличии дисплазии соединительной ткани возможно развитие энхондроматоза — множественного опухолевого процесса.
Симптомы энхондромы
Энхондромы характеризуются медленным темпом роста, поэтому клинические симптомы проявляются, когда опухоль достигает больших размеров. Исключение из правил — нетипичное развитие процесса в придаточных пазухах носа, трахее, основании черепа. В таком случае проявляется затруднение дыхания, глотания или сосудистые нарушения.
В случае развития опухоли трубчатых костей болезненные ощущения возникают при большом размере новообразования. Симптоматика выражается:
- ломотой, болью в пораженном суставе
- болезненной припухлостью или утолщением места локализации хондромы
- патологическими переломами
Часто после сращивания патологических переломов наблюдается деформация кости.
Классификация хондром
Хондромы классифицируют по локализации опухолевого процесса.
Центральные — энхондромы возникают внутри трубчатых костей, в костномозговом канале метадиафизов, где отсутствует хрящевая ткань. Подвержены переходу в хондросаркому, новообразование злокачественного характера. Процесс характеризуется ускорением роста опухоли, кальцификацией, появлением болевого симптома.
Периферические — экхондромы, локализуются на наружной части кости, разрастание опухоли идет в мягкие ткани. Чаще локализуются в хрящевых тканях пазух носа, ушных раковин, трахеи, ребер, таза, межлобковой хрящевой пластины.
Около 6 % случаев хирургического удаления опухоли хондромы склонны к повторному рецидивированию.
Как диагностировать
Диагностику хондром осуществляют инструментальными методами — рентген, КТ, МРТ. В выявлении хондром пазух носа или основания черепа применяют неврологическое обследование. Если позволяет локализация, проводят забор биоптата.
Наиболее результативно МР-сканирование патологической области, которое точно визуализирует локализацию, размеры, характер опухоли. Рентгенологи ЦМРТ имеют огромный клинический опыт диагностики хондром на ранней стадии образования, что помогает провести эффективное лечение.
Читайте также: