Санационная бронхоскопия. Эффективность санационной бронхоскопии
Добавил пользователь Владимир З. Обновлено: 27.01.2026
Бронхоскопия – эндоскопический метод исследования дыхательных путей: гортани, трахеи и бронхов с целью выявления заболеваний слизистых оболочек этих органов. Процедура осуществляется при помощи бронхоскопа – гибкой или жесткой трубки диаметром 3-6 мм, оснащенной осветительной лампой и фото-видеокамерой. Современные приборы созданы на основе оптоволоконных технологий, что обеспечивает высокую диагностическую эффективность. Изображение выводится на монитор компьютера, благодаря чему его можно увеличить в десятки раз и сохранить запись для последующего динамического наблюдения. Оптическая система прибора позволяет произвести осмотр дыхательных путей до второго ответвления бронхов и в 97 процентах случаев поставить точный диагноз. Бронхоскопии применяется при диагностике хронических бронхитов, рецидивирующих пневмоний, рака легких. При необходимости в процессе проведения бронхоскопии возможно взятие образцов ткани на биопсию.
Техника проведения бронхоскопии обеспечивает возможность использования процедуры и в лечебных целях - для:
- удаления инородных тел из бронхов;
- очищения трахеи и бронхов от гноя и слизи;
- промывания и введения лекарственных растворов (антибиотиков, глюкокортикоидов, муколитиков, нитрофуранов);
- расширения суженного просвета бронхов;
- удаления небольших опухолей.
Для лечения заболеваний дыхательных путей и взятия материала для гистологического исследования бронхоскоп оснащается необходимыми хирургическими инструментами.
В случае необходимости проводятся совместно два исследования - бронхоскопия и бронхография. Бронхография – рентгенографический метод, при котором в дыхательные пути через катетер или фибробронхоскоп вводится контрастное вещество. Исследование позволяет подробно изучить строение бронхиального дерева (особенно тех его отделов, которые недоступны для эндоскопического исследования) и оценить его двигательную функцию при дыхании.
Виды бронхоскопии
В зависимости от целей исследования используются два вида процедуры:
- Гибкая бронхоскопия – ее проводят при помощи гибких трубок (фибробронхоскопа). Благодаря небольшому диаметру фибробронхоскоп может продвигаться в нижние отделы бронхов, практически не травмируя их оболочку. Гибкая бронхоскопия используется для диагностики заболеваний дыхательных путей, в том числе их нижних отделов. Качественная визуализация слизистых оболочек позволяет не только диагностировать патологии, но и удалять инородные тела небольшого размера. Этот вид исследования может применяться в педиатрии. Общая анестезия при гибкой бронхоскопии не требуется.
- Жесткая бронхоскопия – для ее осуществления используется прибор с системой жестких полых трубок. Их диаметр не позволяет осматривать мелкие бронхи, в отличие от фиброброхосопа. Жесткий бронхоскоп имеет больший спектр лечебных возможностей и применяется для:
- борьбы с кровотечением,
- расширения просвета бронхов,
- удаления крупных инородных предметов из дыхательных путей,
- удаления слизи и жидкости из легких,
- промывания бронхов и введения растворов лекарств,
- удаления опухолей и рубцов.
Общая анестезия при жесткой бронхоскопии проводится, благодаря чему пациент не ощущает никакого дискомфорта.
Показания к прохождению бронхоскопии
Бронхоскопия применяется с диагностической целью при наличии:
- немотивированного мучительного кашля;
- одышки непонятного происхождения;
- кровохаркания;
- частых бронхитов и пневмоний;
- подозрений на инородное тело в бронхах или опухоли;
- муковисцидоза и туберкулеза;
- кровотечения из дыхательных путей.
В лечебных целях бронхоскопия проводится в следующих случаях:
- попадание инородного тела в трахею или бронхи;
- кома и другие состояния отключения дыхания;
- кровотечение – для его остановки;
- наличие вязкой мокроты, гноя или крови;
- опухоли, перекрывшей один из бронхов;
- необходимость введения антибиотиков и других лекарственных препаратов непосредственно в дыхательные пути.
Бронхоскопия при пневмонии может быть назначена как с диагностической, так и с лечебной целью.
Как проводится бронхоскопия
Техника выполнения бронхоскопии требует ее проведения в условиях стационара – в специально оборудованном кабинете и с полным соблюдением правил стерильности. В проведении процедуры участвуют врач-пульмонолог (или эндоскопист), ассистент врача и анестезиолог.
Пациента предварительно готовят к проведению бронхоскопии, чтобы избежать возможных осложнений (подробнее о подготовке к процедуре см. статью:
Заключение специалистов
Техника бронхоскопии позволяет внимательно изучить слизистую оболочку дыхательных путей и обнаружить признаки различных патологий:
- воспалительные заболевания (эндобронхит, пневмонию);
- туберкулез;
- нарушение тонуса бронхиального дерева (гипотоническую дискинезию);
- сужение просвета бронхов из-за воспалительных изменений или из-за разрастания опухоли;
- муковисцидоз;
- опухоли – доброкачественные и злокачественные;
- бронхиальную астму.
Результатом бронхоскопии может стать проведение лечебных процедур – как следствие диагностирования определенных патологий.
Противопоказания к проведению бронхоскопии
По причине того, что техника бронхоскопии представляет собой оперативное вмешательство, эта процедура имеет ряд противопоказаний.
В качестве абсолютных противопоказаний выделяют следующие:
- Аллергические реакции на анестезию;
- Гипертония;
- Недавно перенесенный инфаркт или инсульт (менее 6 месяцев);
- Хроническая легочная или сердечная недостаточность;
- Аритмия в тяжелой форме;
- Нарушения психики (эпилепсия, шизофрения и др.);
- Аневризма аорты;
- Сужение гортани (стеноз).
В некоторых ситуациях бронхоскопия должна быть отложена:
- Во время беременности (после 20-й недели);
- В период менструации;
- При обострении бронхиальной астмы;
- При повышении сахара в крови у пациентов с сахарным диабетом.
Необходимость бронхоскопии и возможность ее проведения может определить только врач – пульмонолог или терапевт.
Возможные осложнения
Бронхоскопия хорошо переносится большинством пациентов, в редких случаях могут возникнуть осложнения:
Санационная бронхоскопия

Среди всех эндоскопических методов исследования бронхоскопия давно занимает особое место, являясь не только одним из первых диагностических методов, но и важнейшим и эффективным способом лечения больных хроническими воспалительными и нагноительными заболеваниями легких. Последовательная разработка прямых методов исследования гортани, трахеи и бронхов началась с момента внедрения прямой ларингоскопии в 1884 г. Kirstein. На основании углубленных анатомических исследований Killian доказал, что бронхи, имеющие плотный хрящевой скелет, менее ранимы при эндоскопии, чем мягкие стенки пищевода. Вместе со своими учениками Brunnings и Eicken Killian изобрел упрощенный бронхоскопический прибор, который был в дальнейшем значительно усовершенствован. Кроме того, ими была детально разработана техника и методика бронхоскопии (цит. по Еловой М. Я. ). Первым бронхоскопическим вмешательством Киллиана было извлечение инородного тела (куска кости) в 1897 г. В 1904 г. Jackson написал первую монографию о трахеобронхоскопии, в которой он называет Killian отцом бронхоскопии. Термин «бронхоскопия» также предложил Killian. На основании обобщения литературных данных и собственных наблюдений автор подчеркивает роль бронхоскопии в распознавании и извлечении инородных тел из трахеи и бронхов. В 1911 г. В. Д. Соколов на основании собственных наблюдений привел данные об успешном применении бронхоскопии при лечении больных абсцессом легкого.
В 1924-1926 г. г. М. Ф. Цитович, В. К. Трутнев, А. Г. Лихачев и др. также опубликовали работы по применению бронхоскопии с лечебной целью при различных заболеваниях бронхов и легких (цит. по Еловой М. М. ). Таким образом, приоритет внедрения бронхоскопии в клинику внутренних болезней принадлежит русским врачам.
Как показал многолетний опыт применения эндоскопии в пульмонологии - единичные курсы лечебных бронхоскопий эффективны при пневмонии, абсцедирующей пневмонии или абсцессе легкого, а при обструктивной болезни легких необходимо проводить лечебные бронхоскопии курсами. Еще в 1956 г. Soulas и Mounier-Kuhn разделили курс лечебной бронхоскопии на 3 этапа. Первый этап - пробное лечение, второй этап - лечение для закрепления, третий этап - лечение для поддержания.
Основными лекарственными веществами, которые используют во время лечебных бронхоскопий, являются антисептики, антибиотики, муколитики и иммуномодуляторы.
Самым лучшим из антисептиков была признана фурагина калиевая соль - один из наиболее распространенных препаратов нитрофуранового ряда. Готовят 0, 1% раствор фурагина калиевой соли на изотоническом растворе хлорида натрия. Диоксидин - антисептик, производное хиноксолина, оказывает выраженное антибактериальное действие. Готовят 0, 1% или 0, 2% раствор диоксидина на 2% растворе гидрокарбоната натрия. Санирующий раствор готовят непосредственно перед употреблением. Перед введением в бронхиальное дерево его обязательно подогревают до температуры 36-37°. На одну санацию расходуют от 60 до 140 мл санирующей смеси.
Санационную бронхоскопию начинают с удаления содержимого из трахеобронхиального дерева с помощью отсоса. После этого промывают наиболее пораженные бронхи раствором антисептика. Одномоментно вводят не более 20 мл санирующей смеси с последующей аспирацией ее с помощью отсоса. Лечебную бронхоскопию заканчивают введением муколитика и/или антибиотика.
Слизь, вырабатываемая бронхиальными клетками, состоит из гликопротеидов, сульфомуцинов и воды; она содержит большое количество сульфгидрильных групп, способных формировать связи друг с другом с образованием трехмерной мукоидной структуры. Эти связи, называемые «дисульфидными мостиками», очень прочны и могут быть разорваны только восстановителями.
При патологических состояниях формируется повышенное количество дисульфидных мостиков, что приводит к увеличению вязкости и эластичности бронхиального секрета и повышает риск развития инфекции в скоплениях секрета. Впоследствии образуется гнойная мокрота.
В числе первых лекарственных средств, влияющих на реологические свойства бронхиального секрета, применяли ферментные препараты - трипсин, химотрипсин, рибонуклеазу, дезоксирибонуклеазу. Препараты вводили в виде ингаляций или эндобронхиальных инсталляций. Обычно значительное разжижение мокроты и улучшение ее отхождения наблюдалось к 5 - 7-му дню лечения, курс составлял 10-15 дней. В настоящее время применение протеолитических ферментов, особенно в лечении
больных хронической обструктивной болезнью легких, представляется нецелесообразным вследствие возможного развития бронхоспазма вплоть до астматического статуса, увеличения склонности к кровохарканью, аллергическим реакциям и усилению деструкции межальвеолярных перегородок при дефиците альфа 1-антитрипсина.
В настоящее время при заболеваниях органов дыхания, сопровождающихся образованием очень вязкой, трудно отделяемой мокроты слизисто-гнойного или гнойного характера, применяются лекарственные средства, известные как муколитики или бронхосекретолитические препараты.
Одним из наиболее эффективных препаратов этой группы является N-ацетилцистеин (флуимуцил) - это N-ацетиловое производное естественной аминокислоты L-ацетилцистеина. Флуимуцил - это препарат, оказывающий прямое муколитическое действие; он воздействует на образование слизи путем разрыва дисульфидных мостиков макромолекул мукопротеина, присутствующих в бронхиальном секрете. Это фармакологическое действие связано с наличием в молекуле флуимуцила свободной сульфгидрильной группы, делающей его биологически активным препаратом. В результате воздействия флуимуцила образуются молекулы меньшего молекулярного веса, и происходит разжижение слизи, поскольку препарат уменьшает ее вязкость. Воздействие флуимуцила на вязкость и эластичность слизи оценивалась in vitro на материале трахеобронхиального секрета животных, а также в исследованиях больных различными заболеваниями легких с применением различных методов. Эти исследования показали, что флуимуцил эффективно уменьшает вязкость и эластичность слизи, причем существует взаимосвязь между дозой препарата и интервалом времени, предшествующим реакции. Постепенное повышение концентрации флуимуцила приводит к более выраженному и быстрому уменьшению вязкости. Исследования с применением муциновых моделей выявили постепенное уменьшение вязкости и эластичности слизи при введении возрастающих концентраций флуимуцила. Активность ресничек эпителия дыхательных путей зависит от степени вязкости секрета, покрывающего эпителий. Оптимальная вязкость в сочетании с адекватной подвижностью ресничек способствуют правильной и эффективной элиминации слизи.
Исследования, проведенные на животных, показали, что флуимуцил повышает мукоцилиарную активность. Это благоприятное воздействие на мукоцилиарный транспорт объясняется улучшением деятельности ресничек и приводит к более эффективной элиминации слизи и меньшей степени ее адгезии к эпителию.
Лечение флуимуцилом приводит к значительному снижению активности эластазы - как в бронхоальвеолярном секрете, так и в плазме крови - что свидетельствует о способности данного препарата предотвращать разрушение легочного эластина, обусловленное хроническим воспалительным процессом.
Передача окислительно-восстановительных сигналов - это часть основных механизмов воспаления, например, индукции цитокинов, пролиферации, апоптоза и генной регуляции с целью защиты клеток. Оксиданты действуют как медиаторы передачи сигналов. Было показано, что тиолосодержащие восстанавливающие агенты, в том числе флуимуцил, подавляют активацию NFkB, контролирующего клеточные гены, ответственные за внутриклеточные адгезионные молекулы в интактных клетках. Кроме того, было показано, что флуимуцил подавляет экспрессию молекулы адгезии-1 клеток сосудов (VCAM-1) в эндотелиальных клетках человека.
Увеличивается количество данных, показывающих, что оксидативный стресс играет важную роль в развитии различных заболеваний человека. Источник стресса может быть внутренним (например, активированные клетки воспаления, клетки с окислительно-восстановительным циклом ксенобиотиков) или внешним (например, табакокурение).
Флуимуцил может оказывать прямой антиоксидантный эффект благодаря тому, что он является носителем свободной тиольной группы, способной взаимодействовать с электрофильными группами свободных радикалов кислорода (реактивных кислородных частиц - РКЧ), Взаимодействие с РКЧ приводит к промежуточному образованию тиольных радикалов; основным клеточным продуктом является дисульфид флуимуцила. Флуимуцил оказывает непрямое антиоксидантное воздействие, связанное с тем, что он является предшественником глютатиона и защищает эпителий дыхательных путей от агрессивного воздействия токсичных веществ, предотвращая, таким образом, повреждения легочной ткани. Глютатион - это трипептид, состоящий из глютаминовой кислоты, цистеина и глицина. Этот трипептид является основным фактором защиты от воздействия внутренних токсических агентов (связанных, например, с аэробным дыханием клеток и обменом веществ в фагоцитах) и внешних агентов (например, окиси азота, окиси серы и других компонентов табачного дыма, а также веществ, загрязняющих воздух). Сульфгидрильная группа цистеина оказывает нейтрализующее воздействие на эти агенты. Токсические агенты вызывают поражения любых тканей, однако эпителий бронхов и альвеол легких в связи с его расположением, анатомией и физиологией особенно склонен к возникновению поражений, вызываемых токсическими веществами.
Существует ряд заболеваний (острый респираторный дистресс-синдром, ХОБЛ, рак легкого, интерстициальные заболевания легких, муковисцидоз, бронхиальная астма), при которых на поверхности эпителия дыхательных путей присутствует избыток токсических агентов, приводящий к нарушению равновесия между глютатионом и токсическими агентами в сторону уменьшения количества глютатиона. В этих случаях развивается поражение эпителия дыхательных путей, называемое «оксидативным стрессом». Считается, что оксидативный стресс играет важную роль в патогенезе различных заболеваний легких. Нарушение равновесия между оксидантами и антиоксидантами обусловлено повышенным количеством оксидантов и/или недостаточностью антиоксидантной системы. РКЧ присутствуют в легких в норме и играют важнейшую роль в их функционировании. Кроме того, в легких имеется развитая система внутри- и внеклеточных антиоксидантов. Глютатион синтезируется преимущественно в печени (выполняющей роль депо глютатиона) и в легких, однако он распределяется во всем организме. Синтез осуществляется в цитоплазме клетки в два отдельных ферментативных этапа. На первом этапе осуществляется соединение глютаминовой кислоты и цистеина под воздействием гамма-глютамилцистеинсинтетазы, а на втором этапе - добавление глицина к дипептиду гамма-глютамилцистеину под действием глютатионсинтетазы с образованием глютатиона. Флуимуцил выполняет роль предшественника глютатиона, поскольку он легко проникает в клетки и легко подвергается деацилированию с образованием цистеина. Наличие аминокислот для использования в синтезе глютатиона является основным фактором регуляции синтеза глютатиона. Цистеин содержится в клетках в меньшем количестве по сравнению с глютаминовой кислотой и с глицином. Таким образом, синтез глютатиона зависит от наличия цистеина. Уровень глютатиона можно повысить путем дополнительного введения цистеина. Однако возможность введения активной формы цистеина - L-ацетилцистеина - отсутствует из-за низкого уровня всасывания в кишечнике, низкого уровня растворимости в воде и быстрого преобразования в процессе обмена веществ в печени.
Эти недостатки преодолеваются при использовании флуимуцила, в котором радикал ацетил соединен с аминогруппой. Таким образом, появляется возможность вводить такое количество цистеина, которое необходимо для поддержания адекватного уровня глютатиона в легких.
Во время лечебной бронхоскопии применяют 2 мл 5% раствора флуимуцила (N-ацетилцистеина), который вводят в бронхиальное дерево в конце санации. Действие препарата начинается через 30 мин после введения и сохраняется до 2 - 4 ч. При этом происходит разжижение мокроты, она легче отходит и в большем количестве, чем до санации, поэтому создается впечатление о значительном увеличении объема мокроты. На самом деле флуимуцил не стимулирует выработку секрета, а лишь разжижает его. Флуимуцил обладает слабым запахом сероводорода, поэтому его нужно с осторожностью применять у больных бронхиальной астмой из-за опасности развития бронхоспазма, однако, за более чем 5-ти летний опыт использования препарата не отмечалось подобного осложнения. Флуимуцил при инстилляциях не следует смешивать с антибиотиками, так как при этом происходит взаимная инактивация препаратов. Поэтому, например одна из фирм (фирма Zambon) выпустила уникальный препарат - флуимуцил антибиотик ИТ, который состоит из антибиотика тиамфеникола и N-ацетилцистеина. Препарат обладает широким спектром антибактериальной активности. Он активен в отношении многих штаммов устойчивых к беталактамным антибиотикам, в отношении внутриклеточных возбудителей (Legionella, Chlamidia, micoplasma), а также в отношении штаммов Staphylococcus aureus VISA и многих устойчивых штаммов S. Aureus. Еще одним преимуществом антибиотика является его высокая биологическая доступность и высокий коэффициент проникновения в легочную ткань. Другой важной особенностью является то, что он единственный антибиотик в классе хлорамфениколов, не имеющий гематологической токсичности. Таким образом, флуимуцил антибиотик ИТ остается среди антибиотиков первого выбора в терапии респираторных инфекций. Антибиотик вводят в конце санационной бронхоскопии в количестве 500 мг, разведя его предварительно в 5 мл воды для инъекций.
Отсюда следует, что бронхоскопия с самого начала своего существования стала важнейшим лечебно-оперативным эндоскопическим методом у больных с заболеваниями бронхо-легочной системы.
Бронхоскопия
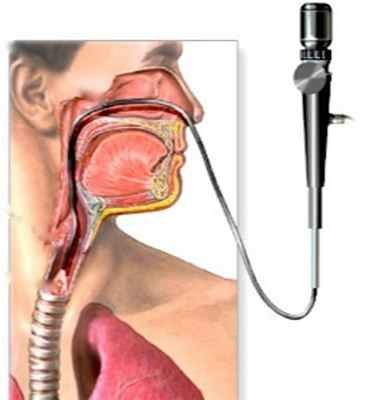
Бронхоскопия – это современное диагностическое исследование слизистых оболочек трахеи и бронхов с помощью специального оптического прибора – бронхоскопа. Это единственный метод, позволяющий непосредственно оценить внутреннюю поверхность бронхов, изучить их конфигурацию, рельеф слизистой оболочки и её сосудистый рисунок, а при обнаружении патологически измененного участка слизистой - произвести биопсию для последующего морфологического анализа. Бронхоскопия является также важнейшим и эффективным способом лечения больных с хроническими воспалительными и гнойными заболеваниями легких.
Ларингоскопия – это метод визуального исследования гортани. Специалистом осматриваются передняя и задняя части гортани, складки преддверия и истинные голосовые складки. Исследование чаще всего выполняется ЛОР-врачом при помощи гортанного зеркала (непрямая ларингоскопия) либо ригидного ларингоскопа (прямая ларингоскопия). Однако при опухолевых поражениях гортани осмотр с помощью ригидных инструментов бывает затруднён из-за ограниченных условий обзора, угрозы повреждения опухоли и кровотечения, а также из-за болевых ощущений пациента, которыми неминуемо сопровождается это исследование. В отделении эндоскопии НМИЦ онкологии им. Н.Н.Петрова для выполнения ларингоскопии и бронхоскопии применяется цифровая видеосистема Olympus EVIS Exera III с гибким видеоэндоскопом, диаметр которого составляет не более 5 мм. Это позволяет безопасно выполнить полноценный осмотр даже наиболее труднодоступных участков гортани при минимальных негативных ощущениях у пациента, а также произвести прицельную биопсию опухоли, необходимую для постановки диагноза.
Показания для проведения плановой бронхоскопии:
- Подозрение на опухоль трахеи и бронхов
- Кровохарканье
- Подозрение на наличие инородного тела в просвете дыхательных путей
- Ожоги нижних дыхательных путей
- Пневмония с затяжным течением, рецидивирующие пневмонии
- Деструктивная/аспирационная пневмония, абсцесс легкого
- Хронические заболевания бронхов и легких невыясненной причины
- Признаки диссеминированных патологических процессов на рентгене (мелких очагов, кист, полостей)
- Длительная одышка (при исключении бронхиальной астмы и сердечной недостаточности)
- Немотивированный кашель, продолжающийся свыше 1 месяца
Противопоказания к проведению исследования:
В настоящее время врачи снижают количество противопоказаний к бронхоскопии. Но при некоторых патологиях обследование может принести больше вреда, чем пользы.
- Обострение хронической обструктивной болезни легких (ХОБЛ) и бронхиальной астмы (проведение процедуры в этот момент может усилить спазм бронхов и усугубить состояние больного).
- Инфаркт миокарда и инсульт, перенесенные менее 4 недель назад (стресс и спазм сосудов и некоторая нехватка кислорода во время процедуры могут вызвать повторный случай нарушения кровообращения).
- Неконтролируемая аритмия
- Выраженные нарушения свертываемости крови (тромбоцитопения менее 20000)
- Аневризма аорты
- Психические заболевания, такие как шизофрения и эпилепсия (стресс и снижение концентрации кислорода в крови могут спровоцировать приступ судорог)
Как осуществляется исследование:
Исследование проводят в положении сидя. При этом нельзя вытягивать вперед голову и выгибать грудную клетку, чтобы аппарат не травмировал слизистую дыхательных путей. С целью местной анестезии непосредственно перед исследованием проводится обработка носовой и ротовой полости 10% Лидокаин-спреем. Он вызывает онемение неба, чувство комка в горле, легкую заложенность носа. Анестезия помогает подавить кашлевой и рвотный рефлекс. В процессе исследования анестетиком поэтапно орошается слизистая гортани, голосовых связок, трахеи и бронхов. Вопреки тревожным ожиданиям большинства пациентов, во время бронхоскопии они совершенно не чувствуют боли.
Трубка бронхоскопа имеет очень маленький диаметр, поэтому дыханию обследуемого она не мешает. Во время продвижения трубки по дыхательным путям в них может ощущаться легкое давление, но выраженного дискомфорта Вы при этом не испытываете. Чтобы снизить рвотный рефлекс в момент введения бронхоскопа, рекомендуем Вам дышать поверхностно и как можно чаще.
После процедуры чувство онемения остается на протяжении получаса. Не рекомендуется курить и принимать пищу на протяжении 2-х часов после завершения процедуры.
Процедура бронхоскопии, выполненная на современном цифровом оборудовании, сопровождается фиксацией полученного материала в виде фото– или видеозаписи, что позволяет проследить изменения состояния слизистой органов в динамике.
О результатах исследования Вам сообщит врач–эндоскопист сразу же после обследования, результаты цитологического исследования будут готовы через 3-4 дня, морфологическое заключение будет готово через 8–12 дней
Дополнительные диагностические и лечебные манипуляции во время бронхоскопии:
- Биопсия слизистой оболочки/новообразования
Важной составной частью диагностической бронхоскопии и ларингоскопии является биопсия. Она выполняется для морфологической верификации процесса и определения его распространенности по бронхиальному дереву. Взятие материала для цитологического и гистологического исследований выполняется несколькими способами, каждый из которых имеет свои показания. Наиболее часто биопсию производят с помошью биопсийных щипцов либо щетки-скарификатора (браш-биопсия). Материал помещают в одноразовый маркированный контейнер, а в случае браш-биопсии – на предметное стекло. Процедура безболезненна для пациента.
Материал для бактериологического и цитологического исследований (с целью обнаружения атипичных клеток при периферическом раке легкого, патогенной флоры при пневмониях и бронхитах, а также выявления микобактерии туберкулеза) получают со стенок и просвета бронхов. Если содержимое бронхов скудное, то в начале через канал эндоскопа в просвет бронхов вводят небольшой объем (20-40 мл) изотонического раствора натрия хлорида, а затем аспирируют раствор, смешанный с бронхиальным содержимым, в одноразовый стерильный контейнер.
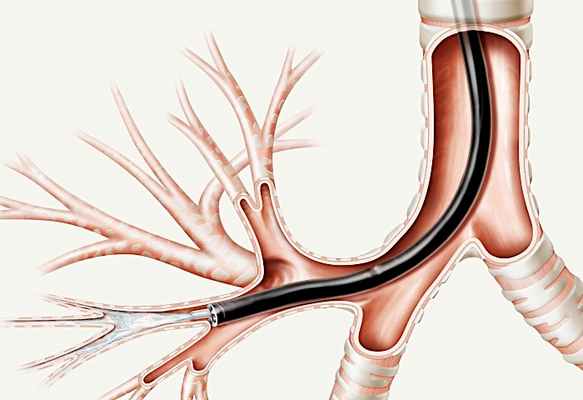
Бронхоальвеолярный лаваж представляет собой дополнительное исследование для установления характера легочного заболевания, при котором в просвет бронхов мелкого калибра вводится значительный объем изотонического раствора хлорида натрия (порядка 120-240 мл). При этом в получаемой при аспирации лаважной жидкости присутствуют клетки не только из просвета самых мелких бронхов, но и альвеол. Диагностический бронхоальвеолярный лаваж показан пациентам, у которых при рентгенографии органов грудной полости обнаружены неясные изменения в легких, а также диффузные изменения. Диффузные интерстициальные заболевания легких (саркоидоз, аллергический альвеолит, идиопатический фиброз, гистиоцитоз X, пневмокониозы, коллагенозы, облитерирующий бронхиолит) представляют наибольшую трудность для клиницистов, так как их этиология часто неизвестна.
Неясные изменения могут быть инфекционной, неинфекционной, злокачественной этиологии. Даже в тех случаях, когда лаваж не является диагностическим, по результатам его можно предположить диагноз, и тогда внимание врача будет сфокусировано на нужных дальнейших исследованиях. Например, даже в нормальной лаважной жидкости высока вероятность обнаружения различных нарушений. В дальнейшем бронхоальвеолярный лаваж потенциально используется в установлении степени активности заболевания, для определения прогноза и необходимой терапии.
- Санация трахеобронхиального дерева
Санация трахеобронхиального дерева - это лечебная мера, позволяющая устранить скопление слизи на пораженных бронхах. Основными задачами санационной бронхоскопии являются воздействие на характер секрета слизистых желез, улучшение дренажной функции бронхов за счет удаления секрета, проведение противовоспалительной терапии. Однократные курсы лечебной санационной бронхоскопии эффективны при пневмонии, нагноившейся кисте легкого, абсцессе легкого, а при хронической обструктивной болезни легких, хроническом обструктивном бронхите, бронхоэктазах, муковисцидозе необходимо многократное курсовое лечение.
Какие могут быть осложнения?
Как правило, данное исследование хорошо переносится пациентами, но иногда возникают потеря или охриплость голоса, боль в горле, а в случае биопсии может наблюдаться кровохарканье. Эти явления носят временный характер. Вас должны насторожить длительное кровохарканье, интенсивная неослабевающая боль в груди, появление отёка на лице и вокруг шеи, тошнота и рвота, а также повышение температуры тела и озноб. При появлении указанных симптомов немедленно обратитесь к врачу.
Прохождение процедур бронхоскопии и ларингоскопии в нашем центре возможно только после предварительной записи в регистрационном журнале (см. раздел Контакты), при наличии на руках результатов КТ грудной клетки или описания рентгенограммы легких.
Бронхоскопия и ларингоскопия выполняются ИСКЛЮЧИТЕЛЬНО под местной анестезией.
На амбулаторном этапе процедура выполняется на платной основе. Оплатить исследование можно в регистратуре поликлиники центра на 1-м этаже.
Направление от других специалистов для прохождения исследования не требуется.
Санационная бронхоскопия. Эффективность санационной бронхоскопии
Санационная бронхоскопия. Эффективность санационной бронхоскопии
Применение бронхоскопии с одновременным промыванием бронхов каким-либо дезинфицирующим раствором было испытано некоторыми авторами, но распространения оно не получило.
С начала введения пенициллина в лечебную практику он применяется и для лечения гнойных заболеваний легкого. В частности, за последнее время его стали широко использовать при предоперационной подготовке больных с бронхэктазиями (бронхоскопическое введение его раствора в бронхи).
Теперь уже, как правило, после бронхоскопической аспирации гнойного содержимого в бронхи вводят 50 000—100 000 единиц раствора пенициллина. Такое комбинированное лечение улучшило результаты. Проведенное опытным специалистом, оно дает не только субъективное, но и объективное улучшение, сказывающееся на общем состоянии, температуре, уменьшении количества мокроты и запаха в ней, а также на уменьшении перифокальных воспалительных явлений вокруг бронхов, что можно ясно отметить на сравнительных рентгенограммах до и после лечения.
Примером такого благоприятного результата от лечения бронхоскопическим дренажом с последующим введением пенициллина может служить наша больная В., 24 лет. Она была послана нами специально для проведения такого курса лечения перед операцией в клинику уха, горла и носа. За месяц пребывания в клинике больной 6 раз была сделана бронхоскопия с введением 100 000 единиц пенициллина. В результате количество мокроты снизилось с 600 до 300 и даже 200 мл. Запах уменьшился, температура стала нормальной, и при рентгенологическом исследовании было отмечено резкое уменьшение перифокальных воспалительных явлений.
Однако эта процедура, проведенная недостаточно умело, может привести к отрицательному результату. Так, для предоперационной подготовки в ту же клинику, где лечилась наша первая больная, были переведены две больные (больная В., 17 лет, и больная Б.) с таким же заболеванием. Их лечение было поручено недостаточно опытному врачу. Через 3—4 процедуры они были доставлены к нам с явным обострением процесса, с повышением температуры и т. д. Чтобы не подвергать больных риску и в то же время использовать благотворное действие пенициллина, мы с 1947 г. применяем комбинированное лечение в виде постурального дренажа и последующего интрабронхиального введения пенициллина.
Постуральный дренаж получил достаточное научное обоснование после работ Б. Э. Линберга, Нельсона и др. В настоящее время предоперационная подготовка больных с гнойным заболеванием легких не мыслится без систематического проведения постурального дренажа. Он проводится в течение нескольких дней или недель перед операцией, постоянно или с перерывами, в зависимости от количества мокроты и от того, как он переносится больным.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Лечебная бронхоскопия
Бронхоскопия – это обследование трахеи и бронхов с помощью эндоскопа. Исследование делается как с диагностической, так и с лечебной целью.Суть исследования сводится к осмотру при помощи бронхоскопа внутренней поверхности дыхательных путей на всем их протяжении, начиная с горла, голосовых связок, гортани и трахеи вплоть до самого бронхиального дерева.
Задачи, стоящие при выполнении лечебной бронхоскопии.
Важно знать, что лечебная бронхоскопия относится к категории малых хирургических вмешательств. Соответственно данная процедура может быть плановой и экстренной. Неотложной она становится при возникновении жизненно угрожающих состояний – легочное кровотечение, попадание инородного тела в просвет бронхов, тяжелый астматический статус и пр.
Целями, которые преследует лечебная бронхоскопия, являются:
— Очищение и промывание бронхолегочного дерева.
— Устранение закупорки бронхов и трахеи при попадании инородного тела с помощью специальных щипцов.
— Дренаж гнойных полостей. При этом гной не скапливается в легких, а выводится наружу.
— Введение лекарственных средств непосредственно в очаг воспаления. Для этого используют антибактериальные препараты, антисептики.
— Устранение закупорки бронхов и трахеи от скопившихся гноя и слизи.
— Остановка легочного кровотечения путем тампонады или введением раствора адреналина. Раствор вводится непосредственно на кровоточащий сосуд.
— Удаление новообразований в трахее и бронхах небольшого размера.
— Восстановление просвета трахеи после перенесенных заболеваний.
— Лечение свищей различной локализации.
— Стентирование при сдавлении дыхательных путей опухолью. Операция представляет собой установку расширителя в просвет бронха.
К показаниям для проведения лечебной бронхоскопии относятся:
— ХОБЛ (хроническая обструктивная болезнь легких)
— бронхиты;
— пневмонии;
— бронхоэктатическая болезнь;
— тяжелая бронхиальная астма, неподдающаяся медикаментозной терапии;
— наличие гнойных очагов в легких – абсцессов, кист;
— признаки легочного кровотечения;
— изменения трахеи и бронхов после интубационного наркоза;
— новообразования бронхов и трахеи;
— выраженные стенозы трахеи;
— закупорка дыхательных путей;
Хорошим терапевтическим эффектом обладает лечебная санационная бронхоскопия при острых и хронических воспалительных заболеваниях легких, таких как пневмонии, бронхиты, ХОБЛ, бронхоэктатическия болезнь. При данных заболеваниях врач, проводящий лечебную бронхоскопию, очистит и промоет физиологическим раствором или раствором антисептика бронхиальное дерево, через специальный медицинский отсасыватель все содержимое бронхиального дерева попадет в закрытую емкость, не инфицируя тем самым окружающие поверхности и слизистые. Очистка и промывание проводится несколько раз за процедуру небольшими порциями раствора. Кроме того, через бронхоскоп врач может ввести необходимые лекарственные препараты непосредственно в бронхи или в очаг инфекции (антибиотики, отхаркивающие, бронхорасширяющие препараты), что значительно увеличивает эффективность процедуры. Для достижения максимального терапевтического эффекта лечебной бронхоскопии, санационную лечебную бронхоскопию рекомендуется проводить курсом из 3-5 процедур.
Эффект от проведения лечебной бронхоскопии очевиден – это значительное уменьшение одышки, снижение частоты приступов удушья, повышение переносимости физических нагрузок, уменьшение частоты обострения заболевания, снижение потребности в лекарственных препаратах на 30-50%, укорочение сроков лечения острых пневмоний и бронхитов и, как следствие, — улучшение качества и продолжительности жизни. Продолжительность терапевтического эффекта лечебной бронхоскопии длительна – от 3-х месяцев до года и более.
В ООО «Лечебно-диагностический центр «Камский доктор» проводится лечебная видеобронхоскопия на видеоэндоскопической системе PENTAX бронхоскопом Pentax EB-1575K — высокого разрешения HR с уменьшенным диаметром вводимой трубки, использующий передовую технологию i-scan. Являясь флагманской моделью в линейке эндоскопов Pentax включает, в себя все новейшие достижения инженерии в сфере медицинских технологий для эндоскопии, что позволяет проводить не только качественную диагностику заболеваний трахеобронхиального дерева, но и адекватную, максимально эффективную лечебную санационную бронхоскопию.
Мнения многих людей, которым была проведена лечебная бронхоскопия, сводится к тому, что отмечается улучшение самочувствия после данной процедуры, поэтому они согласны на повторное ее проведение при такой необходимости.
Читайте также:
