Сердечная недостаточность. Анамнез при сердечной недостаточности
Добавил пользователь Morpheus Обновлено: 27.01.2026
Хроническая застойная сердечная недостаточность – комплексный клинический синдром, который может быть результатом любой структурной или функциональной патологии сердца, нарушающей возможность желудочков наполняться и выталкивать кровь.
Это серьезная и растущая проблема общественного здравоохранения. Это единственное сердечно-сосудистое заболевание, заболеваемость и распространенность которого растет, отчасти потому, что население стареет, но также из-за усовершенствования сердечно-сосудистых вмешательств по поводу процессов заболевания, что снижает раннюю смертность, но может привести к сердечным изменениям, которые влекут за собой сердечную недостаточность.
Ключевыми проявлениями являются одышка и усталость, которые могут ограничивать толерантность к физическим упражнениям, а также задержка жидкости, которая может приводить к перегрузке легких и периферическим отекам.
Диагноз главным образом является клиническим; путем сбора анамнеза и согласно результатам физикального осмотра необходимо определить нарушения со стороны сердца и несердечные состояния или образ жизни, которые могли стать причиной застойной сердечной недостаточности либо же усилить ее прогрессирование.
Наиболее полезным диагностическим исследованием для оценивания пациентов является полная 2-мерная эхокардиография в сочетании с допплерографией. Для оценивания пациентов при первичном обращении полезным может быть измерение уровня натрийуретического пептида типа В.
Положительное влияние на выживаемость пациентов показали такие вмешательства, как назначение ингибиторов АПФ, блокаторов рецепторов ангиотензина, антагонистов альдостерона, гидралазина и нитратов, а также сердечная ресинхронизационная терапия и имплантация кардиовертера-дефибриллятора.
Определение
Сердечная недостаточность является состоянием, при котором сердце, без повышения диастолического давления, не может генерировать сердечный выброс, достаточный для обеспечения потребностей организма. Может возникать в результате любого заболевания сердца, при котором нарушается систолическая, диастолическая или обе функции желудочков. Термин «застойная сердечная недостаточность» (ЗСН) употребляется по отношению к пациентам с одышкой и атипичной задержкой натрия и жидкости в организме, что приводит к отеку.
Сердечная недостаточность включает в себя широкий спектр клинических картин, от пациентов с нормальной фракцией выброса левого желудочка (ФВЛЖ)> 50% до пациентов с уменьшенной сократимостью миокарда (ФВЛЖ<40%).
1. Сердечная недостаточность со сниженной фракцией выброса (СНсФВ): симптомы, признаки и ФВЛЖ
2. Сердечная недостаточность с умеренно сниженной фракцией выброса (СНусФВ): симптомы, признаки и ФВЛЖ от 40% до 49% Другие признаки включают повышенный натрийуретический пептид (натрийуретический пептид В типа [НПВ] >35 нг/л [>35 пк/мл] или N-терминальный мозговой натрийуретический пептид [NT-pro-BNP] >125 нг/л [>125 пк/мл] и по крайней мере один дополнительный критерий: (a) соответствующее органическое заболевание сердца (например, гипертрофия левого желудочка [ГЛЖ] или увеличение левого предсердия), (b) диастолическая дисфункция.
3. Сердечная недостаточность с сохраненной фракцией выброса (СНсхФВ): симптомы, признаки и ФВЛЖ >50%. Другие признаки включают повышенный уровень натрийуретического пептида (НПВ >35 нг/л [>35 пк/мл] или NT-pro-BNP >125 нг/л [>125 пк/мл] и по крайней мере один дополнительный критерий: (a) соответствующее органическое заболевание сердца (например, ГЛЖ или увеличение левого предсердия), (b) диастолическая дисфункция. Дополнительную информацию об этом подтипе смотрите в нашей теме «Сердечная недостаточность с сохраненной фракцией выброса».
Сердечная недостаточность
В среднем 7-10% россиян имеют хроническую сердечную недостаточность (ХСН), 4,5% страдают от клинических симптомов сердечной недостаточности, снижающих качество жизни и трудоспособность, а среди лиц старше 65 лет половина больных с сердечно-сосудистыми заболеваниями имеют симптомы ХСН, и с каждым годом эти цифры увеличиваются.
Сердечная недостаточность - это синдром, вызванный нарушением структуры и снижением функции сердца. Может быть исходом таких заболеваний, как артериальная гипертония, ишемическая болезнь сердца, пороки сердца, аритмии, заболевания почек и щитовидной железы, кардиомиопатии, наследственные или в результате инфекций, интоксикаций, метаболических и других нарушений.
Классификация
Существует классификация ХСН по стадиям развития заболевания (Н.Д. Стражеско, В.Х. Василенко):
I стадия (начальная) - признаки недостаточности проявляются только при физической нагрузке, в покое симптомов нет.
II стадия подразделяется на два периода:
- период А – клинически выраженное нарушение правого или левого отдела сердца, застой в малом или большом круге кровообращения, одышка и симптомы возникают при небольших физических усилиях;
- период Б – застой в обоих кругах кровообращения (проявляется одышкой, отеками), работоспособность резко снижена.
III стадия (конечная) - изменения структуры органов и тканей, из-за нарушения кровоснабжения и трофики, одышка в состояние покоя.
Тяжесть заболевания определяется функциональным классом (ФК), показывающим, насколько ограничена физическая активность пациента.
- I ФК - нет ограничений в физической активности. Обычная физическая активность не вызывает чрезмерной одышки, утомляемости или сердцебиения;
- II ФК - незначительное ограничение в физической активности. Комфортное состояние в покое, но обычная физическая активность вызывает одышку, утомляемость или сердцебиение;
- III ФК - явное ограничение физической активности. Комфортное состояние в покое, но меньшая, чем обычно физическая активность вызывает чрезмерную одышку, утомляемость или сердцебиение;
- IV ФК - невозможность выполнять любую физическую нагрузку без дискомфорта. Симптомы могут присутствовать в покое. При любой физической активности дискомфорт усиливается.
Не стоит допускать развития заболевания, своевременная диагностика поможет предотвратить появление патологии. Наш кардиологический центр ФНКЦ ФМБА предлагает вам пройти комплексное исследование сердца. Своевременное установление причины сердечной недостаточности и ее устранение поможет сохранить качество вашей жизни.
Причины возникновения сердечной недостаточности
Причины возникновения сердечной недостаточности могут крыться в сопутствующем заболевании:
- артериальная гипертензия; ; ;
- кардиомиопатия; ;
- сахарный диабет.
Специалисты выделяют ряд факторов, которые могут повлиять на развитие заболевания:
- аритмия;
- гипертонические кризы;
- пневмония;
- психоэмоциональное или физическое перенапряжение;
- ОРВИ;
- длительный прием некоторых препаратов;
- значительный набор веса;
- алкоголизм.
Устранение факторов риска поможет избежать и предотвратить появление сердечной недостаточности.
Симптомы сердечной недостаточности
Симптомы связаны с неспособностью сердца обеспечивать адекватное кровообращение и развитием на этом фоне застойных явлений в малом и большом кругах кровообращения (в сосудах легких и сосудах других органов и систем). Застой крови в легких мешает нормальному насыщению ее кислородом и проявляется одышкой. Отеки – застой в большом круге кровообращения нарушают работу практически всех органов. Пациенты ощущают:
- повышенную утомляемость;
- одышку;
- отечность голеней и стоп;
- боль или чувство дискомфорта в брюшной полости вследствие увеличения печени.
Симптомы сердечной недостаточности развиваются постепенно и иногда длительно могут остаться незамеченными, поэтому необходимо регулярно проходить медицинские осмотры. В кардиологическом центре ФМКЦ ФМБА вы можете пройти комплексное исследование сердца, чтобы вовремя распознать у себя этот синдром и заболевания, которые он сопровождает.
Диагностика
При сборе анамнеза врач особое внимание уделяет наличию жалоб на одышку и быструю утомляемость. Собирает информацию о существовании других заболеваний. При подозрении на сердечную недостаточность больного направляют на инструментальные исследования и лабораторные анализы.
Кардиологический центр ФМКЦ ФМБА проводит полный комплекс диагностических мероприятий:
- ЭКГ в 12 отведениях;
- ЭХО-КГ;
- Холтеровское мониторирование;
- ЭКГ с дозированной физической нагрузкой;
- чреспищеводная ЭХО-КГ;
- СМАД (суточное мониторирование артериального давления);
- УЗИ органов брюшной полости;
- общий анализ крови;
- биохимический анализ крови (липидный спектр, глюкоза крови, показатели функции печени и почек);
- гормоны щитовидной железы;
- коагулограмма (анализ, позволяющий узнать свертываемость крови);
- общий анализ мочи;
- спирометрия (исследование функций дыхания);
Лечение сердечной недостаточности
При лечении сердечной недостаточности основное внимание направлено на устранение причины недуга. В зависимости от характера заболевания, его течения и общего состояния пациента, врач выбирает метод лечения.
На базе нашего кардиологического центра ФНКЦ ФМБА функционирует терапевтическое и хирургическое отделения. Вам может быть показано обследование и подбор лекарственной терапии в нашем стационаре. Если медикаментозное лечение недостаточно эффективно, то кардиолог может рекомендовать хирургическое вмешательство. Специалисты кардиохирургического отделения ФНКЦ ФМБА успешно применяют передовые методы лечения сердечной недостаточности. Это может быть операция по коррекции клапанного порока, ишемической болезни сердца, аритмий. В нашей клинике проводятся уникальные операции с минимальной инвазией.
Сбор анамнеза и врачебный осмотр

Первое, что делает врач, подозревающий наличие сердечной недостаточности, — осмотр пациента и сбор анамнеза. Это важно для определения текущей симптоматики и возможной причины заболевания. На этапе сбора анамнеза и физикального обследования врач спрашивает вас о симптомах, перенесенных заболеваниях, физической активности, аппетите, проблемах со сном и дыханием и т. д. После сбора анамнеза врач проведет осмотр (физикальное обследование). Этапы медицинского осмотра, наиболее полезные для диагностики сердечной недостаточности:
- Измерение артериального давления и частоты пульса. Высокое давление увеличивает нагрузку на сердце, учащенный или нерегулярный пульс указывает, что сердце бьется чаще, так как подключается механизм компенсации.
- Проверка цвета и температуры кожи.
- Осмотр вен шеи. Застой крови в сердце может привести к набуханию вен шеи.
- Прослушивание легких и сердца (с помощью стетоскопа). Хрипы и крепитация (характерный хрустящий звук) могут свидетельствовать о накоплении жидкости в легких. Патологический шум в сердце может свидетельствовать о дефекте клапана.
- Пальпация живота для обнаружения отека.
- Пальпация ног и лодыжек с этой же целью.
- Измерение массы тела.
Рекомендации Европейского общества кардиологов (ESC) по диагностике и лечению сердечной недостаточности
Что нужно знать пациентам
Это руководство для пациентов, подготовленное Европейским обществом кардиологов (European Society of Cardiology, ESC), представляет собой краткий обзор наиболее актуальных научно обоснованных рекомендаций по диагностике и лечению сердечной недостаточности.
В частности, оно призвано помочь пациентам понять:
- какие основные виды сердечной недостаточности существуют;
- какие лекарственные препараты используются для лечения сердечной недостаточности;
- какие устройства могут использоваться;
- почему важна полноценная реабилитация;
- насколько важно лечение у медицинских специалистов разного профиля;
- как важно заботиться о себе и контролировать свое состояние.

АНИМИРОВАННОЕ ПУТЕШЕСТВИЕ ПО СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
Серия простых и увлекательных анимационных видео, объясняющих сердечную недостаточность и ее лечение
Эти видео рассказывают о том, как работает здоровое сердце, что происходит при сердечной недостаточности и как различные методы лечения помогают улучшать состояние вашего здоровья
Как работает здоровое сердце
Что происходит при сердечной недостаточности
Как сердце и другие органы адаптируются к сердечной недостаточности
Как сердечная недостаточность вызывает задержку жидкости
Как инфаркт миокарда может вызывать сердечную недостаточность
Как нарушение работы клапанов вызывает сердечную недостаточность
Как вазодилататоры действуют при сердечной недостаточности
Как работают диуретики при сердечной недостаточности
Как работают вспомогательные системы кровообращения при сердечной
ПОЛЕЗНЫЕ МАТЕРИАЛЫ
Дневник симптомов и событий
Наблюдайте за течением заболевания
Запись на прием к врачу
Таблица приема препаратов
Нажмите, чтобы распечатать эти ресурсы, которые помогут вам контролировать сердечную недостаточность
ВИДЕО ПАЦИЕНТОВ И ОБСЛУЖИВАЮЩЕГО ПЕРСОНАЛА
В этом разделе вы можете увидеть, услышать или прочитать интервью с другими пациентами, страдающими сердечной недостаточностью или людьми, которые осуществляют уход

Пациент на фитнес-тренировке
Пациент с имплантируемым кардиовертером-дефибриллятором (ИКД)

ИЛЖ как подготовка к трансплантации

Изменение образа жизни и сохранение оптимизма

Жизнь с устройствами для лечения сердечной недостаточности

Сложности с постановкой диагноза

Жизнь с искусственным левым желудочком (ИЛЖ)
ЗАЙДИТЕ НА НАШУ СТРАНИЧКУ НА FACEBOOK
И поделитесь своим мнением и опытом с другими пациентами, членами их семей и лицами, осуществляющими уход.
Ассоциация специалистов по сердечной недостаточности (HFA) входит в состав Европейского общества кардиологов — некоммерческого учреждения, созданного на основании французского закона 1901 года. Ее цель — работа с пациентами с сердечной недостаточностью и повышение осведомленности о сердечной недостаточности как о глобальной проблеме в области здравоохранения.
ДОБРО ПОЖАЛОВАТЬ НА САЙТ HEART FAILURE MATTERS!
Наш обновленный и улучшенный сайт, содержащий самую актуальную информацию о сердечной недостаточности для больных и лиц, осуществляющих за ними уход, уже работает.
Посмотрите видео ниже, чтобы научиться перемещаться по сайту и быстро находить нужную информацию.
Сердечная недостаточность. Анамнез при сердечной недостаточности
Сердечная недостаточность. Анамнез при сердечной недостаточности
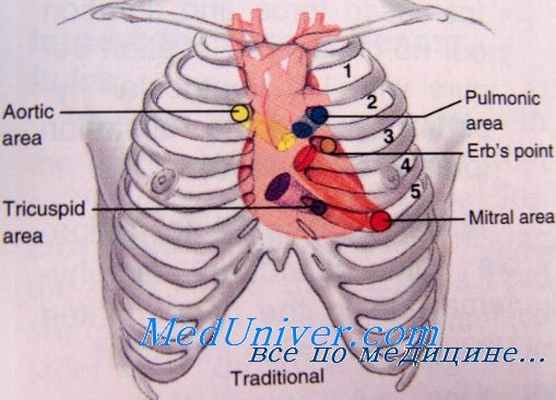
Необходимо изучить симптомы в покое и при нагрузке. К типичным симптомам относятся одышка, утомляемость, ограничение толерантности к физической нагрузке (ТФН), ортопноэ и отеки. Внезапное появление тяжелой одышки указывает на острый отек легких и, как правило, связано с ишемией, аритмией, острой левосторонней клапанной регургитацией или тяжелой АГ. Важно исключить другие причины, например легочную эмболию и пневмоторакс. Следует также определить степень ограничения ФН, т.к. функциональная способность согласно классификации NYHA непосредственно служит прогнозом смертности больных СН.
Однако оценка самим пациентом своих функциональных возможностей может существенно отличаться от результатов, полученных во время объективных исследований. Наличие симптомов в покое имеет большее прогностическое значение для диагностики СН по сравнению с симптоматикой, появление которой связано с ФН. Ортопноэ не является специфичным симптомом для CН и может быть у пациентов с асцитом или эмфиземой легких. Возможно трепопноэ (одышка или дискомфорт в положении пациента лежа на боку). Пациенты с XCН предпочитают спать на правом боку, и трепопноэ, вероятно, объясняет большую частоту правосторонних плевральных выпотов у таких больных.
Клинически выраженные отеки указывают на наличие в организме 3-4 кг избыточной жидкости. У пациентов с тяжелой СН, развившейся по большому кругу кровообращения, могут доминировать гепатомегалия и асцит. У пациентов с ХСН часто отсутствуют хрипы в легких и отеки на ногах. В исследовании 50 больных, направленных на пересадку сердца, сочетание хрипов, отеков и повышенного давления в яремных венах отсутствовало у 18 из 43 исследуемых с ДЗАА > 22 мм рт. ст.; такое сочетание симптомов имеет чувствительность 58% и специфичность 100% для диагностики СН.
Прогностическое значение различных симптомов СН изучали немногие исследователи. Симптомы плохо коррелируют с объективными данными, характеризующими дисфункцию сердца в покое. Например, в графстве Olmstred Country, Minnesota только у 46% пациентов из случайной нопуляционной выборки с серьезной диастолической дисфункцией (маркер — увеличенное давление наполнения ЛЖ) был подтвержден диагноз СН с использованием Фремингемских критериев. Количество публикаций в доступной литературе также ограничено в связи с малыми размерами выборок, нехваткой надлежащих средств управления, ретроспективного дизайна исследований, вариабельности интервьюеров и конкретных определений.
В систематическом обзоре лишь ортопноэ являлось скромным предиктором увеличения давления наполнения. Одышка и отеки были наиболее прогностически значимыми в комбинации с результатами физикального обследования (S3, тахикардия, повышенное давление в яремных венах, низкое ПАД, хрипы, абдоминоюгулярный рефлюкс). При комбинации трех и более признаков или симптомов вероятность увеличения давления наполнения составляла > 90% при отсутствии сведений о тяжелой дисфункции ЛЖ. При отсутствии симптомов пли наличии только одного признака вероятность увеличения давления наполнения составляла < 10%. Такой подход в диагностике СН был использован в нескольких исследованиях.
The European Society of Cardiology (ESC) рекомендует выставлять диагноз СН на основании сочетания симптомов с количественной оценкой дисфункции сердца. Наиболее часто используют Фремингемские критерии, имеющие умеренные специфичность (63%) и чувствительность (63%) при ФВ
Дифференциальная диагностика между систолической и несистолической СН с умеренной точностью возможна у постели больного. Например, при мультифакторном анализе Silver M.T. и соавт. использовали следующие простые условия для прогноза ФВ > 0,40 после ИМ: (1) поддающаяся интерпретации ЭКГ; (2) отсутствие в анамнезе Q-ИМ; (З) отсутствие в анамнезе СН; (4) ИМ, который не является Q-ИМ и передним. Эти условия имели положительную прогностическую ценность > 98%.
У пациентов с клиникой сердечной недостаточности, а также у женщин и пожилых больных с увеличенным ИМТ систолическая функция, вероятно, более сохранена, если присутствует значимая АГ (АД > 160/100 мм рт. ст.), но эти показатели имеют недостаточную специфичность или чувствительность для выбора терапии. Диастолическая и систолическая дисфункции не являются взаимоисключающими состояниями. Клинические критерии для диагноза несистолической СН разработаны, но пока не утверждены.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Сердечная астма
Сердечная астма - это состояние острой недостаточности левого отдела сердца, которое характеризуется приступами одышки, удушья и требует экстренной медицинской помощи, так как даже предвестники астмы могут привести к летальному исходу. Выражается недостаточность в ощущении нехватки кислорода, в связи с чем человек начинает кашлять, хрипеть, его лицо становится цианотичным, растет диастолическое давление, появляется страх смерти. Приступ требует применения срочных мер помощи больному с приемом нитроглицерина, мочегонных препаратов, с кислородотерапией и иными неотложными действиями.
Сердечная астма не является самостоятельным заболеванием. Так называют клинический синдром, который проявляется определенными признаками. Кардиологи рассматривают сердечную астму, как тяжелейшее проявление острой недостаточности сердца, которая осложняет иные имеющиеся у человека сердечно-сосудистые патологии.
Причины
Причинами сердечной астмы может стать любое кардиологическое заболевание, имеющее в своем исходе сердечную недостаточность.
Такими заболеваниями являются:
- пороки сердца, чаще всего стеноз митрального клапана;
- ишемическая болезнь сердца;
- острый инфаркт миокарда;
- постинфарктный кардиосклероз;
- аневризма левого желудочка;
- артериальная гипертония, гипертонический криз;
- пароксизм мерцательной аритмии;
- миокардиты, постмиокардитический кардиосклероз;
- кардиомиопатии (гипертрофическая, дилатационная, рестриктивная);
- внутрисердечные тромбы;
- опухоль сердца (миксома);
- острый и хронический гломерулонефрит (в связи с развитием артериальной гипертонии).
Пусковыми факторами, способными спровоцировать повышение давления в легочных капиллярах, служат излишние психоэмоциональные или физические нагрузки у пациентов с перечисленными заболеваниями. Также эпизоды сердечной астмы могут появляться при беременности на фоне имеющихся кардиологических заболеваний, при лихорадке у пациентов с хронической сердечной недостаточностью.
Симптомы
Предвестниками приступа сердечной астмы могут быть: появившиеся в предшествующие 2-3 суток одышка, стеснение в груди, покашливание при небольшой физической нагрузке или переходе в горизонтальное положение.
Приступы сердечной астмы чаще наблюдаются ночью, во время сна вследствие ослабления адренергической регуляции и увеличения притока крови в систему малого круга в положении лежа. В дневное время приступ сердечной астмы обычно связан с физическим или нервно-психическим напряжением.
Обычно приступы сердечной астмы возникают внезапно, заставляя больного проснуться от ощущения острой нехватки воздуха и нарастания одышки, переходящей в удушье и сопровождающейся надсадным сухим кашлем (позднее - с небольшим отделением прозрачной мокроты).
Во время приступа сердечной астмы больному трудно лежать, он принимает вынужденное вертикальное положение: встает или садится в постели, опустив вниз ноги (ортопноэ); дышит обычно через рот, с трудом говорит.
Состояние больного сердечной астмой возбужденное, беспокойное, сопровождается чувством панического страха смерти. При осмотре наблюдается цианоз в области носогубного треугольника и ногтевых фаланг, тахикардия, повышение диастолического артериального давления. При аускультации могут отмечаться сухие или скудные мелкопузырчатые хрипы, преимущественно в нижних участках легких.
При длительном и тяжелом приступе сердечной астмы появляется «серый» цианоз, холодный пот, набухание шейных вен; пульс становится нитевидным, падает давление, больной ощущает резкий упадок сил. Трансформация сердечной астмы в альвеолярный отек легких может происходить внезапно или в процессе нарастания тяжести заболевания, о чем свидетельствует появление обильной пенистой, с примесью крови мокроты, влажных мелко- и среднепузырчатых хрипов над всей поверхностью легких, тяжелого ортопноэ.
Диагностика
Диагностируют сердечную астму на основании данных:
- Информации, полученной при опросе и осмотре больного;
- Оценки клинических симптомов;
- Электрокардиограммы; грудной клетки.
Лечение
При неотложном состоянии нужно вызвать «скорую помощь». Оприезда бригады больного надо усадить у окна, обеспечив приток воздуха.Неотложная помощь при сердечной астме включает в себя и накладывание жгутов на конечности, спустя 10 минут после того, как больной принял сидячее положение.При оказании неотложной помощи при сердечной астме важно контролировать артериальное давление у больного. Если оно в норме или повышено, то под язык больному дают таблетку нитроглицерина или нифедипина.
Поскольку сердечная астма – это вторичное заболевание, то курс лечения должен направляться на устранение основного недуга. Врач определяет должный режим активности пациента. Назначаются диета и уровень допустимых физических нагрузок.
В зависимости от причин возникновения приступа кашля и удушья используются различные препараты, вводимые в виде инъекций. При сильной одышке, болевых ощущениях, признаках отека легких применяют наркотические анальгетики, среди которых и морфин (1%). Также хороший эффект оказывают кислородные ингаляции и внутривенные инъекции этилового спирта. Обязательно назначаются мочегонные препараты внутривенно (фуросемид 2-8 мл.). Целесообразно использовать препараты сердечных гликозидов. Особенно эффективны они при наличии тахикардии.
Во время оказания медицинской помощи ведется постоянный контроль артериального давления пациента.
Читайте также:
