Сердечная недостаточность. Компенсация сердечной недостаточности
Добавил пользователь Валентин П. Обновлено: 27.01.2026
Серде́чная недоста́точность — патологическое состояние (клинический синдром), связанное с острым или хроническим нарушением работы сердца и, вследствие этого, недостаточным кровоснабжением органов и тканей. Первопричиной является ухудшение способности сердца к наполнению или опорожнению, обусловленное повреждением миокарда и (или) внутрисердечных структур.
В зависимости от того, как быстро развивается сердечная недостаточность, её разделяют на острую и хроническую. Острая сердечная недостаточность может быть связана с травмами, действием токсинов, болезнями сердца и без лечения быстро может привести к летальному исходу. Хроническая сердечная недостаточность развивается в течение длительного времени и проявляется комплексом характерных симптомов (одышка, утомляемость и снижение физической активности, отеки и др.), которые связаны с неадекватным кровоснабжением органов и тканей в покое или при нагрузке и часто с задержкой жидкости в организме.
Распространенность хронической сердечной недостаточности постоянно растет. В России за последние 10 лет она увеличилась с 4-5% до 7-8% населения. Продолжительность жизни больных с сердечной недостаточностью в основном определяется ее тяжестью. Так, выживает в течение 3-4 лет 80% пациентов с лёгкими проявлениями хронической сердечной недостаточности, 60% – со средними проявлениями и не более 30% – с тяжёлой хронической сердечной недостаточностью.
Сердечная недостаточность возникает при перегрузке и переутомлении сердца (вследствие артериальной гипертонии, пороков сердца, нарушений сердечного ритма), нарушении его кровоснабжения (инфаркт миокарда, анемия), воспалительных заболеваниях сердца (миокардитах), токсических влияниях (например, при нарушениях работы щитовидной железы). Преимущественная недостаточность левого желудочка сердца протекает с застоем крови в малом круге кровообращения, что сопровождается одышкой, цианозом и иногда кровохарканьем, а правого желудочка — с застоем в большом круге кровообращения (одышка, отёки, увеличенная печень). В результате сердечной недостаточности возникают гипоксия органов и тканей, ацидоз и другие нарушения метаболизма.
Острая сердечная недостаточность (ОСН), являющаяся следствием нарушения сократительной способности миокарда и уменьшения систолического и минутного объёмов крови, проявляется крайне тяжелыми клиническими синдромами: кардиогенным шоком, отеком лёгких, острой почечной недостаточностью.
Острая сердечная недостаточность чаще бывает левожелудочковой и может проявляться в виде сердечной астмы, отёка лёгких или кардиогенного шока.
Острая сердечная недостаточность требует принятия экстренных мер по стабилизации кровообращения (гемодинамики). В зависимости от причины, вызвавшей недостаточность кровообращения принимают меры, направленные на повышение (стабилизацию) артериального давления, нормализацию сердечного ритма, купирование болевого синдрома (при инфарктах). Дальнейшая стратегия подразумевает лечение заболевания, вызвавшего недостаточность.
Лечение хронической сердечной недостаточности. Целями лечения ХСН являются нормализация сократительной способности миокарда, его ритма, стабилизация гемодинамических показателей (пульс, давление), выведение избытка жидкости (отеки). Крайне важными являются немедикаментозные средства: Диета с ограничением поваренной соли до 3 г в сутки и жидкости до 1,0-1,2 л в сутки. Пища больных хронической сердечной недостаточностью должна быть достаточной калорийности, легко усваиваться, содержать достаточное количество белка и витаминов. Регулярное взвешивание необходимо, так как прирост массы тела более, чем на 2 кг за 1-3 дня, скорее всего свидетельствует о задержке жидкости в организме и угрозе декомпенсации (срыв защитных механизмов с резким ухудшением состояния) ХСН.
Полный отказ от физических нагрузок нежелателен для всех больных ХСН.
Объем физических нагрузок должен рассчитываться индивидуально, в зависимости от заболевания, приведшего к развитию хронической сердечной недостаточности (например, при миокардите – воспалении мышцы сердца – объем нагрузок должен быть незначительным), и функционального класса хронической сердечной недостаточности.
Предпочтительнее динамические нагрузки (выполнение внешней работы с изменениями длины скелетных мышц – например, ходьба, плавание, езда на велосипеде), а не статические (развитие максимальных усилий при воздействии на неподвижный объект или удержание неудобного положения тела – например, поднятие тяжестей).
Для больного хронической сердечной недостаточностью нежелательно пребывание в условиях высокогорья, высоких температур и влажности.
Из медикаментов для лечения ХСН применяются:
- Ингибиторы АПФ и блокаторы рецепторов ангиотензина — комплексное воздействие на сердечно-сосудистую систему, снижение АД, уменьшение кардиологического риска.
- Β-блокаторы- урежение частоты сердечных сокращений, уменьшение нагрузки на сердце, антиаритмическое действие
- Мочегонные (диуретики) — выведение избытка жидкости, снижение АД.
- Сердечные гликозиды — улучшают сократительную способность миокарда.
- Нитраты — уменьшение преднагрузки на сердце, купирование стенокардических болей. Применяются только в сочетании с периферическими вазодилятаторами.
В случае тяжелой ХСН прибегают к высокотехнологичным методам лечения:
Сердечная недостаточность: симптомы, причины, лечение

Сердечная недостаточность связана со снижением функции сердца. Сердечная мышца не может выработать энергию, необходимую для прокачки необходимого количества крови по всему организму.
Только в России около 7 миллионов человек страдают сердечной недостаточностью. У людей старше 70 лет страдает каждый четвертый человек, причем мужчины, как правило, поражаются в значительно более молодом возрасте, чем женщины. Риск для мужчин примерно в полтора раза выше, чем для женщин. В России болезни системы кровообращения являются самой распространенной причиной смерти.
Что такое сердечная недостаточность?
Со здоровым сердцем богатая кислородом кровь из левого желудочка перекачивается через тело к органам, обеспечивая их кислородом и питательными веществами. После снабжения органов кровь с низким содержанием кислорода возвращается из организма в правую часть сердца, откуда она транспортируется в легкие. В легких кровь обогащается кислородом, так что она снова может перекачиваться по всему телу через левый желудочек.
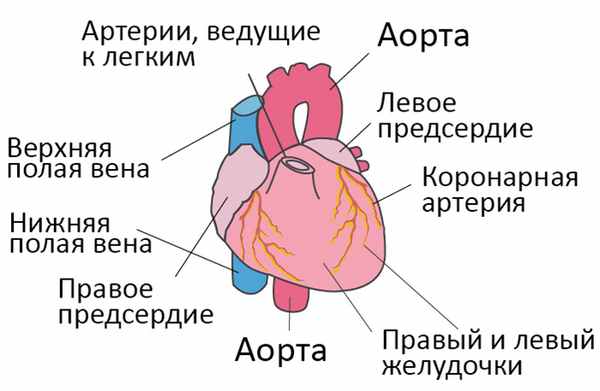
Сердечная недостаточность – это ослабление насосной функции сердца. Как правило, поражается либо правая сторона сердца (правосторонняя сердечная недостаточность), либо левая сторона сердца (левосторонняя сердечная недостаточность). При прогрессирующей сердечной недостаточности могут быть затронуты обе стороны сердца (глобальная сердечная недостаточность). Сердечная недостаточность также может быть хронической или острой по своей природе. Хроническая сердечная недостаточность встречается чаще острой сердечной недостаточности, которая возникает внезапно и неожиданно. Острая сердечная недостаточность может возникнуть внезапно на фоне острой сердечно-сосудистой катастрофы и/или декомпенсации сердечной недостаточности.
Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана болезнями, которые затрагивают или повреждают сердечную мышцу. Наиболее распространенной причиной хронической сердечной недостаточности является заболевание коронарной артерии.
Ишемическая болезнь сердца (ИБС) вызывается сужением коронарных сосудов (коронарных артерий), чаще всего из-за атеросклероза. Коронарные артерии – это сосуды, которые обеспечивают сердце кислородом и другими важными питательными веществами. Прогрессирующее сужение (также называемое стенозом) артерий приводит к нарушениям кровообращения сердечной мышцы. ИБС часто диагнастируется, когда присутствует стенокардия (боль и напряжение в груди), но в остальном она остается незамеченной.
Инфаркт происходит из-за уменьшения циркуляции крови, богатой кислородом, к сердечной мышце, что приводит к необратимой гибели ткани. Это повреждение влияет на насосную функцию сердца, приводя к сердечной недостаточности. Большая часть пациентов также страдает от высокого кровяного давления, что дополнительно усугубляет ситуацию.
Высокое кровяное давление (гипертония) является единственной причиной сердечной недостаточности у почти 20% людей, что делает его второй наиболее распространенной причиной этого заболевания. Высокое кровяное давление заставляет сердце постоянно работать сильнее. Сердце не может работать под дополнительной нагрузкой в течение длительного периода времени, и поэтому деградирует.
Подобный эффект может быть вызван проблемой с сердечным клапаном. При суженных или протекающих аортальных клапанах сердце должно работать сильнее или биться чаще, что также ведет к увеличению нагрузки.
Брадикардия – нарушения сердечного ритма при котором снижена частота сердечных сокращений также может быть причиной сердечной недостаточности, поскольку циркулирует слишком мало крови. Слишком быстрое сердцебиение (тахикардия) связано с уменьшением ударного объема и, следовательно, может также привести к сердечной недостаточности.
Наследственные заболевания сердца, беременность, аутоиммунные расстройства, алкоголь, наркотики или злоупотребление медикаментами, гиперактивность щитовидной железы и нарушения обмена веществ (сахарный диабет) могут быть причинами сердечной недостаточности.
Какие виды сердечной недостаточности и каковы их симптомы?
Каждый тип сердечной недостаточности имеет разные симптомы, и симптомы могут различаться по интенсивности. Тем не менее, основным симптомом сердечной недостаточности является затруднение дыхания при физической нагрузке или в покое. Предупреждающие признаки могут включать потоотделение при легкой физической нагрузке, неспособность лежать ровно, стеснение в груди или наличие отечности ног.
Левосторонняя сердечная недостаточность
Левая сторона сердца отвечает за перекачку богатой кислородом крови по всему телу к органам. При левосторонней сердечной недостаточности насосная функция левого желудочка ограничена, что приводит к недостаточному количеству крови, обогащенной кислородом, для прокачки по всему организму. Вместо этого кровь остается в легочной циркуляции, что может привести к образованию жидкости в легких (отек легких), затрудненному дыханию, раздражению горла, «дребезжащему» звуку при дыхании, слабости или головокружению.
Это чаще всего вызвано ишемической болезнью сердца (ИБС), высоким кровяным давлением или сердечным приступом и реже – нарушением сердечной мышцы или сердечных клапанов.
Левосторонняя сердечная недостаточность может проявляться остро или развиваться со временем. Обычно впервые замечают по одышке от физической активности. При тяжелом состоянии это может даже привести к гипотонии (низкому кровяному давлению) в состоянии покоя.
Правосторонняя сердечная недостаточность
Правая сторона сердца отвечает за возврат крови с низким содержанием кислорода обратно в легкие. При правосторонней сердечной недостаточности правый желудочек не работает должным образом. Это вызывает повышенное давление в венах, вытесняя жидкость в окружающие ткани. Это приводит к отекам, особенно в ступнях, пальцах ног, лодыжках и голенях. Это также может привести к острой необходимости мочиться ночью, когда почки получают лучшее кровообращение.
Причиной чаще всего является острое или хроническое увеличение сопротивления легочного кровообращения. Обусловлено легочными заболеваниями, такими как легочная эмболия, астма, выраженная эмфизема, хроническое обструктивное заболевание легких (ХОЗЛ, чаще всего вследствие употребления табака) или левосторонней сердечной недостаточностью. Редкие причины включают проблемы с сердечным клапаном или заболевания сердечной мышцы.
Глобальная сердечная недостаточность
Когда поражены как левая, так и правая стороны сердца, это называется глобальной сердечной недостаточностью. Присутствуют симптомы левой и правой сердечной недостаточности.
Систолическая и диастолическая сердечная недостаточность
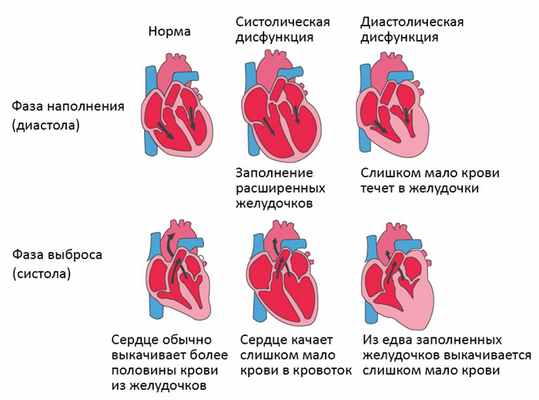
Систолическая сердечная недостаточность связана с потерей нормального функционирования клеток сердечной мышцы или внешних нарушений насосной функции. Кровь попадает в легкие, а органы не получают достаточного количества кислорода.
При диастолической сердечной недостаточности теряется эластичность желудочка, из-за чего он не расслабляется и не наполняется соответствующим образом. Одной из наиболее распространенных причин диастолической дисфункции является высокое кровяное давление. Из-за повышенного сопротивления в артериях сердце должно работать сильнее. Эластичность сердечной мышцы снижается, и между сокращениями из желудочков в организм может перекачиваться меньше крови. Это приводит к тому, что организм не получает достаточного количества крови и питательных веществ.
Болезнь клапана сердца также может привести к утолщению сердечной мышцы. Мускулатура сердца становится более жесткой и менее эластичной из-за накопления белков. Симптомы от кашля до одышки.
Хроническая и острая сердечная недостаточность
Хроническая сердечная недостаточность – это прогрессирующее заболевание, которое развивается месяцами или годами и встречается чаще, чем острая сердечная недостаточность. При хронической сердечной недостаточности симптомы часто не воспринимаются всерьез, поскольку организм способен компенсировать это в течение длительного периода времени или симптомы связывают с увеличением возраста. Симптомы отражают либо левую, либо правостороннюю сердечную недостаточность.
Острая сердечная недостаточность возникает внезапно, через несколько минут или часов, после сердечного приступа, когда организм больше не может это компенсировать. Некоторые симптомы включают в себя:
- Сильные затруднения дыхания и / или кашля;
- Булькающий звук при дыхании;
- Нарушение сердечного ритма;
- Бледность;
- Холодный пот.
На какие классы делится сердечная недостаточность?
Существует несколько классификаций сердечной недостаточности:
- Классификация по В. Х. Василенко, Н. Д. Стражеско, Г. Ф. Ланга;
- Классификация острой сердечной недостаточности по шкале Killip;
- И самая распространенная, классификация Нью-Йоркской кардиологической ассоциации.
Согласно функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA), сердечная недостаточность подразделяется на классы I-IV в зависимости от выраженности симптомов и ограничения физической активности.
Сердечная недостаточность делится на четыре класса в зависимости от выраженности симптомов:
- NYHA I: болезнь сердца без каких-либо ограничений физической активности. Нормальная активность не вызывает повышенного утомления, сердцебиения или затруднения дыхания.
- NYHA II: болезнь сердца, вызывающая умеренное ограничение в повседневной деятельности. Никаких симптомов в состоянии покоя.
- NYHA III: болезнь сердца, вызывающая заметное ограничение в повседневной деятельности. Простые действия, такие как чистка зубов, прием пищи или разговор, вызывают утомление, сердцебиение или затруднение дыхания. Симптомов в покое нет.
- NYHA IV: сердечные заболевания, вызывающие симптомы в состоянии покоя (и при любой степени легкой физической активности).
Сердечная недостаточность значительно снижает качество жизни. Больные часто испытывают большое разочарование в связи с физическими ограничениями и имеют тенденцию уходить из общественной жизни. По этой причине психологические расстройства, такие как депрессия, часто присутствуют в дополнение к ожидаемым физическим симптомам.
Как диагностируется сердечная недостаточность?
Диагностика начинается с комплексной оценки истории болезни человека, уделяя особое внимание симптомам (начало, продолжительность, проявление). Это помогает классифицировать тяжесть симптома. Сердце и легкие обследуются. Если есть подозрение на сердечный приступ или нарушение ритма, выполняется ЭКГ покоя с 12 отведениями. Кроме того, эхокардиография и общий анализ крови. Необходимость в катетеризации определяется индивидуально.
Как лечится сердечная недостаточность?
При хронической сердечной недостаточности применяются медикаменты (такие как ингибиторы АПФ, бета-блокаторы и диуретики). Лекарства используются для предотвращения осложнений и улучшения качества жизни. Ингибиторы АПФ и бета-блокаторы могут продлевать жизнь, но для достижения положительного эффекта их следует принимать регулярно.
Кроме того, используются ритм-терапии (для лечения нарушений ритма сердца), имплантация трехкамерного кардиостимулятора. Последнее обеспечивает своевременную активацию предсердий и обоих желудочков. Дефибриллятор также часто имплантируется как часть кардиостимулятора для противодействия опасным нарушениям сердечного ритма в условиях тяжелой сердечной недостаточности. Это лечение также известно как ресинхронизационная терапия. Важной частью успешного лечения является физиотерапия.
Каковы шансы на выздоровление от сердечной недостаточности?
Сердечная недостаточность не может быть «излечена». Тем не менее, ожидаемая продолжительность жизни пациента может быть значительно увеличена. Это зависит от типа сердечной недостаточности, а также от возраста, сопутствующих заболеваний и образа жизни человека. Если лечить сопутствующие заболевания (например, высокое кровяное давление), вести здоровый образ жизни и соблюдать рекомендации врача, возможен хороший долгосрочный прогноз.
Сердечная недостаточность
Эта информация разъясняет, что такое сердечная недостаточность, включая причины и признаки сердечной недостаточности, методы ее диагностики и лечения.
Информация о сердечной недостаточности
Сердечная недостаточность — это состояние, при котором сердце не перекачивает кровь должным образом. Сердце доставляет кровь в клетки организма, а в случае сердечной недостаточности оно не может снабжать клетки достаточным количеством крови. Чтобы компенсировать это, сердце может растянуться и таким образом вмещать больше перекачиваемой в организм крови, или же сердечная мышца может утолститься и потерять свою эластичность (см. рисунки 1 и 2).
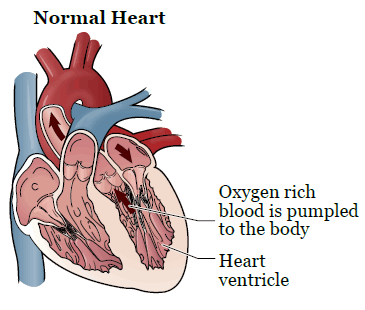
Рисунок 1. Здоровое сердце
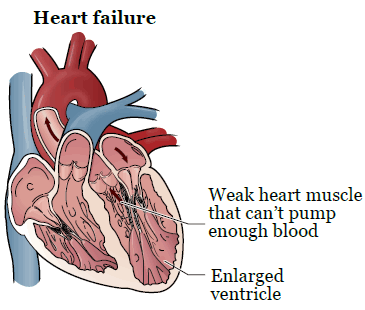
Рисунок 2. Сердце при сердечной недостаточности
Из-за сердечной недостаточности в вашем организме может накапливаться жидкость. Это может вызвать затруднение дыхания, отек ступней и ног или же и то, и другое.
Причины сердечной недостаточности
Сердечная недостаточность может быть вызвана различными причинами, включая перечисленные ниже.
- Высокое кровяное давление. При высоком кровяном давлении сердцу приходится работать сильнее, чтобы перекачивать кровь. Из-за этого сердце может увеличиться (растянуться). Если сердце увеличено, оно не может перекачивать кровь должным образом.
- Коронарная недостаточность. Это повреждение кровеносных сосудов сердца.
- Курение. Курение может послужить причиной закупорки кровеносных сосудов, в результате чего сердцу будет сложнее перекачивать кровь. Со временем это может ослабить сердце.
- Сердечные приступы. Из-за сердечного приступа части сердца могут остаться без кислорода. Эти части могут ослабнуть, что может привести к длительным повреждениям сердца.
- Приобретенный порок сердца. Это состояние, при котором повреждается один из клапанов сердца. В результате крови становится сложнее проходить через клапан, а давление внутри сердца повышается.
- Врожденный порок сердца. Это проблема с сердцем, с которой человек появляется на свет.
- Гипертиреоз. Это состояние, при котором щитовидная железа производит больше гормонов, чем необходимо организму.
- Кардиомиопатия. Это заболевание, при котором сердечная мышца увеличивается в размерах или становится толще и в результате не может перекачивать кровь должным образом.
- Инфекция сердца.
- Неконтролируемое нарушение сердечного ритма, например состояние под названием фибрилляция предсердий.
Симптомы сердечной недостаточности
Ниже перечислены распространенные признаки сердечной недостаточности.
- проблемы с дыханием во время физической активности или в состоянии покоя. Некоторым людям также приходится спать сидя или подкладывая большое количество подушек под голову, чтобы облегчить дыхание.
- Отек ступней, лодыжек, ног или брюшной полости (живота).
- переутомление (вы чувствуете большую усталость или слабость, чем обычно).
- Слабость, головокружение или предобморочное состояние.
- Учащенное или неритмичное сердцебиение.
- Сухой кашель, который может сопровождаться отделением белой или розовой мокроты.
- резкая прибавка в весе;
- боль в груди;
- Проблемы с концентрацией внимания или недостаточная бодрость.
- Отсутствие чувства голода.
- тошнота (ощущение подступающей рвоты);
Диагностика сердечной недостаточности
Существует множество различных исследований, позволяющих диагностировать сердечную недостаточность. Вам могут назначить одно или несколько из следующих исследований. Ваш медицинский сотрудник расскажет вам, чего ожидать.
- Рентген грудной клетки. Это исследование поможет врачу увидеть, если ли жидкость в ваших легких, увеличено ли ваше сердце или же наблюдается и то, и другое.
- Анализы крови. Эти исследования позволяют проверить наличие гормона под названием “мозговой натрийуретический пептид” (brain natriuretic peptide (BNP)), который вырабатывается клетками сердца при сердечной недостаточности.
- Эхокардиограмма. Это метод визуальной диагностики, который предполагает использование ультразвука (звуковых волн) для получения изображений вашего сердца. Он позволяет увидеть, как бьется ваше сердце, как оно перекачивает кровь, а также может показать, есть ли отклонения в работе сердечной мышцы или клапанов сердца, или же наблюдается и то, и другое.
Лечение сердечной недостаточности
Существует несколько видов лекарств для лечения сердечной недостаточности. Принципы действия этих лекарств различаются. Ниже приводятся примеры некоторых лекарств, но кроме них существуют и другие. Ваш кардиолог (врач по лечению болезней сердца) расскажет вам, какое из них подходит вам больше всего.
- Ингибиторы ACE, блокаторы рецепторов ангиотензина-II (angiotensin II receptor blockers, ARBs) и блокаторы рецепторов ангиотензина и неприлизина (angiotensin receptor-neprilysin inhibitors, ANRIs) представляют собой лекарства, расслабляющие кровеносные сосуды и снижающие артериальное давление. С их помощью сердцу проще перекачивать кровь. Примерами таких лекарств являются lisinopril (Prinivil ® ) и losartan (Cozaar ® ).
- Блокаторы рецепторов ангиотензина и неприлизина — это комбинация блокатора рецепторов ангиотензина-II со вторым препаратом. Этот тип лекарств действует аналогично ARB и ACEI, поэтому не стоит принимать лекарства этих типов одновременно. В настоящее время доступен один блокатор рецепторов ангиотензина и неприлизина — sacubitril-valsartan (Entresto ® ).
Изменение образа жизни при сердечной недостаточности
Сердечная недостаточность - это приговор?
Сердечная недостаточность (также иногда ее называют сердечно-сосудистой недостаточностью) — это синдром, вызванный нарушениями структуры или функции сердца, которые приводят к снижению сердечного выброса или повышению давления наполнения сердца в покое или при нагрузке.
Сердечная недостаточность — это состояние, когда сердце плохо работает как насос. Оно выбрасывает меньше крови или делает это медленнее. В итоге важнейшие органы, такие, как мозг, печень, почки и само сердце, получают меньше крови, чем необходимо. Это приводит к медленному угасанию всех органов и систем.
В зависимости от того, как быстро развивается сердечная недостаточность, выделяют две основные формы этого синдрома: острую и хроническую.
Смерть от сердечной недостаточности — протяженный по времени процесс. Порой пишут, что человек внезапно умер от сердечной недостаточности, но этого не бывает. Внезапная смерть может наступить либо в результате вдруг развившейся тяжелой аритмии, либо при остановке сердца в результате инфаркта миокарда, либо это ситуация, связанная не с сердцем, а с сосудами. Например, тромбоэмболия крупных ветвей легочной артерии или ствола легочной артерии — это несовместимо с жизнью. Современные методы диагностики позволяют выявить сердечную недостаточность и продлить не только жизнь как таковую, но и активную жизнь пациента.
Острая форма сердечной недостаточности возникает после обширного инфаркта миокарда. На фоне этого быстро развивается так называемый отек легких.
Также бывает обострение сердечной недостаточности. Человек имеет сердечную недостаточность и лечится. Простудился или возникла пневмония, пошла нагрузка на сердце, и возникает компенсация. Появляется сильная одышка, отеки, и мы вынуждены госпитализировать пациента и приводить его к какому-то более-менее стабильному состоянию уже более интенсивно. По сути, это приступ.
Сердечная недостаточность — это синдром, который развивается на фоне различных сердечных заболеваний. Существуют факторы, увеличивающие вероятность возникновения или обострения сердечной недостаточности.
- Второе — простудное заболевание. Любое тяжелое простудное заболевание может спровоцировать обострение, поэтому таким пациентам нужно обязательно прививаться. Также это нарушение режима питания, прием алкоголя, чрезмерная физическая нагрузка, которая не рекомендована пациенту.
Сама по себе сердечная недостаточность — это синдром, а не болезнь. Поэтому болезненные ощущения ей несвойственны. Ранними признаками развития этого состояния являются одышка, слабость, отеки на ногах к концу дня. Если у человека здоровые вены, но к концу дня на ногах остаются следы от резинок носков, нужно проверить сердце. Также распознать синдром можно по появившейся одышке при нормальной нагрузке. Насторожиться стоит, если человек нормально поднимался на четвертый этаж, а теперь ему на втором нужно остановиться и отдохнуть. С развитием синдрома эти признаки усугубляются.
В 2021 году в ГУЗ «Тульская городская клиническая больница скорой медицинской помощи им. Д.Я. Ваныкина», на базе кардиологического отделения открылся Центр по лечению хронической сердечной недостаточности.
В работе используются возможности и достижения высококвалифицированных сотрудников отделений функциональной и ультразвуковой диагностики, лучевой службы.
Отделение обеспечивает специализированную лечебно-диагностическую помощь взрослому населению города Тулы и Тульской области c:
1. Придерживаться рекомендаций по образу жизни и питанию. Суточная норма выпиваемой жидкости составляет 1,5 литра/сутки, включая любые жидкости - чай, сок, кефир, суп, фрукты и овощи. Потребление поваренной соли в сутки - 2000 мг натрия хлорида, это чайная ложка. Следует контролировать употребление алкоголя, отказаться от курения.
2. Рекомендуется домашний самоконтроль массы тела, артериального давления и суточного диуреза (объем мочи, выводимой из организма в течение определенного промежутка времени).
3. Регулярный и длительный прием лекарственных препаратов, его нельзя прерывать или отменять без согласования с врачом, делать перерывы на несколько дней, поскольку это может ухудшить состояние пациента. Количество таблеток и схема лечения подбираются врачом и индивидуальны для каждого пациента.
4. При острой сердечной недостаточности показан покой. При хронической сердечной недостаточности покой, наоборот, противопоказан. Полезно гулять на свежем воздухе, заниматься физкультурой. Комплекс упражнений пациенту нужно согласовать с лечащим врачом.
При правильно подобранной терапии и активном участии пациента в процессе лечения функциональный класс сердечной недостаточности может понижаться. Иными словами, состояние может улучшаться, симптоматика - снижаться, а работоспособность - увеличиваться.
Сердечная недостаточность
![Сердечная недостаточность]()
Сердечная недостаточность — патологическое или острое состояние, проявляющееся на фоне ослабления сократительной способности миокарда. Пациенты, страдающие от нарушения, сталкиваются с застойными явлениями в малом или большом круге кровообращения, одышкой при отсутствии физических нагрузок и повышенной утомляемостью. На фоне острой недостаточности может развиться отёк лёгких или кардиогенный шок. Хроническая форма расстройства часто приводит к гипоксии органов и снижению работоспособности человека.
Причины сердечной недостаточности
Снижение сократительной способности миокарда не рассматривается кардиологами в качестве самостоятельного заболевания. Это состояние характерно для пациентов, перенёсших инфаркт и страдающих от ишемической болезни сердца (ИБС). У лиц старше 60 лет сердечная недостаточность проявляется на фоне гипертонической болезни и сахарного диабета второго типа, осложнённого артериальной гипертонией.
Риск развития сердечной недостаточности существенно увеличивается при воздействии на организм неблагоприятных внешних и внутренних факторов. В их число входят:
- повышенные физические и психоэмоциональные нагрузки
- аритмии, гипертензивные кризы, прогрессирующая ИБС
- пневмонии, ОРВИ, анемии, почечная недостаточность
- приём медикаментов с кардиотоксическим эффектом
- быстрое увеличение массы тела
- систематическое употребление алкоголя.
Лица, страдающие от хронической сердечной недостаточности, могут столкнуться с симптоматикой острой формы патологии при несоблюдении рекомендаций кардиолога.
Симптомы сердечной недостаточности
![Сердечная недостаточность]()
Острая форма патологии приводит к альвеолярному отёку лёгких и сердечной астме. Астматический приступ развивается на фоне физического или психоэмоционального напряжения. В ночные часы возникает удушье, провоцирующее пробуждение пациента из-за ощущения нехватки воздуха, участившегося сердцебиения, кашля с обильной мокротой, приступа слабости и обильного потоотделения.
Хроническая форма патологи провоцирует развитие сосудистых и газовых изменений в лёгких. Пациенты страдают от одышки, цианоза, приступов сердцебиения, кашля с кровохарканьем, быстрой утомляемости. Длительный застой крови в венах приводит к их склерозированию. В лёгочной артерии повышается давление, что становится причиной чрезмерной загруженности правового желудочка сердца.
Диагностика патологии
Постановка диагноза выполняется кардиологом или терапевтом. Врач фиксирует жалобы пациента и проводит физикальный осмотр. Во время него выявляются отдельные симптомы, указывающие на сердечную недостаточность: гипертензия, отёки голеней, асцит, учащённое сердцебиение, низкоамплитудный пульс.
Следующим этапом диагностики становится определение электролитного и газового состава крови, оценка её кислотно-щелочного равновесия, выявление концентрации мочевины, креатинина, кардиоспецифических ферментов и других параметров.
Во время ЭКГ врачи обнаружат признаки аритмии, гипертрофии и недостаточного кровоснабжения миокарда. Электрокардиография часто совмещается с нагрузочным тестированием на велотренажёре или беговой дорожке. Применение этих устройств позволяет кардиологам оценить резервный потенциал сердечной мышцы пациента.
Ультразвуковая эхокардиография используется для оценки наносной функции миокарда и выявления причин, спровоцировавших развитие сердечной недостаточности. Магнитно-резонансная томография позволяет подтвердить наличие у пациента ИБС, врождённых или приобретённых пороков сердца. Рентгенография применяется для визуализации застойных процессов в малом круге кровообращения.
Лечение сердечной недостаточности
![Сердечная недостаточность]()
Терапевтические меры призваны устранить первичную причину сердечной недостаточности. При остром течении патологии показан постельный режим, умеренное употребление жидкости и соли, диетическое питание (базирующееся на продуктах растительного происхождения). Медикаментозная терапия основана на препаратах нескольких групп:
- гликозидах, повышающих сокращаемость миокарда
- вазодилататорах, снижающих тонус сосудов и расширяющих просвет артерий
- нитратах, обеспечивающих кровенаполнение желудочков сердца
- диуретиках, способствующих выведению лишней жидкости из организма
- антикоагулянтах, исключающих вероятность образования тромбов.
Дополнительно назначаются препараты, улучшающие метаболизм миокарда — витамины группы B, аскорбиновая кислота, инозин.
Отёк лёгких становится показанием для госпитализации и проведения неотложной терапии. При асците выполняется пункционное удаление жидкости, скопившейся в брюшной полости. Для этого вводятся препараты, повышающие сердечный тонус. Срок пребывания в стационаре зависит от динамики лечения, средняя продолжительность госпитализации составляет 10 дней.
Читайте также: