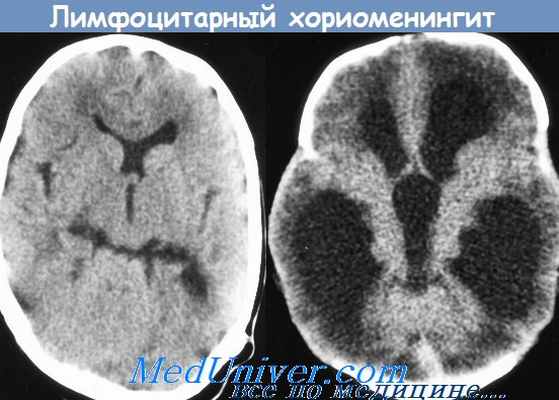
Серозные менингиты. Серозный лимфоцитарный хориоменингит - болезнь Армстронга
Добавил пользователь Евгений Кузнецов Обновлено: 29.01.2026
2. ОБЩИЕ КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ НЕЙРОИНФЕКЦИЙ
Инфекционный синдром: продромальный период, температурная реакция,
соматические расстройства, токсические проявления.
Продромальный период - в течение 1-2 суток или нескольких часов до
манифестной стадии
Клинические проявления -общее недомогание, головная боль и вегетативнососудистые расстройства, субфебрильное повышение температуры, легкие
катаральные и диспепсические нарушения,пирексия, высокая лихорадка (39 и более)
Токсические проявления.
• ангиодистония, нарушения гемодинамики, нарушения гемостаза и др
метаболические изменения.
• В клинической картине, две фазы.
• Первая – эректильная фаза ирритативные процессы: возбуждение,
тремор, повышение судорожной готовности, делирий, тахикардия,
повышенное АД, тахипноэ.
• Вторая фаза - торпидная, снижение гемодинамических показателей,
угнетение рефлекторной деятельности.
Соматические проявления.
• на фоне воспалительных процессов верхних дыхательных путей, особенно
характерных для воздушно- капельных инфекций (менингококк, энтеровирусы).
• При фекально-оральном пути заражения - диспепсический синдром
(гастроэнтерит, энтероколит): понос или задержка стула, рвота, анорексия, боли
в животе и т.д.
3. МЕНИНГЕАЛЬНЫЙ СИНДРОМ.
Общемозговые симптомы.
• интенсивная головная боль распирающего, диффузного характера,
светобоязнь, кожная, оптическая и акустическая гиперестезия; рвота,
часто без предшествующей тошноты;
• изменение сознания
(психомоторное возбуждение,
галлюцинации, бред), угнетение сознания (оглушение, сопор, кома);
• фебрильные судороги у детей.
Менингеальные мышечно-тонические симптомы.
• Ригидность мышц затылка. Симптом Кернига. Симптомы Брудзинского
Симптом Лессажа
Симптом Бикеле: при пассивном разгибании согнутых в
локтевых
суставах рук, врач испытывает сопротивление больного в случае
положительного симптома.
Симптом Германа: больному, лежащему на спине с
выпрямленными ногами, пассивно наклоняют голову к груди.
При
положительном симптоме разгибаются большие пальцы стоп
Симптом Левинсона: при попытке самостоятельно пригнуть
голову к груди больной открывает рот.
Симптом Гийена (Гиллена): сдавливание четырехглавой мышцы
бедра с одной стороны вызывает непроизвольное сгибание в
коленном и тазобедренном суставах противоположной
конечности. Аналогичная реакция может быть вызвана щипком
в
области передней поверхности бедра.
Симптом Мондонези: при одновременном надавливании на
глазные яблоки у коматозного больного наблюдается
равномерное сокращение мимических мышц.
Вирусный
менингит - обычно остро
протекающее серозное воспаление мягких мозговых оболочек
инфекционной природы.
Различают первичные и вторичные менингиты.
Основными возбудителями первичного вирусного менингита
являются вирусы ECHO (до 80% случаев), вирусы Коксаки типов А и
В, вирус эпидемического паротита, вирус Эпштейна-Барра,
аденовирусы, цитомегаловирус и др.
Вторичные менингиты осложняют течение различных вирусных и
бактериальных заболеваний.
Заболевание передается воздушно-капельным и контактным путем,
также возможен трансмиссивный (через кровь) путь передачи или
внутриутробное заражение.
8. Серозный менингит, вызываемый кишечными вирусами Коксаки и ECHO
Эпидемиология. Различные типы вирусов Коксаки и
ECHO могут вызвать серозный менингит как спорадическое и
эпидемическое заболевание. Отмечается высокая контагиозность и
массовость заболеваний, что позволяет называть заболевание
эпидемическим серозным менингитом. Большие эпидемические вспышки
менингита, вызванного вирусами Коксаки и ECHO, наблюдались в
большинстве стран мира. Общим для всех вспышек являются массовость
заболеваний, высокая контагиозность, сезонность, выраженная
очаговость в детских коллективах (от 1/3 до 1/2 состава детей и более).
Заболевают преимущественно дети школьного и дошкольного возраста,
но нередко болеют и взрослые. Этиологическим фактором в одних
вспышках менингита были разные типы вирусов Коксаки, в других —
ECHO.
Инфекция в основном распространяется воздушно-капельным путем, но
возможно и орально-фекальное заражение.
10. Клиническая картина и течение
Начало болезни острое, с высоким подъемом температуры, сильными
головными болями и повторной рвотой. Повышение температуры
держится 3—7 дней. Температурная кривая имеет постоянный
характер или дает размахи в течение суток на 1,5—2°. Наблюдается
двухволновый тип лихорадки. Головные боли разлитого характера
отмечаются у всех больных. Интенсивность их варьирует не только
у разных больных, но и при разных вспышках. Повторная, часто
многократная рвота относится к типичным симптомам.
Менингеальные симптомы появляются на 1—3-й день заболевания и у
большинства больных выражены нерезко. Только у отдельных
больных имеются все менингеальные симптомы: ригидность мышц
затылка и спины, симптом Кернига, верхний и нижний симптомы
Брудзинского, общая гиперестезия и др. Отмечается в ряде случаев
диссоциация менингеальных симптомов — выраженность одних при
отсутствии других.
В первый день болезни наблюдаются гиперемия лица с белым носо-губным
треугольником, конъюнктивит, инъекция сосудов глазного яблока.
Нередки герпетические высыпания у губ, носа и сыпи
полиморфнопятнистого или папулезного характера, похожие на сыпь при
кори или краснухе.
У некоторых больных отмечаются гиперемия зева, особенно в
области дужек, изменения типа герпангины. Боли в мышцах ног и
рук, туловища, в эпигастральной области отмечаются с разной
частотой при отдельных вспышках.
При менингите, вызванных вирусами Коксаки, мышечные боли
являются частым признаком и, как правило, локализуются в
мышцах живота. При большой выраженности мышечных болей
можно думать о смешанной форме инфекции Коксаки —
менингомиальгии, а при наличии гиперемии и герпетических
высыпаний в зеве — о сочетании менингита с герпангиной. В первые
дни болезни у некоторых больных наблюдается относительная
брадикардия — отставание частоты пульса по отношению к
температуре.
14. Диагностика
Количество лейкоцитов в крови колеблется от нормальных цифр до
лейкопении или некоторого лейкоцитоза. У многих больных
отмечаются сдвиг лейкоцитарной формулы влево и эозинофилия,
которая становится особенно четкой к 6—7-му дню болезни.
В генезе органических изменений нервной системы играют роль
также повышение внутричерепного давления и воспалительные
изменения в спинномозговой жидкости.
Патология глазного дна в форме легких застойных явлений
обнаруживается у многих больных, что в сочетании с высоким
давлением спинномозговой жидкости и благотворным влиянием
люмбальной пункции доказывает выраженность гипертензионного
синдрома.
У ряда больных отмечаются легкие и быстро проходящие симптомы
органического поражения нервной системы: неравномерность
сухожильных рефлексов, повышение их, нистагмоид, легкий
центральный парез VII и XII пар черепно-мозговых нервов, атаксия и
др. В основе этих симптомов, по-видимому, лежит отек.
Спинномозговая жидкость бесцветна и прозрачна,
давление ее резко повышено, цитоз увеличен от нескольких
десятков клеток до нескольких сот, достигая при
некоторых вспышках 800—1000 клеток в 1 мм3 и более.
В первые дни болезни цитоз имеет смешанный характер с
преобладанием нейтрофилов, но в дальнейшем
становится лимфоцитарным.
Содержание белка нормально, только у некоторых
больных оно увеличено, достигая 1‰. Более высокие
цифры белка наблюдаются редко. Санация
спинномозговой жидкости происходит постепенно,
начиная с 10—12-го дня болезни, жидкость
нормализуется к 20—21-му дню, иногда позднее;
клинические же симптомы менингита сглаживаются и
исчезают раньше.
Количество сахара нормально или несколько увеличено.
Течение серозного менингита, вызываемого вирусами Коксаки и
ECHO, доброкачественное. Лихорадочный период длится несколько
дней, менингеальные симптомы сглаживаются и исчезают вместе с
нормализацией температуры, изменения в спинномозговой жидкости
остаются более длительно. Характерна волнообразность течения с
наклонностью к рецидивам. Частота рецидивов при разных вспышках
колеблется от 10 до 25 и даже до 40% случаев. Рецидив наступает
чаще всего на 5—7-й день нормальной температуры, но может быть
и позднее—на 20-й и даже на 30-й день болезни. Клиническим
выражением рецидива является новый подъем температуры с
возобновлением уже сгладившихся симптомов М. Воспалительные
изменения в спинномозговой жидкости усиливаются или появляются
вновь. Течение остается доброкачественным и при рецидиве. У
некоторых больных наблюдается послеинфекционный астенический
синдром, явления которого постепенно сглаживаются.
Лечение дегидратационное: внутримышечные инъекции 2—
10 мл 25% раствора сернокислой магнезии; внутривенные вливания
5—20 мл 40% раствора глюкозы с 1—2 мл 5% аскорбиновой кислоты.
Аскорбиновая кислота назначается также per os по 0,85 г 2—3 раза в
сутки. Обязательна госпитализация больных не менее чем на 21 день.
Профилактика.
В период эпидемической вспышки
серозного менингита необходимо объявить карантин в детских
учреждениях, запретить все мероприятия, связанные со скоплением
детей.
18. Лимфоцитарный хориоменингит Армстронга
Острый лимфоцитарный хориоменингит (синоним: острый серозный
менингит Армстронга, острый лимфоцитарный доброкачественный
менингит) — серозный менингит, вызываемый особым вирусом и
протекающий с преимущественным поражением сосудистых
сплетений мозга.
Этиология
и эпидемиология.
Вирус, вызывающий острый лимфоцитарный хориоменингит, был
случайно открыт Армстронгом и Лилли (С. Armstrong, R. D. Lillie,
1934) при изучении вируса энцефалита Сент-Луис. Вирус Армстронга
патогенен для человека, белых и домовых мышей, крыс, обезьян,
собак, морских свинок.
Вирусоносительство обнаружено у здоровых домовых мышей,
морских свинок, собак и обезьян. В эксперименте на животных вирус
Армстронга вызывает серозный М. со столь выраженными
изменениями в сосудистых сплетениях мозга, что его назвали
хориоменингитом. Больше всего поражаются сосудистые сплетения
III и IV желудочков мозга. Вирус хориоменингита удается выделить
из спинномозговой жидкости и крови. Внутримышечным введением
зараженной крови можно перенести заболевание от человека к
человеку.
Источником заражения человека в естественных условиях чаще
всего является домовая мышь. Возможна трансовариальная
передача вируса зараженной мышью своему потомству. Мыши
выделяют вирус с мочой, калом, носовым секретом, семенной
жидкостью. Вирус может находиться в пыли. В организм человека
вирус попадает через верхние дыхательные пути с вдыхаемой
пылью, алиментарным путем с пищей, зараженной мышиными
экскрементами.
Имеются указания, что инфекция может передаться человеку
через укус блох, клещей, москитов. Инкубационный период
продолжается 36—72 часа. В первые дни заболевания вирус
находится в крови и спинномозговой жидкости, в моче и
носоглоточном секрете — в течение всего лихорадочного периода.
В наиболее тяжелых случаях с летальным исходом удается
выделить вирус из легких и мозга. Заболевание чаще всего
наблюдается зимой и весной, но выраженной сезонности нет.
Заболевают в любом возрасте.
Клиническая
картина и
течение. Вирус Армстронга вызывает различные
клинические синдромы, наиболее часты гриппоподобные формы,
острый серозный М. Гриппоподобная форма выражается
кратковременными катаральными явлениями с быстрым
выздоровлением. Острый лимфоцитарный хориоменингит
начинается остро, высоким подъемом температуры, сильнейшей
головной болью и повторной, многократной рвотой, Часто
отмечаются боли в глазных яблоках, чувство давления и выпирания
их, а также давление и распирание в ушах. Резко выражены
ригидность мышц затылка, симптомы Кернига и Брудзинского. В
начале болезни отмечаются вялость, адинамия, сонливость, реже
общее беспокойство. Мышечные боли в конечностях и стреляющие
корешковые боли наблюдаются у многих больных. Примерно у больных
выражены изменения глазного дна в виде застойных сосков или
неврита зрительных нервов.
В течение первых двух недель головные «боли постоянные и очень
резкие, рвоты многократны, в дальнейшем головные боли
наблюдаются приступами, все более редкими и все менее
интенсивными, рвоты возникают только на высоте головной боли
или совсем прекращаются. Для острого лимфоцитарного
хориоменингита характерно значительное уменьшение головных
болей и рвот после люмбальной пункции.
Изменения глазного дна и благотворное влияние пункции указывают
на повышение внутричерепного давления и его значение в патогенезе
головных болей и рвот.
В первые дни болезни могут наблюдаться легкие, быстро проходящие
симптомы очагового поражения мозга — спастические парезы,
атаксия, гиперкинезы, поражение черепных нервов, чаще
отводящего.
Изменения спинномозговой жидкости и их динамика.
Бесцветная, прозрачная жидкость вытекает под значительно
повышенным давлением — 300—400 мм вод. ст., может быть
опалесцирующей и даже слегка мутноватой.
Плеоцитоз весьма значительный — от нескольких сот до 1000 и 2000
клеток. В отличие от других серозных менингитов, цитоз при
остром лимфоцитарном хориоменингите имеет лимфоцитарный
характер уже с первых дней болезни.
Содержание белка нормально или незначительно увеличено, редко
превышает 1 ‰. Белковый коэффициент (отношение глобулинов к
альбуминам) у многих больных повышен (норма 0,16—0,3) за счет
относительного увеличения глобулинов. Глобулиновые реакции
положительны.
Содержание сахара нормально или увеличено, количество хлоридов в
пределах нормы. Фибриновая пленка выпадает примерно у каждого
третьего больного. Изменения в спинномозговой жидкости
выражены в течение 10—14 дней, но санация может наступить и
значительно позднее, причем увеличенный цитоз может наблюдаться
и при исчезнувших уже менингеальных симптомах.
Острый лимфоцитарный хориоменингит течет доброкачественно.
Лихорадочный период продолжается 1 — 2 недели, головные боли и
рвоты урежаются и прекращаются, менингеальные симптомы
сглаживаются и исчезают. Все симптомы постепенно исчезают и
наступает полное выздоровление без дефектов. У некоторых больных
длительно наблюдается астенический синдром.
Диагноз.
Основанием для диагноза является острое развитие серозного М. с
лимфоцитарным (с первого дня болезни) цитозом, поражением
зрительных нервов и благоприятным влиянием люмбальной пункции.
Определенное значение имеют эпидемиологические данные.
В настоящее время требуется лабораторное подтверждение
диагноза с нарастанием титров комплементсвязывающих и
вируснейтрализующих антител в парных сыворотках крови не менее
чем в 4 раза. Комплементсвязывающие антитела появляются в крови
больного уже к концу первой недели болезни; вируснейтрализующие
антитела появляются позднее, но остаются в крови длительно.
Лечение дегидратационное: внутримышечные инъекции 25%
раствора сернокислой магнезии по 3—5—10 мл; внутривенные
вливания 40% раствора глюкозы по 15—20 мл с 1 — 5 мл 40%
раствора уротропина. Аскорбиновая кислота per os но 0,35 г 3—4
раза в сутки.
Профилактика — борьба с мышами, уничтожение их
в жилищах человека. Помещение, где находился больной, и его вещи
подлежат дезинфекции.
29. Терапия вирусных инфекций.
пассивная иммунизация с введением поливалентных (Сандоглобулин,
Пентаглобин, нормальный человеческий иммуноглобулин) и
специфических (при клещевом энцефалите, кори, геморрагических
лихорадках и пр.) иммуноглобулинов.
в первые 4-7 дней заболевания в дозе 0.2-1.0 г\кг в сутки в виде
внутривенных инфузий, курсом 3-10 дней. (герпетическая инфекция,
ЦМВ) применяют антибиотики (аденинарабинозид, цитозар).
30. ПАТОГЕНЕТИЧЕСКАЯ И СИМПТОМАТИЧЕСКАЯ ТЕРАПИЯ.
дезинтоксикация (показатели ионограммы и гематокрита, восполнение
дефицита воды : 1077 мл в сутки с добавлением 500 мл на каждый градус
температуры тела выше 37.0, компенсацией диуреза и 200 мл на каждый
акт дефекации. Спектр препаратов: физиологический раствор, раствор
глюкозы, диссоль, растворы декстранов ).
профилактика и лечение отека головного мозга: внутривенная инфузиЯ
осмотических диуретиков (гипертонический раствор глюкозы, раствор
сернокислой магнезии, маннит, реоглюман) и салуретиков (лазикс,
фуросемид),глюкокортикостероидные гормонам (преднизолон, дексазон,
дексон), в течение 2-3 дней в дозе пересчета на преднизолон 1.5-2.0 мг\кг
массы тела.
десенсибилизация, стероидные гормоны ,антигистаминные препараты
(димедрол, супрастин, перитол и т.д.).
воздействие на иммуногенез, интерферон, интерфероноген,модуляторы
клеточного иммунитета, иммуноглобулины, инфузии плазмы крови.
Профилактика и лечение синдрома ДВС проводится в зависимости от
стадии развития синдрома: гепарином, фибринолизином.
Гипертермия (температура
тела выше 39 градусов) требует применения антипиретиков
(амидопирин, парацетамол, анальгин).
Хориоменингит лимфоцитарный
Хориоменингит лимфоцитарный I Хориоменинги́т лимфоцита́рный (choriomeningitis lymphocytica; синоним: острый лимфоцитарный хориоменингит, острый лимфоцитарный доброкачественный менингит, острый серозный менингит Армстронга)
инфекционная болезнь, характеризующаяся поражением мозговых оболочек, сосудистых сплетений желудочков мозга, а также респираторного тракта. Наблюдается во многих странах Европы, Северной и Южной Америки. В нашей стране регистрируются спорадические случаи болезни.
Этиология. Возбудитель — РНК-содержащий вирус из рода Arenavirus, сем. Arenaviridae. Быстро инактивируется обычными химическими средствами дезинфекции, под действием высокой температуры. Устойчив к высыханию, может длительно сохраняться и окружающей среде.
Эпидемиология. Источником возбудителя инфекции для человека чаще являются домовые мыши, у которых инфекция протекает бессимптомно. При этом животные выделяют вирус с носовым секретом, мочой и фекалиями, загрязняя пищевые продукты, воду и предметы домашнего обихода. Вирус сохраняет жизнеспособность в высохших экскрементах мышей и образующейся из них пыли.
Заболеваемость людей тесно связана с наличием домовых мышей и распространением вируса в мышиной популяции. В то же время сражение людей происходит относительно редко. Заболевание чаще регистрируется в зимне-весенний период, среди жителей сельской местности, что объясняется сезонной миграцией грызунов в населенные пункты. Существуют природные очаги Х. л., источником инфекции в которых, возможно, являются рыжие и обыкновенные полевки.
Патогенез. Вирус внедряется через слизистую оболочку верхних дыхательных путей и пищеварительного тракта, заносится в регионарные лимфатические узлы, где происходит его репликация. В результате гематогенной диссеминации возбудителя поражаются различные органы и ткани. Возникают воспалительные изменения в мозговых оболочках, эпендиме и сосудистых сплетениях желудочков мозга, что сопровождается гиперпродукцией цереброспинальной жидкости и развитием синдрома цереброспинальной гипертензии. При хроническом течении Х. л. происходит облитерация субарахноидального пространства, инфильтрация мозговых оболочек и вещества мозга.
Патологическая анатомия. Отмечаются выраженные отек, гиперемия и диффузная лимфоидная инфильтрация мягкой оболочки головного мозга, признаки повышенного внутричерепного давления (скопление цереброспинальной жидкости в субарахноидальном пространстве и желудочках), воспалительные изменения в сосудистых сплетениях желудочков мозга. Отек, гиперемия и лимфоцитарная инфильтрация наблюдаются также в легких и печени.
Клиническая картина. Инкубационный период длится 6—13 дней. Болезнь начинается остро. При наиболее частой гриппоподобной форме болезни наблюдается повышение температуры тела до 38—38,5°, небольшая головная боль, легкие катаральные явления — кашель, насморк. В течение нескольких дней наступает выздоровление.
При менингеальной форме начало болезни внезапное с резкого подъема температуры тела, повторной рвоты, интенсивной головной боли распирающего характера. Часто больные жалуются на боль в глазных яблоках. С первого же дня болезни выявляются резко выраженная ригидность затылочных мышц, симптом Кернига, верхний и нижний симптомы Брудзинского, возможна общая гиперестезия. В ряде случаев в первые дни болезни отмечаются анизорефлексия, пирамидные знаки, легкая атаксия, парезы черепных нервов, чаще глазодвигательных. Иногда у детей наблюдаются судороги. На глазном дне почти у половины больных имеются легкие застойные явления. Возможна заторможенность, оглушенность, редко более глубокие расстройства сознания. Обнаруживаются тахикардия, артериальная гипертензия, приглушенность тонов сердца. Язык обложен, суховат, слизистая оболочка зева слегка гиперемирована.
В крови отмечается лейкопения, иногда значительная, лимфоцитоз. При спинномозговой пункции цереброспинальная жидкость вытекает под высоким давлением, бесцветная, прозрачная или опалесцирующая. Характерен значительный плеоцитоз от 0,3 до 1,5․10 9 /л, свыше 90% клеток составляют лимфоциты. Содержание белка и сахара нормальное или умеренно повышено, реакция Панди и другие осадочные пробы резко положительны, при стоянии цереброспинальной жидкости возможно выпадение фибринной пленки.
Лихорадочный период длится от 1 до 2—3 нед., снижение температуры тела происходит литически, иногда отмечается волнообразный характер лихорадки, длительный субфебрилитет. Интенсивная головная боль наблюдается в течение 1—2 нед., затем она приобретает приступообразный характер, причем частота и интенсивность приступов уменьшаются в течение 2—3 нед. Рвота прекращается раньше, обычно в течение 2 нед. болезни, также быстро регрессирует энцефалитическая симптоматика, в то время как менингеальные симптомы сохраняются в течение 2—3 нед., а иногда до 4—6 нед. В отдельных случаях наблюдается переход в хроническое течение болезни. При этом после нормализации температуры тела и исчезновения менингеального синдрома сохраняются слабость, утомляемость, головные боли, головокружение, прогрессирует снижение памяти, появляется депрессия, изменения характера. В дальнейшем присоединяются парезы черепных нервов, конечностей, менингит или менингоэнцефалит.
Диагноз. При гриппоподобной форме болезни обычно ставят диагноз острой респираторной вирусной инфекции или гриппа. Менингеальную форму распознают на основании клинико-эпидемиологических данных: наличие мышей, реже контакт с другими животными, лихорадка, ярко выражена картина менингита, высокий лимфоцитарный плеоцитоз в цереброспинальной жидкости, лейкопения. Диагноз Х. л. может быть подтвержден результатами реакций связывания комплемента и нейтрализации. Комплементсвязывающие антитела появляются на 2—4-й неделе болезни, а вируснейтрализующие — на 3—4-й и позднее. Диагностическое значение имеет нарастание титра антител не менее чем в 4 раза при исследовании парных сывороток, взятых с интервалом 7—10 дней.
Дифференциальный диагноз проводится с другими вирусными серозными менингитами (Менингиты), менингеальной формой клещевого и комариных энцефалитов, Полиомиелита, туберкулезным менингитом, реже с гнойными менингитами.
Лечение менингеальной формы болезни проводят в стационаре. Основу лечения составляет дегидратация с использованием салуретиков (фуросемид, диакарб) или осмотических диуретиков (маннит, концентрированная плазма-, 10—20% раствор альбумина, глицерин). Применяют также анальгетики, седативные средства. В тяжелых случаях назначают кортикостероиды (преднизолон, дексаметазон), а также рибонуклеазу по 10—150 мг в сутки.
После выписки из стационара необходимо освобождение от работы (учебы) не менее чем на 2—4 нед. и от физической работы (занятий физкультурой) на 6—12 мес. Перенесшие Х. л. находятся под наблюдением невропатолога (детского психоневролога) в течение 2 лет.
Прогноз, как правило, благоприятный. Летальные исходы при остром течении болезни крайне редки. Неблагоприятный исход возможен также при хроническом течении болезни.
Профилактика. Специфическая профилактика не разработана. Наибольшее значение имеет дератизация, защита жилых помещений, продовольственных складов, мест хранения пищевых продуктов от проникновения домовых мышей и других грызунов, загрязнения ими пищевых продуктов.
Библиогр.: Острые нейроинфекции у детей, под ред. А.П. Зинченко, с. 82, Л., 1986; Руководство по зоонозам, под ред. В.И. Покровского, с. 73, Л., 1983; Тимаков В.Д. и Зуев В.А. Медленные инфекции, с. 94, М., 1977; Цукер М.Б. Клиническая невропатология детского возраста, с. 24, М., 1986.
II Хориоменинги́т лимфоцита́рный (choriomeningitis lymphocytica; син.: Армстронга острый серозный менингит, менингит доброкачественный, менингит острый лимфоцитарный)
инфекционная болезнь, вызываемая одноименным вирусом рода аденовирусов, характеризующаяся развитием хориоменингита с доброкачественным течением и повышенным содержанием лимфоцитов в цереброспинальной жидкости.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг .
Серозные менингиты. Серозный лимфоцитарный хориоменингит - болезнь Армстронга
Серозные менингиты. Серозный лимфоцитарный хориоменингит - болезнь Армстронга
Серозные менингиты, вызываемые нейротропными вирусами. К настоящему времени накоплены основательные данные о вирусном происхождении большинства серозных менингитов. В числе возбудителей следует назвать энтеровирусы (Коксаки и ECHO), вирус Армстронга - возбудитель острого лимфоцитарного хориоменингита, вирус полиомиелита и др. При двух последних имеют место менингеальные формы. Определенную долю среди серозных менингитов составляют арбовирусные болезни, эндемичные для определенных регионов мира. Многие из этих болезней периодически носили эпидемический характер, что позволило детально описать их клиническую картину.
Энтеровирусные менингиты Коксаки и ECHO. Клинически во многих проявлениях сходны. Дифференцировать их в каждом отдельном случае вне эпидемической вспышки не представляется возможным. Заболевание начинается внезапно после 2-10-дневного инкубационного периода с высокого подъема (до 38,5-40,5°С) температуры, сильной головной боли и рвоты. Длительность лихорадки 4-7 дней, нередко она носит двухволновой, а иногда и трехволновой характер. Главными симптомами энтеровирусных менингитов являются головная боль и рвота, которые ярче проявляются в период второго подъема температуры. Во время нормальной температуры больные чувствуют себя относительно удовлетворительно.
Обычно в период второй волны лихорадки больные чувствуют себя хуже и МС более выражен (С.Г. Чешик). Головная боль носит разлитой характер, у некоторых больных локализуется в области лба и висков. Рвота повторная и более интенсивная в период лихорадки. В начале болезни она может отсутствовать. Помимо МС, отмечается гиперемия лица, век, конъюнктив, склеры инъецированы. Нередко на 2-6-й день болезни, особенно при ЕСНО-инфекции, появляется сыпь от полиморфной до пятнисто-папулезной с неопределенной локализацией. Высыпания непродолжительны - от нескольких часов до 2-3 дней, исчезают бесследно. Возможна сильная мышечная боль, особенно в мышцах живота, преимущественно в эпигастральной области.
Отмечаются приглушение тонов сердца, брадикардия, гипотония. Иногда увеличены печень и селезенка. В начале болезни до развития МС больные отмечают послабление стула и даже диарею в течение нескольких дней. При серозном менингите, вызванном вирусами Коксаки, МС могут предшествовать миалгии. Позднее может присоединиться миокардит. В целом МС при энтеровирусных менингитах нестоек, отличается разной степенью выраженности. Иногда определяется только ригидность мышц затылка при отсутствии или слабой выраженности симптома Кернига и других менингеальных симптомов. СМЖ прозрачная и бесцветная, вытекает под давлением. Определяется лимфоцитарный плеоцитоз, уровень белка несколько повышен или нормальный, содержание сахара и хлоридов в пределах нормы.
Серозный менингит при Коксаки-инфекции может сочетаться с герпангиной, эпидемической миалгией (борнхольмская болезнь), а при ЕСНО-инфекции часто сопровождается экзантемой.
Серозный лимфоцитарный хориоменингит (болезнь Армстронга), как и энтеровирусные менингиты, протекает с поражением мягких мозговых оболочек и сосудистых сплетений головного мозга, характеризующимся морфологически лимфоцитарной инфильтрацией. Заболевание им связывают с увеличением численности и миграцией грызунов. Примерные сроки инкубации колеблются от 5-7 до 12 дней. Заболевание с развитием менингита начинается внезапно среди полного здоровья или МС появляется с началом второй волны лихорадки.
У больных отмечаются резкая головная боль, повторная рвота и общая слабость. Головная боль диффузная, мучительная или с локализацией в области лба и висков, сопровождается головокружением, болезненностью при движении глазных яблок, светобоязнью. МС имеет тенденцию к нарастанию в течение нескольких дней. Больные заторможены, плохо спят, аппетит снижен. Пульс часто отстает от температуры. В легких сухие хрипы. Могут быть увеличены печень и селезенка, отмечаются запоры. СМЖ прозрачная или опалесцирующая. Лимфоцитарный плеоцитоз (у 90%) от нескольких до 2 тыс. клеток; содержание белка повышено или нормальное. В крови чаще лейкопения, РОЭ нормальная или несколько ускорена. Заболевание продолжается от нескольких дней до 2 мес. СМЖ нормализуется позднее клинического выздоровления, плеоцитоз сохраняется в течение нескольких дней и даже месяцев. Течение заболевания сопровождается периодами обострения.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Лимфоцитарный хориоменингит
Лимфоцитарный хориоменингит вызывается аренавирусом Обзор арбовирусных, аренавирусных и филовирусных инфекций (Overview of Arbovirus, Arenavirus, and Filovirus Infections) Понятие арбовируса (вирус, переносимый членистоногими) применимо к любому вирусу, который передается человеку и/или другим позвоночным некоторыми видами членистоногих, что питаются кровью, в. Прочитайте дополнительные сведения . Он обычно вызывает заболевание, похожее на грипп или асептический менингит, иногда с сыпью, артритом, орхитом, паротитом или энцефалитом. Диагноз подтверждается выделением вируса, полимеразной цепной реакцией (ПЦР) или непрямой иммунофлюоресценцией. Лечение носит поддерживающий характер.
Вирус лимфоцитарного хориоменингита эндемичен для грызунов. Инфицирование человека происходит обычно из-за грязи или еды, зараженных домашней серой мышью или хомяками, которые являются носителями вируса и выделяют его с мочой, экскрементами, спермой и носовой слизью. Процент инфицированных домашних мышей в популяции может варьировать в зависимости от географического положения; подсчитано, что 5% домашних мышей в США являются носителями вируса лимфатического хориоменингита и могут передавать вирус в течение всей жизни, не проявляя никаких признаков заболевания. Болезнь наблюдается обычно осенью и зимой.
Симптомы и признаки лимфоцитарного хориоменингита
Инкубационный период при лимфоцитарном хориоменините составляет 1-2 недели.
У большинства пациентов нет никаких симптомов или они минимальны. У некоторых начинается что-то вроде гриппа. Лихорадка, обычно от 38,5 до 40 ° C, с ознобом, сопровождается недомоганием, слабостью, миалгией (особенно поясничной), заглазничной головной болью, светобоязнью, анорексией, тошнотой и легким головокружением. Тонзиллит и дизестезия наблюдаются реже.
После 5 дней – 3 недель у пациентов может наступить улучшение в течение 1 или 2 дней. У многих вновь начинается повторная лихорадка, головная боль, сыпь, опухание пястно-фаланговых и прилегающих межфаланговых суставов, менингеальные признаки, орхит, паротит или облысение волосистой части головы.
Асептический менингит Обзор менингита (Overview of Meningitis) встречается у меньшего числа пациентов. Редко встречаются явный энцефалит, афферентный паралич, бульбарный паралич, поперечный миелит или другие невротические симптомы. Неврологические осложнения редки при менингите, но встречаются у 33% пациентов с энцефалитом.
Инфекция во время беременности может вызвать нарушения у плода, включая гидроцефалию, хориоретинит и нарушения интеллекта. Инфицирование в течение 1-го триместра беременности может привести к гибели плода.
Диагностика лимфоцитарного хориоменингита
Полимеразная цепная реакция (ПЦР), анализ спинномозговой жидкости, выявление антител и выделение вируса в культуре клеток
Лимфоцитарный хориоменингит можно заподозрить у больных, контактирующих с грызунами и с пациентом с острым заболеванием, особенно в случае развития асептического менингита или энцефалита. Асептический менингит может сопровождаться умеренным снижением уровня глюкозы в спинномозговой жидкости, но иногда это снижение резкое – до 15 мг/дл (0,83 ммоль/л). Число белых кровяных клеток в спинномозговой жидкости варьирует от нескольких сотен до нескольких тысяч, обычно с > 80% лимфоцитов. Число белых клеток крови 2 000–3 000/мкл (2–3 x 10 9 /л), число тромбоцитов 50 000–100 000/мкл (50–100 x 10 9 /л), как правило, это показатели 1 недели болезни.
Диагноз можно установить посредством
ПЦР или выделением вируса из крови или спинномозговой жидкости в период острой стадии заболевания
Непрямой иммунофлюоресценции инокулированных клеточных культур, хотя подобные анализы чаще всего проводятся в научно-исследовательских лабораториях
Лимфоцитарный хориоменингит
Лимфоцитарный хориоменингит или острый асептический, серозный, доброкачественный менингит, болезнь Армстронга, является одной из наиболее ярко выраженных форм клинического течения зоонозной генерализованной вирусной инфекции человека. Возникающие у человека заболевания протекают не только с симптомами поражения мягких мозговых оболочек и ЦНС в форме серозного менингита или менингоэнцефалита, но и в виде общеинфекционного процесса с клиническими явлениями гриппа, пневмонии, миокардита, паротита, отита, орхита, а также в субклинической или инаппарантной форме.
Вирус вызывает заболевание у человека и многих животных (белые мыши, морские свинки, домовые мыши, крысы, обезьяны). Бессимптомные формы инфекции наблюдаются у собак, кроликов, цыплят, новорожденных мышей.
Эпидемиология. Наиболее частым источником заражения человека являются домовые серые мыши. Однако заражение может произойти и от других домашних и диких животных. Существуют и природные очаги лимфоцитарного хориоменингита, в которых резервуаром вируса могут быть лесные мыши и полевки. Инфекционный процесс у животных протекает в скрытой, латентной форме, а возбудитель в них сохраняется до 291 суток и дольше. Из организма животных вирус выделяется во внешнюю среду с испражнениями, мочой, носовой слизью и с семенной жидкостью. Заражение человека происходит при попадании возбудителя с воздухом и пылью на слизистые оболочки дыхательных путей и пищеварительного тракта, при заражении продуктов питания. Внедрение вируса осуществляется при укусах, через царапины и другие нарушения целостности кожных покровов.
Заболевание чаще возникает зимой и ранней весной. Однако строгой сезонности не наблюдается. Страдают преимущественно взрослые люди и дети старшего возраста.
Клиника. Острая фаза заболевания может протекать с клинической картиной гриппа, миокардита, пневмонии, паротита, орхита, менингита, менингоэнцефалита, миелита.
Заболевание обычно начинается остро, без продромальных явлений. Температура тела повышается до высоких цифр, развивается общеинфекционный процесс, проявляющийся головной болью, слабостью, разбитостью. В случаях, сопровождающихся избирательным поражением вещества головного мозга и его оболочек, менингеальный синдром выражен с первого дня болезни и является доминирующим во всей клинической картине болезни. Больные жалуются на упорную и интенсивную головную боль, тошноту. Постоянным симптомом является повторная рвота. Температура держится на высоких цифрах с первого дня болезни до 8–14 дня, а затем снижается до нормальной. В дальнейшем часто наблюдается субфебрилитет в течение 5–7 дней, в редких случаях – дольше.
Менингеальный синдром проявляется ригидностью мышц затылка различной выраженности, положительными симптомами Брудзинского и Кернига. У части больных выявляются общемозговые симптомы в виде дрожания рук, нестойкие очаговые поражения черепных нервов (чаще отводящего и глазодвигательного нервов), реже – гемипарезы, а также в 20 –50% случаев – стушеванность сосков зрительного нерва, расширением вен глазного дна. Случаи тяжелого течения нередко сопровождаются затемнением сознания, бредом и значительными функциональными нарушениями сердечно–сосудистой системы. При возникновении подобной клинической картины заболевания возможны смертельные исходы в результате развития инфекционно-токсического шока. Спинномозговая пункция выявляет гипертензию, достигаюшую 30–40 см вод.ст., как правило, после пункции отмечается субъективное улучшение состояния больных. СМЖ обычно прозрачная, вытекает струей или частыми каплями. При лабораторном исследовании – нормальное или повышенное содержание белка, положительные пробы Нонне-Апельта и Панди; содержание сахара и ионов хлора не изменяется; лимфоцитарный цитоз достигает 100 – 300 ×10 9 /л и даже 1200–1500×10 9 /л.
В подавляющем большинстве случаев болезнь протекает остро, заканчиваясь нормализацией температуры тела, исчезновением головной боли и постепенным угасанием оболочечных симптомов, а также нормализацией СМЖ. Общемозговые симптомы снижаются в своей выраженности, но сохраняются до 2–3 недель и дольше. В периоде ранней реконвалесценции у больных нередко возникают приступы сильных головных болей.
Диагностика. Клинический диагноз основывается на данных анамнеза болезни, наличия высокой температуры тела, выраженной головной боли, повторной рвоты, оболочечных симптомов, результатов спинномозговой пункции. Большое значение в установлении предварительного диагноза придается правильно собранному эпидемиологическому анамнезу, указанию на наличие в жилье больного домовых мышей и других мышевидных грызунов, хомяков, собак, кошек. Диагноз заболевания подтверждается также постановкой серологических реакций (РСК, РН). Для выделения вируса ЛХМ из СМЖ и крови материал следует забирать в первые дни болезни.
Герпетический менингит
Вирус простого герпеса наряду с поражением кожных покровов и слизистых оболочек может вызвать менингит или менингоэнцефалит, нередко с неблагоприятным исходом.
Менингеальные симптомы появляются рано, выявляется умеренный лимфоцитарный цитоз (обычно 300–500 клеток в 1 мкл); количество белка увеличивается до 1,0 г/л. Нормализация СМЖ отстает от клинических симптомов менингита на 2–3 недели. Как правило, выявляются рассеянные энцефалитические симптомы (анизокория; парез конвергенции; центральные парезы VII–IV пар черепных нервов – лицевого, языкоглоточного, блуждающего, анизорефлексия), обусловленные отеком мозговой ткани. Таким образом, общеинфекционные и неврологические проявления герпетического менингита трудно отличить от таковых при асептическом менингите другой этиологии. Можно лишь отметить несколько большую выраженность признаков раздражения мозговых оболочек при менингитах паротитной и энтеровирусной этиологии, а также лимфоцитарном хориоменингите. Одним, но отнюдь не патогномоничным признакам герпетического менингита можно считать одновременную герпетическую инфекцию других органов. Основной диагностики в данном случае является обнаружение ВПГ в СМЖ больных, полученной в начальном периоде заболевания.
К группе серозных бактериальных менингитов относятся туберкулезный, бруцеллезный, лептоспирозный, листериозный, сифилитический, и ряд других, более редко встречающихся этиологических форм.
В связи с необходимостью безотлагательного начала специфической противотуберкулезной терапии и немедленной госпитализация больных в соответствующий стационар первичный дифференциальный диагноз, с туберкулезным менингитом всегда особенно ответственен.
Диагноз ставится на основании туберкулезного анамнеза, наличия других проявлений туберкулеза (чаще милиарного).
Читайте также:
