Шистосомоз
Добавил пользователь Дмитрий К. Обновлено: 27.01.2026
Шистосомы – маленькие паразитические черви (сосальщики) класса трематод. Их максимальная длина не превышает 2,2 см. По имеющимся данным в мире шистосомами заражено более 200 млн. человек. Наиболее эндемичными районами считается Африка, Средний Восток и Южная Америка.
Заболевание, вызываемое шистосомами, называется шистосомоз или бильгарциоз. В зависимости от локализации паразита, инфекция может поражать кишечник, селезенку, печень, легкие, мочеполовой тракт. Заражение шистосомами происходит в стоячих водоемах при контакте с водой (купании, стирке), загрязненной содержащими яйца гельминта испражнениями. В качестве промежуточных «хозяев» шистосомы выбирают пресноводных улиток, поэтому наличие моллюсков может являться признаком инфекционной опасности.
Внедрение личинок в кожу вызывает ощущение боли как от укола иглой и последующую кожную реакцию:
- при первичном заражении это появление кожной сыпи (экзантемы или эритемы), сопровождаемое временным зудом;
- при вторичном заражении может возникнуть церкариальный дерматит (зуд купальщиков).
В течение 21-70 дней гельминты достигают половой зрелости и начинают выделять цитотоксические (повреждающие клетки ткани) и аллергические вещества, которые становятся причиной возникновения синдрома Катаямы – состояния, характеризуемого лихорадкой, явно выраженным отравлением организма, рвотой, поносом, значительным повышением в крови уровня эозинофилов (клеток иммунной системы). Главным патогенным воздействием обладают не сами черви, а их яйца. Ткань, поражаемая ими, со временем преобразуется в фиброзную. Последняя стадия инфекции может вызвать смерть пациента.
Симптомы шистосомоза определяются видом паразита (так, кишечный шистосомоз чаще всего вызывается гельминтом Schistosoma mansoni). Инфекция может быть острой и хронической. Острая стадия заболевания имеет одинаковые для всех видов паразита симптомы и обусловливается их проникновением и миграцией. Сразу после заражения наблюдается сильный зуд, который носит временный характер. Спустя 14-42 (и более) дня у пациента появляется лихорадка, сопровождаемая головной болью, ознобом, слабостью, болью в животе, поносом, сухим кашлем, аллергическими реакциями (в частности крапивницей или ангионевротическим шоком). При этом наблюдается потеря веса, а у детей – задержка роста. На некоторое время симптомы могут стать не столь яркими, но очередное выделение червями яиц вновь провоцирует рецидив заболевания. Такие колебания состояния могут иметь место на протяжении 2-3 месяцев. Острая инфекция может вызывать нарушение работы нервной системы. Признаками острого шистосомоза, кроме клинических проявлений заболевания, является значительное (иногда больше чем в 2 раза) повышение уровня эозинофилов, образование иммунных комплексов и появление антител классов IgM, IgG и IgE.
При повторном заражении симптомы инфекции могут полностью отсутствовать или быть очень слабо выраженными. Диагностика такого состояния основывается на наблюдении за самочувствием пациента, результатах лабораторных исследований и истории его болезни.
Антитела IgG появляются в крови пациента через 2-3 недели после первичного заражения. Пиковая концентрация приходится на острую фазу болезни, после чего идет снижение их уровня. Шистосомоз достаточно легко лечится современными средствами, однако IgG полностью не исчезают – небольшое количество антител обнаруживается в крови перенесшего заболевание человека до конца жизни. Поэтому их присутствие в исследуемой пробе свидетельствует о текущей или перенесенной в прошлом инфекции.
Подготовка к исследованию
Обследование не требует специальной подготовки. Кровь отбирается не ранее, чем через 4 часа после приема пищи.
- оптимальной является сдача кровь в утренние часы, натощак;
- накануне обследования желательно воздерживаться от физических и эмоциональных нагрузок;
- за 24 часа до забора крови запрещен прием алкоголя, минимум за час – курение;
- непосредственно перед отбором пробы рекомендуется провести в спокойствии 10-15 минут;
- перед проведением тестирования необходимо согласовать с лечащим врачом возможность временной отмены препаратов, могущих повлиять на его результат.
Пробу биоматериала не рекомендуется отбирать после ректального, инструментального, мануального обследования, УЗИ, кольпоскопии, гастроскопии, биопсии, физиопроцедур и других манипуляций.
Показания к исследованию
Тестирование проводится для диагностики шистосомоза. Проведение исследования показано в следующих случаях:
- подозрение на инфицирование Schistosoma spp.;
- эпидемиологические показания у клиентов, прибывших из эндемичных районов (т.е. тех, где заболевание широко распространено);
- сильный временный зуд;
- наличие симптомов заболевания: озноба, лихорадки, головной боли, аллергической реакции (крапивницы или ангионевротического отека), боли в животе, поноса, сухого кашля, слабости, общего недомогания, потери веса;
- увеличение размеров селезенки или печени;
- повышение в крови уровня печеночных ферментов и билирудина;
- развитие цистита (воспаления мочевого пузыря) или уретрита (воспаления мочевыводящего канала – уретры);
- повышение уровня лейкоцитов, эозинофилов (имунных клеток), скорости оседания эритроцитов (СОЭ) в крови.
Интерпретация исследования
Результат качественного теста на выявление специфических антител класса IgG к антигенам Schistosoma mansoni описывается коэффициентом позитивности, рассчитываемым по формуле:
КП = оптическая плотность конкретной пробы/пороговое значение
Данная величина отражает, насколько позитивен конкретный тест, что позволяет врачам более точно определить состояние обследуемого лица. Универсальность показателя делает его применимым при проведении всех иммуноферментных исследований. Концентрация антител и коэффициент позитивности не имеют между собой связи, поэтому КП не отражает динамику течения заболевания, по нему также нельзя отследить действенность проводимого лечения.
Нормой является отсутствие в исследуемой пробе специфических антител IgG к Schistosoma mansoni.
Положительный результат может свидетельствовать:
- текущем шистосоматозе;
- о перенесенной в прошлом инфекции;
- о перекрестной реакции с антигенами других паразитических червей (чаще всего с Echinococcus или Taenia).
Отрицательный ответ может быть получен:
- при отсутствии инфицирования Schistosoma mansoni;
- при низком уровне антител на ранней стадии инфекции.
При получении сомнительного результата рекомендуется через две недели провести повторное обследование. Получение при повторном тестировании сомнительного результата интерпретируется как отрицательный ответ.
Результат теста выдается на бланке лаборатории медицинской компании «Наука». Пример по данному анализу представлен ниже:
Ф.И.О.: Иванов Иван Иванович Пол: м Год рождения: 01.01.0000
Шистосомоз
Передача инфекции имеет место там, где люди, страдающие шистосомозом, загрязняют источники пресной воды фекалиями, содержащими яйца, из которых в воде выводятся паразиты.
Инфицирование людей происходит при проникновении личинок паразита, выделяемых пресноводными брюхоногими моллюсками, под кожу при контакте с инфицированной водой.
В организме личинки развиваются во взрослых щистосом. Взрослые черви живут в кровеносных сосудах, где самки откладывают яйца. Некоторые яйца выводятся из организма с фекалиями или мочой для продолжения жизненного цикла паразита. Другие остаются в тканях организма, вызывая иммунную реакцию и прогрессирующие поражения органов.
Шистосомоз распространен в тропических и субтропических районах, особенно в бедных общинах, не имеющих доступа к безопасной питьевой воде и надлежащей санитарии. По оценкам, по меньшей мере, 90% людей, нуждающихся в лечении шистосомоза, живут в Африке.
Существуют две основные формы шистосомоза — кишечный и мочеполовой, вызываемые пятью основными видами кровяного сосальщика (см. таблицу).
Таблица: Виды паразита и географическое распространение шистосомоза
| Виды | Географическое распространение | |
| Кишечный шистосомоз | Schistosoma mansoni | Африка, Ближний Восток, страны Карибского бассейна, Бразилия, Венесуэла, Суринам |
| Schistosoma japonicum | Индонезия, Китай, Филиппины | |
| Schistosoma mekongi | Некоторые районы Камбоджи и Лаосской Народно-Демократической Республики | |
| Schistosoma intercalatumи связанный с ним S. guineansis | Влажные лесные районы Центральной Африки | |
| Мочеполовой шистосомоз | Schistosoma haematobium | Африка, Ближний Восток |
Шистосомоз поражает, в основном, бедные и сельские сообщества, особенно людей, занимающихся сельским хозяйством и рыболовством. Женщины, использующие в домашней работе зараженную паразитами воду, например стирающие белье, также подвергаются риску. Из-за ненадлежащей гигиены и контактов с зараженной водой дети особенно подвержены инфекции.
Миграция населения в городские районы и перемещения беженцев способствуют проникновению болезни в новые районы. Рост численности населения и, соответственно, потребностей в энергии и воде часто приводит к таким схемам развития и изменениям в окружающей среде, которые также способствуют передаче инфекции.
По мере развития экотуризма и поездок в "неизбитые места" все большее число туристов заражается шистосомозом, иногда в форме тяжелой острой инфекции и с развитием необычных симптомов, включая паралич.
Мочеполовой шистосомоз считается также фактором риска ВИЧ-инфицирования, особенно среди женщин.
Причиной появления симптомов шистосомоза является реакция организма на яйца червей.
Кишечный шистосомоз может вызывать боли в области живота, диарею и появление крови в фекалиях. В запущенных случаях наблюдается увеличение печени, что часто связано с накоплением жидкости в брюшной полости и гипертензией абдоминальных кровяных сосудов. В таких случаях может также наблюдаться увеличение селезенки.
Классическим признаком мочеполового шистосомоза является гематурия (наличие крови в моче). В запущенных случаях часто развивается фиброз мочевого пузыря и мочеточников и поражаются почки. Еще одним возможным осложнением на поздних стадиях является рак мочевого пузыря. У женщин мочеполовой шистосомоз может приводить к поражениям гениталий, вагинальному кровотечению, боли во время полового акта и образованию узлов на наружных половых органах. У мужчин мочеполовой шистосомоз может приводить к развитию патологии семенных пузырьков, простаты и других органов. Эта болезнь может иметь и другие длительные необратимые последствия, включая бесплодие.
Шистосомоз оказывает значительное воздействие на экономику и здоровье. У детей шистосомоз может приводить к анемии, остановке в росте и пониженным способностям к обучению, хотя, как правило, при проведении лечения последствия болезни обратимы. Хронический шистосомоз может сказываться на способности людей работать, а в некоторых случаях приводить к смерти.1 Число случаев смерти в результате шистосомоза с трудом поддается оценке из-за таких скрытых патологий, как поражения печени и почек или рак мочевого пузыря. ВОЗ оценивает, что каждый год в мире происходит около 20 000 случаев смерти в результате шистосомоза.
Шистосомоз диагностируется путем выявления яиц паразитов в образцах кала или мочи. Антигены, выявляемые в образцах крови и мочи, также указывают на инфекцию.
Для диагностирования мочеполового шистосомоза стандартной диагностической методикой является методика фильтрации с использованием нейлоновых, бумажных или поликарбонатных фильтров. Дети с S. haematobium почти всегда имеют кровь в моче, видимую лишь в микроскоп. Ее можно обнаружить с помощью полосок с химическими реактивами.
Для выявления яиц кишечного шистосомоза в образцах фекалий можно применять методику с использованием окрашенного метиленовой синью целлофана, пропитанного глицерином, или предметных стекол, известную как метод Като-Катца .
В отношении людей из неэндемичных районов или районов с низким уровнем передачи инфекции могут оказаться полезными серологические и иммунологические тесты, которые могут выявить воздействие инфекции и указать на необходимость тщательного обследования, лечения и последующего наблюдения.
Профилактика и борьба
Борьба с шистосомозом основана на широкомасштабном лечении всех групп риска, обеспечении доступа к безопасной воде, улучшении санитарии, санитарном просвещении и борьбе с брюхоногими моллюсками.
Стратегия ВОЗ по борьбе с шистосомозом направлена на уменьшение заболеваемости с помощью периодического, целенаправленного и массового лечения празиквантелом (профилактическая химиотерапия) населения в странах, где это необходимо. Такое лечение подразумевает регулярное лечение всех людей из групп риска. В ряде стран с низким уровнем передачи инфекции целью должна быть ликвидация болезни.
Целевыми группами для лечения являются:
- Дети школьного возраста в эндемичных районах;
- Взрослые из групп риска в эндемичных районах, люди, по роду деятельности контактирующие с зараженной паразитами водой, такие как рыбаки, фермеры и ирригационные работники, а также женщины, контактирующие с зараженной паразитами водой во время домашней работы;
- Целые общины, живущие в высокоэндемичных районах.
Частота проведения лечения среди детей школьного возраста зависит от распространенности инфекции. В районах с высоким уровнем передачи инфекции может потребоваться ежегодное повторение лечения на протяжении нескольких лет. Для определения воздействия мероприятий по борьбе необходимо проводить мониторинг.
Целью является снижение заболеваемости: периодическое лечение людей из групп риска способствует излечению легких симптомов и предотвращению развития у инфицированных людей тяжелой, поздней стадии хронической болезни. Однако основным препятствием для борьбы с шистосомозом является ограниченный доступ к празиквантелу. По имеющимся данным, в 2014 году его получали 20,7% людей, нуждающихся в лечении.
Празиквантел рекомендуется для лечения всех форм шистосомоза. Это эффективное, безопасное и недорогое лекарство. Несмотря на то, что после лечения возможно повторное инфицирование, риск развития тяжелой болезни можно снизить и даже предотвратить, если начинать и повторять лечение в детстве.
На протяжении последних 40 лет борьба с шистосомозом успешно проводится в ряде стран, включая Бразилию, Египет, Иран, Камбоджу, Китай, Маврикий и Саудовскую Аравию. Есть данные, что передача шистосомоза прекращена в Марокко. В Буркина-Фасо, Йемене, Нигере и Сьерра-Леоне возможно расширение масштабов лечения до национального уровня, что через несколько лет окажет воздействие на заболеваемость. В ряде стран проводится оценка статуса передачи инфекции.
За последние 10 лет в ряде стран к югу от Сахары, где проживает большинство людей, подвергающихся риску, возросли масштабы проведения кампаний по лечению .
Работа ВОЗ в области шистосомоза является составной частью комплексного подхода к борьбе с забытыми тропическими болезнями. Несмотря на разнообразие забытых тропических болезней с медицинской точки зрения, у них есть общие свойства, которые позволяют им устойчиво присутствовать в условиях нищеты, где они образуют кластеры и часто встречаются одновременно.
ВОЗ координирует стратегию профилактической химиотерапии, консультируясь с сотрудничающими центрами и партнерами из учебных и научно-исследовательских институтов, частного сектора, неправительственных организаций, международных учреждений по вопросам развития и других учреждений в системе ООН. ВОЗ разрабатывает технические руководящие принципы и методики для использования национальными программами по борьбе с этой болезнью.
Работая с партнерами и частным сектором, ВОЗ проводит информационно-разъяснительную работу в отношении необходимости расширения доступа к празиквантелу и обеспечения ресурсов для осуществления. Партнеры из частного сектора и учреждения по вопросам развития заявили о готовности предоставить празиквантел в количестве, достаточном для ежегодного лечения более 100 миллионов детей школьного возраста.
Шистосомоз
Шистосомоз является острой и хронической паразитарной болезнью, вызываемой кровяными сосальщиками (трематодными червями) из рода Schistosoma. По оценкам, в 2019 г. профилактическое лечение шистосомоза требовалось по меньшей мере для 236,6 млн человек. Профилактическое лечение, которое необходимо повторять через несколько лет, снижает и предотвращает заболеваемость. Передача шистосомоза регистрируется в 78 странах. Однако профилактическая химиотерапия в рамках широкомасштабного лечения шистосомоза среди людей и общин необходима только в 51 эндемичной стране с умеренным и высоким уровнями интенсивности циркуляции инфекции.
Передача инфекции
Инфицирование людей происходит при проникновении личинок паразита, выделяемых пресноводными улитками, под кожу при контакте с инфицированной водой.
Передача инфекции происходит в случае, когда люди, страдающие шистосомозом, загрязняют источники пресной воды фекалиями, содержащими яйца, из которых в воде выводятся паразиты.
В организме личинки развиваются во взрослых шистосом. Взрослые черви живут в кровеносных сосудах, где самки откладывают яйца. Некоторые яйца выводятся из организма с фекалиями или мочой для продолжения жизненного цикла паразита. Другие остаются в тканях организма, вызывая иммунную реакцию и прогрессирующие поражения органов.
Эпидемиология
Шистосомоз распространен в тропических и субтропических районах, особенно в бедных общинах, не имеющих доступа к безопасной питьевой воде и надлежащей санитарии. По оценкам, по меньшей мере 90% людей, нуждающихся в лечении шистосомоза, живут в Африке.
Существует две основные формы шистосомоза — кишечный и мочеполовой, — вызываемые пятью основными видами кровяного сосальщика.
Таблица. Виды паразита и географическое распространение шистосомоза
| Виды | Географическое распределение | |
| Кишечный шистосомоз | Schistosoma mansoni | Африка, Ближний Восток, страны Карибского бассейна, Бразилия, Венесуэла и Суринам |
| Schistosoma japonicum | Индонезия, Китай, Филиппины | |
| Schistosoma mekongi | Некоторые районы Камбоджи и Лаосской Народно-Демократической Республики | |
| Schistosoma guineensis и связанная с ней S. intercalatum | Влажные лесные районы Центральной Африки | |
| Мочеполовой шистосомоз | Schistosoma haematobium | Африка, Ближний Восток, Корсика (Франция) |
Шистосомоз поражает в основном бедные и сельские общины, особенно общины, занимающиеся сельским хозяйством и рыболовством. Женщины, использующие в быту, например при стирке белья, зараженную паразитами воду, также подвергаются риску, в частности шистосомоза женских половых органов. Дети в особенно высокой степени подвержены инфекции из-за ненадлежащей гигиены и контактов с зараженной водой.
Миграция в городские районы и перемещения населения способствуют проникновению болезни в новые районы. Рост численности населения и, соответственно, потребностей в энергии и воде часто приводит к таким схемам застройки и изменениям в окружающей среде, которые способствуют передаче инфекции.
С ростом экотуризма и поездок вглубь территории эндемичных стран все большее число туристов заражаются шистосомозом. Иногда у туристов развивается тяжелая острая инфекция, сопровождающаяся необычными проявлениями, включая паралич.
Мочеполовой шистосомоз также считается фактором риска ВИЧ-инфекции, особенно среди женщин.
Симптомы
Причиной появления симптомов шистосомоза является реакция организма на присутствие яиц паразитов.
Кишечный шистосомоз может вызывать боли в области живота, диарею и появление крови в фекалиях. В запущенных случаях наблюдается увеличение печени, что часто связано с накоплением жидкости в брюшной полости и гипертензией абдоминальных кровяных сосудов. В таких случаях может также наблюдаться увеличение селезенки.
Классическим признаком мочеполового шистосомоза является гематурия (наличие крови в моче). В запущенных случаях иногда развивается фиброз мочевого пузыря и мочеточников и поражаются почки. Еще одним возможным осложнением на поздних стадиях является рак мочевого пузыря. У женщин мочеполовой шистосомоз может приводить к поражениям гениталий, вагинальному кровотечению, боли во время полового акта и образованию узлов на наружных половых органах. У мужчин мочеполовой шистосомоз может приводить к развитию патологии семенных пузырьков, простаты и других органов. Эта болезнь может иметь и другие длительные необратимые последствия, включая бесплодие.
Заболеваемость шистосомозом, который не столько смертельно опасен, сколько серьезно подрывает здоровье человека, имеет значительные экономические и медико-санитарные последствия. У детей шистосомоз может приводить к анемии, нарушению роста и снижению способности к обучению, хотя, как правило, при должном лечении последствия болезни обратимы. Хронический шистосомоз может негативно сказываться на способности людей вести трудовую деятельность и иногда приводить к летальному исходу. Число случаев смерти в результате шистосомоза с трудом поддается оценке из-за таких скрытых патологий, как печеночная или почечная недостаточность, рак мочевого пузыря и внематочная беременность в результате шистосомоза женских половых органов.
Требуется провести более точную оценку числа случаев смерти от шистосомоза, поскольку по имеющимся данным этот показатель колеблется в диапазоне от 24 072 (1) до 200 000 (2) случаев в год во всем мире. По оценкам ВОЗ 2000 г., ежегодное число случаев смерти в мире составляло 200 000. Этот показатель должен был значительным образом снизиться в результате расширения масштабов крупномасштабных кампаний профилактической химиотерапии за последние 10 лет.
Шистосомоз диагностируется путем выявления яиц паразита в образцах кала или мочи. Антитела и/или антигены, выявляемые в образцах крови или мочи, также указывают на инфекцию.
Стандартной методикой для диагностирования мочеполового шистосомоза является методика фильтрации с использованием нейлоновых, бумажных или поликарбонатных фильтров. Дети с S. haematobium почти всегда имеют кровь в моче, видимую лишь в микроскоп, которую можно обнаружить с помощью полосок с химическими реактивами.
Для выявления яиц кишечного шистосомоза в образцах фекалий можно применять методику с использованием окрашенного метиленовой синью целлофана, замоченного в глицерине, или предметных стекол, известную как метод Като-Катца. В регионах с передачей S. mansoni может применяться тестирование на циркулирующий катодный антиген (CCA).
Для людей из неэндемичных районов или районов с низким уровнем передачи инфекции могут использоваться серологические и иммунологические тесты, которые могут выявить воздействие инфекции и указать на необходимость тщательного обследования, лечения и последующего наблюдения.
Профилактика и контроль
Основой борьбы с шистосомозом является массовое лечение представителей групп риска, обеспечение доступа к безопасному водоснабжению, улучшении санитарных условий, санитарное просвещение и борьба с пресноводными улитками.
Стратегия ВОЗ по борьбе с шистосомозом направлена на уменьшение заболеваемости с помощью периодической целенаправленной терапии с использованием празиквантела в рамках широкомасштабного лечения (профилактической химиотерапии) затронутых групп населения. Такая терапия подразумевает регулярное лечение всех групп риска. В ряде стран с низкими уровнями передачи инфекции следует стремиться к полному прерыванию передачи болезни.
Целевыми группами для лечения являются:
- дети дошкольного возраста;
- дети школьного возраста в эндемичных районах;
- взрослые из групп риска в эндемичных районах, люди, которые по своему роду деятельности контактируют с зараженной паразитами водой, такие как рыбаки, фермеры и ирригационные работники, а также женщины, контактирующие с зараженной паразитами водой во время домашней работы;
- целые общины, живущие в высокоэндемичных районах.
ВОЗ рекомендует проводить лечение детей дошкольного возраста. В настоящее время из-за отсутствия подходящей лекарственной формы празиквантела их нельзя включать в текущие масштабные терапевтические программы.
Идет работа по созданию детской лекарственной формы празиквантела, и когда появится детский празиквантел, дети дошкольного возраста тоже будут включены в кампании по массовому профилактическому лечению (профилактической химиотерапии).
Частота проведения лечения среди детей школьного возраста зависит от распространенности инфекции. В районах с высоким уровнем передачи инфекции может потребоваться ежегодное лечение на протяжении нескольких лет. Для определения эффекта мероприятий по контролю заболевания требуется мониторинг.
Целью является снижение заболеваемости и числа случаев заражения с тем, чтобы прийти к элиминации этого заболевания как проблемы общественного здравоохранения: периодическое лечение представителей групп риска позволит излечивать легкие симптомы и предотвращать переход болезни в тяжелую, хроническую фазу. Вместе с тем одним из основных препятствий для борьбы с шистосомозом является нехватка празиквантела, особенно для лечения взрослого населения. По данным за 2019 г., в глобальных масштабах лечением было охвачено 44,5% нуждающихся в нем людей, в частности 67,2% детей школьного возраста, кому была показана профилактическая химиотерапия.
Празиквантел рекомендуется для лечения всех форм шистосомоза. Это эффективное, безопасное и недорогое лекарство. Несмотря на то, что после лечения возможно повторное инфицирование, риск развития тяжелой болезни можно снизить и даже предотвратить, если начинать и повторять лечение в детстве.
На протяжении последних 40 лет борьба с шистосомозом успешно ведется в ряде стран, включая Бразилию, Камбоджу, Китай, Египет, Маврикий, Исламскую республику Иран, Оман, Иорданию, Саудовскую Аравию, Марокко, Тунис и другие страны. За несколько лет в Бурунди, Буркина-Фасо, Гане, Нигере, Руанде, Сьерра-Леоне, Того, Объединенной Республике Танзании, Йемене и Зимбабве масштабы лечения удалось расширить до национального уровня, что привело к снижению заболеваемости. В ряде стран необходимо провести анализ уровня заболеваемости.
За последние 10 лет в ряде стран к югу от Сахары, где население в наибольшей степени подвержено риску заражения, отмечается расширение масштабов кампаний по лечению шистосомоза.
Деятельность ВОЗ
Работа ВОЗ в области борьбы с шистосомозом реализуется в рамках комплексного подхода к борьбе с забытыми тропическими болезнями. Несмотря на разнообразие забытых тропических болезней с медицинской точки зрения, у них есть ряд общих характеристик, которые позволяют им сохраняться в условиях нищеты, где отдельные заболевания образуют кластеры и часто встречаются одновременно.
ВОЗ координирует стратегию профилактической химиотерапии, консультируясь с сотрудничающими центрами и партнерами среди учебных и научно-исследовательских институтов, частного сектора, неправительственных организаций, международных учреждений по вопросам развития и других учреждений в системе Организации Объединенных Наций. ВОЗ разрабатывает технические руководящие принципы и методики для использования национальными программами по борьбе с этой болезнью.
Работая с партнерами и частным сектором, ВОЗ проводит информационно-разъяснительную работу в отношении необходимости расширения доступа к празиквантелу и выделения ресурсов для осуществления мероприятий по борьбе с этой болезнью. Партнеры из частного сектора и учреждения по вопросам развития заявили о готовности предоставить празиквантел в количестве, достаточном для ежегодного лечения более 100 миллионов детей школьного возраста.
1 Global Health Estimates 2016: Deaths by Cause, Age, Sex, by Country and by Region, 2000-2016. Geneva, World Health Organization; 2018.
2 Prevention and control of schistosomiasis and soil-transmitted helminthiasis, Geneva, World Health Organization: 2002.
Шистосомоз
Шистосомоз – это паразитарная болезнь, которую вызывают плоские черви (трематоды) из рода Schistosoma, Паразиты проникают в организм через кожу и пищеварительный тракт при употреблении и контактах с пресной водой, которая содержит яйца гельминтов. Шистосома – единственная из трематод, способная проникать в организм сквозь кожу.
Для человека заразными являются пять видов шистосом, которые распространены практически по всему миру. Случаи заболевания шистосомозом наиболее типичны для азиатских стран (Индия, Ближний Восток, Китай, Филиппины, Таиланд, Индонезия), Африки (центральная и западная часть континента) и в Южной Америке. Распространение шистосомоза происходит в жарких влажных условиях субтропических и тропических районов. Жертвами болезни становятся, в основном, жители бедных общин, которые не имеют доступа к чистой воде и достаточным санитарным условиям. Считается, что 85-90% людей зараженных шистосомозом проживает в Африканских странах.
Главный резервуар инвазии – это человек. Другие виды трематод могут поражать домашних животных, крупный рогатый скот, лошадей и грызунов. В эпидемически чистые районы болезнь может быть завезена мигрантами и путешествующими людьми, однако без природного промежуточного хозяина черви не распространяются.
Все виды заразных трематод имеют схожие жизненные циклы, которые включают главный объект инвазии (человек) и промежуточных хозяев. Из зараженного человека яйца глистов с калом или мочой попадают в воду. В диких водоёмах яйца оплодотворяются и проникают в промежуточного хозяина – улитку. В пищеварительной системе моллюсков происходит преобразование личинки в ещё одну промежуточную форму паразита – церкарий. Церкарии, выйдя из улиток, свободно плавают в водоёмах. Столкнувшись с человеком в воде, они сквозь кожу проникают в организм. Для инвазии внутрь организма необходимо до пяти минут.При этом теряется разветвлённый хвост. Такая форма паразита и называется шистосомой. Шистосомы, находясь в организме человека, мигрируют к сосудам печени, где происходит очередной этап их жизненного цикла. Возле печеночных сосудов шистосомы созревают во взрослых половозрелых особей. После созревания происходит очередная миграция в различные отделы кишечного тракта, в зависимости от разновидности червя. Сосудистое сплетение кишечника или вены прямой кишки служат для паразитов источником питания, а также местом откладывания яиц.
Яйца паразитов частично проникают сквозь слизистую оболочку мочевого пузыря и кишечника, выходя наружу с калом и мочой, остальные остаются в пределах тканей, где обитают шистосомы, или же по системе портальной вены транспортируются к печени, легким, головному мозгу.
Весь цикл, от проникновения в организм человека, до выделения наружу новых яиц занимает от одного до трёх месяцев. Взрослый червь способен жить внутри человека до 7 лет, постоянно выделяя яйца в окружающую среду.
Симптомы
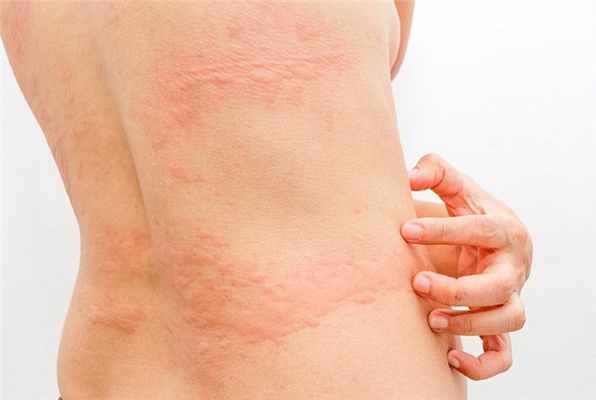
Симптомы шистосомоза зависят от стадии инвазии и жизненного цикла трематоды внутри организма.
В момент проникновения церкарий сквозь кожу может развиться острый дерматит, сопровождаемый покраснением, зудом и высыпаниями. При первичном заражении симптомов дерматита зачастую не наблюдается, высыпания обычно появляются у уже зараженных или ранее перенесших (сенсибилизированных) шистосомоз людей.
Через 2-4 недели после инвазии, с началом кладки яиц шистосомами, развивается лихорадочный синдром. Лихорадка при шистосомозе называется «лихорадка Катаямы». Проявляется целым букетом симптомов: боль в мышцах, повышение температуры тела, сыпь, тошнота, рвота, сухой кашель, расстройство пищеварения. Длится лихорадка от одной до трёх недель, причем симптомы более выражены у людей, которые заразились шистосомозом при путешествии, нежели у тех, кто живет в эндемическом районе всю жизнь. Лихорадка Катаямы носит циклический характер. Обострение совпадает с периодом спаривания паразитов и откладыванием новых яиц.
При длительном нахождении паразитов в организме – от года и более - развиваются изменения, свойственные хроническому шистосомозу. Из-за длительного нахождения в тканях и сосудах организма червей и их яиц, в слизистой кишечника появляются эрозии и язвы, которые часто осложняются кровотечением. Язвы полых органов по мере развития могут привести к рубцам, спайкам и свищам. Такие состояния приводят к хроническим нарушениям пищеварения и могут потребовать хирургического вмешательства.
Хроническое воспаление в печени в конечном итоге приводит к локальному фиброзу и циррозу. Нарушенная функция печени ведет к хроническим нарушениям пищеварения, накоплению в крови токсичных веществ. На фоне этого у больного развивается желтуха, нарушение функции кроветворных органов, значительное увеличение в размерах печени и селезенки, а при длительном течении – печеночная энцефалопатия. Нарушение когнитивных функций выражается в дезориентации в личности, пространстве и времени. Больные обычно постоянно подавлены, настроение снижено. Из-за повышения давления в портальных сосудах развивается варикозное расширение вен пищевода, что так же ведет к кровотечениям.
В легких вокруг яиц образуются гранулемы. Большое их количество нарушает дыхательную функцию и вызывает повышение давление в легочных сосудах, из-за чего формируется легочное сердце.
Инвазия яйцами стенки мочевого пузыря ведет к изъязвлениям на слизистой оболочке. Проявляется учащенным болезненным мочеиспусканием, появлением крови в моче, развитием вторичной инфекции и формированием хронического цистита. Если язвы расположены близко к устью мочеточника, со временем рубцовые изменения приводят к стриктуре мочеточника и развитием гидронефроза. Хронические кровотечения из желудочно-кишечного тракта и мочевого пузыря неизменно приводят к развитию анемии.
Диагностика

Главный критерий диагностики на шистосомоз – географический фактор. Данное заболевание должно рассматриваться в районах распространения паразита, либо после их посещения.
Для диагностики шистосомоза проводят микроскопическое исследование кала и мочи на наличие яиц паразитов и самих трематод.
Исследуют сыворотку крови серологическими методами, для обнаружения антигенов к шистосомам. Титр антител к паразитам практически безошибочно подтверждает наличие болезни. Иммунная система очень быстро реагирует на шистосому и уже на третий день после заражения с помощью серологических методов исследования можно дифференцировать заболевание.
В общем анализе крови будет наблюдаться характерные изменения (лейкоцитоз, эозинофилия, повышение скорости оседания эритроцитов) для паразитарной инвазии. Анализ мочи на ранних стадиях заболевания может быть абсолютно неизменным. Однако, по мере распространения шистосом по организму и проникновения их в мочевой пузырь, в моче обнаруживаются эритроциты в большом количестве, лейкоциты, эпителиальные клетки, яйца паразитов и белок.
Дополнительные инструментальные исследования (ультразвуковая диагностика, гастро- и колоноскопия, цистоскопия, биопсия кишечника и мочевого пузыря) требуются для уточнения диагноза при дифференциальной диагностике и отсутствии обнаруживаемых яиц паразитов в кале и моче.
Лечение

Для лечения шистосомоза используются препараты сурьмы и современные химиотерапевтические средства. Хронический шистосомоз может потребовать оперативного лечения, при котором большие скопления паразитов и их яиц буквально удаляют из организма через оперативный доступ.
Для профилактического лечения Всемирной организацией здравоохранения определены целевые группы:
- Дети школьного возраста, постоянно проживающие в эндемичных по шистосомозу районах;
- Взрослые из эндемичных районов, постоянно контактирующие с зараженной водой по роду деятельности и использующие её в домашнем хозяйстве;
- Всё население общин и городов, живущие в высокозаразных областях.
В настоящее время лечение детей дошкольного возраста не представляется возможным, поскольку высоки риски применения существующих на данный момент лекарств для маленьких детей.
Борьба с шистосомозом в мире ведется крупномасштабными программами, нацеленными на избавление от заболевания целых районов. Требуется регулярное обследование большого количества населения, для контроля профилактических мер. Районы с большим риском заражения требуют повторного лечения на протяжении нескольких лет.
Лекарства

На данный момент главным лекарственным средством для борьбы с шистосомозом является Празиквантел.
Рекомендуется однодневное пероральное лечение празиквантелем. Празиквантел эффективен против взрослых шистосом, но не влияет на развивающиеся шистосомулы, которые присутствуют в начале инфекции. Таким образом, для путешественников лечение откладывают на 6–8 недель с момента последнего контакта с возбудителем. Побочные воздействия празиквантела обычно умеренные и ограничиваются болью в животе, диареей, головной болью и головокружением. О терапевтических неудачах сообщали, но трудно определить, обусловлены ли они повторной инфекцией или резистентностью к препарату. Если яйца все еще обнаруживаются на момент постановки диагноза, следует назначить последующее обследование через 1–2 мес. после терапии, чтобы подтвердить излечение. Лечение повторяют, если анализы по-прежнему покажут наличие яиц.
Лечение лихорадки Катаямы носит симптоматический характер. Используются противовоспалительные, антигистаминные средства, лекарства для борьбы с тошнотой, глюкокортикостероиды. Как любая другая лихорадка, острый период шистосомоза требует обильных инфузий изотонических растворов.
Менее эффективные, но всё еще использующиеся в бедных районах лекарственные средства изготавливают на основе сурьмы. К ним относятся раствор винносурьмовонатриевой или –калиевой соли, фуадин, астибан, антиомалин. Препараты сурьмы вводят внутривенно или внутримышечно 2-3 дня через 3 часа. Эти лекарственные средства имеют множества противопоказаний для применения, и их применение сопровождает большое число побочных эффектов. Необходим постоянный контроль сердечной деятельности, функции печени и почек.
Народные средства

Наверняка существует множество народных средств лечения, которые разнятся в зависимости от страны и народности, среди которой распространена болезнь. Однако, как показывает время, существенных достижений в борьбе с распространением шистосомоза удалось добиться только с привлечением современных медицинских методов и международных организаций.
Для профилактики заражения шистосомозом следует придерживаться следующих правил, отправляясь в эндемичные районы:
- Избегать любого вида контактов с сырой пресной водой, в особенности не использовать её для питья и приготовления пищи;
- Воду для мытья необходимо кипятить не менее 2-3 минут, после чего охладить до приемлимой температуры;
- При случайном попадании в загрязненный водоём необходимо немедленно его покинуть и сразу же энергично вытереться полотенцем: это позволит удалить паразитов до их проникновения в кожу;
- Тщательно следить за возможностью загрязнения водоёмов фекалиями и, по возможности, предотвращать это;
- Поскольку промежуточным хозяином паразитов являются брюхоногие моллюски, одним из методов профилактики заболевания является борьба с улитками в водоёмах.
Вакцины от шистосомоза на данный момент не существует, но ведутся работы по её разработке.
Программа Всемирной организации здравоохранения по борьбе с шистосомозом ставит целью снижение количества случаев болезни с помощью регулярного, массового и целенаправленного лечения празиквантелом основной массы населения в странах, где распространена болезнь. Подобная профилактическая химиотерапия должны охватывать всех людей, находящихся в группах риска. Страны с низким уровнем заболеваемости ведут работу над полным искоренением шистосомоза, путем прерывания возможных вариантов распространения болезни.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Шистосомоз
Шистосомоз – хроническое инфекционное заболевание, которое развивается в результате проникновения в организм гельминта Schistosoma. Гельминт поражает в большинстве случаев кишечник и мочевыделительную и половую систему.
Это заболевание поражает людей, живущих в 74 эндемичных для данного возбудителя странах. На настоящий момент заражено более 200 миллионов человек, а риску подвергается более 700 миллионов.
Этиология и патогенез
Возбудителем шистосомоза является трематода. Трематода – паразит, который относится к кровяным сосальщикам рода шистосома. Шистосомоз могут вызывать следующие паразиты:
- Schistosoma japonicum – этот паразит вызывает у человека цирроз печени, колит, гепатит, а также ярко выраженные симптомы аллергической реакции. Другое название – японский шистосомоз.
- Schistosoma haematobium – этот паразит вызывает поражение мочеполовой системы.
- Schistosoma mansoni – при поражении этим возбудителем воспалительные процессы протекают в кишечнике.
Шистосомоз имеет тенденцию к поражению людей определенной профессии. Люди, которые занимаются сельским хозяйством, изловом и разведением рыб. Также характерно заражение среди людей, живущих в близи от зараженных водоемов и использующих зараженную воду для приготовления пищи, стирки белья – особенно часто так заражаются женщины.
Миграция заболевания, как правило, связана с миграцией населения и беженцев в города. Люди, живущие в странах, не являющихся эндемичными для и заразившиеся шистомозом заболевают, как правило, люди, которые много путешествуют.
Проникновение паразитов происходит при контакте кожи человека с зараженной водой. Вода содержит в себе личинки паразита, которые, в свою очередь выделяют, брюхоногие моллюски (промежуточные хозяева).
Симптомы шистосомоза
После проникновения шистостомы на коже развивается высыпания, зуд и гиперемия. Далее, по мере перемещения паразита в организме могут появиться самые разнообразные симптомы – кашель с отделением мокроты, увеличение некоторых органов (спленомегалия).
Часто развивается воспаление лимфатических узлов. На поздних стадиях развиваются симптомы воспаления кишечника, диарея. Со стороны сосудов могут развиваться тромбозы и флебиты, эмболия, миокардит и другие заболевания.
На месте проникновения трематоды в организм развивается острая крапивница, ухудшается общее состояние – повышается температура, появляется слабость. Через несколько недель симптомы заболевания стихают, уходя в латентную форму.
При кишечной форме шистосомоза пациенты отмечают появление болей в животе, диареи. В кале может присутствовать кровь. В более тяжелых случаях увеличивается печень.
При мочеполовом шистосомозе характерный клинический симптом – появление крови в моче. В тяжелых случаях поражаются почки. Вместе с мочой и кровью
Диагностика шистосомоза
Яйца шистостомы можно обнаружить в моче и кале больного. Также проводят микроскопию, применяют химические тесты для определения скрытой крови в моче – важный диагностический тест шистосомоза у детей.
Лечение шистосомоза
Такое заболевание как шистосомоз в настояще время эффективно лечится препаратом празиквантел. Лечению подлежат не все лица. В первую очередь, лечению подлежат дети, которые не чувствуют каких-либо проявляющих себя симптомов. Если ребенок почувствовал себя плохо, у него поднялась температура или появились какие-то другие симптомы – лечение откладывают до улучшения состояния.
Доза перепарата высчивается в заивисимости от роста и веса и высчитывается по 50 мг на 1 кг массы тела.
Не подлежат лечению беременные женщины (первый триместр беременности) – так как это может негативно сказаться на плоде. Лечение откладывают на более поздний период беременности. Нельзя лечить таким препаратом также детей с развившейся хронической серповидно-клеточной анемией.
Читайте также:
