Симптомы лобно-базального перелома черепа и его лечение
Добавил пользователь Алексей Ф. Обновлено: 27.01.2026
Методы исследования нарушений обоняния у пациентов с черепно-мозговой травмой подразделяют на объективные и субъективные, а также на качественные и количественные. У тяжелых больных с острой ЧМТ выполняется исследование обоняния по методу Борхтейна. Методика достаточно проста, условием для её проведения является сохранение пациентом сознания. Для проведения теста применяют следующий набор пахучих веществ:
- Розовая вода;
- Наструганное стиральное мыло;
- Горькоминдальная вода;
- Скипидар;
- Дёготь,
- Нашатырный спирт;
- Уксусная кислота;
- Хлороформ.
Перед проведением исследования обоняния врачу необходимо удостовериться в проходимости обонятельной щели – если имеет место отёк слизистой оболочки носа, производится её анемизация. Обоняние исследуют отдельно для каждой половины носа. При черепно-мозговых травмах может иметь место как риногенное (вызванное травматическим повреждением носа и последующим отёком его слизистой), так и нейрогенное нарушение обоняния.
Повреждение центральных обонятельных образований в средней и передней черепных ямках даёт возникновение различных симптомов. При локализации патологий в передней черепной ямке имеет место выпадение либо снижение обоняния с одной или двух сторон. Если же речь идёт о поражении кортикальной обонятельной коры в медиовисочнобазальных отделах, наблюдают обонятельные галлюцинации и нарушения узнавания запахов.
После падения на затылок у пациентов часто наблюдается потеря обоняния от противоудара – следствие повреждения обонятельных нитей в лобнобазальных отделах. При черепно-мозговой травме нейрогенные нарушения обоняния напрямую зависят от степени тяжести полученной травмы:
- Лёгкая травма. Нет нарушений обоняния;
- Средняя травма. Нарушения обоняния встречаются в 15% случаев;
- Тяжёлая травма. В 48% случаев в резидуальном периоде имеют место нарушения обоняния, обусловленные очагами повреждения в медио-височно-базальных и медио-лобно-базальных отделах мозга, где располагаются вторичные и первичные обонятельные образования.
При открытых ЧМТ с повреждениями в области передней черепной ямки, как правило, происходит выпадение обоняния. По нарушениям обоняния, наблюдаемым при открытой ЧМТ, можно, в некоторой степени, судить о характере полученных повреждений: травмы любой области, которые сопровождаются двусторонней потерей обоняния, в 2 раза чаще сопровождаются повреждением твёрдой мозговой оболочки.
Исследование изменений вкуса
В ядре языкоглоточного нерва, расположенного в продолговатом мозге, заканчиваются все периферические вкусовые волокна. Тем не менее, для задней трети языка и передних 2/3 периферическая вкусовая иннервация различна. При травматических повреждений особенно важное практическое значение приобретает ход вкусовых волокон для передних двух третей языка – именно нарушение вкуса при поражении данных волокон часто имеет место при переломах височной кости. Это обусловлено тем, что ход вкусовых волокон для этой части языка имеет непосредственную связь с височной костью (канал лицевого нерва, барабанная полость, внутренний слуховой проход). Волокна передних 2/3 языка далее идут в мостомозжечковый угол, заканчиваются они в ядре IX нерва (продолговатый мозг). Задняя треть языка иннервирована волокнами языкоглоточного нерва, следовательно, восприятие вкуса в данной области при черепно-мозговой травме изменяется крайне редко.
Методы проведения исследований вкуса также разделяют на субъективные и объективные. В клиниках, как правило, применяют субъективные методы: пороговый (электрогустометрия) и надпороговый (химический). К объективным методикам исследования относят выработку условных рефлексов и регистрацию вызванных потенциалов. У больных с травматическими повреждениями вкус, как правило, исследуют при помощи надпорогового химического метода.
В ходе этого теста на переднебоковые поверхности левой и правой половины языка при помощи ватничка на зонде наносят растворы соли (в концентрации 2,5%, 4%, 10%) и сахара (4%, 10%, 20%). Далее эти же растворы наносят и на заднюю треть языка. Больной должен указать, что он чувствует (отсутствие вкуса, соль или сахар). Химический метод позволяет проверить, различает ли больной вкусовые вещества, но вкусовые пороги при этом способе не улавливаются.
Электрогустометрия позволяет в короткие сроки определить вкусовые пороги и получить их максимально точную количественную оценку. Важно отметить, что при этом качественной оценки вкусовых ощущений не выполняется (пациент чувствует только металлический или кислый вкус). При проведении данного исследования анод устройства прикладывают к боковым поверхностям передней части языка, катод пациент сжимает в руке. Электроды размещают на расстоянии 1.5 сантиметра от средней линии. Сила тока в указанной цепи увеличивается плавно от 0 ампер до возникновения ощущения металлического или кислого привкуса во рту. Наименьшая сила тока, при которой у пациента возникают эти ощущения, и является порогом вкуса – она регистрируется в мА.
При черепно-мозговой травме, которая протекает с переломом пирамиды височной кости, расстройства вкуса на передних 2/3 языка со стороны трещины – это ведущий локальный симптом. Если речь идёт о продольных трещинах пирамиды височной кости, вкус снижается на передних 2/3 языка со стороны поражения. Особенно чётко это выявляется при электрогустометрии – в этом случае данный метод исследования в 2 раза эффективнее, чем химический. Нарушение вкуса является следствием травматического повреждения барабанной струны. В дальнейшем расстройства вкуса постепенно регрессируют.
При наличии поперечных трещин пирамиды височной кости чаще наблюдается полное и необратимое выпадение вкусовой чувствительности на передних 2/3 языка. В этом случае химический метод и электрогустометрия показывают одинаковую эффективность. У таких пациентов вкусовые волокна чаще всего повреждаются в области внутреннего слухового прохода.
При ЧМТ без возникновения трещин пирамид височных костей локальных нарушений вкуса не появляется. При лёгких травмах вкус сохраняется в полной мере в остром и в резидуальном периодах. При среднетяжёлых ЧМТ пороги вкуса на 7-8 сутки после травмы слегка повышаются по всему языку, а при тяжёлой такое повышение имеет место и в более позднем периоде. Особенно это выражено у пожилых больных. Нарушение выявляется только при электрогустометрии, оно обусловлено общим снижением функций различных анализаторов после тяжелой ЧМТ.
Также смотрите другие статьи по данной тематике:
Для получения профессиональной консультации по вопросам лечения черепно-мозговых травм в Германии
Звоните нам по телефону: +49 228 972 723 72
или пишите на Email здесь
Симптомы лобно-базального перелома черепа и его лечение
Симптомы лобно-базального перелома черепа и его лечение
Код по МКБ-10: S02.0 - Перелом свода черепа - лобной кости, теменной кости
Код по МКБ-10: S02.1 - Перелом основания черепа: черепных ямок, затылочной кости, верхней стенки глазницы, пазух решетчатой и лобной кости, клиновидной кости, височной кости
Код по МКБ-10: S02.2 - Перелом костей носа
Код по МКБ-10: S02.3 - Перелом дна глазницы
Код по МКБ-10: S02.4 - Перелом скуловой кости и верхней челюсти
Травма лобной области и корня носа обычно происходит в результате дорожно-транспортных происшествий и иногда на производстве. Перелом, возникающий в таких случаях, вовлекает верхние околоносовые пазухи (лобную, решетчатый лабиринт, клиновидную) и переходит на основание передней черепной ямки.
Возможно также возникновение перелома чешуи лобной кости с повреждением твердой мозговой оболочки и внутричерепных структур и распространение линии перелома на околоносовые пазухи. Лобно-базальные переломы составляют 70% всех переломов основания черепа. Линия перелома в типичных случаях проходит по основанию передней черепной ямки и основанию носа, как и при латеробазальных переломах.
Разрыв твердой мозговой оболочки и повреждение головного мозга, которое может быть закрытым или открытым, часто локализуется в передней черепной ямке. Инфекция может распространяться в полость черепа из области перелома костей носа или околоносовых пазух как сразу после травмы (ранняя инфекция), так и спустя несколько лет (поздняя инфекция), вызывая менингит или абсцесс мозга.
а) Клиническая картина. К основным симптомам относятся носовая ликворея, пролабирование ткани головного мозга из носа или из раны в лобно-носовой области, обширная гематома лица; возможны эмфизема, проптоз с потерей зрения или без его нарушения и лобное пневмоэнцефалоцеле.
Клиническая картина может проявляться также симптомами сотрясения или ушиба головного мозга, одно- или двусторонним кровоизлиянием в глаз, которые указывают на возможный лобно-базальный перелом, иногда наблюдается массивное кровотечение из глотки, полости рта и носа. Носовая ликворея - достоверный признак разрыва твердой мозговой оболочки, однако разрыв последней может и не сопровождаться истечением ЦОК.
У 75% больных наблюдается аносмия и повреждение ЧН II, реже ЧН III—VI. Повреждения мягких тканей незначительные или отсутствуют у 20% больных. Иногда отмечаются симптомы повышения внутричерепного давления, связанные, например, с кровотечением, чрезмерным учащением или значительным урежением ЧСС, расширением и фиксацией зрачка на гомола-теральной стороне.
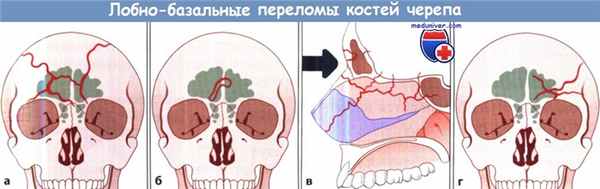
Лобно-базальные переломы:
а Высокий перелом (перелом Эшера I типа).
б Перелом средней части лобнобазальной области (перелом Эшера II типа).
в Глубокий перелом лобно-базальной области (перелом Эшера III типа).
г Латероорбитальный перелом (перелом Эшера IV типа).
б) Диагностика. Диагноз ставят на основании данных анамнеза, характера повреждения, результатов рентгенологического исследования в двух проекциях, рентгенографии околоносовых пазух в различных проекциях (в частности, затылочно-подбородочной, затылочно-лобной, аксиальной и аксиальной с переразгибанием в шейном отделе позвоночника), а также КТ.
Носовую ликворею подтверждают на основании определения концентрации β1 и β2-трансферрина в выделениях из носа и в крови. Если концентрация β2-трансферрина повышена только в носовом отделяемом, то проба считается положительной и диагноз является достоверным. Для уточнения локализации повреждения твердой мозговой оболочки проводят исследование с флуоресцеином натрия.
Хотя интратекальное введение этого препарата не разрешено, эффективность такого исследования в диагностике ликворного свища доказана на большом количестве больных, исчисляемом несколькими тысячами. Флуоресцеин натрия вводят путем поясничной пункции по меньшей мере за 10 мин до начала хирургического вмешательства на основании черепа. Важно, чтобы препарат был исключительно чистым; рекомендуемая доза составляет 1,5 мл 0,5% раствора.
Использование индикаторной полоски для определения концентрации глюкозы в носовом отделяемом, которая при носовой ликворее бывает повышенной, не является достоверным признаком присутствия в носовом отделяемом ЦСЖ.
Другим методом диагностики носовой ликвореи является изотопное исследование субдурального пространства.
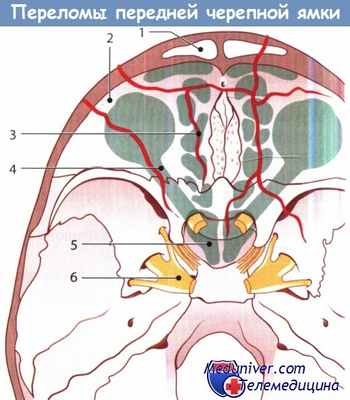
Типичные переломы переднего отдела черепной ямки:
1 - лобная пазуха; 2 - глазница; 3 - решетчатая кость;
4 - зрительный нерв; 5 - клиновидная пазуха; 6 - гассеров ганглий.
в) Лечение лобно-базальных переломов черепа. После стабилизации состояния больного на фоне противошоковой терапии приступают к первичной хирургической обработке раны передней черепной ямки и поврежденной околоносовой пазухи с иссечением нежизнеспособных тканей и закрытием дефекта твердой мозговой оболочки.
Операцию выполняют через околоносовые пазухи. Костные отломки стенок околоносовых пазух репонируют.
Показания к хирургическому вмешательству делят на три категории:
1. Жизненные, при которых показана незамедлительная операция:
• Угрожающее жизни повышение внутричерепного давления, связанное с интракраниальным кровотечением.
• Угрожающее жизни кровотечение в околоносовых пазухах, носоглотки и основании черепа.
2. Абсолютные, при которых хирургическое вмешательство следует выполнить как можно раньше:
• Признаки разрыва твердой мозговой оболочки, например носовая ликворея или пневмоэнцефалоцеле.
• Открытое повреждение головного мозга.
• Ранние или поздние интракраниальные осложнения, например менингит, экстрадуральный абсцесс, субдуральный абсцесс, абсцесс головного мозга.
• Инородное тело.
• Осложнения со стороны глазницы.
• Остеомиелит лобной кости.
• Вдавленный перелом и подозрение на повреждение твердой мозговой оболочки.
• Повреждение ЧН, требующее их декомпрессии.
• Проникающие ранения черепа.
3. Относительные, при которых хирургическое вмешательство можно выполнить в течение 1-2 нед.:
• Переломы лобной, решетчатой или клиновидной кости с повреждением одноименных пазух, при которых возможно повреждение твердой мозговой оболочки, но отчетливые признаки такого повреждения отсутствуют.
• Вдавленные переломы и переломы с явным смещением отломков с признаками повреждения твердой мозговой оболочки или без них.
• Повреждение околоносовых пазух и мягких тканей.
• Посттравматический синусит и мукопиоцеле.
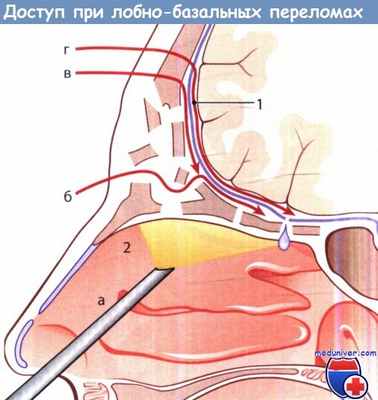
Лобно-базальные переломы: доступы к месту перелома:
а - эндоскопический эндоназальный; б - лобно-орбитальный; в - лобно-экстрадуральный;
г - лобно-интрадуральный; 1 - твердая мозговая оболочка; 2 - полость носа.
Цель операции состоит в широком доступе через поврежденную зону к твердой мозговой оболочке, удалении костных фрагментов и санации раны головного мозга в области основания черепа, после чего дефект твердой мозговой оболочки ушивают с использованием лоскута из фасции или апоневротического шлема, а рану дренируют через поврежденную околоносовую пазуху, используя методику типичной операции на околоносовых пазухах.
На рисунке ниже схематически показаны 4 типичных доступа:
1. Эндоскопический эндоназальный.
2. Лобно-орбитальный.
3. Лобно-экстрадуральный.
4. Лобно-интрадуральный.
Выбор доступа и последовательность этапов операции зависят от больного и совместного плана, составляемого нейрохирургом, ринологом и челюстно-лицевым хирургом с привлечением при необходимости глазного хирурга, а при повреждениях других частей тела - хирурга и травматолога.
д) Осложнения. К осложнениям относятся ликворный свищ, рецидивирующий менингит, ранний или поздний абсцесс головного мозга, остеомиелит костей свода черепа и образование мукоцеле и пиоцеле.
Повреждения нижней челюсти и ВНЧС. Лечением повреждений нижней челюсти и височно-нижнечелюстного сустава (ВНЧС) занимается челюстно-лицевой хирург, в задачу которого входит также восстановление правильного прикуса.
К основным симптомам переломов нижней челюсти относятся отек в нижней части лица, патологическая подвижность или деформация нижней челюсти, нарушение прикуса, боль при движениях ею, надавливании или торзии, а также тризм.
Первая помощь при раздробленных переломах, особенно переломах подбородка с обширным повреждением мягких тканей, должна быть оказана безотлагательно. Хирургическое вмешательство выполняют под интубационным наркозом с ИВЛ через интубационную или трахеостомическую трубку, учитывая опасность обструкции дыхательных путей. Сильное кровотечение при необходимости останавливают давящей повязкой. Восстановление поврежденных мягких тканей и иссечение рубцов осуществляют, выполняя обычные пластические или реконструктивные операции.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Аневризмы сосудов головного мозга

Артериальные аневризмы головного мозга являются одной из частых причин опасных для жизни внутричерепных кровоизлияний.
Артериальные аневризмы представляют собой ограниченное или диффузное расширение просвета артерии или выпячивание ее стенки. Чаще всего, встречаются так называемые мешотчатые аневризмы, имеющие вид небольшого тонкостенного мешка, в котором можно различить дно, среднюю часть и шейку. Более редкими формами являются сферическая, фузиформная (веретенообразная) или S-образная.
Стенка аневризмы, как правило, представляет собой различной толщины пластинку рубцовой соединительной ткани. В полости аневризмы могут находиться кровяные сгустки различной давности.
Наиболее частой локализацией артериальных аневризм являются артерии основания головного мозга, обычно в местах их деления и анастомозирования. Особенно часто аневризмы локализуются на передней соединительной артерии, вблизи отхождения задней соединительной артерии или в области ветвей средней мозговой артерии. В 80-85% случаев аневризмы располагаются в системе внутренних сонных артерий, в 15% - в системе позвоночных и основной артерий.
Причина образования артериальных аневризм устанавливается лишь у небольшого числа больных. Около 4-5% аневризм развивается в связи с попаданием в артерии мозга инфицированных эмболов. Это так называемые микотические аневризмы. В происхождении крупных сферических и S-образных аневризм несомненную роль играет атеросклероз. Возникновение мешотчатых аневризм связывают с врожденной неполноценностью артериальной системы головного мозга. Немалую роль играют атеросклероз и гипертоническая болезнь, а также травма. Аневризмы могут быть одиночными или множественными.
Клиническая картина
Различают две формы клинического проявления артериальных аневризм - апоплексическую и опухолеподобную. Наиболее частой является апоплексическая форма, характеризующаяся внезапным развитием субарахноидального кровоизлияния. Обычно заболевание развивается внезапно, без предвестников. Иногда больных до кровоизлияния беспокоят ограниченные боли в лобно-глазничной области, наблюдаются парезы черепных нервов.
Первым и основным симптомом разрыва аневризмы является внезапная острая головная боль. В первый момент заболевания она может иметь местный характер в соответствии с локализацией аневризмы, затем становится разлитой, диффузной. Почти одновременно с головной болью возникают тошнота, многократная рвота, утрата сознания различной продолжительности. Быстро развивается менингеальный синдром; иногда наблюдаются эпилептиформные припадки. Нередко появляются психические нарушения - от небольшой спутанности и дезориентировки до тяжелых психозов. В остром периоде наблюдаются повышение температуры, изменения со стороны крови в виде умеренного лейкоцитоза и сдвига лейкоцитарной формулы влево; в спинномозговой жидкости обнаруживается примесь крови.
При разрыве базальных аневризм наблюдается поражение черепных нервов, чаще всего глазодвигательного. При разрыве аневризмы, помимо субарахноидального, может произойти и кровоизлияние в вещество головного мозга (субарахноидально-паренхиматозное кровоизлияние). Клиническая картина в таких случаях дополняется симптомами очагового поражения головного мозга. Выявление последних иногда затруднено в связи с выраженностью общемозговых симптомов.
В случае прорыва крови в желудочки мозга (субарахноидально-паренхиматозно-вентрикулярное кровоизлияние) заболевание протекает очень тяжело и быстро заканчивается смертью.
Симптомы поражения мозга при разрывах аневризм могут быть обусловлены не только кровоизлиянием в мозг, но и ишемией мозга, возникающей вследствие характерного для субарахноидального кровоизлияния длительного спазма артерий как вблизи разорвавшейся аневризмы, так и на отдалении. Выявляемые при этом локальные неврологические симптомы часто оказывают существенную помощь в установлении локализации аневризмы.
В некоторых случаях артериальные аневризмы, медленно увеличиваясь в размерах, могут вызывать поражение мозга и появление симптомов, характерных для доброкачественных опухолей базальных отделов мозга. Симптоматика их различна в зависимости от локализации. Наиболее часто аневризмы с опухолевидным течением локализуются в кавернозном синусе и хиазмальной области.
Лечение
Консервативное лечение при разрыве аневризмы не отличается от такового при кровоизлиянии в мозг. Необходимо соблюдение строгого постельного режима в течение 6-8 недель.
Проведение повторных спинномозговых пункций с терапевтической целью оправдано лишь для купирования тяжелых головных болей, не уступающих медикаментозным средствам. Спазм внутричерепных артерий, нередко приводящий к обширным размягчениям, в том числе стволовых отделов мозга, консервативными мероприятиями пока снимать не удается.
Единственным радикальным методом лечения мешотчатых аневризм является хирургическое вмешательство, которое заключается в клипировании шейки аневризмы. Иногда укрепляют стенку аневризмы, применяя "окутывание" ее мышцей или марлей.
В последние годы предложен ряд усовершенствований и новых методов оперативного лечения аневризм:микрохирургический, искусственное тромбирование аневризм с помощью коагулянтов или взвеси порошкообразного железа в магнитном поле, стереотаксическая электрокоагуляция, тромбирование при помощи сбрасываемого баллона-катетера, стереотаксическое клипирование.
При артерио-венозных мальформациях наиболее радикальным методом является экстирпация всего сосудистого клубка после клипирования приводящих и дренирующих сосудов.
Прогноз при разрыве аневризм часто бывает неблагоприятным, особенно при субарахноидально-паренхиматозных кровоизлияниях - умирает 30-50% больных. Постоянно сохраняется опасность повторных кровотечений, которые чаще всего наблюдаются на второй неделе болезни. Наиболее неблагоприятен прогноз при множественных артериальных аневризмах в больших не удаляемых хирургическим путем артерио-венозных аневризмах.
Кровоизлияния, обусловленные ангиомами (мальформациями), имеют несколько лучший прогноз.
Ультразвуковое сканирование и компьютерная томография позволяют вовремя выявить аневризмы небольших размеров.
Лечение последствий травм нервной системы
Медицинская помощь пациентам с черепно-мозговой травмой, позвоночно-спинномозговой травмой, повреждением периферических нервов и нервных сплетений оказывается в экстренном порядке по неотложным показаниям в соответствие с существующими современными технологиями на самом современном уровне.
Среди последствий травмы нервной системы выделяют следующие:
• дефекты костей черепа;
• посттравматическая базальная ликворея;
• травмы периферических нервов и нервных сплетений;
• посттравматический болевой синдром (при позвоночно-спинномозговой травме, травме периферических нервов, травме плечевого сплетения).
1. Лечение посттравматических дефектов костей черепа.
Наличие у пациента дефекта кости черепа является серьезной проблемой не только с эстетической точки зрения. Существующий дефект нарушает нормальную регуляцию мозгового кровотока, вызывая ряд симптомов, нарушающих жизнедеятельность пациента.
Кости черепа могут замещаться как аутокостью (собственной костью пациента), так и аллотрансплантантом. В качестве таких искусственных материалов нами используются титановые импланты (разнообразных форм, размеров, конфигураций).
В случае наличия сложных дефектов (включающих необходимость моделирования стенок орбит, лобного бугра, надбровий, скулового отростка лобной кости и других образований, влияющих на косметический и функциональный результат), возможно изготовить методом компьютерного 3D моделирования, уникальный индивидуальный имплант, идеально подходящий конкретному пациенту.
Данный индивидуальный имплант устанавливается пациенту и фиксируется к кости, обеспечивая оптимальный функциональный и косметический результат.
2. Лечение посттравматической базальной ликвореи.
Базальная ликворея после перенесенной черепно-мозговой травмы развивается вследствие перелома костей основания черепа (чаще в передней черепной ямке, реже в средней и задней) с разрывом твердой мозговой оболочки и истечением цереброспинальной жидкости.
Существующая назальная ликворея является потенциально опасной в плане проникновения инфекции в полость черепа с развитием гнойного менингоэнцефалита, попадания воздуха в полость черепа, а также снижения внутричерепного давления. Эти осложнения приводят к развитию жизнеугрожающих состояний и резкому снижению качества жизни пациента.
В Республике Беларусь внедрены и успешно используются различные методы закрытия ликворных свищей. К ним относятся:
— Транскраниальный микронейрохирургический метод, при котором проводится краниотомия (трепанация черепа) и с использованием микронейрохирургической техники выполняется пластическое закрытие дефекта основания черепа.
— Транскраниальный эндоскопический метод проведения операции (Full endoscopy), при котором проводится миникраниотомия (размер трепанации черепа около 2,0х2,5 см) с использованием эндоскопической технологии выполняется пластическое закрытие дефекта основания черепа. Данный метод используется при наличии дефекта основания черепа в передней черепной ямке, ольфакторной ямке, при дефектах придаточных пазух носа, при наличии дефектов в задней черепной ямке. При реализации данной технологии единственной оптической системой в зоне проведения операции является операционный нейроэндоскоп.
— Эндоскопический трансназальный метод закрытия ликворного свища. Используется при истечении ликвора в основную пазуху при дефектах основания черепа в передней и средней черепных ямках, при наличии персистирующего краниофарингеального канала, в некоторых случаях используется при локализации свища в передней черепной ямке.
Применение высокотехнологичных эндоскопических вмешательств позволяет пациентам максимально легко переносить операцию, а хирург при использовании данных методов имеет возможность проводить герметизацию полости черепа максимально эффективно. Нейрохирургами Республики Беларусь разработаны несколько уникальных способов проведения эндоскопических операций по поводу пластики дефектов черепа, подтвержденные патентами Республики Беларусь.
3. Посттравматическая гидроцефалия.
До 30% пациентов, перенесших тяжелую черепно-мозговую травму, в той или иной степени имеют признаки развития послеоперационной гидроцефалии.
Гидроцефалия развивается в силу следующих причин: повышение выработки цереброспинальной жидкости, и нарушение скорости ее всасывания.
Развитие гидроцефалии сопровождаться расширением внутримозговых полостей (желудочков мозга), что сопровождается развитием атрофических процессов в мозге. Пациент отмечает ухудшение самочувствия, снижается память, нарушаются умственные процессы, нарушается координация движений и впоследствии способность к ходьбе. Без лечения данная патология приводит к развитию жизнеугрожающих осложнений и неблагоприятному исходу.
Лечение посттравматической гидроцефалии направлено на восстановление нормальной циркуляции цереброспинальной жидкости. Для этого проводится операция шунтирования ликвора. В полость желудочка мозга устанавливается трубка, которая через клапан сбрасывает избыток жидкости в брюшную полость.
Использование современных шунтирующих систем с регулируемыми клапанами и изменяемым давлением позволяет снизить количество осложнений и улучшить результаты лечения пациентов.
4. Хирургия повреждений периферических нервов и нервных сплетений.
В лечении повреждений периферических нервов используются все самые современные лечебные и диагностические технологии. Основными типами оперативных вмешательств являются нейрорафия (шов нерва), или невролиз (выделение нерва из рубцовых сращений).
В качестве дооперационной диагностики пациентам при травме периферических нервов используется УЗИ нерва (исследование формы, структуры, анатомического положения), и ЭНМГ (электронейромиография, исследование функции нерва, его электрической проводимости). После выполнения этих процедур хирург получает полное представление о характере повреждения, и расположении концов нерва в рубцовой ткани при его травматическом повреждении.
В случае повреждений плечевого сплетения в зависимости от типа повреждения проводятся операции сшивания нерва, невролиза, невротизации структур плечевого сплетения межреберными нервами (для восстановления функции нервных структур), либо проводятся операции транспозиции мышц и сухожилий для восстановления функции сгибания в плечевом, локтевом и лучезапястном суставах.
При развитии болевого синдрома в случае отрыва нервных корешков от спинного мозга при травме плечевого сплетения выполняется операция DREZ – миелотомии (от Dorsal Root Entry Zone). Суть операции состоит в разрушении зоны вхождения задних корешков в спинной мозг. После выполнения вмешательства пациент избавляется от стойкого болевого синдрома. Оперативное вмешательство выполняется мультидисциплинарной бригадой, в состав которой входят нейрохирурги и нейрофизиологи. Ход операции контролируется с помощью нейромониторинга, что позволяет значительно уменьшить риски повреждения функционально важных зон спинного мозга.
5. Хирургия боли.
В настоящий момент в мировой практике разработаны технологии воздействия на нервные структуры, которые позволяют пациентами избавиться от любых проявлений боли. В Республике Беларусь эти уникальные технологии в полной мере реализованы и успешно применяются нейрохирургами – специалистами по функциональной нейрохирургии.
Среди предложенных технологий выделяют следующие:
— Имплантация противоболевых нейростимуляторов. Электроды устанавливаются непосредственно к спинному мозгу в эпидуральном пространстве и по ним производится стимулирующее воздействие. Вследствие проводимой стимуляции нервных структур болевой синдром исчезает, и пациент получает возможность жить полноценной жизнью без боли.
— Выполнение операции высокочастотной деструкции (разрушения) зоны входа чувствительных корешков (операция DREZ миелотомии — от Dorsal Root Entry Zone). Проводится при развитии стойкого болевого синдрома у пациентов с заболеваниями травмой нервных сплетений и периферических нервов. Так, например, травма структур плечевого сплетения может сопровождаться отрывом корешков от спинного мозга, создавая тем самым причину развития невыносимых жгучих болей в поврежденной руке (пациент не чувствует руку, однако ощущает резкую интенсивную боль). Выполнение белорусскими специалистами этой уникальной высокотехнологичной операции позволяет пациенту навсегда избавиться от невыносимых страданий из-за постоянной боли. Оперативное вмешательство выполняется мультидисциплинарной бригадой, в состав которой входят нейрохирурги и нейрофизиологи. Ход операции контролируется с помощью нейромониторинга, что позволяет значительно уменьшить риски повреждения функционально важных зон.
Травмы черепа и сотрясение мозга
Люди, перенесшие травму головы (или позвоночника), могут иметь значительные нарушения физического или неврологического характера, такие как паралич, речевые нарушения, проблемы с памятью, а также психические расстройства. Многие пострадавшие остаются инвалидами на всю жизнь.
Своевременная и правильная первая помощь может предотвратить некоторые последствия травм головы и позвоночника, приводящие к смерти или инвалидности.
Переломы свода черепа могут быть закрытыми и открытыми. Местные проявления - гематома в области волосяного покрова части головы, рана при открытом повреждении, другие изменения, выявляемые при ощупывании. Могут быть нарушения сознания от кратковременной его потери до комы, в зависимости от степени повреждения, что способно привести к нарушению дыхания.
Первая помощь.
Если пострадавший находится в сознании и удовлетворительном состоянии, то его надо уложить на спину на носилки без подушки. На рану головы наложить повязку. При бессознательном состоянии пострадавшего нужно уложить на носилки на спину в положении полуоборота, для чего под одну из сторон туловища подложить валик из верхней одежды. Голову повернуть в сторону, по возможности в левую, чтобы в случае возникновения рвоты рвотные массы не попали в дыхательные пути, а вытекли наружу. Расстегнуть всю стягивающую одежду. Если у пострадавшего имеются зубные протезы и очки, то снять их. При острых нарушениях дыхания произвести искусственное дыхание.
Перелом основания черепа. В раннем периоде отмечаются кровотечение из ушей, носовое кровотечение, головокружение, головные боли, потеря сознания. В более позднем периоде появляются кровоизлияния в области глазниц, истечение из носа и ушей спинномозговой жидкости.
Первая помощь.
Пострадавшего уложить на спину, освободить дыхательные пути от слизи, рвотных масс, при нарушении дыхания провести искусственное дыхание; в случае выделения крови и спинномозговой жидкости из ушей и носа провести тампонацию на короткий промежуток времени; срочно госпитализировать.
Сотрясение головного мозга развивается, главным образом, при закрытой черепно-мозговой травме. Оно проявляется потерей сознания различной продолжительности, от нескольких мгновений до нескольких минут. После выхода из бессознательного состояния отмечаются головная боль, тошнота, иногда рвота, пострадавший почти всегда не помнит обстоятельств, предшествовавших травме, и самого момента ее. Характерны: побледнение или покраснение лица, учащение пульса, общая слабость. Ушиб головного мозга характеризуется длительной потерей сознания (свыше 1 -2 ч) и возможен при закрытой и открытой черепно-мозговой травме. В тяжелых случаях при ушибе могут нарушаться дыхание и сердечнососудистая деятельность.
Первая помощь.
Пострадавшего уложить на носилки даже при самой кратковременной потере сознания. При открытой черепно-мозговой травме, вызвавшей сотрясение мозга или ушиб, на рану наложить повязку. В случае остановки сердца, дыхания провести непрямой массаж сердца, искусственное дыхание методом “рот в рот”, “рот в нос” или использовать специальные приспособления.
Читайте также:
