Симптомы синдрома Микулича и его лечение
Добавил пользователь Валентин П. Обновлено: 08.01.2026
Болезнь Микулича или саркоидный сиалоз – проблема, при которой происходит постепенное увеличение слезных и слюнных желез. Она всегда сопровождается нарушением работы лимфосистемы. Патология, помимо физиологического воздействия, портит эстетику лица. Она до конца не изучена, а потому все методы лечения сводятся к временному прекращению прогрессирования недуга.
Особенности болезни Микулича
Впервые патологию описал более 125 лет тому назад хирург Иоганн Микулич. Сегодня проблема считается не самостоятельным заболеванием, а синдромом при различных недугах кроветворной и эндокринной систем. Чаще всего она развивается у людей в возрасте от двадцати до тридцати лет – как мужчин, так и женщин. Реже синдром диагностируется у детей и пожилых людей.
Причины болезни Микулича
- аутоиммунный спектр;
- туберкулез;
- аллергия;
- проблемы кроветворной системы;
- онкология;
- свинка;
- энцефалит;
- сифилис и др.
Болезнь Микулича – основные симптомы
На начальном этапе проявления патологии схожи с симптоматикой хронического паротита. В целом, симптомы выглядят так:
- опухание слезных желез. Иногда они опухают настолько, что глазное яблоко смещается «уходит» в сторону или вниз. Нагноения нет, но железы становятся очень плотными. При пальпации человек ощущает боль и дискомфорт;
- увеличение в объеме слюнных желез: под языком, около ушей, а также под челюстью. Данный процесс охватывает обе стороны, т.е. железа напухает с обеих сторон;
- сухость во рту;
- пациента беспокоит зуд кожи;
- параллельно увеличиваются лимфатические узлы;
- сужаются глазные щели;
- развивается кариес;
- есть увеличение внутренних органов;
- человек ощущает слабость, теряет аппетит, нарушается сон;
- может повышаться температура, появляется ощущение, что опухоль как бы «горит»;
- есть затруднения при глотании;
- нарушаются вкусовые ощущения.
Это важно! Синдром Микулича могут путать с множественными заболеваниями, таким как синдром Шегрена, синдром Хеерфордта, вирусный паротит, околоушной отек и др. Только комплексная диагностика может подтвердить наличие синдрома или другой болезни со схожей симптоматикой.
Диагностика синдрома Микулича
Для полного обследования организма на предмет наличия симптомов болезни Микулича доктор обязан назначить:
- сиалограмму – аппаратное определение увеличения слюнных желез, состояния протоков и др.;
- пункционную гистобиопсию;
- общий и клинический анализ крови;
- пункцию кост. мозга.
При данном заболевании поражение не трогает капсулу слюнной или слезной желез, поскольку железистые ткани не срастаются с кожей и слизистой. Именно этот факт позволяет отличить синдром Микулича от похожих воспалений слюнных желез и прочих недугов.
Для точной диагностики необходимы консультации стоматолога-гигиениста, терапевта, гематолога, а также окулиста, онколога, аллерголога, иммунолога.
Лечение болезни Микулича
К сожалению, полностью вылечить синдром на сегодняшний день не представляется возможным. Но есть возможность приостановить процесс, уменьшить проявление симптомов и улучшить общее состояние здоровья пациента:
- рентгенотерапия – чтобы уменьшить объем желез, убрать воспаление, устранить сухость во рту. После облучения лучами ремиссия может продолжаться от 3 до 6 месяцев;
- инъекции препаратами мышьяка – начинать следует с дозировки 0,2 мл, постепенно доводя дозу до 1 мл. К окончанию курса доза постепенно уменьшается. В среднем, курс инъекций мышьяка длится около 30 дней при условии 1 инъекции в сутки;
- прием таблеток мышьяка;
- прием раствора калия арсената по одной – три капли. Курс приема этого препарата длится примерно 21 – 30 дней;
- новокаиновая блокада слюн. желез;
- инъекции галантамина;
- антибиотикотерапия;
- гемотрансфузия – переливание крови;
- витаминотерапия.
К сожалению, если у больного синдромом Микулича есть параллельные лимфопролиферативные процессы и системные нарушения тканей, прогноз в таком случае – крайне неблагоприятный.
При соблюдении всех рекомендаций доктора и ответственном подходе к лечению проявление болезни становится менее ярким. Опухоль может практически сойти на нет. Но пациенты с таким диагнозом не застрахованы от ухудшения состояния, особенно, если организм подвергается воспалительному процессу, ротовая полость не получает должного ухода.
Болезнь Микулича
Болезнь Микулича – редкое хроническое заболевание, проявляющееся симметричным увеличением всех слюнных, а также слезных желез. Среди возможных этиологических факторов рассматривается роль вирусной инфекции, а также аутоиммунных процессов, приводящих к дистрофическому поражению слюнных и слезных желез. Чаще болезнь (синдром) Микулича встречается у пациентов с заболеваниями крови. Диагностика основана на изучении данных клинического осмотра, лабораторных и инструментальных исследований, в том числе сиалографии. Лечение симптоматическое: рентгенотерапия, новокаиновые блокады, галантамин.
Общие сведения
Болезнь Микулича (саркоидный сиалоз) – реактивно-дистрофическое поражение слюнных и слезных желез, приводящее к их гипертрофии. Основные факторы, способствующие развитию заболевания – вирусная инфекция, аллергические и аутоиммунные процессы, болезни крови и лимфатической системы. Болезнь Микулича встречается исключительно у взрослых, причем чаще всего у женщин. Заболевание впервые описал в 1892 году немецкий врач-хирург И.Микулич. В настоящее время считается, что наблюдаемое увеличение желез является не самостоятельной болезнью, а синдромом, встречающимся при различных заболеваниях эндокринной системы и болезнях крови.
Причины болезни Микулича
Этиологические факторы, приводящие к развитию болезни Микулича, до настоящего времени неизвестны. В качестве возможных причин рассматривается роль вирусной инфекции, аллергии, аутоиммунных и эндокринных расстройств, заболеваний крови. Системное поражение органов и систем организма вызывает нарушение нейровегетативной регуляции слюнных и слезных желез, изменение их секреторной функции. Аллергические или аутоиммунные реакции при болезни Микулича постепенно приводят к закупорке выводных протоков желез эозинофильными пробками и задержке секрета, сокращению миоэпителиальных и гладкомышечных клеток протоков, разрастанию лимфоидной и интерстициальной ткани, сдавливающей протоки и постепенной прогрессирующей гипертрофии слюнных и слезных желез.
Симптомы болезни Микулича
Для болезни Микулича характерно постепенное симметричное увеличение слюнных и слезных желез. В первую очередь развивается гипертрофия околоушных желез, что приводит к изменению овала лица, затем патологический процесс распространяется на другие слюнные, а также слезные железы. Кожные покровы при этом сохраняют обычную окраску, при прощупывании железы плотные, может отмечаться небольшая болезненность.
При увеличении поднижнечелюстных слюнных желез нередко затрудняется процесс приема пищи, а также разговорная речь. Слюноотделение вначале не нарушено, лишь на поздних стадиях болезни Микулича отмечается снижение секреторной функции слюнных желез с появлением сухости во рту, развитию вкусовых нарушений, затруднениям при глотании. Увеличенные слезные железы приводят к отеку и опущению верхних век, сужению глазных щелей. Зрение не нарушается.
Длительно сохраняющееся снижение слюноотделения или его полное прекращение при болезни Микулича зачастую осложняется присоединением язвенных стоматитов, глосситов, гингивитов, частым повреждением слизистой оболочки полости рта при приеме пищи, проблемам с эксплуатацией съемных протезов.
Изменений со стороны внутренних органов при болезни Микулича, как правило, не отмечается. Если же диагностируется синдром Микулича, то есть увеличение слюнных и слезных желез вследствие хронических лимфопролиферативных заболеваний (лимфом, лимфогранулематоза и т. д.), в клинической картине будут наблюдаться симптомы, характерные для основного заболевания.
Диагностика болезни Микулича
Диагностика болезни Микулича начинается с тщательного сбора анамнеза (обычно пациенты обращаются к врачу с жалобами на сухость во рту), клинического осмотра, во время которого обнаруживается симметричное увеличение слюнных и слезных желез, плотная консистенция гипертрофических участков, неровность контуров, бугристость, незначительная болезненность, опущение верхних век, сужение глазных щелей.
При синдроме Микулича может беспокоить зуд кожных покровов, увеличение регионарных лимфатических узлов (чаще подмышечных и паховых), преходящая лихорадка, общая слабость. В процессе диагностики пациент должен быть осмотрен специалистами различного профиля – врачом-стоматологом, гематологом, онкологом, аллергологом-иммунологом, эндокринологом, ревматологом.
При лабораторном исследовании крови может отмечаться картина, характерная для лимфопролиферативных заболеваний, общий анализ мочи обычно без патологических изменений. При сиалографии выявляются признаки сужения протоков слюнных желез, дистрофические изменения железистой ткани с появлением мелких и крупных полостей овальной формы в виде гроздьев винограда. Проведение компьютерной томографии помогает уточнить размеры и структуру слюнных желез, а также исключить наличие злокачественного новообразования. Биопсия с последующим гистологическим исследованием биоптата слюнных и слезных желез позволяет выявить наличие выраженной лимфоидной инфильтрации стромы, атрофические изменения паренхимы и внутрипротоковую пролиферацию.
Для диагностики болезни Микулича проводится иммунологическое и иммунохимическое исследование с последующим осмотром аллерголога-иммунолога, а также консультация офтальмолога с выполнением теста Ширмера и пробы с флюоресцеином. Необходимо проведение дифференциальной диагностики болезни Микулича с другими сиаладенозами, в том числе гормональными, нейрогенными, алиментарными, болезнью Шегрена, опухолями (лимфомами) слюнных и слезных желез, саркоидозом, амилоидозом, лимфогранулематозом и другими заболеваниями.
Лечение болезни Микулича
Этиотропное лечение болезни Микулича не разработано. Чаще всего применяется рентгенотерапия, обеспечивающая временное уменьшение размеров слюнных желез, купирование воспалительного процесса и восстановление секреторной функции желез с устранением сухости полости рта (ремиссия может продолжаться 3-6 месяцев). К нередко используемым лечебным мероприятиям при болезни Микулича можно отнести проведение новокаиновых блокад в области слюнных желез, а также использование галантамина в виде инъекций.
При наличии у пациентов с болезнью Микулича сопутствующих лимфопролиферативных процессов и системных заболеваний соединительной ткани прогноз становится неблагоприятным.
Лечение болезни Микулича

Оставьте заявку, чтобы получить в подарок:
консультацию и план лечения от доктора медицинских наук.
Перезвоним и проконсультируем в ближайшее время
Нажимая на кнопку «Получить план лечения», вы даете согласие на обработку персональных данных
- Синдром Микулича – основные причины
- Болезнь Микулича – основные симптомы отклонения
- Диагностика синдрома Микулича
- Болезнь Микулича – лечение

Болезнь Микулича – это следствие нарушение лимфатического аппарата человека, на фоне чего возникает асимметрия лица, выпячивание глазных яблок, опущение глазниц и др. В процессе развития патологии медленно увеличиваются и уплотняются слюнные и слезные железы, появляются мешки под глазами, второй подбородок, человек испытывает физический дискомфорт, стесняется неэстетичных проявлений болезни. Существует целый ряд методик лечения проблемы, а также коррекции проявлений заболевания. Главное – вовремя обратиться за помощью к стоматологу. Также может понадобиться помощь гематолога, эндокринолога, терапевта, иммунолога.
Синдром Микулича – основные причины
Суть заболевания сводится к тому, что в процессе его развития закупориваются протоки желез, разрастается лимфоидная ткань, которая сдавливает протоки, гипертрофируются слезные и слюнные железы. Проблема чаще всего встречается у людей активного возраста, но нередко у людей пожилых и детей.
Причины заболевания следующие:
- аутоиммунное поражение человеческого организма;
- осложнения после паротита;
- туберкулез;
- сифилис;
- развитие злокачественной опухоли;
- энцефалит;
- аллергическая реакция;
- нарушение нейровегетативной функции слезных и слюнных желез;
- вирусные инфекции;
- нарушения работы эндокринной системы, гормональные сбои и расстройства;
- болезни крови.
Болезнь Микулича – основные симптомы отклонения
- сильное опухание слезных желез – они становятся настолько объемными, что глазное яблоко может опускаться вниз или даже выступать за пределы лица. Железы при этом достаточно плотные;
- увеличиваются подчелюстные, подъязычные железы, а также околоушные – очень часто эти железы напухают с обеих сторон;
- лимфатические узлы также увеличиваются в размерах, становятся болезненными, ощущается пульсация;
- сухость во рту;
- патология сопровождается множественным кариесом;
- увеличение печени и селезенки;
- затрудняется процесс пережевывания и проглатывания пищи;
- изменяется овал лица;
- кожные покровы становятся болезненными, более плотными;
- наблюдается сужение глазных щелей;
- зуд кожных покровов;
- опухание век;
- общая слабость;
- лихорадочное состояние.
Синдром был впервые описан Иоганом Микуличем в конце XIX века, и на сегодняшний день является одним из наиболее «странных» заболеваний. Данная патология не смертельна, но она существенно снижает качество жизни, сказывается на общем физическом и психологическом состоянии человека.
Диагностика синдрома Микулича
Для диагностики заболевания специалист рекомендует пройти:
- визуальный осмотр пациента;
- общий и клинический анализ крови;
- общий анализ мочи;
- компьютерную томографию слюнных и слезных желез;
- биопсию с последующей гистологией;
- иммунохимическое исследование организма;
- иммунологическую диагностику.
Помимо стоматолога, пациента должен осмотреть гематолог, эндокринолог, терапевт, ЛОР, окулист.
Болезнь Микулича – лечение
К сожалению, эффективного лечения заболевания с гарантией полного выздоровления на сегодняшний день нет. Но врачи рекомендуют пациентам следующие виды терапии:
- прием препарата мышьяка – инъекции производятся раз в сутки, к окончанию курса лечения доза снижается до минимума. Как правило, требуется около 20-30 инъекций для получения видимого результата;
- прием внутрь раствора калия арсената;
- антибиотикотерапию;
- галантаминовые инъекции;
- компрессы на слюнные и слезные железы;
- витаминотерапию;
- рентгенотерапию;
- гемотрансфузии (переливание крови);
- новокаиновые блокады;
- инъекции Дуплекса.
Все эти методы в совокупности способствуют уменьшению размеру слюнных и слезных желез, восстановлению их функций, приостановлению воспалительного процесса. Стадия ремиссии может продолжаться около трех-шести месяцев.
Отдельным пациентам рекомендованы пластические операции для ликвидации последствий синдрома, но нет гарантии, что в будущем проблема не вернется.
Чтобы не допустить рецидива заболевания, необходимо выполнять меры профилактики:
- регулярно проходить осмотры у стоматолога и смежных специалистов;
- обеспечить должный уровень гигиены полости рта;
- не запускать кариозные процессы;
- следить за здоровьем, до конца вылечивать вирусные и инфекционные заболевания;
- употреблять витаминные комплексы;
- отказаться от вредных привычек;
- придерживаться принципов правильного, здорового питания.
Записаться на приём

Online консультация
Болезнь Микулича: причины возникновения и основные симптомы, способы лечения заболевания
Редкое хроническое заболевание, которое проявляется симметричным увеличением всех слюнных, а также слезных желез.
Причины
До настоящего времени причины, вызывающие болезнь Микулича не установлены. В качестве возможных причин рассматривается роль вирусной инфекции, аллергии, аутоиммунных и эндокринных нарушений и заболеваний крови. Системное поражение различных органов и систем сопровождающееся нарушением нейровегетативной регуляции слюнных и слезных желез, изменением их секреторной функции. Аллергические или аутоиммунные реакции при болезни Микулича постепенно приводят к закупорке выводных протоков желез эозинофильными пробками и задержке секрета, сокращению миоэпителиальных и гладкомышечных клеток протоков, разрастанию лимфоидной и интерстициальной ткани, сдавливающей протоки и постепенному прогрессированию гипертрофии слюнных и слезных желез.
Симптомы
Для болезни Микулича характерно постепенное симметричное увеличение слюнных и слезных желез. В первую очередь развивается гипертрофия околоушных желез, что приводит к изменению овала лица, затем патологический процесс распространяется на другие слюнные, а также слезные железы. Кожные покровы чаще всего сохраняют обычную окраску, при прощупывании железы плотные, в области их расположения может отмечаться небольшая болезненность.
При увеличении поднижнечелюстных слюнных желез нередко затрудняется процесс приема пищи, а также разговорная речь. Слюноотделение вначале не нарушено, лишь на поздних стадиях болезни отмечается снижение секреторной функции слюнных желез с появлением сухости во рту, развитием вкусовых нарушений, затруднения при глотании. Увеличенные слезные железы приводят к отеку и опущению верхних век, сужению глазных щелей. Зрение не нарушается.
Длительно сохраняющееся снижение слюноотделения или его полное прекращение при болезни Микулича зачастую осложняется присоединением язвенных стоматитов, глосситов, гингивитов, частым повреждением слизистой оболочки полости рта при приеме пищи, проблемами с эксплуатацией съемных протезов.
Изменений со стороны внутренних органов при болезни Микулича, как правило, не отмечается. Если же диагностируется синдром Микулича, то есть увеличение слюнных и слезных желез происходит вследствие хронических лимфопролиферативных заболеваний, в клинической картине будут наблюдаться симптомы, характерные для основного заболевания.
Диагностика
Диагностика болезни Микулича начинается с тщательного сбора анамнеза и клинического осмотра, во время которого обнаруживается симметричное увеличение слюнных и слезных желез, плотная консистенция гипертрофических участков, неровность контуров, бугристость, незначительная болезненность, опущение верхних век, сужение глазных щелей.
При синдроме Микулича может беспокоить зуд кожных покровов, увеличение регионарных лимфатических узлов, преходящая лихорадка, общая слабость. В процессе диагностики пациент должен быть осмотрен специалистами различного профиля – врачом-стоматологом, гематологом, онкологом, аллергологом-иммунологом, эндокринологом, ревматологом.
При лабораторном исследовании крови может отмечаться картина, характерная для лимфопролиферативных заболеваний, общий анализ мочи обычно без патологических изменений. При сиалографии выявляются признаки сужения протоков слюнных желез, дистрофические изменения железистой ткани с появлением мелких и крупных полостей овальной формы в виде гроздьев винограда. Проведение компьютерной томографии помогает уточнить размеры и структуру слюнных желез, а также исключить наличие злокачественного новообразования. Биопсия с последующим гистологическим исследованием биоптата слюнных и слезных желез позволяет выявить наличие выраженной лимфоидной инфильтрации стромы, атрофические изменения паренхимы и внутрипротоковую пролиферацию.
Для точной постановки диагноза проводится иммунологическое и иммунохимическое исследования.
Лечение
Этиотропное лечение болезни Микулича не разработано. Чаще всего применяется рентгенотерапия, обеспечивающая временное уменьшение размеров слюнных желез, купирование воспалительного процесса и восстановление секреторной функции желез с устранением сухости полости рта. К нередко используемым лечебным мероприятиям при болезни Микулича можно отнести проведение новокаиновых блокад в области слюнных желез, а также использование галантамина в виде инъекций.
Профилактика
В связи с тем, что механизм развития данного заболевания пока не установлен не представляется возможным разработать эффективную схему его профилактики.
Связанные лекарства:
Информация является обобщающей и не может быть использована для лечения, без рекомендации врача.
Болезнь Микулича - симптомы и терапия
Болезнь Микулича (болезнь Шегрена) – довольно редко встречающееся хроническое заболевание, которое проявляется параллельным увеличением всех слюнных и слезных желез и дальнейшей их гипертрофией.
Описание патологии
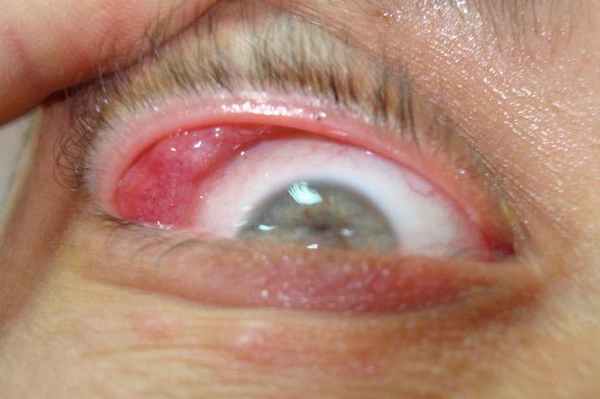
Главными факторами, лежащими в основе его развития, являются вирусная инфекция, болезни крови, аллергические и аутоиммунные процессы, нарушения в работе лимфатической системы. Встречается такое заболевание только у взрослых, преимущественно у женщин. Впервые оно было описано немецким врачом-хирургом И. Микуличем в 1892 году. Сейчас считают, что увеличение желез – это не самостоятельная болезнь, а сопутствующий синдром при разного рода нарушениях работы эндокринной системы.
Причины болезни
Учёные всё ещё не выяснили точные причины, лежащие в основе болезни Микулича. Выдвигаются только гипотетические основания, например:
· первая стадия развития злокачественной опухоли;
· нарушения работы кроветворной системы;
· свинка (эпидемичекий паротит);

· эпидемический энцефалит.
Повсеместное поражение органов и систем организма нарушает нейровегетативную регуляцию слёзных и слюнных желез, изменяет их секреторную функцию. Аутоиммунные или аллергические реакции способствуют закупориванию выводящих протоков желез эозинофильными пробками, задерживают секрет, сокращают протоки гладкомышечных и миоэпителиальных клеток. В результате интерстициальная и лимфоидная ткани разрастаются, сдавливают протоки и приводят к всё увеличивающейся гипертрофии слюнных и слёзных желез. Давайте рассмотрим симптомы болезни Микулича.
Симптомы болезни
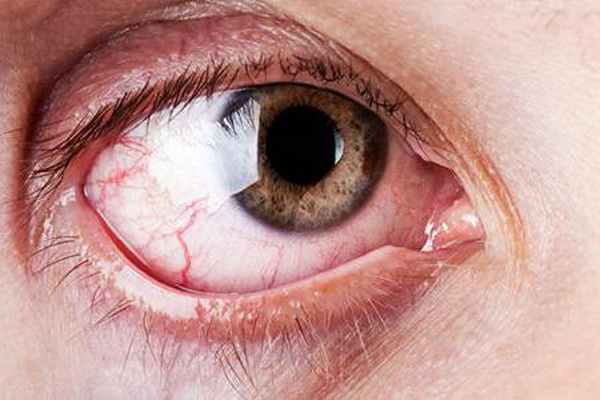
Чаще всего болезнь появляется в возрастной период от 20 до 30 лет. Пожилые люди страдают реже, у детей она не была зафиксирована. На первых стадиях симптомы похожи на признаки хронического паротита, кроме того, при возникновении воспалительных осложнений он может быть спровоцирован.
Первый и самый главный симптом болезни Микулича – опухание слёзных желез. Постепенно они становятся болезненными при нажатии, а в некоторых случаях настолько увеличиваются в размерах, что под их тяжестью глазное яблоко опускается и даже выпячивается вперёд. Хотя консистенция желез довольно плотная, нагноение не наблюдается.
Второй симптом – увеличение слюнных желез (подчелюстных, околоушных, реже подъязычных). Обычно этот процесс двусторонний, опухание происходит с обеих сторон, и лишь в исключительных случаях – с одной. Часто наблюдается увеличение лимфатических узлов.
Третий симптом – жалобы на сухость во рту, сухой конъюнктивит и множественный зубной кариес. В случае типичного протекания заболевания увеличиваются печень и селезёнка, наблюдается лейко- и лимфоцитоз.
Диагностика заболевания
Болезнь Микулича диагностируется врачами из общей клинической картины. Часто делается сиалограмма, выявляющая дистрофические изменения железистой ткани, хорошо показывающая увеличение слюнных желез, сужение их выводящих протоков. Если же они не пострадали, необходимо тщательно обследовать лимфомы глазниц.
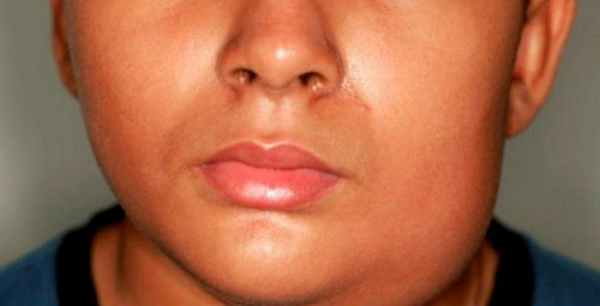
Широкое применение находит также пункционная гистобиопсия. Гистологически можно обнаружить гиперплазию слёзных и слюнных желез, определить атрофическиемодификации паренхимы и наличие лимфоидной инфильтрации стромы.
Высокую эффективность для постановки диагноза и разработки схемы лечения имеют параллельные исследования крови, находящейся вокруг лимфоузлов, и анализ пункции костного мозга.
Стоит отметить, что во время болезни Микулича (лечение которой мы рассмотрим ниже) капсула железы не поражается, поэтому ткани слюнных и слёзных желез не соединяются со слизистыми оболочками и кожей, благодаря этому фактору можно отличить данный синдром от разного рода продуктивных хронических воспалений.
Лабораторные анализы крови показывают картину, характеризующую лимфопролиферативные заболевания, а результаты исследования мочи обычно не выявляют каких-либо патологий.
С помощью компьютерной томографии можно более точно определить структуру и размеры слюнных желез, исключить появление злокачественных новообразований.
Диагностика болезни включает в себя иммунохимическое и иммунологическое исследование с осмотром аллерголога-иммунолога, а также консультацию офтальмолога, выполнение теста Ширмера и взятие проб с флюоресцеином.
Лечение
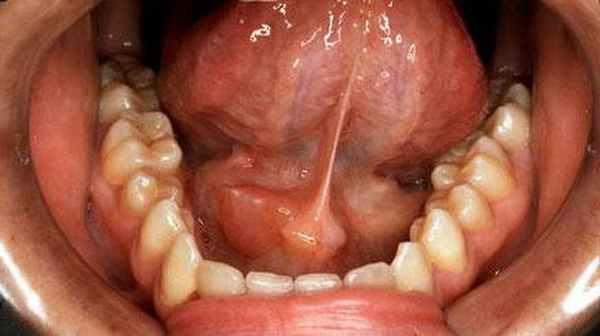
Лечение болезни Микулича должно проходить под наблюдением гематолога. Основное средство – препараты мышьяка, чаще всего раствор арсената натрия в 1%-ной концентрации. Он применяется для подкожных инъекций, начиная с 0,2 миллилитров и постепенно увеличивая дозировку до 1 миллилитра раз в день. К концу лечения доза уменьшается. Для полной терапии требуется примерно 20-30 инъекций. В таких же дозах употребляется препарат «Дуплекс». Два-три раза в день пациенту дают арсенат калия для приёма внутрь. Курс лечения продолжается около трёх-четырёх недель. Также можно пить мышьяковые таблетки, употреблять допан и миелосан.
Дополнительные методы
Широко применяются компрессы на поражённые железы и антибиотики. Кроме лекарственной терапии используются также гемотрансфузии. В отдельных случаях достижение положительной динамики становится возможным благодаря рентгенотерапии, обеспечивающей остановку воспалительного процесса и временное уменьшение размеров желез, восстановление их секреторной функции, устранение сухости во рту. Общему укреплению организма способствует приём витаминов.
Читайте также:
