Синдром Харбойяна: врожденная дистрофия роговицы и глухота
Добавил пользователь Владимир З. Обновлено: 08.01.2026
Дистрофия Фукса (эндотелиальная дистрофия роговицы) – это эндотелиальное нарушение в роговой оболочке глаза. При этой болезни происходит изменение состояния заднего эпителия роговицы, который неспособен к делению. Патология более свойственна женщинам в возрасте 30-50 лет. Встречаются как первичные, так и вторичные формы болезни.
К первичным относят наследственные и врожденные дистрофии, которые обычно поражают оба глаза. Они встречаются крайне редко. Вторичные (приобретенные) нарушения чаще имеют одностороннее течение и формируются по причине травм, хирургических вмешательств или продолжительных воспалений зрительного аппарата. В результате этих изменений происходит отмирание части клеток, а оставшиеся из них пытаются растянуться на всю освободившуюся поверхность роговицы.
Причины дистрофии Фукса
Эндотелий роговицы выполняет функцию насоса, обеспечивая отток лишней жидкости, благодаря этому сохраняется прозрачность наружной оболочки глаза. В процессе нарастания ухудшения клеточного обмена эндотелиальные клетки постепенно погибают. Некоторое время выжившим удается замещать их за счет усиления функционирования. Но в конечном счете происходит декомпенсация состояния. Ускорению этого процесса могут поспособствовать травмы и операции.
При дистрофии Фукса эндотелиальная оболочка истончена, работа клеток ослаблена, через образовавшиеся повреждения эндотелия влага попадает в средний слой роговицы, образуя ее отек и провоцируя нарушение прозрачности. В итоге роговица становится мутной, возможно изменение ее формы и развитие буллезной кератопатии – образование булл (пузырей) вызывающих боль и дискомфорт.
Симптомы дистрофии Фукса
Эндотелиальная дистрофия роговицы клинически может протекать как скрыто, так и с выраженной симптоматикой. В начале развития патологии больные отмечают ухудшение, затуманивание зрения, легкую светобоязнь, особенно после ночного сна, ореолы вокруг источника света, к вечеру состояние глаз нормализуется. Это связано с тем, что при сомкнутых веках испарение влаги с поверхности наружной оболочки зрительного органа не происходит и жидкость в чрезмерном объеме собирается в роговице.
В дневное время благодаря испарению жидкости, отек спадает и зрение становится лучше. При длительном течении заболевания зрение постоянно остается сниженным. Также появляется ощущение песка в глазах, ослепление при взгляде на свет. Если в процесс вовлекается эпителий и формируются буллы (пузыри) возникает боль, ощущение чужеродного тела, выраженная фотофобия и повышенная чувствительность к бликам.
Симптоматически дистрофия Фукса проявляется у всех по-разному, поставить точный диагноз может только опытный врач на основании осмотра и показаниях проведенного обследования.
Диагностика дистрофии Фукса
Специалисты нашей клиники при подозрении на дистрофию роговицы для подтверждения диагноза выполняют оптическую когерентную томографию глаза (ОКТ) и проводят осмотр с помощью щелевой лампы. Обычно этого метода диагностики бывает достаточно для выявления заболевания.
Для подсчета эндотелиальных клеток и оценки их плотности используется конфокальный микроскоп. В нашей клинике можно провести всю необходимую диагностику, опираясь на результаты которой, врач назначит необходимое лечение.
Лечение дистрофии Фукса
Для устранения неприятных проявлений используют инстилляции гипертонических растворов, которые «вытягивают» излишнюю жидкость. При этом спадает отек и на какой-то период улучшается зрение. При формировании буллезной кератопатии для устранения боли назначается ношение мягких контактных линз.
Обычно консервативная терапия бывает малоэффективна. Наиболее существенного лечебного результата можно добиться при пересадке роговицы, особенно если острота зрения ниже 0,1-0,3. Раньше использовалась сквозная кератопластика, то есть трансплантация целой роговицы. В наше время зачастую применяют послойную кератопластику, при которой донорской тканью замещают лишь отдельные слои роговой оболочки. Наиболее распространенной является DSEK – пересадка глубоких слоев роговицы: эндотелиальных тканей с десцеметовой мембраной. Эта операция бесшовная и отличается коротким периодом реабилитации.
В некоторых случаях возможны осложнения:
- отторжение донорской ткани;
- отслоение сетчатки;
- воспаление в месте вмешательства;
- развитие катаракты.
Случаи появлений осложнений довольно редки. После операции нельзя поднимать тяжести, давить на глаз и нужно избегать его травмирования. Если хирургическое лечение не будет проведено вовремя, то течение заболевания осложняется вплоть до полной потери зрения.
Профилактика
Основная профилактика дистрофии Фукса заключается в раннем обращении к врачу. Уже при первых симптомах заболевания необходимо пройти обследования. Также для избежания развития патологии следует:
- полноценно и сбалансировано питаться;
- избегать травм глаза;
- спать не менее 8 часов в сутки;
- отказаться от контактных линз.
В нашей клинике любой пациент может получить консультацию при подозрении на развитие данной болезни. Зачастую глазные заболевания «маскируются» друг под друга, поставить точный диагноз и назначить адекватную терапию может только специалист. Ни в коем случае не занимайтесь самолечением!
Синдром Харбойяна: врожденная дистрофия роговицы и глухота
Синдром Харбойяна: врожденная дистрофия роговицы и глухота
Комбинация врожденной дистрофии роговицы с прогрессирующей нейросенсорной глухотой описана у 2 из 10 епбеов, рожденных от одного двоюродного брака, и у 1 из 10 сибсов, рожденных от другого двоюродного брака того же самого отца (Harboyan et al.).
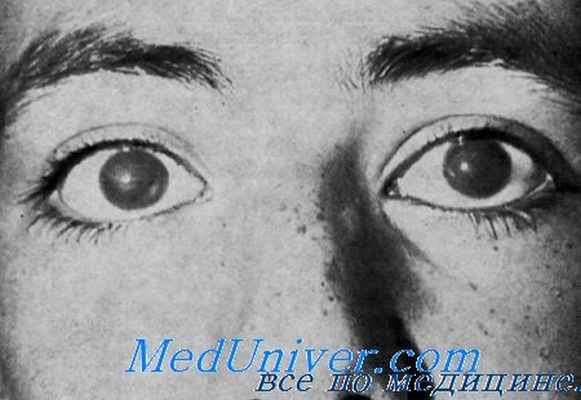
Орган зрения. С рождения отмечалась белесоватая мутность роговицы со снижением остроты зрения. Офтальмологическое исследование 3 больных в возрасте от 12 до 50 лет обнаружило такие же изменения. Эпителий роговицы был шероховатым, по не был окрашен. Строма ее была отечной, утолщенной и гомогенно белой. Острота зрения у 12-летнего мальчика на оба глаза была снижена до 20/200. У мужчин 28 и 50 лет счет пальцев был возможен только на расстоянии мене 1 м. У женщин 28 и 50 лет счет пальцев также был доступен только на расстоянии менее 1 м.
У молодых женщин было обнаружено повышение внутриглазного давления, тогда как у пожилых женщин, после наступления менопаузы, отмечалось ухудшение зрения. Эти наблюдения позволяют предположить некоторое прогрессирование нарушений зрения.
Орган слуха. Потеря слуха была впервые отмечена в возрасте от 10 до 25 лет. В дальнейшем она медленно прогресировала. На аудиограмме у 12-летнего мальчика была обнаружена двусторонняя нейросеисорная глухота в диапазоне от 20 до 50 дБ, выраженная более резко на высоких частотах. У 2 его полусибсов (сестер) потеря слуха достигала 40—70 дБ. Различение речи составляло 90—100%, SISI и tonedecay-тесты были отрицательными.
Вестибулярная система. У всех 3 больных калорические вестибулярные пробы были нормальными.
Лабораторные данные. Рутинные лабораторные исследования, включая определение уровня мукополисахаридов в моче, были нормальными.
Наследственность. Здоровые родители и существование кровного родства между ними ясно указывают на то, что синдром наследуется по аутосомно-рецессивному типу.
Диагноз. Врожденная дистрофия роговицы может быть изолированной патологией, наследующейся по аутосомно-рсцессивному типу (Маumenee). Помутнение роговицы может быть симптомом некоторых мукополисахаридозов (синдром Гурлер, Шейе и Марото— Лами). Эти заболевания, однако, клинически вполне различимы. При врожденной глаукоме встречаются помутнение роговицы, светобоязнь, расширение роговицы, увеличение внутриглазного давления и слезотечение. При синдроме Когана отмечаются светобоязнь и инъецирование глаз, а кератит расположен глубоко в строме.
При синдроме Когана отмечаются также шум в ушах, резкое головокружение и, наконец, выраженная глухота с утратой вестибулярной функции. Необходимо также исключить врожденный сифилитический кератит.
При аутосомно-рецессивной дистрофии роговицы Фера (Fehr) изменения роговицы становятся очевидными в течение первого десятилетия жизни, при настоящем же синдроме имеется врожденная дистрофия роговицы (Francois). Мы осведомлены только об одном случае сочетания дистрофии роговицы Фера с врожденной невральной глухотой. Больной был рожден от кровно-родственного брака (Моrо, Ameidi).
Другим возможным примером синдрома Харбойяна являются сибсы, описанные Scialfa с сотр. Родители были кровными родственниками. Однако у этих сибсов наблюдались умственная отсталость и клинодактилия V пальцев.
Лечение. Показаны трансплантация роговицы и лечение глаукомы. Могут быть использованы слуховые аппараты.
Прогноз. Потеря зрения и слуха медленно прогрессирует.
Выводы. Главные черты синдрома: 1) аутосомно-рецессивное наследование; 2) врожденная дистрофия роговицы с тенденцией к медленному прогрессированию; 3) выявляющаяся в детстве, медленно прогрессирующая нейросенсорная глухота.
Дистрофии роговицы глаза и их лечение
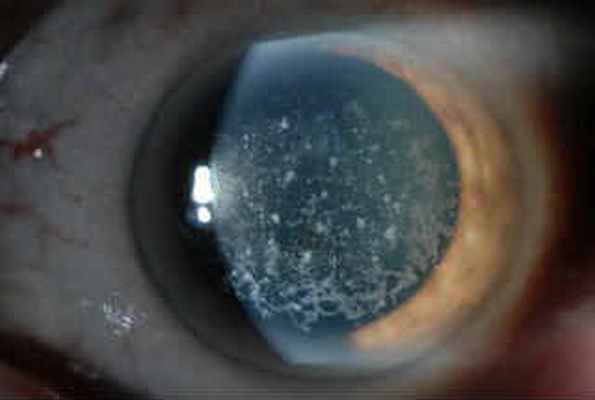
Дистрофии составляют большую группу наследственных заболеваний роговичной оболочки. Обычно болезнь протекает без признаков воспаления, неуклонно прогрессируя. Она поражает сразу оба глаза и нередко приводит к помутнению роговицы.
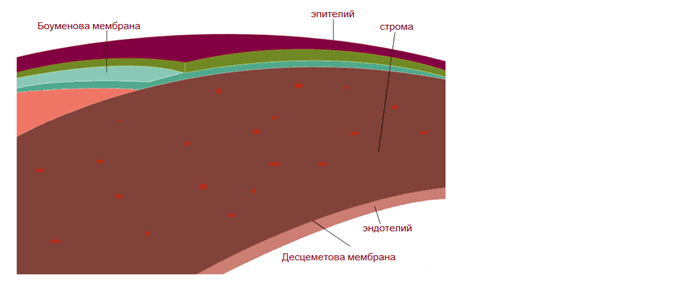
Роговица глаза имеет пять слоев. Наружный слой переднего эпителия – это несколько рядов клеток, выполняющих защитную функцию. Ниже него лежит тонкая мембрана – боуменова оболочка, служащая опорой эпителию плотная ткань. Затем лежит строма, состоящая из кератоцитов, особых клеток, которые обеспечивают роговице прозрачность. Кератоциты располагаются в строго определенном порядке и составляют более 95% площади роговицы. Сзади строма граничит с самой прочной роговичной тканью – десцеметовой оболочкой, на которою возложены функции защиты. Последним слоем роговицы является эндотелий – задний эпителий состоящий из одного ряда клеток, которые выполняют функцию насоса, регулируя поступление в роговицу внутриглазной жидкости из передней камеры глаза.
Классификация дистрофий роговицы
Виды дистрофий роговицы обозначают в соответствии со слоем, где локализована врожденная патология. Так, к эпителиальным дистрофиям относят: ювенильную дистрофию Меесмана и дистрофию базальной мембраны. Среди дистрофий боуменовой мембраны выделяют дистрофию Рейс-Буклера, дистрофию Тиель-Бенке. Стромальными дистрофиями являются: гранулярная, пятнистая, решетчатая, зернисто-решетчатая Авеллино, задняя аморфная, предесцеметовая, кристаллическая Шнайдера, центральная облаковидная Франсуа. К эндотелиальным дистрофиям относят: заднюю полиморфную, дистрофию Фукса, наследственную эндотелиальную.
При всем кажущемся многообразии дистрофий роговицы, все они имеют одинаковые симптомы и, как правило, требуют аналогичного лечения. Их отличия состоят в причинах возникновения, обычно, это сбои в определенном человеческом гене, определить который возможно лишь посредством сложного генетического анализа. При микроскопии роговичной ткани, также можно выявить их отличия. Как правило, точное установление вида дистрофии проводит врач-патоморфолог, получив образцы тканей после операции по пересадке роговицы.
Признаки дистрофий
Признаки дистрофии, как правило, проявляются в возрасте 10 — 40 лет. Для всех роговичных дистрофий обычно характерны несколько общих признаков.
Ощущение в глазу инородного тела возникает из-за повреждения эпителия роговицы, т. н. эрозии. Вообще, повреждения возникают или вследствие непосредственного поражения эпителиального слоя, что происходит при эпителиальных дистрофиях, или из-за нарушения насосной функции эндотелия, когда роговица отекает из-за чрезмерного поступления в нее внутриглазной жидкости. Избыточная жидкость скапливается под роговичным эпителием, постепенно отслаивая его. Процесс идет с формированием пузырьков наполненных жидкостью — булл. Буллы имеют тенденцию лопаться, обнажая нервные окончания на поверхности роговицы. Это и причиняет боль, вызывает чувство инородного тела, покраснение глаза. Также появляются светобоязнь и слезотечение.
С возрастом выраженность дистрофии возрастает. По мере прогрессирования дистрофического процесса раз за разом повторяются эрозии с все увеличивающейся частотой, что доставляет пациенту серьезный дискомфорт. Проникновение на пораженную эрозией роговичную поверхность болезнетворных микробов, может вызывать воспаление роговицы — кератит.
Еще одним признаком дистрофий роговицы, является снижение остроты зрения. Оно возникает при любом типе дистрофии и обусловлено отеком роговицы или нарушением ее прозрачности из-за отложения продуктов клеточного метаболизма – холестерина, соединений липидов и белков. При этом главное влияние на степень снижения зрения оказывает выраженность отека и нарушения прозрачности роговичной ткани. Прогрессирование дистрофического процесса ведет ко все большему снижению зрения.
Диагностика
Для диагностики дистрофии роговицы обязательно собирается анамнез с выяснением времени появления первых симптомов и факторов их вызвавших. Затем назначается полное офтальмологическое обследование. С большой долей уверенности, вид дистрофии роговицы определяется при проведении биомикроскопии глаз.
Лечение
Возникновение повторяющихся эрозий роговицы требует применения препаратов для восстановления эпителиального слоя, а также кератопротекторов в форме глазных капель и мазей, которые увлажняют роговичную поверхность и снимают болевой синдром. Как правило, капли назначаются применять несколько раз днем, а мазь закладывать за нижнее веко на ночь, так как ее действие более длительное.
Также с лечебной целью может быть назначено ношение мягких контактных линз, что снимает боль и ощущение инородного тела, создает благоприятные условия для скорейшего восстановления роговичного эпителия.
И все же, главный метод лечения дистрофий роговицы – это хирургическое вмешательство. При повреждении эпителиального слоя и лежащей ниже боуменовой мембраны, участки дистрофии можно удалить лазерным методом. В случае повреждения более глубинных слоев, выполняется операция — кератопластика. Она заключается в хирургическом удалении пораженных тканей и пересадки на их место донорского трансплантата.
Кератопластика бывает сквозной, когда происходит полное удаление центральной области роговицы, и послойной, с удалением отдельных ее слоев. Функции поврежденных клеток роговицы пациента берут на себя клетки роговицы донора. Прозрачность роговицы восстанавливается, признаки заболевания исчезают. Правда, в некоторых случаях, вопреки положительным результатам операции, признаки дистрофии вновь возвращаются спустя несколько лет, в этом случае операция кератопластики проводится вновь.
Эндотелиально-эпителиальная дистрофия

Эндотелиально-эпителиальная дистрофия роговицы может быть первичной и вторичной.
Под первичной Эндотелиально-эпителиальной дистрофией подразумевается группа наследственных заболеваний, поражающих роговую оболочку глаза и приводящих к ее помутнению. Заболевание быстро прогрессирует и поражает сразу оба глаза. Проявляется у пациентов возрастом от 9 до 40 лет.
Виды дистрофий
- Эпителиальная дистрофия. Эндотелиально-эпителиальная дистрофия базальной мембраны эпителия, ювенильная дистрофия Меесмана.
- Стромальными: гранулярная и решетчатая дистрофия, Эндотелиально-эпителиальная кристаллическая Шнайдера, центральная облаковидная Франсуа, зернисто-решетчатая дистрофия Авеллино;
- Эндотелиальная: врожденная наследственная эндотелиальная дистрофия, задняя полиморфная, дистрофия Фукса;
- Дистрофиия мембраны Боумена: Дистрофия Рейс-Буклера и дистрофия Тиель-Бенке.
Дистрофия роговицы различается по видам, но симптомы и методы лечения при этом схожи.
Симптомы эндотелиально-эпителиальной дистрофии
Главным признаком развития болезни является устойчивое ощущение наличия в глазах инородного тела и резкая боль. Болевой симптом ощущается ввиду повреждения эпителия или увеличения поступающей в роговицу жидкости (развитие отека роговицы).
Большое количество жидкости вызывает отслоение роговицы и образование булл (пузырьки, заполненные жидкостью).
Разрыв пузырьков высвобождает жидкость и обнажает верхнюю часть роговицы и нервные окончания. Именно это становится причиной резких болевых ощущений и присутствия чего-то инородного внутри глаза.
- сильное покраснение;
- светобоязнь;
- слезоточивость.
Эндотелиальноэпителиальная дистрофия приводит к ухудшению зрения, что вызвано помутнением и отеком роговицы. Чем запущеннее болезнь, тем хуже видит человек.
Диагностика заболевания
Чтобы установить точный диагноз, врач должен провести полноценное обследование, назначив дополнительные анализы.
- Период от появления первых симптомов до похода в больницу.
- Наличие дополнительных факторов, способных давать схожие симптомы.
- Существовала ли похожая проблема у родственников
Консервативное лечение эндотелиальноэпителиальной дистрофии
Лечение медикаментами может быть эффективно при эрозии роговицы глаза даже при условии частого повторения.
- Медикаментозные препараты, направленные на восстановление пораженного эпителия роговицы.
- Глазные капли эффективны в дневное время.
- Пролонгированное действие мазей эффективно для использования во время сна.
Важно помнить, что самолечение может нанести необратимый вред здоровью, поэтому при наличии малейших симптомов необходимо обращаться за медицинской помощью, поскольку медикаментозная терапия эффективна далеко не всегда.
Хирургическое лечение эндотелиальноэпителиальной дистрофии
Это самый эффективный способ лечения эндотелиальноэпителиальной дистрофии, существующий на сегодняшний день.
Лазерная хирургия позволяет быстро удалить пораженный дистрофией участок при незначительных повреждениях. При патологических процессах необходимо проведение коллагенового кросслинга, способствующего «укреплению» роговой оболочки.
В случае повреждения глубоких слоев рекомендуется кератопластика. Хирург во время операции удаляет поврежденные ткани и пересаживает на их место донорские. Различается сквозная и послойная кератопластика.
В первом случае центральная часть роговицы удаляется врачом полностью, во втором – лишь определенные слои.
Для опытного хирурга операция не вызывает сложностей, уже в скором времени пересаженные ткани приживаются и начинают полноценно функционировать, заменив поврежденные. Прозрачность восстанавливается, а симптомы исчезают.
Дистрофии роговицы
Дистрофии роговицы представляют собой группу генетических расстройств, которые чаще всего встречаются в роговице (самая передняя часть глаза, которая находится перед радужкой и зрачком, прозрачная как стекло, если нет никаких заболеваний). К счастью, большинство из них – это расстройства без каких-либо последствий для зрения, поэтому они не опасны, хотя в некоторых случаях может возникнуть необходимость в проведении трансплантации роговицы. При дистрофии роговицы происходит изменение в одном из 5 её слоев. Изменения в них могут быть от лёгкой степени, происходя через анормальные скопления определенного материала (обычно в среднем её слое), до дефицита количества клеток, покрывающих внутренний слой роговицы. Большинство дистрофий роговицы воздействуют на оба глаза, прогрессируют медленно и передаются генетически.
Роговица состоит из пяти слоёв:
- Эпителий, самый внешний защитный слой.
- Мембрана Боуменова, второй защитный и устойчивый слой.
- Строма, самый толстый слой роговицы, состоящий из воды, волокон коллагена и других соединительных тканей, которые укрепляют эту структуру и делают ее прозрачной и гибкой.
- Десцеметова мембрана, внутренний защитный слой, тонкий и устойчивый.
- Эндотелий, самый внутренний слой, состоящий из клеток, которые откачивают избыток воды из роговицы.
Какие симптомы бывают при дистрофии роговицы?
Дистрофии роговицы могут иметь разные симптомы в зависимости от типа дистрофии.
Они могут проходить от полного отсутствия симптомов, до помутнения роговицы из-за материала, накопленного в ней, что приводит к потере или помутнению зрения. Во многих случаях также могут возникать эрозии роговицы, при которых эпителий или внешний слой роговицы, не присоединяется к следующему слою, мембране Боуменова. Эрозии роговицы вызывают боль в глазах, которая может быть легкой или сильной, чувствительность к свету и ощущение инородного тела в глазу.
Типы дистрофий роговицы
Существует более 20 различных типов дистрофий, которые обычно группируются по трём категориям, в зависимости от затронутого слоя роговицы.
- Передняя или поверхностная дистрофия роговицы. Он воздействует на самые внешние слои роговицы: эпителий и мембрану Боуменова.
- Стромальные дистрофии роговицы. Они влияют на строму, средний и самый толстый слой роговицы.
- Дистрофии внутреннего слоя роговицы. Они воздействуют на самые внутренние области роговицы: эндотелий и десцеметовую мембрану. Наиболее распространенной является дистрофия Фукса.
Как лечатся дистрофии?
Лечение дистрофии роговицы будет зависеть от типа и тяжести симптомов. При отсутствии симптомов офтальмолог будет контролировать заболевание, чтобы знать его эволюцию. В других случаях может потребоваться применение глазных капель, мазей или даже лазерное лечение.
Многие люди, страдающие дистрофией роговицы, могут иметь многократные рецидивы эрозии. Этот тип заболевания лечат с помощью антибиотиков, увлажняющих капель, мазей или специальных мягких контактных линз для защиты роговицы. Если эрозия сохраняется, применяют другие терапевтические методы, такие как, использование лазерной терапии или метод соскабливания роговицы.
В более тяжелых случаях может потребоваться трансплантация роговицы (или кератопластика), при которой поврежденная или больная ткань роговицы заменяется здоровой роговичной тканью от донора. В настоящее время мы выполняем частичную трансплантацию роговицы, что позволяет заменить только поврежденную её часть и сохранить остальную, здоровую. Это минимизирует риски, как операционные, так и последующие отторжения и ускоряет процесс восстановления зрения. В случае эндотелиальных дистрофий (таких как дистрофия Фукса), частичная трансплантация роговицы выполняется только во внутреннем слое ( эндотелиальная кератопластика).
Трансплантация роговицы, несмотря на то, что она является последним терапевтическим методом, считается очень важной операцией для пациентов с низким зрением, роговица которых значительно повреждена дистрофией.
Читайте также:
