Склерит
Добавил пользователь Валентин П. Обновлено: 07.01.2026
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Скидки для друзей из социальных сетей!
Эта акция - для наших друзей в "Одноклассниках", "ВКонтакте", "Яндекс.Дзене", YouTube и Telegram! Если вы являетесь другом или подписчиком стр.
Консультация офтальмолога – бесплатно!
Консультация офтальмолога БЕСПЛАТНО при удалении халязиона, новообразований (папиллом) век, инородных тел роговиц и конъюнктивы! (цена .
Ардамакова Алеся Валерьевна
Врач-офтальмолог, лазерный хирург
Кандидат медицинских наук
Никулина Ольга Васильевна
Мы в Telegram и "Одноклассниках"
"MediaMetrics", радиостанция, программа "Медицинские гаджеты" (ноябрь 2017г.)
А знаете ли вы, что у нашего глаза есть защитный слой ткани, который предохраняет наше око от попадания туда различных микробов и инородных тел? К этой защитной оболочке прикрепляются нервные волокна и мышцы. Внешний, самый плотный слой ткани - конъюнктива, за ним следуют тонкая и прозрачная эписклера и внутренняя, менее плотная часть - склера (или белок глаза).
В случае поражения сосудистой оболочки нашего глаза туберкулемой, гранулемой и другой подобной инфекцией возможны заболевания верхних слоев склеры.
Склерит и эписклерит - воспаление поверхностных слоев наружной оболочки глаза.
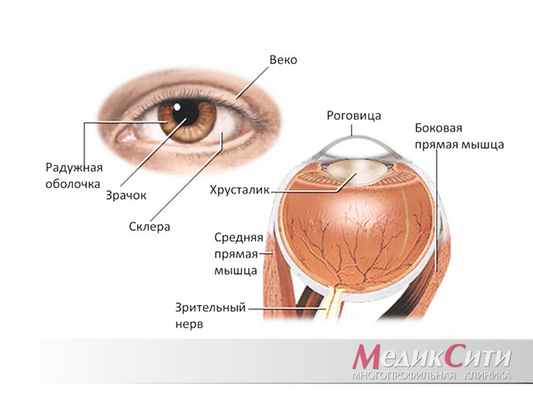
Строение глаза и глазного яблока
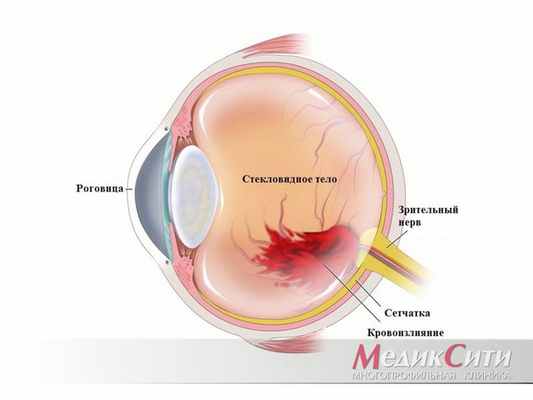

Эписклерит
При эписклерите возникает воспаление на оболочке эписклеры, сопровождающееся появлением красной с фиолетовым оттенком сосудистой сеточки, а также болью в глазу.
Внешне эписклерит может напоминать конъюнктивит, хорошо знакомый многим людям. Однако при воспалении эписклеры не бывает гнойных и водянистых выделений, которые встречаются при конъюнктивите.
Обычно эписклерит длится недолго и в большинстве случаев самостоятельно проходит без всякого лечения в течение 7-14 дней. Данная патология чаще всего встречается у пожилых людей, и, как правило, 70% заболевших - это женщины.
Несмотря на кажущуюся безобидность заболевания, при эписклерите возможны осложнения в виде воспалительного процесса роговицы и сосудистой оболочки глаза.
Симптомы эписклерита
Чтобы не путать это заболевание с другой патологией глаза, постарайтесь запомнить следующие признаки эписклерита:
- нечеткое зрение;
- слезотечение из воспаленного глаза;
- повышенная чувствительность к свету;
- боль в глазу, увеличивающаяся при движениях глаза;
- выпуклые багровые или красные пятна, немного приподнятые над белком глаза.
Виды эписклерита
Простой эписклерит встречается чаще всего. Характеризуется незначительным воспалением, покраснением и болезненностью в области глаза. Заболевание полностью проходит в течение 2-х недель.
Узелковый эписклерит. На склере по всему периметру глаза появляются заметные сосудистые узелки, которые рассасываются в течение месяца. После исчезновения узелка остается синеватое пятнышко. При рецидиве заболевания новые узелки появляются уже на других местах. Узелковый эписклерит не вызывает слезотечения и боязни света.
Мигрирующий эписклерит - неожиданное возникновение на белках глаз отечных красных или фиолетовых очагов, которые пропадают через несколько дней или часов. Болезнь сопровождается сильным отеком век и головной болью. Для мигрирующего эписклерита характерны периоды затухания и новые всплески заболевания.
Розацеа эписклерит проявляется такими симптомами, как сосудистые узелки, воспаление роговицы глаза и появление розовых угрей (розацеа) на коже лица.
Диагностика и лечение склерита
Диагностика и лечение склерита
Склерит
Некоторые люди считают, что эписклерит и склерит - одна и та же болезнь. На самом деле это разные заболевания, имеющие сходную симптоматику на ранних стадиях.
Склерит встречается реже, чем эписклерит, и протекает намного тяжелее. Обычно сочетается с основной аутоиммунной или системной болезнью. Чаще всего данной патологией страдают люди в возрасте 30-60 лет.
Склерит может привести к таким серьезным последствиям, как потеря зрения. Если лечение не проводится, воспаление переднего отдела сосудистой оболочки в некоторых случаях способно спровоцировать появление осложненной катаракты и вторичной глаукомы.
Симптомы склерита
Воспаление начинается в верхнем слое склеры (как и при эписклерите), затем затрагивает глубокие структуры.
Можно выделить следующие общие симптомы склерита:
- слезотечение и светобоязнь;
- внезапная «простреливающая» боль, иррадиирующая в голову;
- очень болезненное воспаление красно-фиолетового цвета в виде бугорка на склере.
Виды склерита
Поверхностный склерит характеризуется обширным повреждением склеры возле лимба. Часто воспаление охватывает сразу оба глаза. На поверхности склеры и конъюнктивы наблюдаются отек и гиперемия, а также боль в области глазного яблока. Слезотечения почти нет. Заболевание носит хронический характер, продолжаясь с периодами ремиссии несколько лет. Зрение не снижается.
Глубокий склерит может быть гнойным и гранулематозным.
При гранулематозном склерите происходит создание инфильтратов в глубоких слоях склеры. У пациентов появляется светобоязнь, боль в глазу и слезотечение. Часто переходит в хроническую форму. При воспалении радужной оболочки, ресничного тела, роговицы и склеры возникает кератосклероувеит.
Гнойный склерит отличается острым течением заболевания. При этой патологии формируется болезненный очаг в месте прохождения передних и задних ресничных артерий. Очаг воспаления - темно красного цвета с желтоватым оттенком, который через некоторое время становится мягким и вскрывается. Затем в этом месте может образоваться рубец, который в некоторых случаях самостоятельно рассасывается.
Причины эписклерита и склерита
Точная причина возникновения этих двух заболеваний неизвестна. Однако ученые предполагают, что появление склерита и эписклерита связано с системными заболеваниями (склеродермия, ревматоидный артрит, системная красная волчанка).
Кроме того, среди предполагаемых причин могут быть вирусные болезни, токсико-аллергическая реакция организма на укусы насекомых, химические травмы и воспалительные заболевания глаз.
Заболевания наружной оболочки глаза. Склерит и эписклерит. Диагностика и лечение

Заболевания наружной оболочки глаза. Склерит и эписклерит. Диагностика и лечение
Заболевания наружной оболочки глаза. Склерит и эписклерит. Диагностика и лечение
Диагностика склерита и эписклерита
Заболевания выявляются с помощью офтальмологического обследования, с применением офтальмоскопии, биомикроскопии глаза и метода бокового освещения.
Для диагностики глубоких форм склерита проводится цитологическое и вирусологическое изучение соскоба конъюнктива в месте инфильтрата.
Для исследования токсико-аллергического характера заболевания применяется иммунологическая методика очаговых проб, позволяющая проанализировать реакцию организма на введение различных аллергенов.
Лечение эписклерита и склерита
Лечение эписклерита назначается врачом-офтальмологом на основании осмотра.
Лечение склерита зависит от причин, вызвавших заболевание. Возможно, врач пропишет больному лечение антибиотиками, салицилатами, кортикостероидами, сульфаниламидами, цитостатиками, антигистаминными лекарствами, иммуномодуляторами и т.д.
Если склерит появился из-за нарушения обмена веществ, сначала проводится коррекция этих нарушений.
При гнойной форме склерита может быть проведено вскрытие абсцесса.
При появлении некроза склеры возможна склеропластика.
Эффективным считается применение физиотерапевтического лечения (УВЧ, магнитотерапия и т.д).
В клинике «МедикСити» - только современное оборудование для комплексного обследования глаз. Высокопрофессиональные врачи-офтальмологи владеют новейшими методиками лечения широкого спектра заболеваний глаз. Мы знаем, как вылечить склерит и другие офтальмологические заболевания!
Склерит
Склерит – тяжёлое аутоиммунное воспалительное заболевание, затрагивающее слои склеры глаза и поражающее эписклеральные кровеносные сосуды. При отсутствии лечения болезнь может спровоцировать нарушения зрения вплоть до полной потери зрительной функции.
Заболевание чаще встречается у женщин в возрасте 40-50 лет. На ранней стадии его можно спутать с конъюнктивитом.
Виды склерита
По зоне поражения различают передний и задний склерит
Передний склерит затрагивает наружные слои склеры и в 60% случаев поражает сразу два глаза. Это распространённый вид болезни, который, в свою очередь, бывает двух типов:
- диффузный – воспаление распространяется по всему глазу или обоим глазам;
- узелковый – наблюдаются многочисленные или несколько узелков (уплотнения).
Существует особая некрозирующая форма переднего склерита, наиболее тяжелая форма. В этом случае болезнь характеризуется некрозом тканей глаза.
Задний склерит затрагивает задний (недоступный для осмотра) раздел склеры, диагностируется в 2% случаев, наблюдается только у детей и чаще всего поражает один глаз.
Причины склерита
В современной медицине отмечают большое число причин для возникновения склерита:
- ревматизм;
- различные виды артрита;
- рецидивирующий полихондрит;
- гранулематоз Вегенера;
- общие инфекции (стрептококк, пневмококк, сифилис, туберкулёз);
- нарушения обмена веществ (диабет, подагра);
- системные воспалительные процессы в организме;
- снижение иммунитета;
- химические и механические травмы глаз;
- лечение с применением бета-ультрафиолета и митомицина-С;
- медикаментозная аллергия.
В 50% случаев склерит возникает на фоне системных заболеваний.
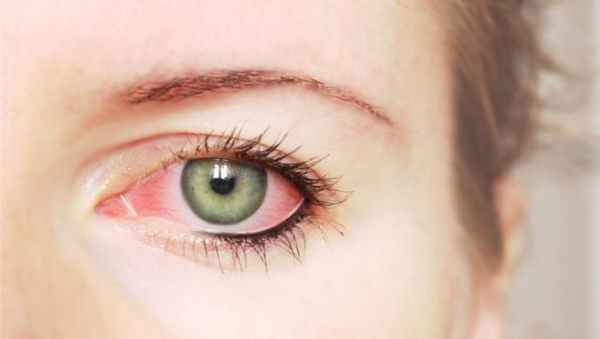
Признаки (симптомы)
Внешние симптомы
К внешним симптомам переднего склерита относят:
- локальное или общее покраснение доступного для осмотра раздела склеры;
- нарастающая тупая боль;
- проявление или усиление болевых ощущений при касании через веко;
- распространение боли от глаза в челюсть, виски, брови;
- светобоязнь (в некоторых случаях);
- снижение зрения (если воспаление затронуло другие оболочки глаза).
Задний склерит не проявляется явно. Подозревать наличие этого заболевания можно при появлении следующих признаков:
- ограничение подвижности глазного яблока;
- боль, усиливающаяся при движении глаз;
- нарушения зрения.
Лечение склерита
Медикаментозная терапия
- противовоспалительные (системно и местно) – для снятия отёка;
- антибиотики – при наличии бактериологической инфекции;
- глюкокортикоиды, цитостатики – при системных абсцессах;
- иммуносупрессоры – при некротизирующем склерите.
Совместно с приёмом лекарств назначается богатая витаминами и полезными веществами диета. Некоторые врачи также практикуют гирудотерапию в области висков при лечении склерита, но этот способ лечения является спорным и не имеет доказанной эффективности.
Оперативное вмешательство (при сложном некротизирующем склерите)
Если абсцесс затронул глубокие слои склеры и спровоцировал деформации радужки и роговицы, что привело к ухудшению или потере зрения, потребуется хирургическая операция по пересадке донорской склеры или роговицы.
Возможные осложнения
Развитие склерита приводит к серьёзным осложнениям вплоть до полной потери зрения.
К последствиям запущенного склерита относят:
- абсцесс склеры;
- кератит;
- иридоциклит;
- эндофтальмит / панофтальмит;
- деструкция стекловидного тела;
- истончение соединительной ткани склеры и нарушение её формы;
- помутнение роговицы;
- деформация глазного яблока и образование рубцов на нём;
- вторичная глаукома;
- отслоение сетчатки.
Вовремя обратитесь за лечением склерита в офтальмологическую клинику, чтобы избежать серьёзных осложнений и сохранить зрение.
Склерит
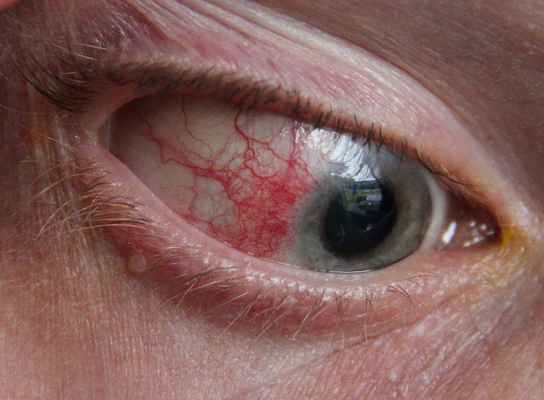
Склеритом называется воспаление наружной белковой оболочки глаза. Заболевание быстро развивается, и при отсутствии своевременного лечения приводит к полной потере зрения. Часто патология поражает оба глаза. Склерит в зависимости от локализации бывает передним и задним. Заболевание встречается диффузной, узелковой и некротической формы. Воспаление белковой оболочки глаза чаще всего появляется у женщин среднего возраста. Склерит у мужчин и детей встречается довольно редко. Патология обычно возникает при ослаблении защитных функций организма и в результате появления различных инфекционных недугов.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Симптомы склерита
Заболевание начинает развиваться постепенно, сопровождаясь небольшим дискомфортом. В некоторых случаях патология протекает без ярко выраженных признаков. Обычно отсутствие симптоматики характерно для развития у пациента заднего склерита. Специалисты рекомендуют больным незамедлительно обращаться в медицинское учреждение при появлении любых признаков патологии. Если симптомы усиливаются, то у пациента пропадает аппетит и появляется бессонница. Ему становится сложно вести привычный образ жизни. Среди основных симптомов развития данной патологии специалисты выделяют следующие:
- боль;
- ощущение присутствия инородного тела;
- слезотечение;
- покраснение;
- светобоязнь;
- отечность;
- желтые пятна.
Если у пациента склерит, то у него начинают расширяться капилляры, наблюдается опущение век, появляются сильное жжение и постоянный зуд. Больной чувствует напряженность, подвижность его глазных яблок ограничивается. Со временем начинают появляться участки с истонченными оболочками, и наблюдается выпячивание. При развитии острой формы склерита и отсутствии надлежащего лечения у пациента:
- отслаивается сетчатка;
- ухудшается зрение;
- образуется гной.
Эндофтальмит появляется при распространении воспаления на внутренние оболочки глазного яблока. Болевые ощущения со временем начинают иррадиировать в область головы. Они распространяются на зону виска, челюсть и брови.
Причины
Склерит часто является следствием развития инфекционного процесса в организме больного. Воспаление белковой оболочки глаза образуется из-за влияния различных вирусов, грибков и бактерий. Почти в пятидесяти процентов случаев склерит появляется на фоне протекания в организме пациента аутоиммунных патологий. Самыми частыми недугами, которые вызывают воспаление белковой оболочки глаза, являются:
- ревматоидный артрит;
- гранулематоз Вегенера;
- узелковый полиартрит;
- системная красная волчанка;
- саркоидоз; ; .
Причинами склерита глаза также являются сифилис, туберкулез, подагра или опоясывающий лишай. Осложняется течение заболевания при кератите, катаракте и повышении давления. Склерит довольно часто развивается спустя шесть месяцев после хирургического вмешательства. Ему характерно появление покраснения рядом с местом, где была проведена операция. Также причинами склерита становятся:
- воспаление придаточных пазух носа;
- различные травмы;
- химические ожоги.
Снижение защитных функций организма, аллергические реакции, эндокринные заболевания и нарушение обмена веществ провоцируют развитие данной патологии. Довольно часто воспаление белковой оболочки появляется у пациентов, чья работа связана с постоянным напряжением глаз. Ионизирующее излучение также является причиной развития данной патологии.
К какому врачу обратиться?
Склерит
Склерит – это острое воспаление склеры – глубинных слоев оболочки склеры. Склерит отличается различными воспалительными процессами: это могут быть небольшие узелки на поверхностном слое, но могут быть поражены и все слои склеры. Это заболевание опасно тем, что склера может истончаться, и воспаление может распространиться на глубокие ткани глаза, что может привести к полной потере зрения.
Внимание!
Здесь вы сможете выбрать врача, занимающегося лечением Склерит Если вы не уверены в диагнозе, запишитесь на прием к терапевту или врачу общей практики для уточнения диагноза.
Статьи на тему Склерит:
Причины
Симптомы
Диагностика
Лечение
Как правило, склерит глаза чаще поражает женщин в возрасте от 40 до 50 лет. Чаще заболевание наблюдается только в одном глазу, хотя может произойти и поражение и двух глаз одновременно.
Причины
Чаще всего заболевание связано с каким-либо общим воспалением в организме (например, артрит, системная красная волчанка, болезнь Бехтерева, гранулематоз Вегенера) или общим заболеванием – туберкулезом или диабетом. Воспаление склеры глаза может помочь при диагностике этих заболеваний, ведь оно выступит их проявлением. Принято выделять такие склериты:
- постхирургический склерит, симптомы которого – воспаление склеры, могут наблюдаться в течение полугода после проведенной операции. Часто бывает, что такое воспаление связано с ревматическим заболеванием;
- инфекционный склерит – это результат распространения инфекции, чаще бактериальной, однако такой тип болезни встречается весьма нечасто. Аллергия существенно способствует развитию заболевания;
- в детстве, при различных инфекционных заболеваниях, часто развивается склерит на фоне сниженного иммунитета.
Симптомы
Заболевание характеризуется следующими симптомами:
- боль в глазу, которая может проявляться как небольшой дискомфорт при прикосновении к веку, также бывает нестерпимая пульсирующая боль, которая может распространяться в бровь, висок или челюсть;
- местное или общее покраснение склеры и частое развитие конъюнктивита;
- обильное слезотечение;
- возможна светобоязнь;
- образование воспалительных узелков;
- ухудшение зрения (возникает при отеке сетчатки или при воспалении глубоких оболочек глаза).
Диагностика
При проведении диагностики нужно учесть все жалобы пациента и внешние проявления склерита. Необходимо выявить и причины: пациента направляют на консультацию к узким специалистам: иммунологу и ревматологу. При осмотре офтальмологом необходимо провести проверку зрения, осмотр и измерение давления глазного дна, детальное обследование строения глаза. Ультразвуковое исследование существенно поможет при диагностике.
Часто склерит путают с конъюнктивитом или эписклеритом, именно поэтому правильная диагностика очень важна для выявления заболевания и его правильного лечения.
Лечение
Если при диагностике обнаружен склерит, лечение необходимо назначать незамедлительно во избежание распространения воспаления по всему глазному яблоку. Необходима противовоспалительная терапия, которая включает как общее, так и местное воздействие. Можно назначить препараты в виде капель либо инъекций (часто используют диклофенак, гидрокортизоновую глазную мазь, дексаметазон), используются антибактериальные капли для глаз. С целью укрепления иммунитета целесообразно использовать иммуномодулирующие средства.
Нужно обязательно параллельно вылечить заболевание, которое провоцирует развитие склерита. Если вышеперечисленные методы не помогли, или развилось осложнение, то в качестве исключения используется хирургическая операция – осуществляется пересадка склеры или роговицы от донора, которая покрывает зону истонченной склеры.
Склерит глаз: причины и виды, симптомы и лечение
Склерит — заболевание склеры. Воспалительный процесс, глубокие эписклеральные сосуды, в ряде случаев поражающий роговую оболочку глаза. Ввиду специфики симптоматики, сложно поддающейся дифференциальной диагностике, патология нередко приобретает хроническую или запущенную форму. В таких ситуациях воспаление склеры может привести к разрушению тканей глазного яблока, снижению остроты зрения, полной или частичной его потере. Характерна инфекционная этиология склерита. Патология носит сезонный характер и чаще диагностируется у взрослых людей.
Виды склерита
- Узелковый склерит глаза. Для данной формы патологии характерно воспаление склеры, сопряженное с формированием узелковых образований, локализующихся на поверхностной оболочке глаза. На ранних этапах развития заболевания узелковые образования могут носить одиночный характер. Это снижает вероятность своевременной диагностики заболевания по причине отсутствия выраженных признаков.
- Диффузный. Диффузная форма заболевания сопровождается такими признаками как: увеличение показателей внутриглазного давления, отечность непосредственно склеры и поражение сосудистой системы. Диффузное воспаление склеры глаза чаще поражает переднюю часть глазного яблока, приводит к отслойке сетчатки, снижению остроты зрения.
- Некротизирующий склерит. Некротизирующая форма заболевания наиболее тяжелая, сопровождается острыми болевыми ощущениями, воспалительным поражением передних и глубоких слоев склеры. Чаще этот вид развивается на фоне ряда иных системных патологий. В подобных ситуациях чаще требуется хирургическое вмешательство. Консервативная терапия дает положительный результат крайне редко, если у пациента выявлен некротизирующий склерит.
- Задний и передний склерит. Задний склерит в соответствии с классификацией патологии характеризуется, как тяжелая форма, сопряженная с болезненными ощущениями, трудностями при закрытии век, отслоением сетчатки. При этой форме возможны полная или частичная потеря зрения.
Схема лечения зависит от специфики развития патологии склеры, формы воспалительных процессов, особенностей этиологии, степени тяжести поражения глазного яблока.
Причины возникновения склерита
Склерит глаза чаще рассматривается в офтальмологии как осложнение ряда системных заболеваний. Склерит нередко возникает на фоне следующих болезней с различной этиологией:
Поражения глаз, носящие сифилитический характер. Согласно мнению специалистов в сфере офтальмологии, последствием данного заболевания нередко является некротизирующая форма склерита.
Болезнь Бехтерева (поражение суставов).
Инфекции бактериального, а также вирусного характера.
Туберкулезное поражение глазных яблок.
Процессы ревматического характера.
Бруцеллез - инфекция, передающаяся от животных к человеку и поражающая о порно в двигательный аппарат и нервную систему.
Для лечения склерита этиология имеет наибольшую значимость, так как в соответствии с особенностями развития процессов воспалительного характера осуществляется индивидуальный подбор лекарственных средств.
Симптомы склерита
Воспаление глубоких слоев склеры — это патология, которая может сопровождаться полным отсутствием клинической картины или незначительными признаками. На первичных стадиях болезни склеры возникает незначительный болевой синдром, ощущение инородного тела, жжение, повышенное слезотечение. Внешне пораженный глаз выглядит покрасневшим, возможен небольшой отек век.
По мере развития, признаки склерита принимают более выраженную форму. Воспалительные заболевания склеры сопровождаются сильной отечностью, гиперемией слизистых тканей, проявлением на наружных слоях глазного яблока специфических желтых пятен. Внешне глаза выглядят отечными и покрасневшими. Передний склерит может быть сопряжен с истончением склеры, распространением воспаления на ткани век. Нередко это выглядит, как появление сгустков гноя при смыкании век.
Как лечить склерит?
Терапия подбирается с учетом особенностей течения, причин и тяжести патологии. Чаще применяется консервативный вариант терапии, но в тяжелых случаях возможно проведение хирургического вмешательства.
Наиболее распространенный вариант лечения — применение лекарственных средств противовоспалительной группы.Такой способ терапии актуален при незначительном и умеренном поражении поверхностных и глубоких слоев тканей. В соответствии с рекомендациями, которые получают пациенты в условиях клиники, лечиться таким образом необходимо на протяжении одной – двух недель. В зависимости от причин склерита могут применяться лекарственные средства следующих групп:
Противовоспалительные медикаменты. Лекарства, изготовленные на основе ибупрофена, индометацина обладающие выраженным противовоспалительным действием, используются в рамках вспомогательной терапии. Продолжительность приема составляет не менее пяти дней.
Противовоспалительные лекарства, отнесенные к нестероидной группе. Несмотря на эффективность таких медикаментов, лечиться ими рекомендуется только в определенных случаях, чаще – на фоне различного рода осложнений и глубоких поражений слоев глазного яблока. Обусловлено это тем, что медикаменты данного ряда часто вызывают развитие побочных эффектов.
Кортикостероиды. Такие препараты применяются в тех случаях, когда клиника заболевания выражена ярко. Использование кортикостероидов допустимо только в тех случаях, когда отсутствуют противопоказания.
Медикаментозное лечение предусматривает применение средств местного действия и прием лекарств для приема внутрь. Сочетание препаратов позволяет получить положительную динамику с первых дней их применения и снизить вероятность осложнений и негативных для пациента последствий.
Для предупреждения развития осложнений, рекомендуется прием иммуномодулирующих медикаментов, а также витаминов и минеральных комплексов.
Лечение пациента, нередко, включает физиопроцедуры, также применяемые для профилактики основных осложнений на фоне системных заболеваний.
Электрофорез. Способ рекомендуется при патологии средней и тяжелой формы, а также если поверхностная оболочка глаза слишком истончена. Суть процедуры заключается в наложении на глазные яблоки больного специальных электродов, которые покрываются лекарственными составами. Чаще используются противовоспалительные препараты и антибиотики. Сочетание лекарственной терапии и физиопроцедур позволяет улучшить проникновение медикаментозных веществ не только в наружные, но также глубокие слои глазного яблока.
УВЧ. Посредством этой методики рекомендуется проводить терапию патологий, протекающих в легкой форме. Также она рекомендована при поражении наружных слоев глазного яблока. УВЧ оказывает тепловое воздействие, которое стимулирует кровоток, улучшает обменные процессы и уменьшает болевой синдром, являющийся одним из клинических проявлений склерита.
Магнитотерапия. Этим способом рекомендуется лечиться практически всем категориям пациентов. Также можно использовать его для профилактики осложнений воспалительных процессов, затрагивающих склеру. Магнитотерапия улучшает регенерацию в тканях склеры, оказывает обезболивающее действие.
Широко применяется оперативное вмешательство. В большинстве случаев данная методика используется на фоне разного рода осложнений, а также при отсутствии положительной динамики в процессе применения основных консервативных способов терапии. Методом хирургического вмешательства предполагается лечить пациентов, страдающих некротизирующей формой болезни. В подобных случаях наблюдается сильное истончение склеры, сопряженное со стремительным снижением зрения. Для приостановления патологических процессов необходимой является донорская пересадка пораженного участка.
Операции, направленные на пересадку донорского материала, не являются распространенными и проводятся крайне редко. В соответствии с приведенной причиной частыми являются различные осложнения, в числе которых отторжение тканей, их некротизация, образование абсцессов.
Прогноз склерита носит благоприятный характер только в том случае, если терапия была начата на ранних этапах возникновения патологических процессов.
Склерит: последствия и осложнения
Склерит допустимо рассматривать в качестве заболевания, носящего изолированный характер, только в некоторых клинических случаях. В большинстве ситуаций процессы воспалительного характера приводят к развитию определенных осложнений, в числе которых:
Ирит - воспаление радужной оболочки глаза.
Даже после проведения успешного лечения, большинство больных отмечают снижение остроты зрения или полную его потерю. Чтобы предотвратить осложнения и негативные последствия, особенно важна при склерите профилактика.
Меры профилактики включают обязательное проведение офтальмологических осмотров при условии наличия болезней и патологий, способствующих возникновению воспаления склеры.
Заключение
При появлении первичных симптомов воспалительного поражения склеры следует немедленно обратиться к врачу. Отсутствие адекватной терапии приводит к возникновению хронических воспалительных процессов и ряду осложнений. Лечение народными средствами при данном заболевании недопустимо. Использование подобных средств приводит к усугублению воспалительных процессов и ухудшению состояния пациента.
Читайте также:
