Солитарная отграниченная астроцитарная пролиферация сетчатки: признаки, гистология, лечение, прогноз
Добавил пользователь Cypher Обновлено: 21.01.2026
ФГБНУ «Научно-исследовательский институт глазных болезней»
Опухолеподобные заболевания и гамартомы сетчатки в практике офтальмолога
Журнал: Вестник офтальмологии. 2020;136(4): 367‑372
В статье представлен подробный обзор офтальмоскопической картины, а также данных оптической когерентной томографии сетчатки (ОКТ) и аутофлюоресценции глазного дна при таких редко встречающихся патологических процессах на глазном дне как макулопатия «torpedo», миелиновые волокна сетчатки, астроцитарная гамартома сетчатки и кавернозная гемангиома сетчатки.
Дата принятия в печать:
Опухолеподобными принято называть те заболевания, течение которых схоже с течением доброкачественных опухолей. К данной группе можно отнести и некоторые редкие врожденные состояния, симптоматика которых может проявиться не сразу.
Гамартома — врожденное узловое доброкачественное опухолевидное образование, представляющее собой тканевую аномалию развития, состоящую из тех же тканевых компонентов, что и орган, в котором она расположена. При этом гамартома отличается аномальным строением и степенью дифференцировки тканей.
С врожденными заболеваниями сетчатки в первую очередь сталкиваются детские офтальмологи. Однако в редких случаях, если врожденная патология не приводит к появлению зрительных нарушений, с ней приходится впервые сталкиваться и взрослым офтальмологам, что нередко требует проведения дифференциальной диагностики с другими новообразованиями глазного дна.
Одним из таких состояний, не приводящих к нарушению зрительных функций, является макулопатия «torpedo» — врожденная аномалия ретинального пигментного эпителия (РПЭ) и наружных слоев сетчатки [1]. Впервые эта патология описана R. Roseman и J. Gass (1992) как гипопигментированный невус макулярной области [2]. В дальнейшем использовали различные термины: солитарный гипопигментированный невус, солитарный амеланотический невус, парамакулярная колобома и солитарный гипопигментированный меланоз [3].
Офтальмоскопически эта аномалия РПЭ представляет собой плоский беспигментный очаг овальной формы с четкими границами, расположенный в темпоральной части макулярной зоны (в редких случаях медиальный край может располагаться субфовеолярно). Край очага, обращенный к центральной ямке сетчатки (fovea centralis), может быть заостренным и гиперпигментированным [2—5].
Зрительные функции, как правило, не страдают. Однако в ряде случаев выявляют амблиопию со снижением максимальной остроты зрения до 0,4—0,8 [2, 4, 6] и/или относительную скотому с назальной стороны в соответствии с локализацией очага при сохранении нормальной светочувствительности (по данным микропериметрии) [4, 7, 8].
Среди теорий патогенеза данного состояния наиболее вероятным, с учетом данных оптической когерентной томографии (ОКТ), является предположение о поражении РПЭ, развивающемся во время закрытия швов сетчатки [9]. Существует также теория об эмбриогенетических изменениях в хориоидее макулярной локализации [10].
На основании данных ОКТ E. Wong и соавторы описали 2 томографических типа этого заболевания: незначительное разрушение наружных слоев сетчатки в отсутствие кавитации наружных слоев сетчатки (тип 1) и повреждение и кавитация наружных слоев сетчатки с/или без дегенерации внутренних слоев хориоидеи (тип 2) [8]. Позднее K. Tripathy и соавторы выделили тип 3, который характеризуется западением внутренней поверхности сетчатки и РПЭ, дезорганизацией РПЭ, истончением сетчатки и интраретинальными гипорефлективными пространствами без субретинальной щели [11].
Картина очага в свете коротковолновой аутофлюоресценции (К-АФ) варьирует от изоаутофлюоресценции с точечными участками гипераутофлюоресценции в заостренном крае очага, обращенном к макуле, до гипоаутофлюоресценции с ободком гипераутофлюоресценции. При исследовании аутофлюоресценции в ближнем инфракрасном диапазоне (ИК-АФ) макулопатия «torpedo» представляет собой зону гипоаутофлюоресценции, обусловленной, по-видимому, дефицитом отложения меланина в пораженном РПЭ [5, 7, 12].
При наблюдении в динамике увеличение размеров патологического очага не зафиксировано [6, 7], однако описаны единичные случаи развития субретинальной неоваскулярной мембраны на фоне макулопатии «torpedo» в сочетании с наличием «сателлитных» очагов на глазном дне [13—15].
Миелиновые волокна сетчатки (МВС) — практически непроминирующий беспигментный очаг на глазном дне — выявляют у 0,3—0,6% офтальмологических пациентов и в 0,9—1% случаев при аутопсии [16, 17].
Впервые миелиновые волокна в сочетании с миопией описал F. Berg (1914). Появление миелиновых волокон связывают с продолжением миелинизации за пределы решетчатой пластинки [18], что может быть связано с гетеротопией олигодендроцитов или глиальных клеток в слой нервных волокон сетчатки [19, 20] или распространением миелина в сетчатку через врожденный дефект в решетчатой пластинке [17, 21]. Подтверждением этому может служить встречающееся сочетание миелиновых волокон с ямкой диска зрительного нерва (ДЗН) [22].
Известны наследуемые формы аномалии с аутосомно-рецессивным и аутосомно-доминантным типами наследования. В 17—20% случаев эта аномалия двусторонняя [17, 23]. Миелиновые волокна могут сочетаться с гиперметропией [20], миопией, амблиопией, косоглазием, нистагмом, витреомакулярным тракционным синдромом [21, 23—25], а также с системными наследственными заболеваниями, такими как нейрофиброматоз, синдром Дауна, синдром Горлина [17, 24].
В литературе описаны случаи развития миелиновых волокон у пациентов, которым ранее выполнена фоторегистрация глазного дна. Так, G. Baarsma описал развитие миелиновых волокон после тупой травмы глаза у пациента, которому за 7 лет до данного события выполнена фоторегистрация глазного дна при обследовании по поводу сахарного диабета [18]. R. Duval и соавторы представили случаи появления двусторонних миелиновых волокон у пациентов с друзами ДЗН [17]. Отмечено также прогрессирование данного состояния в процессе наблюдения [26, 27].
Офтальмоскопически МВС проявляется белыми очагами, расходящимися от ДЗН в виде «языков пламени» с радиальной исчерченностью, частично прикрывающими ретинальные сосуды [23, 25, 28], они могут встречаться и на удалении от ДЗН, что вызывает наибольшие сложности в дифференциальной диагностике с беспигментными внутриглазными новообразованиями [28], а при локализации МВС по краю ДЗН — с его друзами [29].
Зрительные функции обычно не страдают, но при большом распространении миелинизации на глазном дне может быть выявлена относительная скотома и/или отмечено снижение зрения [23, 30].
При ОКТ миелиновые волокна выглядят как высокорефлективные очаги на уровне слоя нервных волокон сетчатки (СНВС) при сохранной ее толщине [25, 28, 30]. При этом возможно отсутствие линии сочленения фоторецептров в макулярной зоне даже при экстрамакулярном расположении миелиновых волокон [19].
При проведении флюоресцентной ангиографии МВС блокируют флюоресценцию [25], а также аутофлюоресценцию, что связано с блокированием эндогенной флюоресценции от подлежащего липофусцина [25, 28].
Как правило, МВС остаются стабильными в течение всей жизни пациента. Однако в литературе описаны случаи регресса данного состояния после окклюзии центральной артерии сетчатки [16], при некомпенсированной глаукоме за счет антероградной дегенерации аксонов [31, 32] и на фоне постлучевой ретино- и нейропатии после брахитерапии меланомы хориоидеи как результат потери олигодендроцитов [33].
Описаны осложнения миелиновых волокон: телеангиоэктазии, окклюзии ветвей ретинальных артерий и вен, неоваскуляризация и кровоизлияния в стекловидное тело, что связывают с ишимизацией глубже расположенных слоев сетчатки как исходом сдавления их утолщенным СНВС [34, 35].
Астроцитарная гамартома сетчатки (АС) — еще одно патологическое состояние, проявляющееся утолщением внутренних слоев сетчатки. Это доброкачественная глиальная опухоль, развивающаяся из слоя нервных волокон сетчатки, которую чаще выявляют случайно у молодых пациентов. Наряду с этим описаны случаи выявления АС у лиц старшей возрастной группы [36].
Чаще встречаются синдром-ассоциированные случаи АС, спорадические случаи составляют 29% [37]. АС может сочетаться с пигментным ретинитом, нейрофиброматозом или миелиновыми волокнами [37, 38], но наиболее часто она является одним из проявлений туберозного склероза [37—39].
Описаны две формы этого образования — некальцифицированная и кальцифицированная [39—41], возможен и комбинированный вариант [39].
Некальфицированные АС встречаются преимущественно при туберозном склерозе, возможно билатеральное и мультифокальное поражение [42]. Некальфицированная АС представляет собой единичный относительно плоский полупрозрачный светло-серый очаг округлой или овальной формы, размерами около 0,5 диаметров ДЗН, расположенный в слое нервных волокон сетчатки. Вокруг очага может быть выявлен слабый круговой световой рефлекс [41].
Офтальмоскопически кальцифицированная астроцитома представляет собой отграниченный узел, чаще всего локализованный в центральных отделах глазного дна, белого или желтовато-белого цвета, который при наличии кист на поверхности может приобретать вид «тутовой ягоды» [39, 43], возможны точечные зоны кальцификации интенсивно белого цвета [43].
На ОКТ некальцифицированная АС проявляется значительным утолщением СНВС с сохранением подлежащих слоев сетчатки [42, 44]. При ОКТ в режиме ангиографии (ОКТ-ангиография) в ряде случаев удается выявить наличие центрального питающего сосуда [44].
Кальцифицированная АС проявляется утолщением внутренних слоев сетчатки с дистальным затенением и витреоретинальной тракцией [36, 45]. ОКТ-ангиография позволяет выявлять блокирование сигнала от глубоких структур с уменьшением плотности поверхностных ретинальных сосудов [45].
F. Pichi и соавторы выделили 4 типа ОКТ изменений АС на уровне слоя нервных волокон сетчатки [46]:
Тип 1 — плоский, умеренно гиперрефлективный очаг без признаков витрео-ретинальной тракции, структуры подлежащей нейросенсорной сетчатки и РПЭ сохранены.
Тип 2 — очаг умеренной толщины (до 500 мкм) с признаками витрео-ретинальной тракции на его поверхности и гиперрефлективностью передней поверхности.
Тип 3 — грибовидный очаг с элевацией более 500 мкм и оптическими пустотами типа «проеденными молью», что соответствует кальцификации внутри очага и феноменом дистальной тени за очагом.
Тип 4 — очаг куполообразной формы с элевацией более 500 мкм с оптически пустыми одиночными полостями и гиперрефлективной передней поверхностью.
При проведении ФАГ характерно блокирование флюоресценции в ранние фазы и гиперфлюоресценция в поздние, что более показательно в кальцифицированных АС. В ряде случаев возможно выявление капиллярной сети на поверхности опухоли [41].
При исследовании К-АФ некальцифицированные АС проявляются ослаблением фоновой аутофлюоресценции, в то время как кальцифицированные, напротив — яркой гипераутофлюоресценцией [41].
Течение АС, как правило, бессимптомное. Снижение зрения возможно при развитии вторичной экссудативной отслойки сетчатки, в том числе изолированно в макулярной зоне, гемофтальма или неоваскулярной глаукомы [38, 39, 47]. АС может также осложняться витриитом с появлением отсевов в стекловидном теле [48].
Описано сочетание астроцитарной гамартомы сетчатки с ее миелиновыми волокнами [49].
Кавернозная гемангиома сетчатки (КГС) — редко встречающаяся гамартома, которую выявляют преимущественно в молодом возрасте, может сочетаться с кавернозными гемангиомами кожи и центральной нервной системы [50—52]. Офтальмоскопически КГС характеризуется наличием гроздевидных кистоподобных выпячиваний, которые представляют собой аномально расширенные сосуды, заполненные темно-красной венозной кровью и окруженные желто-белыми фиброзными изменениями [50, 51, 53, 54]. Течение КГС, как правило, бессимптомное [55]. Снижение зрительных функций выявляют при локализации образования непосредственно в фовеолярной зоне [55] или в случае возникновения осложнений [52, 54, 55]. Описан случай сочетания кавернозной гемангиомы сетчатки с колбочковой дистрофией [53]. В основном встречаются спорадические случаи, однако описаны и семейные формы с аутосомно-доминантным типом наследования, для которых характерно билатеральное поражение. При монолатеральном поражении чаще страдает правый глаз [55].
По данным морфологических исследований, КГС развивается во внутренних слоях сетчатки, постепенно в процесс вовлекаются все ее слои [55]. КГС характеризуется формированием интраретинальных полостей в сочетании с гиперрефлективными изменениями на ОКТ. ОКТ позволяет визуализировать интраретинально расположенные, четко-очерченные гроздевидные каверны, прикрытые преретинальной тканью [56, 57], а ОКТ-ангиография выявляет резкое расширение ретинальных сосудов с локальными изменениями в виде узлов и «гроздей винограда» [51, 57].
ФАГ в ранней фазе у таких больных подтверждает наличие микроаневризм, представленных зонами гипофлюоресценции и замедленным заполнением извитых и расширенных ретинальных сосудов в зоне КГС в средней и поздней венозных фазах. В фазе рециркуляции сосуды опухоли заполняются красителем, при этом для каверн характерен «уровень» Флуоресцеина натрия и крови [51, 53, 54, 56, 58].
Для КГС характерны рецидивирующие гемофтальм и гифема [54, 56, 58, 59]. Гемофтальм возникает в результате формирования эпиретинальной мембраны, прилежащей к сосудистым полостям и образующей мосты между ними. Рецидивирующая гифема может осложняться вторичной глаукомой [60], а в детском возрасте — стать причиной амблиопии [50, 52, 60].
Заключение
Офтальмоскопическая картина перечисленных образований сетчатки редко, но достаточно подробно описана в «классической» офтальмологической литературе. Описаны и осложнения, которые могут возникать при этих, казалось бы, безобидных образованиях. Однако характер изменений в слоях сетчатки до появления оптической когерентной томографии оставался неизвестным. Понимание патологических изменений, которые возникают в сетчатке при этих образованиях и выявление их с помощью оптической когерентной томографии, возможно, станут базой для разработки методов предупреждения этих осложнений.
Солитарная отграниченная астроцитарная пролиферация сетчатки: признаки, гистология, лечение, прогноз
Астроцитарная гамартома сетчатки: признаки, гистология, лечение, прогноз
Астроцитарная гамартома сетчатки - доброкачественная опухоль, образованная глиальными клетками, преимущественно астроцитами (1-36). Считается, что в большинстве случаев это врожденное состояние, но клинически оно может проявлять себя через некоторое время после рождения. Эта опухоль не метастазирует.
Часто астроцитарная гамартома сетчатки сопутствует комплексу туберозного склероза, синдрому, включающего в себя различные комбинации высокодифференцированной внутричерепной астроцитомы и кожного ангиофиброматоза («сальная аденома» - «adenoma sebaceum»), беспигментные пятна кожи, рабдомиомы сердца, ангиомиолипому почки и другие гамартомы.
В случаях, когда астроцитарная гамартома сетчатки являлась компонентом комплекса туберозного склероза, были выявлены различные генетические аномалии 9 и 16 хромосом. У некоторых пациентов опухоль сетчатки не сопровождается другими проявлениями комплекса туберозного склероза.
Неясно, является ли это состояние отдельной патологией, представляет собой стертую форму (forme fruste) или результат частичной экспрессии комплекса туберозного склероза. Идентичные опухоли глазного дна иногда выявляются у пациентов с нейрофиброматозом 1 типа.
а) Клиническая картина. Офтальмоскопические признаки астроцитарной гамартомы сетчатки варьируют от случая к случаю.
Два наиболее часто встречающихся варианта опухоли - кальцинированная и некальцинированная опухоли. Некальцинированный вариант выглядит как серо-желтое образование на широком основании во внутренней части сенсорной сетчатки. Такая опухоль может быть прозрачной и достаточно плоской, иногда напоминая глиоз сетчатки. Несколько более крупные новообразования имеют серо-желтую окраску и могут вызывать развитие тракций сетчатки.
При кальцинированном варианте астроцитарной гамартомы может развиваться как минимальный, так и тотальный кальциноз опухоли.
Характерным признаком являются блестящие желтые шарики кальцинатов. Эти блестящие кальцинаты отличаются от более тусклых кальцинатов мелового белого цвета, характерных для ретинобластомы.
Многие новообразования имеют и кальцинированный, и некальцинированный компоненты. Иногда у пациентов с комплексом туберозного склероза и астроцитарной гамартомой на уровне пигментного эпителия сетчатки выявляются депигментированные пятна (4).
В отличие от ретинобластомы, у астроцитарной гамартомы обычно отсутствуют выраженные питающие и дренирующие ретинальные сосуды (7). Часто эта опухоль сопровождается легкой или умеренной тракцией сетчатки, чего обычно не наблюдается при нелеченной ретинобластоме сравнимых размеров.
Иногда опухоль развивается в глубоких слоях сетчатки, в таких случаях она обычно некальцинированная и может напоминать собой субретинальный фиброз. Хотя астроцитарная гамартома обычно протекает относительно стабильно, могут наблюдаться ее прогрессивный рост и местно-злокачественное поведение опухоли.
Мы наблюдали случаи прогрессивного роста этой опухоли, осложнявшиеся экссудативной отслойкой сетчатки и неоваскулярной глаукомой, в конечном итоге требовавших выполнения энуклеации (5). В этих случаях также наблюдалось экстраокулярное распространение опухли в глазницу и эпибульбарные ткани.
АСТРОЦИТАРНАЯ ГАМАРТОМА СЕТЧАТКИ, НЕКАЛЬЦИНИРОВАННЫЙ ТИП: КЛИНИЧЕСКАЯ И ПАТОЛОГОАНАТОМИЧЕСКАЯ КАРТИНА
Среди астроцитарных гамартом сетчатки некальцинированные опухоли встречаются часто. При отсутствии типичного кальциноза картина опухоли может напоминать и картину другой патологии, в том числе начальную ретинобластому, миелиновые нервные волокна, гранулему или другие состояния. Однако некоторые признаки помогают дифференцировать эти состояния. Также диагностике способствует выявление экстраокулярных проявлений комплекса туберозного склероза.
Некальцинированная астроцитарная гамартома, прилежащая к диску зрительного нерва, у женщины 43 лет с комплексом туберозного склероза, существовавшая с раннего детства. Полупрозрачная астроцитарная гамартома на широком основании снизу от диска зрительного нерва у девочки 12 лет, не страдающей комплексом туберозного склероза. Плохо различимая некальцинированная астроцитарная гамартома на широком основании в верхненосовом квадранте юкстапапиллярной зоны левого глаза у девочки 12 лет. Три эпипапиллярные некальцинированные астроцитарные гамартомы на светлом глазном дне ребенка с туберозным склерозом. Атипичная опухоль (при ТАБ-астроцитарная гамартома) с нижневисочной стороны от диска зрительного нерва и диссеминация в стекловидное тело. На врезке - веретеновидные клетки (окраска по Папуниколау, х400). При ИГХ-положительная реакция на глиальный фибриллярный кислый протеин. Микропрепарат некальцинированной астроцитарной гамартомы. Опухоль, образованная плотно упакованными фиброзными астроцитами, развилась в слое нервных волокон сетчатки (гематоксилин-эозин, х20).
б) Диагностика. Обычно наблюдается аутофлюоресценция астроцитарной гамартомы сетчатки, особенно ее кальцинированного варианта (18). При флюоресцентной ангиографии, как правило, в венозную фазу визуализируется характерная сеть мелких кровеносных сосудов, а в поздние фазы исследования-довольно интенсивное прокрашивание образования.
При ультразвуковом исследовании кальцинированного новообразования определяется кальцинозная бляшка, как при остеоме хориоидеи или кальцинированной ретинобластоме. При ОКТ определяется поверхностная локализация новообразования и его высокая эхогенность (9-17).
В атипичных случаях возможно выполнение тонкоигольной аспирационной биопсии с последующим цитологическим исследованием биоптата (7).
в) Патологическая анатомия. Гистологически астроцитарная гамартома обычно образована удлиненными фиброзными астроцитами с однородными мелкими ядрами и переплетающимися цитоплазматическими отростками.
Могут наблюдаться зоны кальциноза, часто в форме калькосферитов. Некоторые более крупные опухоли могут содержать умеренно плеоморфные гемистоцитарные астроциты.
Более редкий местноинвазивный вариант опухоли обычно локализуется на диске зрительного нерва и образован крупными низкодифференцированными клетками, такие опухоли похожи на субэпендимальные астроцитомы, развивающиеся в головном мозге у некоторых больных с комплексом туберозного склероза (5).
г) Лечение. Большинство астроцитарных гамартом - мелкие экстарфовеальные стационарные новообразования, демонстрирующие медленный рост или не растущие вовсе и редко сопровождающиеся осложнениями. Однако такие пациенты подлежат периодическому наблюдению, поскольку в некоторых случаях может наблюдаться прогрессивный рост, экссудативная отслойка сетчатки и неоваскулярная глаукома.
Лечение показано при растущих новообразованиях или при подозрении на наличие у опухоли пролиферативного потенциала. В зависимости от ситуации может потребоваться проведение лазерокоагуляции, криотерапии, витрэктомии или оперативного лечения отслойки сетчатки.
Большинство случаев гигантоклеточного варианта опухоли завершались энуклеацией по поводу неоваскулярной глаукомы. Однако мы считаем, что при условии ранней диагностики с помощью лучевой терапии или других методов возможно достичь контроля такой опухоли и избежать энуклеации.
Клинические примеры астроцитарной гамартомы сетчатки:
Редактор: Искандер Милевски. Дата публикации: 25.6.2020
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Приобретенная астроцитома сетчатки: признаки, гистология, лечение, прогноз
Астроцитарная гамартома сетчатки составляет большую часть истинных глиальных опухолей сенсорной сетчатки, в большинстве случаев она сопутствует другим симптомам комплекса туберозного склероза.
Типичные случаи опухоли, не сопровождающиеся клиническими проявления комплекса туберозного склероза, могут представлять собой абортивную форму заболевания, проявляющуюся лишь патологией глаз.
Однако иногда у пациентов более старшего возраста, не имеющих клинических проявлений комплекса туберозного склероза, сетчатка становится источником приобретенной астроцитомы (1-13).
Мы называем такие новообразование приобретенной астроцитомой сетчатки, чтобы отличать ее от врожденной астроцитарной гамартомы, сопутствующей комплексу туберозного склероза.
Большинство этих опухолей различны с клинической точки зрения, но их гистологическое строение совершенно одинаково. Не исключено, что они представляют собой развивающийся в сетчатке эквивалент высокодифференцированной астроцитомы центральной нервной системы.
а) Клиническая картина. Приобретенная астроцитома сетчатки выглядит как солитарное объемное образование сенсорной сетчатки. Обычно она имеет желтую окраску и кровоснабжается разветвленной сосудистой сетью, которая лучше всего визуализируется при флюоресцентной ангиографии.
В отличие от типичной врожденной астроцитарной гамартомы клинически заметный кальциноз, как правило, отсутствует, опухоль чаще демонстрирует прогрессивный рост и не связана с комплексом туберозного склероза.
С ростом опухоли обычно развиваются вторичная отслойка сетчатки и интраретинальная экссудация. Описан случай астроцитомы на фоне врожденной гипертрофии пигментного эпителия сетчатки, хотя такое сочетание представляется нам случайным (11).
ПРИОБРЕТЕННАЯ АСТРОЦИТОМА СЕТЧАТКИ
Проиллюстрированные ниже новообразования развились у пациентов, не имевших проявлений комплекса туберозного склероза и, вероятно, являются приобретенными астроцитомами сетчатки. При флюоресцентной ангиографии наблюдалась достаточно типичная картина, отличная от картины ретинобластомы, меланомы хориоидеи и других опухолей глазного дна.
Типичная белая приобретенная астроцитома сетчатки сверху от диска зрительного нерва. То же новообразование, что и на рисунке выше, ранняя фаза флюоресцентной ангиографии: определяется типичная сеть тонких сосудов опухоли. То же новообразование, что и на рисунке выше. Флюоресцентная ангиография, фаза рециркуляции: отмечается усиление гиперфлюоресценции опухоли. Предположительно солитарная астроцитома сетчатки у мужчины 34 лет. То же новообразование, что и на рисунке выше. Флюоресцентная ангиография, венозная фаза: наблюдается ранняя гиперфлюоресценция новообразования и просачивание красителя из некоторых сосудов опухоли. То же новообразование, что и на рисунке выше. Поздние фазы флюоресцентной ангиографии: наблюдается интенсивное позднее прокрашивание и небольшое просачивание флюоресцеина в вышележащее стекловидное тело.
б) Диагностика. При флюоресцентной ангиографии в фазы заполнения сосудов чаще всего наблюдаются мелкие тонкие четко очерченные кровеносные сосуды, а в поздние стадии исследования - достаточно интенсивное диффузное прокрашивание.
Могут определяться питающие сосуды, но они не расширены и не извиты, в отличие от сосудов ретинобластомы и гемангиобластомы. При ультразвуковом исследовании определяется некальцинированное объемное образование сетчатки, образованное высокоэхогенной тканью.
в) Патологическая анатомия. Гистологически приобретенная астроцитома сетчатки, так же как и астроцитарная гамартома, образована зрелыми глиальными клетками. Однако для приобретенных опухолей нехарактерен обширный кальциноз, часто развивающийся в астроцитарных гамартомах.
В некоторых опухолях выявляются крупные округлые клетки со стекловидной эозинофильной цитоплазмой (гемистоциты), также как и в аналогичных опухолях головного мозга. Описана плеоморфная ксантогнранулема сетчатки, также схожая с аналогичной опухолью головного мозга (10).
г) Лечение. В большинстве описанных случаев пораженный глаз был энуклеирован вследствие роста опухоли и развития вторичной глаукомы и/или по поводу подозрения о наличии меланомы хориоидеи.
Если астроцитому удается диагностировать на ранних стадиях, с помощью фотодинамической терапии, криотерапии или лучевой терапии удается достичь контроля опухоли и минимизировать осложнения (4-6).
Клинические примеры приобретенной астроцитомы сетчатки:
- Вернуться в оглавление раздела "Онкология"
Опухоли и псевдоопухоли, развивающиеся из глиальных клеток сетчатки, включают в себя солитарную отграниченную астроцитарную пролиферацию сетчатки, астро-цитарную гамартому сетчатки, обычно развивающуюся у пациентов с комплексом туберозного склероза (tuberous sclerosis complex - TSC), и приобретенную астроцитому сетчатки (1-11).
Также в глазу часто встречается реактивный глиоз (фокальный или массивный) различной этиологии, который изредка симулирует опухоль, но в этом атласе обсуждать это состояние мы не будем.
а) Клиническая картина. Солитарная отграниченная астроцитарная пролиферация сетчатки обычно развивается в глазах с прозрачными оптическими средами при отсутствии каких-либо предшествовавших поражений.
Офтальмоскопически эта опухоль выглядит как солитарное желто-белое поверхностное новообразование сетчатки с четкими контурами (1,10), чаще всего она локализуется в постэкваториальной зоне.
Хотя это новообразование может симулировать астроцитарную гамартому, солитарная отграниченная астроцитарная пролиферация сетчатки обычно развивается у престарелых пациентов, не имею щих в анамнезе комплекса туберозного склероза.
СОЛИТАРНАЯ ОТГРАНИЧЕННАЯ АСТРОЦИТАРНАЯ ПРОЛИФЕРАЦИЯ СЕТЧАТКИ
Клиническая и гистологическая картины псевдонеопластического (реактивного) глиоза сетчатки вариабельны. Фокальный глиоз обычно представляет собой плотное желто-белое или серое новообразование, отличное от большинства астроцитарных гамартом, развивающихся при комплексе туберозного склероза.
Солитарная отграниченная астроцитарная пролиферация сетчатки. Этот желто-белый узел в поверхностных слоях сетчатки у здорового мужчины 5 1 года оставался стабильным в течение нескольких лет. Этиология состояния осталась неизвестной. То же образование, что и на рисунке выше, флюоресцентная ангиография, поздняя венозная фаза: определяется довольно интенсивная гиперфлюоресценция образования. Флюоресценция образования наблюдается с ранней венозной фазы. ОКТ новообразования, показанного на рисунке выше. Обратите внимание на тень, отбрасываемую высокоэхогенным поверхностным образованием на глубокие слои сетчатки и хориоидею. Предположительно реактивный глиоз сетчатки (солитарная отграниченная астроцитарная пролиферация сетчатки) сверху от диска зрительного нерва правого глаза у мужчины 45 лет. Также определяется врожденная аномалия диска зрительного нерва, вероятно, легкий вариант колобомы. Очаг реактивного глиоза на периферии глазного дна. Глаз был энуклеирован по поводу хронического дискомфорта, развившегося после хирургического лечения врожденной катаракты и многочисленных осложнений. При гистологическом исследовании определяется образование, состоящее из высокодифференцированных глиальных клеток (гематоксилин-эозин, х100).
б) Диагностика. Диагноз можно заподозрить на основании характерной офтальмоскопической картины на фоне отсутствия жалоб и упоминаний о другой глазной патологии в анамнезе. При флюоресцентной ангиографии опухоль относительно гипофлюоресцентна.
При ультразвуковом исследовании отмечается куполообразная форма, акустическая плотность и средняя или высокая эхогенность ткани новообразования. При оптической когерентной томографии новообразование отображается как резко проминирующая оптически плотная структура, отбрасывающая назад интенсивную тень.
в) Патологическая анатомия. Гистологическое строение этого образования еще не изучено. Мы полагаем, что его образуют глиальные клетки поверхностных слоев сетчатки. Патогенез этого состояния неизвестен.
г) Лечение. Диагноз солитарной отграниченной астроцитарной пролиферации ставится на основании типичной офтальмоскопической картины, лечение заключается в наблюдении пациента. В наблюдавшихся нами случаях роста образования не отмечалось, активного лечения не требовалось.
Периферическая дистрофия сетчатки (ПХРД и ПВХРД) - симптомы и лечение
Что такое периферическая дистрофия сетчатки (ПХРД и ПВХРД)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сысоевой Марии Владимировны, офтальмолога-хирурга со стажем в 20 лет.
Над статьей доктора Сысоевой Марии Владимировны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Периферическая дистрофия сетчатки — это патологический процесс, протекающий на периферии глазного дна, в который вовлечены сетчатка глаза, его сосудистая оболочка, а иногда и стекловидное тело. Опасность этого заболевания состоит в высоком риске возникновения отслойки сетчатки.
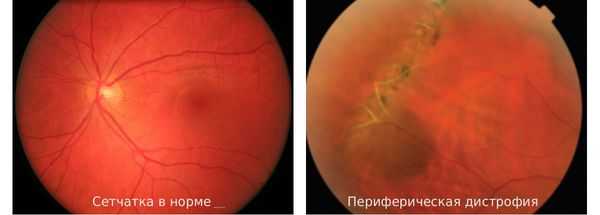
Причины возникновения периферической дистрофии сетчатки различны. Основная — нарушение гемодинамики (кровообращения) глаза. Так, в связи с растяжением оболочки глазного дна и снижением гемодинамики в области периферии сетчатки у людей с миопией (близорукостью) риск возникновения периферической дистрофии больше, чем у остальных. Это приводит к обменным нарушениям и возникновению дистрофий.
По данным исследований последних лет, нарушения гемодинамики сетчатки с одинаковой частотой встречаются и у лиц с миопией, и у людей с нормальной рефракцией, т. е. тех, кто способен чётко различать отдалённые предметы.
Зрительные перегрузки, физические упражнения, стрессы и другие провоцирующие факторы (например, потужной период в родах) могут привести к дальнейшему истончению сетчатки в уже существующих местах дистрофий и затем к самому грозному осложнению — регматогенной отслойке сетчатки.
Другими причинами, создающими условия для возникновения периферической дистрофии сетчатки, являются:
- наследственность;
- сосудистые соматические заболевания (гипертоническая болезнь, сахарный диабет, атеросклероз);
- перенесённые черепно-мозговые травмы и травма глаза;
- различные интоксикации и инфекционные заболевания;
- иммунологические нарушения. [1][2][3][5][8][10][11][13][15][18][19][26]
Во время беременности на фоне гормональной перестройки происходят различные офтальмологические изменения, которые при наличии близорукости также могут в разной степени повлиять на её прогрессирование и появление периферической дистрофии сетчатки:
- отёк и минимальное утолщение роговицы, изменение её чувствительности;
- снижение внутриглазного давления (возникает во второй половине беременности, но через два месяца после родов нормализуется);
- снижение акустической плотности склеры (к третьему триместру);
- снижение плотности оболочек глаза с одновременным повышением внутриглазного давления до 22.5 ± 0.13 мм (при тяжёлой осложнённой миопии больее 20 диоптрий);
- изменение гемодинамики глаза как поверхностных микрокапилляров, так и более крупных сосудов;
- лёгкий и незначительный спазм артериол конъюнктивы глазного яблока.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы периферической дистрофии сетчатки
Периферическая дистрофия сетчатки является скрытой угрозой здоровью глаз. Её большая опасность состоит в практически полном отсутствии симптомов.
Зачастую человек замечает снижение зрения и может пожаловаться на чёрную пелену перед глазом только тогда, когда отслойка сетчатки захватит макулярную область, которая отвечает за центральное зрение.
Периферическую дистрофию на ранней стадии можно выявить только при врачебном осмотре глазного дна в условиях расширения зрачка. Причём зачастую обнаружение этой патологии происходит случайно, т. е. тогда, когда пациент обращается к офтальмологу по поводу других жалоб.
В некоторых случаях периферические дистрофии сетчатки могут проявлять себя симптомами, на которые мало кто обращает внимание: плавающие “мушки”, полосы, сверкания, вспышки или ”чёрный” дым. Всё это следует рассматривать как повод для скорейшего обращения к специалисту и осмотра глазного дна. [22] [24] [25]
Патогенез периферической дистрофии сетчатки
Сетчатка — это внутренняя тонкая оболочка глазного яблока, которая отвечает за зрительное восприятие. Она включает в себя десять слоёв, которые состоят из нервных клеток и их отростков.
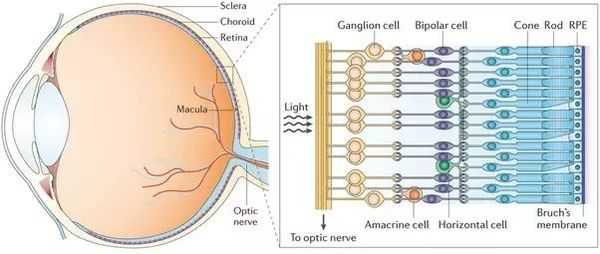
Слои сетчатки не везде одинаково плотно прикреплены друг к другу. Внешние и внутренние слои сетчатки прочно соединены между собой в области макулы и вокруг диска зрительного нерва. В остальных зонах соединение слабое, что и создаёт предпосылки для отслойки сетчатки. [7] [14] [16] [21] [23] [28]
Чаще всего периферическая дистрофия сетчатки локализуется в области зубчатой линии. За её пределами оптическая часть сетчатки заканчивается и переходит в слепую часть.
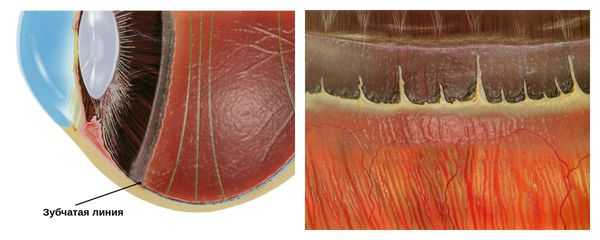
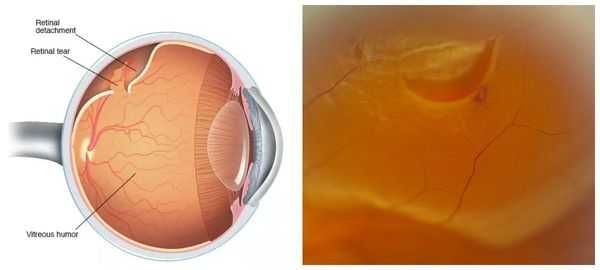
С некоторыми местами сетчатки, в том числе и в области зубчатой линии, плотно соединена гиалоидная мембрана, покрывающая стекловидное тело. Поэтому при действии неблагоприятных факторов — физической нагрузке, подъёме тяжестей, потужного периода в родах и других — в зоне дистрофии может усилиться тракция (натяжение) со стороны стекловидного тела.
В дальнейшем из-за этого натяжения стекловидное тело "отрывает" часть сетчатки, куда затем начнёт поступать жидкость из супрахориоидального пространства, вызывая отслойку сетчатки, которая будет увеличиваться по площади. При этом подобное состояние, возникающее на периферии сетчатки, не будет давать явных ощутимых симптомов.
Классификация и стадии развития периферической дистрофии сетчатки
Существую разные классификации периферических дистрофий сетчатки. Наиболее подробная, учитывающая вовлечённость стекловидного тела, риски отслойки сетчатки и показания к лазерной коагуляции, является следующая классификация, предложенная Ю.А. Иванишко и соавторами.
По патоморфологии процесса выделяют:
- ПХРД — периферическую хориоретинальную дистрофию (изменения происходят только в сетчатке и сосудистой оболочке);
- ПВХРД — периферическую витрео-хориоретинальную дистрофию (помимо сетчатки и сосудистой оболочки в процесс вовлекается стеловидное тело).
По наиболее вероятному прогнозу периферические дистрофии делят на:
- дистрофии, очень редко приводящие к возникновению разрывов и отслойки сетчатки (А);
- "условно" предотслоечные дистрофии (В);
- облигатно предотслоечные дистрофии (С).
По степени выраженности изменений различают пять стадий.
Виды периферической хориоретинальной дистрофии:
- ПХРД (А):
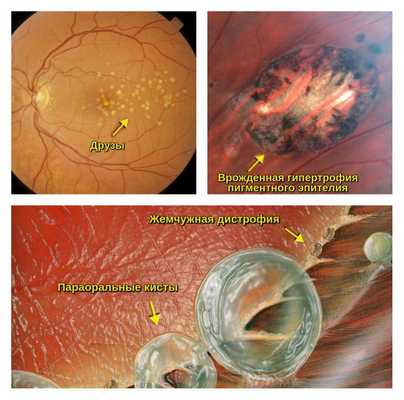
- друзы;
- врождённая гипертрофия пигментного эпителия;
- жемчужная дистрофия;
- параоральные кисты;
- закрытые оральные бухты.
Стадии ПХРД:
- I — патологические изменения без "предразрывов";
- II — наличие "предразрывов" (ламеллярных "надрывов") или локального расслоения сетчатки;
- III — наличие сквозных дефектов без локальной отслойки прогрессирующим расщеплением сетчатки;
- IV — наличие сквозных дырчатых (атрофических и/или с эпиретинальными тракциями) дефектов с локальной отслойкой сетчатки (до 10% её площади);
- V — клинически выраженная отслойка сетчатки (более 10% её площади).
Виды периферической витрео-хориоретинальной дистрофии:
- ПВХРД (В):
- меридиональные складки;
- "инееподобная" дистрофия;
- "ватообразная" или "снеговидная" дистрофия.
- ПВХРД (С):
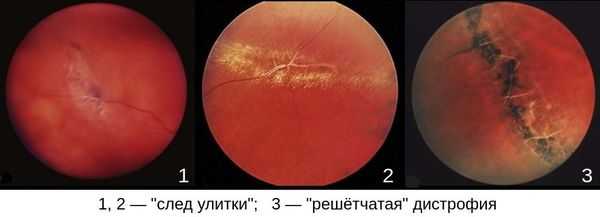
- "решётчатая" дистрофия;
- "след улитки";
- гранулярные "хвосты" (типа пролиферативного ретинита);
- зонулярно-ретинальные тракционные пучки;
- пигментированные хориоретинальные рубцы с витреоретинальной тракцией.
Наиболее опасными являются “решетчатая” дистрофия и дистрофия “след улитки”. [5] [8] [11] [27] [29]
Стадии ПВХРД:
- I — патологические изменения без "предразрывов";
- II — наличие "предразрывов" (витреоретинальных или эпиретинальных тракций, локального расслоения сетчатки, ламеллярных разрывов);
- III — наличие сквозных тракционных разрывов (клапанных, с "крышечкой", дырчатых с эпиретинальными тракциями) и атрофических дефектов без локальной отслойки или прогрессирующего расщепления сетчатки;
- IV — наличие сквозных разрывов с локальной отслойкой сетчатки (до 10% её площади);
- V — клинически выраженная отслойка сетчатки (более 10% её площади). [3][4][6][11][12][17]
Осложнения периферической дистрофии сетчатки
Возможные осложнения при беременности
Наиболее ранними признаками патологической беременности является ангиопатия — поражение капилляров сетчатки. По мере нарастания сосудистых изменений глазного дна на фоне подъёма общего артериального давления появляются изменения и в зрительном нерве (отёк диска зрительного нерва) и ткани сетчатки (кровоизлияния на сетчатке и фигура "звезды" — тромбоз мелких сосудов, расположенных рядом с макулой, который в дальнейшем может привести к частичному и полному сужению просвета сосуда). Это является "зловещим" признаком и может привести к необратимому снижению зрения. Также в результате выраженных изменений на глазном дне может возникнуть экссудативная отслойка сетчатки. Если же отслойка всё же произошла, то тогда это следует расценивать как абсолютное показание к досрочному прерыванию беременности.
В связи с этим грозным осложнением при близорукости различной степени и периферической дистрофии сетчатки, вызванной миопией, осмотр беременных пациенток должен проводиться в четыре этапа:
- До 12 недели беременности определяется степень развития акушерской и перинатальной патологии, проводится детальное обследование различными специалистами и намечается индивидуальный план ведения пациентки акушер-гинекологом;
- На 10-14 недели беременности все женщины должны быть осмотрены офтальмологом. При выявлении прогностически “опасных” форм ПВХРД (“решётчатая", “след улитки”, “инеевидная”, разрывы на периферии сетчатки с витрео-ретинальной тракцией и локализующиеся экваториально, ретиношизис) врач-офтальмолог определяет тактику ведения и лечения дистрофии и вид родоразрешения по офтальмологическим показаниям. Всем беременным с прогностически “опасными” видами ПВХРД рекомендуется выполнить профилактическую лазерную коагуляцию. В случае ПХРД и самоотграничивающихся разрывах возможно проводить динамическое наблюдение с применением медикаментозной терапии, направленной на улучшение метаболизма сетчатки.
- От 1-2 дней до 6 месяцев после родов при появлении новых ПВХРД решается вопрос о необходимости проведения дополнительной лазерной коагуляции сетчатки.
- Всем женщинам, страдающим ПВХРД, после проведённой лазеркоагуляции по этому поводу или после оперированной отслойки сетчатки показано наблюдение офтальмологом не реже одного раза в год.
Диагностика периферической дистрофии сетчатки
Диагностика периферической дистрофии сетчатки заключается в осмотре периферии глазного дна в условиях мидриаза — расширения зрачка с помощью капель-мидриатиков. Благодаря этим препаратам для осмотра доступны все области сетчатки, вплоть до зубчатого края.
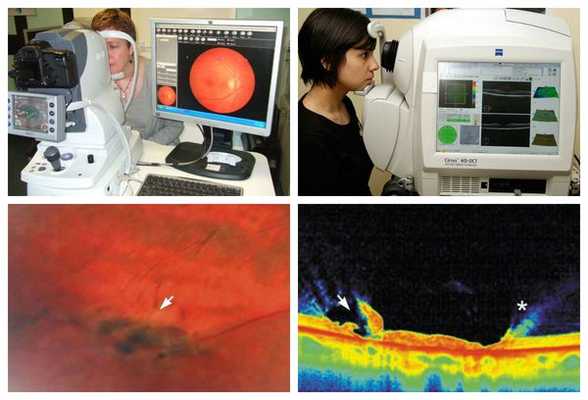
При выраженном мидриазе (6,5-7,0 мм) даже начинающий врач-офтальмолог увидит изменения на периферии сетчатки. Если он не уверен в правильности трактовки и оценке риска выявленных дистрофий, то офтальмолог направляет пациента на консультацию к лазерному хирургу, который уточнит вид дистрофии и определит показания к лазерному лечению. Для этого ему потребуются дополнительные инструменты: трёхзеркальная линза Гольдмана или бинокулярный офтальмоскоп Скепенса.

При наличии фундус-камеры лазерный хирург может сфотографировать участок сетчатки, где были выявлены периферические дистрофии, для дальнейшего наблюдения в динамике. Также дополнительную информацию о послойном строении сетчатки в месте дистрофии даст оптическая когерентная томография (ОКТ или ОСТ). [9]
Лечение периферической дистрофии сетчатки
Так как ПХРД указывает лишь на сосудистые и дистрофические изменения сетчатки, возникшие в связи с нехваткой питания, не связана со стекловидным телом и, как правило, не приводит к развитию отслойки сетчатки, то при её обнаружении врач-офтальмолог назначает препараты для улучшения состояния сетчатки (например, витаминно-минеральные комплексы, сосудоукрепляющие и другие группы препаратов).
Для лечения ПВХРД прибегают к отграничительной лазерной коагуляции (ОЛК). Её цель — "склеивание" возможных мест отслоения сетчатки.
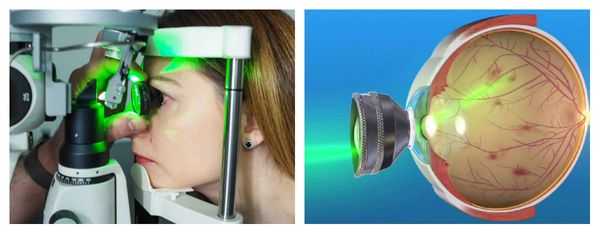
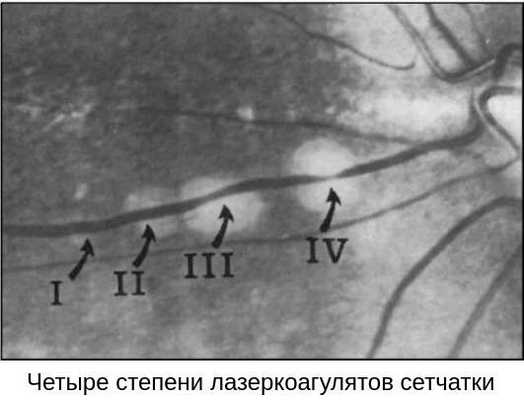
Сама процедура ОЛК выполняется в амбулаторных условиях: пациент сидит за щелевой лампой, к которой присоединён лазерный фотокоагулятор. Предварительно врач проверяет работу аппарата, выставляет рабочие параметры: мощность излучения, длительность экспозиции и диаметр лазерного пятна. В конце процедуры он оценивает полученное количество коагулятов (микроспаек).
Параметры лазерного воздействия подбираются с учётом индивидуальных особенностей: пигментации глазного дна и прозрачности преломляющих сред. Так, при наличии помутнений в хрусталике мощность излучения будет больше.
После закапывания в глаз анестетиков на глаз устанавливается специальная трёхзеркальная линза Гольдмана, поворачивая которую лазерный хирург находит нужный участок периферической дистрофии и производит саму лазерную коагуляцию.
ВАЖНО: в момент проведения процедуры нельзя делать резких движений глазом или отклоняться нужно чётко выполнять все команды хирурга. Иначе луч может попасть в другое место сетчатки, повредив его.
Как правило, среднее время лазерной коагуляции составляет от 5 до 15 минут в зависимости от количества зон периферической дистрофии, прозрачности сред и места расположения зон дистрофии. Сама процедура легко переноситься пациентом. Иногда возможны ощущения в виде кратковременных “покалываний” внутри глаза.
После проведения лазерной коагуляции производится инстилляция противовоспалительных капель и корнеопротектерных гелей. Пациенту выдается памятка с назначениями и рекомендациями в послеоперационном периоде, которые нужно соблюдать, как правило, до двух недель. В этот период обязательно:
- закапывание капель группы НПВС (нестероидных противовоспалительных средств);
- ограничение физических нагрузок, подъёма тяжестей, а также количества потребляемой жидкости;
- воздержание от употребления алкоголя.
Через две недели лазерный хирург повторно проводит осмотр глазного дна в условиях расширения зрачка и на основании оценки состояния лазерных коагулятов выносит решения о дальнейших рекомендациях.
В случае если все зоны периферической дистрофии сетчатки отграничены несколькими рядами хорошо пигментированных лазерных коагулятов (II-III степень пигментации), лечение считается завершённым, но при этом необходим осмотр глазного дна в динамике через несколько месяцев.
Тактика ведения родов у беременных с периферической дистрофией
Оптимальный сроки проведения лазерной коагуляции сетчатки при беременности — до 37 недели, так как, по мнению многих авторов, после этого периода отсутствует достаточный срок для образования прочной спайки между сетчаткой и сосудистой оболочкой.
При выявлении ПВХРД после 37 недели рекомендуются проведение родоразрешения через естественные родовые пути с исключением или ограничением потужного периода, а у беременных с ПВХРД, выявленными после 37 недели, сочетающимися с низкой акустичной плотностью склеры и снижением микроциркуляции, рекомендуется родоразрешение с медикаментозным снижением интенсивности потуг с помощью эпидуральной анестезии. [20]
Прогноз. Профилактика
При своевременном выявлении периферической дистрофии и проведении лазерной коагуляции сетчатки прогноз относительно хороший, так как всё это позволяет предотвратить тяжёлые осложнения (прежде всего, отслойку сетчатки). В некоторых случаях — при наличии множественных зон ПВХРД, неполной зоны коагуляции или слабой выраженности коагулятов — может потребоваться проведение дополнительной лазерной коагуляции:
Чтобы предотвратить периферическую дистрофию ещё на этапе её формирования, необходимо принимать меры по профилактике прогрессирования миопии и её лечению, особенно в школьном возрасте:
- соблюдение режима зрительных нагрузок;
- зрительная гимнастика;
- физическая активность;
- правильно подобранные очки, соблюдение режима их ношения и другое.
Беременным женщинам с близорукостью обязательно нужно пройти осмотр офтальмолога для уточнения наличия ПХРД или ПВХРД.
Читайте также:
- Субэпендимальная гигантоклеточная астроцитома на КТ, МРТ
- Местная температура при гипотермии. Феномен отдачи при краниоцеребральной гипотермии
- Лучевые признаки лимфомы половых органов
- Наследственная геморрагическая телеангиэктазия (болезнь Рандю-Ослера) - диагностика, лечение
- Осложнения антромастоидэктомии. Профилактика среднего отита и мастоидита
