Споротрихоз
Добавил пользователь Alex Обновлено: 27.01.2026
Sporothrix schenckii является диморфным грибом и сапрофитом окружающей среды и обнаруживается во всем мире. Инфекция развивается в том случае, если микроорганизм внедряется в ткани через колотые раны. Споротрихоз собак и кошек встречается редко, с наибольшей частотой встречаемости у охотничьих собак и некастрированных самцов кошек, имеющих выход во внешнюю среду.
Собаки
Поражения кожи характеризуются множественными безболезненными, незудящими твердыми узелками, которые могут изьязвляться, покрываться корками, могут появляться свищи с гнойным отделяемым. Поражения наиболее часто располагаются на голове, туловище или дистальных частях конечностей. Узелки на дистальных частях конечностей могут распостраняться в области восходящих лимфатических сосудов, формируя более изьязвленные узелки с образованием свищей. Часто наблюдается регионарная лимфаденопатия. Диссеминирование наблюдается редко.
Кошки
Кожные поражения могут включать незаживающие колотые раны, абсцессы, целлюлит, узелки с корочками, изьязвления, свищевые ходы с гнойным отделяемым и иногда тканевой некроз. Поражения обычно находятся на голове, дистальных частях конечностей или основании хвоста. Одновременно может иметься летаргия, депрессия, анорексия и лихорадка. Диссеминирование наблюдается часто.
Дифференциальные диагнозы
Дифференциальные диагнозы включают другие грибковые и бактериальные инфекции и неоплазию.
Диагноз
1 Цитология (экссудат, тканевой аспират): гнойное или (пио) гранулематозное воспаление. Внутриклеточные и внеклеточные округлые, овальные и сигарообразные дрожжевые грибки обычно хорошо находятся у кошек, но их трудно найти у собак.
2 Дерматогистопатология: узелковый до диффузного гнойный или (пио) гранулематозный дерматит. Дрожжевые грибки, которые могут напоминать криптококковые организмы, легко находятся у кошек, но редко находятся у собак.
3 Иммунофлуоресцентное тестирование: выявление антигена Sporothrix в тканях или экссудатах.
4 Грибковая культура: S. schenckii легко культурировать у инфицированных кошек, может быть трудным изолировать у инфицированных собак (грибковые культуры являются высоко инфекционными).
4 ПЦР анализ, когда доступен, может упростить постановку диагноза.
Лечение и прогноз
1 Длительная (недели до месяцев) системная антигрибковая терапия должна назначаться и продолжаться, по меньшей мере, 1 месяц после полного клинического выздоровления.
2 Лечение включает следующее:
- Кетоназол 5-15 мг/кг перорально с пищей каждые 12 -24 часа
- Флуконазол 10 мг/кг перорально с пищей каждые 24 часа
- Тербинафин 30 -40 мг/кг перорально каждые 12 -24 часа
- Итраконазол 5-10 мг/кг перорально с пищей каждые 12 -24 часа
- У кошек препаратом выбора является итраконазол
3 Издавна применяющиеся методы лечения:
- У собак традиционным методом лечения является перенасыщенный раствор калия йодида в дозе 40 мг/кг с пищей каждые 8 часов.
- У кошек перенасыщенный раствор калия йодида в дозе 20 мг/кг с пищей каждые 12 часов.
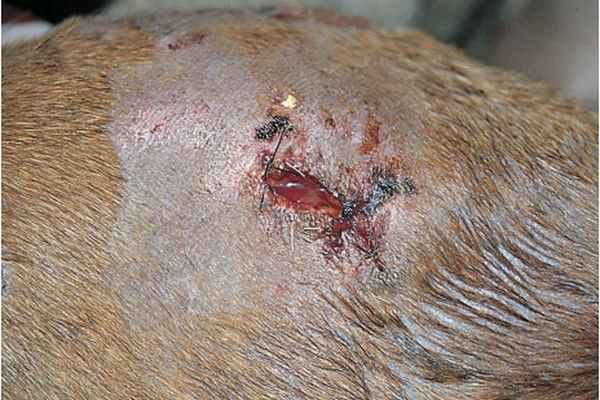
Фото 1. Споротрихоз у собак и кошек. Свищевые ходы с корками на увеличенном в обьеме колене у собаки.
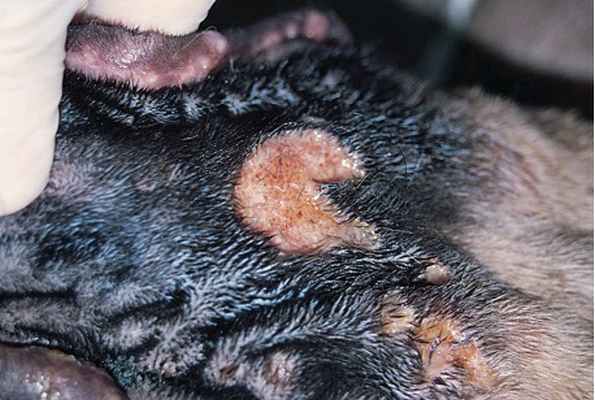
Фото 2. Споротрихоз у собак и кошек. Та же собака с фото 1. Эрозивное поражение с гнойным дренируемым отделяемым на вентральной части шеи.
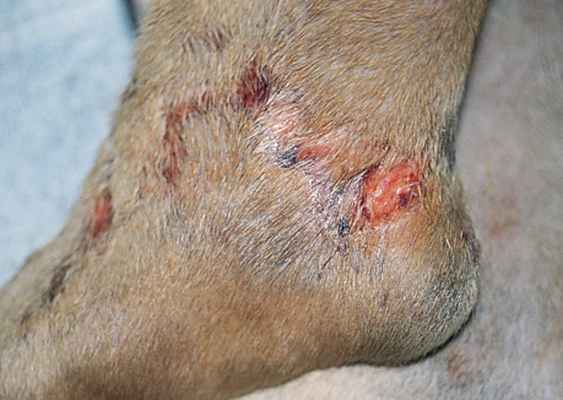
Фото 3. Споротрихоз у собак и кошек. Та же собака с фото 1. Эти множественные корковые поражения на скакательном суставе периодически дренировались с выделением гнойного экссудата.
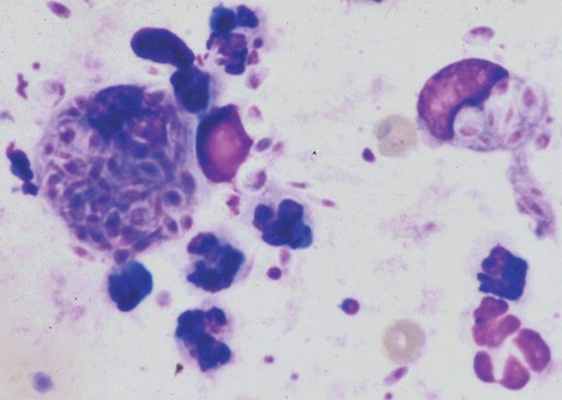
Фото 4. Споротрихоз у собак и кошек. Микроскопические изображения Sporothrix организмов при увеличении 100× (масло) обьективом. Обратите внимание на яйцевидную сигарообразную форму внутриклеточных организмов.
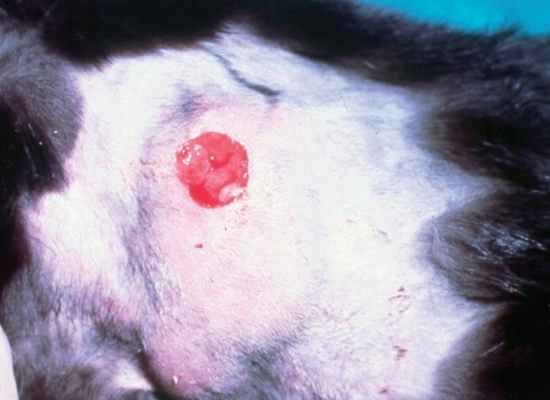
Фото 5. Споротрихоз у собак и кошек. Большая флюктуирующая масса с изьязвлением в центре на латеральной части грудной клетки у кошки.

Фото 6. Споротрихоз у собак и кошек. Широко разбросанные корковые бляшки у далматина (волосы были сбриты вокруг каждого поражения).
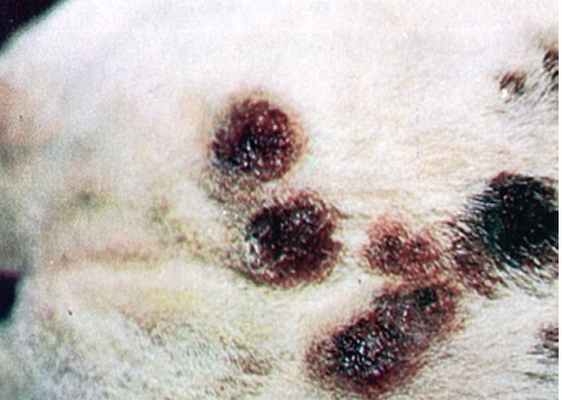
Фото 7. Споротрихоз у собак и кошек. Вид вблизи верхней части головы собаки, демонстрирующий множественные корковые бляшки.
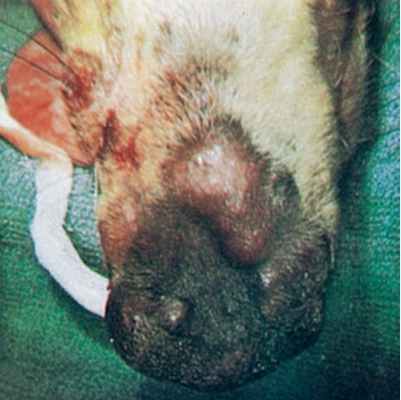
Фото 8. Споротрихоз у собак и кошек. Множественные папулы и узелки на спинке носа у колли.
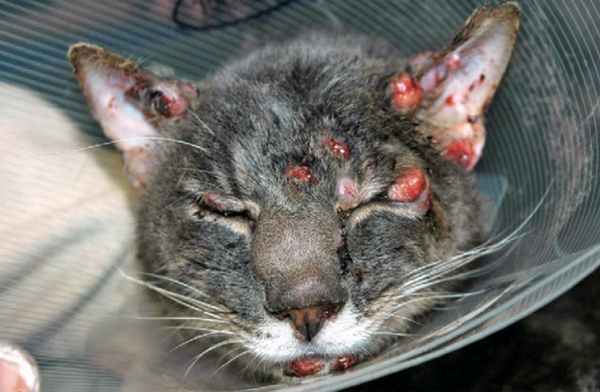
Фото 9. Споротрихоз у собак и кошек. Множественные узелки и язвы на морде кошки.
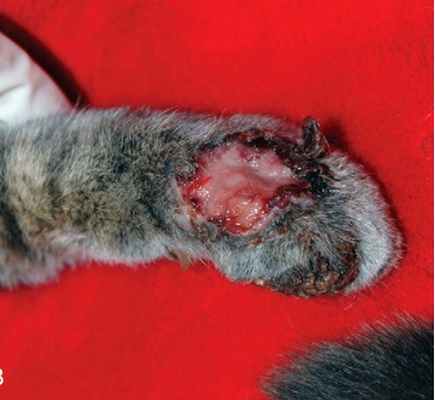
Фото 10. Споротрихоз у собак и кошек. Изьязвленное поражение, вызванное Sporothrix schenckii на передней лапе кошки.
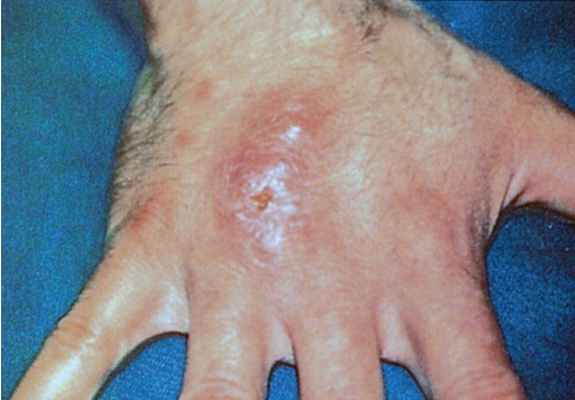
Фото 11. Споротрихоз. Множественные эритематозные папулы и большой изьязвленный узелок на руке человека.
Фото 6-11 из руководства Small Animal Dermatology Muller and Kirk’s 2013г
Споротрихоз
Споротрихоз (болезнь садовников) – это инфекционное заболевание кожных покровов, подкожного жирового слоя и неглубоко расположенных лимфатических узлов. В редких случаях возможно поражение легочной и костной ткани.
Внимание!
Здесь вы сможете выбрать врача, занимающегося лечением Споротрихоз Если вы не уверены в диагнозе, запишитесь на прием к терапевту или врачу общей практики для уточнения диагноза.
Статьи на тему Споротрихоз:
Причины
Симптомы
Лечение
Какой врач лечит Споротрихоз
Доктор Зайцев совмещает клиническую практику с научной деятельностью на должности профессора кафедры терапии, инфекционных болезней и эпидемиологии института последипломного образования НМУ им. А.А. Богомольца. Авторству Игоря Анатольевича принадлежит множество научных статей, посвященных проблематике вирусных гепатитов.
Доктор Сихарулидзе специализируется на диагностике и лечении субфебрилитетов, лихорадки неясного генеза, цирроза печени, герпетических/TORCH-инфекций, лимфаденопатии, вирусных гепатитов и других болезней
Кристина Омельяновна – опытный специалист, стажировавшийся в зарубежных клиниках. Занимается выявлением и терапией инфекционных заболеваний и болезней печени. Доктор разрабатывает схему лечения для пациентов с острыми респираторными, вирусными, бактериальными заболеваниями, а также с хроническим гепатитом.
Причины
Возбудитель инфекции – гриб споротрихумов Sporothrix schenkii. Его споры можно обнаружить в почве, соломе, сене, культурных растениях, особенно цветах (чаще всего шипах роз и барбарисов). При контакте поврежденного участка кожи со спорами гриба происходит заражение. Развитие инфекции может происходить локально, только в месте контакта, или же распространяться по лимфатической системе.
Данное заболевание не передается от зараженного другим людям.
Выделяют несколько факторов развития споротрихоза:
- снижение иммунитета (особенно ВИЧ, СПИД);
- алкогольная зависимость;
- хронические заболевания эндокринной системы (диабет, гипотериоз);
- онкозаболевания;
- нарушение гормонального фона;
- люди, которым был пересажен орган.
Распространенность
Это заболевание встречается повсеместно, кроме полярных регионов. Чаще всего случаи регистрируются в странах с тропическим и субтропическим климатом.
Заболеть могут, как люди, так и животные. Женщины болеют реже мужчин. Это связано с родом деятельности, наиболее часто болеют те, кто связан с садоводством, лесным и сельским хозяйством. Споротрихоз характерен для возрастной группы от 20 до 50 лет.
Симптомы
Инкубационный период от 3 до 12 суток. По симптоматике выделяют 4 формы заболевания:
- кожно-лимфатическая: в месте травмы появляется пузырек или узелок, который потом превращается в безболезненную язву (шанкр). Вокруг места поражения наблюдается покраснение наружных покровов и увеличение близлежащих лимфоузлов;
- диссеминированная: наблюдается только местное поражение кожи. Чаще всего места заражения располагаются на конечностях и лице;
- легочная: симптомы очень схожи с пневмонией. Появляется сильный кашель и усиление легочного рисунка. Встречается у людей, уже имеющих проблемы с дыхательной системой;
- костно-суставная: наблюдается развитие артрита, который прогрессирует много лет. Впоследствии, может спровоцировать остепороз.
Лечение
Характер лечения напрямую зависит от формы споротрихоза. Медикаментозное лечение сводится к приему йодида калия или противогрибковых препаратов, например, итраконазола.
В более сложных случаях возможно оперативное вмешательство и прохождение курса амфотерицина В. Лечением занимается врач инфекционист которого вы можете выбрать на сайте Doc.ua.
Споротрихоз ( Болезнь Шенка , Ринокладиоз )
Споротрихоз – это хроническое грибковое поражение организма с типичными кожными проявлениями. Могут наблюдаться изолированный легочный, костно-суставной и генерализованный (с вовлечением всех органов и систем) варианты болезни. Обычно патология сопровождается высыпаниями на коже и слизистых, лихорадкой различной степени выраженности. Диагностика предусматривает обнаружение грибка с помощью лабораторных методик, рентгенологические исследования. Лечение длительное с применением этиотропных противогрибковых средств и препаратов йода, в некоторых случаях – хирургического пособия, а также местной и симптоматической терапии.
МКБ-10
Общие сведения
Споротрихоз (болезнь Шенка, ринокладиоз) относится к группе глубоких микозов. Впервые болезнь была описана в 1898 году американским студентом-медиком Шенком, возбудителя идентифицировали в 1900 году ученые из США Перкинс и Гектоен. Грибки распространены повсеместно, однако большинство случаев патологии регистрируется в тропических странах (особенно в Латинской Америке). Считается, что наиболее уязвимыми категориями являются молодые мужчины, дети, беременные женщины, сельскохозяйственные работники, флористы, садовники, ВИЧ-инфицированные лица, пациенты, принимающие иммунодепрессанты, страдающие сахарным диабетом, злокачественными новообразованиями и алкоголизмом.
Причины
Возбудителями инфекции служат грибки рода Sporothrix. Наиболее частыми причинами споротрихоза являются виды Sporothrix schenckii и S. brasiliensis. Микроорганизмы обитают внутри растений, в состоянии спор сохраняются во мху и почве, под корой деревьев, в опавшей листве. Передача инфекции реализуется контактным путем при травме кожи и слизистых механическим предметом либо животным. Описаны случаи заражения при контакте с кошками, лошадьми, крысами, броненосцами, змеями, птицами и некоторыми видами рыб. Допускается аэрогенный механизм передачи заболевания и, возможно, трансмиссивный (комары). Однако основным способом проникновения грибков в организм человека считается нарушение целостности кожного покрова при работе с растениями, особенно имеющими колючки, а также землей и мхом.
Патогенез
Патогенез микоза изучен недостаточно. Возбудитель проникает в слои кожных покровов или слизистых при травматическом контакте (царапина, прокол). Компоненты клеточной стенки грибков имеют рецепторы для иммунокомпетентных клеток Т-хелперов первого порядка, однако белковые составляющие рецепторов увеличивают сцепление споротрихий с эпителием, усугубляя инвазию. Воспалительные процессы протекают не только в коже, но и в лимфатических узлах, с током лимфы споротрихии распространяются по организму и попадают в систему кровообращения, следствием чего является контаминация внутренних органов.
Гранулемы могут образовываться в любых органах и тканях, чаще всего страдают суставы, кости, головной мозг и легкие. Патогистологически выявляются признаки диффузного хронического гранулематозного дерматита с множественными центральными абсцессами, очагами акантоза и гиперкератоза, интраэпидермальными микроабсцессами. В центре гранулемы преобладают нейтрофилы и эозинофилы, далее обнаруживается слой мононуклеаров, наружная область состоит из плазмоцитов и лимфоцитов.
Классификация
Клиническое течение споротрихоза обычно подострое либо хроническое. В основе систематизации патологии лежит степень глубины грибковой инвазии в органы и ткани, при этом до 80% случаев микоза протекают локально, не распространяясь за пределы первичного очага. Выделяют следующие формы грибкового поражения:
- Кожная. Выявляется воспаление в месте внедрения возбудителя. У детей очаг часто располагается на лице, у взрослых – на кисти или предплечье. В большинстве случаев в процесс вовлекаются регионарные лимфоузлы, обнаруживаются явления лимфангита и лимфаденита.
- Костно-суставная. Наблюдается клиника хронического одностороннего артрита с вовлечением преимущественно крупных суставов (голеностопного, коленного, локтевого, лучезапястного). Реже встречаются поражения мелких суставов. С течением времени формируются деформации.
- Легочная. Агрессивное внедрение возбудителя воздушно-капельным либо гематогенно-диссеминированным путем приводит к воспалению легких с быстрым развитием дыхательной недостаточности и кровохарканьем.
- Диссеминированная. При нахождении возбудителя в системном кровотоке появляется распространенная сыпь на коже, образуются многочисленные очаги размножения грибков во внутренних органах, отмечается нарастающая недостаточность функций внутренних органов. При отсутствии адекватного лечения наступает летальный исход.
Симптомы споротрихоза
Инкубационный период составляет от 3 дней до 12 недель, обычно – 60-90 суток. На месте проникновения грибка, преимущественно на дистальных отделах конечностей, пальцах рук и ног появляется безболезненное уплотнение, не спаянное с кожей. Обычно этот процесс не сопровождается лихорадкой. Со временем первичный очаг становится твердым, кожные покровы над ним краснеют, прикосновения вызывают неприятные ощущения. В дальнейшем образуется свищ с серозно-гнойным отделяемым.
Прогностически неблагоприятными считаются споротрихозные поражения легких. Наблюдается сильный озноб, лихорадка свыше 39° C, кашель со слизисто-гнойной мокротой, боли в грудной клетке при кашлевых толчках, прогрессирующее нарастание дыхательной недостаточности, синюшность кожных покровов крыльев носа, ног и рук. Септическое состояние при споротрихозе проявляется быстрым нарастанием лихорадки, нарушением функций почек, печени, сердца, легких, головного мозга и других органов, потерями сознания, судорогами.
Осложнения
Чаще всего у иммунокомпетентных лиц выявляются косметические дефекты – рубцы на коже, иногда на слизистых оболочках. В период активного процесса существует высокая вероятность присоединения вторичной инфекции с развитием гнойного воспаления кожи и подкожной клетчатки (обычно стрептококковой или стафилококковой природы). Отдаленными последствиями перенесенного костно-суставного споротрихоза могут быть артриты с деформацией суставов и инвалидизацией больного. Описаны единичные случаи фиброза легкого с возникновением хронической дыхательной недостаточности.
Диагностика
Диагноз споротрихоза верифицируется врачом-инфекционистом. Чаще всего врачу требуется консультативная помощь дерматовенеролога, в зависимости от имеющихся симптомов (поражения костно-суставного аппарата, легких и пр.) могут назначаться осмотры пульмонолога, хирурга и других специалистов. Диагностический поиск проводится с использованием следующих клинических, лабораторных и инструментальных методов:
- Физикальное исследование. В ходе осмотра оценивается тяжесть состояния больного. Поражение при кожной форме споротрихоза выглядит как папулонодулярный очаг с тенденцией к изъязвлению, нередко со свищевым ходом и отделяемым. Регионарные лимфатические узлы увеличены, чувствительны, болезненны при пальпации. Суставная форма обычно проявляется моноартритом. Другие органные поражения носят неспецифический характер.
- Лабораторные исследования. Общеклинические анализы крови и мочи при споротрихозе не имеют патогномоничных признаков. Биохимические параметры изменяется соразмерно органной недостаточности. При гистологическом исследовании пораженных тканей могут определяться астероидные тельца или феномен Сплендора-Хоппли. В анализе синовиальной жидкости выявляется высокое содержание полиморфноядерных лейкоцитов и белка, низкий уровень глюкозы.
- Выявление инфекционных агентов. Основным методом обнаружения грибка в организме является ПЦР биологических жидкостей и тканей организма. Обязательна микроскопия биоптатов, мокроты и отделяемого свищей, посев на питательные среды. Кожная аллергопроба со споротрихином применяется ограниченно. Серологические исследования (ИФА) преимущественно служат для диагностики генерализованной инфекции и рецидивов.
- Лучевая диагностика. Рентгенография органов грудной клетки при легочной форме свидетельствует о поражении верхних долей легких в виде инфильтрации, фиброза, иногда – полостей распада. На рентгенограммах суставов при костно-суставной форме визуализируются свищевые ходы и признаки остеопороза. УЗИ мягких тканей и лимфатических узлов назначается для выявления воспалительных изменений.
Дифференциальную диагностику проводят с инфекционными заболеваниями. Кожный лейшманиоз представляет собой болезненную язву на фоне потемневшей кожи, при формировании язвы на слизистых (особенно – носа) происходит разрушение хрящей и обезображивание лица. При болезни кошачьей царапины первичный аффект исчезает бесследно, не оставляя рубцов. Нокардиоз преимущественно поражает респираторную систему, проявляется плевропневмонией. Для мадуромикоза характерно наличие индуративного отека, бугристости, множества узлов и свищей в области одной стопы. Кроме того, споротрихоз различают с сифилитическим шанкром, розовыми угрями и некоторыми другими болезнями с похожими кожными проявлениями.
Лечение споротрихоза
Лечение больных с кожной формой может проводиться в амбулаторных условиях, пациенты с остальными видами грибковой инвазии обычно госпитализируются. Постельный режим показан при лихорадке и выраженном болевом артритическом синдроме. Для обеспечения покоя суставу применяются ортезы, бандажи и эластичное бинтование. Диета включает питательные, но легкие блюда с обязательным употреблением достаточного количества жидкости. Местное лечение предусматривает обработку кожных аффектов антисептическими растворами и йодом, во избежание попадания вторичной бактериальной флоры рекомендуется наложение чистой стерильной повязки.
Этиотропная терапия споротрихоза предполагает применение препаратов с противогрибковой активностью для орального приема или парентерального введения. Доказана эффективность итраконазола, тербинафина, амфотерицина В и йодида калия. По показаниям осуществляются инвазивные манипуляции: криохирургия жидким азотом, электрохирургические вмешательства, оперативное иссечение тканей. Симптоматическое лечение с учетом имеющихся проявлений включает обезболивающие, жаропонижающие и противокашлевые средства, поддерживающую кислородную терапию. После выздоровления обычно назначается поддерживающий курс противогрибковых препаратов длительностью 1-3 месяца.
Прогноз и профилактика
Прогноз при неосложненном споротрихозе благоприятный, летальность при диссеминированной форме достигает 30%. Вероятность развития тяжелых вариантов болезни возрастает у пациентов с ВИЧ-инфекцией, особенно в стадии СПИДа, других больных с выраженным дефицитом иммунитета и лиц, злоупотребляющих алкоголем. Кожные проявления исчезают через 2-3 месяца, системные формы требуют лечения в течение полугода и более.
Специфическая профилактика (вакцина) не разработана, проводятся испытания новых препаратов. Важность поиска профилактических средств обусловлена появлением устойчивых видов грибка. К неспецифическим мерам борьбы со споротрихозом относят использование перчаток и защитной одежды, предупреждение травм во время работ с почвой и растениями, ухода за домашними животными. Трупы больных животных рекомендуется подвергать кремации.
1. Дерматовенерология. Национальное руководство. Краткое издание/ под ред. Бутова Ю.С., Скрипкина Ю.К., Иванова О.Л. – 2013.
Кожно-лимфатический споротрихоз: клинический случай
Резюме. Описан клинический случай споротрихоза и приведены основные сведения в помощь практическому врачу. Представлен перечень отдельных нозологий, в том числе в фотографиях, к которыми следует дифференцировать кожно-лимфатический споротрихоз.
Ключевые слова: споротрихоз, микозы кожи и подкожной клетчатки.
Cutaneous lymphatic sporotrichosis: a clinical case.
Central state medical Academy of the Presidential administration of the Russian Federation, chair of dermatovenereology and cosmetology (head of the Department, Professor L. S. Kruglova)
Summary. A clinical case of sporotrichosis is described and basic information is provided to help the practitioner. The list of nosologies, including photographs, to which should be differentiated the cutaneous-lymphatic sporotrichosis, is presented.
Key words: sporotrichosis, mycosis of the skin and subcutaneous tissue.
Споротрихоз (синонимы: болезнь Шенка – Берманна, болезнь Дори, болезнь любителей роз, ринокладиоз) – глубокий микоз подострого или хронического течения с поражением кожи, подкожной клетчатки, слизистых, лимфатической системы; висцеральные органы и кости поражаются редко [1, 2, 3].
Код по МКБ-10: В42.
Возбудитель Sporothrix schenckii, относится к нитчатым грибам, гифомицетам, обладает диморфизмом, т.е. существует в мицелиальной (плесневой) и дрожжевой формах [4]. Во внешней среде при температуре 26ºС преобладает мицелиальная фаза, при паразитировании в живом организме – дрожжевая [2, 5].
Sporothrix schenckii – облигатный аэроб. Дрожжевые клетки овальной или сигарообразной формы (челноки). В культурах развивается как мицелиальная, так и дрожжевая форма [1].
Гриб распространен повсеместно, обитает в почве, сене, соломе; заражение происходит через царапины шипами растений или когтями животных, контаминированных грибом [3, 6, 7].
Естественная восприимчивость людей высокая. Заболеть могут и люди с сохраненным иммунитетом, работающие в контакте с землей, колющими растениями, лесоматериалами, сеном, и получившие в ходе этой деятельности травму с нарушением целостности кожного покрова [2].
Кроме человека к споротрихозу чувствительны лошади, мулы, крупный рогатый скот, собаки, котята (взрослые кошки относительно резистентны). Из лабораторных животных болеют мыши, крысы, хомяки [8].
Инкубационный период от 1 недели до 6 месяцев, в среднем 3 – 4 недели. Факторы риска: сахарный диабет, алкоголизм, ВИЧ, лейкоз [9, 10, 11].
Клиническая картина. Споротрихозный шанкр – первичный аффект, который наблюдается на коже в 40% случаев в виде папулы, узла или пустулы на месте травмы, с последующим изъязвлением, имеется реакция регионарных лимфоузлов [1, 12].
Лимфатический споротрихоз – наблюдается в 60% случаев при распространении инфекции из первичного очага по лимфатическим сосудам, лимфангиит в виде плотного толстого тяжа с множественными узлами по ходу дренирующего лимфатического сосуда [1, 3, 7].
Кожный споротрихоз – множественные язвы и бляшки, напоминающие эктиму или гангренозную пиодермию, на инфильтрированном основании. Вообще большинство глубоких микозов, и, в особенности, микозы кожи и подкожной клетчатки, протекают с клинической картиной хронической язвенно-вегетирующей пиодермии [1, 7].
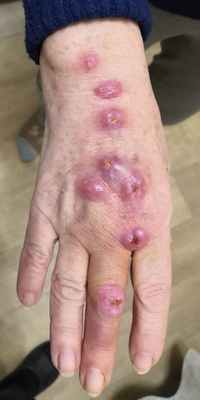
Рис. 1. Споротрихоз кожно-лимфатический. Наблюдение совместно с Е.В. Козловой.
Клинический случай. Пациентка К., 64 лет, обратилась к дерматологу с жалобами на высыпания на коже правой кисти, сопровождавшиеся слабой болезненностью и иногда зудом.
Больна около восьми дней. Свое заболевание связывала с травмой щепкой во время работы в огороде. Самостоятельно применяла растворы йода, бриллиантовой зелени: это уменьшало зуд, но практически не влияло на сами высыпания. К дерматологу пациентка решила обратиться в связи с появлением новых высыпаний на конечности, располагавшихся линейно.
St. localis. Кожный процесс хронически воспалительный, асимметричный, локализован на коже тыла третьего пальца правой кисти, на тыле собственно кисти, с переходом на разгибательную поверхность дистальной трети правого предплечья. Процесс представлен узлами эпидермо-дермального залегания, размером до 1,5 см, с изъязвленной поверхностью; цвет узлов синюшно-красный. Узлы расположены четкообразно, на дистальной трети предплечья между ними пальпируются слегка болезненный тяж (лимфатический сосуд).
Результаты лабораторных исследований.
Общеклинический анализ крови: лейкоцитоз 17·10 9 /л; лейкоцитарная формула: нейтрофилы – сегм. 55%, палочк. – 6%, эозинофилы – 5%, лимфоциты – 25%, базофилы – 0%, моноциты – 9%.
Общеклинический анализ мочи – без особенностей.
Биохимическое исследование крови: общий белой 64 г/л, креатинин – 88,4 мкмоль/л, билирубин общий – 16,9 мкмоль/л, мочевая кислота – 357 мкмоль/л, мочевина – 5,8 ммоль/л, глюкоза – 6,2 ммоль/л, холестерин – 6,5 ммоль/л.
На основании анамнеза и характерной клинической картины был выставлен предварительный диагноз «кожно-лимфатический споротрихоз».
С целью подтверждения диагноза с одного из узлов на правой кисти была взята биопсия (с захватом зоны изъязвления). Биопсийный материал разделен на три части: 1) выполнена ПЦР с целью выявления генетического материала гриба Sporothrix schenckii; 2) выполнено патоморфологическое исследование с окраской части материала по Романовскому – Гимзе – выявлены «астероидные тельца» в дерме; 3) выполнен посев на диагностическую среду Сабуро – роста не получено.
Сопутствующие заболевания: сахарный диабет 2 типа (принимает метформин), остеохондроз позвоночника, варикозный симптомокомплекс, гипертоническая болезнь IIа.
На основании данных анамнеза, клинической картины и результатов лабораторных исследований выставлен окончательный диагноз кожно-лимфатического споротрихоза.
Проведено лечение: итраконазол по 400 мг в сутки, 4 недели, затем по 200 мг в сутки еще 8 недель. Наружно на язвочки наносили амфотерициновую мазь, два раза в день, два месяца.
В результате своевременно начатого лечения отмечено быстрое, в течение двух недель, заживление имевшихся язвочек. Но обратная динамика узлов была замедлена. Свежих высыпаний больше не появлялось. Заживление язвочек произошло через месяц от начала лечения.
Поскольку рассасывание инфильтратов было недостаточно быстро, пациентке рекомендовали выполнять различные бытовые работы руками в предельно горячей воде, например, стирать белье при 42 и выше градусов. Пациентка выполняла эту рекомендацию с удовольствием и в течении последующих трех недель была отмечена выраженная положительная динамика кожного процесса в виде рассасывания имевшихся узлов.
Таким образом, общая продолжительность лечения данной формы споротрихоза составила около трех месяцев.
Другие формы споротрихоза [1, 7, 13]:
- диссеминированный споротрихоз – возникает при гематогенной диссеминации, начинается с появления многочисленных подкожных узлов, спаянных с окружающими тканями и вскрывающихся свищами;
- висцеральный споротрихоза – нефриты, орхиты, эпидидимиты, реже – пневмониты, гуммы ЖКТ, печени, селезенки;
- споротрихозный менингит;
- костно-суставной споротрихоз.
- иногда встречаются аллергические споротрихиды!
Диагноз ставят на основании биопсии, обнаружения возбудителя в мазке – отпечатке с поверхности язв, окраска материала по Граму, посев, ПЦР [9, 13, 14].
Основа лабораторной диагностики [11, 13]: 1) выделение культуры; 2) обнаружение т.н. «астероидных телец» в биопсийном материале или мокроте с окраской по Романовскому – Гимзе.
«Астероидное тельце» – округлое толстостенное образование с клеткой гриба в центре, размером до 80 мкм и отходящими в разные стороны нитями-лучами (феномен Хепли – Слендора). В тканях их относительно мало, поэтому чувствительность микроскопии и гистологии не более 30% [2, 6].
Серологические реакции и кожно-аллергологические пробы часто дают ложноположительные результаты [15].
При выращивании гриба в различных температурных режимах можно получить различные фазы его существования [2]:
- при температуре 26ºС на картофельном агаре через 1 – 2 недели вырастают кремового цвета макроколонии – преимущественно мицелиальная фаза;
- при температуре 37ºС на агаре с экстрактом сердечно-мозговой ткани и 5% кровью барана получают преимущественно дрожжевую фазу (цвет макроколоний бежевый).
Патогистология кожных поражений: неспецифический гранулематозный инфильтрат из плазматических эпителиоидных клеток, гигантских клеток Пирогова – Лангханса, макрофагов, среди которых удается обнаружить веретенообразные клетки возбудителя [16]. Последние появляются преимущественно в мицелиальной фазе. Почкующиеся клетки гриба (дрожжевая фаза) хорошо выявляются при классической окраске гематоксилин – эозином, они имеют розовый цвет.
Мицелиальная фаза лучше видна при окраске по Гомори – Грокотту (импрегнация серебром): элементы гриба выглядят черными [2, 15, 16].
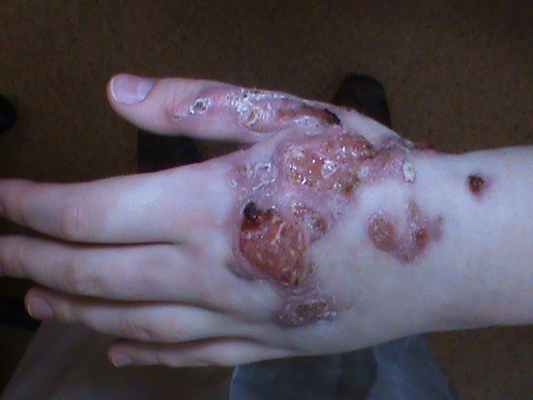
Рис. 2. Хроническая язвенно-вегетирующая пиодермия. Собственное наблюдение.
Дифференциальный диагноз кожной формы споротрихоза. Скрофулодерма, хроническая язвенно-вегетирующая пиодермия (Рис.2), лейшманиоз, хромомикоз, бластомикозы, сибирская язва, туляремия, фелиноз (Рис. 3), первичный сифилис, гистоплазмоз, кожный лейшманиоз, саркоидоз (Рис. 4), гранулема купальщика [1, 7, 9].
При дифференциальной диагностике висцеральных поражений следует иметь в виду туберкулез легких, нокардиоз, остеомиелит, ревматизм, ревматоидный артрит, бактериальную пневмонию, легочный саркоидоз [2].
Рис. 3. Фелиноз (болезнь «кошачьей царапины»). Собственное наблюдение.
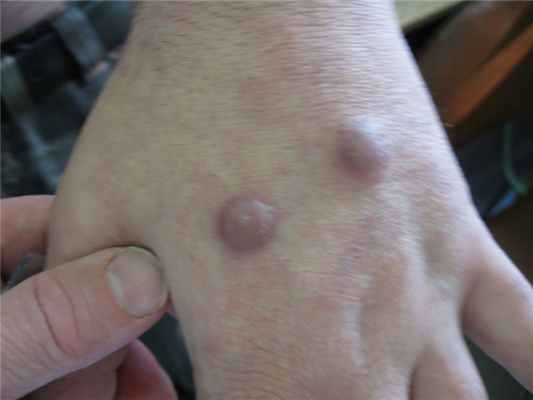
Рис. 4. Саркоидоз крупноузловатый. Собственное наблюдение.
Возбудитель споротрихоза чувствителен к амфотерицину В и азолам: МИК для амотерицина В 0,25 – 2,0 мг/л, итраконазола – 0,003 – 8,0 мг/л, вориконазола – 0,5 – 8,0 мг/л [5].
Лечение. В эру до изобретения антимикотиков для лечения этой патологии и эрадикации гриба применялся раствор калия йодида 50%, его давали по 3 – 6 г в сутки на протяжении 4 – 5 месяцев. Естественно, такое лечение сопровождалось всевозможными осложнениями, из которых ведущими были явления «йодизма», начиная от кожных специфических пустулезных высыпаний и заканчивая заболеваниями щитовидной железы [17]. Однако, лечение препаратами йода до сих пор актуально в ветеринарной микологии [8].
На сегодняшний день наиболее эффективными препаратами для лечения споротрихоза являются химиотерапевтические антимикотики из группы азолов [1, 7, 17]:
- итраконазол по 200 – 600 мг/сутки (методика выбора);
- флуконазол 200 – 400 мг/сутки;
В отдельных работах ещё можно встретить упоминание о кетоконазоле, который при споротрихозе 400 – 800 мг/сутки: этой методикой пользовались в 1985 – 1995 годах, и она на своем этапе развития медицины была весьма актуальна, поскольку позволяла избежать многих осложнений, связанных с длительным применением раствора йодида калия [17]. Однако, и кетоконазол на сегодняшний день перестал удовлетворять требованиям, предъявляемым к препаратам длительного использования: при применении кетоконазола в рекомендуемых для лечения споротрихоза дозировках в течение 3 – 6 месяцев неизбежно возникновение нежелательных явлений в 20 – 25% случаев, что не соответствует требованиям GMP [17].
При диссеминированном и висцеральном споротрихозе лечение начинают с внутривенных вливаний амфотерицина В в дозе 0,5 – 1,0 мг/кг в сутки, на курс до 1,0 – 2,5 г [1, 2].
Вориконазол применяют либо внутривенно капельно (в первый день по 6 мг/кг в сутки, затем по 4 мг/кг в сутки), либо по 400 мг внутрь (взрослому).
Физиотерапия: при кожной форме споротрихоза иногда практикуют нагревание пораженной конечности свыше 42°С.
Признанным альтернативным методом лечения споротрихоза является методика длительной терапии тербинафином, по 250 мг в сутки в течение 4 – 6 месяцев [12]. Данная методика является наиболее щадящей с точки зрения безопасности, поскольку тербинафин обладает наилучшим её профилем из всех известных антимикотиков. Однако, он недостаточно активен против дрожжевой фазы, которая у гриба Sporothrix schenckii встречается с той же частотой, что и мицелиальная.
Но ни одна из перечисленных методик, в том числе и сочетанное применение двух антимикотиков, не способствует сокращению сроков терапии!
В заключение следует подчеркнуть, что микозы кожи и подкожной клетчатки, к которым относятся хромомикоз и споротрихоз, в России отнюдь не являются спорадическими, в отличие от большинства глубоких микозов. Поскольку инфицирование и последующее развитие заболевания так или иначе связаны с травмой в процессе сельскохозяйственной деятельности (в большинстве случаев), эти микозы кожи и подкожной клетчатки представляют для нашей страны довольно актуальную проблему. Следует отметить, как весьма положительное явление, «короткий маршрут» нашей пациентки, от момента обращения до постановки окончательного диагноза, что свидетельствует о том, что врачи на местах (по крайней мере, дерматологи) достаточно хорошо знакомы с данной патологией.
Споротрихоз
Данное заболевание характеризуется поражением кожи, слизистых оболочек и легких. Причиной являются грибки Sporotrix schenkii, которые предпочитают пребывать в коре деревьев, в почве, перегное, на цветах. Поэтому в группу риска входят люди, которые работают на лесоповале, в саду и имеют дело с почвой, растениями.
Заражение происходит при нарушении кожных покровов, через царапины, раны, при вдыхании зараженного воздуха. Также можно заразиться при ранении животным, которое является носителем грибка – от кошки, собаки и сельскохозяйственного парнокопытного скота.
Легко могут заразиться люди, имеющие такие заболевания, как: ВИЧ/СПИД, рак, сахарный диабет, туберкулез, малярия, алкоголики и наркоманы, принимающие кортикостероиды, поскольку они имеют слабый иммунитет.
Если не начать лечить споротрихоз, он может перейти в хроническую форму, или могут инфицироваться внутренние органы (с заражением внутренних органов протекает как сепсис — системное заражение крови), и такие формы болезни очень трудно поддаются лечению.
По методу заражения и симптомам эту болезнь можно спутать и с другими, подобными заболеваниями, причиной которых также является грибок. Поэтому при установлении диагноза врачи проводят дифференциальную диагностику для постановки правильного диагноза и выбора метода лечения. К таким заболеваниям относятся:
- аспергилез;
- дерматомикоз;
- бластомикоз;
- хромомикоз;
- гистоплазмоз;
- паракокцидиоидомикоз.
Клинические формы споротрихоза:
- поверхностный кожный споротрихоз;
- локализованный подкожный (встречается наиболее часто);
- диссеминированный кожный;
- висцеральный (или системный) споротрихоз.
Споротрихоз: симптомы
Инкубационный период болезни составляет около 12 недель, а первая клиническая симптоматика может проявляться уже на 3 – 4 недели, после инфицирования.
Далее болезнь проявляется в зависимости от формы протекания.
При поверхностном заражении на коже возникают акне, папулы, бляшки, микроабсцессы, папилломатозная или веррукозная сыпь на коже. Сюда также можно отнести и поражение слизистых: эритематозные, язвенные поражения полости рта, глотки, гортани, носа и носоглотки.
Локализованный подкожный: в начале заболевания под кожей определяется небольшой, не спаянный с кожей инфильтрат, размером от 0,5 до 1 см. Далее он спаивается с кожей, увеличивается в размерах, а кожа над ним имеет синюшный оттенок. Далее этот узел некротизируется, на его месте образуется язва – споротрихозный шанкр, от которого, по ходу лимфатического сосуда, тянется, подобный нити, тяж с множеством этих инфильтратов.
При диссеминированном кожном виде будут образовываться абсцессы, язвы и другие образования.
Висцеральный вид характеризуется поражением легких, желудочно-кишечного тракта, печени, селезенки, суставов. При поражении легких симптомы похожи на легочный туберкулез, при поражении суставов – например, остеомиелит, периостит. Эта форма данного микоза протекает с высокой температурой, гемодинамическими изменениями, нарушением общего состояния больного.
Споротрихоз: диагностика
Проводят дифференциальную диагностику с другими видами микозов, как было сказано выше. Также проводят высевание культуры споротрихума из очагов инфекции, слизи, слюны, мокроты. Применяются серологические и аллергические пробы.
Споротрихоз: лечение
Назначают повышенные дозы Йодида калия внутрь. Из-за него могут появляться проблемы с желудочно-кишечным трактом, разные виды высыпаний на коже, но лечение нужно продолжать до полного рассасывания очага инфекции. Также используют Итраконазол до 200 мг/сутки. При висцеральной форме заболевания Йодистый калий менее эффективен, поэтому лечение проводится антибиотиками, а именно Амфотерицином B, с внутривенным способом введения.
Профилактика споротрихоза
При работе в огороде, саду, с деревьями, цветами нужно использовать средства индивидуальной защиты, а именно: перчатки, маски, защитные очки.
Если была получена травма, нужно тщательно и своевременно ее обработать, а также обратиться к врачу для получения дальнейших рекомендаций.
Читайте также:
