Травма кисти. Компартмент-синдром
Добавил пользователь Алексей Ф. Обновлено: 07.01.2026
Компартмент-синдром – повышение подфасциального давления, которое ведет к некрозу содержимого фасциального футляра.
Под термином «compartment syndrome» понимается сложный симптомокомплекс, встречающийся в 2-х формах: миофасциальной и абдоминальной.
Местный гипертензивный ишемический синдром («compartment syndrome») – состояние, при котором высокое подфасциальное (тканевое) давление в закрытом костно-мышечном пространстве уменьшает перфузию мышц, вызывая их ишемию, некроз и приводит к формированию ишемической контрактуры.
Отправным механизмом развития синдрома является повышение давления изнутри за счет увеличения содержимого футляра или за счет внешнего сдавления футляра при неизменном объеме содержимого. Чаще развивается при позиционном сдавлении, воспалении, гематоме, опухоли. Компартмент-синдром возникает при повышении внутритканевого давления в ограниченном пространстве до уровня, при котором нарушается кровоснабжение ткани. В норме давление в миофасциальных пространствах конечностей составляет от 0 до 8 мм рт.ст. Повышение давления до 30 мм рт.ст. в течение 4-6 часов может привести к развитию ишемической стадии синдрома.
Диагноз «компартмент-синдром» устанавливается на основании тщательного сбора анамнеза, клинического обследования пациента и данных измерения подфасциального давления. При сборе анамнеза следует обратить особое внимание на время, прошедшее с момента травмы до поступления пациента в стационар, а также время с момента появления отека. Определенное значение имеет скорость нарастания отека. Следует учитывать также характер травмы (высоко- или низкоэнергетическое повреждение) и механизм повреждения (прямой или непрямой).
При поступлении пациента с наложенным жгутом необходимо выяснить сроки его наложения и уточнить, выполнялись ли профилактические мероприятия для предотвращения ишемии тканей (кратковременное снятие жгута). Клиническое обследование базируется на диагностике проявлений ишемии нервов и мышц. Первым клиническим симптомом развития компартмент-синдрома является боль значительно большей интенсивности, нежели предполагается при данном повреждении. Боль не купируется иммобилизацией поврежденного сегмента и наркотическими анальгетиками в обычных дозах. Чаще всего, пациент описывает боль, как глубоко пульсирующее ощущение давления. Боль при пассивном растяжении поврежденной мышцы – постоянный симптом местного гипертензивного ишемического синдрома. Симптом вызывается сменой положения пальцев (флексия-экстензия). Следует помнить, что боль может отсутствовать у пациента с центральным или периферическим неврологическим дефицитом. Одним из самых важных объективных клинических признаков компартмент-синдрома является напряженный отек. У большинства пациентов отек наростает на 6-ой – 12-ый часы после травмы. В некоторых случаях отек может развиться быстрее. На фоне нарастания отека усиливается чувство боли. Пальпаторная оценка напряжения мышечно-фасциального футляра может служить лишь грубым ориентиром. Отек подкожной клетчатки, подкожная гематома, локальное воспаление могут быть ошибочно приняты за компартмент-синдром. Парастезии являются также важным диагностическим критерием развития компартмент-синдрома. Знание топографических зон иннервации нервов помогает определить сдавление конкретных нервных стволов. Парастезии могут сигнализировать о начале сдавления нервных стволов, в дальнейшем могут развиться гипостезия и анестезия участков иннервации. Важно определить чувствительность периферических участков на пораженной конечности – стопа/кисть, пальцы. Нередко травму конечности сопровождает образование пузырей на коже, локализующиеся в области повреждения. Появление таких пузырей в сроки до 12 часов также являются косвенными признаками компартмент-синдрома. Существенной особенностью компартмент-синдрома, которая может ввести в заблуждение врача, является сохранение артериального пульса и наполнения капилляров ногтевых лож пальцев. Это связано с тем, что, обычно, уровень подфасциального давления, уже вызывающий ишемию, некроз мышц и нервов внутри футляра, не приводит к прекращению кровотока в магистральных артериях, которые, к тому же, проходят в межфасциальном промежутке. Кисть или стопа сохраняют обычную или лишь слегка измененную окраску, нормальную кожную температуру.
Таким образом, большинство клинических признаков компартмент-синдрома можно охарактеризовать как субъективные. Чувство боли зависит от порога болевой чувствительности и психического состояния пациента. При некоторых переломах костей симптом боли тяжело дифференцировать от боли при компартмент-синдроме. Нарушения иннервации также могут вызвать затруднения в трактовке. Они возникают при первичном или вторичном повреждении нервных стволов, травме ЦНС, интоксикациях. В связи с этим, выражена необходимость объективного диагностического критерия, позволяющего установить компартмент-синдром при повреждении конечности. Таким диагностическим критерием является показатель подфасциального давления (табл. 2). Для измерения этого показателя используется методика Whiteside с применением системы состоящей из ртутного манометра (аппарат Рива-Роччи), трехходового крана, инъекционной иглы диаметром не менее 1 мм, системы трубок и 20 милилитрового шприца. В настоящее время для измерения показателя подфасциального давления разработаны специальные аппараты, позволяющие проводить долгосрочный мониторинг, наблюдать динамику изменения давления. Полученные при измерении подфасциального давления результаты сравнивают с величиной диастолического показателя сердечного давления пациента. Диагноз «компартмент-синдром» устанавливается, если подфасциальное давление в футляре превышает критический уровень, соответствующий показателям на 30-40 мм рт.ст. ниже диастолического давления. Таким образом, у нормотензивного пациента с артериальным давлением 120/80 мм рт.ст. подфасциальное давление не должно превышать 40-50 мм рт.ст.
Дифференциальная диагностика
Следует четко установить диагноз повреждения/заболевания, вызывающего вышеперечисленные симптомы. В каждом случае тактика лечения и сроки оказания помощи имеют свои особенности. При диагностике компартмент-синдрома следует дифференцировать его с такими повреждениями/заболеваниями, как повреждение магистральных сосудов, тромбоз артерии, повреждение нервных стволов, клостридиальный и неклостридиальный миозит (см. табл. 3).
Повышение подфасциального давления выше критического уровня является абсолютным показанием для выполнения лечебной фасциотомии.
Лечение
Консервативная терапия. Прежде всего, следует предотвратить дальнейшую ишемию тканей в случае использования марлевых повязок, гипсовых повязок или скелетного вытяжения. Необходимо ослабить или снять марлевые повязки, рассечь гипсовую повязку, ослабить или демонтировать скелетное вытяжение. Конечности следует придать положение на уровне сердца. При демонтаже системы скелетного вытяжения следует обеспечить иммобилизацию сегмента, не сдавливая при этом мягкие ткани.
В связи с нарушением местного кровообращения в очаге поражения, биодоступность медикаментозных препаратов снижена. Основными направлениями лечения пациентов с компартмент-синдромом являются:
- улучшение периферического кровообращения, снятие вазоспазма (пример: циннаризин);
- уменьшение отека конечности (пример: фуросемид, L-лизина эсцинат, манит);
- обезболивание (пример: нарк. анальгетики 2-е суток, после чего – переход на ненаркотические);
- улучшение реологии крови (пример: реополиглюкин, пентоксифилин, реосорбилакт);
- борьба с ацидозом (пример: реосорбилакт, реополиглюкин);
- повышение толерантности мышц к ишемии (пример: актовегин).
При неэффективности консервативного лечения рекомендовано оперативное лечение, заключающееся в выполнении декомпрессионной фасциотомии.
Декомпрессионная фасциотомия на предплечье
Мышцы предплечья разделены мощными фасциями на три костно-фасциальных футляра:
- латеральный, который содержит плече-лучевую мышцу,
- передний, содержащий мышцы сгибатели пальцев,
- задний, в котором располагается мышцы-разгибатели.
Если пациент не может разогнуть пальцы, то имеет место передний компартмент-синдром предплечья, если пациент не может согнуть пальцы, то это задний компартмент-синдром (встречается редко). Если мышцы напряжены, отечны, показана экстренная операция.
Обезболивание: чаще – местное.
Техника операции: Разрез выполняется от медиального надмыщелка до запястья вскрывается фасция над локтевым сгибателем предплечья, мышца смещается медиально, поверхностный сгибатель смещается латерально и рассекается фасция над глубоким сгибателем. Продольными разрезами вскрывается фасция каждой мышцы.
NB! Локтевой нерв и локтевая артерия расположены под m.flexor carpi ulnaris, при рассечении мышечного футляра следует избегать их повреждения.
При необходимости волярный разрез дополняют дорзальным. Жизнеспособная мышца сразу выбухает из разреза фасции. Наблюдается реактивная гиперемия мышцы. Нежизнеспособная мышца (чаще – глубокий сгибатель) имеет характерную для некроза желтую окраску. Фасцию не ушивают. Если возможно без натяжения, ушивают кожную рану. Если ушивание кожной раны невозможно, ее оставляют под повязкой открытой. Для перевязок в начальном периоде можно использовать растворы антисептиков или сорбенты, в дальнейшем – водно-эмульсионные мази. Обычно вторичные швы на кожу накладывают на 5-е сутки (иногда приходится оставлять рану открытой на 2-4 недели). В ряде случаев, при позднем закрытии раны следует использовать дополнительные послабляющие разрезы или различные виды кожной пластики.
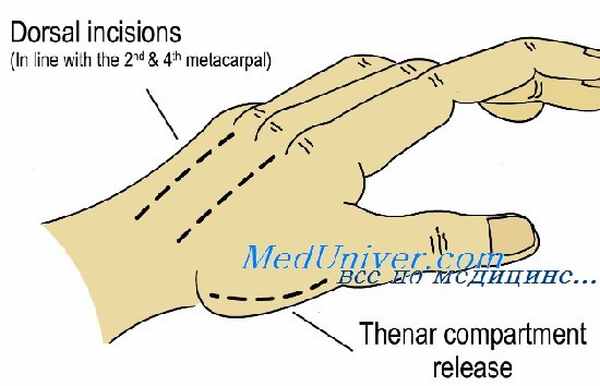
Техника фасциотомии на кисти: выполняется продольным разрезом в области тенора параллельно 1-ой пястной кости, такой же разрез выполняется параллельно 5-ой пястной кости, не пересекая проекцию локтевого нерва. Декомпрессию межкостных мышц следует выполнять из отдельных разрезов на тыльной поверхности кисти.
Декомпрессионная фасциотомия на голени
Мышцы голени разделены мощными фасциями на четыре костно-фасциальных футляра:
- латеральный, который содержит перонеальные мышцы,
- передний, содержащий разгибатели стопы,
- задний поверхностный, в котором располагается камбаловидная мышца и m.soleus,
- задний глубокий, содержащий глубокие сгибатели.
Обезболивание: чаще – местное.
Техника операции: если пациент не может согнуть стопу и пальцы из-за боли, то имеет место передний компартмент-синдром, разогнуть – задний компартмент-синдром. Для раскрытия всех футляров выполняют два или три продольных кожно-фасциальных разреза на голени длиной по 15 см. При необходимости разрез фасции может быть Z-образным. Если циркуляция на стопе не восстановилась через несколько минут, углубляют медиальный разрез и ножницами вскрывают задний глубокий футляр. Разрез этой фасции нельзя выполнять скальпелем, т.к. высок риск повреждения задней большеберцовой артерии и большеберцового нерва.
NB! Разрез фасции оставляют открытым. Если возможно без натяжения, ушивают кожную рану. Если ушивание кожной раны невозможно, ее оставляют под повязкой открытой. Вторичные швы на кожу накладывают обычно на 5-е сутки.
NB! Задний глубокий футляр вскрывают ножницами, а не скальпелем, чтобы не допустить повреждения большеберцового нерва и артерии.
Техника фасциотомии на стопе: выполняется из четырех доступов. Два дорсальных разреза располагаются вдоль 2-ой и 4-ой плюсневых костей. Через них открывают 4-е межкостных промежутка и центральный футляр стопы. Еще два разреза располагают латерально и медиально, проходя вдоль границы плантарной и дорсальной поверхности стопы, открывая латеральный и медиальный футляры.
Фасциотомия, выполненная до наступления некроза мышечной ткани, дает наибольший лечебный эффект. На 2-е, 3-и сутки после декомпрессии отек спадает и возможно частичное или полное ушивание раны. Если при декомпрессии обнаруживается некроз мышцы, возможно удаление только явно нежизнеспособного участка. Окончательную декомпрессию следует отложить на 5-7 сутки.
Травма кисти. Компартмент-синдром
Травма кисти. Компартмент-синдром
«Вслед за мозгом кисть является величайшей ценностью человека, именно благодаря ей существует все, созданное Человеком» (Sterling Bunnell, 1882-1957). В данной цитате отражена вся важность и сложность, связанные с лечением повреждений кисти. Повреждения кисти могут быть тяжелыми в первую очередь по своим функциональным последствиям, к летальному исходу они приводят редко. Для адекватного лечения этих повреждений необходимо четкое знание особенностей функциональной анатомии кисти и верхней конечности.
Обследование следует начинать с осмотра кисти на предмет изменения цвета кожных покровов и изменения температуры кожи. Состояние кровотока оценивается на основании скорости капиллярного ответа (она должна составлять две секунды или менее), состояния тургора мягких тканей каждого из пальцев, для оценки проходимости лучевой и локтевой артерий необходимо выполнить пробу Аллена. Если имеются сомнения в сохранности кровотока, можно выполнить допплеровское сканирование сосудов, пульсоксиметрию или провести пробу с уколом иглой.
Функция нервов определяется оценкой чувствительности в зоне иннервации лучевого, локтевого и срединного нервов, при этом результаты сравниваются с таковыми на неповрежденной стороне. Тактильная чувствительность определяется легким прикосновением и различением двух точек прикосновения (в норме подушечка пальца человека различает два раздражителя именно как два, если они расположены на расстоянии 2-3 мм). Функция трех основных нервов оценивается определением чувствительности на локтевой поверхности мизинца (локтевой нерв), тыльной поверхности первого межпястного промежутка (лучевой нерв) и на лучевой поверхности указательного пальца (срединный нерв).
Двигательная функция нервов оценивается определением изолированных движений или сокращением отдельных мышечных групп, за которые отвечает тот или иной нерв. Для оценки двигательной функции локтевого нерва пациента просят разогнуть указательный палец и попробовать противостоять усилию, прикладываемому к лучевой поверхности пальца. Неспособность противостоять такому усилию свидетельствует о слабости первой тыльной межкостной мышцы — последней мышцы, которую иннервирует локтевой нерв. Невозможность преодолеть сопротивление при поднятии вверх первого пальца лежащей на плоскости кисти говорит о слабости мышц тенара, иннервируемых срединным нервом. Функцию лучевого нерва оценивают, попросив пациента разогнуть с сопротивлением запястье или пальцы. Функция сухожилий сгибателей и разгибателей пальцев должна оцениваться при движении и в состоянии покоя.
Отдельно оценивается функция поверхностных и глубоких сгибателей. Глубокие сгибатели оцениваются при блокировании пальца с сохранением сгибательных движений лишь в дистальном межфаланго-вом суставе. Чтобы изолировать функцию поверхностного сгибателя, все пальцы, кроме исследуемого, удерживаются в положении разгибания, это позволяет выключить из сгибания исследуемого пальца глубокий сгибатель, исследуемый палец будет сгибаться только за счет поверхностного сгибателя. Функция длинного сгибателя первого пальца оценивается наличием сгибания в межфаланговом суставе. Также поочередно исследуется функция сухожилий разгибателей. Диагностика скелетных повреждений основывается на распространенности повреждения, данных клинического и рентгенологического (три проекции) исследований. Повреждения верхней конечности могут затрагивать мягкие ткани, кости, сосуды и нервы.
При повреждениях сухожилий разгибателей, простых ранениях и изолированной скелетной травме необходимая медицинская помощь может быть оказана в условиях отделения неотложной помощи. Повреждения сухожилий сгибателей или нервов необходимо устранять в условиях операционной, причем в ближайшие 7-10 дней. Повреждения сосудов без сомнения требуют экстренного оперативного вмешательства.
Причинами компартмент-синдрома в области пальцев, кисти и предплечья могут быть тяжелые травмы верхней конечности, повреждения в результате раздавливания, а также нарушение артериального кровообращения на уровне плеча. При этом развивается отек заключенных в фасциальные футляры мягких тканей, приводящий к повышению внутритканевого давления, что в значительной мере нарушает жизнедеятельность нервно-мышечных образований. Ранним признаком компартмент-синдрома является боль при пассивных движениях. Поздними симптомами являются парестезии и ишемические изменения со стороны кисти, которые могут свидетельствовать о развитии необратимых нарушений.
Всегда, когда возникают сомнения, необходимо исключить наличие компартмент-синдрома. Внутритканевое давление можно измерить прямым способом с помощью соединенной с передатчиком широкопросветной иглы, которая вводится в фасциальные футляры мышц сгибателей или разгибателей (повышение давления выше 30 мм рт. ст. считается ненормальным). Более точным показателем является разница (дифференциал) между внутритканевым и диастолическим артериальным давлением; нейромышечные изменения появляются при снижении этого дифференциала ниже уровня 35-40 мм рт. ст., особенно у пациентов с артериальной гипотензией.
В таких случаях показана фасциотомия футляров мышц сгибателей, разгибателей, а также плечелучевой мышцы и разгибателей предплечья. На ладонной поверхности предплечья производится линейно-дугообразный разрез, начинающийся от внутреннего надмыщелка плеча и направляющийся в дистальном направлении к лучевому краю лучезапястного сустава. Выполняется релиз запястного канала, кожный лоскут мобилизуется так, чтоб появилась возможность укрыть им срединный нерв и сухожилия сгибателей. Тыльная фасциотомия выполняется из прямого разреза по разгибательной поверхности предплечья.
При наличии компартмент-синдрома кисти необходимо выполнить релиз четырех тыльных и трех ладонных межпястных промежутков, пространств тенара и гипотена-ра и футляра, в котором находится приводящая мышца первого пальца. Кожа обычно ушивается наглухо после того, как уменьшится отек, как правило, через 1-2 недели. Также на кожу можно наложить провизорные швы (первично отсроченные) и постепенно стягивать края кожи по мере спадания отека. Иногда в условиях длительно сохраняющегося отека мышц кожная рана может быть закрыта вторично свободным кожным лоскутом.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Компартмент-синдром предплечья
Компартмент-синдром предплечья (КСП) – это состояние, при котором давление внутри закрытого костно-фасциального ложа (футляра, компартмента) повышается до такой степени, что нарушает микроциркуляцию, и это ведет к повреждению тканей. Другими словами, данное состояние можно описать как кровотечение или отек, которые приводят к повышенному давлению в фасциальном футляре и нарушают микроциркуляцию в этом пространстве, и, следовательно, функционирование тканей в этой области, что приводит к их ишемии. Этому могут предшествовать (но не обязательно) перелом или травматическое повреждение предплечья.
Несмотря на редкость, КСП является общепризнанным диагнозом, который может привести к серьезным проблемам, если его не диагностировать и не лечить на ранней стадии.
- Сенсорные нарушения возникают в течение 30 минут.
- Необратимые изменения мышц (например, некроз) — в течение 3-8 часов.
- Необратимые повреждения нервов — в течение 12-24 часов.
Этиология
Травматические факторы
- Переломы предплечья – включая как диафизарные переломы предплечья, так и переломы дистального отдела лучевой кости (наиболее частые).
- Травмы с размозжением тканей (посттравматический краш-синдром).
- Пенетрирующие повреждения.
Нетравматические факторы
- Реперфузионное повреждение.
- Ангиопластика или ангиография.
- Использование внутривенных катетеров.
- Введение запрещенных препаратов.
- Коагулопатии или нарушения свертываемости крови.
- Гематома у пациентов, получавших лечение антикоагулянтами.
- Стягивающая одежда или лонгеты.
- Ожоги.
- Укусы насекомых.
Клинически значимая анатомия
Клинически значимая анатомия
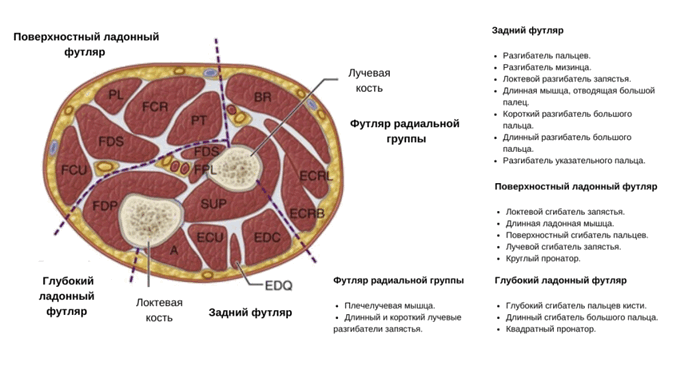
В области предплечья находится четыре футляра: дорсальный, поверхностный ладонный, глубокий ладонный и радиальный.
Задний футляр (иннервируется задним межкостным нервом):
- Разгибатель пальцев.
- Разгибатель мизинца.
- Локтевой разгибатель запястья.
- Длинная мышца, отводящая большой палец (длинный абдуктор).
- Короткий разгибатель большого пальца.
- Длинный разгибатель большого пальца.
- Разгибатель указательного пальца.
Поверхностный ладонный футляр (иннервируется срединным и локтевым нервами):
- Локтевой сгибатель запястья.
- Длинная ладонная мышца.
- Поверхностный сгибатель пальцев.
- Лучевой сгибатель запястья.
- Круглый пронатор.
Глубокий ладонный футляр (иннервируется передним межкостным нервом):
- Глубокий сгибатель пальцев кисти.
- Длинный сгибатель большого пальца.
- Квадратный пронатор.
Футляр радиальной группы предплечья или мобильный тампон (иннервируется поверхностной ветвью лучевого нерва):
- Плечелучевая мышца.
- Длинный и короткий лучевые разгибатели запястья.
Более глубокая мускулатура предплечья в большей степени подвержена ишемическим и компрессионным повреждениям из-за фасциальных границ, препятствующих расширению этих мышц.
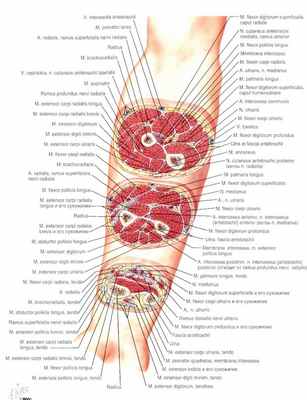
Анатомия предплечья
Лучевая и локтевая кости связаны очень тугой межкостной мембраной. Тут же по направлению к ладонной поверхности предплечья от этой мембраны располагается длинный сгибатель большого пальца и глубокий сгибатель пальцев кисти. Это наиболее часто повреждаемые мышцы на поздней стадии КСП.
Чтобы не пропустить ничего интересного, подписывайтесь на наш Telegram-канал.
Поверхностные мышцы-сгибатели предплечья (поверхностный сгибатель пальцев руки, локтевой сгибатель запястья и лучевой сгибатель запястья) также склонны к ишемическим повреждениям, но эта склонность менее выражена из-за их более поверхностного расположения и менее жесткой поверхностной фасции.
На тыльной (дорсальной) стороне предплечья находятся разгибатели пальцев и запястья, которые могут быть повреждены при КСП, но это случается не так часто, как в случае с футляром глубоких сгибателей.
Наконец, футляр радиальной группы предплечья, состоящий из плечелучевой мышцы и лучевых разгибателей запястья, также может повреждаться при КСП. Контрактура футляра радиальной группы встречается нечасто.
Срединный нерв травмируется при КСП наиболее часто из-за своего более глубокого расположения, а также при наличии ишемической контрактуры Volkmann, поскольку оказывается заключенным в фиброзную ткань. В средней части предплечья срединный нерв пролегает между глубоким и поверхностным ладонным футлярами предплечья. Кроме того, передний межкостный нерв проходит по дну глубокого ладонного футляра. Передний межкостный нерв обеспечивает двигательную иннервацию глубоких сгибателей (глубокий сгибатель пальцев и длинный сгибатель большого пальца кисти). Таким образом компартмент-синдром, затрагивающий глубокий ладонный футляр, может оказывать двойное разрушающее воздействие.
Друзья, совсем скоро состоится семинар Анны Овсянниковой «Реабилитация кисти после перелома дистального отдела лучевой кости (перелом «луча в типичном месте») и переломов пястных костей». Узнать подробнее…
Локтевой нерв также может повреждаться вследствие КСП, особенно если это приводит к сильным ишемическим контрактурам. В средней части предплечья он ограничен поверхностным сгибателем пальцев, локтевым сгибателем запястья и глубоким сгибателем пальцев. Несмотря на то, что локтевой нерв проходит более поверхностно, по сравнению со срединным нервом, он может серьезно пострадать при компартмент-синдроме предплечья.
Лучевой нерв проходит по дну футляра радиальной группы, а задний межкостный нерв находится на дне заднего футляра. Положение лучевого нерва и заднего межкостного нерва делает их менее склонными к ишемическому повреждению, однако они могут повреждаться при КСП, особенно, если он достаточно выражен и вовлекает тыльную сторону предплечья или футляр радиальной группы.
Клиническая картина
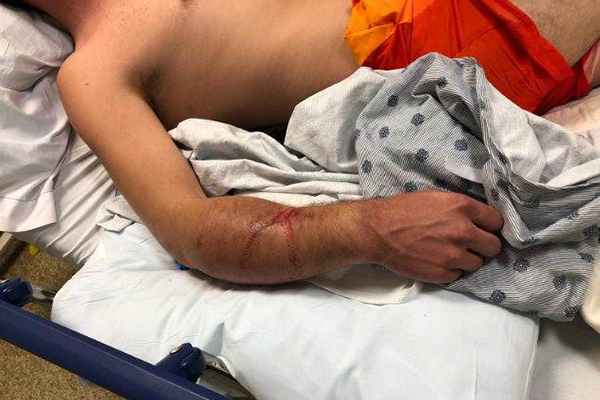
Компартмент-синдром предплечья
У пациентов обычно наблюдается отечность предплечья, они жалуются на боль и трудности при движении рукой и запястьем, особенно при пассивных движениях. Эти симптомы могут также сопровождаться парестезией в руке (в зависимости от клинического течения болезни). Отличительными признаками компартмент-синдрома являются: боль, несоразмерная характеру и степени повреждения, бледность кожи, парестезия, паралич и отсутствие пульса. Несоразмерная боль и боль при пассивном растяжении пальцев считаются первичными и наиболее специфическими признаками компартмент-синдрома у пациентов, находящихся в сознании.
Клиническая картина в соответствии с футлярами предплечья:
- Боль при пассивном сгибании пальца (пястно-фаланговые суставы).
- Выпрямленное положение пальцев.
- Слабая чувствительность в области пястно-фаланговых суставов.
- Минимальный сенсорный дефицит.
- Боль при пассивном разгибании пальцев/запястья.
- Болезненность ладонной поверхности предплечья.
- Согнутое положение пальцев.
- Слабость при сгибании пальцев/запястья.
- Снижение чувствительности в зонах иннервации срединного и локтевого нервов.
Футляр радиальной группы:
- Боль при пассивном сгибании запястья/разгибании локтя.
- Слабость при разгибании запястья.
- Уменьшение чувствительности в зоне иннервации поверхностной ветви лучевого нерва.
Диагностика
Диагноз КСП обычно ставится после клинического осмотра и измерения давления в футлярах.
Измерение давления в компартменте
Клиническими отличительными признаками являются: несоразмерная боль, бледность, парестезия, паралич и отсутствие пульса. Шестой симптом – боль при пассивном растяжении – теперь также включен как один из специфических признаков. Несоразмерная боль и боль при пассивном растяжении пальцев считаются первичными и наиболее чувствительными признаками КСП. Напротив, отсутствие пульса – это симптом поздней стадии или даже терминальной стадии, следовательно компартмент-синдром может некоторое время присутствовать при наличии пульса.
Лечение при компартмент-синдроме предплечья
Фасциотомия при компартмент-синдроме
Физическая терапия
Роль физиотерапии при лечении данного состояния жизненно важна (протокол RICE), особенно в послеоперационном периоде (кистевая терапия). Физический терапевт может использовать методы, которые облегчат боль, улучшат амплитуду движений, силу пораженных мышц и функциональную активность верхней конечности.
Травмы кисти: причины, диагностика, лечение в Ярославле
Травмы кисти могут быть различными, как по месту локализации, так и по характеру повреждения. Они возникают в быту, во время занятий спортом и профессиональной деятельности. Травмы, кисти руки могут приводить к структурным изменениям тканей, вплоть до растяжения связок и переломов. Поэтому сразу после травматизации рекомендуется обратиться к травматологу, который назначит рентгенологическое исследование и другие методы диагностики для постановки точного диагноза и оценки степени повреждения конечности.
В Клинике «КОНСТАНТА» вас всегда готовы принять квалифицированные специалисты в области травматологии, имеющие богатый практический опыт. Даже если вам кажется, что травма кисти незначительная и можно обойтись домашним лечением, не стоит рисковать — лучше посетите доктора, который проведет осмотр и оценит масштаб повреждения. Наша Клиника считается одной из лучших в Ярославле, так как мы имеем инновационное оборудование, которое активно используется для диагностики и лечения заболеваний. Компетентные сотрудники всегда готовы обсудить с пациентом интересующие его вопросы и оказать квалифицированную медицинскую помощь в рамках конкретного клинического случая.
Как появляются травмы кисти?
Симптомы при травмах кисти зависят в первую очередь от степени повреждения. Вопреки распространенному мнению, некоторые пациенты не чувствуют выраженной боли даже при переломах руки. Поэтому без профессиональных навыков и знаний визуально определить, что за травма получена, пациент не может.
Основные признаки травмы кистей:
- болезненность в месте повреждения;
- отечность;
- формирование гематомы;
- ограничение подвижности;
- покраснение тканей;
- местное повышение температуры.
Сразу после повреждения внимательно осмотрите кисть: нет ли на коже глубоких ссадин, порезов, не видны ли обломки костей. Даже если целостность кожного покрова не нарушена, до обращения ко врачу проведите антисептическую обработку. Используйте любой антисептик, который есть у вас дома — перекись водорода, хлоргексидин, разбавленный спирт. Протрите или орошите область повреждения антисептическим раствором, чтобы сократить риск присоединения вторичной инфекции. Затем наложите нетугую стерильную повязку и отправляйтесь на прием к травматологу.
Многие пациенты не могут точно описать механизм получения повреждений. Если боль усиливается даже после оказания первой помощи, специалист может заподозрить развитие компартмент синдрома, который характеризуется увеличением давления в фасциальном пространстве. Распространенная причина развития компартмент синдрома — осколочные повреждения, которые нередко приводят к нарушению питания мышечной ткани и распространению инфекционного процесса.
В большинстве случаев травмы кисти не сопровождаются длительным болевым синдромом и высоким риском развития осложнений. Наиболее опасны открытые повреждения, которые могут осложняться присоединением инфекции и протекать с выраженным нарушением кровоснабжения (ишемия). В таких случаях необходима своевременная медицинская помощь. Только квалифицированный специалист может оценить степень повреждения мягких и твердых тканей кисти, выявить скрытые и явные нарушения кровотока и травмы крупных или мелких сосудов.
К счастью, до 70% ушибов кисти бывают легкими и не требуют ни госпитализации, ни серьезного лечения. Чаще всего пациенты травмируют пальцы во время спортивных тренировок и решения бытовых проблем. С возрастом плотность костей снижается, поэтому даже от легкого поведения или сжатия можно получить трещину или перелом.
Часто травмы кисти встречаются в детском возрасте. Они возникают в результате активных игр, во время занятий физкультурой. Проблема ранней диагностики травм у детей заключается в том, что ребенок зачастую не может конкретно описать свои ощущения и дать им оценку. Даже с трещинами и переломами некоторые малыши не предъявляют жалоб на сильную боль, а иногда дети и от легкого ушиба долго плачут, сильно пугая родителей. Лучше перестраховаться и все-таки обратиться к специалисту, чтобы врач осмотрел место повреждения и при необходимости назначил дополнительную диагностику.
Повреждения сухожилий кисти
Сухожилия отличаются повышенной эластичностью и способностью к растяжению. При сокращении мышечных тканей именно сухожилие потягивает за собой кость, обеспечивая активное движение. При сухожильных повреждениях резко ограничивается двигательная активность — пациент не может сгибать и разгибать кисть. При полных разрывах сухожилий требуется хирургическое вмешательство. Оно должно быть проведено в первые несколько часов после получения травмы.
Ушибы кисти
Классический ушиб мягких тканей кисти встречается в практике травматологов очень часто. Он сопровождается покраснением ткани, умеренной болезненностью и припухлостью, местным повышением температуры. икакого серьезного лечения в этом случае не требуется. Специалисты ограничиваются местными обезболивающими средствами, которые помогают быстро снять отек и избавить от боли.
Если кроме ушиба обнаруживается нарушение целостности тканей, необходимо использовать антисептики, а при необходимости — антибактериальные средства. Это позволит предотвратить распространение инфекции. В некоторых случаях требуется иммобилизовать конечность до уточнения диагноза.
Качество первичной антисептической обработки напрямую влияет на чистоту инфекционных осложнений. Многие пациенты не обращают внимание на необходимость обеззаразить место повреждения до встречи с травматологом. После обработки антисептиком и наложения повязки рекомендуется приложить сухой холод, чтобы сократить риск кровотечения и образования большой гематомы.
Переломы костей кисти
На долю переломов костей кисти приходится до 30% всех повреждений костной системы. Как правило, травма возникает в быту, при падении с упором на кисть. Возможно возникновение перелома запястья, фалангов пальцев или пястных костей. Точный диагноз можно установить по результатам рентгенологического исследования. Чаще всего специалисты сталкиваются с переломом костей в результате случайных травм или при падении на кисть тяжелых предметов.
Переломы пястных костей бывают открытыми и закрытыми, с признаками смещения и без них, множественными, одиночными, внутрисуставными и внесуставными. Они могут сочетаться с повреждением других структур кисти руки. Врачебная тактика подбирается индивидуально, на основании данных обследования, с учетом общего самочувствия пациента, его возраста и характера повреждения. Диагностика травм кисти включает сбор анамнеза и проведение определенных диагностических исследований. Во время осмотра и общения с пациентом доктор выясняет примерное время получения травмы, жалобы пациента, определяет наличие или отсутствие двигательных ограничений.
Вывихи кисти
Вывих в лучезапястном суставе возникает преимущественно при падениях с упором на кисть или во время прямого удара кулаком или тяжелым предметом. Также травма возникает при сильном выгибании кисти. После повреждения пациент жалуется на резкую боль в области лучезапястного сустава. Визуально можно определить выраженную отечность тканей и резкую болезненность во время пальпации. Двигательная активность в суставе резко ограничена. Если во время травмы произошло сдавливание срединного нерва, то возникнет потеря чувствительности в иннервируемой зоне.
Первая помощь при ушибах и других повреждениях кисти
Сразу после повреждения пациент должен убедиться в том, что он получил незначительный ушиб и на месте травмы не видны остатки костей. Рану промывают теплой водой с мылом, аккуратно просушивают и проводят антисептическую обработку. Затем необходимо приложить сухой лед на 5-10 минут. По истечении этого времени кисть необходимо снова осмотреть, проверить активность пальцев и амплитуду движений.
В случае повреждений кисти с нарушением целостности кожных покровов обязательно наложение повязки из стерильного бинта. При правильном наложении повязка полностью прикрывает поврежденные ткани, не сковывает движения и не вызывает никаких болезненных ощущений. Следите за тем, чтобы повязка не сдавливала кожу. Если ткани начинают синеть, уменьшается чувствительность, это говорит о том, что повязку необходимо срочно ослабить или заменить.
Сухой лед необходимо накладывать каждый час на 5-10 минут. Обычно этого достаточно для того, чтобы уменьшить болевые ощущения и предотвратить появление гематомы. Прерывистая холодовая терапия является эффективным средством при легких ушибах и повреждениях. Более серьезные травмы требуют консультации специалиста и проведения комплексного обследования.
Основные задачи первой неотложной помощи при повреждениях кисти:
- иммобилизация конечности для профилактики развития осложнений;
- остановка кровотечения из раны;
- антисептическая обработка с профилактической целью;
- уменьшение отечности, боли, признаков воспалительной реакции.
Не всегда пациенты в состоянии оказать себе первую помощь при травмах кисти, особенно если рана кровоточит и присутствует выраженный болевой синдром. Если вы не можете адекватно оценить сложность ситуации и своего состояния, рекомендуется сразу же обращаться к медицинским работникам. Они сами проведут антисептическую обработку, купируют боль и при необходимости используют иммобилизацию.
Лечение травм кисти
Тактика лечения при травмах кисти руки подбирается индивидуально, в зависимости от степени повреждения. Закрытые травмы мягких тканей лечат амбулаторно, используя специальные тугие повязки, которые помогают при растяжении связок и повреждении суставов. Дополнительно рекомендуется использовать согревающие компрессы, но их применение запрещено в первые три дня после получения травмы (из-за риска распространения инфекции и развития кровотечения).
Для уменьшения болевых ощущений применяют местные средства, обладающие противовоспалительными и антисептическими свойствами. Холод прикладывают в течение 2-3 дней, а после можно использовать тепловые компрессы на медицинском спирте. Разрешается наносить на травмированные ткани согревающие мази для быстрого рассасывания кровоподтеков и уменьшения болезненности.
При повреждении суставов и костей используют иммобилизирующие и гипсовые повязки сроком на две недели. Хорошим терапевтическим эффектом при травмах кисти обладает физиотерапевтическое лечение, которое включает различные процедуры: УВЧ, электрофорез с применением 10% раствора хлорида кальция или 0,5% новокаина, диадинамические токи.
Пациенты с повреждениями мягких и твердых тканей кисти нуждаются в осмотре квалифицированного специалиста. Как правило, достаточно бывает придерживаться общих рекомендаций травматолога, чтобы быстро пойти на поправку. Необходимо первые 2 недели ограничивать двигательную активность, беречь травмированную руку от негативного влияния извне. Пациенту назначают холод, покой и возвышенное положение конечности. Нередко при травмах используют компрессию эластичными бинтами, эластичными повязками или шинами. Первые сутки рука должна находиться в приподнятом положении, чтобы обеспечить эффективное лимфообращение и предупредить возникновение отеков.
В случае использования гипсовой повязки необходимо ежедневно осматривать кожу вокруг гипса, чтобы вовремя обнаружить участки с воспалением или изменением цвета тканей. Если вы заметите синюшность кожных покровов, необходимо обратиться за медицинской помощью, чтобы восстановить нормальное кровоснабжение тканей. При обнаружении участков ткани с признаками воспалительной реакции рекомендуется использовать специальные лосьоны с противовоспалительным и увлажняющим действием.
Пациентам, которые подозревают наличие у себя вывиха кисти, необходимо срочно обратиться к травматологу. Доктор проведет вправление кисти после качественного обезболивания, а затем зафиксирует сустав от локтя до основания пальцев гипсовой лонгетой. Если даже после вправления врач определит нестабильность сустава, придется использовать дополнительную фиксацию спицами Киршнера. При сдавлении срединного нерва требуется оперативное вмешательство.
Реабилитация после травм кисти
Реабилитация — это обязательный этап лечения травм кисти руки. Реабилитационные мероприятия могут включать физиотерапевтические методики, массаж, курортотерапию, лечебную физкультуру, согревающие компрессы, применение лечебных мазей. От эффективности реабилитации зависит двигательная активность и качество жизни пациента в дальнейшем. Запрещается первые месяцы после окончания лечения подвергать кисть повышенным физическим нагрузкам.
В нашей Клинике в Ярославле вам окажут необходимую помощь с травмами кисти любой сложности. Мы готовы ответить на все ваши вопросы и оказать качественную информационную поддержку.
Задать интересующие вопросы или записаться на консультацию к специалисту можно по телефону:
(4852) 37-00-85
Ежедневно с 8:00 до 20:00
Лечение закрытого перелома лучевой кости
Основная специальность и специализация специалиста, по которым ведется прием: травматология, ортопедия.
Владеет методами оперативного и консервативного лечения острой травмы опорно-двигательного аппарата изолированного, сочетанного и комбинированного характера.
Основная специальность и специализация специалиста, по которым ведется прием: травматология, ортопедия.
Владеет методами оперативного и консервативного лечения острой травмы опорно-двигательного аппарата изолированного, сочетанного и комбинированного характера.
Перелом лучевой кости – нарушение ее целостности, полученное при падении на руку или от сильного удара. Очень часто такая травма сочетается с переломом локтевой кости. При изолированной травме различают повреждение головки и шейки лучевой кости, а также диафиза (тела, средней части) и дистального отдела. При сочетанной травме чаще всего бывает повреждение диафизов обеих костей, лучевой и локтевой, или перелом луча в комплексе с вывихом локтевой кости – так называемое повреждение Галеацци.
Переломы головки и шейки лучевой кости
Основные проявления – отечность и боль в области локтевого сустава, которая усиливается при движении рукой или прощупывании места травмы. Крепитация (характерный хрустящий звук) отсутствует. Точный диагноз ставят после получения рентгенограммы локтевого сустава. При переломе без смещения гипсовую повязку накладывают сразу. Если травма сопровождается сдвигом осколков, врач сначала соединяет их путем закрытой репозиции, после чего пациенту делают повторную рентгенографию для контроля. Если ее результаты не удовлетворяют врача, он проводит коррекцию и фиксирует головку специальной спицей, а затем накладывает гипс. Спицу извлекают примерно через 2–3 недели, однако иммобилизация конечности длится еще около месяца. К хирургическому лечению прибегают, если в результате рентгенограммы выявляют многооскольчатый перелом, сопровождающийся значительной деструкцией головки лучевой кости. В ходе операции проводят иссечение головки с ее последующим эндопротезированием.
Изолированные переломы диафиза (центральной части лучевой кости)
В месте повреждения появляются отечность и боль, усиливающаяся при малейшем движении или попытке прощупать место травмы. Диагноз устанавливают на основании рентгенографии костей предплечья. Лечение травмы обычно консервативное. При повреждении без смещения накладывают гипсовую повязку, которую нужно носить 2–2,5 месяца. Если повреждение кости сопровождается сдвигом осколков, то сначала соединяют края кости (закрытая репозиция), делают контрольные снимки и иммобилизуют конечность на 2–3 месяца. К хирургическому лечению прибегают в случаях, когда врачу не удается при закрытой репозиции соединить осколки.
Повреждение Галеацци
Это травма лучезапястного сустава, при которой происходит повреждение лучевой кости и одновременно вывих локтевой. Основная симптоматика: боль и ограничение движений в суставе, отечность и появление подкожной гематомы. Довольно часто при этой травме происходит повреждение сосудов и нервов. Развивается компартмент-синдром – сдавливание нервов и сосудов отечными тканями, что часто приводит к нарушению трофики, ишемии и некрозу с последующим развитием контрактур. Заподозрить повреждение нервов можно по потере чувствительности и движений в кисти. Кроме того, на синдром будет указывать нарастающая боль и усиливающийся отек.
Диагноз ставят, исходя из данных рентгенографии предплечья с захватом лучезапястного сустава. Нередко для его уточнения проводят КТ. При подозрении на развитие компартмент-синдрома пациента обязательно осматривает сосудистый хирург и невролог. Если они подтверждают диагноз, ему проводят фасциотомию.
Лечение повреждения Галеацци только оперативное, вне зависимости от того, есть ли повреждения нервов и сосудов или нет. Сначала проводят открытую репозицию, а затем остеосинтез кости, при необходимости ее головку могут дополнительно зафиксировать спицей. На заключительном этапе руку иммобилизуют на 1,5–2 месяца, после чего проводят процедуры по реабилитации: физиотерапию, ЛФК и массаж.
Перелом лучевой кости в типичном месте
Это травма кости чуть выше лучезапястного сустава. Симптоматика повреждения довольно яркая:
- сильная боль при движении или пальпации;
- отечность и гематома;
- крепитация и патологическая подвижность.
Если перелом сопровождается смещением отломков, отчетливо видна деформация кости немного выше сустава. Диагноз ставят после получения данных рентгенографии. Если перелом сложный, перед операцией обязательно проводят КТ или МРТ. Лечение чаще всего консервативное. При переломах без смещения накладывают гипсовую повязку на 1–1,5 месяца. При наличии смещения отломков сначала проводят закрытую репозицию, а после иммобилизуют с помощью гипса. Если сопоставить фрагменты не удается, прибегают к хирургическому вмешательству – остеосинтезу дистального метаэпифиза лучевой кости. В послеоперационном периоде пациенту могут назначить обезболивающее, антибиотики и процедуры УВЧ.
Лечение закрытого перелома лучевой кости в ЛДЦ на Вернадского
Пройти качественное лечение закрытого перелома лучевой кости Вы можете в ЛДЦ на Вернадского. Опытные травматологи-ортопеды бережно и аккуратно проведут диагностику и назначат соответствующее лечение. Курс терапии всегда индивидуальный и комплексный. Обращайтесь к нам в любое удобное время.
Читайте также:
