Травмы мочеточника
Добавил пользователь Владимир З. Обновлено: 27.01.2026
HEALTH OF WOMAN. 2017.2(118):83–87; doi 10.15574/HW.2017.118.83
Серняк Ю. П., Рощин Ю. В., Слободянюк Е. Н., Фуксзон А. С., Ткаченко С. В., Мех В. А.
Донецкий национальный медицинский университет, г. Лиман
Травма мочеточников является одним из наиболее частых осложнений гинекологических операций, и ее диагностируют, по данным литературы, в 0,5–30% случаев. Существует большое разнообразие методов хирургического лечения травм мочеточника, в том числе с использованием современных малоинвазивных технологий. Однако истинные границы поражения мочеточника часто отличаются от визуально воспринимаемых, что может стать причиной неудачи хирургической коррекции. Применение электроуретерографии позволяет объективно определить границы поражения мочеточника и соответственно уровень его резекции. В то же время оценки применения электроуретерографии при выборе метода коррекции травмы мочеточника в литературе нет.
Цель исследования: улучшение результатов лечения травм мочеточника при акушерско-гинекологических операциях путем усовершенствования методов хирургической коррекции.
Материалы и методы. В основу исследования положены результаты клинических наблюдений 61 пациентки, которым выполнена хирургическая коррекция травмы мочеточника. Основная группа больных представлена 23 (38,3±12,3%) пациентками, у которых коррекцию травм выполняли лапароскопическим и классическим открытым доступом с применением электроуретерографии. В первой контрольной группе оперативное лечение проведено у 21 (35±12,1%) больной, которым выполняли аналогичные операции, но без применения электроуретерографии. Во второй контрольной группе у 16 (26,7±11,2%) пациенток выполнена уретероскопия с установкой JJ-стента, а обязательным условием было отсутствие дефекта стенки мочеточника.
Результаты. Результаты лечения оценивали с учетом субъективных и объективных критериев по трехбалльной системе – как хорошие, удовлетворительные и неудовлетворительные. Из 23 пациенток, которым выполняли операции с применением электроуретерографии, у 20 (87±13,7%) больных результаты оценены как хорошие. У 3 (13±13,8%) пациенток результаты лечения удовлетворительные. Неудовлетворительных результатов у данной группы больных не наблюдалось. Из 21 пациентки, которым выполняли операции лапароскопическим и открытым доступом без применения электроуретерографии, у 8 (38,1±20,7%) больных результаты соответствовали хорошим. У 9 (42,9±21,1%) больных результаты оценивали как удовлетворительные, а у 4 (19±16,8%) пациенток – как неудовлетворительные. Из 16 пациенток, которым выполняли уретероскопию со стентированием мочеточника, у 11 (68,8±22,7%) больных результаты оценивали как хорошие. У 5 (31,2±22,7%) больных результаты соответствуют удовлетворительным. Неудовлетворительных результатов не наблюдалось, что связано с изначально легкой степенью повреждения мочеточника у данной группы пациенток (Grade I, соответственно классификации Organ Injury Scaling System).
Заключение. Применение электроуретерографии во время реконструктивно-восстановительных операций позволило уменьшить число неудовлетворительных результатов на 19% в сравнении с аналогичными операциями без применения данного метода. Это объясняется тем, что электроуретерография позволяет объективно определить границы поражения мочеточника и соответственно уровень его резекции и наиболее оптимальный вид хирургического лечения травмы. В свою очередь, коррекция травм мочеточника при помощи уретероскопии и стентирования имеет высокую эффективность при условии, что применяется у больных с легкой степенью травмы (Grade I, соответственно Organ Injury Scaling System).
Ключевые слова: травма мочеточника, лечение, гинекологические операции, электроуретерография.
Литература:
1. Морозов А.В. Прямой уретероэнтероанастомоз (вперед, в прошлое?) / А.В. Морозов, К.А. Павленко // Урология. – 2004. – № 4. – С. 23–27.
2. Мысько С.Я. Ятрогенная травма мочеточника – оптимальный выбор лечения / С.Я. Мысько // Проблеми безперервної медичної освіти та науки. – 2011. – № 3. – С. 80–85.
3. Стусь В.П. Отдаленные результаты лечения артифициальных повреждений мочеточника во время гинекологических и акушерских вмешательств / В.П. Стусь, Н.Н. Моисеенко, Н.В. Дубовская // Урологія. – 2014. – Т. 18, № 2 (69). – С. 11–19.
4. Эндотомия в лечении стриктур верхних мочевых путей / А.Г. Мартов, Б.Л. Гущин, Д.В. Ергаков [и др.] // Урология. – 2002. – № 5. – С. 39–44.
5. Clinical evaluation of double-pigtail stent in patients with upper urinary tract diseases: report of 2685 cases / P. Нао, W. Li, C. Song [et al.] // J. Endourol. – 2008. – Vol. 22, N l. – P. 65–70.
7. Incidence and management of gynecological-related ureteric injuries / P. Asian, A. Brooks, M. Drummond [et al.] // J. Obstet. Gynaecol. – 1999. – Vol. 39, N 2. – P. 178–181.
--> --> --> -->Лечение травм мочеточника
При интраоперативном выявлении повреждения мочеточника необходима экстренная консультация уролога. Это позволяет немедленно восстановить проходимость верхних мочевых путей и избежать развития вышеописанных осложнений. Однако, 70% травм мочеточников выявляются в послеоперационном периоде. При этом пациенты предстают с различными симптомами: боли в пояснице, кишечная непроходимость, лихорадка, недержание мочи (непрерывное отхождение мочи из влагалища), повышенный уровень креатинина плазмы крови, анурия.
Показаниями к обследованию пациента на предмет наличия повреждения мочеточника являются напряжение в реберно-позвоночном углу, необъяснимая лихорадка, длительное вздутие живота, необъяснимая гематурия, недержание мочи, пальпация в гипогастрии конгломерата, олигоурия и повышенный уровень сывороточного креатинина.
При обследовании пациентов с подозрением на наличие травмы мочеточника лабораторные исследования (определение уровня креатинина и электролитов в плазме крови, общий анализ крови) играют незначительную роль, и используются для оценки почечной функции и выявления возможной инфекции.
Важную роль играют методы визуализации (ультразвуковое исследование, антеградная, ретроградная и внутривенная урография, компьютерная и магниторезонансная томография). Объем обследования должен определяться в каждом конкретном случае, в зависимости от клинической картины.
Специфического медикаментозного лечения травм мочеточников не существует. В зависимости от типа, длительности и локализации повреждения хирургическое лечение может варьировать от простого удаления лигатуры до наложения уретероцистонеоанастомоза.
В случае интраоперационного распознания случайного лигирования мочеточника лигатура должна быть немедленно удалена. Если при обследовании мочеточника его перистальтика сохранена, травма представляется минимальной, то можно не прибегать к дополнительным манипуляциям и ограничиться простым наблюдением за пациентом в послеоперационном периоде.
Если при ревизии мочеточника выявлена ишемия его стенки или частичное ее рассечение, показано стентирование мочеточника. Стент устанавливается при цистоскопии и служит надежным каркасом, на котором происходит регенерация мочеточника. Кроме того, стент обеспечивает дренаж мочи из почки непосредственно в мочевой пузырь, а так же является мягким дилататором, минимизируя риск развития стриктуры мочеточника.
При наличии обширной зоны ишемии или некроза стенки мочеточника показана резекция пораженного участка мочеточника с последующим восстановлением непрерывности мочевыводящих путей. Если повреждение мочеточника произошло выше места пересечения с общими подвздошными сосудами, и длинна пораженного участка составляет менее 2 см, операцией выбора является наложение уретероуретероанастомоза (соединяются проксимальный и дистальный отделы резецированного мочеточника).
Уретероуретероанастомоз
Если уретероуретероанастомоз технически невозможно выполнить, а уретероцистонеоанастомоз не возможен ввиду проксимального расположения травмированного участка мочеточника, показано выполнение трансуретероуретероанастомоза. Абсолютными противопоказаниями к данной операции являются наличие уротелиального рака, рефлюкса мочи в контралатеральную почку, ДЛТ малого таза в анамнезе, ретроперитонеальный фиброз и хронический пиелонефрит. Мочекаменная болезнь в настоящее время относится к относительным противопоказаниям.
При локализации травмы мочеточника ниже места пересечения с общими подвздошными сосудами уретероуретероанастомоз технически очень сложно выполнить. В такой ситуации выполняется уретероцистонеоанастомоз по методике Боари или Psoas-hitch. В ходе этой операции мочевой пузырь мобилизируется фиксируется к сухожилью поясничной мышцы. Уретероцистонеоанастомоз противопоказан пациентам после лучевой терапии малого таза, больным раком мочевого пузыря и любыми состояниями, сопровождающимися изменениями стенки мочевого пузыря.
Травма мочеточника
Травма мочеточника – патология, которая может стать причиной нарушения нормального оттока мочи с дальнейшим отказом почек. Проблема грозит здоровью и жизни пациента и требует неотложного лечения для предотвращения развития серьезных осложнений.
Специалисты Центра хирургии «СМ-Клиника» в экстренном порядке госпитализируют больных с травматическими повреждениями мочеточников и проводят экстренное оперативное вмешательство. Большой опыт неотложных операций с применением малоинвазивных техник позволяет нашим врачам быстро и качественно устранять соответствующую патологию мочевыводящей системы.
Осложнения заболевания
Травматическое повреждение мочеточника – проблема, которая при отсутствии адекватного лечения всегда сопровождается либо полным блоком оттока мочи из почки, либо формированием стриктур (рубцового сужения). Результатом подобного развития событий становится «отказ» почки (острая или хроническая почечная недостаточность).
Нарушение целостности стенки мочеточников сопровождается мочевой инфильтрацией, интра- и ретроперитонеальным попаданием мочи. При вторичном присоединении инфекции возникают условия для образования околопочечных абсцессов, развития уросепсиса с дальнейшей полиорганной недостаточностью, которая при отсутствии лечения ведет к летальному исходу.
Симптомы
Клиническая картина травматического повреждения мочеточников сопровождается характерной клинической картиной. Типичные симптомы:
- слабость;
- головокружение;
- учащение сердцебиения (тахикардия);
- тяжесть и распирающие боли в поясничной, подвздошной и подреберной областях;
- примеси крови в моче.
Вторичное присоединение бактериальной инфекции с развитием уросепсиса дополнительно сопровождается повышением температуры тела, тошнотой, рвотой, резким ухудшением общего самочувствия больного.
Диагностика
Диагностика состояния мочевыводящей системы пациента помогает верифицировать место разрыва мочеточника и оценить тяжесть состояния больно. С этой целью врачи Центра хирургии «СМ-Клиника» применяют клинические, лабораторные и высокотехнологические инструментальные методы обследования.
Единственный метод лечения травмы мочеточника – операция. Поэтому перед ее выполнением проводится предоперационная подготовка пациента:
- серия лабораторных анализов – общий анализ крови и ее «биохимия», анализ мочи, коагулограмма, анализ на инфекционную группу (ВИЧ, сифилис, вирусные гепатиты) и др.;
- инструментальные методы обследования (ЭКГ и рентген грудной клетки). В экстренном порядке выполняется компьютерная томография мочевыводящей системы;
- консультация смежных специалистов (кардиолог, невропатолог, анестезиолог и другие) для выявления возможных сопутствующих заболеваний, влияющих на состояние больного.

Лечение
Специалисты Центра хирургии «СМ-Клиника» госпитализируют пациентов с подозрением на травму мочеточника в экстренном порядке. После соответствующей предоперационной подготовки больной попадает на стол к опытным хирургам для неотложной хирургической коррекции травмы мочеточника.
С этой целью в Центре хирургии «СМ-Клиника» выполняются следующие операции:
- стентирование мочеточника;
- уретероанастомозы;
- пункционная нефростомия под УЗ-контролем.
Выбор методики зависит от тяжести травмы и особенностей клинического случая. Стентирование выполняется при стриктурах мочеточников и отсутствии отрывов органа. С помощью уретероскопа через естественные отверстия мочевыводящих путей хирург проникает к пораженному участку и устанавливает стент, который предотвращает сужение мочеточника и способствует нормальному оттоку жидкости. В отдельных случаях выполняется чрескожная пункционная нефростомия.
При полных отрывах мочеточников наши хирурги проводят реконструктивные операции. Иногда с целью восстановления оттока мочи накладываются уретероанастомозы. При раннем обращении за помощью нередко удается удалить поврежденный участок мочеточника с последующим сшиванием концов.
Травма мочеточника
Травма мочеточника — это повреждение уретеральной стенки. Проявляется тяжестью, распирающими болями в поясничной, подвздошной и подреберной областях, гематурией, редко — анурией. При сочетанных повреждениях обычно маскируется симптомами поражения других органов. Диагностируется при помощи УЗИ, КТ, МРТ, МСКТ забрюшинного пространства, экскреторной урографии, ретроградной уретеропиелографии, общего анализа мочи. При ушибах возможна консервативная терапия анальгетиками, рассасывающими препаратами, превентивное назначение антибиотиков. В остальных случаях осуществляется стентирование мочеточника, нефростомия, ушивание разрывов, реконструктивные операции.
МКБ-10
Общие сведения
Травмы мочеточника выявляются у 1,0-5,7% пациентов с повреждением мочеполовых органов. Особенности строения уретеральной стенки и ее защищенность от наружных повреждающих воздействий обусловили характерное распределение причин травматизма в зависимости от возраста и пола пострадавших. У женщин риск травмирования мочеточника возрастает в возрасте 25-35 лет, что связано с реализацией репродуктивной функции, и после 45 лет из-за роста онкопатологии, требующей радикального хирургического лечения.
Причины
Специфика распределения этиологических факторов, способствующих повреждению органа, обусловлена его высокой эластичностью, легкой смещаемостью, особенностями анатомического расположения, хорошей защитой от случайных внешних воздействий. Более чем у 75% пациентов мочеточник травмируется вследствие инвазивных медицинских манипуляций и лишь у 25% — в результате тупых травм и проникающих ранений. Специалисты в сфере клинической урологии и травматологии называют следующие причины повреждения органа:
- Гинекологические операции. До 55% травм мочеточника вызвано хирургическими вмешательствами в сфере акушерства и гинекологии. Обычно целостность органа нарушается в ходе онкогинекологических вмешательств по поводу рака шейки матки, реже — при удалении злокачественных неоплазий другой локализации, интралигаментарных опухолей, наложении акушерских щипцов, кесаревом сечении с поперечным рассечением матки в нижнем сегменте, аборте, краниотомии, чрезвлагалищной, абдоминальной гистерэктомии и др.
- Урологические вмешательства. В 11% случаев мочеточник повреждается при выполнении эндоскопических исследований и лечении заболеваний мочевыводящей системы. Ранения слизистой оболочки, перфорация, полный отрыв возможны при уретероскопии, стентировании, бужировании мочеточника, его баллонной дилатации, удалении мочеточниковых камней без предварительного фрагментирования. Чаще всего травма становится следствием нарушения техники выполнения манипуляции.
- Общехирургические и сосудистые операции. Результатом таких вмешательств является до 9% уретеральных травм. Повреждения средней трети органа возникают в ходе тазовой и парааортальной лимфаденэктомии, операций на наружных подвздошных сосудах, ушивания заднего листка париетальной брюшины. Целостность мочеточника нарушается при несоблюдении правил выполнения низкой передней резекции толстого кишечника, оперативного устранения аневризмы брюшного отдела аорты.
- Травматизм и насильственные действия. В 18% случаев мочеточниковые травмы развиваются при падении с высоты, прямых ударах в живот, других механических воздействиях, полученных в ДТП, бытовых и производственных условиях. У 7% пациентов диагностируются огнестрельные и ножевые ранения органа. Особенностями таких травм является локализация преимущественно в верхней трети, сочетание с повреждениями тазовых костей, позвоночника, других внутренних органов, что затрудняет диагностический поиск.
Патогенез
Механизм повреждения мочеточника при травмах зависит от характеристик разрушающего воздействия. Уретеральная стенка может частично или полностью рассекаться хирургическими инструментами, сдавливаться швом или зажимом, перегибаться. Воздействие значительных механических нагрузок приводит к надрывам, разрывам, отрыву. Особенностью ятрогенных травм мочеточника является частый некроз из-за опосредованных воздействий — деваскуляризации при электрокоагуляции, нарушения иннервации при обширной диссекции. При закрытых неятрогенных повреждениях с ушибом и разрывом сосудов возможно образование гематомы в уретеральной стенке и окружающих тканях.
Классификация
Систематизация травм мочеточника проводится с учетом стороны, места, характера повреждений. Обычно поражение является односторонним, из-за более близкого расположения по отношению к воронкотазовой связке локализовано слева. Реже выявляются правосторонние, в исключительных случаях — билатеральные травмы. По локализации различают повреждения мочеточника в верхней, средней и нижней трети.
- Непроникающие повреждения мочеточника. Более чем в 75% случаев целостность уретральной стенки не нарушена. Реже выявляется ушиб, чаще — неполный разрыв со стороны эпителиальной оболочки или наружных слоев. При отсутствии сквозных повреждений возможно консервативное ведение пациента или стентирование органа. Хирургическая тактика при случайной перевязке выбирается с учетом времени ее обнаружения.
- Сквозные травмы мочеточника. Возникают как непосредственно в момент повреждающего воздействия, так и спустя некоторое время после него (при некрозе на фоне деваскуляризации или денервации стенки). При перфорации, полном циркулярном перерыве без расхождения или с расхождением краев необходимо срочное реконструктивно-пластическое вмешательство для восстановления целостности оболочек.
Симптомы травмы мочеточника
Особенностью клинической картины является отсутствие специфической симптоматики, что практически в 80% случаев приводит к поздней диагностике поражения. При интраоперационных и открытых ранениях возможно подтекание мочи в рану. В послеоперационном периоде и у больных с неятрогенными изолированными травмами могут наблюдаться тупые распирающие боли в области поясницы, дуг подвздошных костей, реже — в подреберье. У 70% пациентов появляется видимая примесь крови в моче, которая при одностороннем полном разрыве является однократной.
Для нечастых двухсторонних повреждений с циркулярным перерывом или перевязкой мочеточников характерно отсутствие мочи. При сочетанных травмах повреждение уретральной стенки маскируется клиникой раздражения брюшины и поражения расположенных рядом органов — резкими болями в брюшной полости, напряженностью мышц живота, тошнотой, рвотой, метеоризмом, нарастающими симптомами травматического шока и внутреннего кровотечения.
Осложнения
Непроникающие травмы мочеточника могут осложняться формированием стриктур, а в более сложных случаях полной обструкцией с ретенционными изменениями вышележащих отделов, развитием уретерогидронефроза и хронической почечной недостаточности. При сквозном разрушении стенки возникает мочевая инфильтрация, интра- и ретроперитонеальные затеки мочи, урогематомы, которые при вторичном присоединении инфекции становятся основой для образования околопочечных абсцессов, забрюшинных флегмон, развития перитонита и уросепсиса.
Отдаленным последствием травмирования уретеральных оболочек является образование наружных мочевых, мочеточниково-маточных, мочеточниково-вагинальных свищей. У части пациентов постренальный застой мочи приводит к возникновению мочекаменной болезни, хронического пиелонефрита.
Диагностика
У большинства больных постановка диагноза затруднена из-за отсутствия специфичных симптомов. Поэтому в любых случаях макрогематурии, болей в пояснице и тем более отсутствия мочи после гинекологической, урологической, полостной операции, закрытой или открытой травмы живота важно исключить повреждение мочеточника. Наиболее информативными в диагностическом плане являются следующие методы:
- Эхография. Результаты УЗИ мочеточника более показательны при перевязке и разрыве органа. О нарушении оттока мочи свидетельствует увеличение почки в размерах, расширение чашечно-лоханочной системы и дистальной трети мочеточника, отек паранефральной клетчатки. При разрыве стенки может определяться свободная жидкость в полости малого таза, гипоэхогенная уринома или урогематома забрюшинного пространства.
- Экскреторная урография. Пассаж рентгеноконтрастного вещества позволяет выявить повреждение уретеральных оболочек, его локализацию и особенности. Внутривенную урографию обычно проводят с индигокармином. В соответствии с рекомендациями Европейского сообщества урологов для обнаружения травмы мочеточника рекомендовано выполнение отсроченных стандартных урограмм через полчаса после введения рентгеновского контраста.
- Восходящая уретеропиелография. Введение контрастной жидкости прямо в мочеточник является золотым стандартом диагностики его травматического повреждения. О наличии дефекта уретеральной стенки свидетельствует выход рентгеновского контраста за пределы органа. С помощью ретроградной УПГ достаточно точно локализуется место травмы и приблизительно оценивается ее характер (перфорация, разрыв).
- Томография ретроперитонеального пространства. КТ забрюшинной области более эффективно проводить с контрастированием. Трехмерное изображение мочевыводящих органов, по которым проходит контрастный препарат, позволяет точно обнаружить участок повреждения, выявить уриномы, урогематомы, оценить их объем. В качестве альтернативы может быть проведено комплексное МСКТ или МРТ забрюшинного пространства с контрастированием.
В общем анализе мочи у 80-85% пострадавших определяется эритроцитурия. При наличии кровотечения общий анализ крови подтверждает снижение уровня эритроцитов и гемоглобина. В ряде случаев окончательный диагноз устанавливается только интраоперационно. Дифференциальная диагностика проводится с травмами почек, мочевого пузыря, других брюшных и тазовых органов, мочеполовыми свищами, стриктурами мочеточника. Кроме консультации специалиста уролога больным показан осмотр травматолога, хирурга, анестезиолога-реаниматолога, терапевта, проктолога, женщинам — акушера-гинеколога.
Лечение травмы мочеточника
Выжидательная тактика с превентивным проведением антибиотикотерапии, назначением анальгезирующих и рассасывающих средств допустима только при достоверно подтвержденном травматическом ушибе органа без признаков повреждения стенки и нормальном пассаже мочи. Остальным пациентам показаны хирургические вмешательства различного объема, направленные на обеспечение нормального выделения мочи и восстановление целостности уретеральных оболочек:
- При непроникающих ранениях и небольших разрывах. Операцией выбора является стентирование мочеточника с установкой в его просвете полого цилиндра из металлической сетки. Вмешательство выполняется через цистоскоп. Некоторым больным для разгрузки почек производится чрескожная пункционная нефростомия, реже нефростома накладывается через разрез в поясничной области.
- При неполном боковом рассечении. Обычно такая ситуация возникает при проведении экстренных или плановых полостных операций. Допускается накладывание на оболочки мочеточника нескольких швов с обязательным стентированием в среднем на 3 недели. Такой подход позволяет предотвратить формирование мочевых затеков, образование свищей и стриктур, развитие перитонита.
- При полном пересечении или отрыве. Обычно пострадавшему требуется реконструктивная пластика (накладывание уретероцистоанастомоза, проведение операции Боари, в остром и отдаленном периоде — выполнение кишечной пластики). При раннем обнару жении травмы возможна резекция поврежденного участка с последующим ушиванием концов (первичный шов мочеточника).
Прогноз и профилактика
При своевременном выявлении повреждения, правильном выборе тактики ведения пострадавшего и объема операции прогноз благоприятный. Более серьезные осложнения и отдаленные последствия наблюдаются при поздней диагностике и сочетанных травмах мочеточника.
Для профилактики ятрогенной травматизации рекомендуется бережное ведение родов с обоснованным использованием оперативных методов, соблюдение техники цистоскопических и полостных вмешательств. Значительно снизить количество интраоперационных уретеральных травм позволяет двухсторонняя катетеризация мочеточников перед операциями на тазовых органах, тщательный осмотр вероятных участков повреждения после выполнения основного вмешательства, правильная сепарация мочеточника от маточных связок.
1. Клинические рекомендации по оказанию скорой медицинской помощи при травме почек и мочеточников/ Аль-Шукри С.Х., Боровец С.Ю., Дубинский В.Я.// Урологические ведомости. – 2014 – Т. IV, №1.
2. Ятрогенное повреждение мочеточника в онкогинекологической практике. современное состояние проблемы/ Шевчук И.М., Алексеев Б.Я., Шевчук А.С.// Онкогинекология – 2017 - №4.
4. Ятрогенная травма мочеточника в акушерской и гинекологической практике/ Муслимова С.З.// Международный журнал экспериментального образования. – 2016 - №12.
Травмы мочеточника
Травмы почек и мочеточников не относятся к числу наиболее распространенных повреждений, характерных для детского возраста, поэтому вопрос их оптимальной диагностики и лечения остается открытым. В этой группе пациентов существенную неоднородность создает вариабельный характер повреждений, который принято определять в соответствии с анатомическим уровнем (почка, мочеточник, мочевой пузырь, уретра и гениталии) и тяжестью (например, по классификации American Association for the Surgery of Trauma — Organ Injury Scale AAST-OIS). Для различных вариантов предлагаются лечебно-диагностические подходы, которые сведены в клинические рекомендации от наиболее авторитетных профессиональных сообществ — European Association of Urology (EAU), American Urological Association (AUA), Societe Internationale d’Urologie (SIU). Но даже в них составители отмечают недостаточное количество соответствующих исследований с уровнем доказательности не ниже B, особенно это касается пациентов детского возраста. Следовательно, каждый случай тяжелой урологической травмы у ребенка представляет интерес и расширяет возможности исследователей для дальнейшей систематизации. В связи с этим представляем собственное клиническое наблюдение.
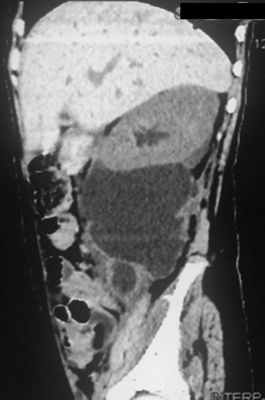
Пациентка Ш., 8 лет, пострадала в дорожно-транспортном происшествии в апреле 2018 г., оказавшись пассажиром автомобиля в момент его столкновения с препятствием на высокой скорости. Взрослый пассажир, также находившийся в машине, погиб, девочку доставили в больницу, расположенную в одном из городов Южного федерального округа Р.Ф. Состояние ребенка характеризовалось как тяжелое, но показаний к немедленному хирургическому вмешательству не выявлено. В течение 15 дней состояние оставалось относительно стабильным, за это время проведено рентгенологическое обследование, в ходе которого установлено наличие множественных скелетных травм (переломы костей таза, верхних и нижних конечностей). К концу этого периода при повторном УЗИ выявлены признаки ранее не распознанного повреждения правой почки с формированием обширной околопочечной урогематомы. МСКТ с контрастным усилением показала снижение экскреторной функции правой почки с экстравазацией контрастного препарата и распространением его до уровня крыла подвздошной кости (рис. 1). Рис. 1. Обширная урогематома у пациентки Ш. через 17 сут после травмы.
С учетом технических возможностей от попыток пункционного дренирования урогематомы и стентирования мочеточника отказались. Произвели люмботомию с установкой дренирующей трубки в область околопочечной клетчатки. В дальнейшем по трубке выделялось до 700 мл чистой мочи в сутки, но размер мочевого затека не уменьшался. С момента травмы прошло около 8 нед, состояние девочки оставалось тяжелым, в связи с чем для дальнейшего лечения ее перевели в ДГКБ № 9 им. Г.Н. Сперанского Москвы.
Помимо травмы мочевых органов, причиной перевода явились множественные, к этому времени частично консолидированные, переломы костей таза, правой голени, левого плеча. Описание дальнейших действий по коррекции скелетных повреждений и вызванных ими осложнений целесообразно представить в виде отдельной статьи, поэтому здесь оно не приводится.
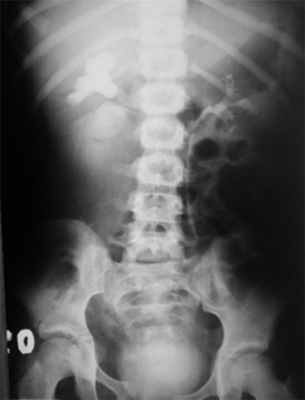
Дренажная система, установленная в забрюшинном пространстве, требовала ревизии в связи с отсутствием тенденции к разрешению урогематомы. Экскреторная урография, проведенная в этот период, показала, что правая почка функционирует, накопление и экскреция контрастного препарата происходят своевременно, но в области лоханочно-мочеточникового перехода есть зона непроходимости с полным отсутствием контрастирования правого мочеточника и экстравазацией мочи (рис. 2). Рис. 2. Экстравазация контрастного вещества с облитерацией пиелоуретерального перехода.
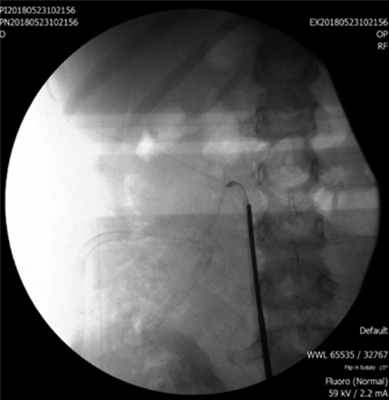
Это свидетельствовало о том, что у ребенка, вероятно, очень редкий вариант изолированного отрыва мочеточника от ло-ханки без критического повреждения сосудистой ножки. Данное обстоятельство требовало уточнения, поэтому выполнили уретероскопию и ревизию дренирующей системы. Ригидный уретероскоп провели через устье правого мочеточника. Последний был сужен, аперистальтичен, содержал большое количество хлопьев и взвеси. На уровне нижнего края II поясничного позвонка выявлена полная облитерация просвета мочеточника (рис. 3). Рис. 3. Уретероскоп в правом мочеточнике, проведенный до зоны облитерации.
Затем выполнили релюмботомию. Установлено, что околопочечная клетчатка практически полностью трансформирована в рубцовую ткань хрящевой плотности. С большим трудом из сращений выделили часть ворот почки, где обнаружены место отрыва мочеточника и образовавшийся при этом дефект стенки лоханки, через который поступала моча. Дистальный отдел мочеточника в рубцовом конгломерате обнаружить не представлялось возможным. Стало очевидно, что реконструкцию мочевых путей на данном этапе произвести не удастся. Операцию завершили установкой пиелостомы через зону разрыва. В дальнейшем она функционировала хорошо, в результате мочевой затек существенно уменьшился в размерах.
После этого вмешательства вопрос дальнейших действий приобрел стратегический характер. Принципиально оценивались следующие варианты:
— попытка формирования прямого пиелоуретерального анастомоза, при критическом диастазе — пластика мочеточника аутовеной или сегментом тонкой кишки;
— аутотрансплантация поврежденной почки;
К решению привлекли специалистов в области реконструктивно-пластической хирургии и трансплантологии. Два последних варианта исключили как неоправданные и не отвечающие интересам ребенка. В результате принято решение о выполнении аутотрансплантации почки, для чего ребенка перевели в НМИЦ ТИО им. акад. В.И. Шумакова.
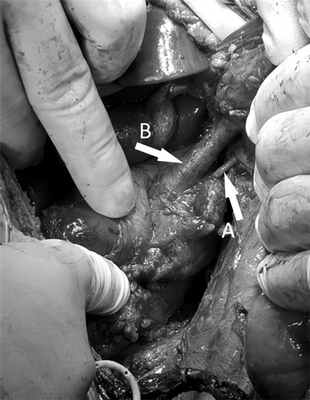
Таким образом, через 3 мес после исходной травмы произведена срединная лапаротомия. При ревизии в брюшной полости выявлен умеренно выраженный спаечный процесс. Правая почка крупных размеров, полностью вовлечена в воспалительно-рубцовый конгломерат, область ворот также представлена рубцовой тканью, окружающей сосудистую ножку, лоханка не дифференцируется. Визуально диаметр почечной артерии в 3—4 раза меньше, чем диаметр вены — около 3,5 мм (рис. 4). Рис. 4. Правые почечные артерия и вена после их диссекции.
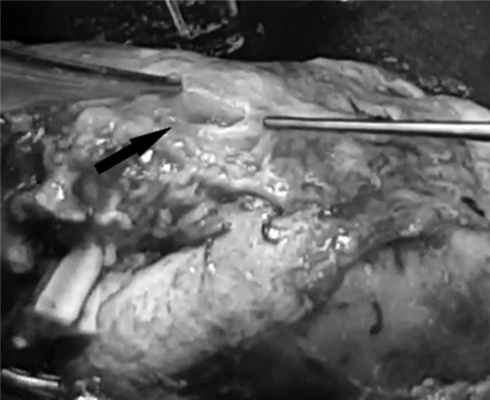
Правый мочеточник, деформированный периуретеральными сращениями, прослеживался от мочевого пузыря до нижнего полюса почки, далее превращался в плотный тяж, лишенный просвета. Протяженность этого участка до 5 см. С учетом полученных данных решено отказаться от попыток восстановить длину мочеточника путем пластики собственными тканями. Облитерированная часть мочеточника резецирована, проходимость оставшегося дистального отдела подтверждена с помощью контрастной пробы. Почка с трудом мобилизована из сращений (при этом потребовалась ее частичная декапсуляция), почечные сосуды пересечены, начата процедура холодовой ишемизации органа с перфузией раствором для кардиоплегии. После извлечения из брюшной полости почка помещена в емкость с ледяным физиологическим раствором для дальнейшей подготовки к пересадке. На данном этапе определенную сложность представляла идентификация редуцированной лоханки, которая располагалась внутрипочечно, а также поиск и выделение из рубцов зоны для последующей пиелоуретеростомии (рис. 5). Рис. 5. Редуцированная лоханка правой почки и место отрыва мочеточника (показано стрелкой). В целом холодовая ишемия органа продолжалась 55 мин.
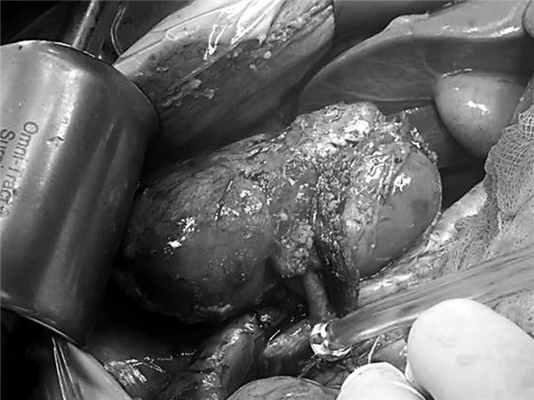
Дальнейший ход операции не отличался от стандартного. Почку переместили книзу, перитонизацию не выполняли, оставив ее интраперитонеально. Сформированы анастомозы по типу конец в бок между почечными сосудами и правыми общими подвздошными артерией и веной, пиелоуретероанастомоз, полостная система дренирована внутренним JJ-стентом 6 Fr (рис. 6). Рис. 6. Общий вид почки после завершения аутотрансплантации.
Общая длительность операции составила 7,5 ч (включая 30-минутный перерыв для операционной бригады).
Ранний послеоперационный период протекал благоприятно. Ребенок на 6-е сутки переведен из отделения реанимации и интенсивной терапии НМИЦ ТИО им. акад. В.И. Шумакова в травматологическое отделение ДГКБ № 9 им. Г.Н. Сперанского. На этом этапе при УЗИ отмечено небольшое скопление жидкости в области нижнего полюса пересаженной почки, собирательная система ее не расширена, кровоток прослеживается до капсулы. Спустя 2 нед удалили стент. Сонографический контроль, выполненный по месту жительства через 3 мес, подтвердил нормальное функционирование почки, расширения коллекторной системы не отмечено, корктикально-медуллярная дифференцировка удовлетворительная, кровоток приближен к нормальному. Уровень мочевины и креатинина в крови соответствовал норме, хотя при наличии функционирующей контралатеральной почки их диагностическое значение мы расцениваем как относительно небольшое.
В настоящее время лечение и реабилитация ребенка не закончены, поскольку предстоит удаление металлоконструкций, установленных на этапах коррекции костных повреждений. Однако можно с известной долей осторожности сделать вывод, что ребенок избежал органоуносящего вмешательства, получив тем самым дополнительные шансы на полное выздоровление.
Вопрос оптимальной стратегии и тактики при повреждениях органов мочевой системы у детей до сих пор дискутируется и уточняется. Наиболее существенные трудности возникают, когда речь идет о повреждениях, относящихся к IV и V степеням тяжести по классификации AAST-OIS [1]. В их число входят глубокие разрывы паренхимы почки с повреждением коллекторной системы, отрыв почки от почечной ножки и ее размозжение, разрыв мочеточника с деваскуляризацией. Причина состоит в том, что лишь у очень немногих клиник есть сколько-нибудь существенный опыт лечения детей с посттравматической авульсией мочеточника [2, 3]. Большинство публикаций на эту тему касается взрослых пациентов [4]. Это обусловлено тем, что в 95—97% случаев внегоспитальной причиной тяжелого повреждения мочеточников служат огнестрельные и ножевые ранения, менее характерные для детского контингента [5, 6]. Отмечен постепенный рост числа таких случаев у детей, пострадавших в «горячих точках», но при этом среди всех огнестрельных и минно-взрывных повреждений органов мочеполовой системы травмы мочеточника составляют не более 2,5% [7]. Наиболее же типичные для детского возраста тупые травмы живота чаще приводят к преимущественному повреждению почки, нежели мочеточника. В конечном счете низкая встречаемость разрывов мочеточников приводит к тому, что в клинической практике диагностика их обычно значительно запаздывает, особенно при комбинированных травмах [8, 9].
Изучение данных литературы показало, что в нашем наблюдении срок между травмой и установлением предварительного диагноза (15 сут) в целом не был драматическим образом завышен. Примененные методы лучевой диагностики не позволили сразу дифференцировать разрыв почки и авульсию мочеточника. В литературе [10] встречаются описания характерных рентгенологических признаков последней, но они наиболее наглядны при максимально раннем выполнении исследования и строгом соблюдении соответствующей технологии. Неточная диагностика привела к дополнительной потере времени, связанной с ожиданием разрешения урогематомы после ее дренирования, что при повреждении только почки вполне оправданно. В результате мощного паранефроуретерального спаечно-рубцового процесса мочеточник пострадал едва ли не сильнее, чем собственно при разрыве. Это стало очевидно уже в ходе первичной ревизии правой почки, поэтому перспектива восстановления проходимости мочевых путей посредством прямой уретеропиелостомии показалась нам крайне сомнительной.
Безусловно, такая оценка ситуации не является безальтернативной, поскольку можно найти публикации, опровергающие ее. Например, группа авторов из Китая представила опыт лечения 17 детей, получивших похожие травмы, за 18 лет. С момента первичного повреждения до установления диагноза прошло от 10 дней до 8 мес. Несмотря на это, в 16 случаях хирургам удалось мобилизовать поврежденный мочеточник, длины которого хватило для формирования уретеропиелоанастомоза в 11 случаях, уретерокаликоанастомоза — в 4, еще 1 пациенту выполнили пластику сегментом тонкой кишки. Нефрэктомия произведена только у 1 ребенка. Авторы утверждают, что в ближайшем катамнезе во всех случаях получен хороший результат [11]. К сожалению, в статье не приведено никаких технических подробностей операций. Остается неясным, почему высочайший уровень хирургической техники, продемонстрированный китайскими специалистами, ни в одном случае не был использован для аутотрансплантации почки. Кроме того, возникают сомнения относительно дальнейшего функционального состояния восстановленных таким образом мочевых путей. В детской урологии давно доказано, что мочеточник сам по себе требует очень деликатного обращения, поскольку риск ненадлежащего функционирования в отдаленной перспективе после его интенсивной диссекции или, в частности, уретерокаликостомии повышается многократно. Поэтому при предоперационном планировании мы допускали техническую возможность создания «анастомоза ради анастомоза», но дальнейший результат оценивали критически.
В нашем наблюдении элонгационная пластика мочеточника любым из известных способов также обсуждалась предметно. Модифицированный способ Boari (использование тубуляризированного спиралевидного лоскута из стенки мочевого пузыря) сам по себе редко применяется в детской урологии, а в данном случае он не был целесообразен и из-за множественных переломов костей таза и вовлеченности в рубцовый процесс преимущественно верхнего отдела мочеточника при относительно сохранном нижнем. По тем же причинам не подходил прием psoas-hitch (подтягивание мочевого пузыря к месту анастомоза и фиксация его к поясничной мышце, что позволяет уменьшить степень натяжения анастомоза и создает лучшие условия для заживления).
Пластика мочеточника сегментом кишки в детской практике в целом дает неудовлетворительные отдаленные результаты, хотя довольно широко рекомендуется у взрослых [12, 13]. Такие варианты, как пожизненная нефростомия или нефроуретерэктомия, в нашем понимании не могли стать методами выбора применительно к ребенку. Таким образом, аутотрансплантацию почки приняли основной целью операции. В пользу этого выбора свидетельствовало то, что подобные вмешательства давно стали если не массовыми, то весьма распространенными у взрослых пациентов. Даже первые экспериментальные работы, посвященные проблеме аутонефротрансплантации при «высоких» повреждениях мочеточника, показали их перспективность [14]. Современный уровень развития хирургии принципиально позволяет осуществлять даже миниинвазивную аутотрансплантацию почки видеоассистированным способом при травмах мочевых органов [15]. Достоин восхищения пример полностью эндоскопической робот-ассистированной нефротрансплантации с интракорпоральным формированием сосудистых анастомозов, продемонстрированный группой хирургов из Франции у женщины, пострадавшей в автокатастрофе и перенесшей 3 (!) лапаротомии с обширной резекцией кишечника и восстановлением разорванных абдоминальных мышц [16].
Однако в нашем наблюдении особое значение имело то, что ранее накопленный нами опыт нефротрансплантаций у детей почти полностью состоял из пересадки почек, полученных от взрослых доноров. Соответственно тогда не было сложностей, связанных с малым диаметром почечных сосудов и наличием редуцированной лоханки. Здесь мы встретились именно с этими обстоятельствами, потребовавшими несколько видоизменить технику сосудистого шва и при дальнейшем лечении учитывать повышенный риск тромбоза относительно тонких, компрометированных в результате травмы артерии и вены. Учитывая отсутствие описания аналогичных случаев в отечественной литературе, мы предполагаем, что данное наблюдение является для нашей страны первым. Возможно, дальнейшие исследования покажут, что аутотрансплантация почки при серьезных повреждениях мочеточника у детей является оптимальным выбором и описанные обстоятельства не являются критичными. Для этого требуются изучение отдаленных результатов схожих случаев, их систематизация и анализ.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflict of interest.
Сведения об авторах
Игнатьев Р.О., Милосердов И.А., Корсунский А.А., Батаев С.М., Сайдулаев Д.А., Иванов Д.Ю. Аутотрансплантация почки у ребенка с разрывом мочеточника после закрытой травмы живота. Хирургия. Журнал им. Н.И. Пирогова. 2020;01:74-79.
Читайте также:
