Тромбоэмболия. Признаки и морфология тромбоэмболии
Добавил пользователь Валентин П. Обновлено: 27.01.2026
Эта акция - для наших друзей в "Одноклассниках", "ВКонтакте", "Яндекс.Дзене", YouTube и Telegram! Если вы являетесь другом или подписчиком стр.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Захаров Станислав Юрьевич
Врач-кардиолог, врач функциональной диагностики
Высшая квалификационная категория, доктор медицины, Член Европейского общества кардиологов и Российского кардиологического общества
Рудько Гали Николаевна
Врач-кардиолог, врач функциональной диагностики
Высшая квалификационная категория, Член Российского кардиологического общества
Мы в Telegram и "Одноклассниках"
"Men's Health", медицинский блог (июль 2014г.)
Тромбоэмболия легочной артерии (ТЭЛА) - закупорка тромбом артерии, транспортирующей венозную кровь из сердца в легкие для насыщения кислородом.
Патологический сгусток (тромб) может образоваться в венах ног, рук или таза, предсердиях и желудочках сердца. Этот сгусток переносится кровью в малый круг кровообращения и перекрывает легочную артерию или ее ветку (тромбоэмболия ветвей легочной артерии, тромбоэмболия мелких ветвей легочной артерии). При перекрытии легочной артерии или крупной ветви массивным тромбом смерть может наступить мгновенно. При перекрытии тромбом мелких ветвей легочной артерии в части легкого ухудшается кровообращение и газовый обмен (кислорода и углекислого газа) и возникает инфаркт легкого.
Если поражение обширное, организм человека перестает получать достаточное количество кислорода и возникает гипоксия. При критической гипоксии при ТЭЛА больной может умереть.
К сожалению, нередко развитие ТЭЛА бывает настолько стремительным, что не представляется возможным установить диагноз прижизненно. Шансы на выздоровление значительно повышаются за счет ранней диагностики и проведения антикоагулянтной терапии в первые часы заболевания.
Тромбоэмболия не щадит ни взрослых, ни детей, однако в основной группе риска люди в возрасте около шестидесяти лет.
Эмболия может быть газовой (просвет артерии закрыт пузырьком воздуха), бактериальной (причина блокировки кровотока - сгусток микроорганизмов), механической (закупорка жировыми отложениями, частицами костного мозга).
Анализ крови при ТЭЛА
Анализ крови при ТЭЛА
Анализ крови при ТЭЛА
Причины развития ТЭЛА
Тромбоэмболия легочной артерии в большинстве случаев возникает из-за тромбоза глубоких вен в нижних конечностях.
Формирование тромбов в сосудах происходит по трем причинам (так называемая триада Вирхова):
- Нарушение тока крови - вследствие долгой неподвижности, варикоза, венозной недостаточности, дефекта венозных клапанов, дисфункции левого желудочка и др.;
- повреждение сосудистой стенки - по причине травмы, заболеваний вен и т.д.;
- усиление свертываемости крови (тромбофилия, онкозаболевания, прием эстрогенов и др.).
Среди других факторов риска возникновения тромбоэмболии:
- пожилой возраст;
- тромбоз глубоких вен в анамнезе;
- наследственная предрасположенность;
- недавние хирургические операции на венах;
- избыточная масса тела;
- гиподинамия;
- тяжело протекавшие роды;
- беременность;
- бесконтрольный прием диуретиков;
- травмы нижних конечностей;
- длительный постельный режим.

УЗИ сердца при тромбоэмболии

УЗИ сердца при тромбоэмболии
УЗИ сердца при тромбоэмболии
Симптомы тромбоэмболии
ТЭЛА может длительно протекать бессимптомно, а затем иметь стремительное развитие и окончиться внезапной смертью (иногда речь идет о минутах!).
При более протяженном варианте развития тромбоэмболии уже на начальных этапах появляются характерные симптомы:
- одышка, усиливающаяся при физических нагрузках;
- боль в груди, иногда усиливающаяся на глубоком вдохе;
- цианоз (посинение кожи, особенно шеи и головы);
- учащенное сердцебиение;
- набухание шейных вен;
- кашель, кровохарканье;
- пониженное АД;
- головокружение, слабость.
О тромбозе глубоких вен на ногах будут свидетельствовать боль и отечность в одной из нижних конечностей.
При первых же подозрениях на ТЭЛА к больному необходимо вызвать скорую помощь. До приезда медиков человека следует уложить на ровную жесткую поверхность, обеспечить доступ воздуха и полный покой.

Рентгенография при ТЭЛА

рентген в диагностике ТЭЛА

Диагностика ТЭЛА в «МедикСити»
Осложнения тромбоэмболии
Смертность от тромбоэмболии легочной артерии при неправильной диагностике или отсутствии медицинской помощи в первые несколько часов достигает 50% случаев. При своевременном же оказании помощи и адекватном лечении риск смерти снижается до 10%.
Среди наиболее возможных осложнений болезни - инфаркт легкого.
Диагностика тромбоэмболии
Зачастую диагностировать ТЭЛА бывает очень трудно из-за того, что ее симптоматика сходна со многими другими ССЗ. Поэтому для правильного дифференцирования недуга очень важен опыт врача и достойная техническая оснащенность клиники.
Поговорив с пациентом и проанализировав его жалобы, доктор проводит физический осмотр, измеряет давление и пульс, прослушивает стетоскопом сердце и легкие. Далее назначается лабораторная и инструментальная диагностика:
- ; ; ; ; ;
- МСКТ органов грудной клетки;
- вентиляционно-перфузионная сцинтиграфия легких.

ЭКГ при тромбоэмболии

Диагностика ТЭЛА в «МедикСити»
ЭХО-КГ при тромбоэмболии
Лечение ТЭЛА
При установке диагноза ТЭЛА показана экстренная госпитализация в стационар по скорой медицинской помощи.
Выбор тактики лечения тромбоэмболии легочной артерии зависит от наличия непосредственной опасности для жизни больного.
Хирургическое лечение ТЭЛА
К срочным медицинским мерам при критическом развитии тромбоэмболии относится экстренное удаление тромба:
- Тромболизис - расщепление патологического сгустка с помощью препаратов-тромболитиков, вводимых в артерию.
- Катетеро-направленный тромболизис - препарат вводится посредством тонкой трубки прямо в пораженный участок.
- Эмболэктомия- инвазивная хирургическая операция по удалению тромба.
- Катетерная эмболэктомия - удаление или расщепление эмбола через катетер, ввведенный в легочную артерию по кровеносным сосудам.
- Имплантация кава-фильтра- размещение миниатюрных конструкций из проволоки в нижней полой вене для препятствия попадания тромбов из ног в легочную артерию.
Фармакотерапия при ТЭЛА
Осуществляется преимущественно с помощью антикоагулянтов - препаратов, регулирующих свертываемость крови и уменьшающих риск образования тромбов в будущем. Основными антикоагулянтами, назначаемыми при тромбоэмболии легочной артерии, тромбоэмболии ветвей легочной артерии и тромбоэмболии мелких ветвей легочной артерии, являются варфарин и гепарин.
Подбор антикоагулянтов, подбор варфарина и гепарина - прерогатива врача-кардиолога, ангиохирурга и флеболога. Самостоятельно подбирать себе дозы этих препаратов нельзя, поскольку каждое из этих лекарств может оказать серьезное побочное действие на организм!
Лечение тромбоэмболии (амбулаторное ведение после выписки из стационара)
После решения основных задач по устранению тромба человек и вне стационара должен выполнять все предписания лечащего врача и регулярно проходить необходимые обследования. Благополучно перенесенная тромбоэмболия - отнюдь не гарантия того, что заболевание никогда не вернется. Лишь внимание к своему здоровью и неукоснительное следование лечебному плану - залог полноценной и долгой жизни без рецидивов ТЭЛА.
Профилактика тромбоэмболии
В профилактические мероприятия при ТЭЛА входят:
- прием антикоагулянтов;
- регулярные занятия физкультурой, повышенная двигательная активность;
- поддержание нормального веса;
- ношение специального компрессионного трикотажа (по показаниям);
- регулярный осмотр кардиолога, пульмонолога, флеболога.
В многопрофильной клинике «МедикСити» вы можете пройти полную диагностику организма и получить необходимое лечение у врачей более 30 специальностей в любое удобное для вас время! Без очередей, в удобное для вас время, по предварительной записи.
Рудько Гали Николаевна
Врач-кардиолог, врач функциональной диагностики
Высшая квалификационная категория, Член Российского кардиологического общества
Тромбоэмболия. Признаки и морфология тромбоэмболии
Тромбоэмболия. Признаки и морфология тромбоэмболии
Тромбоэмболия легочной артерии является нередким ведущим к смерти осложнением травм. В ее патогенезе при травмах важную роль играют местные и общие гемодинамические расстройства, аутосенсибнлизация организма продуктами распада поврежденных тканей и глубокие сдвиги в свертывающей и антисвертывающей системах крови. Повышение свертываемости крови на фоне измененной реактивности организма создает благоприятные условия для образования флеботромбоза или обострения имевшегося до травмы тромбофлебита как источника тромбоэмболии.
Различают тромбоэмболию малого и большого круга кровообращения.
Тромбоэмболия малого круга кровообращения проявляется эмболией легочной артерии. При многих травмах ее источником является тромбоз глубоких вен нижних конечностей пли таза, а при травме позвоночника — тромбоз околопозвоночных вен. При тромбозе вен нижних конечностей тромбы здесь довольно крупные, темно-красного цвета, плотноватой консистенции с тусклой поверхностью. Некоторые из них могут иметь сегментированные участки в виде небольших перехватов; хвостовая часть нередко разрыхлена из-за наслоений красных свертков крови.
При травме позвоночника поиск источника тромбоэмболии представляет большие трудности, если имеются множественные и «равнозначные» очаги тромбоза — не только в зоне травмы, но также в венах таза и голеней
Тромбоэмболия основного ствола и главных ветвей легочной артерии обычно заканчивается внезапной смертью встедствие остановки сердца.
При вскрытии легочной артерии до извлечения органокомплекса в ее просвете обнаруживают тромбоэмбол достаточно характерного вида. Из его уплотненных участков целесообразно взять материал для гистологического исследования. Микроскопически здесь обнаруживают картину красного (чаще) или смешанного (реже) тромба в виде волокнисто-слоистой массы фибрина с большим количеством эритроцитов и тем пли иным числом лейкоцитов.
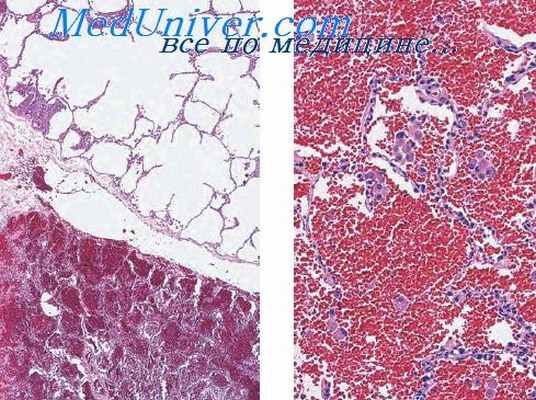
Легкие при эмболии основного ствола легочной артерии макроскопически мало изменены. Микроскопически в них отмечают значительное уменьшение ажурности легочной паренхимы. Округлые очертания альвеол утрачиваются, межальвеолярные перегородки становятся извитыми, а полости неправильной вы тянутой и даже щелевидной формы, т. е. обнаруживается картина дистелектаза и ателектаза. Наряду с этим имеются участки, где легочная ткань сохранила присущую ей воздушность.
В каждом поле зрения малого увеличения микроскопа во внутридольковой и междольковой соединительной ткани видны спастически сокращенные и измененные по типу дистонии сосуды. Соответственно они имеют извилистые очертания и узкий просвет или извитость чередуется с паретическим расширением. Эритроцитов в таких сосудах немного или просветы их пустые. Артерии замыкающего типа, представляющие в легких специализированные сосудистые устройства (в препаратах их надо искать близ бронхов, особенно в прикорневой зоне), в одних местах сужены пли закрыты, в других — зияют. Капиллярная сеть легочной паренхимы кровенаполнена неравномерно: участки малокровия чередуются с участками, где капилляры представляются как бы инъецированными кровью.
При эмболии периферических сосудов легких объем их увеличен. На разрезах обнаруживают множественные эмболы в просветах средних и мелких артерий. Микроскопически картина легких отличается полиморфизмом. Ткань отечна, полнокровна, встречают очаги пневмонии различной давности, очаговые кровоизлияния и геморрагические инфаркты со смазанными границами. Одновременно отмечают местный тромбоз как проявление глубокого нарушения кровообращения в легких.
Тромбоэмболия большого круга кровообращения при травме встречается редко. Она обычно обусловлена заболеваниями: отрывом тромботических наложений от клапанов сердца (тромбоэндокарднты), осложненными формами атеросклероза аорты, позвоночных и некоторых других магистральных артерий. Оторвавшиеся тромбоэмболы током крови могут заноситься в различные органы и вызывать в бассейне закупоренного сосуда геморрагический или ишемический некроз ткани.
Наиболее часто поражаются головной мозг, почки, селезенка, кишечник.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Морфологические признаки прижизненной контракции (ретракции) тромботических эмболов

Цель. Установить, происходит ли in vivo контракция (ретракция) тромбов и тромботических эмболов, используя структурные признаки сжатия сгустков крови: компрессионную деформацию эритроцитов и перераспределение фибрина на поверхности сгустка.
Методы. Исследовали 3 посмертных лёгочных тромботических эмбола методами сканирующей электронной микроскопии и световой микроскопии после окраски срезов гематоксилином-эозином и по методу Маллори.
Результаты. В составе 2 исследованных лёгочных эмболов, извлечённых через 7 и 15 ч после смерти пациентов, обнаружены эритроциты в форме многогранника, или полиэдра («полиэдроциты»), которые образуются в результате механической деформации под действием контрактильных сил, генерируемых активированными тромбоцитами. Кроме того, выявлено неравномерное распределение фибрина внутри эмбола, проявляющееся вытеснением фибрина к периферии, что характерно для контрактированного сгустка крови. В 1, наиболее «старом» эмболе, извлечённом через 38 ч после смерти пациента, указанные признаки контракции отсутствовали, что связано либо с посмертным аутолизом, либо с патологическим нарушением контракции при жизни.
Вывод. Тромботические эмболы ex vivo имеют морфологические признаки контракции, свидетельствующие о прижизненном сжатии первичных тромбов и/или тромботических эмболов, что может быть важным патогенетическим механизмом восстановления нарушенного кровотока в очаге тромботической окклюзии сосуда; наличие или отсутствие компрессированных эритроцитов внутри и преимущественное расположение фибрина по периферии тромба или эмбола потенциально могут служить дополнительными патоморфологическими критериями давности наступления смерти.
Ключевые слова
Полный текст
Тромботические эмболы — наиболее часто встречающаяся разновидность эмболов, которые могут возникать при отрыве тромба целиком или его части. Размеры тромбоэмболов варьируют от микрон до нескольких сантиметров. Тромбоэмболия возникает при любых видах тромбоза, осложняющего течение онкологических [1], инфекционно-септических, сердечно-сосудистых и многих других заболеваний [2].
В подавляющем большинстве случаев эмболизируются тромбы вен большого круга кровообращения или правых камер сердца. При этом фрагменты тромбов попадают в устье или разветвления лёгочной артерии, что ведёт к тромбоэмболии лёгочной артерии (ТЭЛА) [2, 3].
ТЭЛА вызывает либо правожелудочковую недостаточность и инфаркт лёгкого при закупорке мелких и средних ветвей лёгочной артерии, либо внезапную смерть при локализации эмбола в стволе и крупных ветвях лёгочной артерии. В последнем случае существенную роль в танатогенезе играет пульмокоронарный рефлекс, сопровождающийся спазмом венечных артерий. Таким образом, тромбоэмболия — потенциально смертельное осложнение тромбоза [2], поэтому, чтобы избежать тромбоэмболии, необходимо предупредить образование тромба или своевременно удалить его [4].
Одна из возможных причин тромбоэмболии — нарушение контракции, или механического сжатия, тромба под действием контрактильных сил активированных тромбоцитов, прилипших к фибрину [5, 6]. Снижение контракции может способствовать механическому разрушению и эмболизации не вполне компактного первичного тромба. Кроме того, контракция может уменьшать размер тромбов или тромбоэмболов, то есть уменьшать степень окклюзии кровеносных сосудов и усиливать кровоток в обход тромботических масс [7]. К сожалению, контракция сгустков и тромбов остаётся одной из наименее изученных реакций свёртывания крови, гемостаза и тромбоза, а возможность прижизненной контракции тромбов не доказана.
В недавних исследованиях было показано, что контракция сгустков крови in vitro сопровождается перераспределением фибрина и его накоплением в периферийно-поверхностных зонах, а также сжатием эритроцитов и изменением их формы с двояковогнутой на многогранную [8]. Это даёт основания считать компрессию эритроцитов и перераспределение фибрина на поверхности сгустка морфологическими критериями контракции и использовать их для доказательства прижизненного сжатия тромба или тромботического эмбола при исследовании тромботического материала, извлечённого в результате хирургической или патологоанатомической тромбэктомии.
В данной работе исследованы лёгочные эмболы, изъятые посмертно у пациентов, с целью изучения возможных морфологических признаков прижизненной контракции.
Пациент 1, мужского пола, возраст 56 лет, секция произведена через 7 ч после смерти. Препараты, влияющие на свёртывающую систему крови, при жизни не получал.
– Основное заболевание: «Злокачественное новообразование переднего средостения с распадом ткани (опухолевый конгломерат размером 20×18×15 см и массой 2000 г, муфтообразно окружающий перикард, сдавливающий правый желудочек сердца)».
– Осложнения основного заболевания: «Тромбоз в полости правого желудочка сердца. Нарастающая ТЭЛА с закупоркой мелких ветвей. Гиперкоагулемия (уровень фибриногена 8,54 г/л, этаноловый тест положительный). Двусторонний гидроторакс (300 мл). Гидроперикард (80 мл). Паренхиматозная дистрофия миокарда, печени, почек».
– Сопутствующие заболевания: «Атеросклероз брюшного отдела аорты (3-я стадия, III степень), стенозирующий коронаросклероз, мелкоочаговый кардиосклероз. Гипертоническая болезнь».
Пациент 2, мужского пола, 66 лет, секция произведена через 15 ч после смерти. Препараты, влияющие на свёртывающую систему крови, при жизни не получал.
– Основное заболевание: «Рак нижней доли левого лёгкого с распадом опухолевых узлов, диссеминацией по левой плевральной полости, метастазами в надпочечники, паратрахеальные и парагастральные лимфатические узлы (низкодифференцированный веретеноклеточный рак лёгкого). 26.07.2016 были проведены: диагностическая миниторакотомия слева, биопсия плевры, дренирование плевральной полости».
– Осложнения основного заболевания: «Смещение средостения вправо. Пристеночный тромбоз в полости правого желудочка сердца. Тромбоэмболия основного ствола лёгочной артерии. Общее венозное полнокровие паренхиматозных органов. Отек лёгких. Правосторонний гидроторакс (400 мл). Печёночная недостаточность (аспартатаминотрансфераза 559 ЕД/л, аланинаминотрансфераза 110 ЕД/л, реактивный гепатит, многочисленные очаговые центролобулярные некрозы гепатоцитов). Анемия смешанного генеза (эритроциты 3,57×1012/л, уровень гемоглобина 81 г/л, гематокрит 26,3%)».
– Сопутствующие заболевания: «Атеросклероз аорты (3-я стадия, III степень), подвздошных артерий (3-я стадия, IV степень), коронарных артерий (1-я стадия, II степень, без стеноза). Мелкоочаговый диффузный кардиосклероз. Гипертоническая болезнь (эксцентрическая гипертрофия миокарда массой 430 г, толщина левого желудочка 1,8 см, правого — 0,3 см, гипертрофия кардиомиоцитов). Простая киста в правой доли печени».
Пациентка 3, женского пола, 70 лет, секция произведена через 38 ч после смерти. Получала при жизни следующие препараты: эноксапарин натрия (клексан, эниксум), надропарин кальция (фраксипарин), затем гепарин натрия, ацетилсалициловую кислоту (аспирин).
– Основное заболевание: «Рак тела матки с прорастанием в органы малого таза. Операция 27.10.2016 — удаление матки и придатков (гистерэктомия и двусторонняя сальпингоофорэктомия), резекция большого сальника (неоперабельная опухоль сальника). Дренирование брюшной полости».
– Осложнения основного заболевания: «Тромбоэмболия основного ствола лёгочной артерии из вен малого таза. Общее венозное полнокровие паренхиматозных органов. Отек лёгких. Анемия (эритроциты 2,96×1012/л, уровень гемоглобина 81 г/л, гематокрит 24%). Тромбоцитопения (число тромбоцитов 63×109/л). Гиперкоагулемия (уровень фибриногена 6,7 г/л, этаноловый тест положительный)».
Сканирующая микроскопия. 3 эмбола, выделенные из лёгочной артерии во время вскрытия, промывали в изотоническом растворе натрия хлорида и фиксировали в 2% глутаровом альдегиде на забуференном фосфатами изотоническом растворе натрия хлорида. Фиксированные сгустки промывали в 50 мМ растворе какодилата натрия, содержащего 100 мМ растворе натрия хлорида (pH=7,4), затем обезвоживали в этаноле в возрастающих концентрациях 30–100 об.% и высушивали гексаметилдисилазаном. Образцы покрывали напылением золото-палладиевой смеси. После фиксации эмболы были разрезаны, и внутреннее содержимое образцов исследовано в сканирующем электронном микроскопе FEI Quanta 250 (FEI, Hillsboro, OR, США). Для каждого препарата было получено 10–15 снимков, взятых в случайно выбранных местах.
Гистологические и гистохимические исследования. Фиксированные в 10% нейтральном формалине образцы эмболов промывали в проточной воде, разрезали, обезвоживали в спиртах восходящей концентрации и заливали в парафин. Делали срезы толщиной 4 мкм, перед окрашиванием депарафинировали и дегидратировали. Препараты окрашивали гематоксилином и эозином для выявления форменных элементов крови, а также по Маллори для визуализации фибрина.
Морфологическая характеристика лёгочных эмболов.
Пациент 1. Макроскопически тромбоэмбол имеет длину 9–9,5 см и диаметр от 0,5 до 1,5 см. Консистенция умеренно уплотнённая. Поверхность гладкая, серо-красная с чередованием бурого цвета. На разрезе относительно однородная структура тёмно-бордового цвета с едва заметным серым крапом.
Гистологически (рис. 1, А, Б) отчётливое разделение на «красную» и «белую» зоны, расположенные слоисто, с хорошо различимыми форменными элементами. При увеличении ×400 и гистохимическом окрашивании по Маллори отчётливо видны эритроциты, плотно упакованные и имеющие форму многоугольников. Как в «красных», так и в «белых» зонах диффузно-очаговые скопления полиморфноядерных лейкоцитов, больше выраженные возле границ фибрина и эритроцитов. Фибрин располагается в виде как глыбчатых скоплений, так и тяжисто-волокнистых структур, больше в поверхностных зонах. В глубине сгустка резкий переход от целых эритроцитов к разрушенным.
Рис. 1. Патоморфологическая характеристика лёгочного тромбоэмбола пациента 1. А. Слоистое строение тромботической массы с хорошо различимыми форменными элементами. Окраска гематоксилином и эозином. Увеличение ×100, линейка=0,2 мм. Б. Эритроциты плотно упакованы и имеют вид многоугольников (Er), фибрин в виде глыбок и тяжисто-волокнистых структур (F). Окраска по Маллори. Увеличение ×400, линейка=0,05 мм. В. Эритроциты разной степени деформации, покрытые нитями фибрина. Сканирующая электронная микроскопия. Линейка=20 мкм
Электронно-микроскопически (рис. 1, В) отчётливо визуализируются как сильно деформированные эритроциты многоугольной формы, так и относительно мало изменённые эритроциты, расположенные ближе к периферии, которые сплющены лишь частично и не столь плотно упакованы. Обрывки фибрина умеренно и избирательно покрывают деформированные форменные элементы крови.
Пациент 2. Макроскопически тромбоэмбол имеет слегка уплощённую форму: длина 6,5–7 см, минимальный диаметр 0,5 см, максимальный диаметр 1,2 см. Плотность умеренно-эластическая. На разрезе неоднороден, имеет светло-серую окраску ближе к поверхности и тёмно-бордовую окраску ближе к середине. В целом наблюдается чередование тёмных и светлых участков.
Гистологически (рис. 2, А) наблюдается слоистое строение сгустка, так как содержатся участки, имеющие микроскопический вид как «белого», так и «красного» тромба. В более поверхностных «белых» зонах (рис. 2, Б) различимы фибрин, расположенный сетью, а также большое количество диффузно расположенных полиморфноядерных лейкоцитов. В «красных», более центрально локализованных зонах, помимо тромбоцитарных агрегатов и фибрина, расположено много эритроцитов разной формы, включая полиэдроциты, причём некоторые зоны (прокрашенные по Маллори желтоватым цветом) содержат небольшое количество разрушенных эритроцитов.
Рис. 2. Патоморфологическая характеристика лёгочного тромбоэмбола пациента 2. А. Слоистое строение тромботической массы с чётким разделением на «белые» (W) и «красные» (R) зоны. Окраска гематоксилином и эозином. Увеличение ×100, линейка=0,2 мм. Б. Фибрин, расположенный сетью по периферии (F), и эритроциты разной формы в более центрально расположенных участках (Er). Окраска по Маллори. Увеличение ×400, линейка=0,05 мм. В. Большинство эритроцитов сплющено, они имеют вид многогранников, фибрин преобладает в периферийных участках эмбола. Сканирующая электронная микроскопия. Линейка=20 мкм
Электронно-микроскопически (рис. 2, В) в большинстве участков, особенно ближе к сердцевине эмбола, эритроциты сплющены и плотно упакованы в виде многогранников (полиэдроциты), с умеренным или незначительным количеством фибрина на поверхности и его практически полным отсутствием непосредственно между самими полиэдроцитами. Лишь единичные эритроциты имеют недеформированную двояковогнутую форму или слегка деформированы. Нити фибрина преобладают в более периферийно-поверхностно расположенных отделах тромбоэмбола.
Пациентка 3. Макроскопически тромбоэмбол имеет длину около 9 см, диаметр равномерный — 1,5–1,6 см. Консистенция уплотнённая. На разрезе слегка неоднороден: имеет более светлую поверхность и постепенное затемнение по направлению к центрально расположенным участкам. В целом строение относительно однородное.
Гистологически (рис. 3, А) наблюдается крайне полиморфное строение сгустка с весьма условным разделением на «красные»
и «белые» участки, так как во многих участках обнаруживаются одновременно как лейкоциты, фибрин, агрегированные тромбоциты, так и эритроциты. Фибрин (рис. 3, Б) рассредоточен по всей толще эмбола и располагается пластами. Между нитями фибрина имеется некоторое количество неразрушенных эритроцитов, а также нейтрофилов с незначительной примесью мононуклеарных лейкоцитов, причём доля эритроцитов лишь незначительно увеличивается от поверхности по направлению к центру эмбола. Ближе к центру сгустка обнаруживается большое количество гемолизированных эритроцитов и крайне малое количество фибрина.
Рис. 3. Патоморфологическая характеристика лёгочного тромбоэмбола пациентки 3. А. Отсутствие слоистости (Er) и полиморфность строения с большим количеством разрушенных (H) эритроцитов. Окраска гематоксилином и эозином. Увеличение ×100, линейка=0,2 мм. Б. Фибрин рассредоточен равномерно и лежит пластами (F), эритроциты не деформированы (Er). Окраска по Маллори. Увеличение ×400, линейка=0,05 мм. В. Форменные элементы неплотно расположены, эритроциты преимущественно не деформированы, фибрин обильно покрывает форменные элементы. Сканирующая электронная микроскопия. Линейка=20 мкм
Электронно-микроскопически (рис. 3, В) обнаруживается большое количество слабо изменённых бугристых, незначительно вздутых или практически неизменённых двояковогнутых эритроцитов округлой формы, а также лейкоцитов, крайне обильно покрытых фибриновыми наложениями в виде осадков, хлопьев или протяжённых нитей, скрывающих за собой форменные элементы в большинстве случаев у поверхности сгустка. Структуры тромбоэмбола относительно неплотно упакованы по отношению друг к другу.
Результаты исследования показывают, что в составе лёгочных эмболов пациентов 1 и 2 присутствуют эритроциты в форме многогранника, или полиэдра («полиэдроциты»), которые образуются в результате механического сжатия под действием контрактильных сил, генерируемых активированными тромбоцитами [8]. Кроме того, выявлено неравномерное распределение фибрина внутри тромбоэмбола: вытеснение фибрина к периферии эмбола. Эти две особенности строения — наличие полиэдроцитов и перераспределение фибрина к периферии — являются морфологическими критериями контракции, то есть сжатия сгустка крови [8].
Важно подчеркнуть, что оба эмбола с признаками прижизненной контракции были извлечены и зафиксированы через 7 и 15 ч после смерти, когда посмертные изменения тромбоэмболов ещё не очень велики [9]. В 1 из 3 исследованных лёгочных эмболов (пациентка 3) не наблюдалось морфологических признаков контракции (не было полиэдроцитов и перераспределения фибрина на периферию), фибрин располагался равномерно по всей толщине эмбола. Поскольку эмбол пациентки 3 был получен и зафиксирован через 38 ч после смерти, не исключено, что особенности строения связаны с посмертным аутолизом, который, как известно, вызывает разрушение клеток [9]. В то же время отсутствие признаков сжатия эмбола может быть результатом отсутствия или существенного уменьшения прижизненной контракции.
Это нарушение могло быть следствием приёма антикоагулянтов и антитромбоцитарных препаратов, а также патологических изменений количества и качества тромбоцитов. Нарушение способности сгустков крови к контракции описано при некоторых тромботических состояниях, включая венозный тромбоз [10] и ишемический инсульт [11]. В пользу предположения о прижизненном отсутствии контракции свидетельствует глубокая тромбоцитопения у пациентки 3, которая сопряжена с ослаблением контрактильного потенциала тромбоцитов и уменьшением степени контракции сгустков крови [12].
Выводы
1. Тромботические эмболы лёгочной артерии имеют морфологические признаки контракции (наличие изменённых эритроцитов характерной формы и перераспределение фибрина в область периферии), свидетельствующие о прижизненном сжатии первичных тромбов и/или тромбоэмболов, что может являться патогенетическим механизмом регуляции кровотока в очаге тромботической окклюзии сосуда.
2. Отсутствие морфологических признаков контракции эмболов может быть или результатом нарушения контракции при жизни, или следствием посмертных изменений по типу аутолиза.
Авторы заявляют об отсутствии конфликта интересов по представленной статье.
Авторы выражают благодарность сотрудникам кафедры морфологии и общей патологии Казанского (Приволжского) федерального университета проф. А.П. Киясову и Ф.Ф. Хузину за методическую помощь. Работа выполнена при поддержке Программы повышения конкурентоспособности Казанского федерального университета среди мировых научно-образовательных центров.
Лечение массивной тромбоэмболии легочной артерии на современном этапе
УО «Белорусский государственный медицинский университет», ГУ «Республиканский научно-практический центр«Кардиология», УЗ «Городская клиническая больница скорой медицинской помощи», УЗ «Солигорская центральная районная больница»
Массивная тромбоэмболия легочной артерии остро возникающее, тяжелое заболевания, в основе которого лежит окклюзия главных легочных артерий с редукцией более 60% легочного кровотока тромботическими массами. Клиническая картина заболевания связана с возникновением тяжелых нарушений легочной и системной гемодинамики и проявляется развитием артериальной гипотензии или шока. Смертность в первые часы заболевания достигает 68%, что позволяет тромбоэмболии легочной артерии занимать третье место среди самых распространённых причин смерти, уступая лишь инфаркту миокарда и нарушениям мозгового кровообращения.
ключевые слова: тромбоэмболия легочной артерии, массивная тромбоэмболия легочной артерии, венозная тромбоэмболия, лечение тромбоэмболии легочной артерии
для цитирования: Статкевич Т.В., Патеюк, И.В., Ильина Т.В., Демидович Д.В., Янукович А.С., Митьковская Н.П. Лечение массивной тромбо-эмболии легочной артерии на современном этапе. Неотложная кардиология и кардиооваскулярныериски, 2017, Т. 1, №1, С. 46-51.
Massive pulmonary embolism is an acute, severe disease, which is based on the occlusion of the main pulmonary arteries with a reduction of more than 60% of pulmonary blood flow by thrombotic masses. The clinical presentation of the disease is associated with the occurrence of severe disorders of pulmonary and systemic hemodynamics and
is manifested by the development of arterial hypotension or shock. Mortality in the first hours of the disease reaches 68%, which allows pulmonary embolism rank third among the most common causes of death, second only to myocardial infarction and stroke. Effective therapy using all available current techniques can help improve the prognosis and survival of this category of patients.
keywords: pulmonary embolism, massive pulmonary embolism, venous thromboembolism, pulmonary embolism treatment
for references: Statkevich T.V., Patsiayuk I.V., Ilina T.V., Demidovich D.V.,Yanukovich A.S., М4^$кауа N.P. Current Treatment Of Mas¬sive Pulmonary Thromboembolism. Neotlozhnayakardiologiya ikardioovaskulyarnyeriski [Emergency cardiology and cardiovascular risks], 2017, vol. 1, no. 1, pp. 46-52.
Венозная тромбоэмболия (ВТЭ) включает в себя тромбоз глубоких вен и тромбоэмболию легочной артерии (ТЭЛА). Это третье по распространённости сердечно-сосудистое заболевание с ежегодной встречаемостью 100-200 на 100 тыс. человек. ВТЭ может быть смертельной в острой фазе или вести к хроническому течению и инвалидности [1, 2].
Острая ТЭЛА – наиболее серьёзное клиническое проявление ТГВ. Эпидемиологию ТЭЛА трудно определить, потому что она может оставаться бессимптомной, а её диагностика случайной. В некоторых случаях первым проявлением ТЭЛА может быть внезапная смерть [3]. В целом, ТЭЛА – одна из главных причин смертности, заболеваемости и госпитализаций в Европе. Поскольку лица старше 40 лет имеют более высокий риск, чем молодые, и каждое десятилетие жизни риск удваивается, предполагается рост случаев ТЭЛА в будущем, включая и смерть от нее [3, 4, 5].
Распространенность ТЭЛА прогрессивно увеличивается с возрастом, что значительно повышает вероятность наличия у пациентов хронической обструктивной болезни легких, ожирения, атеросклеротического поражения сосудов. Указанные состояния имеют свои патофизиологические составляющие для развития сердечно-сосудистых и дыхательных нарушений, морфологического изменения стенок сердца и сосудистого русла, нейроэндокринного дисбаланса [6]. Острые гемодинамические нарушения, сопровождающие развитие ТЭЛА, существенным образом сказываются на работе сердца, выраженность, направленность и значимость указанных нарушений могут меняться при наличии у пациента указанной коморбидной патологии.
Современные принципы диагностики и ведения пациентов с ТЭЛА включают в себя этапы оценки клинической вероятности наличия заболевания (шкала Wells, шкала Geneva), а также определение риска ранней (30-дневной) смерти в связи с ТЭЛА. Верификация диагноза осуществляется преимущественно методом мультиспиральной компьютерной томографии (МСКТ) с контрастированием легочных артерий (рисунок 1), в отдельных случаях путем проведения вентиляционно-перфузионной сцинтиграфии, пульмоангиографии [7, 8, 9].
Рисунок 1. Результаты МСКТ с контрастированием легочных артерий: нормальное распределение контрастного вещества в системе легочной артерии (А); дефекты распределения контрастного вещества демонстрируют наличие тромбоэмболии преимущественно в системе левой легочной артерии (Б).
Классификация ТЭЛА с выделением массивной, субмассивной и ТЭЛА мелких ветвей является преимущественно анатомической и основывается на анализе локализации и объёма поражения легочного русла. В настоящей публикации мы сосредоточились на вариантах лечения массивной ТЭЛА, которая в абсолютном большинстве случаев согласуется с ТЭЛА высокого риска ранней смерти и имеет клинические проявления в виде шока или артериальной гипотензии в дебюте заболевания (рисунок 2) [1, 7, 10].
Рисунок 2. Стратификация риска ранней смерти при ТЭЛА.
Подходы к терапии ТЭЛА включают мероприятия по стабилизации гемодинамики и дыхания, проведение антикоагулянтной терапии, а также, при наличии показаний, тромболизиса и использование хирургических методов лечения. Место приложения каждого подхода базируется на системе стратификации риска летального исхода в стационаре или в первые 30 суток от манифестации клиники, которая первоначально включает анализ наличия у пациента шока или гипотензии и сразу выделяет категории пациентов высокого риска, имеющих вышеуказанные симптомы [7, 11]. При этом под артериальной гипотензией понимают снижение систолического артериального давления (САД) до 40 мм рт. ст., длящееся >15 мин, в отсутствие нового случая сердечной аритмии, гиповолемии либо сепсиса [7].
Антикоагулянтная терапия
Антикоагулянтная терапия является неотъемлемым компонентом лечения пациентов с ТЭЛА. Стандартная продолжительность составляет не менее 3 месяцев. Последующее решение о продлении антикоагулянтной терапии с целью вторичной профилактики ТЭЛА принимается с учетом индивидуальных особенностей конкретного пациента, путем анализа риска рецидива заболевания, развития кровотечений [7, 12].
Введение парентеральных антикоагулянтов (нефракционированного гепарина или низкомолекулярных гепаринов или фондапаринукса) осуществляется с первых суток заболевания и продолжается в среднем 5-10 дней [7].
В настоящее время низкомолекулярные гепарины или фондапаринукс имеют ряд ценных преимуществ (меньший риск развития кровотечений, гепарининдуцированной тромбоцитопении) и являются предпочтительными в терапии ТЭЛА. Ведение нефракционированного гепарина актуально для пациентов, которым показана реперфузионная терапия, а также при наличии тяжелого ожирения и снижения функции почек (клиренс креатинина < 30 мл/мин), проводится под контролем активированного частичного тромбопластинового времени (АЧТВ). Внутривенное введение нефракционированного гепарина начинают в виде болюса 80 ЕД/кг с последующей инфузией 18 ЕД/кг в час. Коррекцию дозы осуществляют в зависимости от значений АЧТВ (таблица 1), определение АЧТВ необходимо через 4-6 часов после болюса, через 3 часа после каждой коррекции дозы, затем, при достижении целевых значений АЧТВ один раз в день [1, 7, 11, 13].
Таблица 1. Подбор дозы нефракционированного гепарина в зависимости от значений АЧТВ при ТЭЛА.
| АЧТВ | Изменение дозы |
| < 35 сек (< 1,2 времени контроля) | 80 ЕД/кг болюсно, увеличить скорость инфузии на 4 ЕД/кг в час |
| 35-45 сек (1,2-1,5 времени контроля) | 40 ЕД/кг болюсно, увеличить скорость инфузии на 2 ЕД/кг в час |
| 46-70 сек (1,5-2,3 времени контроля) | Введение без изменения дозы |
| 71-90 сек (2,3-3,0 времени контроля) | Снизить скорость инфузии на 2 ЕД/кг в час |
| > 90 сек (> 3,0 времени контроля) | Прекратить инфузию на 1 час, затем снизить скорость инфузии на 3 ЕД/кг в час |
В таблице 2 представлены одобренные для лечения ТЭЛА низкомолекулярные гепарины и пентасахариды.
Таблица 3. Низкомолекулярные гепарины и пентасахариды, одобренные для терапии ТЭЛА.
| Лекарственное средство | Доза и интервал введения |
| Эноксапарин | 1,0 мг/кг каждые 12 часов или 1,5 мг/кг один раз в сутки |
| Тинзапарин | 175 ЕД/кг один раз в сутки |
| Дальтепарин | 100 МЕ/кг каждые 12 часов или 200 МЕ/кг один раз в сутки |
| Надропарин | 86 МЕ/кг каждые 12 часов или 171 МЕ/ кг один раз в сутки |
| Фондапаринукс | 5 мг (при массе тела менее 50 кг), 7,5 мг (при массе тела 50-100 кг), 10 мг (при массе тела более 100 кг) один раз в сутки (при наличии снижения клиренса креатинина в диапазоне 30-50 мл/мин доза должна быть снижена на 50%) |
Параллельно назначению парентеральных антикоагулянтов необходимо инициировать подбор дозы варфарина или рассмотреть возможность назначения новых пероральных антикогулянтов: ривароксабана, апиксабана, дабигатрана, эдоксабана [7, 14, 15, 16].
Следует отметить, что, согласно последним рекомендациям, альтернативой назначению парентерального антикоагулянта с параллельным подбором дозы варфарина у пациентов невысокого риска в острый период ТЭЛА может служить назначение новых оральных антикоагулянтов: ривароксабана в дозе 15 мг 2 раза в сутки в течение первых трех недель с последующим переходом на 20 мг один раз в сутки (IB), апиксабана в дозе 10 мг 2 раза в сутки в течение первой недели с последующим переходом на 5 мг 3 раза в сутки (IB) [7, 17, 18, 19].
Тромболитическая терапия
Тромболитическая терапия показана пациентам высокого риска ранней смерти при ТЭЛА. Обязательным и определяющим компонентом клинической картины указанной категории пациентов является нестабильность гемодинамики с наличием шока или артериальной гипотензии. Проведение тромболитической терапии имеет максимальную эффективность в течение первых 48 часов с момента развития клинической картины ТЭЛА, но может оказаться эффективным при длительности симптомов 6-14 дней [1, 7, 20, 21].
При ТЭЛА цель системного тромболизиса относительно краткосрочная. Снижение тромботической обструкции легочного артериального русла может способствовать быстрому восстановлению функции правого желудочка [22].
Тромболитическая терапия у пациентов с ТЭЛА одобрена с использованием стрептокиназы (250 000 ЕД внутривенно в течение 30 минут, затем 100 000 ЕД в час в течение 12-24 часов или ускоренный режим: 1,5 миллиона ЕД в течение 2 часов), урокиназы (4400 ЕД/кг в течение 10 мин, затем 4400 ЕД/кг в час в течение 12-24 часов или ускоренный режим: 3 миллиона ЕД в течение 2 часов) или тканевого активатора плазминогена (альтеплазы) (100 мг в течение 2 часов или ускоренный режим: 0,6 мг на кг в течение 15 минут (максимальная доза 50 мг) [7, 23, 24].
Противопоказания к тромболитической терапии представлены в таблице 3.
Таблица 3. Противопоказания к тромболитической терапии.
| Абсолютные противопоказания |
| • Геморрагический инсульт или инсульт неясного происхождения любой давности |
| • Ишемический инсульт в течение предыдущих 6 месяцев |
| • Поражение или опухоль центральной нервной системы |
| • Большая травма/операция/травма черепа в течение предыдущих 3-х недель |
| •Желудочнокишечное кровотечение в течение предыдущих 4-х недель |
| • Кровотечение |
| Относительные противопоказания |
| • Транзиторная ишемическая атака в течение предыдущих 6 месяцев |
| • Пероральная антикоагулянтная терапия |
| • Беременность/первая неделя после родов |
| • Травматичная реанимация |
| • Рефрактерная артериальная гипертензия (систолическое артериальное давление > 180 мм рт. ст.) |
| • Тяжелое заболевание печени |
| • Инфекционный эндокардит |
| • Обострение язвенной болезни |
Хирургическая эмболэктомия
Первая попытка хирургического лечения ТЭЛА датируются 1908 годом и известна как операция Тренделенбурга. Только в 1924 году немецкий хирург Мартин Киршнер добился успешного исхода данного вмешательства. Длительное время хирургическая эмболэктомия выполнялась редко и оценить ее эффективность и безопасность не представлялось возможным [1].
На современных этапах хирургическая эмболэктомия используется редко и может быть показана пациентам с ТЭЛА высокого риска при крайне тяжелой степени нарушения перфузии легких, выраженных гемодинамических расстройствах, неэффективности или наличии противопоказаний тромболитической терапии, а также пациентам с тромбами правого предсердия, застрявшими в овальном окне межпредсердной перегородки [7, 25, 26, 27].
Чрескожные инвазивные вмешательства
Чрескожное инвазивное вмешательство у пациента с ТЭЛА предполагает извлечение тромба из просвета легочных артерий, что дает возможность быстрого восстановления функции правого желудочка, способствует ликвидации симптомов заболевания и улучшению показателей выживаемости. Операция показана пациентам с ТЭЛА высокого риска при наличии абсолютных противопоказаний к проведению тромболитической терапии [7, 25, 26, 27].
Чрескожные инвазивные вмешательства у пациентов с ТЭЛА (рисунок 2) представлены несколькими вариантами: реолитической, аспирационной и роторной тромбэктомией, ультразвуковой тромболитической терапией, катетерной фрагментацией тромбоэмболов [1, 7, 27].
Рисунок 3. Пульмоноангиограммы пациента с ТЭЛА: визуализируются дефекты наполнения в системе верхней ветви правой легочной артерии, демонстрирующие наличие ТЭЛА (А); тот же пациент после проведения аспирационной тромбэктомии, восстановление проходимости в системе правой легочной артерии (Б).
Венозные фильтры
Венозные фильтры (рисунок 4) широко использовали в прошлом с значительным снижением частоты их применения в последнее десятилетие. Проведенные исследования показали, что несмотря на то, имплантация венозного фильтра снижает частоту развития ранней ТЭЛА, в долгосрочной перспективе поздние осложнения вмешательства (формирование хронической окклюзии нижней полой вены, развитие тяжелой хронической венозной недостаточности нижних конечностей) начинают доминировать над их лечебной ролью [7, 28, 29, 30].
Рисунок 4. Варианты венозных фильтров.
В настоящее время показаниями для установки венозного фильтра (рисунок 5) являются: острая ТЭЛА у пациентов, имеющих абсолютные противопоказания к проведению антикоагулянтной терапии, рецидивирующая ТЭЛА несмотря на адекватную антикоагулянтную терапию.
Рисунок 5. Этапы имплантации венозного фильтра: катетеризация нижней полой вены (А); установка венозного фильтра в нижнюю полую вену (Б).
Тромбоэмболия у животных
В ветеринарной практике одной из причин серьезного нарушения кровообращения, и зачастую смерти животного является тромбоэмболия. Порой хозяева даже не успевают доставить своего питомца в ветеринарную клинику, настолько стремительно развивается эта болезнь.
Тромбоэмболия – острое нарушение естественного кровообращения, которое происходит вследствие закупорки (эмболизации) артерии тромбом, то есть сгустком крови.
От этого сгустка отслаиваются частицы и распространяются по всему организму животного, забивая мелкие сосуды и нарушая циркуляцию крови. При этом начинается воспалительная реакция, которая растворяет сгустки, и может угрожать жизни животного, если поражено слишком много сосудов или большой сосуд (легочная артерия, аорта).
Причиной тромбоэмболии является повышенная склонность к образованию тромбов, которая зависит от многих факторов. Следствием повышения свертываемости крови может быть любое повреждение стенки сосуда, попадание в кровь определенных ферментов, в том числе пищеварительных. Также повышение тромбообразования наблюдается при нарушении антикоагулянтной системы крови, то есть при снижении выделения веществ, замедляющих свертывание крови.
На фото показан тромб в аорте у кота.
Таким образом, причин для данного заболевания может быть много, например шок, хирургические вмешательства, патологии во время беременности, травмы, аллергии, ишемия, кровотечения, неоправданное применение препаратов, повышающих свертываемость крови и прочее.
Так при хронической сердечной недостаточности животным в качестве профилактики пожизненно прописывают препараты-антикоагулянты (варфарин, аспирин, клопидогрель). Целесообразность таких мер объясняется тем, что хроническая сердечная недостаточность - наиболее частая причина тромбоэмболии у кошек (более 85% случаев).
Тромбоэмболия имеет очень высокий процент рецидивирования, причем повторное заболевание протекает тяжелее, чем предыдущие эпизоды. При остром рецидиве наблюдается высокая смертность.
Заболевание может поражать животное независимо от вида, пола и породы. Но в основном тромбоэмболия наблюдается у кошек.
Клиническая картина
Тромбоэмболия характеризуется внезапностью появления, признаки болезни развиваются очень стремительно. Довольно резко возникает выраженное угнетение и комплекс неврологических расстройств у животного. Поведение его свидетельствует о том, что пациент испытывает боль, но где именно непонятно.
На видео кот с тромбоэмболией. Вялый паралич тазовых конечностей.
Основой неврологических симптомов является ишемическое повреждение нервных тканей, ведь они наиболее уязвимы к дефициту кислорода. Уже спустя 3 минуты после нарушения в них кровообращения, развиваются признаки ишемии, особенно подвержено некрозу серое вещество спинного мозга. О сложности заболевания, можно судить исходя из установленной степени неврологических расстройств. В нашей ветеринарной клинике каждый случай сопровождался парезами и параличами с симптомами поражения нижних двигательных нейронов (вялый паралич); ослаблением или полным отсутствием рефлексов, понижением или исчезновением болевой чувствительности. Встречается монопарез, парапарез и тетрапарез.
На этом видео кот с параличом нижних конечностей в результате тромбоэмболии.
Диагностика
Диагностика тромбоэмболии проводится на основании многих методик:
- Неврологическое обследование.
- Лабораторное установление времени свертываемости крови.
- Тромбокоагулометрия.
- Выявление клинических симптомов (изменение температуры, боль, парезы, параличи и пр.).
- Биохимический и клинический анализ крови.
- Ангиография (рентгенологическое исследование кровеносных сосудов, производимое с помощью специальных рентгеноконтрастных веществ). Этот метод является наиболее информативным при данном заболевании.
- Кардиологическое обследование (Rg-КГ, ЭХОКГ).
- УЗИ сосудов с Доплером.
- В случае гибели животного - патологоанатомическое вскрытие.
На этом снимке хорошо различим тромб в сердце (в левом желудочке) у кота.
По результатам всех исследований в нашей ветеринарной клинике проводится распределение животных по группам, это необходимо для прогнозирования исхода и выбора лечения:
- 1 группа. К ней относятся пациенты с неврологическими расстройствами 1-3 степени, при этом наблюдается компенсированное нарушение кровообращения и легкая форма ишемии. При своевременном лечении у пациентов этой группы наблюдается 100% выживаемость и полное сохранение функций всех конечностей. Зачастую у таких больных может наступить самовыздоровление, однако важно подчеркнуть, что при отсутствии лечения почти всегда наблюдаются рецидивы!
- 2 группа. К ней относятся животные с неврологическими расстройствами 3-4 степени, Кровообращение – субкомпенсированное, степень ишемии – средняя. Выживаемость в этой группе составляет 80%, полностью восстановить функции конечностей не удается.
- 3 группа. К ней относятся пациенты с 5 степенью неврологических расстройств. Смертность здесь составляет 98 %, но в редких случаях такие пациенты все-таки могут выжить.
Лечение тромбоэмболии
Терапевтическое лечение тромбоэмболии направлено на обеспечение притока крови к сердцу, предотвращение дальнейших ишемических повреждений еще живых клеток организма. Инфузионная терапия - на удержание жидкой части крови в сосудистом русле. Улучшение гематокрита и вязкости крови улучшает ее текучесть, что способствует ее прохождению через измененное сосудистое русло.
Тромболитическая терапия необходима для восстановления кровотока через закупоренные сосуды и уменьшения давления в них. Такая терапия проводится в течение 24-72 часов, после ее окончания проводится гепаринотерапия в течение 7 дней.
Наряду с инфузионной и тромболитической терапией, применяют препараты из группы антиоксидантов и антигипоксантов, а также препараты, улучшающие периферическое кровообращение (пентоксифиллин), проводится противошоковая терапия.
Лечение тромбоэмболии хирургическим путем заключается в удалении тромба. Это возможно, когда тромб локализован в области бифуркации аорты (ее деление на общие подвздошные артерии, находится обычно на уровне IV—V поясничного позвонка). Техника операции заключается во вскрытии аорты, после чего током крови тромб вымывается из сосуда, далее аорта зашивается.
На видео показан этот процесс.
Сложность операции и прогнозы на ее результат зависят от тяжести состояния пациента и своевременности обращения хозяев животного в ветеринарную клинику.
Исходя из практического опыта, многие ветеринарные хирурги считают, что после возникновения эмболии максимальное время, в течение которого еще можно проводить операцию, – это 1 час. Высокая смертность при закупорке артерий связана с синдромом реперфузии - процесс, при котором продукты ишемического некроза попадают в кровь и оказывают патогенное влияние (способное вызвать болезни) на жизненно важные органы и системы.
При осуществлении длительной антикоагулянтной терапии необходимо контролировать свертываемость крови. Лучше это делать в ветеринарной клинике, но если в дальнейшем у владельцев нет времени или возможности на это, то их можно обучить проведению экспресс-оценки данного показателя.
Для такой процедуры понадобится чистое предметное стекло. На него нужно капнуть три капли крови. Далее, чтобы стекло сохраняло температуру, поместить его на ладонь или запястье и раскачивать, контролируя текучесть крови. Кровь должна сворачиваться через 5-9 минут, а на фоне приема антикоагулянтов – через 7–9 минут. Если время свертывания уменьшается, нужно увеличить дозу препарата.
Тромбоэмболия – болезнь, которая развивается внезапно, очень стремительно прогрессирует и часто рецидивирует. Поскольку основной этиологический фактор - сердечная недостаточность - неизлечим, животных с тромбоэмболией необходимо наблюдать и лечить на протяжении всей жизни. Такой пациент нуждается в регулярном посещении ветеринарной клиники для постоянного неврологического обследования. При профессиональном патронаже опытным ветеринарным врачом такой питомец может прожить полноценную жизнь без тяжелых осложнений.
Читайте также:
