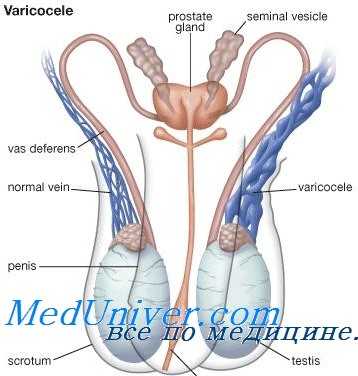
Варикозное расширение вен семенного канатика. Показания к операции
Добавил пользователь Владимир З. Обновлено: 30.01.2026
Лечение варикоцеле - варикозного расширения вен семенного канатика. Эффективность
Существуют многочисленные хирургические и консервативные методы исправления варикозного расширения вен семенного канатика. В литературе описаны подпаховые, паховые, забрюшинные и лапароскопические подходы.
Микрохирургический подпаховый подход довольно популярен. Данную операцию выполняют под местной анестезией, изолируют семенной канатик, оставляя интактной фасцию наружной косой мышцы живота. При этом восстановление происходит быстрее при минимальных болевых ощущениях. В паху делают маленький поперечный разрез наружного пахового кольца. Затем разрезают фасцию Скарпы и освобождают семенной канатик. Все видимые внутренние семенные вены лигируют.
Артериальные ветви, лимфатические сосуды и вены семенного канатика остаются интактными. С помощью микрохирургической техники процесс распознавания вен упрощается.
Паховый подход — самый распространенный у урологов. Паховый разрез делается под фасцией наружной косой мышцы живота. Фасцию вскрывают по направлению волокон и освобождают семенной канатик. Все видимые вены перевязывают. Некоторые хирурги используют во время процедуры операционный микроскоп. Подпаховый и паховый подходы предполагают использование папаверина (сосудорасширяющего средства) и допплеровского исследования сосудов с целью определения артериальных сосудов.
Забрюшинный подход (высокая перевязка, или операция Palomo) предполагает перевязку всего сосудистого пучка. Проводят разрез над внутренним паховым кольцом, и сосудистый пучок перевязывают в месте поворота сосуда. Таким образом, яичковую артерию также перевязывают. Кровоснабжение яичек обеспечивают артерии яичек и мышц, поднимающих яички. Лапароскопический доступ осуществляют чрезбрюшинно. Самый популярный консервативный подход — рентгенографическая эмболизация. Она представляет собой пункцию бедренной вены с проведением ангиографического зонда через полую вену, затем левую почечную вену в тестикулярную.
Рентгеноэндосакулярная окклюзия яичковой вены выполняется с использованием тромбирующих и склерозирующих препаратов, спирали Джанкуро. У опытного хирурга эмболизация, как правило, проходит столь же успешно, как хирургическое вмешательство. Данное оперативное вмешательство можно выполнить амбулаторно в условиях однодневного стационара.
У каждого подхода к перевязке варикозно расширенных вен семенного канатика есть свои преимущества и недостатки. Подпаховый подход вызывает меньше боли, потому что внешняя наклонная фасция не вскрывается, что обеспечивает более быстрое восстановление. На этом этапе встречается большее количество небольших по размеру вен, поэтому необходима микрохирургия. В свете этого для операции может потребоваться больше времени, чем в случае пахового подхода. Забрюшинный подход требует немного времени, однако он не знаком большинству урологов. Частота рецидивов может быть более высокой, так как проникающие ветви могут выходить из семенного канатика ближе к яичку.
Лапароскопическая хирургия — одна из наиболее быстро расширяющихся областей в урологии. Лапароскопическая перевязка при варикозном расширении вен семенного канатика — относительно простая процедура для хирурга с навыками проведения лапароскопических операций. Во многих случаях весь пучок перевязывают в забрюшинном пространстве над внутренним паховым кольцом, таким образом, при проведении данной процедуры теоретически может возникать беспокойство по поводу целостности яичковой артерии и лимфатических сосудов.
Хотя лапароскопическую хирургию считают минимально инвазивной, лапароскопическая перевязка при варикозном расширении вен семенного канатика является более инвазивной, так как в ее ходе подкожная процедура становится чрезбрюшинной. К тому же лапароскопический подход требует больше экономических затрат.
Эмболизация — более предпочтительная процедура, так как не требует общей анестезии или разреза. Она также устраняет риск повреждения артерии. Вмешательство проводит оперативный хирург-радиолог, обладающий соответствующими навыками. К другим осложнениям относят: лучевую нагрузку, опасность реакции на внутривенное введение контраста и возможность смещения извитых сосудов.
Успешность лечения варикоцеле
Лечение варикозного расширения вен семенного канатика — спорный вопрос в терапии мужского бесплодия. Результаты нескольких исследований показали, что приблизительно в 66% случаев происходит восстановление параметров спермы, а в 43% — зачатие. Современные исследования дают противоречивые результаты.
Исследования Nieschlag и соавт. не зафиксировали увеличения удавшихся зачатий, если парам рекомендовали не проводить хирургической коррекции при варикозном расширении вен семенного канатика. Существует несколько критических отзывов по поводу этого исследования. Более половины пар отказались от эксперимента. Исследования Madgar и соавт. показали четкое различие между перевязкой варикозно расширенных вен семенного канатика и простым наблюдением.
Через 1 год в группе, подвергавшейся лечению, было зафиксировано 60% случаев зачатия, в то время как в контрольной группе этот показатель составил 10%. Когда контрольная группа также стала подвергаться лечению, количество случаев оплодотворения достигло 44%. Недостатком данного исследования является относительно небольшое количество участников-пациентов — 35 пар.
Недавний метаанализ не показал, что варикоцелэктомия повышает вероятность спонтанной беременности, но улучшает параметры спермограммы: концентрацию, прогрессивную подвижность, фрагментацию ДНК и оксидативный стресс // Baazeem A. et al. Varicocele and male factor infertility treatment: A new meta-analis and review of the role of varicocele repair// European Urology, 2011.
Осложнения и рецидивы варикозно расширенных вен семенного канатика после лечения
Осложнения после перевязки варикозно расширенных вен семенного канатика возникают редко. Наиболее опасное — повреждение тестикулярной артерии с последующей атрофией. Однако атрофия яичка не всегда возникает после повреждения тестикулярной артерии. Одно из исследований показало наличие повреждения артерии в 0,9% случаев, но при этом не было зафиксировано случаев атрофии яичка. Другое осложнение — водянка яичка, возникающая вследствие повреждения лимфатических сосудов. Она возникает приблизительно в 7-15% случаев. Наконец, рецидивы варикозного расширения вен семенного канатика встречаются в 10% случаев.
Рецидив варикоцеле бывает результатом неудачной попытки перевязки одной и более венозных ветвей или особенностью сосудистой архитектоники данного пациента. Использование микрохирургической техники уменьшает частоту рецидивов, однако проводить сравнение разнообразных хирургических методов довольно сложно, так как исследования дают различные результаты.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Варикозное расширение вен семенного канатика. Показания к операции
Варикозное расширение вен семенного канатика — самая частая причина мужского бесплодия. Эту патологию обнаруживают приблизительно у 27% мужчин, состоящих в бесплодном браке. Примерно у 80% мужчин с диагнозом «вторичное бесплодие» диагностируют варикозное расширение вен семенного канатика. Но не всегда варикозное расширения вен семенного канатика оказывается причиной бесплодия, так как более чем 25-30% мужчин ставят диагноз варикоцеле.
Варикозное расширение вен семенного канатика вызвано расширением внутренних семенных вен гроздьевидного сплетения. Данную патологию чаще обнаруживают слева, однако у 20% бесплодных мужчин выявляют двустороннее варикозное расширение вен семенного канатика. Точная патофизиология варикозного расширения вен семенного канатика неясна, однако данное нарушение может привести к патозооспермии, одна из причин которой — повышение температуры мошонки.
Выделяют три степени варикозного расширения вен семенного канатика:
• I степень — пальпируется во время пробы Вальсальвы;
• II степень — ощущается при пальпации;
• III степень — видно через кожу мошонки.
Больным с изолированным правосторонним варикозным расширением вен семенного канатика необходимо сделать снимки брюшины для оценки забрюшинных образований, которые могут вызывать обструкцию почечной или полой вены.
Ранее считали, что размер варикозного расширения вен семенного канатика неважен (небольшое варикоцеле считали столь же сложным для вмешательства, как и значительное варикозное расширения вен семенного канатика). Так возникло понятие субклинического варикозного расширения вен семенного канатика (которое можно обнаружить с помощью УЗИ, а не во время физикального обследования). Согласно данным недавних исследований, показано, что расширение вен семенного канатика III степени более опасно, чем I степени.
Большинство исследователей не считают субклиническое варикозное расширение вен семенного канатика серьезной проблемой.
Показания для операции при варикозном расширении вен семенного канатика
Наиболее общим показанием для восстановительных хирургических вмешательств при варикозном расширении вен семенного канатика бывает бесплодие в сочетании со значительными отклонениями от нормы при анализе спермы. Восстановительная хирургия показана также в случае бесплодия, когда при нормальном анализе спермы произошло нарушение качественной функции спермы, результатом чего стала невозможность оплодотворения.
Варикозное расширение вен семенного канатика может вызывать болевые ощущения, что также считают показанием к операции. Однако в этом случае необходима предоперационная консультация со специалистом, так как зачастую достаточно сложно точно определить причину скротальных болей.
Мужчина с варикоцеле, желающий зачать ребенка, но никогда не пытавшийся сделать этого прежде, сталкивается со своего рода дилеммой. Без анализа попыток зачатия нельзя сделать предположений о фертильности мужчины. Даже если анализ спермы показывает некоторые отклонения от нормы, пациент все же может оказаться способным к оплодотворению.
С учетом того, что варикозное расширение вен семенного канатика может вызвать деградацию параметров спермы на долгое время, большинство мужчин с данной патологией не бесплодны. Но, несмотря на это, восстановительная операция при варикоцеле в данном случае обоснованна, так как поможет устранить потенциальный источник бесплодия в будущем.
По этой причине многие мужчины, страдающие варикозным расширением вен семенного канатика, — сторонники хирургической коррекции этой патологии.
Наличие варикозного расширения вен семенного канатика у пациентов с азооспермией — серьезная проблема. Ранние исследования показали, что приблизительно у половины мужчин, перенесших хирургическое вмешательство, возобновлялась выработка сперматозоидов, однако естественное оплодотворение было возможно лишь в редких случаях.
Таким образом, целью коррекции варикоцеле должно было быть предотвращение извлечения спермы из яичка и связанных с этим осложнений. Кроме того, некоторым пациентам не проводили биопсию яичка во избежание обструкции выводящего протока.
Последующие исследования Schlegel и соавт. подвергли сомнению вопрос о пользе хирургической коррекции варикозного расширения вен семенного канатика у мужчин с необструктивной азооспермией. В послеоперационном периоде у 22% мужчин анализ показал наличие сперматозоидов, но лишь у 10% было зафиксировано наличие подвижных сперматозоидов.
У тех пациентов, кто подвергался перевязке варикозного расширения вен семенного канатика, таких показателей не отмечено. Таким образом, показания для перевязки семенного канатика при варикозном расширении его вен у мужчин с необструктивной азооспермией ограничены.
Варикозное расширение вен малого таза у мужчин
Варикозное расширение вен малого таза у мужчин – застойное полнокровие тазовой области, обусловленное изменением архитектоники сосудов. Основное проявление - периодически возникающие ноющие тупые боли внизу живота, усиливающиеся при физической нагрузке. Некоторые мужчины отмечают симптомы дизурии: учащенное мочеиспускание, дискомфорт. Диагностика включает ТРУЗИ, допплерографию, МРТ (КТ) органов малого таза. Лечение коррелирует со степенью поражения сосудов и может быть консервативным (флеботоники, антикоагулянты, НПВС) с коррекцией поведения или оперативным, направленным на ликвидацию варикозного деформированных сосудов или причины, приведшей к патологии.
МКБ-10
Общие сведения
Варикозное расширение вен малого таза (ВРВМТ) у мужчин маскируется под ряд заболеваний: простатит, рецидивирующее варикоцеле, геморрой. Нередко перечисленные патологии присутствуют в различных комбинациях. Кроме этих заболеваний, в 57% варикозная болезнь вен таза сочетается с водянкой яичка, сперматоцеле, гидатидой Морганьи. Впервые венозное сплетение простаты было описано в начале XVIII века анатомом Г.Д. Санторини. В него притекает кровь от простаты, дна мочевого пузыря, везикул с дальнейшим поступлением во внутреннюю подвздошную вену. С ВРВМТ сталкивается около 15-20% мужчин, с возрастом вероятность появления варикозной деформации вен малого таза возрастает.
Причины
Патология может быть врожденной и приобретенной. В первом случае генетическая предрасположенность обуславливает врожденную слабость интимы сосудистых стенок. Деформации вен также способствует неадекватная работа створочного аппарата, который не выдерживает дополнительной нагрузки и создает обратный ток крови. Существует ряд состояний, которые приводят к тазовому варикозу:
- Сосудистая патология. Синдром повышенного давления в системе воротной вены, артериовенозные конфликты, врожденные сосудистые мальформации усиливают нагрузку на вены, нарушая адекватный отток крови к сердцу и вызывая полнокровие тазовых органов. Синдром Мея-Тернера, при котором происходит механическое сдавление левой общей подвздошной вены правой общей подвздошной артерией и формирование внутренних шпор, проявляется варикозом и двустороннем варикоцеле.
- Дисплазия соединительной ткани. Кровь движется по венам и артериям под давлением. Неправильное развитие соединительной ткани, которой выстлана интима сосуда, приводит к нарушению строения сосудистой стенки, ее расширению (утрате эластичности) и даже разрыву. Часть крови оттекает от сердца обратно, вызывая венозный застой, а в дальнейшем - варикозное расширение вен и хроническую венозную недостаточность.
- Опухолевый процесс. Новообразование значительных размеров может сдавливать нижнюю полую и подвздошную вены, что также нарушает ток крови. Ниже препятствия сосуды деформируются, появляется тенденция к тромбообразованию. Аналогичные последствия могут быть при болезни Ормонда (ретроперитонеальный фиброз). Хроническое асептическое воспаление соединительной и жировой ткани ведет к сдавлению сосудов и их изменению.
- Поведенческие привычки. Отсутствие физической активности, переедание способствуют развитию метаболического синдрома с нарушением работы сердечно-сосудистой системы. Хроническое депонирование крови в тазу вызывает конгестию. Венозный застой провоцируют противоестественная задержка эякуляции, чрезмерная мастурбация, отсутствие регулярного семяизвержения. Подъем тяжестей сопровождается повышением давления в сосудах и их постепенной деформацией.
Патогенез
Повышение венозного давления приводит к ослаблению сосудистых стенок и варикозной трансформации. Клапаны не выдерживают нагрузки, и часть крови остается в венах малого таза, что порождает конгестию мочеполового венозного сплетения, приводит к венозной гиперемии, нарушает микроциркуляцию. Создавшаяся хроническая тканевая гипоксия предрасполагает к воспалительным процессам. Изначально присутствуют функциональные изменения - дилатация вен мочеполового сплетения, снижение скорости кровотока, депонирование и выключение из кровообращения значительного объема крови. Длительно существующее состояние осложняется развитием дистрофических и склеротических процессов в интиме вен, что усугубляет конгестию и обменные нарушения. На этом фоне появляется СХТБ с нарушением уродинамики.
Симптомы ВРВМТ у мужчин
Клинические проявления патологии коррелируют со степенью выраженности изменений сосудов. Если они незначительны, симптоматика отсутствует. На продвинутых стадиях болезни появляются боли различной интенсивности внизу живота, в промежности, чаще умеренные, ноющие. Болевые ощущения усиливаются после поднятия тяжестей и ходьбы, во время полового акта, после семяизвержения. При дефекации, связанной с необходимостью натуживания при запорах, треть пациентов отмечает боль внизу живота.
Типично усиление неприятной симптоматики при перемене положения тела в пространстве. Часто боль иррадиирует в поясничную область или бедро. При осмотре промежность и мошонка несколько отечны. Чем выраженнее конгестия, тем больше вероятность присоединения дизурических расстройств. Частое мочеиспускание малыми порциями, ощущение переполненного мочевого пузыря - типичные проявления варикоза малого таза.
Осложнения
К осложнениям варикоза вен малого таза у мужчин относят бесплодие ‒ его вероятность выше при сопутствующем билатеральном расширении вен гроздьевидного сплетения семенных канатиков. Усиленный приток крови к яичкам вызывает нарушения сперматогенеза. Изменения в спермограмме той или иной степени выраженности присутствуют у 25% мужчин с данной патологией. Сосудистая деформация может привести к повышенному тромбообразованию, миграции тромба с тромбоэмболией, разрыву вены с массивным кровотечением. Фиброз, кальциноз и диффузные изменения в простате по типу хронического воспаления отмечаются у 45% мужчин. Варикоз сосудов таза приводит к эректильной дисфункции, которая диагностируется у 83% пациентов с варикоцеле. Это обуславливается патологическим венозным сбросом и формированием шунтов между спонгиозными и кавернозными телами пениса, склеротическими изменениями тканей, мальформациями сосудов кавернозного бассейна.
Диагностика
У мужчин 2-х стороннее варикоцеле всегда подозрительно на сопутствующий тазовый варикоз, особенно если патология носит рецидивирующий характер. Тазовая флебография с введением контраста может быть выполнена при подозрении на коллатеральные ответвления от подвздошных вен. К компьютерной или магнитной томографии прибегают и в тех случаях, когда первичные тесты визуализации не смогли полностью прояснить ситуацию. Пациентам требуется консультация андролога, флеболога. Алгоритм исследований при данной патологии:
- Способы визуализации. Варикоз малого таза и вен семенных канатиков подтверждают с помощью ТРУЗИ, для оценки скорости кровотока и диаметра сосудов используют допплеровское картирование (УЗДГ простаты). Визуализация вен в зоне дорсального венозного комплекса - критерий подтверждения тазового варикоза у мужчин. УЗДС вен малого таза - более точный метод, который позволяет получить двухмерное изображение сосудистой системы. При подозрении на эректильную дисфункцию сосудистого генеза на фоне варикоза вен таза выполняют фармакокавернозографию.
- Лабораторная диагностика. Специфичных анализов для подтверждения варикозного расширения вен таза нет. Пациенту назначают коагулограмму для оценки свертывающей системы крови. Анализ нативного эякулята (спермограмма) показывает нарушения процесса сперматогенеза. Так как жалобы аналогичны клиническим проявлениям при воспалении простаты, исследуют ее секрет с помощью микроскопии, при повышенном количестве лейкоцитов и бактерий проводят ПЦР-диагностику на вензаболевания. По данным исследований, сопутствующее варикозу малого таза воспаление в простате выявляют у 72% мужчин.
Дифференциальная диагностика проводится с несосудистыми причинами синдрома хронической тазовой боли, простатитом, опухолью в проекции малого таза, забрюшинным фиброзом. Любой из этих диагнозов не исключает комбинации с тазовым варикозом, поэтому если нет эффекта от проводимой терапии, или случаются частые рецидивы, обосновано полное клинико-флебологическое исследование.
Лечение ВРВМТ у мужчин
Если сосудистые изменения незначительны, мужчине с варикозом рекомендуют устранить провоцирующие факторы, возможно проведение профилактической курсовой терапии с динамическим наблюдением. В тяжелых случаях решение о ведении пациента принимается коллегиально с учетом рекомендаций сосудистого хирурга, возраста пациента и сопутствующей патологии.
- Оперативное лечение. При выборе вмешательства учитывают, какие именно вены подверглись варикозной трансформации, причину патологии. Показания к эндоваскулярной операции: выраженная симптоматика, двустороннее варикоцеле (рецидивирующее), подтвержденная варикозная трансформация вен простаты, компрессия подвздошных вен или наличие их коллатералей. При ВРВМТ может выполняться ангиопластика и стентирование подвздошных вен, имплантация стента для устранения ангиоваскулярного сдавления, эмболизация пораженных кровеносных сосудов и пр.
- Консервативная терапия. У пожилых пациентов без клинических проявлений тактика ведения консервативная: флеботоники (синтетические и на растительной основе), антикоагулянты, витамины. Молодым людям, планирующим отцовство, с сопутствующим 2-х сторонним варикоцеле и тазовым варикозом, необходима операция. Действие лекарств направлено на укрепление сосудистой стенки, уменьшение расстройств гемодинамики. При болевом синдроме возможно использование нестероидных противовоспалительных средств короткими курсами.
Прогноз и профилактика
Прогноз для жизни при начальной стадии варикоза благоприятный. Варикозное расширение тазовых вен при правильном поведении может длительно протекать в компенсированной форме. Исход для продвинутых стадий болезни зависит от своевременности выполнения оперативного вмешательства и коррекции поведенческих привычек.
Профилактические мероприятия включают приверженность здоровому образу жизни (регулярные занятия спортом, правильное питание), нормализацию веса, отказ от чрезмерных физических нагрузок и, особенно, поднятия тяжестей. Сексуальное поведение также во многом определяет риск развития варикозной болезни вен малого таза: прерванный или неестественно пролонгированный половой акт, мастурбация без семяизвержения и прочие половые эксцессы недопустимы, так как способствуют созданию венозной конгестии в малом тазу.
1. Варикозная болезнь органов таза мужчины/ О.Б. Жуков, А.А. Капто, Д.С. Михайленко, В.В. Евдокимов// Андрология и генитальная хирургия. - 2016 - Т.17, №4.
2. Варикозное расширение вен предстательной железы у пациентов с варикоцеле/ Капто А.А.// Экспериментальная и клиническая урология. - 2017 - №1.
3. Синдром Мея–Тернера и варикозная болезнь вен органов малого таза у мужчин/ Капто А.А.// Андрология и генитальная хирургия. - 2018. - 2018 - Т.19, №4.
Операция Иваниссевича
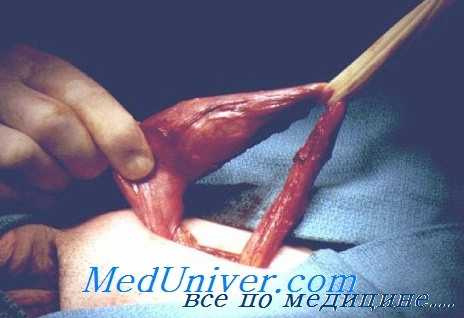
Операция Иваниссевича – хирургическое вмешательство, применяемое при варикоцеле и предполагающее перевязку яичковой вены в ее подвздошном отделе. Является общепризнанным методом оперативного лечения при варикоцеле любой степени у подростков и взрослых пациентов. Мможет проводиться как под наркозом, так и под местной анестезией. Осуществляется в условиях андрологического либо урологического стационара. В некоторых клиниках выполняется с использованием специальной оптической техники, что позволяет уменьшить риск повреждения яичковой артерии. Стоимость вмешательства повышается при использовании микрохирургической оптики.
Операция Иваниссевича – классическая хирургическая техника. Долгое время считалась золотым стандартом оперативного лечения варикоцеле. Современные специалисты в области андрологии указывают, что эта методика имеет ряд недостатков. Гидроцеле после вмешательства возникает у 7-10% больных, рецидив варикоцеле выявляется у 25% пациентов. У детей частота рецидивирования достигает 43%. Тем не менее, патогенетичность метода, большой опыт специалистов при использовании данной техники и возможность применения микрохирургического оборудования позволяют операции Иваниссевича оставаться одним из самых широко используемых методик лечения варикоцеле.
Показания
Операция Иваниссевича производится при варикоцеле у взрослых и детей. Одни авторы считают, что с учетом доказанной связи между расширением вен семенного канатика и мужским бесплодием операцию Иваниссевича необходимо проводить в как можно более ранние сроки. Другие специалисты указывают на то, что далеко не все пациенты с варикоцеле страдают от нарушений фертильности. С учетом перечисленных факторов, показания определяются индивидуально в зависимости от опыта андролога и традиций конкретной клиники.
Противопоказания
Противопоказаниями к операции Иваниссевича являются острые инфекционные заболевания, тяжелый сахарный диабет, хроническая терапевтическая патология в стадии декомпенсации, острые воспалительные процессы в области мочеполовой системы, гнойные поражения кожи и подлежащих тканей любого генеза и локализации (фурункулы, инфицированные раны, гнойничковые высыпания), выраженные нарушения свертывающей системы крови.
Подготовка
При определении показаний к вмешательству используются данные опроса и внешнего осмотра, результаты пробы Вальсальвы, пальпаторного исследования гроздьевидного сплетения, допплерографии, УЗИ органов мошонки, спермограммы и анализа крови на половые гормоны. Перед вмешательством больным необходимо совершить туалет половых органов, сбрить волосы в области паха и нижней части живота. Если операция Иваниссевича будет проводиться под наркозом, следует отказаться от пищи с 22 часов вечера.
Методика
Больного укладывают на спину. Операция Иваниссевича выполняется через горизонтальный разрез длиной 4-5 см на уровне передневерхней ости подвздошной кости в проекции пахового канала. После разреза кожи андролог продольно рассекает апоневроз внутренней и наружной косых мышц и тупо разводит мышцы. Ассистент фиксирует ткани крючками. Врач отодвигает париетальный листок брюшины к центру, обнаруживает лежащую на нем яичковую вену, выделяет сосуд, накладывает на него зажимы, пересекает вену и перевязывает ее центральный конец.
Поскольку яичковая вена на этом уровне может состоять из нескольких стволов и иметь коллатерали, андролог внимательно исследует зону выхода вен из пахового канала, чтобы выделить и перевязать все достаточно крупные венозные стволы. После пересечения наиболее крупного сосуда хирург вводит в дистальный конец вены зажим с тонкими браншами (москит) и одной рукой расширяет просвет сосуда, а другой массирует мошонку, выдавливая кровь из вен гроздьевидного сплетения. Этот прием позволяет ускорить спадание и регрессию сосудов в послеоперационном периоде.
Ассистент удаляет кровь, вытекающую из сдавленных вен гроздьевидного сплетения. Рану промывают, кровоточащие сосуды коагулируют. На ткани накладывают швы, рану дренируют резиновым выпускником и закрывают стерильной повязкой. На мошонку больного надевают суспензорий, позволяющий фиксировать половые органы при движениях и устранять натяжение семенного канатика под весом яичек при пребывании в вертикальном положении. Продолжительность операции Иваниссевича составляет 15-30 минут.
После операции Иваниссевича
При болях назначают анальгетики. Курс антибиотикотерапии составляет не менее 5 дней. Первую перевязку проводят на следующий день, выпускник удаляют через 1-2 дня. Швы снимают на 7-9 день. Пациента отпускают на амбулаторное лечение через несколько дней. Больному следует использовать суспензорий. На протяжении нескольких недель необходимо отказаться от процедур с перегреванием (бани, сауны, горячей ванны), половой жизни, ношения тесных плавок и обтягивающих брюк. В течение полугода нужно воздержаться от тяжелых физических нагрузок и занятий активными видами спорта.
Уменьшение варикоцеле при клинически выраженных формах болезни выявляется уже в течение первых суток после вмешательства. Об окончательном эффекте можно судить через 3-6 месяцев. В числе осложнений операции Иваниссевича – нагноение операционной раны, гидроцеле и случайная перевязка яичковой артерии. В отдельных случаях при перевязке артерии развивается атрофия яичка.
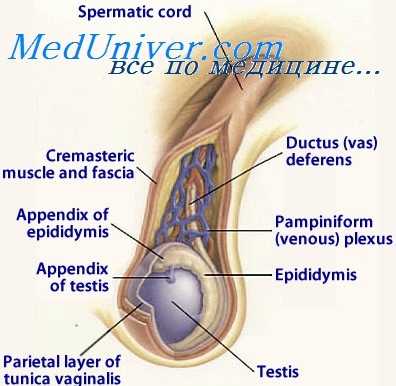
Варикоцеле
Варикоцеле — это варикозное изменение вен семенного канатика, сопровождающееся нарушением венозного оттока от яичка. Проявляется тянущими и распирающими болями, чувством дискомфорта и тяжести в мошонке, видимым расширением вен. Может возникнуть воспаление или разрыв варикозных сосудов с кровоизлиянием в мошонку. Прогрессирующее варикоцеле ведет к уменьшению размеров пораженного яичка, нарушению сперматогенеза, развитию раннего мужского климакса и бесплодия. Диагностика - УЗИ мошонки с допплерографией. Лечение может быть малоинвазивным (эмболизация сосудов) или хирургическим, проводимым по различным методикам.
Варикоцеле – заболевание, обусловленное варикозным расширением вен семенного канатика. Само по себе варикоцеле не угрожает жизни пациента и, как правило, не доставляет ему особого беспокойства. Основная опасность варикоцеле заключается в том, что заболевание может привести к развитию мужского бесплодия. При анализе эякулята нарушения сперматогенеза определяется у 20-70 % больных с варикоцеле. Существуют подтвержденные данные о корреляции между степенью нарушения продукции сперматозоидов и продолжительностью болезни. В некоторых случаях варикоцеле сопровождается болевым синдромом различной интенсивности.
По данным ВОЗ, варикоцеле страдает 15-17% мужчин. Частота заболеваемости может значительно колебаться в зависимости от возраста и места проживания. В возрасте 14-15 лет варикоцеле выявляется у 19,3% подростков, при призыве на военную службу – у 5-7% юношей. Нередко варикоцеле протекает практические бессимптомно и мужчины не обращаются за медицинской помощью. При проведении УЗИ признаки варикоцеле определяются у 35% мужчин, достигших половой зрелости. У подавляющего количества больных выявляется левостороннее варикоцеле, что обусловлено анатомическими различиями венозных систем яичка слева и справа. Справа варикозное расширение вен семенного канатика развивается у 3-8% пациентов, с двух сторон – у 2-12%.
Причины варикоцеле
Причиной может стать недостаточно хорошая работа клапанов вен семенного канатика. Венозные клапаны, в норме препятствующие обратному току крови, при повышенной нагрузке (физическое напряжение, вертикальное положение тела) не справляются с возросшим давлением. Из-за повышенного давления вены постепенно расширяются, со временем образуя опухолевидные венозные узлы.
Современные исследования, проведенные в области флебологии, выявили несколько причин возникновения первичного (идиопатического) варикоцеле: недостаточность соединительной ткани, образующей венозную стенку, недоразвитие или изменение клапанного аппарата региональных (вены яичка и семенного канатика) и магистральных вен или нарушение процесса формирования нижней полой вены во внутриутробном периоде.
Определенные анатомические особенности могут вызывать повышение давления в системе почечной вены. Венозная гипертензия вызывает несостоятельность клапанов вены яичка. Постепенно развивается обходной путь, у больных выявляется обратный ток крови из почечной вены в вену яичка, а оттуда – в гроздевидное сплетение. В качестве провоцирующего фактора, приводящего к развитию варикоцеле, может выступать повышение внутрибрюшного давления при длительном напряжении передней брюшной стенки (запоры, интенсивные физические нагрузки, постоянное пребывание в вертикальном положении).
Вторичное (симптоматическое) варикоцеле является осложнением объемного процесса в почках, тазу или забрюшинном пространстве. В этом случае причиной развития заболевания становится препятствие нормальному оттоку крови из вен семенного канатика.
Классификация
Выделяют следующие степени варикоцеле:
- 0 степень. Пальпаторно признаки варикоцеле не определяются. Варикозное расширение вен выявляется только при проведении инструментальных исследований (допплерография, УЗИ).
- 1 степень. В положении лежа вены не прощупываются, в положении стоя пальпаторно определяется расширение вен.
- 2 степень. При пальпации в положении лежа и в положении стоя определяются расширенные вены.
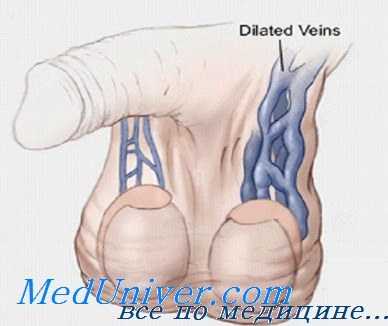
- 3 степень. Расширение вен семенного канатика и яичка видно невооруженным глазом.
Симптомы варикоцеле
Выраженность клинических проявлений варикоцеле зависит от степени расширения вен. При 0 и 1 стадии заболевания симптомы варикоцеле отсутствуют. Варикозное расширение вен, как правило, выявляется в ходе профилактического осмотра.
При 2 стадии варикоцеле пациенты предъявляют жалобы на боль в области мошонки. Выраженность болевых ощущений может значительно варьировать. Ряд больных отмечает лишь неудобство при ходьбе, у некоторых пациентов возникают резкие боли, по характеру напоминающие невралгические. Возможно усиленное потоотделение, ощущение жжения в области мошонки. Многие пациенты с варикоцеле жалуются на нарушения половой функции. В ходе физикального осмотра определяется расширение вен, достигающих нижнего полюса яичка и спускающихся ниже него. Яичко на пораженной стороне опускается, приводя к асимметрии и отвисанию половины мошонки.
При 3 стадии варикоцеле исчезает связь между болями и физической нагрузкой. Боли становятся постоянными, беспокоят пациентов в состоянии покоя и по ночам. При внешнем осмотре выявляются многочисленные грозди вен. Мошонка увеличивается, ее асимметрия становится более выраженной.
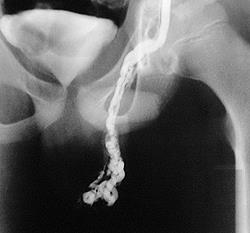
В абсолютном большинстве случаев постановка диагноза при варикоцеле не представляет затруднений для хирурга-флеболога. Больного опрашивают, чтобы определить обстоятельства развития и давность заболевания. Обращают внимание на возможные травмы поясничной области.
В ряде случаев при внешнем осмотре выявляются расширенные гроздевидные узлы. Пальпаторно определяются извилистые, червеобразные мягкие вены гроздевидного сплетения. У некоторых больных яичко на стороне поражения уменьшается в размере и становится дряблым.
При варикоцеле пальпаторное исследование обязательно проводится в горизонтальном, вертикальном положении и при натуживании (при проведении пробы Вальсальвы). Если расширенные вены справа не определяются при положении стоя и натуживании, скорее всего речь идет о первичном варикоцеле. Расширение вен при двухстороннем или правостороннем варикоцеле сохраняющееся в горизонтальном положении, может свидетельствовать о симптоматическом процессе.
Для исключения объемных образований, вызывающих симптоматическое варикоцеле, в обязательном порядке проводят УЗИ почек и забрюшинного пространства. Тромбоз сосудов, а также заболевания, приводящие к развитию вторичного варикоцеле, могут быть выявлены при проведении МРТ или КТ. Больным, достигшим совершеннолетия, назначают спермограмму (анализ эякулята). Часто при варикоцеле выявляется астенозооспермия (пониженная активность) и олигоспермия (уменьшение количества) сперматозоидов.
Термометрия, УЗИ мошонки, допплерография, теплография и реография являются факультативными диагностическими методами. Вместе с тем, использование УЗИ и допплероскопии нередко применяется для выявления субклинических форм варикоцеле. Для определения тактики лечения выполняют контрастные исследования: ретроградную почечно-яичковую венографию, трансскротальную тестикулофлебографию. В ряде случаев до, во время и после операции проводится антеградная венография.
Лечение варикоцеле
При вторичном варикоцеле необходимо лечить основное заболевание. При первичном варикоцеле 0 и 1 степени оперативное лечение не требуется. Проводятся мероприятия, направленные на устранение застоя в малом тазу (ограничение физической нагрузки, профилактика хронических запоров и т. д.). Иногда у пожилых пациентов отмечается положительный эффект при ношении суспензория. При 2 степени варикоцеле, сопровождающейся интенсивными болями, и 3 степени заболевания необходимо хирургическое лечение. Показания к оперативному лечению при варикоцеле: астенозооспермия и олигоспермия; отставание роста яичка на стороне поражения в период полового созревания; косметический дефект.
Выделяют три группы оперативных вмешательств при варикоцеле: поднятие яичка, эмболизация варикоцеле и иссечение вен. Иссечение вен может выполняться из субингвинального (на входе в паховый канал), ингвинального (в паховом канале) или ретроперитонеального (на выходе из пахового канала) доступа. В последние годы при варикоцеле все чаще проводятся микрохирургические и лапароскопические операции перевязки расширенных вен, позволяющие существенно снизить процент осложнений и рецидивов. В ряде случаев у детей и взрослых хорошие результаты достигаются при проведении рентгеноэндоваскулярной окклюзии вены яичка.
Профилактика
Хорошего эффекта при начальных стадиях варикоцеле в ряде случаев удается добиться, устранив застой в органах малого таза. Пациентам рекомендуют ограничить длительные физические нагрузки, нормализовать стул, исключить алкоголь, принимать витамины, вести регулярную половую жизнь, нормализовать режим труда и отдыха.
2. Современные подходы к диагностике и лечению варикоцеле/ Харченко И. В., Чекмарев В.М., Машков А.Е.
Читайте также:
