Внутривенный наркоз при бронхоскопии. Миорелаксанты при бронхоскопии
Добавил пользователь Валентин П. Обновлено: 29.01.2026
Методика двухкомпонентной бронхоскопии под наркозом с мышечной релаксаций и ИВЛ у детей младенческого и раннего детского возраста
Методика двухкомпонентной бронхоскопии под наркозом с мышечной релаксаций и ИВЛ у детей младенческого и раннего детского возраста.
(разработана совместно отделением эндоскопии, анестезиологии и ЛОР-отделением)
Бронхоскопия занимает одно из ведущих мест в диагностике заболеваний органов дыхания у детей. Во многих случаях бронхоскопия имеет решающее значение как для определения активности и протяженности патологического процесса, взятия материала для биопсии, так и для постановки диагноза. Часто бронхоскопия является единственной манипуляцией, спасающей жизнь, если необходимо удалить инородное тело нижних дыхательных путей.
В единичных отечественных и зарубежных клинических и экспериментальных работах, посвященных бронхоскопическим исследованиям у детей, показания к бронхоскопии противоречивы, неоднозначны, но хочется отметить, что абсолютных противопоказаний к бронхоскопии нет. R. E. Wood отметил, что «единственным абсолютным противопоказанием к бронхоскопии является отсутствие рациональных показаний».
В зависимости от используемого медицинского оборудования выделяют ригидную (РБС) и фибробронхоскопию (ФБС). Первая ригидная бронхоскопия была проведена Густавом Хиллианом в 1897 г. В начале XX в. этот метод получил широкое распространение в США и Великобритании, а затем и в других странах мира. Первую фибробронхоскопию выполнил Шигето Икеда в 1968 г.
Для проведения ригидной бронхоскопии(РБС) чаще всего используют дыхательные бронхоскопы «Karl Storz», обеспеченные устройством для ИВЛ. РБС может выполняться при сохраненном спонтанном дыхании с использованием ингаляционных анестетиков или на фоне ИВЛ. Первый тип анестезии используется достаточно часто, однако недостаточная глубина наркоза и гиповентиляция могут стать причинами возникновения ларинго- и бронхоспазмов. Для индукции и поддержания анестезии при выполнении РБС чаще всего применяют галогенсодержащие ингаляционные анестетики галотан или севофлуран, а также внутривенно (в/в) пропофол. Релаксация мышц обеспечивается сукцинилхолином. После в/в введения миорелаксантов производят интубацию трахеи бронхоскопом с последующим выполнением бронхоскопии. Тубусы ригидных бронхоскопов имеют широкий канал при небольшом внешнем диаметре, что позволяет свободно выполнять санацию бронхов даже у новорожденных (в т. ч. недоношенных) детей. Наличие дополнительного канала для ввода инструментов обеспечивает возможность проведения биопсии и хирургических эндобронхиальных вмешательств без развития альвеолярной гиповентиляции. Несмотря на обеспечение адекватной вентиляции легких во время эндоскопического исследования, РБС имеет ряд недостатков: увеличивается риск травматизации, отека голосовых связок и подсвязочного пространства ввиду возрастных анатомических особенностей дыхательных путей ребенка. Сложность доступа и осмотра голосовых связок, невозможность визуализации верхнедолевых и сегментарных бронхов — все это ограничивает использование РБС в детской практике. Для минимизации осложнений необходимо адекватно подбирать размер тубуса ригидного бронхоскопа в соответствии с возрастной группой.
Для проведения гибкой бронхоскопии (ГБ) чаще всего используют бронхоскопы фирм «Olympus», «Fujinon» и «Karl Storz». Приборы нового поколения, созданные на основе передовых эндоскопических технологий, позволяют получать высококачественные изображения, расширяющие возможности диагностики, лечения; отличаются эргономичностью, удобством введения и надежностью. Фибробронхоскопия может выполняться под местной анестезией у детей старшей возрастной группы, эмоционально устойчивых и контактных с врачом. При этом для снятия вагусного влияния за 30 мин до начала исследования больному подкожно вводят 1 мл 0,1% раствора атропина. Анестезию слизистой оболочки верхних дыхательных путей, гортани и нижнего носового хода выполняют распылением 10% раствора лидокаина. Анестезию голосовых складок осуществляют под визуальным контролем через катетер, введенный через биопсийный канал бронхоскопа. Анестезию карины, шпор долевых и сегментарных бронхов проводят 2% раствором лидокаина. У остальных пациентов исследование проводится под общей анестезией. Представленные в литературе данные проведения ГБ детям под наркозом не отражают методики проведения исследования с необходимостью протезирования дыхательной фукции с помощью ИВЛ в случае необходимости применения сукцинилхолина, а описывают проведение бронхоскопии на спонтанном дыхании с активной инсуфляцией увлажненного кислорода через канал гибкого бронхоскопа. В клинической практике методикой выбора при удалении инородного тела нижних дыхательных путей у детей является РБС в первую очередь из-за наличия широкого дополнительного канала, принимая во внимание недостатки РБС, по нашему убеждению, топическая диагностика и визуальная характеристика инородного тела должна проводиться гибким бронхоскопом, что делает необходимость проведения адекватной ИВЛ на всех этапах исследования особенно актуальной, о чем нас убедил клинический случай по удалению инородного тела нижних дыхательных путей у ребенка в возрасте одного года.
На наш взгляд, разработанная нами методика двухэтапной бронхоскопии, совместно с отделением анестезиологии – реанимации, позволяет проводить удаление инородного тела нижних дыхательных путей с применением ГБ для диагностики и РБС для удаления на фоне проводимой ИВЛ с применением мышечных релаксантов без развития клинически значимой гипоксемии. Компонент ГБ с проведением ИВЛ может быть использован для диагностики любых заболеваний грудной клетки или легких, в которые напрямую или косвенно вовлечено бронхиальное дерево.
Клинический случай в нашей клинике способствовал разработке методики двухэтапной бронхоскопии.
Пациентка Дарья К. 17.01.2020. рождения поступила в нашу клинику 26.01.2021, из анамнеза: около двух недель болеет пневмонией, по поводу чего получала лечение амбулаторно по месту жительства, где и выполнили R-графию ОГК, на которой выявлено инородное тело, предположительно металлического характера, предположительно в правом главном бронхе:
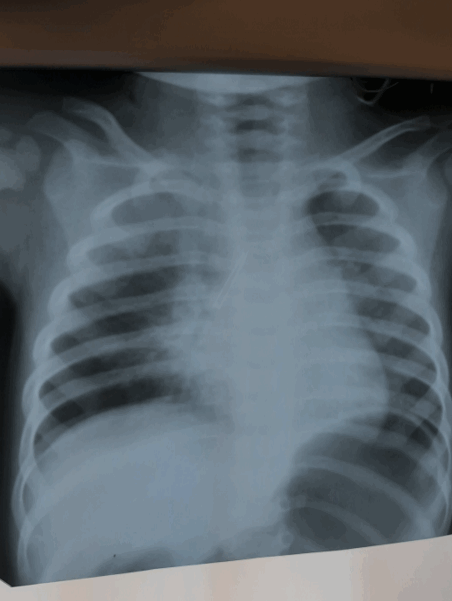
Пациентка поступила в отделение гнойной хирургии, в экстренном порядке взята на ригидную бронхоскопию с целью диагностики и извлечения инородного тела.
После вводной анестезии севораном на фоне введения сукцинилхолина и фентанила в возрастных дозировках при попытке интубации тубусом жёсткого бронхоскопа минимального размера, позволяющего провести инструмент для извлечения инородных тел и начала ИВЛ, произошло резкое ухудшение состояния пациентки, наросли признаки гипоксемии - тубус бронхоскопа извлечен. Состояние пациентки было стабилизировано за счет ИВЛ через лицевую маску на потоке 100% кислорода 6 л. в минуту SpO2-99%. Произведена повторная интубация ЭТТ диаметром 3,5 мм. ИВЛ не эффективна, признаки гипоксемии нарастают, выполнена экстубация. В дальнейшем до прибытия реанимационной бригады отделения ОРИТ протезирование дыхательной функции осуществлялось через лицевую маску. Исследование прекращено, пациентка переведена в отделение ОРИТ для дальнейшего лечения и обследования на самостоятельном дыхании. Было принято совместное решение о проведении двухэтапной бронхоскопии после стабилизации состояния с использованием фиброларингоскоп (аппарат имеется в наличии в ЛОР отделении нашего учреждения) с целью выявления причины неэффективности ИВЛ через тубус бронхоскопа и эндотрахеальную трубку.
С этой целью мы использовали ларингеальную маску малого размера , Г-образный переходник с коннектером под эндоскоп и фибросинусоскоп 2,7 мм в Д без рабочего канала:
Эндоскоп под видеоконтролем на фоне проводимой многокомпонентной анестезии с ИВЛ был проведен в подсвязочное пространство трахеи где на 1.0 см. выше киля выявлена анатомическая особенность строения в виде выпячивания передней стенки трахеи диаметром до 0,8 см. смещающий анатомическую ось трахеи, куда при попытке интубации попадал тубус бронхоскопа и, в последующем, интубационная трубка :
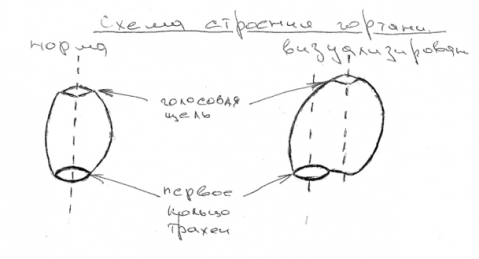
Далее под визуальным контролем, с учетом анатомической особенности, произведена интубация трахеи тубусом регидного бронхоскопа, инородное тело визуализировано, извлечено, ТБД отмыто, санировано:
Внутривенный наркоз свыше 30 минут
Внутривенный наркоз - это вид общего обезболевания (анестезии ), при котором препараты для наркоза (анестетики – снотворные и анальгетики – обезболивающие ) вводятся только в вену. Это вызывает у пациента , состояние торможения центральной нервной системы, при котором отключается сознание, расслабляются скелетные мышцы, ослабляются или отключаются некоторые рефлексы и пропадает болевая чувствительность.
ет глубокого сна пациента, а не за счет введения миорелаксантов, как при эндотрахеальном наркозе. Поэтому во время внутривенного наркоза пациент дышит сам и в большинстве случаев не нуждается в аппарате ИВЛ ( искусственной вентиляции легких).
Этот вид анестезии широко используется, благодаря простоте, удобству дозирования и управления анестезией. Применяют его в тех случаях, когда предполагается выполнение кратковременного и малотравматичного оперативного вмешательства или исследования, так как действие препаратов, используемых для этого вида наркоза, непродолжительно и имеет слабый анальгетический ( обезболевающий) эффект. Главное их свойство – выключение сознания.
В среднем, в зависимости от вида используемого препарата, одна доза лекарства обеспечивает до 20 минут бессознательного состояния. Поэтому при необходимости продлить наркоз ( в связи с операцией ) , проводится регулярное добавление анестетика в вену для поддержания состояния медикаментозного сна.
К основным его преимуществам можно отнести:
- - незаметное для больного, но достаточно быстрое введение в анестезию;
- - приятное для пациента засыпание, практически без стадии возбуждения;
- - быстрый выход пациента из бессознательного состояния;
- - отсутствие раздражения слизистой оболочки дыхательных путей, как при ингаляционном наркозе;
- - минимальное влияние на внутренние органы;
- - низкая частота возникновения тошноты и рвоты.
Показания и противопоказания.
Внутривенный наркоз сегодня используется повсеместно при кратковременных хирургических операциях и некоторых инструментальных методах исследования.
Показания к проведению внутривенного наркоза:
- - гистероскопия;
- - прерывание беременности;
- - акушерские манипуляции ( в том числе ушивание разрывов промежности после родов );
- - небольшие проктологические операции ( иссечение анальной трещины, геморроидальных узлов, полипов );
- - свкрытие гнойников;
- - кратковременные операции в урологии;
- - в травматологии ( вправление вывихов, поднаркозные перевязки у ожоговых больных, остеосинтез );
- - при инструментальных методах исследования (фиброгастродуоденоскопия - ФГДС, фиброколоноскопия - ФКС, бронхоскопия, МРТ под седацией в педиатрии и др.)
- - в стоматологии ( лечение зубов под наркозом ).
В случае плановых операций противопоказаниями к проведению внутривенного наркоза являются:
Внутривенный наркоз при бронхоскопии. Миорелаксанты при бронхоскопии
Внутривенный наркоз при бронхоскопии. Миорелаксанты при бронхоскопии
Внутривенный наркоз при бронхоскопии осуществляется с помощью препаратов барбитуровой кислоты, к которым относятся тиопентал-натрий (пентотал, тиопентон), гексенал (эвипан-натрий, гексобарбитал), кемитал (интранаркон), байтинал, инактин (бревинаркон) и другие. При наличии противопоказаний к применению барбитуратов (бронхиальная астма) Г. Л. Феофилов (1965) использовал для внутривенного наркоза при бронхоскопии виадрил в 1% растворе. Достоинством этого метода можно считать вызываемое виадрилом расслабление мышц, благодаря чему уменьшается доза релаксантов. К недостаткам его относится медленное наступление сна и осложнения в виде флебитов на месте инъекции препарата.
Н. Д. Марьин и Р. И. Вагнер (1965) пользовались для внутривенного наркоза при бронхоскопии 2% раствором гемитиамина. Опыт применения гемитиаминового наркоза с мышечными релаксантами при 150 бронхоскопиях позволил исследователям считать этот метод более физиологичным, чем бронхоскопия под тиопен-таловым наркозом.
Наиболее широкое распространение в нашей стране при наркозной бронхоскопии получил внутривенный наркоз тиопенталом с мышечными релаксантами деполяризующего типа (препараты сукцинил-холина: дитилин, листенон, миорелаксин и т. п.). Эта методика детально разработана и обоснована Г. И. Лукомским (1963).
Наркотическое вещество и мышечные релаксанты вводятся через систему для капельного вливания, заполненную 5% раствором глюкозы или физиологическим раствором хлористого натрия, путем прокола ближайшего к игле отрезка резиновой трубки. Упрощает технику наркоза при бронхоскопии использование специальных игл для фракционного внутривенного введения растворов типа Митчела или Доманига.

Для индукции в наркоз медленно вводят 2—2,5% раствор тиопентал-натрия, расходуя 250—400 мг препарата. Г. Л. Феофилов (1965) предпочитает быстрое введение 5% раствора тиопентала, что, по его мнению, позволяет быстрее достигнуть необходимой глубины наркоза, сократив количество препарата.
Применение деполяризующих мышечных релаксантов при бронхологических исследованиях связано с мышечными болями в посленаркозном периоде, достигающими иногда значительной интенсивности. Для профилактики мышечных болей Г. И. Лукомский, В. А. Михельсон, А. 3. Маневич и Ю. В. Сурин (1964) предлагают перед применением дитилина (листенона) вводить недеполяризующие релаксанты: 3—5 мг тубокурарина или 10— 15 мг диплацина.
Ввиду наличия определенной связи между выраженностью фибрилляции и интенсивностью мышечных болей предлагают медленное введение релаксантов, уменьшающее фибрилляцию (Hegarty, 1956; Г. Л. Феофилов, 1965, и др.). Ввиду своей простоты и доступности эта мера профилактики мышечных болей вполне целесообразна, хотя и не всегда эффективна.
Поддержание наркоза во время бронхоскопии обычно произподится путем дробного введения тиопентал-натрия. Г. Л. Феофилов (1965) применяет в ходе бронхоскопии ингаляционный наркоз с помощью трихлорэтилена (трилена), закиси азота, флюотана.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Статьи: Гибкая диагностическая бронхоскопия
Современная программа исследования при заболеваниях органов дыхания и средостения в обязательном порядке включает диагностическую бронхоскопию. Своевременно и адекватно выполненное исследования позволяет эффективно установить диагноз при самых различных нозологиях.
К сожалению, в практической работе врача-эндоскописта нередки ситуации, когда неправильная тактика применения бронхологического исследования приводит либо к его неэффективности, либо к опасным и даже жизнеугрожающим осложнениям.
Эта памятка — своего рода подсказка для практических врачей, проводящих бронхологическое диагностическое исследование при различных заболеваниях трахеобронхиального дерева, легких и средостения.
Enter the password to open this PDF file:
Полный текст статьи:
1. Показания и противопоказания к гибкой диагностической бронхоскопии
• выявленные при рентгенографии, КТ или МРТ патологические изменения в легком и/или средостении;
• признаки стеноза бронхов и ателектаза легкого;
• кашель неясной этиологии;
• кровохарканье;
• подозрение на наличие инородного тела трахеи и бронхов;
• пред/послеоперационный осмотр в торакальной хирургии
• экссудативный плеврит неясной этиологии;
• затянувшаяся пневмония;
• подозрение на туберкулез бронхов, хроническое неспецифическое воспаление легких;
• наличие полости распада или киста легкого;
• интерстициальные и диссеминированные патологические изменения в легких;
• периферические новообразования в легком неясной этиологии;
• ателектаз легкого;
• подозрение на центральный рак легкого;
• лимфаденопатия средостения неясной этиологии;
• рак пищевода;
• подозрение на повреждение дыхательных путей.
Диагностическая бронхоскопия также показана при некорригируемых респираторных жалобах на протяжении более 1 мес и/или наличии изменений по данным методов лучевой диагностики.
Противопоказания
Абсолютные
• некорригируемая гипоксемия, декомпенсированная дыхательная недостаточность;
• нестабильная стенокардия;
• неконтролируемая аритмия сердечных сокращений.
Относительные
необъяснимая или тяжелая гиперкапния;
• обострение бронхиальной астмы, астматический статус;
• неконтролируемая коагулопатия;
• нестабильность шейного отдела позвоночника
• декомпенсированная недостаточность кровообращения и тяжелая дыхательная недостаточность;
• тромбоцитопения менее 50 000/мкл
Особые условия и ситуации при выполнении бронхоскопий
• диагностическая бронхоскопия не должна выполняться при обострении ХОБЛ;
• при наличии кардиальной патологии перед бронхоскопи- ей необходима консультация кардиолога;
• после инфаркта миокарда диагностическая бронхоскопия должна быть отложена минимум на 4 недели.
2. Условия для выполнения бронхоскопии
Оборудование комнаты для проведения бронхоскопии
• аппаратура для выполнения бронхоскопии в полной комплектации, наличие подводки кислорода с потоком не менее 3 л/мин, набора для реанимации.
Мониторинг
• до начала и после завершения исследования: постоянное измерение артериального давления, ЧСС, сатурации;
• во время бронхологического исследования: пульсоксиметрия; ЭКГ-мониторинг (в случае наличия кардиальной патологии).
Вопросы, на которые необходимо ответить перед выполнением бронхоскопии
• Показана ли данному пациенту бронхоскопия?
• Проверены ли анамнестические данные о наличии аллергических заболеваний;
• Есть ли в кабинете реанимационный набор.
3. Анестезия
Чем лучше и тщательнее выполнена анестезия перед гибкой бронхоскопией, тем более комфортно для врача выполнение диагностического исследования — сокращается время процедуры, легче корректировать возможные осложнения.
Все виды анестезии можно разделить на три вида: местная анестезия, седация и общий наркоз. За рубежом доминирует выполнение исследования в условиях седации (свыше 90 %). В России ситуация диаметрально противоположная — подавляющее большинство диагностических бронхоскопий выполняются под местной анестезией. Ниже в таблице представлены варианты применения каждого из методов обезболивания.
Местная анестезия
Препараты
Лидокаин и др.
Пути введения:
Спрей/Гель
Небулайзер
Препараты
Мидазолам
Пропофол
Фентанил
Тотальная
внутривенная
анестезия
+
миорелаксанты
Выбор анестетика
Наиболее часто для местной анестезии применяется лидокаин. Все местные анестетики, применяемые при бронхоскопии, можно разделить на две группы — амиды и эфиры (см ниже).
Перекрестная непереносимость анестетиков внутри одной группы вполне вероятна, а вот случаи тотальной непереносимости анестетиков из обеих групп крайне редки. Именно поэтому анестетиком резерва для гибкой бронхоскопии является новокаин, относящийся к отличной от лидокаина группе препаратов.
Лидокаин является анестетиком первого выбора, так как обладает наилучшими характеристиками, позволяя достичь обезболивания при минимальной вероятности побочных эффектов (в особенности метгемоглобинемии). Альтернативным препаратом для проведения местной анестезии является новокаин.
Перед выполнением анестезии следует тщательно собрать анамнез в отношении непереносимости лекарственных средств, прежде всего анестетиков.
Местная анестезия. Способы обезболивания и максимальная дозировка
Перед выполнением бронхологического исследования последовательно проводится анестезия гортаноглотки и носовых ходов (если предполагается трансназальная интубация), а в ходе самого исследования — дополнительная анестезия гортани, трахеи и бронхов через канал бронхоскопа.
Анестезия ротоглотки выполняется с помощью 10 % водного раствора лидокаина с помощью стандартного распылителя (на 1 нажатие распыляется доза препарата в 10 мг), как правило делается 5–6 распылений препарата. Рекомендуется первую дозу лидокаина нанести на слизистую щеки, в качестве теста на переносимость. Перед выполнением анестезии следует предупредить пациента об ожидаемых ощущениях анестезии — чувства «комка в горле», онемения и т. п.
Анестезия носовых ходов как правило выполняется 10 % раствором лидокаина — по 2–3 введения в каждый носовой ход. Следует предупредить пациента о том, что введение анестетика в носовой ход может сопровождаться раздражением слизистой носа — чувством жжения, рефлекторным чиханием, кашлем и слезотечением. Альтернативой лидокаин-спрею является использованием лидокаин-геля 2 % (Катеджель), который можно ввести в носовой ход с помощью гофрированного шприца, либо с помощью пропитанной гелем турунды.
Добавление анестетика во время исследования возможно как через канал эндоскопа, так и через специальный катетер-дозатор. Оба метода равноценны.
В ряде случаев, возможно выполнение дополнительного обезболивания с введением 2–3 мл 2 % лидокаина с помощью транскрикоидной инъекции через перстнещитовидную мембрану. Методика позволяет снизить выраженность кашлевого рефлекса и сократить общую дозу лидокаина, необходимую для выполнения исследования.
Альтернативой местной анестезии лидокаин-спреем служит введение анестетика через небулайзер. Для этого используется 4 % раствор лидокаина, объемом 3 мл, длительность введения составляет около 10–12 минут. Преимуществом такого метода анестезии является лучшая переносимость пациентом и возможность применения у лиц с измененным строением гортаноглотки. Недостаток такого метода — меньшая степень точности дозирования препарата, высокая абсорбция на слизистой ротоглотки.
Максимальная допустимая доза лидокаина при одном исследовании — 480 мг (24 мл 2 % раствора), рекомендуемая — 160 мг (8 мл 2 % раствора).
Применение атропина для местной анестезии
Согласно международным рекомендациям Британского и Американского Торака льных Обществ, Европейского Респираторного Общества, атропин в настоящее время не рекомендован для рутинной премедикации при выполнении бронхоскопии в связи с отсутствием клинических преимуществ при повышенном риске гемодинамических нарушений.
В нашей стране, тем не менее, большинство бронхологических исследований выполняется с применением атропина в качестве средства премедикации для коррекции возможных ваго-вагальных рефлексов, ларингоспазма и гиперсекреции слюнных и бронхиальных желез во время бронхоскопии. Окончательное решение относительно применения премедикации атропином остается на усмотрение врача, выполняющего бронхоскопию.
Седация
Частота применения седации при выполнении бронхоскопий за рубежом определяется тем, что сам врач, проводящий исследование, имеет полное право самостоятельно осуществлять седацию у исследуемых пациентов. В России такое право имеет лишь врачанестезиолог, соответственно выбор протокола седации лежит вне ответственности врача-эндоскописта.
В таблице ниже кратко перечислены основные препараты, применяемые для седации при бронхоскопии, и особенности их применения.
ИНТУБАЦИЯ ТРАХЕИ
Интубация трахеи — установка эндотрахеальной трубки с целью обеспечения проходимости дыхательных путей и проведения искусственной вентиляции легких.
«Золотым стандартом» в работе анестезиолога-реаниматолога является оротрахеальная интубация при помощи ларингоскопа.
Показания и противопоказания
Ларингоскопия с последующей интубацией трахеи используется в анестезиологии более 100 лет. Показания, противопоказания и оборудование при данной манипуляции являются базовыми аспектами в анестезиологии-реаниматологии.
Показания
- Невозможность оксигенации пациента
(SpO22<55) - Невозможность вентиляции (повышение PaCO2, респираторный ацидоз, изменение психического статуса или другие симптомы)
- Защита дыхательных путей (например, эндотрахеальный наркоз при ринопластике и др.)
- Требования хирургической техники (например, лапаротомия, торакотомия и др.)
Противопоказания
- Неподвижность шеи или высокий риск травмы шеи (например, ревматоидный артрит, травма шейного отдела позвоночника и т.д.) — рассмотрите вариант фиброоптической интубации трахеи;
- Невозможность открыть рот (например, тризм, склеродермия) — рассмотрите варианты фиброоптической интубации трахеи или наложение трахеостомы.
Оборудование
Внимание! Проверьте заранее, что все оборудование работает.
- Оборудование для позиционирования пациента
- Кровать или операционный стол, который можно поднимать и опускать
- Подушка или простыня, которые можно свернуть и положить под шею пациента
- Мониторинг
- Пульсоксиметрия
- Артериальное давление
- ЭКГ
- Оборудование для оксигенации
- Источник кислорода
- Лицевая маска
- Дыхательный мешок типа Амбу
- Аспирационный катетер
- Премедикация и вводная анестезия
- Внутривенный доступ
- Препараты для премедикации
- Препараты для вводной анестезии
- Миорелаксанты
- Оборудование для интубации трахеи
- Ларингоскоп с клинками разных типов (проверьте, горят ли лампочки)
- Изогнутые и прямые клинки
- Необходимо несколько размеров (7; 7,5; 8; 8,5; 9) и стилет для интубации
- Проверьте герметичность манжеты
- Рекомендуются специальные фиксаторы
- Альтернативой может служить бинт или пластырь
- Стетоскоп
- Капнограф (концентрация CO2 на вдохе и выдохе) или шприц
- Рентген грудной клетки
Показания к видеоларингоскопии
Трудная интубация трахеи и трудные дыхательные пути в анестезиологии
Трудная интубация трахеи и трудные дыхательные пути — клиническая ситуация, в которой анестезиолог испытывает трудности с вентиляцией маской или с интубацией трахеи, что может привести к риску возникновения критической гипоксии.
Предикторы трудной интубации трахеи
К предикторам трудной интубации трахеи относятся: морбидное ожирение, ограниченная подвижность шеи и в височно-нижнечелюстном суставе, скошенный подбородок, тироментальное расстояние, грудино-ментальная дистанция
Прогнозирование трудных дыхательных путей
При прогнозировании трудных дыхательных путей следует ожидать несколько ситуаций:
- сложная вентиляция лицевой маской
- трудная установка ларингеальной маски
- сложная ларингоскопия
- сложная интубация трахеи
- неудачная интубация трахеи
Для предупреждения непредвиденной трудной интубации рекомендуется использовать прогностическую шкалу интубации трахеи: Маллампати и/или Эль-Ганзури.
Алгоритм при трудной интубации трахеи
Алгоритм при трудной интубации трахеи разработан Американским и Британским обществом анестезиологов:
Калькулятор шкалы Эль-Ганзури
Шкала Эль-Ганзури используется для прогнозирования трудной интубации. Рекомендуемый способ обеспечения проходимости дыхательных путей: 0–3 балла интубация трахеи при обычной ларингоскопии; 4–7 интубация трахеи при видеоларингоскопии; 8–12 интубация трахеи в сознании при бронхоскопии.
Шкала MACOCHA
Шкала MACOCHA
Шкала MACOCHA — прогностическая шкала интубации трахеи у тяжелых больных в отделении реанимации.
Предложена в 2013 году Одри Де Йонг чтобы предотвратить и ограничить частоту опасных для жизни осложнений после сложной интубации. Используется система подсчёта баллов, где 0 баллов – лёгкая интубация, а 12 баллов – очень сложная интубация трахеи.Международные рекомендации при интубации трахеи
Рекомендации при интубации трахеи разработаны Американским обществом анестезиологов (ASA, 2013 год), Британским обществом трудных дыхательных путей (DAS, 2015 год), Британским обществом специалистов по ожирению и бариатрической анестезии (SOBA, 2016 год) и Российской федерацией анестезиологов (ФАР, 2018 год).
Рекомендации ASA
Рекомендации ASA (American Society of Anesthesiologists) — попытка решения проблемы трудных дыхательных путей. Основные осложнения, связанные с трудной интубацией трахеи: смерть, черепно-мозговая травма, остановка сердца, ненужные хирургические вмешательства на дыхательных путях, травмы дыхательных путей и повреждение зубов.
Рекомендации ASA:Рекомендации DAS
Стратегия VORTEX
Vortex (в переводе с англ. вихрь) — алгоритм действий анестезиолога при возникновении критической ситуации. Стратегия Vortex — это «вихревой» подход к проблеме трудных дыхательных путей. Рекомендован Обществом анестезиологов Австралии и Новой Зеландии.
Рекомендации SOBA
Рекомендации ФАР
Прямая ларингоскопия
Эффективность прямой ларингоскопии зависит от достижения оптической оси от зубов верхней челюсти до гортани. Язык и надгортанник являются анатомическими структурами, закрывающими оптическую ось. Поэтому манипуляции на языке и надгортаннике являются решающими для успешного выполнения ларингоскопии. Плохое положение пациента — самая частая причина неудач при интубации трахеи. Неспособность в сгибании шейного отдела позвоночника и разгибании в атланто-затылочном сочленении препятствует выравниванию осей гортани, глотки и рта.
Улучшенное положение Джексона при ларингоскопии достигается путём размещения под головой несжимаемой подушки толщиной 10–15 см (или валика под затылком), подробнее здесь
В 2004 году Collins et al. продемонстрировали новую позицию для ларингоскопии, названную как «HELP» (Head-Elevated Laryngoscopy Position), т.е. ларингоскопия с приподнятой головой, которая улучшает визуализацию гортани у пациентов с морбидным ожирением по сравнению с классической позицией, подробнее здесь
Ларингоскоп используется для смещения языка и надгортанника с оптической оси. Язык смещается с оптической оси горизонтально (как правило, влево), подъязычная кость и прилегающие к ней ткани сдвигаются кпереди, а надгортанник напрямую или не напрямую поднимается, чтобы открыть гортань. Сила, приложенная к ручке ларингоскопа, должна поднимать подъязычную кость и прилегающие к ней ткани параллельно оптической оси. Соответствующая подъемная сила, которая может стать причиной большого растяжения ткани, является ключевым фактором эффективной прямой ларингоскопии. Важно достичь возможно наилучшего обзора гортани без повреждения тканей. Вывести оптическую ось при прямой ларингоскопии не всегда возможно. Разгибание головы облегчает введение ларингоскопа, уменьшает контакт ларингоскопа с верхними зубами, улучшает обзор гортани и облегчает открывание рта. Разгибание головы следует использовать при отсутствии противопоказаний.
Техника BURP: backward, upward, and rightward pressure on the larynx
Когда трахея находится в переднем анатомическом положении, применяется маневр BURP (backward, upward, and rightward pressure on the larynx: давление назад, вверх и вправо), что значительно облегчает обзор гортани при ларингоскопии: 1) приложите пальцы к щитовидной железе 2) приложите обратное давление и подтолкните щитовидный хрящ к подбородку 3) переместите его вправо от пациента. Данная техника может улучшить визуализацию входа в гортань.
Оротрахеальная интубация и л арингоскоп Macintosh
Изогнутый ларингоскоп Macintosh радикально отличается от предшествовавших ему прямых ларингоскопов Miller. В частности, длинная ось клинка изогнута, поперечное сечение выглядит как повернутая вправо буква «Z», ребро и кромка массивные, кончик атравматичен, а лампочка защищена ребром. Однако главной инновацией Macintosh была его новая техника непрямого поднимания надгортанника, достигаемая натяжением подъязычно-надгортанной связки вслед за кончиком ларингоскопа, расположенным в валекуле. Эта техника — ключ к успеху в применении ларингоскопа Macintosh и его фундаментальный недостаток. Когда все идет хорошо, надгортанник поднимается полностью, лежит позади и параллельно задней поверхности клинка ларингоскопа. Однако у некоторых пациентов корректно расположить ларингоскоп Macintosh невозможно. Малейшее затруднение приводит к частичному приподниманию надгортанника, ошибочно описываемому как «пролабирующий надгортанник». Большие трудности приводят к полной невозможности поднять надгортанник, и, как следствие, голосовые связки не визуализируются. Интубация трахеи производится, как правило, при помощи быстрой последовательности манипуляций, в которой все компоненты сложной техники переходят один в другой. И лучше всего техника интубации получается тогда, когда отработаны все компоненты.
Техника оротрахеальной интубации
Тремя последовательными компонентами прямой ларингоскопии являются: введение ларингоскопа, коррекция его положения и подъемной силы и применение других приемов для оптимизации обзора голосовой щели. Полное открывание рта облегчает введение ларингоскопа. Он вводится с правой стороны рта и справа от языка, одновременно с этим необходимо следить за тем, чтобы не защемить губы между клинком ларингоскопа и зубами. Ларингоскоп устанавливается и одновременно сдвигается к срединной линии, чтобы сдвинуть язык влево. Прогрессирующая визуализация анатомических структур снижает риск травмы. Надгортанник является первым ключевым анатомическим ориентиром. Кончик ларингоскопа устанавливается в валекуле, и надгортанник опосредованно поднимается под силой, натягивающей подъязычно-надгортанную связку. Когда обеспечено достаточное поднимание надгортанника, дальнейшая подъемная сила прикладывается к ларингоскопу, чтобы достичь наилучшего обзора гортани. Крайне важно не упираться в верхние зубы, поскольку это может привести к их повреждению и ухудшить визуализацию гортани. Если визуализацию гортани невозможно осуществить без давления на зубы, следует отказаться от применения такого ларингоскопа и применить другой способ интубации трахеи.
Когда достигается хорошая визуализация гортани, идентифицируются голосовые связки, черпаловидно-надгортанные складки, задние хрящи гортани и межчерпаловидные ямки. Обзор следует оптимизировать, чтобы облегчить прохождение эндотрахеальной трубки. Если визуализация гортани плохая, важно убедиться в том, что базовая техника была выполнена оптимальным образом и были применены другие приемы. Наружная манипуляция с гортанью (лучше описываемая как «бимануальная ларингоскопия», которая подразумевает внутреннее движение ларингоскопа при внешнем воздействии на гортань, маневр BURP), выполняемая анестезиологом, который дает указания помощнику, всегда улучшает обзор гортани. Это ключевой прием.
Проведение эндотрахеальной трубки при эффективной ларингоскопии
Визуализация голосовых связок поддерживается, пока анестезиолог заводит трубку между голосовыми связками под контролем зрения. Прохождение трубки в гортань из заднелатерального положения облегчает наблюдение за проведением трубки к голосовым связкам и между ними. Управление трубкой и проведение ее под контролем зрения проще осуществлять, когда она имеет оптимальную форму «хоккейной клюшки», обычно придаваемую вставляемым в трубку стилетом. Эндотрахеальную трубку продвигают до тех пор, пока манжета не окажется на 2 см дистальнее голосовых связок. Важно оставить трубку в таком положении, поскольку более проксимальная позиция может привести к утечкам через манжету и давлению на возвратный гортанный нерв. Манжету раздувают до давления чуть выше «исключительно герметизирующего» и подтверждают правильное положение трубки. Затем давление в манжете фиксируют на уровне между 25 и 30 см вод. ст.
Сложности при интубации трахеи возникают преимущественно вследствие невозможности увидеть гортань. Эффективность прямой ларингоскопии оценивают с точки зрения достигнутого наилучшего ракурса гортани. Наиболее широко используемой шкалой является описанная Cormack и Lehane.
Читайте также:
- Ларингоскоп с клинками разных типов (проверьте, горят ли лампочки)
