Врожденная эквиноварусная деформация стоп: атлас фотографий
Добавил пользователь Евгений Кузнецов Обновлено: 30.01.2026
Эквиноварусная деформация стопы — это патологическое положение стопы, во время которого передний край стопы поднят, а наружный край опущен вниз. Эквиноварусная деформация стопы — эта деформация стоп, которая очень часто диагностируется при спастических формах детского церебрального паралича. Детский церебральный паралич — это группа гетерогенных клинических синдромов, возникших в связи с не прогрессирующими нарушениями двигательных функций и позы.
Эквиноварусная деформация стоп — это тяжелая форма деформации опорно-двигательного аппарата, чаще всего заболевание является двухсторонним. Эквиноварусная деформация стоп может быть:
- Типичной (дефект развития сухожилий, связок, мышц);
- Атипичной (недоразвитие большеберцовой кости).
Причины эквиноварусной деформации стопы
Эквиноварусная деформация стопы возникает в результате варусной или эквинусной установкой стопы. Также данная патология может возникнуть из-за выпадения функции малоберцовых мышц. Важно знать, что при эквиноварусной деформации стоп паралич может распространиться на переднюю группу мышц голени.

Основные причины эквиноварусной деформации стопы:
- Повреждение седалищного нерва;
- Повреждение малоберцовых нервов (после резаных и огнестрельных ран);
- Энцефалит;
- Полиомиелит;
- Болезнь Литтла;
- Сложные и неправильно вылеченные вывихи стоп;
- Гнойно-деструктивные процессы на стопе;
- Вывихи и переломы голеностопного сустава или другого сустава заднего отдела стопы.
Эквиноварусная деформация стопы проявляет себя такими клиническими признаками:
- Отсутствие активных пропорциональных движений около переднезадней горизонтальной оси стопы;
- Наличие характерных компонентов деформации (подошвенного сгибания, варуса, торсии дистального конца стопы вовнутрь);
- Отсутствие активного сгибания стопы.
Симптомы эквиноварусной деформации стопы
Также можно столкнуться с так называемой эквиноварусной деформацией стопы или конской стопой, при которой человек не может наступить на всю поверхность стопы, а только лишь на её переднюю часть (носок). Создаётся такое впечатление, что человек старается встать на носок, так как сгибание голеностопного сустава является ярко выраженным. Данная патология зачастую бывает врождённой и может быть как двухсторонней, так и односторонней.
Без сомнений, лечение эквиноварусной деформации стопы следует проводить как можно раньше, так как отсутствие соблюдений правил терапии может навсегда поменять качество жизни у взрослого человека.
Операция при эквиноварусной деформации стопы проводится бесплатно в рамках ВМП
При медицинских показаниях и наличии квот по направлению в нашем центре проводятся операции за счет средств, выделяемых по программе оказания высокотехнологичной медицинской помощи (ВМП)
Лечение эквиноварусной деформации стопы
Лечение эквиноварусной деформации стоп — это очень длительный и сложный процесс, который занимает очень много сил и времени. Важно, как можно скорее поставить диагноз и начать лечение еще на самых ранних этапах развития эквиноварусной деформации. Ранняя диагностика дает больше шансов на скорейшее выздоровление.
Постановкой диагноза, определением причины эквиноварусной деформации стопы и назначением лечения может заниматься только опытный врач-ортопед. При первых симптомах эквиноварусной деформации стоп немедленно обратитесь в наш Центр травматологии и ортопедии клинической больницы № 85 Федерального медико-биологического агентства России для немедленного медицинского вмешательства. Самолечение и народная медицина при лечении эквиноварусной деформации стоп строго запрещается, так как оно может лишь уменьшить боль на некоторое время, а сама деформация будет развиваться дальше.
Комплексное лечение включает в себя:
- Лечебные физические упражнения, которые направлены на коррекцию формы стопы и на укрепление мышц ног;
- Физиотерапевтические процедуры;
- Применение ортопедических принадлежностей (корректоры, супинаторы);
- Использование ортопедических стелек и супинаторов;
- Комплексный массаж стоп и ног, включающий в себя массаж поясничной и ягодично-крестцовой области.
Очень часть у детей эквиноварусную деформацию стоп лечат с помощью метода Понсети. Это всемирно известная методика, которая заключается в мануальной коррекции и поэтапной смене гипсовых повязок. Этот метод очень эффективный, он гарантирует минимальное хирургическое вмешательство. Метод Понсети корректирует эквиноварусную деформацию стоп у человека всего лишь за 2 месяца.
Основные методы лечения эквиноварусной деформации стопы в нашем центре ортопедии:
- Коррекция в 3-точечной коррекционной системе;
- Применение закрепляющих протезов;
- Этапная редрессация;
- Антиэквиноварусная обувь;
- Физиотерапия;
- Введение лекарственных препаратов, которые блокируют нервно-мышечную проводимость икроножных мышц;
- Оперативное лечение (применяется в случае неэффективного результата после лечения другими методиками).
Это может быть интересно
Вопросы пользователей об эквиноварусной деформации стопы
Ответ врача:
Вы можете обратиться к нам в центр травматологии и ортопедии. Предварительная запись по представленным на сайте телефонам.
врача: Для этой операции требуются специальные импланты, расходные материалы. Эти материалы вам придется покупать. Скажите пожалуйста, приблизительную сумму?
Ответ врача:
Необходимо приехать для очной консультации в центр травматологии и ортопедии.
Ответ врача:
Для этой операции требуются специальные импланты, расходные материалы. Эти материалы вам придется покупать.
Ответ врача:
На наш взгляд, такого рода оперативные вмешательства лучше проводить в специализированных центрах, которых это стоит ”на потоке”.
Задать свой вопрос об эквиноварусной деформации стопы
Данный сайт не является официальным сайтом КБ №85 а является личным сайтом травматологов-ортопедов П.Жадана и Д.Волобуева. Информация, опубликованная на сайте, является интеллектуальной собственностью и носит ознакомительный характер.
Эквинус стопы у детей: эквинусная установка и деформации ноги - причины и профилактика
Ребенка в процессе развития подстерегает множество опасностей. Различные расстройства патологического характера, способные при запущенных формах привести к серьезным последствиям, в том числе, инвалидности. Большая часть подобных расстройств являются также врожденными. То есть, существуют определенные генетические предпосылки или нарушения, возникающие в процессе формирования плода. Эквинус стопы у ребенка ― это один из подобных подвидов, который по частоте возникновения занимает второе место среди всех проблем с опорно-двигательным аппаратом. Он имеет массу источников и причин, а также обладает неприятной симптоматикой, в особенно тяжелых формах может коренным образом изменить жизнь человека.
Данную проблему можно с относительной легкостью диагностировать. Визуально легко отмечаются отклонения. Сменяется изгиб ступни, наружная часть ребра подошвы выступает в качестве главной опоры, пальцы сменяют положение, стремятся внутрь. А пятка, хотя и должна служить главным элементом соприкосновения с поверхностью, напротив, приподнимается. Соответственно, практически не соприкасается с полом при ходьбе.
Описание эквинусной стопы, код по МКБ 10
Патологий опорно-двигательного аппарата, которые теоретически могут развиться у детей ― огромное количество. Это и варус, и плоскостопие, и вальгусные отклонения. Деформированию может подвергаться костная структура, в первую очередь, пальцев. Смещение оси опоры ― это серьезный симптом, который часто становится основной причиной для изменений негативного характера.
Значительную часть подобных отклонений можно диагностировать еще на раннем этапе. Некоторые даже еще во время нахождения в материнской утробе. Для этого проводятся ультразвуковые изыскания.
Но виновника сегодняшнего нашего обзора можно заметить гораздо позже. Лишь в тот момент, когда ваш ребенок уже начинает пробовать ходить. Тогда неправильное положение конечностей будет ярко прослеживаться.
В большей части случаев патогенез основывается на проблематике с тонусом мышц. Их неправильное развитие приводит к тому, что часть просто не задействуется. В результате это перерастает в привычку. Если причины не лежат глубже. К примеру, следствие определенной формы ДЦП.
Порой, если физиологических предпосылок не наблюдается, ребенок со временем может и сам избавиться от вредной привычки. Но рассчитывать на это не стоит, лучше заранее обеспокоиться профилактической методикой и лечением. Чем более поздняя стадия имеет место, тем сложнее будет протекать процесс лечения и последующего восстановления.
Итак, посмотрим на код МКБ 10 эквинусной установки стоп у детей ― это Q66. Именно по таким символам заболевание можно классифицировать. Естественно, эта сфера опорно-двигательного аппарата.
В результате нарушается процесс сгибания пальцев, происходит искривление костного каркаса. Малыш не может нормально наступать, сменяется акцент на переднюю часть. Именно отсюда и пошло название ― синдром балерины. Ведь визуально пациент начинает ходить словно на цыпочках. Полностью подошвенная часть не соприкасается с поверхностью.
Различия с эквиноварусной установкой
Варусная патология имеет несколько ключевых отличий. В принципе, это различные заболевания. Хотя, обыватели зачастую считают их идентичными. Это в корне неверное. Разница наблюдается и в симптомах, и в причинах, и во влиянии негативных последствий, и что важно, в визуальных аспектах.
По МКБ 10 эквиноварусная деформация стопы имеет тот же код. Это Q66. Отличаются лишь дроби в зависимости от конкретики, которую озвучивает врач.
Причины и симптоматика
Потенциальных источников существует огромное количество. Именно ввиду этого фактора, заболевание и является настолько распространенным. Хрупкие детские кости легко деформируются, мышцы еще недостаточно крепкие, травмы заживают плохо. Да и адаптация к новым нагрузкам для тела ― это весьма сложный процесс. Который редко выполняется малышом хотя бы потому, что он не понимает мотивации.
Если обратиться к наиболее распространенным причинам появления, мы можем выделить следующие варианты развития эквинусной деформации стопы у детей (МКБ Q66):
- Травмы различного вида. Практически любое повреждение седалищного нерва может привести к изменениям в походке. От небольших деформаций до весьма заметных и серьезных. Также сюда стоит отнести практически все переломы нижней части ноги. Особенно если речь идет о голеностопе. В этом случае даже простой вывих чреват неблагоприятными последствиями. Сюда же стоит отнести и возможный надрыв или полный разрыв сухожилий в области голеностопа. В этих случаях, даже взрослым людям рекомендуется хирургическое вмешательство.
- Серьезные воспалительные процессы голеностопа. Это может быть как опять же, следствие обычной травмы, так и заболевание. К примеру, весьма пагубно в этом плане влияет остеомиелит.
- Инфекция. Это и серьезное воспаление, и изменения структурных элементов тканей. Если очаг поражения близок к голеностопу, то вполне может развиться синдром балерины. Основными источниками принято считать энцефалит и полиомиелит.
- Некорректное восстановление после травм. Тут есть два фактора. Первый заключается в том, что кости могут просто неправильно срастись. И это веская причина. Но чуть реже, однако, намного хуже случается иной вариант. Это некорректное наложение гипса. Если сотрудник оказался не лучшим профессионалом.
- Самый опасный источник возникновения Q66 МКБ ― эквинусной установки стоп, заключается во влиянии ДЦП.
- Разного рода расстройства эндокринной системы также могут спровоцировать отклонение. И проявляются они очень серьезно. Инициаций в первую очередь занимаются любые заболевания щитовидной железы, а в частности всем известный сахарный диабет.
- Существуют и более прозаические причины. Слабость мышечной массы ввиду генетики. Грубо говоря, плохая наследственность. Придется работать над укреплением. Если в рационе мало кальция, то это способствует размягчению костной ткани. И тогда она легко изменяется. И что прискорбнее всего, такая серьезная проблема может появиться просто из-за неудобной обуви. Вот почему для ребенка всегда лучше приобретать специализированную обувь, которую предлагает наш проект ― ОртоПанда. Иначе можно ненароком спровоцировать серьезные неприятности.
Чем отличается от эквиноварусной патологии
Рассмотрим эти аспекты в форме таблицы.
| Параметры | Эквинус | Эквиноварус |
| Понятие | Отклонение, которое проявляется в изменение изгиба подошвы. Именно с этим заболеванием связывают название ― конская стопа. Это обывательский вариант. | Происходит подошвенное смешение. Боковая сторона поднимается к голени, а внешняя уходит вниз. Чем-то напоминает косолапие, но в очень сильной форме. |
| Визуальный аспект | Симптом заметен сразу. Человек начинает ходить буквально на цыпочках. Опираться на пальцы, суставы. Что само по себе весьма опасно и ведет к потере данными частями тела функциональности. | Человек ходит на ребре подошвы, нога принимает крайне неестественное положение. |
| Причины и источники | Зачастую патология начинает наблюдаться на стадии развития ребенка. Приобретенное расстройство, которого можно избежать превентивными методами. | В большинстве случаев характер врожденный. Подразумевается лишь лечение, профилактика не распространена. |
Что делать при болях в суставе
Стоит сразу уточнить, что если ваш малыш жалуется или демонстрирует наличие болевого синдрома в суставах ноги, не стоит сразу подозревать синдром балерины или смежные недуги. Необходимо в первую очередь получить медицинскую консультацию. Строго не рекомендуется принимать какие-либо лечебные препараты, если врач лично их не рекомендовал или не прописал.
Конечно, у мамы психологический фактор немного смещается в сторону фанатичной заботы. Но оперативные меры по лечению, если провести их некорректно, либо если вмешательства и не требовалось, могут лишь навредить. Если ваше чадо чуть прихрамывает на правую ногу, это не значит, что у него эквинусная деформация правой стопы. Это лишь небольшое подозрение. Поэтому нужно не срочно бежать за препаратами и мазями, а приобрести ортопедическую обувь и записаться на консультацию к лечащему педиатру.
Возможные осложнения и их последствия
Все зависит от тяжести заболевания, времени лечения, индивидуальных особенностей организма. Поражение одной стороны может легко привести к хронической хромоте. А если были поражены обе стороны ― следствием нередко становится инвалидность высокой группы.
Также может быть спровоцирован остеохондроз, артрит, сколиоз. Повышенная утомляемость, нарушение нормального баланса обмена веществ. Влияние может быть оказано и на кровеносную систему, что в будущем грозит собственными негативными последствиями.
Диагностика
Конечный диагноз может поставить только врач, у которого вы наблюдаетесь. Конечно, некоторая симптоматика отмечается и самими родителями, что может стать причиной для посещения доктора. Благо все эти отклоняющиеся аспекты легко замечаются визуально, просто бросаются в глаза. Но все же, только врач способен явно определить эквинус стопы МКБ 10 ― Q66. И только после проведения определенных исследований. Это рентгенография, плантография, биохимические анализы крови и мочи. А также любые иные дополнительные процедуры, которые могут быть назначены при возникновении подозрений.
Методы лечения
Существует несколько различных методик, которые применяются в зависимости от степени тяжести. Конкретное назначение опять же определяет медик. И только после проведения всех необходимых изысканий.
Консервативное лечение
Применяется, если расстройство было обнаружено на ранней стадии. Пока никаких серьезных осложнений еще не возникло. В противном случае они могут оказаться не столь эффективными, и даже, напротив, вредоносными. Поэтому не пытайтесь самостоятельно выявить необходимую методику исцеления. Если была выявлена эквинусная деформация стоп, то зачастую назначаются:
- Ортопедические меры. В первую очередь заключаются в использовании специализированной обуви. А также колодок и стелек, которые фиксируют голеностоп в корректном положении, приподнимают задник. И физически не позволяют смещать ось опоры под неправильным углом. В этом случае важно выбрать правильный вариант, конкретные сведения даст медик. А также обращаться только к профессиональной и лицензированной компании. Наш проект, ОртоПанда ― всегда рад помочь вам в этом вопросе. Подобрать индивидуальную продукцию по персональным запросам. Выявить не только наиболее правильные, но и удобные в ценовой позиции варианты. Более того, все наши товары обходятся клиентам значительно дешевле, чем демонстрирует стандартный прайс по рынку. В среднем, ваша экономия составляет порядка 20-25%. А консультация является дополнительной и полностью бесплатной услугой.
- Метод Понсетти. Фактически это комплексная процедура, которая заключается в наложении некоторого количества повязок из гипса. Этот своеобразный бандаж. Он жестким образом фиксируется голеностоп, препятствует смещениям. Конечно, такая мера нуждается в постоянном надзоре за ребенком и уходе. Повязки меняются еженедельно. А наибольшая эффективность достигается у пациентов младше восьмилетнего возраста.
- Массаж. Это методика применяется повсеместно. Детям в принципе она показана к применению, даже если нет подозрений. Способствует улучшению кровообращения, разминает мышцы и суставы, повышает гибкость и эластичность, подвижность.
- Физиотерапия. В частности, хорошо себя зарекомендовал электрофорез, соляные ванны. Хорошие отзывы собирает применение парафина.
Хирургическое вмешательство
Эквинусная установка стоп, фото которой представлены в этом обзоре, различается по степени тяжести. И в особо запущенных случаях, необходимо хирургическое вмешательство. Это весьма серьезная процедура, которая подразумевает и длительное восстановление, и серьезный срок самой терапии. Поэтому решиться на него непросто. Но зачастую когда врач рекомендует операцию, это уже единственный выход для ребенка в принципе когда-либо начать нормально ходить.
Операция представляет собой вскрытие тканевого покрова и нанесение надреза на костную структуру. А после фиксацию на нем специального аппарата (Илизарова), который будет корректировать развитие кости в будущем. Носить его придется довольно долго, в части случаев вплоть до года.
А после подразумевается еще и затяжной период восстановления. Поэтому до таких итогов доводить не хочется.
Какая нужна обувь
Если расстройством является эквинусная стопа, фото обуви ― это первое, что обычно ищут родители в сети. И не зря, ведь это самый простой, а также безболезненный метод лечения на ранней стадии. Такая обувь в широком ассортименте представлена в нашей компании. Мы предлагаем варианты под любой диагноз, который поставил медицинский сотрудник. А кроме того, всегда готовы пойти навстречу постоянным клиентам. И предоставлять персональные скидки по бонусной карте на и без того изрядно заниженный прайс.
Среди нашего предложения обувь (например Ортопедическая обувь), корректирующие колодки, поддерживающие стельки. Расчет на детей любого возраста, в том числе, можем подобрать решение для подростков.
Профилактика
К профилактическим мерам, препятствующим возникновению патологии можно отнести:
- Ведение активного, подвижного образа жизни ребенком. Инициируйте постоянные прогулки, упражнения.
- Правильное, полноценное и сбалансированное питание. Как мы уже уточнили, недостаток кальция, к примеру, вполне может стать основой патогенеза.
- Правильный выбор обуви для своего чада, о чем мы уже говорили выше.
- Борьба с лишним весом. Ведь ожирение может стать веским доводом к развитию синдрома балерины. Повышенная нагрузка на голеностоп провоцирует изменение положения ноги, неправильную постановку.
Упражнения для пациентов
А теперь несколько примеров, как в домашних условиях можно выполнить упражнения для борьбы с расстройством:
- Разведя носки в разные стороны, полностью сесть на пол. И фиксироваться в таком положении в среднем от 5 до 15 минут. Можно в это время развлечь малыша какой-то игрой.
- Сидя на стуле передвигать резиновый шар по полу, осуществляя повышенное давление на всю плоскость с помощью ног.
- Манипулировать мелкими предметами, поднимая и опуская их пальцами ног, а не как привык ребенок ― руками.
Если есть подозрение на эквинусное положение стопы, то такие небольшие приемы могут эффективно способствовать выздоровлению.
Косолапость
Косолапость – аномалия развития костно-мышечной системы, характеризующаяся отклонением пальцев кнутри, подгибанием внутреннего края подошвы вверх и кнутри. Проявляется внешней деформацией, изменением походки, ограничением движений стопы. Возможны боли. Диагностика косолапости у детей до 3-х мес. проводится при помощи УЗИ, у детей более старшего возраста - с помощью рентгенологического исследования. Лечение осуществляется ортопедом и включает ношение ортопедической обуви, массаж, гимнастику, физиотерапию, возможно использование гипсовых повязок и специальных шин.
МКБ-10
Общие сведения
Косолапость (эквиноварусная деформация стопы) – одна из самых распространенных аномалий развития костно-мышечной системы (33-38%). Как правило, возникает с двух сторон. У мальчиков косолапость выявляется в два раза чаще, чем у девочек.
Причины косолапости
Причины развития патологии до конца не ясны. Предполагают, что факторами риска возникновения косолапости могут быть аномалии положения плода, недостаток околоплодных вод, курение, прием алкоголя и наркотических препаратов. Вследствие неблагоприятного воздействия на плод нарушается развитие костей стопы, мышц и нервов голени. Возможна вторичная косолапость, возникающая вследствие патологии других отделов костно-мышечной системы.
Классификация
В травматологии и ортопедии выделяют следующие виды косолапости:
- Идиопатическая косолапость. Характеризуется уменьшением таранной кости, сочетающимся с патологическим расположением ее шейки, эквинусом (конской стопой), при котором пятка подтянута вверх, а стопа изогнута в сторону подошвы, нарушением расположения передней части стопы по отношению к задней, нарушением развития суставных поверхностей суставов стопы, укорочением икроножной мышцы, нарушением развития большеберцовых сосудов в передних отделах голени.
- Постуральная (позиционная) косолапость. Пяточная и таранная кости не изменены. Суставные поверхности нормально развиты и находятся в состоянии подвывиха.
- Врожденная косолапость, сочетающаяся с врожденной нейропатией и миопатией. Деформация стопы носит вторичный характер, вызывается патологией развития других отделов костно-мышечной системы (множественные искривления костей конечностей, двухсторонний врожденный вывих бедра и т.д.).
- Синдромологическая косолапость. Сочетание предыдущей формы косолапости с внескелетной патологией (амниотические перетяжки, аномалии развития почек и т.д.).
Симптомы косолапости
Наблюдается эквинус, варусная деформация (стопа подогнута, пальцы отклонены кнутри) и супинация (стопа развернута подошвой кверху и кнутри). Движения в голеностопном суставе ограничены. Из-за изменения положения стопы ребенок с косолапостью при ходьбе опирается не на всю подошву, а на наружный край стопы. Развивается своеобразная походка, при которой больной во время каждого шага перешагивает через опорную ногу.
Со временем нарушения усугубляются. Кости стопы еще больше деформируются, возникают подвывихи в суставах стопы. Кожа наружной поверхности стоп становится грубой. Не участвующие в ходьбе мышцы голеней атрофируются, нарушается работа коленных суставов. Чем позже начато лечение врожденной косолапости, тем труднее компенсировать возникшие нарушения и восстановить форму стопы.
Важно определить, является ли косолапость истинной (обусловленной нарушением развития костей стопы) или позиционной. При позиционной косолапости стопа пациента более подвижна, активно или пассивно выводится в нормальное положение. Эквинус слабо выражен. На тыле стопы есть поперечные складки, свидетельствующие о достаточной подвижности. Как правило, позиционная косолапость самостоятельно исчезает в течение первых недель жизни ребенка, однако, при выявлении этой формы косолапости в любом случае показана консервативная терапия.
Рентгенографические методы исследования неинформативны при обследовании детей до 3 месяцев, поскольку в этом возрасте кости состоят преимущественно из хрящевой ткани и не отображаются на рентгенограммах. Детям старше трех месяцев проводят рентгенографическое исследование в двух проекциях: переднее-задней и боковой. Рентгенограммы делаются при максимально возможном подошвенном и тыльном сгибании стопы. Для обследования детей до 3 месяцев используется УЗИ. Этот метод абсолютно безвреден, но менее информативен, поскольку позволяет увидеть лишь один из двух уровней (вид сбоку или сверху).
Лечение косолапости
Тактика лечения выбирается травматологом-ортопедом в зависимости от выраженности патологии. Лечение должно быть как можно более ранним, последовательным и постоянным. Исход лечения зависит от степени косолапости. При легкой степени косолапости в 90% случаев удается добиться исправления положения стопы без операции. Тяжелая степень косолапости исправляется консервативно всего в 10% случаев.
Консервативная терапия косолапости начинается с первых недель жизни больного, поскольку в этот период костные структуры стопы ребенка очень мягкие и стопу можно без операции перевести в правильное положение. Назначается лечебная гимнастика и массаж стоп. Применяется мягкая фиксация стоп при помощи фланелевых бинтов. После исправления формы стопы на ножку ребенка накладывают специальную шину. При более выраженной косолапости проводится поэтапное выведение стопы в правильное положение с использованием гипсовых повязок.
В последующем детям с косолапостью показано физиолечение, массаж, лечебная гимнастика, ношение ортопедической обуви. На ночь на ноги накладывают специальные полиэтиленовые шины. При неэффективности консервативной коррекции косолапости выполняется операция. Хирургическое лечение проводится по достижении ребенком возраста 1-2 лет, включает в себя пластику сухожилий, связочного аппарата и апоневрозов стопы. В послеоперационном периоде назначается ношение гипсовых повязок сроком до полугода.
3. Алгоритм лечения врожденной косолапости у детей младшей возрастной группы/ Клычкова И.Ю., Кенис В.М., Степанова Ю.А., Сапоговский А.В., Коваленко-Клычкова Н.А., Иванов С.В.// Ортопедия, травматология и восстановительная хирургия детского возраста - 2013 - Т.1, №1
Конская стопа ( Эквинусная стопа )
Конская стопа – это деформация стопы, при которой наблюдается ее стойкое подошвенное сгибание. Является разновидностью контрактуры голеностопного сустава. Характеризуется порочным положением стопы различной степени выраженности – от слегка приподнятой пятки до грубой деформации, при которой земли касается не подошвенная, а тыльная поверхность пальцев и плюсны. Сопровождается нарушением походки, при двустороннем поражении отмечается значительное затруднение опоры. Диагноз выставляется на основании анамнеза, данных осмотра, рентгенографии, КТ, электромиографии, подографии. Лечение – ортопедическая обувь, редрессация, хирургические вмешательства.
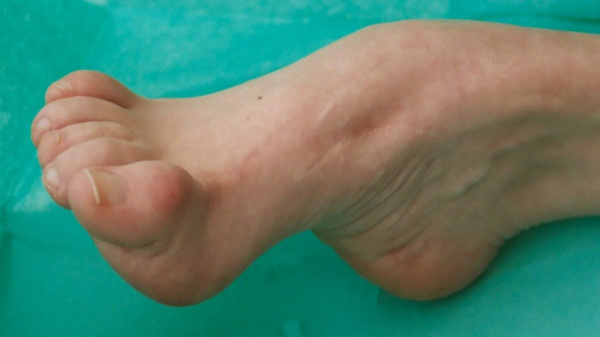
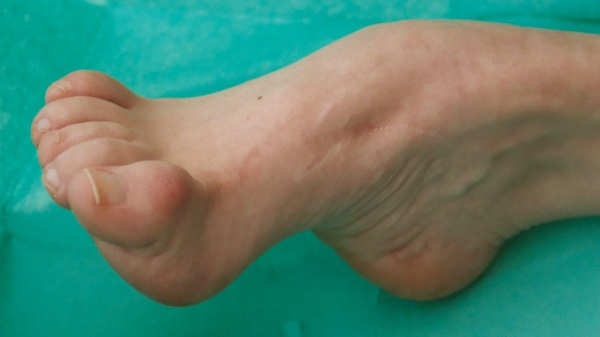
Конская (эквинусная) стопа – полиэтиологическое патологическое состояние, которое бывает врожденным или приобретенным, встречается изолированно или сочетается с другими деформациями ступни. Может развиваться в любом возрасте, чаще вызывается неврологическими заболеваниями. Провоцирует изменение длины сухожилий и связок стопы, в тяжелых случаях – деформации костей предплюсны и подвывихи суставов. Существенно нарушает биомеханику ходьбы, ограничивает трудоспособность.
Причины
Врожденная деформация диагностируется редко, формируется в результате нарушений эмбриогенеза, может встречаться самостоятельно или являться компонентом врожденной косолапости. Выделяют следующие разновидности приобретенной конской стопы:
- Неврогенная. Занимает первое место по распространенности. Развивается при травмах и заболеваниях нервной системы: ДЦП, полиомиелите, полиневрите, миелодисплазии, спастическом гемипарезе, повреждении малоберцового и седалищного нервов.
- Артрогенная. Обнаруживается при хронических болезнях и в исходе острых патологий сустава при ревматоидном, гнойном или туберкулезном артрите.
- Миогенная. Образуется на фоне воспалительных процессов в мышцах стопы и голени, выявляется при неправильно сросшихся переломах лодыжек, костей ступни, удлинении голени аппаратом Илизарова, после неправильной иммобилизации нижних сегментов конечности.
- Рубцовая. Диагностируется у пациентов, у которых в прошлом наблюдались обширные ожоги, рваные и размозженные раны с дефектами мягких тканей, флегмоны голеней.
- Вестиментарная (привычная). Выявляется у истощенных ослабленных больных, пациентов с парезами и параличами нижних конечностей. Формируется вследствие отвисания стоп при отсутствии их правильной фиксации.
- Компенсаторная. Возникает на короткой конечности у людей с разной длиной ног, обеспечивает сохранение вертикального положения туловища при ходьбе.
Патогенез
Причиной патологической установки стопы чаще всего становится паралич передней группы мышц голени, из-за которого тяга сгибателей преобладает над тягой разгибателей. Стопа «уходит» в положение подошвенного сгибания, что приводит к изменению соотношений между различными мягкотканными структурами, позже – к деформациям костей, развитию подвывихов и артрозов суставов. Артрогенная форма конской стопы образуется при изменении конфигурации суставов. Остальные формы возникают в результате нарушения соотношений преимущественно между мягкотканными образованиями.

Симптомы конской стопы
Пациент предъявляет жалобы на ограничение движений, невозможность тыльного сгибания стопы, нарушения походки. Визуально стопа находится в положении подошвенного сгибания. Степень сгибания у разных больных существенно варьируется – от незначительного, при котором пятка немного приподнята над полом, до ярко выраженного, при котором тыльная поверхность ступни находится на прямой линии с голенью или даже изгибается настолько, что опора приходится не на подошву, а на тыл стопы.
Активное и пассивное тыльное сгибание стопы ограничено или невозможно. При попытке пассивного сгибания определяется интенсивное натяжение подошвенного апоневроза и ахиллова сухожилия. В области пятки кожа тонкая, гладкая, в зоне опоры – грубая, с участками гиперкератоза и омозолелостей. Наблюдается типичная походка – пациент высоко поднимает ногу, сильно сгибая голень и бедро, чтобы не цепляться за ступней за пол.
Осложнения
Конская стопа, особенно – двухсторонняя существенно затрудняет ходьбу, ограничивает возможности передвижения. Страдают все структуры дистальных отделов нижних конечностей – как мягкотканные, так и твердые. Развиваются бурситы и тендовагиниты, формируются деформации пальцев и костей предплюсны. Образуются подвывихи суставов стопы, возникают артрозы.
Диагноз выставляет врач-ортопед. При неврологической этиологии конской стопы обследование осуществляется с участием невролога. Определение характера заболевания не представляет затруднений. Диагностическая программа предусматривает детальное изучение состояния мягких тканей, костей и суставов стопы для определения тактики лечения. Назначаются следующие процедуры:
- Рентгенография. На рентгенограммах стопы и голеностопного сустава отображаются деформации костей, подвывихи, артрозные изменения, анкилозы, неправильно сросшиеся переломы.
- Компьютерная томография. Проводится при неоднозначных результатах других исследований, позволяет уточнить данные, полученные в ходе рентгенографии. Определяет локализацию, тяжесть и распространенность патологических процессов.
- Подография. В процессе манипуляции изучают структуру ходьбы, оценивают степень перегрузки передних отделов ступни.
- Электромиография. Дает информацию об уровне поражения нерва, состоянии мышечной ткани.

Лечение конской стопы
Лечение патологии может быть консервативным или оперативным. Лечебную тактику выбирают с учетом причины развития конской стопы, возраста пациента, выраженности деформации, состояния различных анатомических структур ступни.
Консервативная терапия
Компенсаторная и нерезко выраженная паралитическая конская стопа корректируется с помощью ортопедической обуви с разной высотой каблука. При умеренно выраженной паралитической деформации проводятся следующие консервативные мероприятия:
- Массаж ступни в сочетании с пассивными упражнениями, после которых осуществляется гиперкоррекция и иммобилизация гипсовой повязкой.
- Редрессация стопы с последующим поэтапным выведением конечности в правильное анатомическое положение путем фиксации гипсовыми повязками.
- ЛФК, электростимуляция, другие физиотерапевтические процедуры.
Хирургическое лечение
При неэффективности консервативных методик, применяемых минимум на протяжении 1 года, показана хирургическая коррекция. Для устранения или уменьшения выраженности конской стопы либо обеспечения большей функциональности ступни выполняют операции на мягких тканях, реже – на твердых структурах. Возможно проведение следующих вмешательств:
- Удлинение ахиллова сухожилия. Осуществляется при вялом парезе мышц-разгибателей, при некоторых травматических, артрогенных и миогенных деформациях.
- Пересадка мышц-антагонистов. Латеральную головку икроножной мышцы фиксируют к короткой малоберцовой, медиальную – к передней большеберцовой мышце. Возможна также пересадка камбаловидной мышцы или малоберцовых мышц.
- Резекции костей стопы. Производятся при наличии грубых изменений костных структур. Осуществляется резекция шейки таранной кости либо частичное удаление пяточной кости.
При операциях на мягкотканных образованиях мышцы укладывают так, чтобы сохранить естественное расположение волокон и обеспечить физиологический мышечный тонус. Для предотвращения нестабильности и разболтанности стопы выполняют артродез в подтаранном и шопаровом суставе, дополняемый передним тенодезом. В послеоперационном периоде ногу фиксируют гипсовой повязкой в течение 1 месяца, затем приступают к активным реабилитационным мероприятиям. Артродез голеностопного сустава проводят редко.
Прогноз
Прогноз определяется причиной развития, тяжестью и давностью существования патологии. При свежих деформациях после восстановления функциональности мышц возможен благоприятный исход. В большинстве случаев путем консервативных и оперативных мероприятий удается добиться улучшения функций стопы и повышения трудоспособности, однако полного выздоровления не наблюдается.
Профилактические мероприятия включают предупреждение травматизма в быту и на производстве. Требуется раннее лечение переломов лодыжек и костей стопы с адекватной репозицией, обеспечение правильного положения ступней у лежачих пациентов, своевременные пластические вмешательства при открытых повреждениях голени с дефектом мягких тканей.
Врожденные аномалии нижних конечностей
Врожденные аномалии нижних конечностей – обруппа пороков развития, включающая в себя патологию области тазобедренного сустава, бедра, коленного сустава, голени, голеностопного сустава и стопы. Может наблюдаться полное отсутствие конечности или какого-то из ее отделов, недоразвитие целого сегмента или одной из костей, входящих в этот сегмент, недоразвитие мышц, сосудов и нервов, соединительнотканные перетяжки и т. д. Возможно сочетание нескольких врожденных аномалий. Диагноз выставляется на основании данных осмотра, результатов рентгенографии, КТ, МРТ и других исследований. Лечение обычно хирургическое. Прогноз зависит от тяжести патологии.
Пороки развития нижних конечностей представляют собой обширную группу аномалий, возникших во внутриутробном периоде и значительно различающихся по тяжести. В практике ортопедии и травматологии встречаются относительно часто и составляют 55% от общего количества врожденных аномалий опорно-двигательного аппарата. Грубые пороки диагностируются сразу после рождения. Мелкие аномалии в ряде случаев могут протекать бессимптомно или почти бессимптомно и становиться случайной находкой при обследовании по поводу других травм и заболеваний. Лечением врожденных аномалий нижних конечностей занимаются детские ортопеды и травматологи.
Аномалии развития могут возникать в результате мутаций, а также действия внешних и внутренних тератогенных факторов. Наиболее распространенными внешними факторами, оказывающими негативное влияние на формирование конечностей, являются инфекционные болезни, нарушения питания, прием ряда медикаментов и радиационные воздействия. К числу внутренних факторов, которые могут привести к нарушению формирования конечностей, относится пожилой возраст матери, патология матки, тяжелые соматические болезни, некоторые гинекологические заболевания и эндокринные нарушения.
Пороки, которые возникают вследствие недостаточности формирования:
- Амелия – конечность полностью отсутствует. Возможен апус (отсутствуют обе нижние конечности) и монопус (отсутствует одна нижняя конечность).
- Фокомелия или тюленеобразная конечность. Отсутствуют средние и/или проксимальные части конечности вместе с соответствующими суставами. Может быть двухсторонней или односторонней. Иногда в процесс вовлекаются все конечности, как нижние, так и верхние. Полная фокомелия – голень и бедро отсутствуют, сформированная стопа прикрепляется к туловищу. Дистальная фокомелия – голень отсутствует, стопа прикрепляется к бедру. Проксимальная фокомелия – бедро отсутствует, голень со стопой прикрепляются к туловищу.
- Перомелия – разновидность фокомелии, при которой наблюдается отсутствие части конечности в сочетании с недоразвитием ее дистального отдела (стопы). Полная перомелия – нога отсутствует, в месте ее прикрепления располагается кожный выступ или рудиментарный палец. Неполная – бедро отсутствует или недоразвито, конечность также заканчивается кожным выступом или рудиментарным пальцем.
Кроме того, различают отсутствие (аплазию) малоберцовой или большеберцовой кости, отсутствие фаланг (афалангию), отсутствие пальцев (адактилию), наличие одного пальца на стопе (монодактилию), а также типичную и атипичную формы расщепления стопы из-за отсутствия или недоразвития ее средних отделов.
Пороки, которые возникают вследствие недостаточной дифференцировки:
Сиреномелия – слияние нижних конечностей. Может наблюдаться слияние только мягких тканей либо слияние как мягких тканей, так и некоторых трубчатых костей. Нередко сочетается с отсутствием или недоразвитием костей таза и конечностей. При сиреномелии возможно как отсутствие стоп, так и наличие одной или двух стоп (чаще рудиментарных). Обычно наблюдается одновременное недоразвитие прямой кишки, заднего прохода, мочевой системы, внутренних и наружных половых органов.
Кроме того, в группу пороков, обусловленных недостаточной дифференцировкой, включают синостозы (сращения костей), врожденный вывих бедра, врожденную косолапость, артрогрипоз и некоторые другие аномалии.
Пороки вследствие увеличения количества: увеличение количества нижних конечностей – полимелия, удвоение стопы – диплоподия.
Пороки вследствие недостаточного роста – гипоплазии различных костей нижних конечностей.
Пороки вследствие избыточного роста – гигантизм, возникающий при одностороннем увеличении развитой конечности.
Врожденные перетяжки – тканевые тяжи, возникающие в различных местах конечности и зачастую нарушающие ее функцию.
Виды аномалий
Недоразвитие бедренной кости
Составляет 1,2% от общего количества врожденных деформаций скелета. Часто сочетается с другими аномалиями, в том числе аплазией малоберцовой кости и отсутствием надколенника. Проявляются хромотой. Степень нарушения функции конечности зависит от величины укорочения и тяжести порока развития. При поражении диафиза смежные суставы, как правило, не изменены, их функция сохранена в полном объеме. При поражении дистальных отделов бедра обычно возникают контрактуры. Конечность ротирована, укорочена. Таз перекошен и опущен в сторону дефекта. Ягодичная складка сглажена или отсутствует. Мышцы ягодицы и бедра атрофированы, стопа в положении эквинуса. Рентгенография бедренной кости свидетельствует об укорочении и недоразвитии сегмента.
Лечение хирургическое, направленное на восстановление длины конечности. В раннем возрасте выполняют операции для стимуляции ростковых зон. Начиная с 4-5 лет, осуществляют остеотомию в сочетании с наложением дистракционного аппарата. Если укорочение настолько велико, что восстановление длины конечности не представляется возможным, необходима ампутация стопы, иногда – в сочетании с артродезом коленного сустава (для создания длинной функциональной культи). При незначительном укорочении возможно использование специальной обуви и различных ортопедических аппаратов.
Врожденный вывих бедра и дисплазия тазобедренного сустава
Врожденный вывих бедра наблюдается относительно редко, обычно обнаруживаются различные степени дисплазии. Патология, как правило, односторонняя. Девочки страдают в 7 раз чаще мальчиков. В 5% случаев выявляется прямая передача порока по наследству. Проявляется хромотой, ротацией и укорочением конечности. При двухсторонней аномалии возникает утиная походка. Рентгенография тазобедренного сустава свидетельствует об уменьшении и уплощении головки и ее стоянии выше вертлужной впадины. Лечение в раннем возрасте консервативное с использованием различных аппаратов, специальных трусиков и подушечек. При неустранимых вывихах по достижении 2-3 лет проводится операция.
Вальгусная и варусная деформация бедра
Развивается при нарушении оссификации шейки или внутриутробном повреждении хряща, одинаково часто наблюдается у девочек и мальчиков, в 30% выявляется с двух сторон. Вальгусная деформация, как правило, протекает бессимптомно. Варусное искривление сопровождается хромотой, ограничением движений и быстрой утомляемостью конечности. Клинические проявления напоминают врожденный вывих бедра. При рентгенографии определяется задержка окостенения головки, укорочение и истончение бедренной кости. Шеечно-диафизарный угол уменьшен. Лечение хирургическое, выполняется корригирующая остеотомия для увеличения шеечно-диафизарного угла.
Врожденный вывих надколенника
Встречается достаточно редко. Имеется наследственная предрасположенность. Может сочетаться с другими пороками, мальчики страдают вдвое чаще девочек. Врожденный вывих надколенника проявляется быстрой утомляемостью конечности, неустойчивой походкой и частыми падениями. Возможна контрактура. Без лечения проблема с возрастом усугубляется, возникает деформирующий артроз, развивается вальгусное искривление конечности. Рентгенография коленного сустава свидетельствует о недоразвитии и смещении надколенника (чаще кнаружи) и недоразвитии наружного мыщелка. Лечение хирургическое – собственную связку надколенника перемещают и фиксируют в срединном положении.
Отсутствие надколенника
Часто сочетается с другими аномалиями развития коленного сустава (недоразвитием суставных концов большеберцовой и бедренной кости), с вывихом бедра и голени, косолапостью и прочими пороками. Течение изолированной патологии обычно бессимптомное, при повышенных нагрузках возможна слабость и утомляемость конечности. При изолированной аномалии лечение не требуется.
Врожденный вывих голени
Выявляется редко, обычно носит двухсторонний характер. Сопровождается контрактурой и деформацией колена. Тип деформации зависит от вида смещения костей голени. Мышцы бедра и голени недоразвиты, часто имеют аномальные точки прикрепления. Патология нередко сочетается с аномалиями развития голеностопного сустава, отсутствием или недоразвитием большеберцовой кости. Лечение в раннем возрасте консервативное (вытяжение с последующим вправлением). В возрасте 2 года и старше проводятся операции – открытое вправление вывиха, при необходимости в сочетании с коррекцией сопутствующей скелетной патологии.
Вальгусные и варусные деформации коленного сустава
Наблюдаются редко, могут передаваться по наследству. Обычно сочетаются с деформацией шейки бедра и плоскостопием. Становятся причиной раннего тяжелого гонартроза. В возрасте до 5-6 лет проводится коррекция с использованием консервативных методов, в последующем осуществляется оперативное вмешательство. В зависимости от тяжести патологии проводят изолированную остеотомию в области надмыщелков бедренной кости либо сочетают остеотомию бедра с желобковой, клиновидной или поперечной остеотомией большеберцовой кости.
Аплазия или недоразвитие большеберцовой кости
Сопровождается укорочением и искривлением конечности. Стопа супинирована, находится в положении эквинуса или подвывиха. Опора нарушена. Возможно сочетание с недоразвитием или отсутствием костей стопы, недоразвитием или вывихом надколенника, атрофией и нарушением развития мышц голени и бедра. Детям до 3 лет проводится консервативная терапия для восстановления нормального положения стопы. В последующем выполняется удлинение голени с использованием дистракционных аппаратов.
Ложный сустав большеберцовой кости
Может быть истинным или возникшим в месте расположения врожденной кисты. Выявляется патологическая подвижность, углообразное или дугообразное искривление в области ложного сустава, атрофия мышц, уплотнение и рубцовые изменения кожи, укорочение и утончение конечности. Рентгенография костей голени свидетельствует об остеопорозе. Лечение хирургическое с использованием костных трансплантатов или аппарата Илизарова.
3. К вопросу о классификации врожденных аномалий развития нижних конечностей, сопровождающихся укорочением/ Попков Д.А.// Гений ортопедии - 2004 - №1
Читайте также:
- Раннее выявление постклимактерического остеопороза. Скрининг населения на постклимактерический остеопороз.
- Рентгенограмма, КТ, МРТ эндопротеза тазобедренного сустава
- Методология профилактики заболеваний. Методология профилактической медицины.
- Кумулятивный показатель токсичности. Рассчет кумулятивности токсинов
- Синдром Дауна: причины возникновения, симптомы
