Взаимосвязь парагонимоза и бронхиальной астмы. Хронический обструктивный бронхит при парагонимозе
Добавил пользователь Владимир З. Обновлено: 07.01.2026
Микроскопические грибы могут поражать практически все органы и ткани, но чаще других мишенью грибковой инфекции становятся покровные ткани - кожа и слизистые оболочки полостей, сообщающихся с внешней средой, в том числе бронхов и ткань легких.
В зависимости от биологических свойств возбудителя и состояния иммунореактивности макроорганизма заболевания органов дыхания могут быть инвазивными (пневмомикоз) или аллергическими (респираторный микоаллергоз). Грибкам уделяют внимание не только как непосредственной причине заболевания, но и как продуцентам микотоксинов (аспергиллы, пенициллы, кандида), проявляющих мутагенное и канцерогенное свойства.
Классификация грибковых болезней легких (модификация по О.Б.Минскеру, 1989)
актиномикоз (лучисто-грибковая болезнь, актинобактериоз);
кандидоз (кандидамикоз, монилиоз, соормикоз, молочница);
криптококкоз (торулоз, европейский бластомикоз, болезнь Буссе-Буш- ке, филобазидиеллоз);
мукороз (мукормикоз, ризопус-микоз);
северо-американский бластомикоз (болезнь Джилкрайста, «чикагская болезнь»);
гистоплазмоз (болезнь Дарлинга, ретикулоэндотелиальный цитомикоз, «пещерная болезнь»);
кокцидиоидомикоз («лихорадка святого Иоахима», «лихорадка долин», «пустынный ревматизм», болезнь Вернике-Посадаса);
паракокцидиоидомикоз (южно-американский бластомикоз, бразильский бластомикоз, болезнь Лютца-Сплендора-Альмейды);
моноспориоз (аллешериоз, петриеллидиоз).
На территории нашей страны чаще регистрируются актиномикоз, аспергил- лез и кандидоз, известны как эндемичные заболевания гистоплазмоз, кокцидиоидомикоз, северо-американский бластомикоз.
Возрастает частота ассоциаций разнородных грибков при пневмомикозах с бактериями, микобактериями, вирусами, гельминтами, грибково-проюзойная ассоциация (Минскер О.Б., 1989). В общей структуре преобладают микозы, вызываемые дрожжеподобными грибами, но в последние годы наметилась тенденция в сторону увеличения этиологической роли мицелиальных грибов (УЯзсоИ С. е.а.,1997).
Грибки проникают в организм человека ингаляционным путем. При выраженной сопротивляемости организма и незначительном количестве возбуди-теля возможно миконосительство - транзиторное или перманентное. Некоторая часть грибов, не погибших под воздействием микробицидных факторов неспецифической защиты кожи, слизистых, может оставаться на покровных тканях, используя в качестве питательной среды отмирающие клетки тканей и продукты желез слизистых оболочек и кожи - формируется миконоси-тельство.
При пониженной сопротивляемости организма развивается пневмомикоз. Микозы, вызываемые дрожжеподобными грибами, часто имеют эндогенное происхождение. При развитии иммунодефицита грибы, колонизирующие слизистые оболочки, образуют тканевые формы и приобретают паразитарные свойства. Исключение составляют внутригоспитальные инфекции, особенно в родильных домах, при массовых вспышках генерализованного кандидоза, вызванного имплантацией «госпитального» штамма кандид непосредственно на кожу и слизистые оболочки новорожденных (Пронина Е.В. и др., 1995). В отличие от дрожжеподобных, мицелиальные (плесневые) грибы попадают из воздуха в виде спор, количество которых зависит от загрязненности среды. Грибки устойчивы к высыханию, солнечному свету, охлаждению, повышению температуры, легко приспосабливаются к аэробным и анаэробным условиям. Даже в толще антарктического ледника лучистые, дрожжеподобные и плесневые (мицелиальные) грибки сохраняют жизнеспособность в течение очень длительного времени. Чаще встречаются вторичные микозы и микогенная аллергия, вызываемые условно-патогенными грибами, повсеместно распространенными в природе (Антонов В.Б.
Патогенез микозов и микогенной аллергии
Грибы образуют вещества, являющиеся факторами агрессии: эндотоксин, протеолитические и л и политические ферменты, которые обеспечивают способность внедрения грибковой клетки в глубокие ткани макроорганизма. Вслед за адгезией, прилипанием клетки гриба к покровным тканям происходит инвазия в эпителий, сосуды и перенос возбудителя в отдаленные органы, диссеминация и генерализация инфекции.
На фоне снижения неспецифической и иммунной резистентности развиваются инвазивные формы микоза. Аллергические формы возникают у детей с атопическим статусом. У здоровых людей споры обычно удаляются из органов дыхания посредством мукоцилиарного клиренса. При нарушении функций им-мунной системы и повреждении мукоцилиарного клиренса под воздействием разнообразных факторов (поллютанты, лекарственные препараты, микоплазменная и синегнойная инфекция) задерживается выведение антигенов и формируется сенсибилизация к ним.
Факторы риска развития микозов у детей
Инвазивные микозы осложняют течение хронических и особенно онкологических заболеваний (иммунодефицитные состояния), сахарного диабета.
Имеет значение повторное и систематическое использование антибиотиков, стероидных гормонов и цитостатиков (Антонов В.Б., 1997). Глубокие микозы оказываются осложнением интенсивной терапии, интубационного наркоза, операций на сердце, перманентной внутривенной катетеризации, искусственной вентиляции легких.
Большое значение придается неблагоприятным экологическим влияниям - повышению радиационного фона и загрязнению атмосферы токсическими выб-росами промышленных предприятий и автотранспорта.
Микогенная аллергия развивается у больных хроническими формами болезней бронхов и легких, а также у детей, живущих на первых и последних этажах зданий, наиболее загрязненных спорами плесневых грибов.
Группы риска по развитию микозов:
дети, длительно или повторно получающие антибиотики;
новорожденные, особенно недоношенные и маловесные (менее 1500 г) дети родильных отделений;
больные, страдающие хроническим бронхитом, бронхиальной астмой;
все больные с иммунодефицитом любого генеза;
ВИЧ-инфицированные и больные СПИДом.
Клиническая картина пневмомикозов
При массивном поступлении грибка или ассоциации возбудителей отмечается острое начало болезни, нередко с выраженным токсическим и аллерги
Паразитические грибки могут проникнуть в дыхательные пути и из других существующих в организме очагов микоза. У ослабленных больных или при повторных вдыханиях небольших доз грибков заболевание принимает хроническое течение счередованием ремиссий и обострений. Пневмомикозам сопутствует интоксикация, в том числе связанная с воздействием метаболитов грибков - микотоксинов.
По локализации патологического процесса различают грибковое поражение легочной ткани (собственно пневмомикоз), трахеи (трахеомикоз) и бронхов (бронхомикоз).
Пневмомикозы нередко начинаются под маской острого респираторного заболевания, гриппа. Первый симптом заболевания - кашель, приступообразный или постоянный, сначала сухой, затем со слизисто-гнойной мокротой, с прожилками, реже со сгустками алой крови. Постепенно развивается субфебрилитет, быстрая утомляемость, общее недомогание, познабливание, потливость, сниженный аппетит. Появляются боли в пораженной половине грудной клетки, одышка.
В стадии абсцедирования легочных инфильтратов заболеванию присущи признаки острого воспалительного и даже септического процесса. Температура тела приобретает гектический характер с большими размахами утром и ве-чером, которая может у детей сохраняться длительно (1 месяц и более), озноб и обильное потоотделение. Количество мокроты возрастает с характерным «запахом земли и привкусом меди».
Выслушиваются сухие и разнокалиберные влажные хрипы, выявляются ослабление дыхания и его бронхиальный характер, притупление перкуторного звука, шум трения плевры. .
В зависимости от вида грибка-возбудителя клинико-рентгенологическая картина пневмомикоза варьирует. Так, при кандидамикозе отмечаются так называемые летучие инфильтраты; при актиномикозе - инфильтраты с просветлениями и утолщение плевры, инфильтраты с абсцедированием и прорывом в полость плевры и наружу. При гистоплазмозе - на рентгенограмме,так называемая, «снежная буря», поражение легких по форме, подобно туберкулезу (очаг, бронхоаденит, диссеминация, множественные кальцинаты в легких).
При ас- пергиллезе - симптоматика экзогенного альвеолита; при кокцидиоидозе кли- нико-рентгенологическая картина во многом сходна с гистоплазмозом, а у пациентов с иммунодефицитом - кавернозные формы. При криптококкозе в легких образуются узелки, характерна диссеминация. Возможно развитие прикорневых лимфаденитов.
Выраженность аллергического компонента при аспергиллезе легких имитирует бронхиальную астму (Митрофанов В.С. и Свирщевская Е.В., 2005).
Из легких грибковая инфекция может распространяться в кожу, кости, органы брюшной полости, центральную нервную систему.
Сложность диагностики легочных микозов у детей обусловлена следующими причинами:
пневмомикозы на разных этапах своего развития сходны со многими другими заболеваниями легких;
отсутствие декретированного указания об обязательном исследовании мокроты на грибки от больных с легочными заболеваниями ведет к отсутствию выявления и регистрации, а также настороженности врачей в отношении грибковых заболеваний органов дыхания.
Трудности лабораторной диагностики глубоких микозов связаны с тем, что многие их возбудители обладают свойством диморфизма: морфология грибков в тканях макроорганизма и во внешней среде различна. При изменении условий (питательная среда,температура,доступ воздуха) паразитарная (дрожжевая) форма (фаза) грибка может переходить в сапрофитическую (мицели- альную) и обратно - при новом изменении условий существования. Это обстоятельство необходимо учитывать при исследовании мокроты или промывных вод бронхов для верификации пневмомикоза. Аэрация дыхательных путей обус-ловливает возможность развития как паразитической, так и сапрофитической формы грибков; условия для существования грибков в верхних и нижних дыхательных путях различны, как различны они у здорового и больного человека.
Верификация пневмомикоза - это положительный результат лабораторного исследования:
микроскопия нативного материала (мокрота, промывные воды бронхов, соскобы кожи и слизистых оболочек полости рта, миндалин, микробиоп- таты бронхов, пунктаты абсцессов, лимфатических узлов, кал, моча и др.);
посев биосубстратов от больного на питательные среды;
серологические исследования с антигенами грибов;
аллергологические исследования с антигенами грибов при микогенной аллергии.
Посевы мокроты производят 2-3 раза, т.к.
только повторный положительный результат исследования имеет диагностическую ценность. Выявление возбудителей гистоплазмоза, кокцидиоидомикоза, северо-американского бластомикоза, риноспоридиоза свидетельствует о заболевании. Наличие же в тканях лучистых грибков, кандид, аспергилл принимают во внимание в диагностике только при тканевой реакции, явлениях незавершенного фагоцитоза.
Чувствительность и специфичность серологических реакций широко варьируют (большая чувствительность часто сочетается с меньшей специфичностью), поэтому наиболее информативны положительные результаты в нескольких се-рологических реакциях одновременно. Диагностически значимо изменение титра серологических реакций в «парных сыворотках» в 4 раза и более. Кровь берут при первом обращении, через 7-10 дней и через 3-4 недели, что имеет прямое и ретроспективное диагностическое значение, прогностическую цейЦ, ность и возможность оценки эффективности лечения.
Дифференциальный диагнозпроводят с туберкулезом легких, новообра-' зованиями, саркоидозом, лимфогранулематозом, сифилисом, плевритом, абсцессом легкого; аллергомикозы - с бронхиальной астмой.
Принципы лечения пневмомикозов и микогенной аллергии
Микозы, вызываемые условно-патогенными возбудителями, в большинстве случаев вторичны (возникают на фоне какого-либо, чаще хронического заболевания), поэтому необходимо лечение фонового заболевания.
Пневмомикозы редко являются моноинфекционными. При выявлении сопутствующего возбудителя (микобактериальная, микопротозойная инфекция и др.) наряду с антимикотиками - использование антибактериальных средств (табл. 46).
Фоном для развития микоза и микогенной аллергии являются нарушения иммунитета. Условие успешного лечения пневмомикозов - иммунокоррекция в соответствии с выявленными иммунными расстройствами.
Для эффективного лечения микоза необходим лабораторный микологический контроль с целью своевременной замены антимикотика при недЬ- статочном результате терапии.
После окончания лечения следует проводить диспансерное наблюдение больных,.учитывая склонность микотической инфекции к рецидивирова- нию.
При микогенной аллергии перед началом специфического лечения необ- ходимоустранить явления бронхиальной обструкции. Назначение антимикотика на фоне обструктивных нарушений бронхов может существенно их усилить в результате массивного поступления в кровь и ткани грибковых антигенов, освобождающихся при разрушении грибковой клетки.
Краткая характеристика некоторых пневмомикозов
Кандидоз - самая частая форма микоза респираторной системы у детей. Наиболее частым возбудителем кандидоинфекции являются условно-патоген-1 ные возбудители Сап 200 мг в сутки, не
Взаимосвязь парагонимоза и бронхиальной астмы. Хронический обструктивный бронхит при парагонимозе
Взаимосвязь парагонимоза и бронхиальной астмы. Хронический обструктивный бронхит при парагонимозе
Безусловно, интересен вопрос о взаимосвязи ларвального парагонимоза и бронхиальной астмы - заболеваний, имеющих общий патоморфогенетический механизм: хроническое эозинофильное воспаление респираторного аппарата. Так, из 100 обследованных больных хроническим ларвальным парагонимозом бронхообструктивный синдром был выявлен в 31 случае.
У 20 человек парагонимоз сочетался с бронхиальной астмой, и у 11 -с хроническим обструктивным бронхитом. Диагностика хронического ларвального парагонимоза в подобных случаях сочетанной патологии особо трудна, так как клиника основного страдания перекрывается более яркой симптоматикой этих заболеваний.
В упомянутых 20 наблюдениях ларвальный парагонимоз был выявлен уже на фоне ранее диагностированной бронхиальной астмы. Поводом к дополнительному обследованию послужили следующие признаки или их сочетания: гиперэозинофилия крови (7), несвойственное бронхиальной астме кровохарканье (2), боли в груди и симптомы интоксикации (7), затяжное течение пневмонии (1). Через 3 месяца после курса лечения парагонимоза у 4 больных приступы удушья стали значительно реже, у 2 пациентов они полностью купировались на фоне поддерживающей терапии ингакортом, и в 2 случаях приступы астмы прекратились без специального лечения.
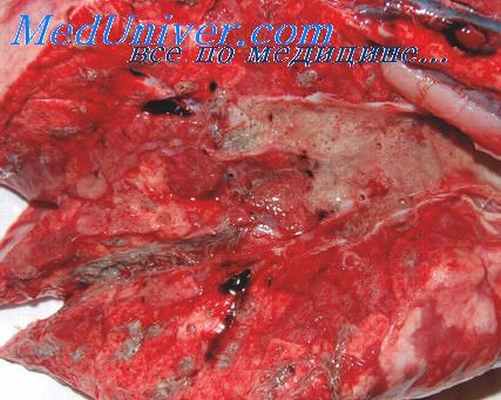
Таким образом, на основании описанных наблюдений со значительной долей вероятности можно причислить к этиологическим факторам бронхиальной астмы и паразитарные поражения органов дыхания. Этому положению в основном не противоречит картина светооптических изменений при ларвальном парагонимозе в биоптатах слизистой оболочки бронхов и данные, полученные в эксперименте.
Известное положение о том, что эозинофильный лейкоцит является одной из наиболее агрессивных эффекторных клеток воспаления при бронхиальной астме, допускает гипотезу, что тканевая эозинофилия может играть аналогичную роль и при парагонимозе. Патоморфоло-гический анализ и исследование жидкости бронхоальвеолярного ла-важа подтверждают наличие высокой эозинофилии в составе клеточных коопераций при ларвальном парагонимозе человека и животных (С. Г. Мельник и соавт., 1989; Г. И. Суханова, И. В. Наумова, 1996).
В 11 случаях хронического обструктивного бронхита, сочетавшегося с ларвальным парагонимозом, подозрение на паразитарную инвазию вызвали мигрирующие боли в груди (10), гипергидроз (5), субфебрилитет (8) и эозинофилия крови (4). У большинства из этих больных анамнестически были выявлены многократные пищевые эксцессы с употреблением блюд, включавших сырых ракообразных из рек Приморья.
Эти пациенты кроме длительного кашля особо отмечали склонность к простудным заболеваниям, что может быть расценено как признак сенсибилизации организма, являющейся предпосылкой развития как хронического бронхита, так и бронхиальной астмы.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Обструктивный бронхит. Бронхиальная астма. Часть 1
Самойлова Ирина Викторовна, врач аллерголог-иммунолог, врач терапевт. Сегодня хотелось бы поговорить о заболеваниях легких. В перечне заболеваний легких отдельную группу составляют заболевания, сопровождающиеся нарушением бронхиальной проходимости, так называемом бронхообструктивным синдромом, то, что пациент ощущает как нарушение дыхания, затруднение дыхания.
Сегодня хотелось бы поговорить об обструктивном бронхите и бронхиальной астме. Механизм формирования нарушения дыхания состоит из нескольких компонентов. Иногда в процессе формирования затрудненного дыхания присутствует только один компонент. Иногда их бывает несколько в сочетании. Среди этих компонентов: спазм бронхов, отек слизистой бронхов, возникающий вследствие воздействия аллергена или воспалительного процесса. А также обтурация, то есть закупорка полная или частичная бронха мокротой.
В формировании таких заболеваний как обструктивный бронхит, бронхиальная астма есть несколько причин. Для обструктивного бронхита ведущей причиной являются частые простудные заболевания, сопровождающиеся кашлем. Также, как это ни странно, заболевание желудочно-кишечного тракта, сопровождающееся забросом кислого желудочного содержимого в пищевод и формированием спазма бронхом. Фоном в этой ситуации и отягощающим фактором будет являться длительное многолетнее курение.
У бронхиальной астмы причин несколько больше. Это та же инфекционная причина – частые простудные заболевания, сопровождающееся кашлем. Аллергическая причина, реже встречающаяся – дисгармональный вариант. Тот самый вариант, когда в основе спазма бронхов может лежать длительная декомпенсация гормонального фона репродуктивной сферы или щитовидной железы. И так называемой психогенный или нейрогенный вариант, когда психоэмоциональные нагрузки способствуют развитию затрудненного дыхания или даже развернутого приступа удушья.
У одного пациента может быть как единственный провокационный момент, так и сочетание нескольких провокационных факторов, которые способствуют возникновению обострения заболевания. Вот почему очень важно обращение к врачу для того, чтобы не только определить полностью весь список причинно-значимых провокационных факторов для пациента, но и всякий раз в период обострения уточнять, какой из этих факторов лежит в основе текущего обострения. Поскольку от этого зависит выбор той схемы ведения пациента, который принесет максимально быстрый удовлетворительный результат от лечения.
Надо помнить, что и хронический обструктивный бронхит и бронхиальная астма – это хронические заболевания, которые в своем течении имеют несколько фаз. Фаза обострения, она понятна пациентам. Это яркие или достаточно значимые проявления заболевания, которые вынуждают пациента обращаться к врачу, вынуждают пациента получать какое-то лечение или изменять схему ранее назначенного лечения. Есть фаза ремиссии. То есть это фаза течения без каких-либо проявлений заболевания. И есть промежуточная фаза – так называемый переходный мостик. Эта фаза очень неудобна для врача и для пациента. Так называемая неполная ремиссия. В таких случаях проявления заболевания есть, но они настолько незначительны, что либо не ощущаются пациентом, либо пациент не придает значения появившимся начальным проявлениям и не стремится как-то к обращению за помощью, не стремится к изменению той схемы лечения, которая была назначена ранее. Если не выполнить своевременно назначение в таких случаях, то фаза неполной ремиссии будет способствовать дальнейшему развитию заболевания. Будет выходить на степень яркого обострения, которое будет требовать еще больших от пациента и врача усилий для его погашения.
При каких обстоятельствах пациент должен насторожиться и принять для себя решение обратиться к врачу с целью диагностики или получения рекомендаций по лечению. В том случае, если диагноз обструктивного бронхита или бронхиальной астмы не был установлен, пациента должно насторожить продолжительный, сверх двух недель кашель после простудного состояния. Ночной или утренний кашель при отсутствии проявлений простудного заболевания. Усиление кашля или появление его в параллель с усилением ощущений изжоги, особенно в ночное время, а также наиболее грозные признаки в виде свистящего затрудненного дыхания.
Для пациентов, у которых диагноз ранее был установлен, моментами, которые должны насторожить, являются изменение характера кашля: его усиление, изменения звука во время кашля, изменение характера мокроты, а также увеличение потребности в ингаляторах скорой помощи, в медикаментах в течение трех, максимум пяти дней, что может свидетельствовать о наличии нестабильности и потребности в применении более действующих схем.
Парагонимоз
(инвазия восточного легочного плоского червя; эндемическое кровохарканье)
, PhD, University of Virginia;
, MD, PhD, University of Virginia School of Medicine
Парагонимоз – инвазия легочного плоского червя Paragonimus westermani и похожих разновидностей. Люди заражаются при употреблении сырых, маринованных или термически не обработанных пресноводных ракообразных. Большинство инфекций протекает бессимптомно, но могут возникнуть легочные симптомы, включая хронический кашель, боль в груди, одышку и кровохарканье. Характерны аллергические реакции со стороны кожи и отклонения по центральной нервной системе из-за эктопических трематод, включая приступы, афазию, парез и визуальные нарушения зрения. Диагноз ставится по обнаружению яиц в слюне, кале или плевральной (перитонеальной) жидкости. Разработаны тест-системы для серологической диагностики. Празиквантел является препаратом выбора.
Сосальщики представляют собой паразитических плоских червей, которые заражают различные части тела (например, кровеносных сосудов, желудочно-кишечный тракт, легкие, печень), в зависимости от вида.
Несмотря на то, что существует > 30 видов Paragonimus, и согласно данным 10 из них могут инфицировать человека, P. westermani является наиболее частой причиной заболевания.
Наиболее значимые эндемичные области находятся в Азии, преимущественно в Корее, Японии, Тайване, на возвышенностях Китая и Филиппинах.
Эндемичные очаги с другими представителями видов Paragonimus spp существуют также в Западной Африке и в отдельных районах Южной и Центральной Америки. P. kellicotti вызывает инфекцию у человека в Северной Америке.
Патофизиология парагонимоза
Яйца, выделяемые через слюну или экскременты, развиваются 2–3 недель в пресной воде до мирацидий (первая личиночная стадия). Мирацидии поражают улиток; там они развиваются, размножаются и в конечном счете превращаются в церкарии (свободно плавающие личинки). Церкарии поражают пресноводных крабов или речных раков и в их организме превращаются в метацеркарии. Люди заражаются при употреблении в пищу сырых, засоленных или плохо приготовленных ракообразных. Метацеркарии выходят из цисты в желудочно-кишечном тракте человека, проникают через стенку кишечника и продвигаются в брюшную полость, затем через диафрагму в плевральную полость; они проникают в ткани легкого, инкапсулируются и развиваются в гермафродитных взрослых червей, которые откладывают яйца. Взрослые черви вырастают до 7,5-12 мм в длину и 4-6 мм в диаметре. Из легких яйца попадают в окружающую среду вместе с мокротой при ее откашливании и сплевывании или при заглатывании мокроты и выведении из организма с калом.
Во время миграции личинки парагонимусов могут попасть в головной мозг, печень, лимфоузлы, кожу и спинной мозг и там развиваться. Однако в этих случаях их жизненный цикл оказывается незавершенным, поскольку яйца не способны покинуть пределы человеческого организма. Взрослые трематоды могут существовать в течение от 20 до 25 лет.
Другие хозяева включают свиней, собак и множество подвидов кошачьих.
Симптомы и признаки парагонимоза
Большинство людей с парагонимозом являются бессимптомными; однако во время инвазии и миграции трематод могут развиваться диарея, боль в животе, лихорадка, кашель, крапивница, гепатоспленомегалия, легочные аномалии и эозинофилия.
В хронической фазе наиболее повреждены легкие, но могут быть вовлечены и другие органы. Проявления легочной инфекции развиваются медленно и включают хронический кашель, боль в груди, кровохарканье и одышку; клиническая картина напоминает туберкулез Туберкулез (ТБ) Туберкулез (ТБ) является хронической прогрессирующей микобактериальной инфекцией, часто имеющей латентный период после начального инфицирования. Чаще всего ТБ поражает легкие. Симптомы включают. Прочитайте дополнительные сведенияЦеребральные поражения проявляются, как правило, в течение года после начала легочного заболевания. Случаются приступы судорог, афазия, парез и нарушения зрения.
Аллергические поражения кожи похожи на поражения, вызываемые мигрирующей кожной личинкой Мигрирующая кожная личинка Мигрирующая кожная личинка является кожным проявлением инфицирования анкилостомой. Мигрирующая кожная личинка вызывают виды Ancylostoma, чаще всего кошачья или собачья анкилостома Ancylostoma. Прочитайте дополнительные сведения P. skrjabini и возникающих также при инвазиях, вызванных другими видами.
Диагностика парагонимоза
Микроскопическое исследование мокроты и анализ кала
Серологические тесты для выявления антител
Диагноз парагонимоз ставится по обнаружению характерных больших яиц с крышечкой в мокроте или кале. Иногда яйца можно обнаружить в плевральной или брюшной жидкости. Яйца бывает трудно выявить, потому что они образуются периодически и в небольшом количестве. Методы концентрации увеличивают чувствительность диагностики.
Серологические тесты для выявления антител полезны при легких инфекциях и при диагностике внелегочного парагонимоза.
При рентгенографическом исследовании можно получить дополнительную информацию, но она не всегда является диагностически ценной; рентген грудной клетки и КT могут показать диффузный инфильтрат, узелки, кольцевые теневые поражения, кавитации, линейные помутнения, абсцессы легкого, плевральный выпот и/или пневмоторакс.
Лечение парагонимоза
Предпочтительным лекарственным средством при парагомниозе является празиквантел, 25 мг/кг перорально три раза в день в течение 2 дней.
Триклабендазол является приемлемым методом лечения в тех регионах, где он доступен; доза составляет 10 мг/кг перорально однократно после приема пищи или для серьезных инфекций – 2 дозы с интервалом в 12 часов по 10 мг/кг после приема пищи.
Празиквантел также используется для лечения внелегочных поражений, при этом могут потребоваться многократные курсы.
При мозговых инфекциях, короткий курс кортикостероидов может быть назначен в сочетании с празиквантелом, чтобы уменьшить воспалительную реакцию, вызванную умирающими трематодами.
Оперативное лечение может потребоваться для удаления поражений кожи или, реже, кист головного мозга.
Лучшая профилактика – исключить из пищи употребление сырых или недоваренных пресноводных крабов и речных раков, пойманных в водоемах на эндемичной территории.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Бронхиальная астма
Бронхиальная астма – это хроническое воспалительное заболевание дыхательных путей. При этом, для астмы характерно главным образом поражение бронхов. Астма значительно отличается от таких болезней как бронхит или бронхиолит, в развитии которых главную роль играет бактериальный фактор, то есть инфекция поражающая дыхательные пути. При бронхиальной астме инфекционный фактор играет второстепенную роль, а на первое место выходит повышение реактивности бронхов, которое основывается на аллергических механизмах. При этом главным проявлением астмы является сужение дыхательных путей (бронхов) во время приступов болезни. Причины возникновения бронхиальной астмы могут быть самые различные, а механизмы развития этой болезни очень сложны. Основную роль в развитии астмы играет изменение реактивности бронхов, которое протекает на фоне аллергических реакций. Кроме того, глисты выделяют токсины, которые, всасываясь, вызывают общую интоксикацию. Очень большую ошибку допускают в сегодняшнее время некоторые врачи, узко специализирующиеся по своему направлению, не уделяя должного значения диагностике на паразитов, продолжают пичкать больного все большими и большими дозами лекарств, выписывая новые рецепты, усугубляя и без того не легкую жизнь пациента. Они не подозревают, что гельминты и другие паразиты научились за время своего существования очень ловко скрывать следы своего пребывания в организме человека, маскируясь симптомами очень распространенных в народе заболеваний. Догадывались ли Вы, что причиной многих болезней верхних дыхательных путей, таких, как :ОРЗ, бронхит, пневмония, гайморит может оказаться жизнедеятельность личинок аскарид, а также паразитов, обычно располагающегося в печени - печеночного сосальщика фасциолеза или дальневосточного сосальщика – клонорха или сосальщика описторха.. Астма может быть вызвана различными паразитами. Как только личинки аскарид выводятся в желудке, они начинают мигрировать не в кишечник, как основная масса паразитов, а в легкие зараженного человека. Они раздражают слизистую легких и провоцируют кашель, во время которого люди обратно их проглатывают.Так цикл путешествия глиста продолжается и астма не проходит до тех пор пока поситель аскарид не займется их выведением. Все домашние и фермерские животные - собаки, кошки, овцы, коровы, свиньи, лошади имеют аскарид. Не рекомендуется домашним животным присутствовать в спальне человека, больного астмой. В легких человека также могут жить тенииды – группа гельминтов, состоящая из альвеококкоз (многокамерный эхинококкоз ) и однокамерный эхинококкоз . Паразитирование личинок этих паразитов в организме человека приводит к развитию однокамерных или многокамерных пузырей, содержащих возбудителя, и нарушению деятельности органов, в которых находится пузырь (киста). Присутствие гельминтов в легких человека приводит к астме. Также могут поражаться и другие органы (мозг, печень, почки, сердце). Деятельность тениидов может вызывать тяжелые осложнения, приводящие к инвалидности и даже летальному исходу. Источником гельминтоза опять же являются домашние животные, иногда волки, лисы, шакалы. Яйца паразитов выводятся с фекалиями животных, попадая на их шерсть и окружающее пространство. Человек может заразится при контакте с зараженными животными в лесу, при сборе грибов и ягод, питье воды из непроверенных источников..
Аллергия . Паразиты во время своего развития могут раздражать, либо даже наносить сквозные повреждения оболочкам кишечника. В связи с этим повышается вероятность проникновения внутрь непереваренных остатков пищи и желудочного сока, что провоцирует что повышает рост большого числа эозинофилов (особый вид лейкоцитов, вызывающий аллергические реакции при бурном росте), требующегося организму человека, как защитная реакция на инородные вещества.. На борьбу с паразитами организму приходится затрачивать огромное количество еще одного важного элемента - иммуноглобулина Е, который отвечает за связывание антигенов на слизистых оболочках и привлекает антимикробные вещества .
С точки зрения причин развития различаем два вида астмы: атопическая и инфекционно-аллергическая. Атопическая астма – это заболевание сугубо аллергической природы. Как и в случае других аллергических заболеваний, главную роль в развитии болезни играет сенсибилизация организма по отношению к определенному аллергену или группе аллергенов. Сенсибилизация организма и развитие астмы происходит следующим образом: при первом контакте человека с аллергеном иммунная система его организма распознает аллерген и вырабатывает ряд факторов, которые впоследствии могут связываться с аллергеном (реагировать с аллергеном) – наличие в организме этих факторов указывает на его сенсибилизацию. Эти факторы представлены антителами или активированными клетками иммунной системы. Каждый человек ежедневно контактирует с большим количеством различных аллергенов, однако астма развивается не у всех. Важную роль в развитии атопической астмы играет неразумное ,чрезмерное применение антибиотиков ,химеопрепаратов , иммуномодуляторов на такие простудные заболевания как ОРВИ, фарингиты и пр. Часто не разбираясь в чем причина насморка , кашля ,а он является как защитный ответ организма на внедрение чужеродного агента ,организм сам борется и пытается утилизировать ,вывести с помощью слизистых выделений и сжечь токсины при помощи температуры , а мы сразу сбиваем эту температуру и начинаем прием антибиотиков ,тем самым только усугубляем ,способствуем развитию дисбактериоза и росту условно-патогенной флоры. А как показывает мой опыт работы электропунктурной диагностикой , причиной такой «простуды» являются глисты , которые имеют цикл развития ,миграции личинки по малому кругу кровообращения ,те. через легкие , трахею.носоглотку. Инвазия яйцами нематод животных (например, токсокароза, стронгилоидоза , анкилостомидоза и др.) сопровождается тяжёлой общей аллергической реакцией с лихорадкой неправильного типа, сухим кашлем, приступами бронхиальной астмы, аллергической экзантемой. При рентгенографии выявляются в легких «летучие» эозинофильные инфильтраты или эозинофильные гранулёмы. Аналогичные изменения могут быть найдены в печени , почках, кишечной стенке, миокарде и других тканях. Клонорхоз ,фасциолез , описторхоз - заразиться такими глистами можно при употреблении термически не обработанной рыбы (сушенной ,вяленной ,малосольной и пр .)или употребляя салаты ,зелень , фрукты плохо помытые ,либо употребляя воду из зараженного источника. И каждый раз , при повторном заражении глистами ,мы имеем бурную ответную реакцию организма .
При повторном контакте организма с тем же аллергеном возникает сильная аллергическая реакция, последствиями которой являются сужение просвета бронхов и затруднение дыхание – характерные признаки приступа астмы.
Для атопической (аллергической) астмы характерно моментальное обострение во время очередного контакта с аллергеном. Вне контакта с аллергеном человек, больной атопической астмой, считает себя практически здоровым.
Атопическая астма часто встречается у детей, так как они более подвержены заражению гельминтами бытовым путем ,при контакте с домашними животными , при не соблюдении правил гигиены ,т.к. берут все в рот ,ползают по полу , где с пылью в дом попадают личинки паразитов . При этом, кроме астмы, у больного ребенка наблюдаются и другие болезни аллергического характера (крапивница, пищевая аллергия, атопический дерматит, экзема, дискинезия желчевыводящих путей , дисбактериоз ). Нужно сказать, что между этими болезнями и астмой существует вполне ощутимая связь: все эти болезни являются следствием нарушения функционирования иммунной системы организма. Снижение иммунитета. Жизнедеятельность паразитов в организме человека держит иммунную систему в постоянно активном состоянии, и из-за продолжительной без восстановительной работы иммунитет ослабевает, и перестает адекватно реагировать на инородные вмешательства в организм человека. В следствии чего человек очень быстро заражается и заболевает какими либо инфекционными (бактериальными или вирусными) заболеваниями.. При содержании иммунной системы в постоянном напряжении может развиться аутоиммунная реакция организма (производство антител против собственных клеток). Получается, что вместо того, чтобы бороться с паразитами, организм человека, по средствам сбитого с толку иммунитета начинает разрушать собственные органы и ткани. Паразитоз выводит из строя иммунную систему, снижают выработку иммуноглобулина А (белка, класса антител А, отвечающего за иммунитет).При длительном течении и отсутствии лечения на причину заболевания атопическая астма приводит к сильным изменениям дыхательных путей (бронхов), также возможно присоединение инфекции. Таким образом, патогенез (механизм развития) атопической астмы приближается к таковому в случае инфекционно-аллергической астмы. Паразиты способны жить в организме человека годами, даже десятилетиями, приспосабливаясь и к самым неблагоприятным условиям. Они активизируются тогда, когда снижается иммунитет организма человека - после тяжелого заболевания, стресса, вследствие воздействия неблагоприятных экологических факторов, вредных излучений, медикаментов(антибиотиков ) и испорченного образа жизни. Официальная медицина может обнаружить только 5 разновидностей глистов по анализу крови , который дорогостоящий , следует ждать ответа несколько дней , а пациенту с астматическим приступом нужна помощь срочная ,неотложная . Такую помощь и представляет метод Фолля , позволяющий найти и причину данного заболевания и подобрать гомеопатические препараты ,снимающие приступ на приеме у врача. Инфекционно-аллергическая астма в начале развивается по несколько иным механизмам. В частности, первичную роль в развитии астмы играет не сенсибилизация аллергеном, а хроническая инфекция дыхательных путей. Именно поэтому инфекционно-аллергическая астма более характерна для людей старшего возраста и редко встречается у детей. Под действием хронической инфекции и хронического воспаления, происходит изменение структуры бронхов, а также изменение их реактивности: мышечный слой бронхов утолщается, стенки прорастают соединительной тканью, а сами бронхи чрезвычайно остро реагируют на любой раздражение (дым, холодный воздух, стресс). При этом ответ бронхов на эти раздражения заключается главным образом в резком сужении их просвета и, как следствие, затруднении дыхания. В дельнейшем, конечно, к инфекционному механизму присоединяется и аллергический – это следствие нарушения локальной регуляции иммунных реакций, которые в некоторой степени выходят из под контроля организма.
Для инфекционно-аллергической астмы характерно длительное течение и обострение во время различных стрессов , переохлаждений , травм , и пр. неблагоприятных факторов . Такой тип астмы может развиться на фоне хронического бронхита или хронической обструктивной болезни легких (ХОБЛ). Причиной такой патологии являются такие заболевания ,бактериальной природы , как : Ку-лихорадка или болезнь Бернета или коксиеллез, передаваемая водушно-капельным путем , протекающая под маской ОРВИ,гриппа и , если она пролечена не спецефически ,те. лекарство не повлияло на саму палочку ,риккетсии. ,что и способствовало переходу болезни в хроническую форму ,латентную. Сибирская или омская клещевая лихорадка , дальневосточная лихорадка или японский энцефалит ,или лихорадка Цуцугамуши ,получаемая при укусе клеща.
Причиной хронического бронхита можут быть также и иерсинеозы , псевдотуберкулез и пр. Может быть эндемический сыпной тиф или крысиный тиф , заразиться которым можно вдыхая загрязненнную мочой крыс пыль или употребляя продукты ,загрязненные мышами и крысами. Сыпной возвратный тиф или эндемический вшивый тиф , рецидив его через несколько лет ,десятилетий в виде болезни Брилла официальная медицина не может выявить ,продиагностировать . Такое заболевание как пастереллез может вызвать хронический бронхит от царапины кота . Хламидия трахоматис чаще поражает глаза , бытовым путем , но лимфогенным путем попадает и в легкие Хламидия пневмонии Chlamydia pneumoniaе . Абсолютный антропоноз (передается человеку исключительно от больного или инфицированного человека). Является возбудителем острых респираторных инфекций у животных и человека. Этот вид хламидии вызывает у взрослых преимущественно острые респираторные заболевания , в частности - бронхиты , и мягкие формы пневмонии (однако, не нужно забывать, что все хламидийные инфекции имеют тенденцию к хронизации процесса!). Заражение человека хламидия pneumoniae происходит воздушно-капельным путем и воздушно-пылевым путем. Легочная форма хламидиоза распространяется с предметами обихода, слюной, то есть контактным способом. Поэтому дети часто болеют хламидиозом всей группой в детском саду. Есть два типа проявления легочного хламидиоза: астма и обструктивный бронхит.
Самым частым и главным признаком обоих типов недуга является возвращающийся непродуктивный кашель. Кашель может сочетаться с воспалением глотки, приступами удушья. Увеличение температуры тела обычно в пределах тридцати восьми градусов. Постепенно кашель перерастает во влажную форму и протекает приступами. Состояние больного постепенно осложняется. Подобная клиническая картина указывает на появления воспалительного процесса в легких. Определение легочного хламидиоза в крови пациента антител против хламидий , антитела типа IgA и IgM, которые вырабатываются в первые недели заболевания и пропадают только после полного устранения инфекции.
Хламидия psittaci может вызывать у человека атипичную пневмонию, артрит, пиелонефрит, энцефаломиокардит . Эта хламидия — абсолтный зооноз, то есть, инфекция передается человеку от животного. Пути передачи хламидия psittaci — воздушно-капельный и воздушно-пылевой. Легочный хламидиоз могут провоцировать одновременно все разновидности бактерий Орнитоз, называется еще попугайной болезнью, по симптомам напоминает воспаление легких. Существование бактерий данного вида возможно в следующих формах:
Пассивная форма (вне организма человека). Микроорганизмы находятся в «спящем» состоянии. Они не производят себе подобных и не увеличиваются в размерах. Но при этом могут попасть в клетки и вызвать заболевание.
Активная форма (в тканях организма). Бактерии увеличиваются в размерах, размножаются. При этом они забирают себе энергию и питательные вещества пораженных тканей, приводя к их деструктуризации.
Под влиянием антибиотиков бактерии эти могут переходить в L-формы, находящиеся в пораженном организме и время от времени провоцируя обострения хламидиоза.
Метод эелектропунктурной диагностики позволяет определить присутствие подобных бактерий в L –форме , что невозможно сделать официальной медицине.
Условно патогенная флора в виде стрептококков и стафилококков ,пневмококков , клебсиэлл и пр . всегда при хроническом воспалительном процессе присутствует в очаге и выявить их и подобрать соответствующие гомеопатические препараты ,которые не травмируют и не вызывают сбоя в нормальной флоре организма , а снимут воспаление и будут способствовать восстановлению нормального соотношения присутствия условно-патогенной флоры.
Сердечная астма
Термин «сердечная астма» применятся для обозначения приступов удушья, которые возникают на фоне сердечной недостаточности. Таким образом, сердечная астма, как болезнь, абсолютно не похожа на атопическую или другие виды бронхиальной астмы. Приступы удушья, характерные для сердечной астмы, возникают из-за нарушения работы сердца, а не сужения бронхов, как это происходит при атопической или инфекционно-аллергической астме. Причиной поражения сосудов сердца ,сосудов грудной клетки ( грудной аорты , сонных артерий ,легочных артерий и пр.) часто являются хронические бактериальные процессы ,вызванные такими инфекциями как сифилис , и парасифилитическми инфекциями : боррелиоз, лептоспироз, волынская или окопная лихорадка, лихорадка скалистых гор или пятнистая лихорадка и другие ,поражающие сердечно-сосудистую систему ,приводящие к нарушению ритма сердца, понижению или повышению артериального давления и атеросклеротическим изменениям в сосудах. При атеросклерозе легочной артерии, поражающем и ее ветви, прежде всего бросается в глаза резко синюшная, иногда почти черная окраска покровов больного, особенно слизистых. Более всего цианотичны язык, голова, шея, конечности («черные сердечные больные» Айерса). Цианоз, который заметно усиливается при небольшой физической нагрузке и даже во время сна, объясняется резким снижением степени насыщения крови кислородом. Отеков нет, одышка сравнительно невелика, но временами может приступообразно усиливаться. Больные апатичны, сонливы. Помимо одышки, их беспокоят кашель, иногда кровохарканье. Аневризма аорты. Это тяжелое проявление висцеропатологии, представляющее грозное осложнение сифилитического аортита. Диагностика аневризмы очень затруднена: ее наличие иногда выявляется при развитии недостаточности аортальных клапанов или стенок устья венечных артерий, она может случайно обнаруживаться при рентгенологическом исследовании либо при развитии терминального внутреннего кровотечения.Клиническая симптоматика сифилитической аневризмы аорты зависит от локализации, размеров, направления роста, сдавления окружающих органов, наличия сопутствующего поражения устья венечных артерий и недостаточности аортальных клапанов . Аневризма дуги аорты рано приводит к сдавлению прилегающих органов. Больные аневризмой жалуются на загрудинную боль, одышку, иногда боль в межлопаточной области слева. Больные жалуются на быструю утомляемость, слабость, одышку, головокружение. В ряде случаев повышается температура, тоны сердца становятся глухими, появляется аритмия. Регистрируется мезаортит. Однако прижизненная его диагностика, как отмечает Блумгарт составляет лишь 10% случаев, так как у большинства этих больных серологические реакции отрицательные, а РИБТ и РИФ ставятся редко. Такие сифилитические проявления стадии заболевания ,как ангина, шанкриформная пиодермия лечится антибиотиками , но не пенициллинового ряда ,которые необходимы при диагнозе сифилитического шанкра в области миндалин, губ, десен; также ангина, стоматит, кандидоз при диагнозе папулезных сифилидов слизистой оболочки полости рта, зева. Диагностика гриппа, острых респираторных заболеваний, вирусных инфекций, аллергических высыпаний, лимфопролиферативных высыпаний часто служит причиной залечивания , которое способствует скрытию ,хронизации процесса при манифестирующем сифилисе. Данное обстоятельство предопределено массовым бесконтрольным применением антибиотиков, их свободной продажей во многих аптеках.. Во всех вышеперечисленных случаях развитие сифилиса не предотвращается,а переходит в L- форму , в виде цист, гранул. Под воздействием стресса , переохлаждения или каких-то других вредных факторов окружающей среды ,способствующих снижению иммунных механизмов защиты , эта спящая форма активизируется и переходит в активную форму. Больные сердечной астмой получают симптоматическое лечение , которое им помогает не так долго ,как хотелось бы. Декомпенсация, снижение резервных возможностей организма с возрастом человека ,приводит к необратимым изменениям в сосудах и органах.
Читайте также:
