Вывих челюсти после брекетов
От смещения челюсти никто не застрахован. Вывих нижней челюсти может произойти и в результате удара, и при резком открывании рта. Но есть ряд факторов, которые провоцируют возникновение таких ситуаций. Как вести себя, если произошло смещение челюсти? Как скоро можно поставить ее на место, и куда следует обращаться при вывихе нижней челюсти? На эти вопросы отвечают эксперты.
Вывих нижней челюсти – ситуация, когда смещена суставная головка височно-нижнечелюстного сустава. Вывих может настичь исключительно нижнюю челюсть, так как верхняя – неподвижна. Нижняя челюсть соединяется с височной костью с помощью ВНЧС, который помогает нижней челюсти совершать движения.
Почему происходит вывих нижней челюсти?
Смещение нижней челюсти может происходить, потому что:
- пациент резко открыл рот во время разговора или зевнул;
- человек резко опустил челюсть вниз;
- пациент страдает определенными заболеваниями, которые ослабили костную систему и суставной связочный аппарат. Среди наиболее распространенных болезней, провоцирующих вывих нижней челюсти, – остеомиелит, ревматизм, артрит и др.;
- у человека есть привычка открывать бутылки зубами;
- был поражен височно-нижнечелюстной сустав при неправильном распределении нагрузки на зубы (к примеру, если с одной стороны – нет жевательных зубов, а с другой стороны они есть и выполняют больший объем работы).
Как понять, что произошел вывих нижней челюсти?
Симптоматика вывиха нижней челюсти довольно яркая:
- становится невозможным открыть рот;
- ощущается боль в проекции челюсти, а также в области височной кости;
- после вывиха нижней челюсти могут быть нарушения речи;
- в области височно-нижнечелюстного сустава могут наблюдаться покраснения;
- нижняя челюсть выдвинута выраженно вперед или смещена в сторону;
- на фоне суставного вывиха происходит неконтролируемое слюноотделение.
Как правило, человек сразу же понимает, что с нижней челюстью что-то не так. Визуально также видно смещение нижней челюсти. При обнаружении у себя подобных симптомов вывиха следует в срочном порядке обратиться за помощью к доктору.
Какие бывают вывихи нижней челюсти?
В зависимости от стороны смещения суставной головки, различают:
- задний вывих нижней челюсти (когда челюсть уходит назад);
- передний вывих нижней челюсти (когда челюсть выдвинута вперед).
Исходя из характера травмы, можно выделить:
- сложный вывих челюсти, когда затрагиваются мягкие и твердые ткани, и при этом видна открытая рана;
- простой или закрытый вывих нижней челюсти, когда смещение костей челюсти не визуализируется.
Исходя из количества пораженных суставов (а их – два) при суставном вывихе нижней челюсти, выделяют:
Если при вывихе нижней челюсти кончики костей не соприкасаются друг с другом, ставится диагноз полный вывих нижней челюсти. Если же концы костей частично соприкасаются, скорее всего, у пациента суставной подвывих нижней челюсти.
Как можно определить, что произошел вывих нижней челюсти?
Как мы уже говорили выше, опираясь на симптомы, пациент сразу понимает, что с его нижней челюстью что-то не так. Поставить точный диагноз сможет врач на основании следующих диагностических действий:
- общего осмотра;
- рентгенографии челюсти;
- компьютерной томографии или МРТ сустава.
Также специалист должен убедиться, что за вывихом или подвывихом не скрывается перелом челюсти, что гораздо более серьезно, и требует хирургического вмешательства.
Это важно! Если у человека произошел вывих нижней челюсти в результате травмы или несчастного случая, ему следует оказать первую помощь, – наложить тугую повязку на челюсть и доставить в медицинское учреждение.
Лечение вывиха нижней челюсти
Для решения проблемы вывиха нижней челюсти следует выполнить вправление челюсти на место. Этим должен заниматься исключительно врач ортопед-травматолог или стоматолог-ортопед. Самостоятельное вправление костей после случившегося вывиха чревато осложнениями – не пытайтесь повторить то же самое дома, обратитесь к профессионалу.
Процедура вправления челюсти пациента состоит из 5 основных шагов:
Шаг №1 – человек ложится на твердую поверхность, занимает удобное положение;
Шаг №2 – врач располагает большие пальцы своих рук на жевательных зубах нижней челюсти, остальные пальцы как бы обхватывают нижнюю часть лица;
Шаг №3 – специалист делает движения, двигая челюсть назад и книзу, но подбородок при этом слегка приподнимает;
Шаг №4 – врач должен убедиться, что суставная головка сошла по задней части бугорка ВНЧС и вернулась на исходную позицию;
Шаг №5 – врачу нужно успеть убрать пальцы с зубов, чтобы человек их автоматически не прикусил, закрывая челюсть.
Вправление челюсти после вывиха занимает несколько минут, но должно выполняться крайне аккуратно.
Если у человека давно произошёл вывих челюсти и он по каким-то причинам не обращался к врачу, кости сместились, ему назначается хирургическая операция под местной или общей анестезией.
При сложных вывихах человеку рекомендована восстановительная операция, при которой искусственного увеличивается высота суставного бугорка, а суставная капсула при этом уменьшается. Таким образом, достигается оптимальный баланс элементов связующего аппарата, и челюсть не смещается.
В качестве восстановления после вправления челюсти или операции по устранению вывиха пациенту рекомендовано ношение специальных ортодонтических конструкций.
Как вести себя после вправления нижней челюсти?
Если врач успешно вправил нижнюю челюсть, пациенту рекомендовано в течение 10 – 14 суток носить плотный эластичный бинт, который будет надежно фиксировать кости.
За это время следует отказаться от употребления твердой пищи – лучше сконцентрироваться на жидких супах, перюрированных кашах, фруктах и ягодах. Важно не перегружать челюсть жевательной нагрузкой, чтобы не спровоцировать повторный вывих.
При успешном вправлении нижней челюсти после вывиха и профессионально выполненной операции прогноз для пациента – благоприятный. В отдельных случаях может нарушиться подвижность челюсти.
- Цены
- Врачи
- Примеры работ
- Отзывы
Дисфункция ВНЧС – достаточно распространенная патология в наши дни, поскольку во многом она вызвана стрессовыми факторами. Здесь бывает тяжело понять что первично, что вторично, потому что люди с дисфункцей сустава приходят, как правило, с патологией прикуса, патологией опорно-двигательной системы (искривление позвоночника, шеи). Поэтому лечение сустава – комплексная история. Бывает такое, что первичная патология – это патология сустава, бывает, что опорно-двигательного аппарата.
Причины дисфункции ВНЧС
Ортодонт должен выяснить, что было первично – прикус, неправильное положение зубов или отсутствие каких-то зубов, возможно не очень удачное ортодонтическое лечение в анамнезе, раннее лечение, когда они были детьми или подростками и последующее лечение могло послужить причиной. Важно правильно провести диагностику.
Комплексное лечение ВНЧС
Когда врач определил причину патологии сустава, или причины, он выясняет готовность пациента к комплексному плану лечения. Помимо ортодонта может быть задействован остеопат или мануальный терапевт, или даже ортопед, если необходима более сложная коррекция опорно-двигательного аппарата.
Поэтому сначала решается проблема с суставом посредством сплинта или суставной шины, далее проводится коррекция прикуса, и, если необходимо, протезирование. Параллельно ведется работа с остеопатом для восстановления мышечного корсета спины и шеи.
Бывает, что пациент отказывается от лечения на брекетах после решения вопроса с суставом. В таком случае мы его предупреждаем о необходимости носить суставную шину постоянно во избежание появления старых проблем с ВНЧС. Ведь рецидив может случиться на фоне стресса достаточно быстро.
Какие могут быть симптомы дисфункции ВНЧС?
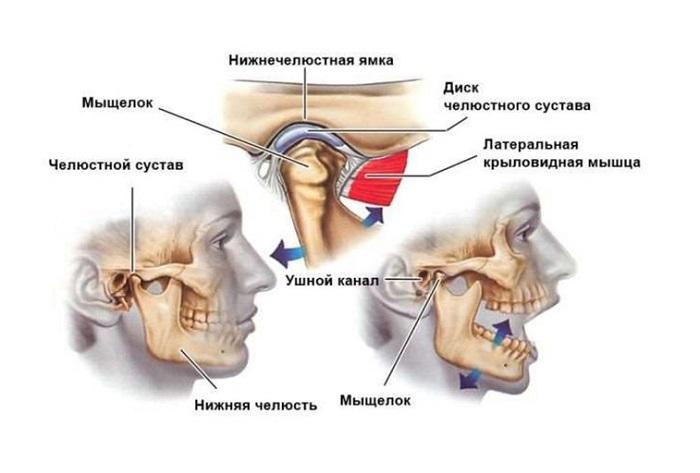
Наличие одного или нескольких вышеперечисленных признаков может свидетельствовать о дисфункции ВНЧС.
Традиционное ортодонтическое лечение не направлено на лечение дисфункции ВНЧС. В процессе ортодонтического лечения выраженность дисфункции может не меняться, уменьшаться или увеличиваться. На данный момент в мировой научной ортодонтической литературе нет убедительных данных о связи ортодонтического лечения и состояния ВНЧС. Ухудшение состояния сустава после лечения может быть никак не связано с данным лечением.
Обратите внимание! Даже при отсутствии видимых клинических проявлений дисфункции сустава, могут иметь место скрытые нарушения, которые требуют специальной диагностики для их выявления.
При наличии вынужденного неправильного положения нижней челюсти, ее положение может измениться в процессе лечения с изменением и усложнением плана лечения (необходимость удаления отдельных зубов, увеличение длительности лечения). Достоверно вынужденное положение не может быть диагностировано традиционными ортодонтическими методами, для проверки его наличия, как правило, требуется специальный анализ (мануальный функциональный анализ, определение центрального соотношения челюстей), использование специальной суставной шины на период в несколько месяцев, что, однако, не дает 100% гарантии.
Для проведения детальной суставной диагностики, разъяснения конкретики Вашего случая, дальнейшего изготовления суставной шины можно записаться к врачу-стоматологу-ортодонту, занимающемуся вопросом дисфункции ВНЧС.
Дисфункция ВНЧС - это хроническое состояние, которое может быть компенсировано, но не вылечено (т.е. возможно устранить симптомы, однако, патологические изменения в суставах, если они уже произошли, скорее всего сохранятся).
Что будет если не лечить дисфункцию ВНЧС?
Если дисфункцию не лечить компенсаторные возможности организма рано или поздно могут быть исчерпаны, симптомы усугубятся, патология начнёт прогрессировать, доставляя больший дискомфорт (порой в течение нескольких лет), тем самым влияя на ухудшение функции зубочелюстной системы.
Для того, чтобы попытаться это предотвратить и провести лечение с учётом индивидуальных особенностей строения и функционирования височно-нижнечелюстных суставов, пациентам обычно предлагают следующий подход.
Методика лечения дисфункции ВНЧС
1. Диагностика дисфункции ВНЧС.
- Во время диагностики сустава в клинике проводится ряд измерений и проб, фиксируются все ощущения в области суставов (дискомфорт, щелчки, боль, отклонение челюсти при открывании-закрывании), разница в ощущениях в правом и левом суставе.
- Ортодонт также проводит снятие слепков челюстей и делает фотографии лица и внутриротовые фотографии, а также выполняется трёхмерная компьютерная томография лица (3Д КТ), при необходимости врач может дать направление на дополнительное исследование - магнитно-резонансную томографию ВНЧС (МРТ).
- Часто врач-ортодонт, помимо мануального функционального анализа, проводит визуальную оценку: осанки, симметричности плечевого пояса, лопаток, тазобедренных костных структур и т.п., выполняет необходимые пробы, фотографии. По результатам возможно назначение на консультацию к остеопату или мануальному терапевту для совместного ведения пациента. К составлению плана лечения также могут быть подключены смежные специалисты (ортопед, хирург, пародонтолог).
Нарисуйте маркером вертикальную черту на зеркале, встаньте напротив, чтобы черта разделяла лицо на правую и левую половины, пальцы положите на область суставных головок, язык поднимите вверх и назад, открывайте и закрывайте рот по черте (может получится не сразу), 2-3 раза/день по 30 повторений. Не нужно открывать рот широко (комфортная ширина), главное – симметрично (чтобы челюсть не “съезжала” ни в какую сторону). Если есть щелчок, открывайте до момента щелчка.
Делайте его, когда есть возможность, например, перед телевизором, за компьютером, в пробке за рулём. Открывайте - закрывайте рот, не смыкая зубы 30 секунд, затем достаньте языком попеременно то до правой, то до левой щёк 30 секунд. Снова открывайте - закрывайте рот, затем 30 секунд совершайте движение языком по кругу внутри преддверия (за губами) сначала в одну, затем в другую стороны (по часовой - против часовой стрелки), снова открывайте - закрывайте рот и т.п.. За этот получасовой цикл зубы не должны соприкасаться, губы сомкнуты. Если хочется закрыть рот или глотнуть-- прокладывайте язык между зубами. Повторяйте цикл в течение 20-30 мин 2-3 раза/день
2. Окклюзионная терапия дисфункции ВНЧС
Чтобы более точно установить и зафиксировать это положение, для пациента будет индивидуально изготовлена окклюзионная шина (сплинт) из специальной пластмассы, которая стирается по мере ношения. Шину необходимо носить постоянно (спать, говорить, по возможности есть в ней) – в этом смысл окклюзионной терапии, которая поможет суставу и жевательным мышцам перестроиться в наиболее комфортное функциональное состояние.
Чистка и уход за шиной очень простой - после еды (а так же во время чистки зубов) почистить мягкой щёткой с пастой или мылом.
3. Установка брекет-системы пациенту с дисфункцией ВНЧС
Установка брекет-системы на верхнюю челюсть проводится в среднем спустя 3 месяца окклюзионной терапии. Корректируется шина 1 раз в 1-2 недели, либо на усмотрение врача, до устранения основных жалоб со стороны ВНЧС (параллельно с выравниванием зубов на верхней челюсти), затем производится установка брекет-системы на нижнюю челюсть с частичной редукцией (сошлифовыванием) мешающих частей окклюзионной шины, либо полным снятием. Здесь пациенту нужно набраться терпения - процесс может занять несколько месяцев.
Параллельно проводится контроль нового положения нижней челюсти: повторный мануальный функциональный анализ, фотометрия, возможна регистрация прикуса, компьютерная томография лица в процессе лечения, продолжение ортодонтического лечения на брекет-системе.
По завершению ортодонтического лечения следует окончательный контроль положения нижней челюсти (мануальный функциональный анализ, фотометрия, регистрация прикуса, 3Д КТ лица по завершению (после) лечения).
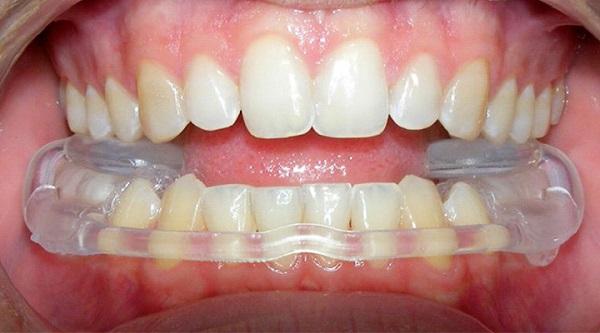
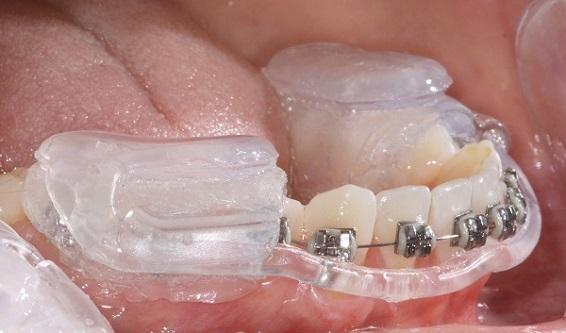
Суставная шина с брекетами
4. Результат лечения дисфункции ВНЧС
Результатом лечения является удовлетворительный эстетический результат, достижение полноценной окклюзии с множественными равномерными фиссурно-бугорковыми контактами и устранение или уменьшение выраженности дисфункции ВНЧС. Обязательным, при наличии показаний, является полноценное рациональное протезирование или функционально- эстетические реставрации зубов, как завершающий этап лечения - по данному этапу необходима развёрнутая консультация стоматолога-ортопеда.
Лечение и диагностика дисфункции ВНЧС в клинике Конфиденция
В клинике Конфиденция работают ортодонты с образованием в области челюстно-лицевой хирургии. Они владеют современными методиками диагностики, такими как сплинт-терапия Aqualizer , а клиника оснащена современным диагностическим оборудованием. В лечении используется комплексный подход, включающий рекомендацию упражнений, ношение суставной шины, установку брекетов. Для полноценного восстановления здоровья сустава и полости рта, в зависимости от случая, привлекаются имплантологи, ортопеды, пародонтологи.
Чтобы получить развернутые консультации специалистов и максимально подробный комплексный план лечения, можно воспользоваться услугой Dental Check-up (включает осмотр всех специалистов, диагностику, план лечения и рекомендации).
Статью подготовила Бадмаева А.Н., Стоматолог-ортодонт
Увы, это не смешно, поскольку наносимый пациенту брекетами вред порой приравнивается к нанесению ему черепно-мозговой травмы, в чем мы сможем убедимся ниже. Мне жаль, что я не знала о таких последствиях раньше, и, что пробелы в знаниях моего ортодонта пришлось восполнять мне как пациенту. В этой статье собрана информация от признанных специалистов мирового класса в области лечения ВНЧС, краниодонтов, ортопедов, постурологов, остеопатов — например, легендарного американского ортопеда начала двадцатого века Robert Lovett, знаменитых остеопатов Horace Magoun и Viola Frymann, блистательных Gerald Smith, Darick Nordstrom, Guiseppe Stefanelli, Leopold Busquet, John и Mike Mew, и др., а также основателя ортокраниодонтии у нас в стране доктора А.О. Савинова, который предоставил большинство ссылок и разъяснений на эту информацию на своём бывшем форуме orthocranio.ru и форуме forum.stom.ru.
Основываясь на исследованиях этих докторов, посмотрим, какое воздействие могут оказывать брекеты на череп, область шеи, позвоночник и здоровье пациента в целом. Если, пройдя через брекеты, вы узнаете что-то из перечисленного у себя, не отчаивайтесь, поскольку, как я смогла убедиться, все же есть выход и из этой ситуации, о чём мы поговорим ниже. Кроме того, мы разберёмся, почему у многих пациентов нижеперечисленных последствий для здоровья нет, и в каких случаях брекеты применять всё-таки можно. Ну, а теперь перейдем к главному — к каким калечащим последствиям для пациента может привести традиционное лечение на брекетах.
1. Лицо
2. Череп
Straight Wire Appliance (SWA), или, попросту говоря, брекеты — лишь косметическая процедура, направленная на улучшение внешнего вида зубных рядов, главным образом, в передней их части. К сожалению, ортодонты зачастую забывают, что, помимо зубов, в стоматогнатическую систему организма входят: 1) кости лицевого и мозгового черепа; 2) суставы головы; 3) нервно-мышечный комплекс головы и шеи.
Кроме того, существует ещё краниосакральная система, важнейшей составляющей которой является так называемый краниосакральный механизм (КСМ), или первичный дыхательный механизм. Он назван механизмом, поскольку проявляется через сложные сочленения костей черепа, т.е. через механику. КСМ рассматривается как основной механизм жизни и, если возникает конфликт на одном из уровней, это приводит к различного рода дисфункциям, а впоследствии — и стойким хроническим заболеваниям, которые часто не могут диагностироваться даже врачами узких специальностей. Брекет-система сдерживает физиологическую подвижность костей черепа и, тем самым блокирует краниосакральный ритм.
Симптомы, связанные с нарушениями краниосакрального механизма, могут быть самыми разнообразными. Например: 1) вазомоторный ринит, который возникает в результате блокировки нёбной, решетчатой, клиновидной кости и верхней челюсти (максиллы), в результате чего нарушается дренирование решетчатых ячеек и раскрытие раковин; 2) компрессия и раздражение крылонебного узла, который формируется из ответвления тройничного нерва, приводит к стойким лицевым болям и расстройствам вегетативной нервной системы; 3) скручивание клиновидной кости вызывает деформацию и сужение просвета верхней глазничной щели (superior orbital fissure), что оказывает влияние на глазодвигательный, блоковый, тройничный и отводящий нервы и приводит к офтальмологическим проблемам и даже косоглазию;
4) искажение вращения височных костей оказывает влияние на внутреннее слуховое отверстие — предверно-улитковый нерв, что приводит к проблемам слуха и неустойчивости равновесия; 5) краниальные искажения, оказывающие влияние на диафрагму кости турецкого седла внутри черепа, вызывают гормональный дисбаланс и влияют на менструальный цикл у женщин, возникновние ПМС и снижение либидо у женщин и мужчин, вызванное влиянием на гипофиз; 6) компрессия затылочной кости оказывает сдавливающее воздействие на мозжечок, что приводит к нарушению координации движений и шаткости, кроме того, опосредованно оно оказывает влияние и на гипофиз; 7) любые смещения в области затылочного отверстия приводит к компрессии нервных сплетений крупных сосудов и артерий, проникающих через яремное отверстие в полость черепа, раздражению ствола мозга и блуждающего нерва; отсюда — головные боли и мигрени, дыхательные проблемы, а также проблемы с желудочно-кишечным трактом, запоры, диарея и беспокойное поведение.
3. Височно-нижнечелюстные суставы
Одно из самых частых повреждений, наносимое брекетами! Из описанного выше мы уже увидели, как брекет-система может повлиять на всю структуру черепа. Височно-нижнечелюстные суставы находятся на пересечении этой объемной 3D-системы, и её смещение даже в одной из плоскостей неизбежно приводит и к смещению височно-челюстных суставов и дисков. Грубо говоря, если сравнить череп с маленьким домиком, который мы наклоним в одну из сторон, то нетрудно представить, что произойдёт с петлями двери (височно-нижнечелюстными суставами) на нём. Но это только один из возможных вариантов смещения.
4. Атлант, шейные позвонки
В случае повреждения этой системы брекетами (на фоне уже имеющихся краниальных искажений) череп может наклониться не только вперёд, но и в одну из сторон, и ещё скрутиться относительно своей вертикальной оси. Что происходит при этом с атлантом, который всегда приспосабливается к положению затылочной кости, вы и сами можете себе представить. Да и о последствиях смещения первого шейного позвонка многие знают не понаслышке (увы, и я тоже). Положение атланта оказывает огромное влияние на нервную, энергетическую систему человека и его способность испытывать счастье. Если вы думаете об установке брекетов, задумайтесь и об этом. Кроме того, теперь вы понимаете, как опускание и скручивание черепа приводит к таким явлениям как шейный сколиоз и лордоз. При врожденных деформациях черепа этот процесс растягивается на годы, когда у организма есть время на выработку приспособительных механизмов, в то время как на брекетах и, особенно, удалении под них зубов, этот процесс развивается довольно быстро и мучительно, поскольку такое резкое вмешательство является для организма шоком.
5. Мышцы шеи и позвоночная артерия
При опускании черепа вперёд и развитии шейного лордоза мышцы шеи в своей задней части укорачиваются, а в передней части — удлиняются. Эта ситуация усугубляется шейным сколиозом, при котором в мышечных цепях, идущих от нижней челюсти через подъязычную кость к ключицам, а также от затылочной кости к ключицам, появляется напряжение различной интенсивности с разных сторон. Теперь вы можете представить, что происходит при этом с питающими мозг позвоночными артериями, которые проходят частично в костных каналах смещенных шейных позвонков, и частично — оказавшись в компрессиии под лестничными мышцами.
Ну, и для полной картины не будем забывать и о шейном нервном сплетении, сформированном передними ветвями четырёх верхних шейных спинномозговых нервов, которое располагается на поверхности глубоких мышц шеи (поднимающей лопатку, медиальной лестничной мышцы, и ременной) на уровне четырёх верхних шейных позвонков. Они иннервируют все расположенные рядом мышцы шеи и головы, дают кожные ветви большого ушного нерва, малого затылочного и, кроме того, диафрагмальный нерв шейного сплетения спускается вниз по передней поверхности лестничной мышцы и проникает в грудную полость через верхнюю апертуру грудной клетки, проходя вплотную к перикарду и, заканчиваясь в толще диафрагмы. Представили, что происходит в случае его компрессии перенапряженными мышцами шеи? И это тоже прямое следствие брекетов! Но и это ещё не всё.
6. Позвоночник и таз
Ещё в начале двадцатого века ортопед Robert Lovett описал в своих работах взаимосвязи в скелетной структуре человека в форме S и в форме #, при которых затылочная кость имеет корреляцию с грудным отделом позвоночника (Т1-5), поясничным и крестцом, а височные кости — с шейным (С1-6), лопатками, рёбрами, грудным отделом позвоночника (Т6-12) и тазовыми костями. Поэтому любое изменение пространственного положения затылочной кости приводит к изменениям в положении верха грудного и поясничного отдела позвоночника и крестца (впрочем, прослеживается и обратная связь), а асимметричное вращение височных костей в черепе всегда будет происходить одновременно с асимметричным вращением тазовых (подвздошных) костей, т.е. синхронно, но в зеркальном отражении, а также изменениями в шейном и нижнем грудном отделах позвоночника.
Такие изменения в скелетной структуре происходят после брекетов не одномоментно, поскольку связь здесь всё-таки не прямая, а линейная, но уже спустя короткие месяцы пациенты могут обнаруживать у себя первые признаки таких нарушений, которые развиваются годами, приводя к постепенным изменениям всех нижележащих скелетных и мышечных структур вплоть до стоп…
Не ‘кто виноват’, а ‘что делать’
Эйнштейн говорил, что проблему невозможно решить на том уровне, на котором она возникла, а только поднявшись на уровень выше. В качестве альтернативы брекет-системам предлагается другой подход: прежде, чем установить Straight Wire Appliance, или, попросту — брекеты, необходимо исправить имеющиеся черепные деформации. Устранение таких деформаций начинается со стабилизации височно-нижнечелюстных суставов и коррекции правильного положения максиллы (верхней челюсти), которая производится на внутриротовом аппарате ALF и интегрируется с остеопатией. Эта методика, которая называется в нашей стране ортокраниодонтией, направлена на стимулирование самокоррекции зубочелюстных деформаций, а брекеты в ней подключаются лишь в заключительной фазе для того, чтобы повлиять, например, на осевое положение передних зубов.
Самое обидное, что предотвратить обращение к ортодонту вообще могло бы своевременное выполнение совершенно бесплатных миофункциональных упражнений , которые восстанавливают ширину зубных рядов и красоту лица, полностью излечивая и от ВНЧС (по свидетельству британского доктора направления orthotropics Mike Mew и норвежского краниодонта Geir Olsen). Но это уже не о тяжёлых случаях после применения брекетов и, особенно удаления на них зубов и применения эластических тяг. Лечение на аппарате ALF в этих случаях — альтернатива, которая, к сожалению, тоже не сахар, поскольку в этом процессе в обратном порядке возвращаются абсолютно все имевшиеся симптомы и, чтобы пережить это лечение, нужна большая сила духа. Также, несмотря на все достоинства ортокраниодонтии, очень большое препятствие, что в нашей стране специалистов этого направления действительно высокого класса пока ещё очень мало — для обретения себя в этой профессии недостаточно просто пройти курсы, а необходимо постоянно учиться в течение очень многих лет — и не только ALF-ортодонтии, но и остеопатии, постурологии, ортопедии и некоторым другим смежным специальностям. Тут сила духа нужна уже от врача. И, тем не менее, я искренне считаю, что с этим направлением связано будущее ортодонтии как науки в его тесной связи с краниальной остеопатией.
Ортокраниодонтия: философия и базовый алгоритм лечения — здесь .
Факт №1: проблема характерна только для нижней челюсти
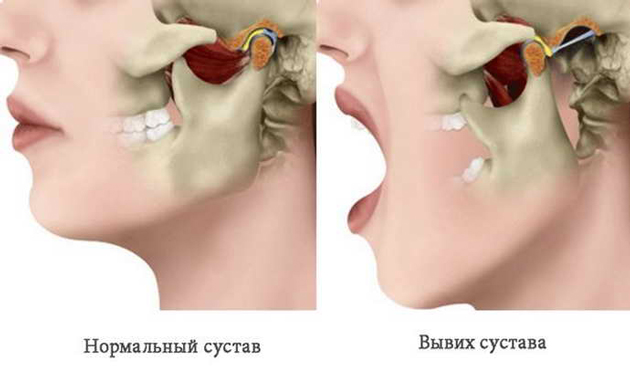
На фото показано отличие вывиха челюсти от нормального состояния
Что касается верхней, то здесь такого понятия, как вывихнутая челюсть, просто не существует. Она совершенно неподвижна и может только сломаться в результате определенных обстоятельств, что уже будет считаться переломом.
Факт №2: у женщин проблема случается чаще
Это опять же, обусловлено анатомическими особенностями строения женского организма. У представительниц прекрасного пола углубление под челюстной сустав с обеих сторон значительно меньше, чем у сильной половины человечества. Но это не говорит о том, что у мужчин не может произойти вывих челюстного сустава. Это может произойти у всех вследствие ослабления связочного аппарата, в результате судороги (если такие симптомы носят постоянный характер, а не произошли единично, то в большинстве случаев можно утверждать о нервно-психических расстройствах, заболеваниях эпилепсией и энцефалитом).
У женщин проблема случается чаще чем у мужчин
Существует и еще ряд заболеваний, которые могут привести к ситуации, в результате которой человек вывихнул челюсть: артрит, подагра, остеомиелит. Все они негативно влияют на состояние суставов, в числе которых – челюстно-лицевой.
Факт № 3: многие люди путают вывих и подвывих
Некоторые ошибочно полагают, что у них произошел вывих челюсти, например, при зевании или при слишком сильном открытии рта, при пережевывании слишком твердых продуктов питания или вовсе от того, что они много разговаривали. При этом пострадавшие отмечают ощущения, как будто сводит челюсть, слышат характерные щелчки и даже могут испытывать некий дискомфорт. Такая ситуация в отношении вывиха очень маловероятна. Тем более, что в большинстве случаев для того, чтобы челюсть вернулась в исходное положение при таком положении дел вовсе и не требуется никакого лечения. Это происходит естественным образом и говорит о подвывихе. А это две большие разницы.

При подвывихе челюсть сама возвращается в нормальное положение
Сами посудите, вывих челюсти сопровождают куда более тревожные симптомы:
Факт № 4: вывихи бывают разные
Вывихнута челюсть может быть по-разному. Все зависит от того, в каком направлении произошло ее смещение. Например, если она сместилась из ямки назад – это будет считаться задним вывихом, если вперед – передним, в правую или в левую сторону относительно углубления – боковым.

Вывихи могут быть различными
Елена К., г. Самара, отзыв из переписки на Woman.ru
Бывает и так – у вас произошел вывих челюсти, согласно его симптомам и характеру было назначено лечение – а через время он повторился. Это указывает на патологию строения височно-челюстного сустава. При получении травм повторные рецидивы происходят реже.
Не забывайте также о том, что травмы могут быть разными по своей тяжести. Обычно, врачи говорят о легком характере повреждений, если произошло только лишь смещение челюсти. Если при этом существенный урон был нанесен окружающим ее тканям и связкам, то травма носит тяжелый характер и требует длительной реабилитации.
Факт № 5: проблему можно решить без хирургического вмешательства
Для того, чтобы вправить челюсть, вовсе не нужно прибегать к хирургии. Но только при условии, что вы обратитесь к врачу незамедлительно. В зависимости от того, какой вывих у вас произошел, врач и назначит лечение. Кстати, проблему поможет решить ортодонт или травматолог:
После успешного завершения процедуры пациенту всегда надевают стабилизирующую повязку или фиксирующий челюсть аппарат (в России распространение получили устройства Ядрова и Петросовой). Устройства призваны ограничить работу сустава вплоть до полного заживления и исключают возможность рецидива. Обычно для их ношения требуется одна-две недели. В этот период времени нельзя сильно открывать рот, много разговаривать, кушать твердую пищу.
Notice: Undefined variable: post_id in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 45
Notice: Undefined variable: full in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 46
Читайте также:


