Анализ на гонококки при беременности как берут

Гонорея — заболевание, передающееся половым путем. Носителями могут быть мужчины, женщины и дети, инфицированные от матери во время рождения. Важна своевременная диагностика заболевания, при отсутствии адекватного лечения могут быть серьезные осложнения.
В Поликлинике Отрадное можно выполнить диагностику венерических заболеваний анонимно и в короткий срок.
Как подготовиться к мазку на гонорею
Чтобы результаты были точными, необходимо выполнить подготовку:
- с вечера провести гигиену половых органов без использования мыла,
- женщинам отказаться от влагалищных суппозиториев, спреев и кремов,
- отказаться от антисептиков и средств для очищения,
- прекратить прием медикаментов,
- 3 дня не заниматься сексом и не применять метод вагинального орошения,
- воздержаться от похода в туалет 2‒3 часа.
Мужчины могут проводить исследование в любое время, женщинам нельзя сдавать анализ во время месячных. Манипуляция безболезненна, при проведении может наблюдаться небольшой дискомфорт.
Для чего назначается исследование
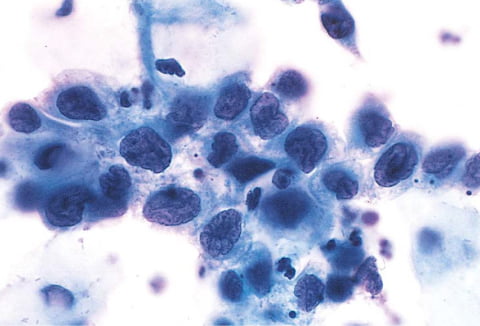
Бактериоскопия для выявления гонореи назначается при появлении таких симптомов:
- жжение, резь, зуд в области мочеиспускательного канала или влагалища,
- учащенное мочеиспускание,
- чрезмерное выпадение волос,
- сбои менструального цикла,
- увеличение лимфатических узлов,
- выделения непривычного характера,
- изменение объема и вида спермы,
- ощущение тяжести внизу живота,
- высыпания на половых органах, ладонях, ступнях, во рту,
- болезненное мочеиспускание.
При подозрении на венерическое заболевание обязательно выполняется мазок на гонорею у обоих половых партнеров. Получить материал для исследования на гонококки можно:
- из влагалища,
- уретры,
- ротоглотки,
- прямой кишки,
- цервикального канала.
Как берется мазок у женщин
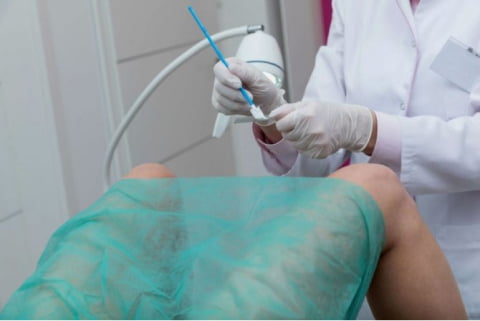
Взятие мазка на гонорею у женщин выполняется на гинекологическом кресле. Доктор использует специальные зеркала и стерильные инструменты. Биоматериал помещается на предметное стекло. Сама процедура проводится быстро и безболезненно.
Для девственниц манипуляция проводится по-другому, доктор не применяет зеркала, используется инструмент, который вводится через отверстие в девственной плеве. После исследования целостность девственной плевы не нарушается. Еще взятие материала для анализа производится через анальное отверстие, так как заражение могло произойти при анальном или оральном сексе.
Мазок на гонорею обязательно берут у беременных женщин, даже при отсутствии симптомов болезни. Проводится исследование обычным методом.
Важная информация! Взятие анализа не выполняется во время менструации. Необходимо выбрать период за 3‒5 дней до месячных или спустя 5 дней после них.
Осложнения после процедуры появляются редко, но не исключены выделения и тянущие боли внизу живота. Такие побочные эффекты проходят самостоятельно и не нуждаются в медикаментозном лечении. При повышении температуры, нестерпимых болях и общем ухудшении самочувствия необходимо обратиться к доктору.
Взятие мазка на гонорею у мужчин
Алгоритм взятия мазка на гонорею у мужчин отличается: забор материала производится из передней части мочеиспускательного канала. Перед манипуляцией доктор рассказывает, как берется мазок на гонорею у мужчин, чтобы пациент был готов к процедуре. В уретру вводится прибор на 1‒4 сантиметра, область предварительно обрабатывается антисептиком. Специалист вращает зонд по кругу для лучшего взятия материала, аккуратно изымает его и полученный биоматериал отправляет в лабораторию для проведения анализа.
В течение первых суток не исключена болезненность во время мочеиспускания и появление примеси крови. Иногда показан массаж предстательной железы перед исследованием, о чем врач предупреждает пациента заранее. Для снятия болезненности мужчине назначаются обезболивающие медикаменты, а подмывание выполняется теплой водой.
Как проводится исследование мазков на гонококки
Если анализ брался в лаборатории, исследование проводится сразу же после выполнения манипуляции. Когда необходима транспортировка полученного материала, его помещают в стерильную емкость. Для достоверного результата, необходимо провести микроскопическое исследование в течение 15 минут после получения материала.
Факт! Образец окрашивается по методу Грама, чтобы гонококки визуально были заметны и отличались от других видов бактерий.
Расшифровка результатов обследования
В полученных результатах важное значение имеют такие параметры:

Гонококк при беременности приводит к развитию такого заболевания, как гонорея (триппер). Гонорея является серьезной, но излечимой бактериальной инфекцией, передаваемой половым путем и во время родов – от зараженной матери к ее ребенку. Инкубационный период (время, необходимое для развития инфекции) для мужчин и женщин немного отличается и составляет, соответственно, от двух до пяти суток после заражения у мужчин, и от пяти до десяти суток – у женщин.
Гонорея имеет очень высокий риск передачи, поэтому если вы вступили в незащищенный сексуальный контакт с инфицированным партнером, ваши шансы заразиться составляют почти 99%. В среднем за год фиксируется около 700 тыс. новых случаев заболевания, причем около 13 тыс. из них – беременные женщины.
Женщины, заразившиеся во время беременности гонококком, подвержены более высокому риску выкидыша (что может привести к проблемам с последующей беременностью после выкидыша) и преждевременных родов, развития инфекции в амниотической жидкости, а также преждевременным разрывом плодных оболочек, хотя своевременное лечение снижает риск возникновения этих проблем. Отсутствие лечения гонококка при беременности делает женщину крайне восприимчивой к различным венерическим заболеваниям (ЗППП) и к ВИЧ-инфекции, а также повышает риск развития инфекции матки после родов.
Если вы во время вынашивания беременности были инфицированы гонококком, то вы можете передать эту инфекцию своему ребенку, когда он будет проходить по вашим родовым путям. Гонорея у новорожденных очень часто поражает глаза (гонобленнорея или гонококковый конъюнктивит), и ребенок в конечном итоге может ослепнуть, если заболевание вовремя не лечить.
Для профилактики гонобленнореи всем новорожденным детям сразу после рождения закапывают специальные глазные капли (или закладывают мазь за веко). Если же у матери была выявлена гонококковая инфекция, то ее ребенку для лечения гонореи будут назначены системные антибиотики.
Кроме того, нелеченная инфекция может (кроме глаз) распространиться и на другие части тела ребенка, вызывая такие проблемы, как уретрит, вулововагинит и другие инфекционные заболевания влагалища и шейки матки у девочек, а также может стать причиной менингита.
Многие женщины с гонореей не имеют никаких симптомов, поэтому они даже не понимают, что они инфицированы. Если же у вас проявятся симптомы заболевания, то они будут варьироваться в зависимости от локализации инфекции. Если будут поражены шейка матки, влагалище или уретра, то признаки инфекции следующие: ненормальные влагалищные выделения, болезненность и жжение при мочеиспускании, кровянистые выделения, боли во время полового акта. При поражении инфекцией прямой кишки вы будете испытывать зуд или боль во время опорожнения кишечника, а также можете заметить аномальные выделения из анального отверстия.
В отличие от женщин, у подавляющего большинства инфицированных гонореей мужчин имеют симптомы, которые включают патологические выделения из полового члена, болезненное мочеиспускание, жжение при мочеиспускании, а также опухшие или слишком чувствительные яички. Если у вашего партнера любой из этих симптомов, он должен обязательно обратиться к врачу-андрологу, а вам нужно пройти обследование у своего врача-гинеколога. Оба партнера должны быть обследованы как можно скорее, и пройти курс лечения, если это будет необходимо. Кроме того, во время лечения вам нужно будет полностью воздерживаться от всех видов (орального, вагинального, анального) секса.
При занятии оральным сексом с зараженным партнером, вы можете занести гонококк при беременности в горло или в ротовую полость. Такая инфекция может сопровождаться покраснением горла и ротовой слизистой оболочки, а также их болезненностью.
Если же контакту с инфекцией будут подвергнуты ваши (например, если вы прикоснетесь руками к инфицированным половым органам, а затем потрете глаза), у вас может развиться глазная инфекция, которая вызовет зуд и покраснение глаз.
При отсутствии лечения гонорея может вызвать множество довольно серьезных проблем. У небеременной женщины очень высока вероятность распространения гонореи на матку и маточные (фаллопиевы) трубы и вызвать воспалительные заболевания тазовых органов. При таких заболеваниях женщина жалуется на такие симптомы, как сильные боли внизу живота или в пояснице, влагалищные кровотечения, боли во время секса, лихорадка, тошнота. Воспаление органов малого таза может стать причиной повышенного риска внематочной беременности, если женщина попытается зачать второго ребенка, и привести к женскому бесплодию. Кроме того, отсутствие лечения таких воспалительных процессов может привести к хроническим болям в районе тазовой области и низа живота.
Гонококки также могут попасть в кровь и вызвать серьезное заболевание, которое называется распространенной гонококковой инфекцией. Если это произойдет, у больного человека возникают такие симптомы, как лихорадка и озноб, язвенное поражение кожи и боль в суставах. Другие проблемы могут включать воспаление печени, инфекции сердца или менингит.
Министерство здравоохранения рекомендует всем беременным женщинам, особенно тем, которые проживают в регионах с высоким распространением данной инфекции, проходить обследование на гонококк при беременности во время первого визита в женскую консультацию, и повторить анализ в третьем триместре беременности. Конечно, лучшим вариантом будет пройти обследование на гонорею еще во время подготовки к беременности.
Сексуально активные женщины моложе 25 лет подвергаются наибольшему риску по инфицированию гонококком. Другие факторы риска включают в себя:
- раннее начало половой жизни;
- перенесенные ранее любые ИППП;
- наличие нескольких половых партнеров,
- частая смена половых партнеров;
- групповой секс;
- неправильно использование презервативов или отказ от контрацепции.
Для проверки на гонорею, врач-гинеколог берет мазок из канала шейки матки и отправляет мазок для анализа в лабораторию. Иногда вместо мазка используется анализ мочи. Если результат анализа будет положительным, женщине будет назначено немедленное лечение и проведено обязательное исследование на наличие других ИППП.
После окончания курса лечения женщине спустя два-три месяца нужно будет повторно пройти обследование на гонорею, чтобы убедиться, что она не инфицирована, и затем снова сдать анализы в третьем триместре.
Гонорею можно лечить с помощью антибиотиков, которые признаны безопасными для приема во время беременности. Ваш партнер также должен лечиться, и вы должны будете воздерживаться от секса, пока полностью не пройдете курс лечения. Таким образом вы предотвращаете повторное инфицирование. Антибиотики для лечения гонококка применяются те же, что и для лечения хламидий у беременных женщин, поскольку в 40% случаев вместе с гонореей у женщины обнаруживается еще и хламидиоз (или любое другое заболевание из групп ЗППП).
Чтобы предотвратить заражение гонококковой инфекцией во время вынашивания беременности, следуйте таким рекомендациям:
- занимайтесь сексом только с постоянным половым партнером, у которого нет никаких признаков заболевания, и у которого, кроме вас, нет других партнеров;
- если же вы не уверены в состоянии здоровья своего партнера, или если у вас несколько партнеров, то при каждом половом акте пользуйтесь презервативами. Кроме того, используйте специальные стоматологических пластины для орального секса, чтобы уменьшить риск заражения гонореей и некоторых других ИППП.
Гонорея — заболевание, передающееся половым путем. Им инфицируются как женщины, так и мужчины. Болезнь очень опасная, при серьезных осложнениях может привести даже к летальному исходу. Для ее выявления берется мазок на гонорею у мужчин и представительниц прекрасного пола. Необходимо разобраться в особенностях процедуры.
Что такое гонококки
Болезнь вызывают гонококки Нейссера. Необходимо разобраться, что это такое. Это грамотрицательные аэробные диплококки. Они проявляют чувствительность к условиям окружающей среды, особенно к обезвоживанию. Являются прямыми триггерами (син. триппер) заболевания под названием гонорея.
Гонококки — факультативно-внутриклеточные патогенные агенты. Имеют форму зерна, образуют пары. Всего существует 11 видов, но только 2 из них провоцируют развитие патологического процесса в человеческом организме:
- gonorrhoeae — возбудитель гонореи;
- meningitidis — вызывает бактериальный менингит.
Для выявления гонококков в организме берут мазок на флору и проводят ПЦР-диагностику. Если человек здоров, микроорганизмов в биоматериале быть не должно. Что такое Neisseria spp разобрались, также необходимо понять, что является поводом для прохождения обследования, как сдать мазки на гонорею мужчинам и женщинам.
Когда надо и как сдать анализ на гонорею
Причиной инфицирования может стать незащищенный секс (анальный, вагинальный, оральный). Патогенезом служит и несоблюдение правил личной гигиены, т.к. возбудитель может перейти через банные принадлежности, постельное белье и прочие предметы быта. Анализы на гонококки у женщин нужно сдавать, если произошла ситуация, при которой можно было заразиться гонореей, спустя 3-7 суток (инкубационный период) проявилась следующая симптоматика:

Часто гонорея у женщин имеет латентную форму, т.е. протекает бессимптомно. Поэтому важно периодически проходить обследование у врача-гинеколога, особенно после случайных связей без средств контрацепции.
У девочек до половой зрелости на фоне триппера может развиваться вульвовагинит. При этом заболевании наблюдаются отек и боль в половых губах. Из влагалищного преддверия выходят гнойные выделения.
Признаки триппера у мужчин:
- дискомфорт при мочеиспускании;
- белые, желтоватые или зеленоватые выделения из уретрального канала (через несколько дней их количество уменьшается, заболевание становится хроническим);
- боль и жжение при эрекции;
- лихорадка, очень сильные болезненные ощущения, эпидимит, воспаление головки мужского органа (при возникновении осложнений).
Инфекция может поражать не только мочеполовые органы, но и прямой кишечник. В этом случае возникают следующие симптомы:
Гонококки могут начать жизнедеятельность и в гортани, ротовой полости. Возникает следующая клиническая картина:
- боль в горле;
- охриплость;
- покраснение слизистых;
- высокая температура;
- проблемы с глотанием и глубоким дыханием.
Сдача мазков на гонорею обязательна для обоих партнеров. Потому что если инфицирован один, то в большинстве случаев заражен и другой. При подозрении на триппер нужно записаться на прием в венерологию к врачу дерматовенерологу.
Перед тем как врач возьмет мазок на флору и гонорею, нужно подготовиться. Рекомендации для мужчин:
- в течение 2-3 суток не вступать в половой контакт;
- не принимать антибиотики, не использовать местные медикаментозные средства;
- накануне вечером провести гигиену гениталий;
- за 2-3 ч не ходить в туалет.
Рекомендации перед гистероскопией для женщин:
- за 2-3 дня воздержаться от секса, вагинального орошения, вымывающего микроорганизмы;
- с вечера провести гигиенические процедуры (только водой, без мыла и т.д.);
- перед посещением медучреждения не использовать антисептики и другие местные средства.
Соблюдение данных рекомендаций является обязательным условием. При их невыполнении высока вероятность, что обследование даст неверные результаты.

Алгоритм забора биоматериала схож с обычным осмотром на гинекологическом кресле. Мазок берется с применением специальных зеркал. Процедура абсолютно безболезненная и безопасная.
Для обнаружения гонококковой инфекции в исследуемом материале у девушек, которые еще не вступали в интимную близость, также берется мазок, но несколько иначе. Гинекологические зеркала не используются. Специальный инструмент вводится через отверстия в плеве. Также при показаниях взятие мазка на микрофлору может осуществляться из прямой кишки или уретры.
Анализ посева на гонококки и трихомонады (возбудители трихомониаза) не проводится во время менструации. Желательно проходить диагностику за 3-5 суток до нее или через 5 дней после.
Мазок на трихомонады и гонококки является обязательным обследованием при беременности, даже если нет подозрений на гонорею. Это необходимо, т.к. заболевание может представлять серьезную опасность для будущей матери и ребенка. При беременности берут мазок обычным методом. Это не доставляет боли и какого-либо дискомфорта.

Забор биоматериала у мужчин производится из передней части мочеиспускательного канала вращательными движениями. Глубина введения прибора 1-4 см. Перед процедурой отверстие уретры обрабатывается антисептиками. Иногда бывает необходим массаж предстательной железы.
Лабораторные исследования
Мазок на трихомонады и гонококки может браться из уретры, влагалища, прямой кишки, цервикального канала, ротоглотки. Забор производится с использованием зонда или ватного тампона.
Основным методом диагностики является микроскопический анализ. Подразумевается изучение биоматериала под микроскопом. Эта методика высокочувствительная и специфическая (90-100%) при гонорее в острой форме. Мазок из прямой кишки или ротовой полости считается слабочувствительным (45-65%).
В анализе отображены следующие показатели:
- Лейкоциты — увеличенное количество указывает на уретрит. Он может быть спровоцирован ИППП, аллергией или использованием антисептиков местно (например, Мирамистина).
- Эпителий — повышенный уровень (сплошь или послойно) говорит воспаление хронического характера. Такое часто бывает при хламидиозе.
- Слизь (обозначается +) — большое количество плюсов свидетельствует о воспаление уретры или высокой активности ее желез.
- Гонококк Нейссера в мазке — присутствие говорит о гонорее.
- Трихомонады — наличие указывает на трихомониаз.
- Ключевые клетки — присутствие свидетельствует о гарднереллезе.
Расшифровать результаты обследования правильно может только квалифицированный медицинский работник.
Нормы показателей в анализах:
- лейкоциты — до 5 в поле зрения;
- эпителий — 1-10;
- слизь — максимум ++;
- гонококк, трихомонады, ключевые клетки — в биоматериале быть не должно.
При обнаружении патогенных микроорганизмов могут быть назначены дополнительные обследования.
Результаты женских анализов отображают следующие показатели:
- лейкоциты;
- эпителий;
- слизь;
- гонококки;
- трихомонады;
- ключевые клетки;
- дрожжи;
- микрофлору.
Расшифровкой результатов занимается врач.
Нормы у женщин отличаются в зависимости от того, откуда брался мазок. Из влагалища (V):
- лейкоциты — 0-10;
- эпителий — 5-10;
- слизь — максимум ++;
- гонококк, трихомонады, ключевые клетки, дрожжи — в биоматериале быть не должно;
- микрофлора — грамположительные палочки в большом количестве.
Из цервикального канала (C):
- лейкоциты — 0-30;
- эпителий — 5-10;
- слизь — максимум ++++;
- гонококк, трихомонады, ключевые клетки, дрожжи, микрофлора — в биоматериале быть не должно.
- лейкоциты — 0-5;
- эпителий — 5-10;
- слизь — максимум ++;
- гонококк, трихомонады, ключевые клетки, дрожжи, микрофлора — не выявляются.
Присутствие дрожжей указывает на кандидоз (молочницу). Наличие грамотрицательных палочек, стрептококков, стафилококков говорит о нарушении микрофлоры.
Схема лечения гонореи
Если обнаружен гонококк в мазке у женщин или мужчин, нужно начинать незамедлительное лечение. Причем терапию должны пройти и их партнеры. Иначе лечебные мероприятия будут бессмысленными, возбудитель передастся повторно.
При гонорее выписываются следующие антибактериальные препараты:
- Из группы пенициллинов (Пенициллин, Бензилпенициллин) — уничтожают гонококки. Противопоказаниями служат бронхиальная астма и индивидуальная непереносимость составляющих компонентов лекарств.
- Макролиды (Эритромицин, Спирамицин) — при сопутствующем хламидиозе. Такие препараты нельзя использовать при вынашивании ребенка и ГВ.
- Фторхинолоны (Ципрофлоксацин, Офлоксацин) — оказывают противомикробное воздействие, приостанавливают рост патогенов. Запрещается использовать при непереносимости действующего вещества.
- Цефалоспорины (Цефтриаксон, Цефиксим) — антибиотики продолжительного действия, разрушающие оболочку патогенов. Не назначаются при беременности, лактации и аллергии на препараты.
- Хлорамфеникол (Левомицетин) — при сопутствующем хламидиозе. Запрещено использование при тяжелых заболеваниях внутренних органов, кормлении грудью.
Для лечения анальной гонореи выписываются ректальные свечи Протаргол. Они купируют воспалительные процессы. При сильной боли назначаются обезболивающие (Анальгин, Пираминал, Пенталгин). Для стимуляции защитных сил организма в/м вводятся Пирогенал, гоновакцина. При триппере показано промывание половых органов 2% раствором Протаргола, 0,25% нитратом серебра, Фурацилином, марганцовкой, Хлоргексидином. Можно делать ванночки или примочки. Дополнительно могут быть назначены физиотерапевтические процедуры.
Через 7 дней после завершения курса лечения еще 3 раза проводят диагностику, чтобы удостовериться, что заболевание удалось вылечить полностью.
Заключение
При возникновении подозрений на триппер нужно незамедлительно обратиться в медицинское учреждение для сдачи мазка и проведения дополнительных методов диагностики. Если опасения подтвердятся, необходимо срочно лечить заболевание, т.к. оно влечет за собой помимо физического и морального дискомфорта более серьезные последствия (сепсис, поражение других внутренних органов, бесплодие и т.д.).

Мазок при беременности относится к обязательным плановым методам обследования будущей матери, так как позволяет провести комплексную оценку гинекологического
здоровья пациентки и своевременно исключить развитие серьезных заболеваний.
Исследование мазков при беременности позволяет:
- визуализировать физиологические изменения в слизистой влагалища и шейки матки, происходящие вследствие изменения гормонального фона;
- выявить нарушения микрофлоры влагалища;
- своевременно диагностировать хронические и острые воспалительные процессы в органах малого таза;
- диагностировать инфекции, передающиеся половым путем и т.д.
Берут ли мазок при беременности при отсутствии у пациентки жалоб

Мазки при беременности входят в список обязательных диагностических мероприятий и сдаются даже при полном отсутствии у пациентки симптомов и жалоб.
Многие воспалительные процессы и инфекции могут некоторое время протекать без развития специфических симптомов, а бак.посев мазка при беременности позволяет выявить патологию на самой ранней степени развития.
При плохом мазке при беременности на ранних сроках женщине назначается специальное лечение, позволяющее устранить воспалительный процесс и предотвратить инфицирование ребенка во время вынашивания и родов.
Существует распространенное заблуждение, что беременным нельзя принимать никаких медикаментов. Будущим мамам необходимо понимать, что для профилактики и лечения различных воспалительных процессов акушер-гинеколог подбирает максимально щадящие лекарственные средства, безопасные для будущего малыша.
А вот нелеченая инфекция может привести к:
- выкидышу,
- внутриутробному инфицированию плода,
- замиранию беременности,
- задержке внутриутробного развития и т.д.
Поэтому все лечение должно назначаться исключительно специалистом, на основании полученных результатов обследования.
Когда нужно сдавать мазок при беременности
По возможности, мазок рекомендуется сдать еще при планировании беременности.
В норме, сдать мазок при беременности необходимо три раза:
- при постановке женщины на учет в женскую консультацию (анализ мазок при беременности выдается при первом обращении к гинекологу);
- в последнем триместре беременности (даже если в первом триместре был получен хороший мазок при беременности, второй мазок является обязательным);
- непосредственно перед родами.
На тридцатой неделе (2 мазок при беременности) исследование проводится для того, чтобы убедиться в эффективности лечения на ранних сроках (если после первого мазка при беременности было выявлено воспаление), а также для того, чтобы убедиться в отсутствии воспалительных процессов и гинекологических инфекций перед родами.
При выявлении отклонений в мазке назначается лечение, поскольку инфекционно-воспалительные процессы на поздних сроках могут привести к преждевременным родам, инфицированию ребенка в родах, а также развитию тяжелых послеродовых инфекций у беременных (вплоть до развития сепсиса).
Также следует отметить, что при выявлении у женщины инфекционно-воспалительных процессов назначаются контрольные мазки (для проверки эффективности лечения) и может быть рекомендовано сдать мазок еще и во втором триместре.
При появлении у женщины симптомов воспаления (зуд и жжение половых органов, появление патологических выделений, тянущих болей внизу живота, кровянистых выделений и т.д.) следует незамедлительно обраться к врачу и пройти внеплановое обследование.
Бак посев мазка при беременности
Бак посев мазка из цервикального канала в норме берут два раза:
- при постановке на учет в женскую консультацию;
- на тридцатой неделе беременности.
Бак посев мазка при беременности также необходимо проводить при:
- появлении симптомов инфекционно-воспалительного процесса в органах малого таза;
- выявлении большого количества лейкоцитов (например, лейкоциты 50 в мазке при беременности свидетельствуют о наличии воспалительного процесса);
- рецидивах воспалительных процессов в репродуктивных органах;
- выявлении признаков воспалительного процесса или патогенных микроорганизмов в анализе мочи;
- повышении СОЭ, уровня лейкоцитов в анализе крови (при неустановленной этиологии воспаления);
- обнаружении в мазках на степень чистоты влагалища кокковых микроорганизмов (стафилококк в мазке при беременности, стрептококк, гонококк и т.д.).
В норме в бак посеве должны полностью отсутствовать:
- грибковые микроорганизмы;
- энтерококковая флора и кишечные палочки;
- стафилококки эпидермальные и золотистые;
- протеи;
- гонококковая флора;
- гарднереллы;
- трихомонады.
Также, в нормальном мазке при беременности должно быть более 107 лактобактерий и менее 102 представителей условно-патогенной микрофлоры.
По показаниям, беременной может также назначаться проведение инфекционного скрининга.
Инфекционный скрининг при беременности – показания к проведению
В норме, при беременности показано проведение:
- двукратного бак. посева из цервикального канала;
- трехкратного мазка при беременности;
- трехкратного анализа на сифилис (при постановке на учет, на тридцатой неделе и перед родами – за две-три недели);
- двукратного анализа на ВИЧ (при постановке на учет и на тридцатой неделе);
- анализа на ТОRCH при постановке на учет, а также анализы на гепатиты В и С (двукратно: при постановке на учет и в третьем триместре).
По показаниям, при предыдущем невынашивании беременности показано проведение:
- бактериологических, бактериоскопических мазков каждые 2-3 недели;
- вирусологического исследования мазков каждые 2-3 недели;
- ПЦР на микоплазмы, хламидии, уреаплазмы при наличии симптомов воспалительного процесса.
Как проводится мазок и как нужно подготовиться к исследованию

Мазки берутся гинекологом при проведении обычного осмотра в гинекологическом кресле. Мазки берутся стерильными и одноразовыми инструментами из наружного отверстия мочеиспускательного канала, боковых стенок влагалища и маточной шейки.
Полученные биологические материалы наносят на чистые предметные стекла и отправляют в лаборатории для дальнейшего окрашивания, выполнения бак посева, изучения микробного состава и т.д.
Для получения максимально достоверных результатов исследования необходимо соблюдать правила подготовки к анализам:
- исключить половую связь за сутки до исследования;
- исключить спринцевания и введение медикаментозных средств (свечей, кремов и т.д.) во влагалище за 48 часов до исследования;
- не использовать накануне анализа средств личной гигиены, способных нарушить микрофлору влагалища (допустимо применять только максимально мягких гелей).
Мазок при беременности – норма
В норме, во время вынашивания ребенка отмечается естественный рост клеток эпителия влагалища и увеличивается содержание гликогена в клетках. В норме, гликоген относится к основным субстратам для синтезирования молочных кислот лактобактериями.
Молочная кислота лактобактерий поддерживает нормальный уровень влагалищного кислого рН и не дает размножаться условно-патогенным и патогенным микроорганизмам.
В норме во время беременности происходит двукратное увеличение количества лактобактерий.
Также отмечается увеличение количества цервикальной слизи и увеличение ее плотности.
Верхняя часть шейки матки в норме стерильна, а в наружной части зева отмечается увеличенное содержание лейкоцитов.
Все это необходимо для защиты будущего ребенка от инфицирования во время беременности и во время родов.
Также возможно выявление:
- бифидобактерий,
- непатогенных коринебактерий,
- превотелл,
- коагулазонегативных стафилококков и т.д.
Грибки рода Кандида могут выявляться в единичном количестве.

В норме у пациентки должна быть первая или вторая степень чистоты. При выявлении третьего или четвертого типа выполняется бак посев и подбирается соответствующее лечение.
Дополнительные показатели мазка
Кроме оценки чистоты влагалища учитывается:
- цвет мазка (коричневый мазок при беременности свидетельствует о наличии кровотечения). Он может отмечаться при повышенной ломкости сосудов, эрозиях, угрозе выкидыша и т.д. В связи с этим, выявление коричневых выделений на белье требует незамедлительного обращения к гинекологу, для дальнейшего обследования;
- содержание эритроцитов (кровь в мазке при беременности в норме отсутствует);
- уровень лейкоцитов (лейкоциты при беременности в норме должны быть до 5 – в уретре, до 30 – в шейке и до 15 – во влагалище) и т.д.

Что делать при выявлении плохого мазка
Все лечение должно назначаться исключительно врачом. Самолечение недопустимо и может нанести вред не только здоровью самой женщины, но также будущему ребенку.
При выявлении плохих результатов анализа акушер-гинеколог подбирает специальное лечение, а затем назначает еще один контрольный мазок.
Читайте также:


