Что хуже сифилис или гонорея
Нейссер - ученый, открывший в 1879 г. этого возбудителя, говорил: "Я, не колеблясь, заявляю, что по своим последствиям гонорея есть болезнь несравненно более опасная, чем сифилис". Действительно, гонорея приносит массу страданий людям сексуально активного возраста. Особенно это было заметно в период, когда в медицинской практике еще не было антибиотиков. Конечно, гонорея не столь разрушительна, как сифилис, но вероятность бесплодия (как у мужчин, так и у женщин), сексуальных расстройств у мужчин, заражения детей при родах - чрезвычайно велика.
В последнее время намечается тенденция к росту инфекций, передаваемых половым путем, особенно у молодежи от 20 до 35 лет. Возможно, это можно объяснить ранним началом половой жизни, наличием многочисленных половых партнеров, определенной свободой сексуальных отношений, несоблюдением мер по профилактикезаболеваний, передающихся половым путем, учащением случаев самолечения и многими другими факторами.
Из всех заболеваний, передаваемых половым путем, гонорея встечается наиболее часто. Возбудителем гонореи является гонококк, он относится к грамотрицательным парным коккам, по форме напоминает кофейные зерна, которые вогнутой поверхностью обращены друг к другу. Микробы располагаются приемущественно внутриклеточно в лейкоцитах, реже внеклеточно в глубине тканей. Гонококки высокочувствительны к воздействию неблагоприятных факторов внешней среды: погибают при температуре выше 55 °С, высыхании, обработке растворами антисептиков, под влиянием прямых солнечных лучей. Снаружи гонококки покрыты капсулоподобной субстанцией, затрудняющей их переваривание. Персистенция инфекции возможна внутри лейкоцитов, трихомонад, эпителиальных клеток (незавершённый фагоцитоз), что осложняет лечение.
Широкое применение антибиотиков привело к изменениям морфологии и биологических свойств гоноккока: появились устойчивые гигантские L-формы, плохо поддающиеся лечению пенициллинами. Персистенция Lформ затрудняет диагностику и лечение заболевания и способствует выживанию инфекции в организме в результате реверсии в вегетативные формы Гонококк не образует экзотоксина. При гибели гонококка выделяется эндотоксин, именно он и вызывает различные дегенеративно-деструктивные изменения в тканях, развитие спаечных процессов и др.
Гонококк сохраняет жизнеспособность в свежем гное до высыхания.
Основной путь заражения — половой (от инфицированного партнёра). Гораздо реже гонорея передаётся бытовым путём (через грязное бельё, полотенца, мочалки), в основном у девочек. Возможность внутриутробного инфицирования не доказана.
Гонококки поражают преимущественно отделы мочеполовых путей, слизистую оболочку цервикального канала, маточных труб, уретры, парауретральные и большие вестибулярные железы. При генитальнооральных контактах могут развиваться гонорейный фарингит, тонзиллит и стоматит, при генитальноанальных — гонорейный проктит. При попадании возбудителя инфекции на слизистую оболочку глаз, в том числе и при прохождении плода через инфицированные родовые пути, появляются признаки гонорейного конъюнктивита. Стенка влагалища, покрытая многослойным плоским эпителием, устойчива к гонококковой инфекции. Однако в некоторых случаях (при беременности, у девочек и у женщин в постменопаузе), когда эпителий истончается или становится рыхлым, возможно развитие гонорейного вагинита. Гонококки, попадая в организм, быстро фиксируются на поверхности эпителиальных клеток при помощи пилей, а затем проникают вглубь клеток, межклеточные щели и подэпителиальное пространство, вызывая деструкцию эпителия и развитие воспалительной реакции.
Гонорейная инфекция в организме чаще всего распространяется по протяжению (каналикулярно) из нижних отделов мочеполовых путей в верхние. Более быстрому продвижению нередко способствуют адгезия гонококка к поверхности сперматозоидов и их перенос внутри трихомонад.
Иногда гонококки попадают в кровяное русло, приводя к генерализации инфекции и появлению экстрагенитальных очагов поражения, среди которых чаще всего встречают поражения суставов. Реже развивается гонорейный эндокардит и менингит. В ответ на внедрение возбудителя гонореи в организме вырабатываются АТ, но иммунитет при этом неэффективен. Человек может заражаться и болеть гонореей многократно. Это можно объяснить антигенной вариабельностью гонококка.
По данным ВОЗ, ежегодно заболевание регистрируют у 200 млн человек. В России после некоторого снижения в 1990 годы рост заболеваемости гонореей с 2001 г. увеличился до 102,2 на 100 тыс. населения.

Что такое гонорея, хламидиоз и сифилис, что их вызывает, где происходят эти инфекции, в каком возрасте они наиболее часто встречаются?
Каковы их симптомы, как они диагностируются? Какие осложнения связаны с инфекцией, ее последствия, как их лечить? Можно ли эти заболевания предотвратить?
Кому рекомендуется ежегодный скрининг?
Ответы на эти вопросы ниже.
Что такое гонорея, хламидиоз и сифилис
Это заболевания, которые передаются половым путем (ЗППП). Три этих ЗППП, если их не лечить, вызывают серьезные, хронические проблемы, особенно у подростков и молодых женщин.
Обе болезни вызываются бактериями. Это маленькие причины, вызывающие широко распространенные половые инфекции. Бактерии возбудители передаются от одного человека к другому через вагинальный, анальный и оральный секс. Гонорея и хламидиоз часто встречаются вместе.
Возникают они во рту, репродуктивных органах, уретре и прямой кишке. У женщин самое распространенное место заражения шейка матки (ее открытие).
Несмотря на то что возникают они в любом возрасте, в большей опасности подхватить обе половые инфекции женщины 25 лет и младше.
Каковы симптомы гонореи и хламидиоза
У женщин часто нет никаких симптомов. Если инфекция все же проявляется, это происходит и через 2 дня, и до 3 недель после заражения. Признаки бывают очень мягкими и могут быть ошибочно приняты за вагинальные или инфекции мочевыводящих путей. Наиболее распространенные симптомы гонореи и хламидиоза у женщин следующие:
- Желтое влагалище.
- Болезненное или частое мочеиспускание.
- Вагинальное кровотечение между менструациями.
- Кровотечение из прямой кишки, выделения, боль.
Чтобы узнать, есть ли у вас эти инфекции, лечащий врач берет образец клеток из горла, шейки матки, мочеиспускательного канала, прямой кишки, где может произойти заражение. Эти болезни также могут быть обнаружены и диагностированы с помощью анализа мочи.
Обе вызывают воспалительные заболевания тазовых органов (ВЗТО), последствия, происходящие когда бактерии распространяются из влагалища и шейки вверх в матку, яичники или трубы. Если женщина не будет лечиться, ВЗТО разовьется быстро, от нескольких дней до недель. Это чревато серьезными хроническими последствиями для здоровья.
Бактериальные заражения лечат антибиотиками. Схему лечения предлагает врач. О применяемых препаратах читайте здесь.
Что вызывает сифилис, как он передается и лечится

Сифилис также вызывают бактерии. Он отличается от гонореи и хламидиоза тем, что идет этапами. На одних стадиях он распространяется более легко, чем на других.
Бактерии, вызывающие эту опасную болезнь, попадают в организм через ранку на коже или через контакт с болячкой сифилиса, известной как шанкр. Поскольку эта болезнь обычно возникает на вульве, во влагалища, анусе и пенисе, чаще она распространяется через половой контакт. Также заражение может произойти путем прикосновения к сыпи, бородавке или инфицированной крови во время второй стадии инфекции.
- Первичная стадия болезни проявляется появлением безболезненного шанкра. Проходит он без лечения через 3—6 недель.
- Вторичная. Следующий этапом начинается, когда проходит шанкр и появляется сыпь. Возникает она на подошвах ног и ладонях. На вульве появляются плоские бородавки. Во время этой стадии наблюдаются гриппоподобные симптомы. Этап является очень заразным.
- Скрытые и поздние этапы. Сыпь и другие симптомы исчезают через несколько недель или месяцев, но болезнь в организме остается. При отсутствии лечения она возвращается осложнениями, наиболее серьезными ее формами, годы спустя.
На ранних стадиях исследуются выделения из открытых ран. Проверяют, есть ли бактерии возбудители болезни. На более поздних стадиях для подтверждения диагноза делается анализ крови на наличие антител к бактериям.
На продвинутых стадиях сифилис становится серьезным заболеванием. Возникают проблемы с сердцем, неврологические недуги и опухоли, ведущие к повреждению головного мозга, слепоте, параличу и даже смерти. Половые язвы, вызванные бактериями, также способствуют тому, что легче заразиться и передать вирус иммунодефицита человека (ВИЧ).
Лечится инфекция препаратами-антибиотиками. Если диагностировали и начали лечение на ранней стадии, хронические, долгосрочные проблемы предотвращаются. Длительность лечения зависит от того, как долго человек болел.
Можно ли эти заболевания предотвратить — профилактика
Ежегодное обследование на гонорею и хламидиоз рекомендуется подросткам и женщинам в возрасте до 25 лет, которые ведут активную половую жизнь, а для людей старше 25, если они подвержены факторам риска. Подростки и женщины также должны проверяться на наличие сифилиса, если они сталкиваются с высоким риском этого ЗППП.
![]()
Антибиотики — препараты, которыми лечат определенные типы инфекций.- Антитела — белки в крови, вырабатываемые как реакция на посторонние вещества, бактерии и вирусы, которые вызывают инфекцию.
- Шейка матки — нижний узкий конец матки в верхней части влагалища.
- Твердый шанкр — болячка на месте инфекции, появление которой вызвано сифилисом.
- Маточные трубы — каналы, через которые яйцеклетка перемещается от яичника в матку.
- Вирус иммунодефицита человека (ВИЧ) — вирус, атакующий определенные клетки иммунной системы организма и вызывающий синдром приобретенного иммунодефицита (СПИД).
- Яичники — две железы, расположенные по обе стороны от матки и содержащие яйцеклетки, которые выходят в период овуляции и производят гормоны.
- Воспаление тазовых органов — инфекция матки, маточных труб, и близлежащих структур малого таза.
- Болезни, передающиеся половым путем (ЗППП) — распространяются при сексе недуги.
- Уретра — трубка, через которую моча выводится из мочевого пузыря наружу.
- Матка — мышечный орган в области женского таза, содержащий и питающий развивающийся плод во время беременности.
- Вульва — внешняя область женских половых органов.
В разных странах создаются и публикуются документы, просвещающие население об аспектах женского и мужского здоровья. Предназначены они для помощи больным, содержат текущую информацию и мнения, связанные со здоровьем. Информация не навязывает эксклюзивный курс лечения или процедуры, которым необходимо следовать, и не должна быть истолкована как включение в другие приемлемые методы практики. Они варьируются, принимая во внимание потребности отдельного пациента, наличие ресурсов и уникальные ограничения медицинских учреждений.
- Рядом с метро Кропоткинская
- Работаем каждый день с 9:00 до 20:00
- Стоимость консультации 900 рублей
Вы здесь
Ложноположительный результат на сифилис
Некоторые пациенты, сдавая анализы, получают ложноположительный результат на сифилис.
Это означает, что по данным лабораторной диагностики эта инфекция присутствует в организме, хотя на самом деле её нет.

Причина этого заключается в том, что в большинстве случаев сифилис выявляется непрямыми методами.
То есть, обнаруживаются не сами бактерии, а признаки их пребывания в организме.
Это антитела к бледной трепонеме или собственным антигенам организма, которые выделяются из разрушенных клеток.
В данный момент не существует серологических реакций, обладающих 100% специфичностью.
То есть, таких, при которых никогда не может быть диагностирован ложноположительный сифилис.
Все исследования дают определенный процент неправильных результатов.
Рассмотрим основные ситуации и причины, когда это происходит.
Виды ложных реакций на сифилис
Различают острые и хронические ложноположительные результаты.
Острыми считаются те, что спонтанно негативизируются в срок до 6 месяцев.
Хронические могут оставаться позитивными длительное время.
В том числе в течение всей жизни.
Чаще такие реакции наблюдаются у женщин.
У пациентов мужского пола это происходит в 3 раза реже.
Некоторые авторы считают эту разницу ещё больше.
В литературе встречается информация, что у женщин в 4,5 раза чаще выявляются ложноположительные реакции на сифилитическую инфекцию.
Частота таких результатов зависит от:
- контингента, среди которого проводится обследование;
- методик, используемых для диагностики сифилитической инфекции;
- давности заражения и периода инфекционного заболевания.
Ложноположительные результаты при выполнении трепонемных тестов обнаруживаются 0,03-2,3% случаев.
При использовании нетрепонемных исследований их частота ещё выше.
Она составляет от 5 до 20%.
Причины ложноположительных реакций на сифилис
Все причины делятся на три группы:
1. Инфекции.
Возбудители ряда инфекционных заболеваний по антигенной структуры сходны с бледной спирохетой.
Поэтому вырабатываемые антитела вступают во взаимодействие с антигенами, использующимися в процессе лабораторной диагностики.
Прежде всего это тропические заболевания, вызванные трепонемами других видов.

Некоторые другие бактерии тоже способны провоцировать ложноположительные реакции на сифилис.
К ним относятся:
- фрамбезия;
- беджель;
- возвратный тиф;
- пинта;
- болезнь Лайма;
- лептоспироз.
Иногда сапрофитная флора провоцирует положительные реакции.
То есть, такие микроорганизмы, которые вообще не вызывают никаких заболеваний.
Они могут обитать как на гениталиях, так и во рту.
В числе этих микроорганизмов – сапрофитные спирохеты.
Иногда ложноположительные результаты возникают даже при инфекционных патологиях, возбудители которых совершенно не похожи на бледную трепонему.
В их числе:
2. Неинфекционные болезни и состояния.
Они обусловливают обменные нарушения.
К таким заболеваниям относятся:
- переломы костей и другие травмы;
- онкологические процессы;
- инфаркт миокарда;
- язвенная болезнь желудка;
- хронический бронхит;
- воспалительные заболевания тазовых органов;
- нефриты;
- интоксикации;
- коагулопатии;
- подагра;
- гематологические болезни;
- ВИЧ (на ранней стадии).

Они могут становиться причиной как острых, так хронических ложноположительных реакций.
К этой же группе причин относятся такие состояния:
- вакцинация;
- менструация;
- злоупотребление жирной пищей;
- голодание;
- недостаточность белка (например, при вегетарианстве);
- гемотрансфузии;
- алкогольная интоксикация;
- употребление наркотиков;
- беременность.
3. Ошибки во время исследования.
Например, использовались некачественные расходные материалы при проведении теста.
Или лаборант перепутал вашу кровь с биоматериалом другого пациента.
Все ошибки делятся на две группы:
К первой группе относятся те из них, что связаны с неудовлетворительным качеством оборудования или ингредиентов.
Причиной может быть:
- брак при производстве;
- плохие условия в лаборатории;
- нарушение сроков хранения ингредиентов и т.д.
Ко второй группе относятся ошибки, причиной которых стала недостаточная компетенция медперсонала.
Это либо нарушение методики проведения лабораторного теста, либо неверная интерпретация результатов.
Ложноположительный сифилис при беременности
Очень часто ложные результаты анализов встречаются у беременных женщин.

Причем, чем ближе к родам, тем выше вероятность того, что у пациентки будет ошибочно диагностирован сифилис.
В третьем триместре положительные реакции при отсутствии реальной сифилитической инфекции являются предвестниками родов.
Позитивными могут быть не только нетрепонемные тесты, но также:
С наибольшей частотой ложноположительные результаты исследования на сифилис отмечаются у женщин в такие периоды:
- последние 2 недели перед родами;
- первые 3 недели после рождения ребенка.
Ложноположительные реакции возможны без каких-либо соматических патологий, даже при неосложненной беременности.
Чаще всего они негативизируются вскоре после родов или аборта.
Но могут сохраняться позитивными ещё длительное время после рождения ребенка у некоторых пациенток.
В случае констатации положительного результата анализа на сифилис у беременной или недавно родившей женщины врач должен понимать, что с высокой вероятностью он является ложным.
Поэтому сифилитическая инфекция не может считаться подтвержденной.
Лечение не назначается, пока доктор не будет уверенным в диагнозе.
В пользу существующего сифилиса может говорить наличие соответствующей клинической симптоматики.
Но в любом случае данное заболевание требует подтверждения.
Необходимы дополнительные исследования, чтобы определить, действительно ли у беременной есть сифилитическая инфекция.
Это важно сделать до родов, чтобы предотвратить возможное заражение ребенка.
В то же время назначать лечение при неподтвержденном диагнозе тоже нельзя.
Потому что антибиотикотерапия повышает риск осложнений, возникающих в период гестации.
Диагностика ложноположительного сифилиса
Задача врача состоит в том, чтобы отличить сифилитическую инфекцию от ложноположительной реакции.
Для этого необходимо:
- оценить наличие симптомов;
- подтвердить наличие бледной спирохеты с помощью прямых методов её обнаружения (если это возможно);
- сделать другие серологические тесты.
Изначально диагноз сифилитической инфекции не ставится при наличии только одного положительного анализа.
Требуется минимум два лабораторных теста.

Если оба они положительные, диагноз считается подтвержденным.
Если анализы противоречивые, требуется дополнительное обследование.
В идеале возбудителя сифилиса желательно выявить одним из методов:
- микроскопия в темном поле;
- ПЦР – подтверждает наличие ДНК бледной спирохеты.
Для этого необходимо взять биоматериал из места предполагаемой локализации бактерии.
В первичном периоде заболевания это первичная сифилома или пунктат лимфоузла.
Во вторичном – элементы сыпи.
В третичном периоде выявить возбудителя прямым методом удается редко.
Он содержится в гуммах и бугорках в минимальной концентрации.
При отсутствии симптомов для диагностики могут быть использованы только непрямые методы.
В таком случае проводят дополнительные серологические тесты.
Аргументы, которые говорят в пользу наличия сифилитической инфекции:
- высокие титры антител;
- увеличение их титра в динамике;
- сохранение положительных анализов спустя 6 месяцев наблюдения;
- появление симптомов сифилиса;
- данные анамнеза (контакт с источником инфекции);
- исключение заболеваний, которые могут быть причиной ложноположительных реакций.
На ложные результаты указывают:
- низкие титры;
- наличие сопутствующей патологии;
- снижение титра антител в динамике;
- их исчезновение спустя несколько месяцев;
- отсутствие симптомов сифилиса;
- противоречивые результаты одного и того же исследования, если реакция ставится с разными наборами антигенов.
Передается ли ложноположительный анализ
Как известно, сифилис – болезнь заразная.
Эта инфекция точно передается от человека к человеку.

Некоторые пациенты опасаются, что и ложноположительный анализ может передаваться при половом акте.
Такое случается, хотя и очень редко.
Мы уже рассматривали основные причины ложноположительных тестов.
Одна из групп этиологических факторов – это инфекционные заболевания.
В том числе те, что передаются во время секса.
Это тропические трепонематозы, герпес, хламидиоз, микоплазмоз.
При заражении этими инфекциями спустя определенный период времени у человека действительно могут появиться ложноположительные реакции на сифилис.
Так что с некоторой натяжкой можно сказать, что они передаются.
Натяжка эта заключается в том, что далеко не каждый случай заражения, к примеру, герпесом, приведет к тому, что анализы на сифилитическую инфекцию станут положительными.
Подобные казусы отмечаются только у отдельных пациентов, а не у всех, кто заразился этими патологиями.
Нужно ли лечиться при ложноположительном сифилисе?
Если анализы на сифилис признаны ложноположительными, то лечиться, конечно же, не нужно.
Ведь сифилитической инфекции нет.
Для перестраховки антибиотики в таких ситуациях не назначаются.
Но пациент ставится на диспансерный учет.
Он проходит повторные обследования до негативации серологических реакций.
Человека обследует не только венеролог, но и ряд профильных специалистов: окулист, невропатологи и т.д.
Что делать при ложноположительных реакциях?
Когда у человека не подтверждается диагноз сифилитической инфекции в последующих анализах, это вызывает у него радость и облегчение.
Большинство благодарят врача и уходят домой, надолго забыв о больницах и обследованиях.
Но такой подход неправильный.
Ведь если у пациента есть ложноотрицательные результаты исследований, это означает, что у него с высокой вероятностью имеются определенные заболевания.
У здоровых и небеременных людей положительные реакции при отсутствии сифилиса встречаются редко.
Поэтому желательно обследоваться, чтобы выяснить причину.
Нередко у таких пациентов обнаруживаются системные болезни соединительной ткани, опухоли или инфекции.
Поэтому желательно обследоваться на ЗППП, сдать общеклинические тесты, пройти онкологический скрининг.
Какие именно исследования нужны, решает врач.
При этом он руководствуется присутствующими симптомами, анамнестическими данными и результатами общеклинических лабораторных тестов.
Реакции после перенесенного сифилиса
Ложноположительными считаются только те реакции, которые регистрируются у человека:
- не страдающего сифилисом;
- никогда в прошлом не заражавшегося этим заболеванием.
Если человек когда-то переболел сифилисом, у него может обнаруживаться положительный результат теста даже после того как он прошел курс терапии и избавился от этого заболевания.
Но такие реакции уже не считаются ложноположительными.
Данное явление носит название серорезистентность.
Оно констатируется, если:
- реакции остаются положительными в течение 1 года и более после окончания терапевтического курса;
- за это время не отмечается тенденции к снижению уровня реагиновых антител.
Чаще всего такая проблема возникает у тех пациентов, у которых сифилис был обнаружен и пролечен на поздней стадии.
Вопрос, нужно ли лечить их повторно, окончательно не решен до сих пор.
Причины остаточных позитивных серологических реакций:
- поздно диагностированное и вылеченное заболевание;
- сопутствующая соматическая патология;
- сохранение в организме очагов сифилитической инфекции в неактивной форме, в труднодоступных для антибактериальных препаратов зонах;
- переход бледных спирохет в L-формы или цисты.
Некоторые исследователи полагают, что серорезистентность не связана с остатками бледных спирохет в организме.
Она обусловлена аллергизацией организма и аутоиммунными реакциями.
В любом случае серорезистентность является показанием для назначения повторного лечения.
Оно проводится однократно.
Если реакции на сифилис и дальше положительные, но других признаков этой инфекции нет, то за пациентом ведется лишь наблюдение.
Повторная терапия не назначается.
Человека наблюдают в общей сложности течение 3 лет после завершения лечения.
Куда обратиться при ложноположительном сифилисе?
Если вы подозреваете, что ваши анализы дали неверные результаты, обращайтесь в нашу клинику.
У нас работают высококвалифицированные дерматовенерологи.

Они обладают большим опытом дифференциальной диагностики реально существующей инфекции и ложноположительных результатов.
У нас можно сдать дополнительные серологические анализы.
По возможности проводится прямое выявление бледных трепонем.
Если диагноз не подтвердится, вы можете обследоваться, чтобы выяснить причину ложноположительных реакций.
В случае подтверждения сифилитической инфекции доктор подберет антибактериальное лечение.
Оно позволит в короткие сроки избавиться от этого заболевания.
При ложноположительном результате на сифилис обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Сифилис и гонорея – классические инфекционные венерические заболевания.
Сифилис – характеризуется поражением кожи, слизистых оболочек, внутренних органов (сердечно-сосудистой системы, желудка, печени), костно-суставной и нервной систем. Возбудителем сифилиса является бледная трепонема или бледная спирохета – микроб.
Гонорея – характеризуется поражением слизистых оболочек мочеполовых органов, но могут поражаться слизистая прямой кишки, конъюнктива (в таком случае болезнь называется бленнорея). Возбудителем гонореи является грамотрицательный диплококк — гонококк.
Источником инфекции является больной человек, заражение от которого может произойти в любом периоде болезни.
– при сифилисе (от момента заражения до появления твердого шанкра) в среднем составляет 21 день.
– при гонорее у мужчин обычно составляет от 2 до 5 суток; у женщин – от 5 до 10 суток. Впрочем, иногда инкубационный период гонореи затягивается до 2—3 недель и более.
1. Половой – наиболее частый и типичный путь инфицирования.
– при сифилисе – это передача инфекции от больной матери плоду через плаценту, то есть внутриутробное заражение, ведущее к развитию врожденного сифилиса.
– при гонорее – возможно инфицирование новорожденных во время прохождения через родовые пути матери, больной гонореей.
3. Бытовой. Возбудитель сифилиса вне организма во влажной среде может жить несколько часов, а при высушивании быстро погибает. Заражение возможно при тесном контакте больных сифилисом, имеющих заразные проявления в полости рта и на открытых участках кожи (при пользовании общей посудой, бельем и т.д.).
4. Трансфузионный. При переливании крови от донора, больного сифилисом в любой стадии, включая инкубационный период.
-исключение случайных половых контактов, незащищенных половых контактов;
-использование барьерных методов контрацепции при половых контактах;
-соблюдение личной и половой гигиены;
Если человек знает о своем заболевании – он обязательно должен предупредить своего партнера о своей болезни. Заболевания могут протекать как с клиническими проявлениями, так и в скрытой форме, без клинических проявлений.
Сифилис и гонорея являются острозаразными заболеваниями, представляющими опасность для окружающих и наносящих ущерб здоровью, и поэтому требует лечения.
Оказание специализированной медицинской помощи больным проводится врачами-дерматовенерологами.
Гонорея входит в число наиболее распространенных половых инфекций.

Ежегодно в мире регистрируется более 60 млн новых случаев этого заболевания. И это при том, что большинство эпизодов заражения гонореей не диагностируется, особенно в странах с плохо развитой медициной.
В последние годы наблюдается тенденция к снижению заболеваемости. Это связано с ростом уровня сексуальной культуры населения. Кроме того, появляются эффективные меры профилактики гонореи.
В первую очередь снижение заболеваемости регистрируется в развитых Западных странах. В то же время в России распространенность гонококковой инфекций остается на высоком уровне.
Гонорея – пути заражения
Та как это венерическая болезнь, заражение гонореей чаще всего возможно при половом контакте.

Передача инфекции осуществляется посредством любых половых актов:
Хотя заражение гонореей при оральном сексе все же менее вероятно, чем при классическом межгенитальном контакте.
Менее распространенные пути передачи включают:
- бытовое заражение гонореей;
- вертикальный путь передачи инфекции (от матери к ребенку во время родов).

Инкубационный период при заражении гонореей составляет:
- у мужчин в среднем 5 дней;
- у женщин – до 10 дней.

Клинические признаки заболевания:
- выделения из половых органов гнойного характера;
- боль во время секса или мочеиспускания, другие неприятные ощущения (жжение, зуд);
- признаки воспалительного процесса: отечность и покраснение в области репродуктивных органов.

У женщин заражение гонореей в 50% случаев не сопровождается симптомами. Болезнь можно выявить только при целенаправленном обследовании.
Любую болезнь легче предотвратить, чем лечить. Это относится и к гонококковой инфекции. В зависимости от направленности проводимых мероприятий, профилактика этого заболевания может быть специфической и неспецифической.
Специфическая предполагает использование вакцин. Неспецифическая одновременно направлена на предотвращение не только гонореи, но и всех прочих венерических инфекций.
Исходя из времени начала проведения профилактических мероприятий, она может быть экстренной и плановой. Плановая профилактика проводится постоянно, для предотвращения инфицирования.

Экстренная требуется в случаях, когда незащищенный половой акт с потенциально зараженным партнером уже состоялся, и требуется не допустить развития заболевания.
По способу профилактического воздействия профилактика может быть:
- медикаментозной (вакцина, антибиотики, антисептики);
- немедикаментозной (просветительская работа, коррекция образа жизни, презервативы).
Некоторые профилактические меры человек может принять самостоятельно, в то время как для других требуется помощь врача.



Заражение гонореей возможно не только при межгенитальном половом контакте. Нередко выделения из половых органов попадают в глаза партнера. В таком случае может развиться бленнорея – воспаление слизистой оболочки глаза гонококкового происхождения.
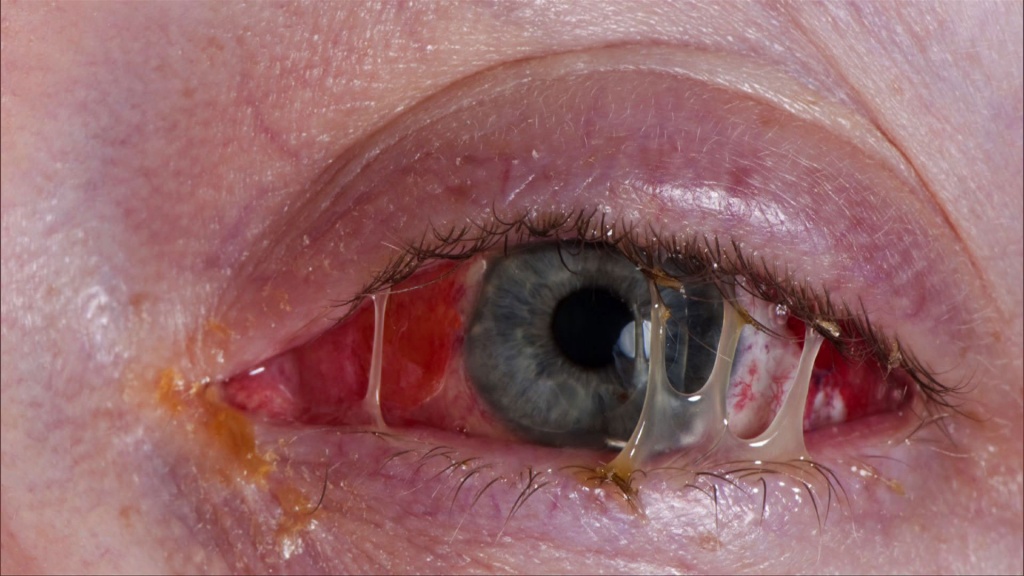
Конъюнктива глаза также поражается у новорожденных, если они инфицированы от своих матерей во время родов. Профилактика гонококковой инфекции у взрослых людей включает в первую очередь использование презерватива. Он снижает вероятность заражения гонореей практически до нуля.

Если же презерватив не использовался, можно принять меры, снижающий риск передачи инфекции.
Непосредственно после полового акта нужно:
Если имел место анальный секс, требуется профилактика гонореи заднего прохода. Нужно вымыть область ануса. Можно поставить клизму, чтобы вымыть остатки биологических жидкостей из прямой кишки.

Общие меры профилактики, направленные на снижение риска заражения любыми венерическими инфекциями, включая гонорею:
- отказ от беспорядочных половых связей;
- регулярное обследование у венеролога (раз в год при частой смене половых партнеров);
- своевременное лечение заболеваний половых органов (некоторые из них нарушают иммунный барьер и делают человека уязвимым к инфекциям).
У новорожденных детей, которые родились от зараженных гонореей матерей, лечение проводится независимо от того, выявлена ли у них инфекция. Такая терапия называется превентивной. Ведь она проводится без установления диагноза.
Однако риск возникновения офтальмии новорожденных очень высокий. И легче вылечить это заболевание сразу, чем ждать клинических проявлений. Поэтому всем новорожденным назначают курс цефтриаксона.

Препарат вводится внутримышечно в дозе 25-50 мг на кг веса, но не более 125 мг. Цефтриаксон вводят раз в сутки, курсом 2-3 дня.
Существует вакцина от гонококковой инфекции. Но она не используется в качестве метода профилактики гонореи.
Вакцина применяется только для диагностики или с лечебной целью. Она представляет собой взвесь инактивированных (убитых) бактерий. При попадании в организм они сохраняют на своей поверхности антигены, поэтому стимулируют иммунную систему. Та начинает вырабатывать антитела, которые более эффективно уничтожают гонококковую инфекцию.

Вакцина используется в случае:
- вялого хронического течения гонококковой инфекции, плохо реагирующей на антибиотикотерапию;
- в случае осложнений как вспомогательный метод лечения.
Так как вводимые бактерии погибшие, то вакцина не опасна для пациента. Но профилактика гонореи при помощи такого препарата невозможна. Ведь против этой инфекции не вырабатывается пожизненный иммунитет.
Экстренная профилактика гонококковой инфекции проводится с помощью препаратов.
Для этого обычно используются:
Антибиотики принимаются внутрь или вводятся внутримышечно.
Профилактика гонореи у женщин может также включать использование вагинальных таблеток или свечей. Используется обычно цефтриаксон внутримышечно в дозе 250 мг или цефиксим перорально в дозе 400 мг.

Иногда с целью профилактики проводятся инстилляции антисептиков. Профилактика гонореи у мужчин предполагает введение противомикробных веществ только в уретру.
У женщин антисептики также могут использоваться для:
- введения во влагалище;
- в прямую кишку;
- для полосканий горла.
Способ применения зависит от того, каким был секс, и какие части тела женщины контактировали с источником инфекции.
Куда обратиться для профилактики гонореи?

Для проведения экстренной профилактики обращайтесь к грамотному венерологу частной клиники. Вам сделают инъекцию эффективного антибиотика.
При необходимости промоем антисептиками уретру и мочевой пузырь. Через несколько дней вам нужно будет прийти и сдать анализы, чтобы узнать, заразились вы или нет. Если заражение все же произошло, вы получите курс терапии, и уже через несколько дней избавитесь от венерического заболевания.
При подозрении на гонорею обращайтесь к грамотным венерологам.

Меры профилактики сифилиса разнообразны. Однако ключевыми из них станут различные советы и рекомендации, то есть немедикаментозные способы, которые способны защитить человека от тяжелого заболевания под названием сифилис.
Если в окружении человека находится зараженный, ему можно посоветовать:
- Не использовать совместно с ним полотенца, белье и платки. Предметы личной гигиены должны быть персональными и нельзя ими ни с кем делиться;
- Пользоваться отдельной посудой и столовыми приборами;
- Воздержаться от половых актов с зараженным. Также не рекомендуется целоваться, поскольку передача возбудителя может произойти и через слюну.
При соблюдении вышеуказанных рекомендаций риск заразиться сифилисом в быту практически сводится к нулю. Велика опасность заразиться инфекцией при сексуальном контакте с малознакомым человеком без использования презерватива( профилактика сифилиса). Конечно, в некоторых случаях может порваться презерватив или возможно изнасилование здорового человека зараженным. Тактика действий в таких случаях будет совершенно иной.
Если все же нежелательный половой акт произошел, сразу после него можно принять некоторые меры превентивного характера:
- В течение двух часов после полового акта требуется профилактическая терапия. Для этого можно обратиться в любое медицинское учреждение или противовенерический пункт помощи. Можно будет поставить укол. Но чаще всего производится обработка половых органов специальными антибактериальными растворами. Такие растворы способны уничтожить возбудителя. Через неделю нужно будет сдать анализ, который подтвердит наличие или отсутствие заражения. Только после соблюдения всех этих рекомендаций можно будет снова вести половую жизнь, но желательно с проверенным партнером;
- Сдать анализ желательно также через две недели. Указанное время – это инкубационный период сифилиса, и именно поэтому через пару недель его можно будет выявить при помощи обследования;
- Нельзя использовать самостоятельные меры лечения. Это может усугубить возникшую ситуацию.
Что еще рекомендуется делать, если случился нежелательный контакт с больным сифилисом человеком? На протяжении двух месяцев после случившегося необходимо принять меры для того, чтобы не заразиться самому.
Такое превентивное лечение обычно осуществляется антибиотиками из группы пенициллинов( осложнение сифилиса ). Однако, лечение может быть начато только после осмотра и консультации с венерологом, а также только в том случае, если болезнь находится еще на стадии инкубации. Если такое лечение начнется, например, на первой стадии протекания сифилиса, это может привести к длительному течению болезни ввиду недостаточной дозы антибиотика.
Цефтриаксон для профилактики сифилиса также является эффективным средством.
Профилактика после сифилиса должна опять же состоять в грамотном сексуальном поведении и осознанных половых актах. Необходимо начинать жить половой жизнью только тогда, когда пациент знает, что полностью вылечился от столь сложного и серьезного заболевания.
Читайте также:



