Если у ребенка вич какие препараты ему дают
Производится перенаправление с сайта
Всероссийской акции по тестированию на ВИЧ-инфекцию

- Главная
- Семья и рождение детей
- Если ребенку нужно давать лекарства

Детям, которые родились у мам с ВИЧ-позитивным статусом, и малышам, живущим с ВИЧ, требуется обязательный ежедневный прием лекарств. Что надо знать об этом?
В первые дни жизни
Для профилактики передачи ВИЧ ребенку в первые шесть недель жизни требуется давать те же антиретровирусные препараты, которые получала его мама во время беременности. О том, как и когда правильно давать ребенку лекарство, надо проконсультироваться у врача. Строго следуйте всем его рекомендациям! Заранее позаботьтесь о получении необходимого количества антиретровирусного препарата для малыша в Центре по контролю и профилактике СПИДа.
Если малыш ВИЧ-позитивен
Для того, чтобы сохранить здоровье ребенка, живущего с ВИЧ, на долгие годы, ему надо начать и продолжать подобранную специалистом терапию.
Запомните: от ответственности и дисциплинированности взрослых, которые окружают малыша, зависит то, насколько успешной будет терапия.
Что надо обязательно спросить у врача?
Препараты для антиретровирусной терапии для ребенка назначает специалист Центра по борьбе и профилактике СПИДа. Чтобы у вас не возникло проблем с тем, как давать маленькому ребенку лекарства, обязательно уточните у врача следующее:
- как правильно отмерить нужные дозы лекарства,
- следует ли измельчать таблетки,
- как лучше отмерять жидкие формы лекарств,
- как давать лекарства малышу - отдельно от пищи или вместе с ней,
- чем можно замаскировать неприятный вкус лекарства,
- можно ли все лекарства принимать одновременно,
- что делать, если ребенок выплюнул лекарство,
- что делать, если малыша вырвало,
- как научить ребенка глотать препараты,
- как узнать реакцию ребенка на лечение,
- как поощрять малыша за прием препаратов,
- что делать, если вы пропустили прием препаратов.
Задайте специалисту все вопросы, которые у вас появятся.
На что надо обратить внимание?
Некоторые препараты имеют неприятный вкус, и детям трудно глотать таблетки. Их придется измельчать, растворять в воде, высыпать из капсул, маскировать. Будьте к этому готовы. Впрочем, сейчас этот вопрос становится менее актуальным, поскольку детские формы лекарств выпускаются обычно в жидкой форме.
Дети не любят принимать лекарства. А попытка дать их насильно может привести к непроизвольной рвотной реакции и развитию у малыша страхов. С самой первой дачи лекарства не нервничайте и не раздражайтесь – ребенок почувствует ваше состояние и будет испытывать негативные эмоции по поводу приема лекарств.
За малышом обычно ухаживает не только мама. Обучите всех членов семьи точно отмерять объемы жидких препаратов, делить и измельчать таблетки и давать их ребенку.
Продумайте, как вы будете маркировать одинаковые с виду лекарственные средства. Наклейте яркие этикетки с четкими надписями, проведите несколько "ликбезов” для тех, кто еще будет давать лекарства ребенку.
Режим приема препаратов может быть разным: на голодный желудок, вместе с пищей – но в строго определенное время. Постарайтесь подстроить режим дня малыша под прием препаратов. Расписание приема всех лекарственных средств и условия их приема должны знать все члены семьи.
Запомните: так же, как и для взрослых, для малыша пропуск приема лекарства или прием не в назначенное время недопустим! Это приводит к снижению концентрации препарата в крови у ребенка и к прогрессированию ВИЧ.
Объясните людям, которые будут ухаживать за ребенком, насколько для него важен прием лекарств.
Можно ли родить здорового ребенка, имея положительный ВИЧ-статус? Как часто синдром приобретенного иммунодефицита диагностируют у детей, родители которых являются носителями вируса? Смогут ли инфицированные дети жить обычной жизнью? Эти вопросы волнуют инфицированных женщин и их партнеров.
Пути заражения
Следует разобраться, как ребенок может заразиться ВИЧ. В зависимости от возраста преобладает один из способов инфицирования.
A. У новорожденных вирусный белок попадает в кровь вертикальным путем (передача ВИЧ от матери к ребенку):
- Это может произойти уже во время беременности.
- Если внутриутробного заражения удалось избежать, передача вируса может произойти во время прохождения младенца через родовые пути. Инфицированной женщине лучше не рожать естественным образом, рекомендуется плановое кесарево сечение.
- После родов мамам с позитивным статусом ВИЧ придется отказаться от грудного вскармливания. Вирусные клетки могут передаваться малышу в процессе лактации, через грудное молоко.
Развитие ВИЧ-инфекции сопровождается чередованием периодов улучшения и ухудшения состояния больного.
В зависимости от скорости развития болезни выделяют три варианта течения ВИЧ-инфекции у детей:
B. Инфекцией чаще всего заражаются подростки, ведущие асоциальный образ жизни. В этом случае инфекция передается:
- половым путем (сексуальное насилие или ранние половые связи),
- парентеральным путем (использование общих шприцов наркоманами)
- при выполнении татуажа, татуировок, пирсинга с нарушением санитарных норм,
- при использовании чужой бритвы,
- при переливании крови от инфицированного донора.
Для определения ВИЧ-статуса кровь проверяют:
- при помощи ИФА (иммуноферментный анализ) и иммунного блоттинга (с 18 месяцев),
- методом ПЦР (такое исследование проводят с рождения). Оно выявляет присутствие в организме генетического кода ВИЧ. Его проводят в период от 1 до 2 мес. и повторяют в 3 – 4 мес.
В первые 18 месяцев жизни ИФА на ВИЧ неинформативен. Результат будет ложноположительным. В крови малыша содержатся антитела, полученные от матери.
Насколько подавлена иммунная система маленького пациента, показывает содержание в крови CD4 + Т клеток. CD4-клетки (CD4-лимфоциты = Т-лимфоциты) – это клетки крови, имеющие на своей поверхности рецептор CD4, который подвергается атаке ВИЧ-молекул. Затем эти клетки становятся резервуаром, где концентрируется вирусный белок.
Симптомы ВИЧ инфекции
ВИЧ у детей имеет следующие клинические симптомы:
- задержки в психическом и физическом развитии;
- частые ОРЗ;
- сыпь на коже и зуд, экзема;
- частые рецидивы бактериальных заболеваний (синуситы, отиты, циститы, герпес);
- постоянно увеличенные лимфатические узлы;
- лихорадка;
- плохой набор веса;
- мышечная слабость;
- диарея без явных причин;
- депрессия.
В педиатрии нарушение психического здоровья детей, депрессия, считается тревожным показателем. Это состояние характеризуется снижением настроения, психической и двигательной заторможенностью. Оно нередко сопровождает заболевания аутоиммунного характера.
При инструментальных и лабораторных исследованиях выявляются:
- увеличение размеров сердца;
- отклонения сердечного ритма на ЭКГ;
- низкий гемоглобин.
Диагностика СПИДа предполагает комплексный подход. Бить тревогу рано, если родители обнаружили у чада 1-2 признака из приведенного списка. Однако обращение к педиатру необходимо.
Уход за ребенком с ВИЧ-инфекцией
Малыши, родившиеся от ВИЧ-инфицированных матерей, находятся под постоянным наблюдением врачей.
Особенности течения ВИЧ у детей:
- Основная особенность ВИЧ-инфекции у детей – быстрое прогрессирование болезни.
- Частое присоединение бактериальных инфекций.
- Развитие лимфоидной интерстициальной пневмонии. Болезнь характеризуется проникновением плазматических клеток в легочные альвеолы. Эта редкая форма пневмонии встречается в основном у детей с ВИЧ-инфекцией.
- Поражение центральной нервной системы.
- Пониженная свертываемость крови.
- Развитие злокачественных опухолей (встречается редко).
Вирус иммунодефицита у детей – хроническая болезнь, которая поддается лечению. Избавиться от нее полностью невозможно!
Советы по уходу за больными детьми:
- Следует неукоснительно соблюдать условия хранения и график приема лекарственных препаратов.
- Родители должны беречь малыша от простудных заболеваний.
- Следует избегать попадания крови матери на слизистые оболочки крохи.
- Следить за чистотой бытовых предметов и игрушек.
- Хранить отдельно средства личной гигиены, ножницы каждого из членов семьи.
- Следить, чтобы на руках родителей не было открытых ран. Их заклеивают пластырем. Уход за новорожденным осуществляют в резиновых перчатках.
- График прививок для таких детей составляется педиатром индивидуально.
Родители имеют право не разглашать диагноз своего чада. Риск инфицирования бытовым путем стремится к нулю. Ребенок с ВИЧ-инфекцией может посещать обычный детский сад.
Принципы лечения ВИЧ инфекции
За годы борьбы с заболеванием сформировались методики, обеспечивающие эффективность терапии.
- Первая составляющая успешного лечения – это применение антиретровирусных препаратов (АРТВ). Этот список включает более 20 иммуномодулирующих лекарств. Он постоянно пополняется новыми названиями. АРТВ назначают детям от 1 года, если появились первые признаки ВИЧ. В возрасте до 12 месяцев антиретровирусная терапия назначается всем детям для профилактики развития инфекции. Этот метод терапии имеет целью свести к минимуму количество вирионов в крови. Их число постоянно отслеживается с 1,5 лет с помощью ИФА и с рождения методом ПЦР.
- Вторая составляющая успеха – приверженность к лечению. Если семья, где родился ВИЧ-инфицированный малыш, четко следует указаниям медиков по применению лекарств и ведет предписанный образ жизни, развитие болезни можно замедлить, а иногда приостановить.
Основные принципы борьбы с ретровирусной инфекцией у детей таковы:
- Детям назначают ВААРТ (высокоактивную антиретровирусную терапию), включающую несколько препаратов. Их следует принимать: одновременно, непрерывно, пожизненно.
- Утверждает решение комиссия врачей с письменного согласия родителей.
- Родители получают препараты, рекомендации по их хранению и приему в центре лечения СПИДа.
- Клетки ВИЧ со временем адаптируются к лекарственным средствам. Применение монотерапии неэффективно.
- Лечение СПИДа не допускает ни малейших отклонений от рекомендаций врача.
- Если состояние ребенка требует госпитализации, больного направляют в специализированные медучреждения или в обычные больницы, где созданы палаты для пациентов такого профиля.
Профилактика ВИЧ заболевания у ребенка
Нет вакцины, которая способна защитить от ВИЧ. Но разработан комплекс мер, призванных снизить число заболевших.
Синдром приобретенного иммунодефицита стал одной из главных медицинских проблем 20 века. Это заболевание провоцирует вирус, который приводит к угнетению иммунной системы человека. Не обходит стороной инфекция и детей. ВИЧ у ребенка имеет свои особенности течения и терапии, которые и рассмотрим далее.
Почему начинается развитие заболевания?
Источником заражения является больной СПИДом человек или носитель вируса. Особенность микроорганизма такова, что на протяжении нескольких лет он может находиться в организме и не провоцировать появление негативных симптомов.
СПИД – это завершающая стадия болезни, которая приводит к серьезным осложнениям и летальному исходу. Вирус можно обнаружить в любой биологической жидкости, проникая в здоровый организм ребенка, он вызывает гибель клеток, отвечающих за иммунитет.
На первых этапах организм справляется, компенсируя потери выработкой новых клеток. Но так продолжается не всегда, иммунная система ВИЧ инфицированных детей сильно истощается и организм становится восприимчивым к любым инфекциям, которые и приводят к смерти.
Как происходит заражение детей?
Для организма ребенка или взрослого опасен не сам вирус, а те последствия, к которым он приводит. Передача ВИЧ ребенку может осуществляться следующими способами:
- Во время внутриутробного развития через оболочки плода, плаценту.
- Во время вскармливания грудным молоком с зараженным молозивом.
- ВИЧ от матери к ребенку может передаваться в процессе родовой деятельности при прохождении по родовым путям.
- Через поврежденные кожные покровы инструментом, который плохо обработали.
- В процессе переливания крови или пересадки внутренних органов.

Чем раньше происходит заражение, тем тяжелее протекает ВИЧ инфекция у детей.
Выявление вируса у детей
Постановка точного диагноза осуществляется только после полного обследования, которое включает следующие анализы:
- Полимеразная цепная реакция. Исследование позволяет обнаружить в организме РНК ВИЧ.
- Определение иммунного статуса. Необходимо учитывать, что иммунитет у детей еще сформирован не до конца, поэтому результат анализа отличается от такового у взрослых. Этот ВИЧ анализ ребенка будет по показателям более низким.
- Определение вирусной нагрузки. А этот показатель будет при ВИЧ выше, чем у взрослых.
- ИФА. Анализ позволяет обнаружить в крови антитела к вирусу иммунодефицита. Если результат положительный, то делают анализ повторно, используя уже метод иммунного блоттинга.
Врачи должны учитывать тот факт, что метод ИФА не позволяет обнаружить инфекцию в первых полгода после ее проникновения в организм. В этот период иммунная система еще пытается бороться, поэтому необходимы повторные исследования через 3 и 6 месяцев, если есть подозрение на заражение.
Первые симптомы заражения
После внедрения вируса в организм начинается инкубационный период. Может пройти от нескольких месяцев до 10 лет до того момента, когда появятся первые симптомы ВИЧ у ребенка. Все зависит от возраста инфицирования.
После окончания инкубационного этапа заболевание развивается стремительно. Если дети ВИЧ-положительные, то симптомы можно наблюдать следующие:
-
Температура тела более 38 градусов. Такие показатели могут держаться до нескольких недель. Так организм реагирует на вирусы.

Если у детей ВИЧ инфекция, то часто наблюдаются нарушения со стороны нервной системы. В зависимости от вовлечения разных отделов отмечаются:
- Энцефалит. Заболевание проявляет себя забывчивостью, слабостью мышц на первых этапах, а затем поднимается температура, появляются судороги.
- Менингит. Начинается головными болями, тошнотой и рвотой, а потом повышается температура, ребенок худеет, быстро утомляется.
- Миелопатия развивается при поражении спинного мозга. Появляется слабость в ногах, которая постепенно переходит в полную обездвиженность. Нарушается работа органов малого таза, понижается чувствительность. При поражении периферических нервных окончаний развивается полинейропатия. Уменьшается объем мышечной ткани, обездвиженность.
- Энцефалопатия. При этой патологии страдает память, нарушается моторика, появляется быстрая утомляемость и вялость.
У грудничков признаки поражения нервной системы наиболее отчетливо становятся заметными к 2 месяцам:
- Появляются судороги.
- Мышцы находятся в повышенном тонусе не только во время движений, но и в состоянии покоя.
- Наблюдается несогласованная работа движений рук и ног.
- Задержка психического развития.
Симптомы ВИЧ у ребенка в любом возрасте практически одинаковы, но можно выделить некоторые особенности.
Если новорожденный родился с этой инфекцией, то, как правило, это происходит раньше срока или младенец отстает по весу от своих сверстников. Также для инфицированных детей ВИЧ внутриутробно характерны герпес или цитомегаловирусная инфекция. Можно отметить характерные внешние признаки: нос укороченный, большой лоб, косоглазие, пухлые губы, дефекты развития.
У детей, зараженных во время прохождения по родовым путям, симптомы часто появляются ближе к полугоду:
- Плохо набирают вес.
- Лимфоузлы увеличены.
- Нарушается умственное и физическое развитие: поздно начинают сидеть, ходить.
- Повышенная температура тела.
- Высыпания на коже и грибковые поражения.
- Стоматит.
- Нарушается работа сердца, органов дыхания, почек.
- Ребенок плохо кушает, появляется тошнота и рвота.
- Часто наблюдаются инфекционные заболевания.
- Анализ крови показывает низкий уровень лейкоцитов и тромбоцитов.
Если ребенок родился здоровым, ВИЧ проник в организм позже, то среди симптомов кроме увеличения лимфоузлов, повышения температуры часто наблюдается присоединение следующих заболеваний:
- Пневмоцистная пневмония с навязчивым кашлем, повышенным потоотделением, высокой температурой.
- Интерстициальная пневмония.
- Течение вялое с кашлем без отделения мокроты, одышкой с нарастающей дыхательной недостаточностью.
- Опухоли мозга и саркома Капоши. Эти патологии развиваются гораздо реже.
Симптомы ВИЧ у детей в любом возрасте проявляются в поведении. Ребенок плохо спит, теряет аппетит, наблюдается апатия, плохое настроение.
Ребенок от ВИЧ родителей
Если вирус иммунодефицита присутствует в организме родителей, то это совсем не означает, что малыш также родится больным. В 98% случаев рождаются от больных ВИЧ здоровые дети, благодаря современным методам терапии. Если женщина является носительницей вируса или больной СПИДом, то беременность обязательно надо планировать.
Риск рождения больного малыша повышается, если:
- В крови матери высокая концентрация вируса.
- Лечение не проводится или подобрано не эффективно.
- Произошло преждевременное отхождение околоплодных вод.
- Ребенок недоношенный.
- Имели место травмы младенца во время родов.
Чтобы снизить вероятность заражения, будущим мамочкам с ВИЧ инфекцией делают чаще всего кесарево сечение.
Принципы лечения
Современные возможности медицины, к большому сожалению, не позволяют полностью избавить пациента от страшной болезни. Можно только на некоторое время нормализовать состояние и сдержать размножение вируса.
Если ребенок родился ВИЧ инфицированным или приобрел заболевание уже после рождения, то для оказания помощи опираются на следующие принципы лечения:
- Проведение антиретровирусной терапии. Если имеются сопутствующие вторичные заболевания, спровоцированные подавленным иммунитетом, то требуется симптоматическое лечение.
- Терапия назначается только после приема у специалиста по лечению СПИДа и с согласия родителей или законных представителей.
Для успешной терапии важно следовать следующим правилам:
- Все лекарственные средства для лечения ВИЧ инфекции выдаются только в специализированном медицинском учреждении.
- Врач дает рекомендации по кратности приема, дозировке и родители должны их неукоснительно соблюдать, в противном случае все лечение будет напрасным.
- Для более успешного лечения назначается всегда несколько медикаментозных средств, чтобы у вирусных частиц не было шанса к ним приспособиться.
- Терапия чаще всего при наличии ВИЧ у ребенка проводится в амбулаторных условиях, только в экстренных случаях при наличии показаний необходима госпитализация.
Антиретровирусную терапию детям назначают при наличии определенных показаний, но малышам первого года жизни это делают в обязательном порядке. В старшем возрасте показаниями к такому лечению являются:
- Иммунный статус ребенка менее 15%.
- Количество иммунных клеток составляет в пределах 15-20%, но имеются осложнения в виде бактериальных заболеваний.
Проведение антиретровирусной терапии
Основной метод лечения при подтверждении ВИЧ инфекции – это ВААРТ. Для повышения результативности применяется комбинация из нескольких препаратов. Одно лекарство чаще всего используют в профилактических целях или для тех детей, какие ВИЧ статус имеют неопределенный.
Медицина имеет в арсенале большое количество эффективных препаратов, чаще всего между собой комбинируются следующие:
Если малыш рождается инфицированным, то с 1-1,5 месяцев начинается профилактика пневмонии. Назначают младенцу:
Вместе с перечисленными лекарственными средствами назначаются еще и другие:
Но назначение этих препаратов требует соблюдения осторожности и постоянного контроля над состоянием ребенка, так как терапия чревата развитием многих побочных реакций: нейропатия, патологии желудочно-кишечного тракта.
Лечение ВИЧ инфекции проводится под постоянным контролем состояния иммунной системы ребенка. Важно параллельно осуществлять профилактику присоединения вторичных инфекций и развития новообразований.
Если у здорового ребенка условно-патогенные микроорганизмы практически не вызывают развития заболеваний, то ВИЧ инфицированные или больные СПИДом имеют ослабленную иммунную систему, которая не в состоянии им противостоять. При их появлении терапия сопровождается подбором препарата с учетом природы возбудителя.

Терапия также всегда проводится с применением не только специализированным антивирусных препаратов, но и назначаются:
- Витаминные препараты.
- Лекарства, оказывающие общеукрепляющее действие.
- Биологически активные добавки.
Врачи отмечают, что лечение в детском возрасте тем будет успешнее, чем раньше оно начато. Но родители должны понимать, что здоровье их ребенка и продолжительность жизни полностью зависит от соблюдения всех врачебных рекомендаций. Надо быть готовыми к тому, что придется длительное время принимать лекарственные средства, а может и всю жизнь. Кроме этого, соблюдать режим дня, придерживаться определенной диеты.
Как предупредить рождение больного ребенка от инфицированной женщины?
ВИЧ профилактика детям должна начинаться задолго до рождения малыша, если у будущей мамочки имеется заболевание или она является носительницей вируса. Риск передачи развивающемуся малышу составляет около 15% и во время первого триместра он гораздо выше в связи с еще не окрепшей плацентой.
Больная женщина может родить здорового ребенка, если будет соблюдать ряд рекомендаций:

Врачебные меры во время родов
Женщинам, являющимся носительницами ВИЧ инфекции, не запрещено рожать естественным путем, но не рекомендуется применять различные методики родовспоможения: акушерские щипцы или вакуум-аспирацию. На практике врачи не желают рисковать, учитывая, что ВИЧ передается детям в момент прохождения по родовым путям, делают кесарево сечение.
Все врачи и медицинские сестры, принимающие роды и впоследствии ухаживающие за младенцем, должны иметь халат, маску и перчатки.
Что предпринимается сразу после родов
Новорожденного малыша от мамы не изолируют, но грудное вскармливание категорически запрещено. Молозиво может содержать вирусные частицы и стать причиной заражения. После родов рекомендуется следующее:
- Поставить прививку против гепатита В.
- Сделать анализ крови.
- Провести амбулаторный осмотр младенца.
Вакцинирование детей от инфицированных матерей
Иммунизация младенцев от больных матерей еще нужнее, чем для здоровых деток. Она позволит укрепить иммунитет и повысить его устойчивость к опасным инфекциям. Для вакцинации используют следующие препараты:
Врачи должны тщательно отслеживать реакции детского организма после вакцинации.
Рекомендации для родителей, имеющих детей с положительным ВИЧ статусом
При появлении на свет больного ребенка или при заражении уже после рождения на плечи родителей ложится большая ответственность. От их поведения будет зависеть многое в состоянии малыша. Соблюдение некоторых принципов поможет продлить ребенку жизнь:
- Обязательна постановка на учет в центре по лечению СПИДа и в местной поликлинике.
- Посещать врача необходимо для осмотра каждые три месяца.
- ВИЧ-инфицированные дети наблюдаются у фтизиатра и невролога.
- Регулярно сдается анализ на иммунный статус и вирусную нагрузку.
- Каждые 6 месяцев делается реакция Манту.
- Раз в полгода сдается биохимический анализ крови, мочи, измеряется уровень сахара.
- Родители должны учитывать, что калорийность рациона ВИЧ-инфицированных детей должна быть увеличена на 30%. Питание должно быть рациональным и сбалансированным с содержанием всех нужных витаминов и минералов.
- Все прививки должны делаться в соответствии с графиком. Он может меняться только лечащим врачом при наличии для этого показаний.
Родители должны рассказать в доступной форме ребенку о том, что ВИЧ стал теперь неотъемлемой частью его жизни. Он должен об этом знать, чтобы правильно бороться с инфекцией и выполнять все рекомендации врачей.
Не стоит акцентировать внимание на негативе, надо дать понять малышу, что вы всегда будете рядом с ним и поддержите его в любой ситуации. ВИЧ не передается при бытовых контактах, поэтому такие дети могут посещать обычные детские сады и школы. Но с этим не все просто, к сожалению, в нашем обществе пренебрежительно относятся к больным СПИДом.
Несмотря на то, что СПИД и ВИЧ инфекция не поддаются окончательному излечению, своевременное обращение к специалистам и эффективная терапия улучшат состояние маленького пациента.
Общими принципами терапии больных ВИЧ-инфекцией являются: предупреждение прогрессирования болезни, ранняя диагностика и лечение оппортунистических заражений. В комплексную терапию включают полноценную диету, поливитамины, психоэмоциональную поддержку больных. В этой статье мы подробно рассмотрим лечение и профилактику ВИЧ у детей.

Медикаментозная терапия
Этиотропное противовирусное лечение ВИЧ у детей.
- восстановление иммунного статуса путем заместительной терапии;
- лечение СПИД-индикаторных и оппортунистических инфекций.
Чтобы провести лечение ВИЧ-инфекции у детей используется симптоматическая терапия.
Диета во время лечения ВИЧ инфекции
В период лечения ВИЧ-инфекции целесообразно использовать следующие БАДы: детокс+, мега, эктиви, антиокс+, урсул, лайфпак юниор+, медисоя, нортия, гипер, мистик, пассилат, лайфпак сеньор, нутримакс+, ламин вижион, куперс, брейн-о-флекс, винэкс.
Этиотропная противовирусная терапия, патогенетическая терапия (восстановление иммунного статуса путем заместительной терапии), лечение СПИД-индикаторных и оппортунистических болезней.
Противоретровирусная терапия ВИЧ-инфекции
- клинические проявления, связанные с ВИЧ-инфекцией (клинические категории А, В, С);
- наличие иммуносупрессии на основании абсолютного и относительного количества содержания CD4 Т-лимфоцитов (иммунные категории 2 и 3);
- высокое или нарастающее количество копий ВИЧ РНК;
- возраст менее 12 месяцев, независимо от клинических, иммунологических проявлений и вирусологического статуса.
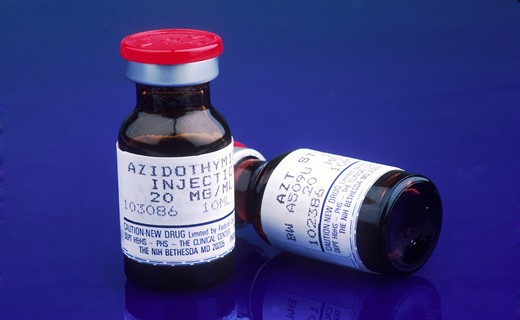
Этиотропное лечение ВИЧ-инфекции
Ингибиторы обратной транскриптазы нарушают синтез провирусной ДНК и предотвращают инфицирование новых клеток, но не действуют на вирус в уже пораженных клетках. К ним относятся нуклеозидные аналоги: азидотимидин (ретровир), зальцитабин (хивид), диданозин (видекс), ламивудин (эпивир), ставудин (зерит) и отечественный препарат фосфазид (тимазид). Также в лечении используют ненуклеозидные ингибиторы обратной транскриптазы: невирапин, делавирдин, лоривид.
Патогенетическая терапия ВИЧ-инфекции
В качестве заместительной терапии детям вводят человеческий иммуноглобулин по 400 мг/кг один раз в месяц. Назначают иммуномодуляторы: интерфероны (α, β, γ), интерлейкины (ИЛ-1, ИЛ-2, ИЛ-6), амплиген, колониестимулирующий фактор, эритропоэтин, тимопоэтин, полипептиды;
Для лечения СПИД-индикаторных и оппортунистических инфекций наиболее часто используют: при герпетической инфекции – ацикловир, при лимфоцитарной интерстициальной пневмонии – ацикловир + преднизолон, при кандидозе – кетоконазол, при бактериальных инфекциях – рулид, сумамед, при туберкулезе – рифампицин, при цитомегаловирусной инфекции – ганцикловир, при пневмоцистозе – бисептол, при токсоплазмозе – метакельфин (пириметамин), спирамицин.
Симптоматическая лечение ВИЧ у детей : поливитамины, эубиотики, ферменты; по показаниям – десенсибилизирующие препараты (кларитин, супрастин и др.)
Диспансерное наблюдение детей с ВИЧ-инфекцией
Наблюдение за ВИЧ-инфицированными проводится по месту жительства участковыми педиатрами или инфекционистами.
Выделяют три группы учета:
- ВИЧ-инфицированные без клинических проявлений;
- ВИЧ-инфицированные с неспецифическими проявлениями;
- Больные с клиническими проявлениями СПИДа.
группа: режим и питание по возрасту, физические нагрузки без ограничений. Осмотр 1 раз в 3 мес, 1 раз в год - в специализированном стационаре с полным клинико-лабораторным обследованием для решения вопроса о превентивной терапии.
группа: щадящий режим с дополнительным дневным отдыхом; школьникам разрешено заниматься на дому. Питание 4-разовое. Осмотр 1 раз в месяц, клинико-иммунологическое обследование - 2 раза в год в условиях стационара.
группа: детей наблюдают в инфекционной клинике до выздоровления или стойкой ремиссии после оппортунистических инфекций. В дальнейшем осмотр на дому 2 раза в месяц. Двигательный режим определяется состоянием физического развития, наличием сопутствующих заболеваний.
Лечение
Детям с ВИЧ-инфекцией, в том числе в стадии СПИДа, для лечения показаны профилактические прививки убитыми вакцинами.
К числу особо значимых препаратов, применяемых в лечении ВИЧ-инфекции, относят: азидотимидин (зидовудин) и фосфоноформат (фоскарнет). После проникновения лимфотропного ВИЧ в лимфоцит происходит синтез вирусной ДНК на матрице (вирусной РНК) под влиянием обратной транскриптазы (ревертазы), что и приводит к повреждению лимфоцитов.
Препараты для лечения ВИЧ действуют по принципу блокады названного фермента. В основном препараты эффективны у носителей вируса до появления признаков заболевания.
Кроме названных препаратов сейчас появились новые противоретровирусные средства: дидеоксмицотин (ДД1), дидеоксицидин (ДДС), ламивудин (эпивир) и др. Однако их эффективность меньше, чем азидотимидина и фосфоноформата.
Фармакокинетика азидотимидина для лечения ВИЧ
Препарат назначают внутрь или вводят внутривенно. Биоусвояемость из желудочно-кишечного тракта составляет около 60%. Связь с белками плазмы крови – 35%. Азидотимидин легко проникает в различные ткани и жидкости, включая ликвор. Он подвергается биотрансформации в печени, его главный метаболит 5-0-глюкуронид. Экскреция – с помощью почек в неизмененном виде (90%) и в виде метаболитов. Период полуэлиминации из крови – 1 ч.
Лекарства против ВИЧ имеют свои побочные эффекты. У каждого 4-го больного, получающего азидотимидин, возникает анемия (чаще микроцитарного характера), нейтропения, лейкопения, гепатомегалия. Больные жалуются на головную боль, извращение вкуса, тошноту, диарею, сонливость (или бессонницу), миалгии, парестезии, повышение температуры тела, озноб, кашель, кардиалгию, депрессию. Не исключено, что все вышеназванные жалобы могут быть следствием самой болезни, а не действия лекарственного препарата.
Профилактика ВИЧ
Основа профилактики - ограничение половых партнеров, безопасный секс.
В настоящее время наиболее надежным средством индивидуальной защиты являются презервативы. В частности, лабораторными испытаниями с использованием живой культуры подтверждено, что мембрана презерватива "Иннотекс" непроницаема для вирусов иммунодефицита человека.
Противоэпидемические мероприятия включают обследование доноров крови, спермы, органов, выявление источников инфекции среди больных венерическими заболеваниями, гомосексуалистов, наркоманов, а также наблюдение беременных по клиническим показаниям.
Противоэпидемический режим в стационарах и обработка медицинских инструментов такие же, как при вирусном гепатите В. Вирусоносители в специальной изоляции не нуждаются, больные СПИДом госпитализируются в боксы инфекционных больниц для предупреждения заражения их другими инфекциями.
Читайте также:


