Факторы способствующие возникновению и развитию первичного туберкулеза
Классификация туберкулёза
Первичный туберкулёз.
Сестринский процесс при различных клинических формах
Первичного туберкулёза.
Цель : Сформировать представления, знания, необходимые для осуществления сестринского процесса при первичном туберкулёзе.
Уровни усвоения:
Представления:
· Основы Российской классификации туберкулёза
Знания:
· Понятие о первичном туберкулёзе.
· Распространение первичного туберкулёза.
· Факторы, способствующие возникновению и развитию первичного туберкулёза.
· Способы и пути заражения первичным туберкулёзом.
· Контингенты лиц, подверженных заболеванию первичным туберкулёзом.
· Основные клинические проявления первичного туберкулёза: интоксикации детей и подростков, первичного туберкулёзного комплекса, лимфаденита, бронхоаденита первичного туберкулёза.
План лекции
Российская классификация туберкулёза.
Понятие о первичном туберкулёзе.
Факторы, способствующие возникновению и развитию первичного
Туберкулёза.
Особенности первичного туберкулёза у детей и подростков.
Основные клинические формы первичного туберкулёза.
Клинические проявления интоксикации детей и подростков,
Первичного туберкулёзного комплекса, лимфаденита
(бронхоаденита).
Обследования при первичном туберкулезе.
Осложнения и исходы первичного туберкулёза.
Понятие о диссеминированном туберкулёзе
Основные проблемы пациентов и родственников при первичном
Туберкулёзе.
Особенности первичного туберкулёза у лиц пожилого возраста и
Стариков.
Особенности первичного инфицирования.
· у большинства людей не сопровождается нарушением самочувствия и какими-то симптомами болезни.
· в этот период (в течение одного года) велик риск заболевания туберкулезом, особенно при неблагоприятных социальных и эпидемиологических условиях.
· у большинства детей и подростков, вакцинированных БЦЖ, заражение (инфицирование) МБТ обычно не вызывает заболевания и заканчивается формированием устойчивого иммунитета.
· в неблагоприятной эпидемиологической обстановке у невакцинированных детей и подростков, а также при массивном заражении микобактериями туберкулеза и при ослаблении организма первичное инфицирование может вызвать заболевание.
Особенности первичного туберкулёза:
· В месте внедрения МБТ (в бронхе, в коже и т.д.) формируются специфические туберкулезные гранулемы, из которых формируется туберкулезный очаг в том или ином органе, иногда со специфическим казеозным некрозом. Появляются клинические признаки поражения какого-либо органа.
· МБТ выделяют большое количество токсинов, которые воздействуют на все системы организма, наступает туберкулезная интоксикация, в результате чего развиваются функциональные нарушения со стороны практически всех систем: центральной и вегетативной нервных систем, сердечно-сосудистой и эндокринной системы, желудочно-кишечного тракта (токсико-аллергические реакции).
· Появление в первые положительной реакции (вираж) или гиперергической реакцией на туберкулин,
· Склонность к лимфогенной или гематогенной распространенности (диссеминации) инфекции,
· Склонность к казеозным воспалением внутригрудных и других лимфатических узлов
· Первичный туберкулез у детей является основной формой, т.к. в результате анатомо-физиологических особенностей детского организма у них отмечается высокая чувствительность на внедрение МБТ и их токсины.
· Среди больных туберкулезом подростков и лиц молодого возраста, выявляется в 10 – 20% случаев.
Особенности первичного туберкулёза у детей и подростков.
· Часто не бывает резко выраженных локальных проявлений туберкулёза.
· Начальные проявления туберкулёзной инфекции выражаются общими симптомами интоксикации.
· Появление и усиление (обычно в течение 1 – 5 лет) положительных туберкулиновых реакций.
· Поражение лимфатической системы.
· Вовлечение в процесс бронхов и серозных оболочек (плевриты).
· Высокая сенсибилизация тканей и систем к возбудителю туберкулёза с возможной генерализацией процесса.
· Возникновение неспецифических (токсико – аллергических) реакций: кератоконъюктивиты, узловатая эритема, скрофулодерма и др.
· Склонность специфического воспаления к казеозному некрозу с последующим обызвествлением и самозаживлению.
· В современных условиях стирается грань между клиникой первичного и вторичного туберкулёза у детей в препубертатном и подростковом возрасте. У впервые инфицированных детей этой группы туберкулёз лёгких протекает не только в виде бронхоаденита или первичного туберкулёзного комплекса, но и в виде ограниченных очаговых и инфильтративных форм.
5. Основные клинические формы первичного туберкулёза лёгких:
Выделяют следующие формы первичного туберкулеза:
· Туберкулезная интоксикация у детей и подростков;
· Первичный туберкулезный комплекс;
· Туберкулез внутригрудных лимфоузлов.
· Миллиарный туберкулёз лёгких
Особенности
· У детей и подростков относится к самой ранней форме первичного туберкулеза.
· Развивается сразу после первичного инфицирования МБТ.
· Не удается определить локализацию очага специфического воспаления.
· Сопровождается лишь явлениями интоксикации, поэтому данную форму часто называют первичным туберкулезом без ясной локализации.
Интоксикационный синдром – обязательный и ведущий признак заболевания.
Продукты жизнедеятельности микобактерий туберкулеза оказывают на организм токсическое воздействие, в результате которого нарушаются функции различных органов и систем:
Основные клинические проявления :
1. со стороны ЦНС и психоэмоциональной сферы:
· изменение поведения ребенка, он становится раздражительным или заторможенным,
· быстрая утомляемость, ухудшение памяти, снижается успеваемость, умственная и физическая работоспособность,
· нарушаются сон и аппетит.
2. со стороны вегетативной нервной системы:
· повышенная потливость, особенно по ночам,
· общая слабость, особенно по утрам и в первой половине дня,
· частые головные боли,
3. склонность к частым острым или хроническим воспалительным заболеваниям.
4. небольшое увеличение периферических лимфатических узлов различных групп, (подчелюстных, шейных, подмышечных, локтевых).
5. может быть увеличение печени, иногда увеличение селезёнки
6. при длительном интоксикационном синдроме (6 – 12 месяцев и более) отмечается:
· снижение массы тела
· отставание в физическом развитии
Исход: первичная туберкулезная интоксикация в большинстве случаев заканчивается выздоровлением.
Дата добавления: 2019-07-15 ; просмотров: 210 ;
В настоящее время установлено, что один бактериовыделитель может заразить в год до 10-12 человек.
Первичное инфицирование проходит через несколько стадий:
1. Внедрение возбудителя через слизистые оболочки дыхательных путей, желудочно-кишечного тракта или плаценту.
2. Бактериемия (распространение возбудителя по лимфатическим и кровеносным сосудам).
3. Поражение регионарных (чаще внутригрудных) и периферических лимфатических узлов с развитием в них специфического туберкулезного воспаления.
После внедрения возбудителя в организм развивается первичная бактериемия. Этот период - первичной туберкулезной инфекции обычно не имеет клинических проявлений, может продолжаться до 6-8 недель в зависимости от массивности, вирулентности микобактерий и уровня иммунитета. Циркулируя в крови, микобактерии вызывают иммунологическую перестройку организма ребенка. В это время у ребенка обнаруживается вираж туберкулиновых проб, то есть впервые выявленная положительная туберкулиновая проба. Если защитные функции организма оказались достаточными и предотвратили дальнейшее размножение микобактерий, то развитие патологического процесса не происходит и ребенок остается практически здоровым, хотя и инфицированным с виражом туберкулиновых проб. Чем раньше выявлено первичное инфицирование и назначен комплекс профилактических мероприятий, тем больше вероятность предупредить у ребенка переход инфицирования в заболевание.
Позднее, при неблагоприятных условиях может возникнуть воспаление, которое характеризуется появлением специфических для туберкулеза изменений в пораженных органах.
Выделяют следующие стадии туберкулезного воспаления: инфильтрация (формирование туберкулезного очага различного диаметра), творожистый некроз (казеоз), рассасывание (полное, неполное), кальцинация. Кальцинация не является полным заживлением, т.к. в кальцинатах, как правило, находятся микобактерий, которые спустя даже много лет, могут активизироваться, проникнуть в кровь, вызвать вторичный туберкулезный процесс и стать источником самозаражения при неблагоприятных условиях.
Клинико-патологические изменения, возникающие при первичном заражении микобактериями, принято называть первичным туберкулезом.
Основные клинические формы первичного туберкулеза у детей и подростков:
1. Первичная туберкулезная интоксикация.
2. Первичный туберкулезный комплекс.
3. Туберкулез внутригрудных лимфатических узлов.
Предрасполагающие факторы развития первичного туберкулеза у детей:
• иммунодефицитное состояние ребенка;
• отсутствие вакцинации против туберкулеза.
Способность детского организма, особенно раннего возраста, на сравнительно небольшой очаг туберкулезной инфекции отвечать общими функциональными расстройствами, создает условия для возникновения такой детской формы туберкулеза, как туберкулезная интоксикация.
ПЕРВИЧНАЯ ТУБЕРКУЛЕЗНАЯ ИНТОКСИКАЦИЯ
Первичная туберкулезная интоксикация развивается часто у детей первых лет жизни в начальном периоде заболевания туберкулезом, вскоре после заражения микобактериями.
Основные клинические проявления первичной туберкулезной интоксикации:
§ нарастают симптомы туберкулезной интоксикации: снижение аппетита, слабость, утомляемость, раздражительность, ухудшение сна;
§ выражены нейровегетативные расстройства: потливость, головная боль, тахикардия;
§ выявляется микрополиаденит (умеренное диффузное увеличение периферических лимфатических узлов);
§ появляется вираж туберкулиновых проб (папула 6 и более мм);
§ иногда отмечается узловатая эритема: на коже голеней по ходу сосудов появляются красные болезненные узелки (размерами от горошины до вишни);
§ происходит остановка физиологической прибавки или определяется дефицит массы тела;
§ возникает наклонность к интеркуррентным заболеваниям;
§ наблюдается изменение показателей периферической крови: эозинофилия, нейтрофилез, лейкопения, небольшое увеличение СОЭ и иммунологического статуса: снижение уровня Т-лимфоцитов и их активности.
Продолжительность указанных клинических симптомов - от 1 до 4 месяцев. При своевременной диагностике и адекватной специфической терапии возможно выздоровление. При неблагоприятном течении происходит развитие локальных форм туберкулеза.
ПЕРВИЧНЫЙ ТУБЕРКУЛЕЗНЫЙ КОМПЛЕКС
Первичный туберкулезный комплекс наблюдается чаще у детей дошкольного и школьного возраста, что связано с возросшими контактами, периодами наиболее интенсивного роста и развития всех органов и систем, гормональной и иммунологической перестройкой организма.
Частота заболеваемости девочек и мальчиков одинакова. В последние годы первичный туберкулезный комплекс встречается реже по сравнению с прошлыми годами и составляет от 9 до 18%.
1. Внедрение возбудителя через верхние дыхательные пути в периферические отделы легкого (чаще в правое) с последующим развитием очага воспаления (первичный очаг специфического воспаления в легочной ткани).
3. Вовлечение в процесс регионарных лимфатических узлов и как следствие - развитие регионального лимфаденита.
В последующем, в центре очага воспаления в легком, а также в соответствующем лимфатическом узле образуется творожистый некроз (казеоз) ткани, по окружности обнаруживается перифокальное неспецифическое воспаление (как следствие аллергической реакции).
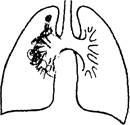
Первичный туберкулезный комплекс
Основные клинические проявления первичного туберкулезного комплекса.
• выражены симптомы интоксикации: повышенная утомляемость, потливость, слабость, недомогание, фебрильная лихорадка в течение 1-2 недель, которая сменяется длительным высоким субфебрилитетом;
• пальпируются от 7 до 10 групп периферических лимфатических узлов, мягко-эластической консистенции, диаметром от 2 до 10 мм (от просяного зерна до боба) с явлениями свежего воспаления в подмышечной группе лимфатических узлов, которые более выражены на стороне легочно-железистого воспаления;
• наблюдаются симптомы поражения легких: небольшая одышка, сухой кашель, локальное укорочение перкуторного звука над очагом специфического воспаления, здесь же выслушивается ослабленное дыхание, скудные влажные хрипы;
• изменяются показатели периферической крови: анемия, умеренный лейкоцитоз, эозинофилия, увеличение СОЭ до 35 - 40 мм/ч;
• туберкулиновые пробы всегда положительные.
Комплексная специфическая терапия приводит, как правило, к клиническому и рентгенологическому выздоровлению с образованием мелких петрификатов в легком и лимфатических узлах. Обызвествленные очаги, особенно в лимфатических узлах, содержат микобактерии, сохраняющие вирулентность, которые при неблагоприятных условиях могут стать источником реинфекции с развитием вторичного туберкулеза.
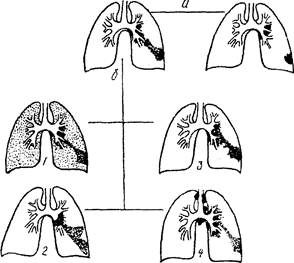
Исходы первичного туберкулезного комплекса:
а- неосложненное течение: образование очага Гона и кальцинатов в лимфоузлах;
б - осложненное течение:
1 - гематогенная диссеминация;
4 - лимфогенная диссеминация.
ТУБЕРКУЛЕЗ ВНУТРИГРУДНЫХ ЛИМФАТИЧЕСКИХ УЗЛОВ (БРОНХОАДЕНИТ)
Туберкулез внутригрудных лимфатических узлов (бронхоаденит) занимает самый большой удельный вес - от 70 до 80%, среди всех вновь заболевших туберкулезом органов дыхания детей.
Бронхоаденит характеризуется тем, что первичный очаг формируется во внутригрудных лимфатических узлах: паратрахеальных, трахеобронхиальных, бронхопульмональных. При этой форме туберкулеза могут поражаться как отдельные группы, так и все лимфатические узлы корня легкого и средостения.
У детей раннего возраста заболевание протекает, как правило, тяжело. Клинические проявления зависят от степени преобладания инфильтративно-воспалительных или казеозных изменений в лимфоидной ткани.
Не нашли то, что искали? Воспользуйтесь поиском:
Существует огромное количество всевозможных вирусов и инфекций, которые не удается победить медицине. Изобретаются лекарства и новые способы лечения, но полностью купировать бактерию на данный момент невозможно. Одной из таких болезней и является туберкулез. Лечить его научились давно, но полностью избавиться от болезни медикам так и не удалось. Заболеть может абсолютно каждый человек, вне зависимости от пола, возраста и условий жизни. Главная опасность возникновения туберкулеза заключается в том, что он трудно выявляется на ранних стадиях. Рассмотрим этиологию и механизм заболевания.
Этиология заболевания
Возбудителем туберкулеза являются микобактерии (бактерии рода Mycobacterium). Всего насчитывается 74 вида этих бактерий. Они распространяются и переносятся в воде, почве, среди животных и людей. Возбудитель заболевания – палочка Коха, зачастую, человеческого типа. В среднем, живучесть палочки Коха в организме – 30 лет.
Из-за неправильного или некачественного лечения туберкулеза легких, микобактерии могут проявлять защитную реакцию к лекарствам, направленным на их уничтожение. Также они могут видоизменяться, что усложнит дальнейшую диагностику организма. Если пациент прекратит лечение до того, как все бактерии погибнут, то оставшиеся микроорганизмы могут мутировать и передаваться другим людям в неустойчивой форме.
Туберкулез, который вызван различными видами микобактерий, отличен между собой. Главный видовой признак микобактерий болезни – патогенность. Сама патогенность проявляется в вирулентности, которая существенно изменяется в зависимости от факторов окружающей среды. Также, она может по-разному проявляться в зависимости от состояния макроорганизма, который заражен бактерией.
Пути заражения
Основной источник заражения человека микобактериями – люди с открытой формой туберкулеза. То есть те люди, которые выделяют бациллы Коха во внешнюю окружающую среду. Больной человек вместе с мокротой при чихании, кашле или простом разговоре выделяет миллионы бактерий, которые распространяются в воздухе в радиусе от двух до шести метров, а затем осаждаются на пол или предметы. При этом, все микобактерии могут длительно оставаться жизнеспособными. Контактное заражение происходит при поцелуях, через носовые платки зараженного человека, через одежду, посуду, постельное белье и все вещи, на которые могла попасть мокрота. Также можно заразиться туберкулезом от животных, как при непосредственном контакте с ними, так и употребляя продукты: молоко, мясо.
Кроме того, встречаются случаи заражения через конъюнктиву глаза детей, подростков и взрослых. Заражение через кожу встречается достаточно редко. Чаще всего описываются случаи, когда заболевают доярки при проникновении микробов через поврежденную кожу рук от больных коров. Существует возможность заражения заболеванием внутриутробно. Это возможно при инфицировании плаценты во время родов. Но такой путь заражения встречается довольно редко.
Факторы, влияющие на развитие болезни
- ослабленный иммунитет;
- подверженность организма инфекциям и простуде;
- наличие хронических заболеваний;
- нарушение работы эндокринной системы.
К дополнительным факторам следует отнести неблагоприятные социальные и бытовые условия, несоблюдение элементарных гигиенических норм. Важно помнить, что пребывание в одном помещении с инфицированным человеком длительный период значительно увеличивает шанс проникновения в организм инфекции и ее развитие. Поэтому необходимо в любом помещении проводить регулярную тщательную уборку, а также проветривать все комнаты. Еще один дополнительный фактор – врожденные патологии. В этом случае подразумевается то, что организм человека с врожденными патологиями более подвержен вирусам и инфекциям.
Следует отметить и то, что употребление алкоголя, курение, постоянные стрессы и отсутствие достаточного количества питательных веществ также являются факторами, способствующими развитию болезни.
Причины поражения легких
Туберкулез легких – это не наследственное заболевание. В основном, у больных родителей рождаются совершенно здоровые дети. Если же родители игнорируют болезнь и не лечатся, то у ребенка появляется большая вероятность развития заболевания. Наиболее часто бактерия туберкулеза передается воздушно-капельным путем от одного к другому человеку. Когда больной человек начинает кашлять, мокрота попадает в воздух и оседает на бытовые предметы. При этом, в высохшей мокроте микробы долго сохраняют жизнеспособность.
Заражение возможно через посуду, постельное белье и прочие бытовые предметы. Поэтому, основным путем попадания в организм человека бактерий туберкулеза являются легкие.
Первичный туберкулез легких возникает при заражении микобактерией здорового человека. Это значит, что человек впервые заболел. Клинические характеристики форм туберкулеза легких имеют существенные отличия. Если имеется малейший очаг, где нашла себе место палочка Коха, то болезнь может проявлять себя по-разному.
Вторичная форма (инфильтративный туберкулез) может развиваться при повторной активизации болезни из первичного очага. При очаговом туберкулезе легких, клинические проявления могут быть абсолютно разными, и могут поражать любые органы человека.
Появление внелегочного туберкулеза
Внелегочный туберкулез излечим в случае своевременного и правильного лечения. Это лечение должно проходить строго под контролем врача.
Туберкулез нервной системы возникает, когда палочка Коха попадает в сосуды головного мозга. При заражении нарушается кровоснабжение мозга, повышается внутричерепное давление, возможен отек мозга. Человек становится более раздражительным, чем обычно, наблюдается постоянная усталость. Также присутствуют головные боли.
Позвоночник и кости таза поражаются бактериями чаще всего. Если воспалительный процесс не вышел за пределы кости, то у человека может наблюдаться незначительная боль. Если же туберкулез распространится на сустав, то человек может ощущать сильные постоянные боли и чувствовать ограничения в движениях.
Пораженная кость становится очень хрупкой, а это значительно повышает риск перелома, даже при малейшем повреждении.
Симптомы поражения почек, половых органов – матки, яичников, яичек и мочевыводящих путей очень схожи с симптомами других заболеваний мочеполовой системы. Поэтому диагноз ставится урологом, гинекологом и нефрологом совместно с фтизиатром.
Поражение кожи возникает зачастую при первой встрече человека с микобактериями туберкулеза. У человека изменяется цвет и структура кожи, появляются гнойные ранки и подкожные лимфоузлы.
Чаще всего поражается тонкий кишечник и слепая кишка. Болезнь может развиться после употребления в пищу продуктов, которые заражены возбудителями туберкулеза, например, молочные продукты.
На ранних этапах туберкулеза лимфатической системы бывает умеренное воспалительное изменение лимфоузлов, без боли и не вызывает повышения температуры тела. При прогрессе болезни поражаются гнойным процессом лимфоузлы, развиваются свищи. Именно это представляет эпидемиологическую опасность для здоровых людей.
Психосоматика инфекции
Туберкулез является одним из наиболее опасных заболеваний человечества. Обратить внимание на психосоматику этого заболевания заставила не очень хорошая статистика. Несмотря на всевозможные обследования и профилактические мероприятия, процент заболеваемости уменьшился всего лишь на 5-10 процентов. Психологи и психотерапевты пришли к выводу, что негативные эмоции и постоянные стрессы провоцируют развитие туберкулеза. Люди не хотят воспринимать реалии мира, не позволяют себе дышать полной грудью и наслаждаться жизнью.
Причины рецидивов
Риск рецидивов присутствует всегда, поэтому важно постоянно укреплять иммунную систему, и при необходимости, проходить курс, направленный против рецидива. Чаще всего, рецидивы туберкулеза возникают при недостаточном лечении, или же тогда, когда болезнь протекает практически бессимптомно.
Генетический аспект
Генетическая предрасположенность проявляется у каждого человека еще с самого начала жизни и имеет определенные симптомы: заболеваемость, постоянное недомогание и прочее.
Если говорить конкретно, то туберкулез по наследству не передается, не считая тех людей, у которых есть определенные гены к данной болезни. Если они присутствуют у одного родителя, то есть вероятность, что ребенок их унаследует. Но это касается и генов, которые, наоборот, устойчивы к туберкулезу. То есть, в этом случае болезнь ребенку не грозит.
Специальность: врач педиатр, инфекционист, аллерголог-иммунолог .
Общий стаж: 7 лет .
Образование: 2010, СибГМУ, педиатрический, педиатрия .
Опыт работы инфекционистом более 3 лет.

Туберкулез остается одним из самых распространенных в мире инфекционных заболеваний. Чаще всего он поражает легкие. Заразиться может любой человек, но существуют факторы риска туберкулеза, увеличивающие вероятность инфицирования.
Группы факторов риска
Среди факторов риска развития туберкулеза наиболее опасны контакты с больным туберкулезом легких с обильным постоянным бактериовыделением (в суточных мокротах содержится более миллиарда микобактерий туберкулеза – МБТ). При скудном бактериовыделении, а также при выделении больными МБТ не с мокротой, а с мочой, гноем заражение окружающих возможно только при тесном контакте.
Факторы, предрасполагающие к инфицированию:
- плохое питание;
- авитаминоз;
- физическое или нервное истощение;
- пожилой возраст.
Механизмы заражения человека МБТ выяснены, но множество ученых из всех стран мира пытаются понять, как иммунная система борется с возбудителем болезни и почему бактерия может затаиться в организме на годы или не проявить себя в течение всей жизни.
Инфекционный процесс протекает быстрее у людей с ослабленной иммунной системой в результате:
- хронических неспецифических заболеваний легких, повторных пневмоний;
- диабета;
- рака головы, шеи;
- лейкоза;
- ревматоидного артрита;
- последних стадий заболеваний почек;
- язвенной болезни желудка или двенадцатиперстной кишки.
У ВИЧ-инфицированных вероятность возникновения туберкулеза в активной форме выше в 20-30 раз. Это является основной причиной их смерти.
Другие причины, способствующие заболеваемости, связаны с приемом лекарств, например:
- гормональных или цитостатических;
- предотвращающих отторжение пересаженных органов;
- для лечения псориаза.
Многие пациенты, страдающие от побочных реакций на противотуберкулезные препараты, отказываются выполнять предписания врачей. Для улучшения медицинской помощи и безопасности больных, использующих лекарства, ВОЗ разработала программу “Туберкулез и фармаконадзор”.
Эпидемиологические факторы риска заболевания туберкулезом имеют:
- люди, проживающие или работающие с больными заразными формами;
- животноводы и другие работники, контактирующие с животными в неблагополучных по туберкулезу хозяйствах;
- дети и подростки, которым не была сделана прививка БЦЖ, с перергическими туберкулиновыми реакциями;
- пациенты с большими посттуберкулезными изменениями в легких или во внутригрудных лимфоузлах.
Наиболее опасно развитие туберкулеза у детей, особенно до 2 лет: болезнь чаще, чем у взрослых, переходит в активную форму и есть риск развития сепсиса или туберкулезного менингита.
К заражению часто приводит незнание и несоблюдение санитарных норм в семье больного.
От животных человек может заразиться воздушно-капельным, воздушно-пылевым путем или неконтактным способом (например при употреблении некипяченого молока, зараженных молочных продуктов, разделывании мяса). Бычий вид микобактерий – самый эпидемиологически опасный для человека. Его особенность в том, что поражаются мочеполовые органы и периферические лимфоузлы, при этом наблюдается резистентность к некоторым лекарственным препаратам. Но этот вид болезни встречается редко.
Заражены атипичными микобактериями могут быть куры, свиньи, овцы, кошки и собаки, но инфицироваться от них может человек только с сильно ослабленной иммунной системой, например, больной СПИДом.
К социальным факторам риска относятся:
- плохие материальные и жилищные условия;
- отсутствие медицинского обследования и ухода;
- курение;
- алкоголизм;
- наркомания;
- проживание на улице.
Наличие социальных факторов риска не влияет на клиническую форму болезни, но повышает вероятность деструктивных процессов с выделением МКБ и осложненного течения болезни. Неблагоприятные условия жизни провоцируют прерывание курса химиотерапии пациентом. Это, а также уклонение от лечения асоциальных элементов приводит к распространению инфекции.
С профессиональной деятельностью связаны заболевания туберкулезом медицинских работников в результате регулярных контактов с источником болезни. Степени риска распределяются между работниками различных противотуберкулезных подразделений так:
- Бактериологические лаборатории (контакт и с больными людьми, и с живой патогенной культурой).
- Стационары (контакт с больными с лекарственной устойчивостью микобактерий).
- Поликлинические отделения противотуберкулезных диспансеров.
Есть риск заражения туберкулезом медперсонала:
- скорой помощи;
- патолого-морфологических отделений;
- в лагерях беженцев;
- в тюрьмах.
Согласно статистике, в большинстве случаев заражается медперсонал со стажем работы до 5 лет. В основном наблюдается очаговая форма болезни. Благодаря повышенной противотуберкулезной настороженности и регулярным обследованиям она крайне редко переходит в диссеминированную.
Наблюдение за пациентами из групп риска
Чтобы выявить начальные формы болезни и предотвратить ее распространение, пациентов из групп риска ставят на учет. Для наблюдения проводят:
- флюорографию или рентген – лица, контактирующие с больными туберкулезом, ВИЧ-инфицированные, внутривенные наркоманы, мигранты, заключенные ИТУ, больные диабетом обследуются 2 раза в год;
- поиск микобактерий;
- анализ клинических проявлений болезни;
- детям и подросткам ежегодно делают пробы Манту.
Если рентген или флюорограмма обнаружили изменения в легких, в течение 2 суток пациента вызывают на дополнительное обследование. Рентгенофлюорограмма, выявившая патологию, хранится 10 лет, без патологии – 5.
Современная система учета сложно применима к людям с социальной дезадаптацией, но они нуждаются в строгом и длительном контролируемом стационарном лечении, социально-правовой и психологической реабилитации. Если пациенты получают препараты в недостаточном количестве и ассортименте, появляется вирус MDR-туберкулеза, устойчивый к антибиотикам.
Читайте также:


