Гонорея мягкий шанкр и сифилис
Гонорея
(gonorrhoea; греч. gonorrhoia истечение семени; синоним триппер) - венерическая болезнь, вызываемая гонококком, характеризуется преимущественным поражением слизистой оболочки мочеполовых органов.
Гонорея распространена во всех странах; является одной из наиболее частых бактериальных инфекций человека. Социальная значимость Гонореи связана не только с характером заражения и высокой заболеваемостью, но и с неблагоприятным влиянием ее на демографические показатели, поскольку она повышает частоту внематочной беременности и бесплодия.
Возбудитель Гонореи - гонококк Нейссера - неподвижный грамотрицательный парный кокк (диплококк), обе половинки которого имеют сходство с кофейными зернами, обращенными вогнутой стороной друг к другу. В мазках из отделяемого мочеполовых органов гонококки обычно располагаются скоплениями, напоминающими пчелиный рой (рис. 1). Фагоцитированные полинуклеарными нейтрофилами гонококки чаще не погибают, а сохраняют жизнеспособность и вирулентность (эндоцитобиоз) и даже размножаются. При исследовании под электронным микроскопом у патогенных штаммов гонококка видны ворсинки (пили), служащие, по-видимому, для фиксации возбудителя к эпителиальным клеткам и сперматозоидам и подавления фагоцитоза. В неблагоприятных условиях, в частности под воздействием антибактериальных препаратов, гонококки могут трансформироваться в L-форму или изменять свои свойства (так называемые формы Аша).
Гонококки можно выращивать на искусственных питательных средах, они лучше растут при наличии нативного человеческого белка в атмосфере с повышенным содержанием СО2 при 37°. Вне человеческого организма гонококки мало устойчивы и гибнут по мере высыхания субстрата, в котором находятся. Почти моментально они погибают в мыльной воде, на них губительно действуют слабые растворы антисептиков и противобактериальных препаратов. В организме человека гонококки относительно быстро приобретают устойчивость к антибиотикам и сульфаниламидным препаратам; постепенно нарастает частота штаммов, продуцирующих бета-лактамазу (пенициллиназу).
Эпидемиология Гонореи сходна с эпидемиологией … практически совпадают основные факторы, способствующие заражению, источники инфекции, группы риска и др. Передача возбудителей происходит, как правило, половым путем. Поражение глаз у взрослых возникает вследствие заноса возбудителей руками с мочеполовых органов. Гонококки попадают в глаза новорожденных во время… . Возможно также бытовое заражение девочек при нарушении гигиенических правил ("горшечная" инфекция, совместная постель с больной Гонореей., пользование общими предметами личной гигиены, например губками, и пр.).
Из-за общности путей передачи возбудителя возможна смешанная инфекция, прикоторой помимо гонококков имеются хламидии, ураплазмы, трихомонады, грибки кандида, вирусы герпеса и др. В таких случаях после гибели гонококков воспалительный процесс могут поддерживать эти микроорганизмы (постгонорейные заболевания). Гонорея часто отмечается у больных сифилисом.
Гонококки паразитируют главным образом на слизистых оболочках, выстланных цилиндрическим или железистым эпителием (уретры, канала шейки матки, дистальной части прямой кишки, конъюнктивы). Поражения слизистых оболочек, покрытых многослойным плоским эпителием, как и поражения кожи, возникают редко, лишь при особых обстоятельствах (травма, гормональная перестройка организма, иммунодефицитные состояния). Размножаясь на поверхности эпителия, гонококки могут вызывать его деструкцию и попадать в поверхностные лимфатические и кровеносные сосуды. Время, необходимое для проникновения гонококков в подэпителиальный слой и развития воспаления, определяет продолжительность инкубационного периода: от 1-2 дней до 1 мес. и более.
Воспалительный процесс, вызванный гонококками, постепенно переходит на новые участки слизистой оболочки. Возможно лимфогенное распространение возбудителей, чем объясняется быстро развивающийся воспалительный процесс в простатической части уретры или развитие аднексита. Ретроградный занос гонококков играет важную роль в происхождении ряда осложнений. Так, через семявыносящий проток они внедряются в придаток яичка, через маточные трубы - в яичники и брюшную полость. Гематогенная диссеминация с поражением суставов и других органов наблюдается редко, хотя особенности взаимодействия гонококков с клетками эпителия создают благоприятные условия для попадания их в кровяное русло. Попавшие в кровь гонококки, как правило, сразу погибают под влиянием бактерицидной активности (киллинг-фактор) нормальной человеческой сыворотки крови. Диссеминация гонококков возможна лишь в тех случаях, когда они резистентны к киллинг-фактору сыворотки крови или имеются нарушения в иммунной системе организма. Тогда возникает гонококкемия с поражением суставов, кожи и других органов или гонококковый сепсис.
При Гонорее развиваются реакции гуморального и клеточного иммунитета. Противогонококковые антитела появляются в сыворотке крови на 5-7-й день болезни, пик титра антител наблюдается на 14-й день, затем титр постепенно уменьшается. Кроме сывороточных антител у больных Гонореей обнаруживают секреторные антитела разных классов в цервикальном и уретральном отделяемом, семенной жидкости, секрете предстательной железы. Стойкий постинфекционный иммунитет при Гонорее не развивается, поэтому возможны повторные заражения (реинфекция).
Клиническая картина разнообразна: от бессимптомного воспалительного процесса на слизистых оболочках до гонорейного сепсиса и гнойного менингита.
Патологический процесс чаще ограничен местом первичного внедрения возбудителя. Различают Гонорею. мочеполовых органов (генитальную), прямой кишки, глаза, глотки (экстрагенитальную) и метастатическую (диссеминированную) Гонорею, являющуюся осложнением предыдущих видов. По течению выделяют Гонорею острую, или свежую (давность инфекции до 2 мес.), и хроническую. У мужчин свежая Гонорея чаще протекает в форме острого уретрита с гнойными выделениями (рис. 2), который сопровождается режущими болями в начале мочеиспускания. Общее состояние больных практически не страдает. Обильные гнойные выделения из уретры могут привести к развитию баланопостита, фимоза или парафимоза. Примерно у 10% мужчин уретрит - бессимптомный воспалительный процесс (в соскобах со слизистой оболочки уретры и в осадке мочи обнаруживают большое количество лейкоцитов и гонококки). При отсутствии адекватной терапии инфекционный процесс может стать хроническим: отмечается слабо выраженная симптоматика (легкое покраснение губок уретры, скудные выделения, отсутствие субъективных расстройств). Иногда процесс распространяется на простатическую часть уретры и шейку мочевого пузыря (при этом возникают симптомы цистита), а также вызывает острый … воспаление семенного пузырька (везикулит), что впоследствии может быть причиной бесплодия и нарушения половой функции.
Свежая гонорея у женщин большей частью сопровождается столь незначительными симптомами, что больные не замечают заболевания. Обычно Гонорея имеет многоочаговый характер; гонококки инфицируют уретру, канал шейки матки парауретральные ходы Скина (скинеит), бартолиновы железы, иногда прямую кишку. В ряде случаев симптомы острого уретрита или цервицита бывают настолько выраженными, что дизурические расстройства или обильные бели заставляют обратиться к врачу. Заметные субъективные расстройства и нарушения общего состояния отмечаются, как правило, при восходящей Гонорее, когда гонококки проникают в полость матки. маточные трубы и. Это наблюдается примерно у 10-15% больных Гонореей. женщин, причем чаще после менструации, благоприятствующей инфицированию органов малого таза. Гонорейный сальпингоофорит часто служит причиной бесплодия и внематочной беременности. Хроническая Гонорея у женщин обычно протекает без заметных симптомов, больные продолжают половую жизнь, оставаясь источником распространения Гонореи.
Однако при хронической Гонореи возникают те же осложнения, что и при свежей.
Гонорея у девочек отличается тем, что гонококки инфицируют выстланные плоским и переходным эпителием вульву, преддверие и влагалище, а матка и придатки, как правило, не вовлекаются в воспалительный процесс. Поражаются также уретра и прямая кишка. При свежей Гонорея у девочек отмечаются симптомы вульво-вагинита (жжение, зуд, гиперемия, инфильтрация, гнойно-слизистые выделения), при хронической Г. процесс протекает малосимптомно с периодическими обострениями.
Диссеминированная гонококковая инфекция регистрируется менее чем у 1% больных Гонореей, преимущественно у женщин. Характеризуется лихорадкой и интоксикацией, сопровождается артритами и др. Симптомы быстро исчезают после введения пенициллина. Исключительно редко наблюдается гонококковая септицемия с неблагоприятным исходом.
Гонорею можно заподозрить при наличии дизурических расстройств, у мужчин - выделений из уретры, симптомов острого эпидидимита и (или) простатита, у женщин - белей, признаков сальпингоофорита, цервицита. Диагностическое значение имеет повышенное содержание лейкоцитов в моче при отсутствии каких-либо жалоб. Диагноз считается доказанным только при определении возбудителей в мазках или посевах. Врач, диагностировавший Гонорею, обязан направить больного на лечение в кожно-венерологический диспансер (кабинет), проконтролировать его явку и заполнить форму № 089-у.
Лечение больных Гонореей проводят в кожно-венерологическом диспансере (амбулаторно или в стационаре) по инструкции, утвержденной МЗ СССР. Выбирают наиболее подходящую схему лечения для данного больного с учетом переносимости лекарственного препарата, устойчивости возбудителей и др. Обычно применяют пенициллин. Показанием для госпитализации служат осложнения Гонорея (сальпингоофорит, острый эпидидимит, простатит, артрит и др.), рецидивы и реинфекция Гонореи., а также уклонение от амбулаторного лечения, отсутствие постоянного места жительства, хронический алкоголизм и другие социальные мотивы. Закончившие лечение больные Гонореей подлежат контрольному диспансерному наблюдению и обследованию у венеролога в течение трех месяцев для установления излеченности. Прогноз при своевременном и правильном лечении обычно благоприятный.
Общественная профилактика обеспечивается комплексом мер борьбы с . Личная профилактика рекомендуется лицам, имевшим случайную половую связь. Сразу после полового сношения необходимо обратиться на пункт личной профилактики, имеющийся при каждом венерологическом диспансере и в некоторых других лечебных учреждениях. Оптимальным профилактическим средством является презерватив.
Библиогр.: Венерические болезни, под ред. О.К. Шапошникова, с. 338, М., 1980; Мавров И.И. Лечение и профилактика гонококковой инфекции, Киев, 1984. библиогр.; Овчинников Н.М., Беднова В.И. и Делекторский В.В. Лабораторная диагностики заболеваний, передающихся половым путем, М., 1987; Скрипкин Ю.К., Шарапова Г.Я. и Селисский Г.Д. Болезни, передающиеся при половых контактах, Л., 1985; Туранова Е.Н., Частикова А.В. и Антонова Л.В. Гонорея женщин, М., 1983, библиогр.
Мягкий шанкр
(ulcus molle; франц. chancre язва; синоним: шанкроид, венерическая язва) - острая венерическая болезнь, вызываемая Haemophilus ducreyi и характеризующаяся болезненными язвами на половых органах. Встречается главным образом в странах Юго-Восточной Азии, Южной Америки и Африки. В нашей стране наблюдается крайне редко, преимущественно у лиц, заразившихся за рубежом.
Возбудитель (Haemophilus ducreyi, или стрептобацилла Дюкрея - Крефтинга - Унны) - мелкая, неподвижная грамотрицательная палочка, не образующая спор; факультативный анаэроб. В мазках из патологического материала располагается в виде характерных цепочек бацилл. Вне организма, в гное при комнатной температуре сохраняет жизнеспособность и вирулентность до 8 дней. Однако случаи неполового заражения чрезвычайно редки. Различные антисептики убивают Н. ducreyi в культурах в течение 1-40 мин.
Патогенез изучен недостаточно. Механизм образования язв не ясен, т.к. Н. ducreyi не выделяет токсинов и внеклеточных энзимов с цитотоксическим действием.
После перенесенного заболевания иммунитет не развивается, поэтому возможно не только повторное заражение Мягкий шанкр, но и аутоинокуляция - образование новых язв при попадании гноя, содержащего возбудитель, в микротравмы кожи.
Язвы при Мягком шанкре появляются на половых органах и окружающих участках кожи у мужчин через 2-3 дня, у женщин через 2-8 нед. после заражения. Слизистые оболочки влагалища и шейки матки поражаются редко. Возможна экстрагенитальная локализация язв, например на коже бедер. Вначале на месте внедрения возбудителей образуется пустула - гнойничок, который вскоре превращается в быстро увеличивающуюся язву. Как правило, язвы множественные, не превышают 15-20 мм в диаметре. В отличие от сифилитического (твердого) шанкра они имеют мягкое основание, подрытые, зазубренные мягкие края, неровное, покрытое гнойным налетом дно. Язва может возвышаться над поверхностью кожи при избыточном разрастании грануляций на ее дне. Вокруг язв кожа ярко гиперемирована. Пальпация их болезненна, особенно у мужчин. Без лечения язвы существуют 3-4 нед., затем наступает постепенное рубцевание. В некоторых случаях наряду с рубцеванием язвы с одного края продолжается ее рост с другого. Такая серпигинозная форма Мягкого шанкра может привести к образованию больших, существующих в течение многих месяцев язв. Клиническими разновидностями Мягкого шанкра являются также гангренозная и фагеденическая формы Мягкого шанкра, характеризующиеся глубоким некротическим распадом мягких тканей (при фагеденической форме отмечается распад ткани с распространением в глубину). Практическое значение имеет так называемый смешанный шанкр, возникший в результате одновременного инфицирования Н. ducreyi и Тгероnema pallidum (возбудителем сифилиса). При этом вначале образуется язва, типичная для Мягкого шанкра которая спустя 1 мес. или более приобретает характерные признаки первичного твердого шанкра -первичной сифиломы. У женщин заболевание иногда протекает бессимптомно.
Типичным осложнением Мягкого шанкра, встречающимся чаще у мужчин, является бубон - острое болезненное воспаление одного или нескольких лимфатических узлов (обычно паховых), спаивающихся между собой и с кожей, которая становится ярко-красной. Развитие бубона сопровождается лихорадкой, недомоганием, резкими болями. Бубон может рассосаться, но чаще наступает гнойное расплавление с прорывом гноя наружу и быстрым рубцеванием (простой бубон). Иногда над вскрывшимся бубоном формируются множественные язвы (шанкровый бубон). Нередко бубону предшествует на спинке полового члена у мужчин и по краю половых губ у женщин. Язвы Мягкого шанкра у мужчин могут осложняться воспалительным .
Для диагноза решающее значение имеет обнаружение возбудителей в соскобах ткани, которые берут острой ложечкой или платиновой лопаткой из-под нависающих краев язвы после удаления гнойного отделяемого. В свободно стекающем гное Н. ducreyi обнаружить трудно. Мазки фиксируют над пламенем и окрашивают по Романовскому - Гимзе, Граму или метиленовым синим. Для исключения одновременного заражения сифилисом больным повторно делают анализ отделяемого язв на Tr. pallidum и в течение 6 мес. ежемесячно проводят серологические исследования на сифилис.
При установлении диагноза или подозрении на Мягкий шанкр больные должны быть госпитализированы в венерологическое отделение. Лечат Мягкий шанкр обычно сульфаниламидами (сульфадиметоксин, сульфален и др.), которые назначают внутрь. Язвы обрабатывают также сульфаниламидными препаратами (в порошках) Н. ducreyi чувствителен ко многим антибиотикам. Однако лечение ими может замаскировать сосуществующий сифилис, поэтому при необходимости (устойчивость к сульфаниламидам, тяжелое течение бубона) назначают такие антибиотики, которые слабо влияют на Tr. pallidum (стрептомицин, канамицин, гентамицин). Прогноз благоприятный. Профилактика, личная и общественная, проводится по принципам профилактики.
Библиогр.: Венерические болезни, под ред. О.К. Шапошникова. с. 440, М., 1980.
Гранулёма венерическая
(granuloma venereum; синоним донованоз) - венерическая болезнь, вызываемая тельцами Донована; характеризуется образованием в дерме и подкожной клетчатке гранулематозных инфильтратов. Распространена главным образом в тропических и субтропических странах. В РФ описаны единичные (завезенные) случаи.
Тельца Донована - мелкие (1-2 мкм) грамотрицательные бактерии, обычно овоидной или бобовидной формы. Внедряются при половом (реже бытовом) контакте в кожу половых органов, промежности и других участков, что приводит к развитию в дерме и подкожной клетчатке гранулематозных инфильтратов, состоящих из плазмоцитов и гистиоцитов с примесью полинуклеаров. При этом тельца Донована располагаются скоплениями в цитоплазме фагоцитов, часто в инкапсулированной форме.
Инкубационный период различен, в основном 8-90 дней. В месте внедрения возбудителя появляется один или несколько плотноватых узелков, превращающихся в язву с выраженными вегетациями. Рядом расположенные язвы сливаются; новые очаги поражения образуются путем аутоинокуляции, чаще на соприкасающихся поверхностях кожи, особенно промежности. Язвы имеют тенденцию к неуклонному периферическому росту. Очаги поражения Гранулёмы венерической. разнообразны: от поверхностных язв с сочными мясистыми грануляциями до глубоких некротических поражений, разрушающих мышцы, фасции и доходящих до кости. Обычно общее состояние больных нарушается мало. Только в тяжелых случаях отмечаются лихорадка, ознобы и др.
Больные с подозрением на Гранулёму венерическую должны быть срочно госпитализированы в кожно-венерологический стационар, где устанавливают окончательный диагноз на основе обнаружения возбудителя при гистологическом исследовании кусочка пораженной ткани и проводят лечение. Назначают антибиотики широкого спектра действия и сульфаниламидные препараты в течение 2-3 нед. Прогноз при ранней диагностике и своевременном лечении благоприятный, в запущенных случаях возможны рубцовые стенозы заднепроходного отверстия, влагалища, уретры и др. Профилактика: выявление и лечение больных Гранулёмы венерической., проведение санитарно-просветительской работы среди населения.
Библиогр.: Бабаянц Р.С. Кожные и венерические болезни жарких стран, с. 362, М., 1984; Венерические болезни, под ред. С.К. Шапошникова. М., 1980.

Мягкий шанкр — венерический недуг. Обычно он наблюдается у жителей США, Мексики, Южно-Восточной Азии, Африки. В РФ это ЗППП встречается редко. Зачастую люди инфицируются им, отдохнув за границей или вступив в половой контакт с иностранцами, посетившими нашу страну. ИППП необходимо лечить незамедлительно. Иначе она спровоцирует тяжелые осложнения.
Что такое мягкий шанкр
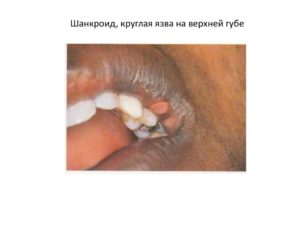
Патология встречается у нас редко. Многие люди даже не знают, что такое шанкроид (мягкий шанкр), как он проявляется и чем опасен. Это венерическая язва, спровоцированная стрептобактерией Haemophilus ducreyi. Патоген является грамотрицательной палочкой, способной выжить в окружающей среде. Умирает она под воздействием многих антисептиков и при температурном режиме выше +40 градусов.
Инфекция передается половым образом. Риск заражения увеличивается при микроповреждениях на слизистых, эпидермисе. После попадания в организм патоген распространяется по нему с лимфой. Инфицироваться возможно при любых половых сношениях (вагинальном, оральном, анальном сексе).
Согласно статистическим данным, возможность заражения при интимной близости без средств барьерной контрацепции составляет 50%. Сифилитическим шанкром инфицируются и контактно-бытовым образом. Но такое встречается в единичных случаях. Люди могут сами не болеть недугом, но являться переносчиками инфекции.
Чем опасен и какие осложнения
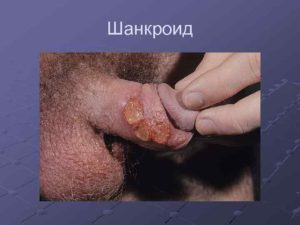
Возбудитель шанкроида (мягкого шанкра) быстро распространяет по организму с лимфатическим током. В результате инфекция начинает свою жизнедеятельность в различных частях гениталий. Если своевременно не обратиться в дерматовенерологию и не начать эффективную терапию, то мягкий и твердый шанкроид (шанкр) способны спровоцировать следующие осложнения:
- воспалительные процессы в лимфоузлах, находящихся на внешней стороне половых губ и на спинке пениса;
- воспалительный процесс крайней плоти полового члена, приводящий к ущемлению головки;
- фимоз — патологическое состояние, провоцирующая сужение размера отверстия крайней плоти (открыть до конца головку становится невозможно);
- образование под крайней плотью гнойной массы, содержащей большое количество возбудителей мягкого шанкра;
- лимфаденит — инфекция переходит на регионарные лимфатические узлы;
- воспалительный процесс на головке пениса.
В результате перечисленных осложнений нарушается репродуктивная функция. Мужчины становятся импотентами.
Симптомы и инкубационный период

Инкубационный период венерической язвы продолжается недолгий временной отрезок. У мужчин он длится от 3 до 5 дней. У женщин до 10 суток. В некоторых случаях он продолжается больше (несколько недель), но такое встречается в качестве исключения. Инкубационный период бывает и короче, 1-2 дня.
По истечении инкубационного периода, на начальной стадии возникновения патологии, в пораженной области формируется небольшое отечное пятно ярко-красного оттенка. По центру располагается узелок, из которого появляется пузырек с гнойным содержимым внутри. Через несколько суток он вскрывается и на его месте возникает шанкроид.
Мягкий шанкр болезненный. Образование имеет специфическую форму. Размер бывает от пары мм до нескольких см.
Если появился мягкий шанкр, его симптомы быстро усиливаются. Язва разрастается в размерах и углубляется. Возможна кровоточивость образования. Вокруг краев шанкроида имеется отечный валик. На дне венерической язвы виден кровянисто-гнойный налет. Если эта жидкость попадет на другие участки, то на них тоже формируются образования меньших размеров. Они могут соединяться и в результате появляются большие язвы.
Мягкий шанкр формируется 2-3 недели. После этого его днище очищается, и он рубцуется. При своевременно начатом лечении (в случае, если нет осложнений) язвы заживают 1-2 месяца.
Вид венерической язвы зависит от места ее возникновения. Например, анальный шанкр представляет собой болезненную трещину в зоне ануса. Сформироваться шанкроид может на любом месте.
Как выглядит мягкий шанкр и места локализации
Как проявляется болезнь, мы разобрались. Необходимо знать, где образование может возникнуть. Язвы при сифилисе и других патологиях могут формироваться не только на половых органах, но и:
- на груди;
- на пальцах;
- на лице и на остальных участках тела.
Мягкий шанкр у мужчин и женщин появляется там, куда инфекция попадает случайно. Например, путем грязных рук или при несоблюдении правил гигиены. У медицинских работников зачастую возникают образования на руках при несоблюдении правил безопасности.
Внешний вид шанкроида зависит от места локализации. Как выглядит в том или ином случае мягкий шанкр, можно посмотреть в интернете на тематических форумах в картинках.
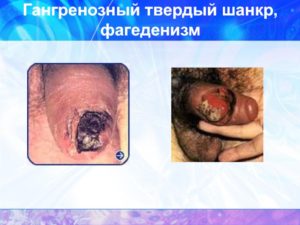
Эта форма патологического состояния обычно проявляется в паху, на головке полового члена. В некоторых случаях инфекция способна распространиться по организму с током крови. Язва имеет красно-синий оттенок поверхности. Спустя какое-то время покрывается серовато-бурой коркой.
Для гангренозного шанкра характерна синюшность пораженной ткани. При такой форме язва затрагивает глубокие слои эпидермиса. Разновидность заболевания серьезная. Прогноз в большинстве случаев имеет неблагоприятный. При гангренозном шанкроиде без хирургического вмешательства обойтись не получится.

Может проявляться в различных местах (в заднем проходе, на мошонке и т.д). В основании дифтероидной язвы наблюдается зеленовато-серый налет в виде слизистой жидкости. Это означает проникновение смешанной инфекции.
При взятии мазка на наличие заболеваний, передающихся половым путем, в биоматериале, помимо Haemophilus ducreyi, выявляются ложнодифтерийные палочки. Для такой формы патологического состояния характерно более длительное протекание. Как выглядит дифтероидный мягкий шанкр, можно посмотреть на фото в интернете.
Внешне это новообразование, внутрь которого уходит гнойный стержень. Чаще воронкообразный шанкроид образуется на бороздке крайней плоти полового члена. Является самой распространенной формой и считается типичным. Такой мягкий шанкр формируется как у мужчин, так и у женщин.
Воронкообразная форма схожа с твердым шанкром при сифилисном поражении. Поэтому для постановки точного диагноза требуется дифференциальная диагностика. Она производится высококвалифицированным специалистом в стационарных условиях. Только после этого может быть назначено адекватное и эффективное лечение.
Такая форма патологического состояния возникает при проникновении возбудителя Haemophilus ducreyi в сальные и волосяные фолликулы. В результате на их месте образуются многочисленные пустулы. После того как образования созревают, они вскрываются. На их месте остаются глубокие повреждения.
Зачастую такая форма мягкого шанкра образуется на лобковой части, в области малых половых губ у женщин. А также на заголовочной борозде пениса у представителей сильного пола. Как выглядит такой шанкроид более точно, можно посмотреть на фото в интернете у женщин и мужчин.

При такой разновидности шанкроида происходит разрастание язвы по краям с одновременным рубцеванием в центральной области. В результате такого развития, новообразование постепенно смещается в сторону. ЗППП может затронуть анус, область лобка, тазобедренные зоны.
Серпигинозный шанкроид у пациентов развивается продолжительный отрезок времени. Патологическое состояние может протекать от нескольких месяцев до нескольких лет. Такая форма заболевания, передающегося половым путем, плохо поддается терапевтическим мероприятиям.
Такой шанкроид формируется в результате смешивания Haemophilus ducreyi и сифилисной инфекции (бледной трепонемы). Эта разновидность патологического состояния возникает в 10% случаев инфицирования возбудителем мягкого шанкра.
Изначально новообразование имеет признаки мягко шанкроида и только после этого твердого. Сначала формируется мягкая ранка, а через несколько недель она затвердевает. Уплотняется не только дно язвы, но и находящиеся поблизости лимфатические узлы.
Фагеденическая форма язвенного поражения затрагивает глубокие слои дермы. На первоначальной фазе возникновения патологический процесс развивается медленно. При этом пациент чувствует себя хорошо и даже не подозревает о заражении.
Фагеденический мягкий шанкр обычно возникает из-за бесконтрольного использования местных прижигающих средств. А также на фоне инфицирования туберкулезной палочкой, хронической алкогольной зависимости. Инфекция поражает половой член и другие интимные области у мужского и женского пола.
Лечение
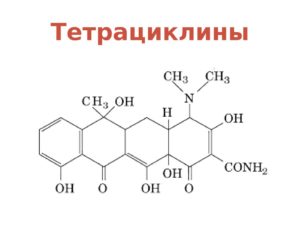
Мягкий шанкр предусматривает антибактериальное лечение. Любые препараты должны применять под контролем специалиста. Только врач назначает эффективную и безопасную схему терапии. Лечение мягкого шанкра у женщин и мужчин принесет результат, если патологическое состояние выявлено на ранних этапах возникновения и когда соблюдаются все предписания доктора. Положительная динамика становится заметна уже через две недели после начала терапии.
Как лечить ЗППП антибиотиками, назначаются:
- аминогликозиды;
- тетрациклин;
- макролиды;
- сульфаниламид.
Перечисленные группы медикаментов потребляются внутрь.

Для местного нанесения используются:
- эмульсия Бисептола;
- Бактрим в кашицеобразной форме;
- Сульфатиазол;
- стрептоцидовые мази.
При тяжелых формах патологии показано оперативное воздействие. В качестве дополнительной терапии используются препараты для укрепления иммунной системы, витаминные и минеральные комплексы. В период лечебных мероприятий запрещается вступать в сексуальные контакты, употреблять спиртную продукцию. Курс терапии должен пройти и половой партнер зараженного.
Так как заболевание не характерно для нашего региона, эффективного лечения народными способами практически не существует. Нельзя заниматься самолечением и смазывать язвы любыми средствами без разрешения врача. Нетрадиционная медицина не способна устранить патологическое состояние. Она может лишь замедлить развитие инфекции, смягчить симптоматику и укрепить иммунитет.
Облегчить состояние помогает смесь из полевого пастернака, барвинка малого, спорыша. Все растения перемешать в одинаковых пропорциях. Две ст. л. сбора залить 0,5 л воды и варить 5 минут. Остудить, процедить. Пить по половине чашки четырежды в сутки.
Одну ст. л. горца почечуйного залить 300 мл крутого кипятка. Настоять 15-20 минут. Принимать перорально по 150 мл 2 р./сут. Отвар по такой же рецептуре можно приготовить из листвы толокнянки. Это растение обладает обеззараживающими свойствами. Укрепляет мочеполовую систему.
Профилактика
Профилактика шанкроида предусматривает следующее:
- интимная связь только с одним постоянным партнером;
- избегание случайного секса;
- при не спланированной сексуальной близости применение презервативов;
- использование перчаток медиками при лечении инфицированного;
- соблюдение интимной гигиены;
- проведение процедур по укреплению защитных сил организма (закаливание, полный отказ от пагубных пристрастий, рациональное потребление пищи и остальное).
После окончания терапевтических мероприятий больной стоит на учете у венеролога еще 8-12 месяцев. При этом ежемесячно совершаются серологические исследования. После постановки диагноза, половой партнер инфицированного должен сдать анализы на ЗППП в течение 10 суток. Он в обязательном порядке проходит лечение, даже при отсутствии симптоматики инфекции.
Было установлено, что профилактическая терапия, совершенная в первые 2-3 дня после незащищенной близости, снижает в разы риск формирования патологического состояния. Однако спринцевание, использование антисептических растворов не дает 100% защиты от инфицирования.
Читайте также:


