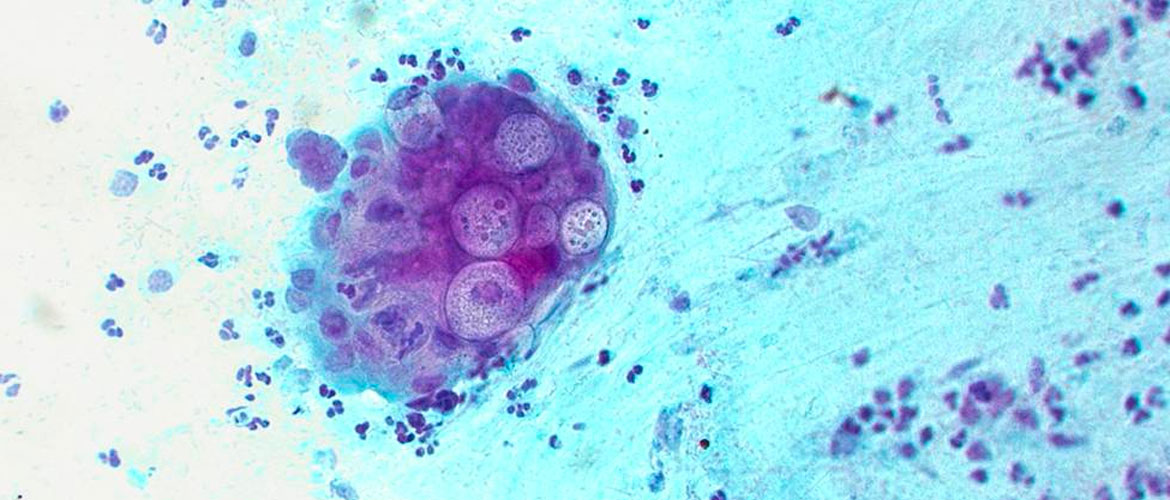
Хламидийные включения в мазке
Микробиологическое исследование
Микробиологическое исследование является трудоемким, но наиболее чувствительным для диагностики хламидийной инфекции методом; длительность его в среднем составляет 4-7 дней. Несоблюдение техники взятия биологического материала, условий транспортировки и культивирования может приводить к получению ложноотрицательных результатов.
Достоинства метода
Высокая чувствительность (для диагностики достаточно обнаружения одной клетки с цитоплазматическими включениями) и почти 100%-я специфичность.
Недостатки и ограничения:
- Метод требует специального оснащения и соответствующей квалификации персонала.
- Условием получения достоверного результата является полное освобождение материала от сопутствующей бактериальной флоры, предупреждение гибели хламидий при транспортировке, прекращение приема антибиотиков за месяц до исследования.
- Высокая стоимость, длительность и трудоемкость метода.
Показания для диагностики хламидийной инфекции культуральным методом:
- Беременность с отягощенным акушерским анамнезом.
- Оценка эффективности антибактериального лечения.
- Определение чувствительности к антибактериальным препаратам.
- Выявление хламидий у ВИЧ-инфицированных и лиц со вторичными иммунодефицитными состояниями.
- Бесплодие неясного генеза.
- Установление этиологии хронического инфекционного процесса урогенитального тракта.
Цитологический метод
Традиционным методом является исследование мазков, окрашенных по Романовскому-Гимзе или раствором Люголя. Материалом служат мазки, соскобы со слизистой оболочки уретры, цервикального канала (хламидий могут размножаться и персистировать только в цилиндрическом эпителии). Цитологический метод заключается в обнаружении цитоплазматических включений хламидий в эпителиальных клетках препаратов. При окраске по Романовскому-Гимзе цитоплазматические включения видны как округлые или полулунной формы структуры красно-фиолетового (элементарные тельца) и сине-фиолетового (ретикулярные). Цвета при окраске раствором Люголя видны включения красно-коричневого цвета в виде гранулярных масс в клетках, окрашенных в желтый цвет.
- Технически прост.
- На просмотр уходит 30-40 мин.
Недостатки и ограничения:
- Низкая чувствительность.
- Метод требует специального оснащения и соответствующей квалификации персонала.
- Могут возникнуть проблемы при взятии материала.
- Субъективность оценки результатов.
- Возможность обнаружения псевдовключений (клеточных структур и бактерий), напоминающих включения хламидий.
Иммуноцитологический метод
Это один из самых распространенных способов диагностики хламидийной инфекции. Метод иммунофлюоресценции основан на окрашивании мазков биологического материала моноклональными антителами, которые либо непосредственно конъюгированы с флюоресцентным красителем (прямой метод), либо выявляются в мазке вторичными флюоресцин-меченными антителами (непрямой метод). Мазки исследуют под люминесцентным микроскопом, время одного анализа составляет 30-60 мин.
Прямая иммунофлюоресценция
ПИФ - это прямое выявление антигенов хламидий. При люминесцентной микроскопии хламидийные включения определяются в виде образований в клетке эпителия с зеленой или желто-зеленой флюоресценцией на коричнево-оранжевом фоне цитоплазмы клеток.
Положительный контроль должен иметь не менее 10 элементарных телец, расположенных внеклеточно и имеющих характерную флюоресценцию.
- Высокая чувствительность (90-95%) и специфичность (до 98%) (Гранитов В.И., 1999).
- Быстрое выявление хламидий.
- Возможность определения возбудителя в небольшом количестве материала.
Недостатки и ограничения:
- Метод требует специального оснащения и соответствующей квалификации персонала.
- Могут возникнуть трудности при взятии материала.
- Субъективность оценки результатов.
Определение бактериальных антигенов (иммуноферментный анализ)
В основе этого метода лежит реакция связывания антител со специфическими полисахаридами или белками возбудителями (антигенами). Количественная оценка связывания антител с антигеном возбудителя проводится по степени выраженности цветной реакции. Время выполнение теста - 4-6 часов.
- Возможность определения не только самих микроорганизмов, но и их растворимых антигенов, которые накапливаются в жидкостях инфицированного организма.
- Автоматизация и высокая пропускная способность.
Методы экспресс-диагностики
Основой экспресс-диагностики хламидийной инфекции является иммунохроматография и ферментоспецифическая реакция. Использование наборов различных фирм для экспресс-диагностики хламидийной инфекции позволяет визуально оценивать результаты через 10-15 мин. Чувствительность методов составляет 50-60%. Эти наборы могут быть использованы для скрининговых исследований.
Метод полимеразной цепной реакции (ПЦР-диагностика)
Эта реакция является методом прямого определения специфической последовательности родительской ДНК для копирования (амплификации) с помощью двух коротких фрагментов ДНК (праймеров), которые комплементарны концевым участкам этой последовательности. Затем происходит удлинение последовательности ДНК за счет имеющихся в реакционной смеси в избытке дезоксинуклеозидтрифосфатов. В результате этого процесса происходит образование ампликонов копии обнаруженной последовательности ДНК. Ампликоны выявляют посредством электрофореза в агарозе. Наличие специфического фрагмента ДНК определяют с помощью контрольной ДНК исследуемого возбудителя, амплифицированной одновременно с клиническими образцами.
- Уникальная видовая специфичность и чувствительность (до 10 молекул ДНК).
Недостатки и ограничения:
- Высокая стоимость.
- Метод требует специального оснащения и соответствующей квалификации персонала.
- Большой риск загрязнения образцов продуктами амплификации при несоблюдении протокола исследования.
=================
Вы читаете тему:
Современный алгоритм диагностики хламидийной инфекции
Л.А. УСТЮЖАНИНА, врач научно-поликлинического отделения. Среди заболеваний, передающихся половым путем, особое значение в связи с высокой частотой, социальной значимостью и трудностью лечения имеет хламидийная инфекция, возбудителем которой является Chlamydia trachomatis. Нередко хламидиоз может являться причиной невынашивания беременности, бесплодия, воспалительных заболеваний органов малого таза.
Одной из особенностей урогенитального хламидиоза является его сочетание с сопутствующими инфекциями: в 70% случаев это смешанная инфекция. Наиболее часто встречается сочетание Clamydia trachomatis с микоплазмами, уреаплазмами, гарднереллами, а в 3-5% случаев - с возбудителями венерических заболеваний: гонококками, трихомонадами.
Несколько слов о возбудителе хламидийной инфекции. Хламидии представляют собой мелкие грамотрицательные кокки размером 250-300 нм, впервые они были описаны еще в 1907 году. В некоторой степени эти микроорганизмы морфологически сходны с вирусами, но в отличии от последних содержат ДНК и РНК.
Основными формами существования хламидии являются элементарные, промежуточные и ретикулярные тельца. Цикл размножения возбудителя реализуется при его взаимодействии с клеткой-хозяином: инфекционные элементарные тельца адсорбируются на поверхности клетки, которая затем поглощает их путем эндоцитоза, через промежуточные тельца элементарные тельца реорганизуются во внеклеточную форму - ретикулярные тельца. Последние бинарным делением образуют новое поколение элементарных телец. Инфицированная хламидиями клетка большей частью разрушается, и в межклеточное пространство попадает множество новообразованных элементарных и ретикулярных телец. Цикл развития возбудителя составляет 48-72 часа.
Именно особенности цикла развития возбудителя, по-видимому, обуславливают сложность лечения урогенитального хламидиоза, частое рецидивирование воспалительного процесса. Так, некоторые элементарные тельца хламидии могут какое-то время сохраняться в межклеточных промежутках нефагоцитированными. Кроме того, появились данные электронно-микроскопических исследований, свидетельствующие о том, что персистенция хламидийной инфекции может быть обусловлена образованием дополнительных оболочек вокруг интактных элементарных телец, а также показано наличие атипичных внеклеточных ретикулярных телец с нарушенной клеточной стенкой.
Заражение урогенитальным хламидиозом, как правило, происходит при половом контакте больного или асимптомного носителя со здоровым человеком. По данным литературы, риск заражения при половых контактах с больными составляет около 60%.
Если способы инфицирования взрослых можно считать достаточно изученными, то пути заражения детей все еще служат предметом дискуссии. По-видимому, большая часть детей инфицируется во время внутриутробного развития плода, а также во время родов при прохождении через родовые пути. Проблема реальности бытового инфицирования при хламидиозе нуждается в дальнейшем исследовании.
Клинические проявления хламидийной инфекции, как правило, появляются после инкубационного периода, который составляет 4-30 дней, однако определить время инфицирования у большинства женщин не представляется возможным, поскольку заболевание часто малосимптомно и может протекать в латентной форме. В этой связи нельзя не согласиться с мнением, что выделение острого и хронического хламидиоза (продолжительность заболевания более 2 месяцев) представляется условным. Развитие инфекционного процесса связано с проникновением и размножением возбудителя в эпителиальных клетках слизистой оболочки урогенитального тракта. У женщин первичным очагом инфекции, как правило, является слизистая шейки матки или уретры. Необходимо отметить, что возбудитель хламидиоза обладает высокой тропностью к цилиндрическому эпителию цервикального канала, поэтому состояние шейки матки имеет весьма важное значение как возможный резервуар инфекции. Основной путь распространения инфекции - последовательное поражение эпителиальных покровов слизистой оболочки мочеполовых органов при восходящем распространении инфекции из шейки матки по эндометрию в маточные трубы и далее в брюшную полость. Развитие воспалительного процесса в органах малого таза приводит к таким осложнениям, как бесплодие, внематочная беременность, невынашивание беременности.
Частота выявления хламидии у больных с гинекологической патологией составляет 23-40%. При трубно-перитонеальном бесплодии выявление Clamydia trachomatis составляет около 42-49%, при энлоиервииите - 22-42%.
Вернемся к тем жалобам, с которыми может обратиться пациентка, особенно в том случае, если хламидиоз протекает остро: наиболее часто беспокоят обильные слизистые выделения из влагалища, большинство отмечает также зуд и жжение, гиперемию в области наружных половых органов. Другой характерной жалобой являются дизурические явления: болезненное и частое мочеиспускание.
Для хронических процессов при персистирующем хламидиозе более характерны жалобы на боли в низу живота, крестцово-поясничной области. В некоторых случаях невозможность забеременеть может являться единственной жалобой пациентки, что достаточно для предположения наличия урогенитальной инфекции.
К сожалению, жалобы пациентов с хламидийной инфекцией неспецифичны, и поэтому нередко такие заболевания, как уретрит, цервицит, сальпингоофорит, данной этиологии расцениваются в качестве неспецифического воспалительного процесса, в связи с чем необходимая диагностика не производится, тем самым увеличивая риск заражения партнера.
Возвращаясь к вышесказанному, необходимо отметить, что первичным очагом инфекции у женщин является слизистая шейки матки. С этим мнением согласно большинство исследователей. В научно-поликлиническом отделении центра нами проводилась работа по изучению состояния шейки матки у пациенток с диагностированным хламидиозом. Под наблюдением находились 92 пациентки в возрасте от 16 до 42 лет, всем женщинам проводилась расширенная кольпоскопия. Обращает на себя внимание высокая частота эндоцервицитов и эктопии шейки матки при поражении хламидиозом. Характерные признаки хламидийных эндоцервицитов: специфические слизистые выделения без резкого запаха; отечность и рыхлость слизистой оболочки. Частота эктопии объясняется не только молодым возрастом пациенток, но и высокой тропностью возбудителя к клеткам цилиндрического эпителия канала шейки матки. При сравнении с эктопией у здоровых молодых девушек при хламидийном поражении она имеет признаки воспаления: отечность слизистой, расширенная поверхностная сеть сосудов, характеризуется большим количеством ретенционных наботовых кист по периферии. По-видимому, как следствие воспалительного процесса, нередко создается впечатление, что шейка матки гипертрофирована. Однозначно, что хламидийная инфекция тормозит процессы эпителизации слизистой, кроме того, достаточно часто мы наблюдали атипичную зону трансформации в виде йоднегативных участков по периферии эктопии шейки матки, полей мозаики. Некоторые исследователи предлагают рассматривать инфицирование хламидиями как потенциальный фактор дисплазии шейки матки. Несмотря на наличие косвенных признаков, предполагающих наличие хламидиоза, при проведении расширенной кольпоскопии специфические признаки до настоящего времени найти не удается.
В связи с этим решающее значение в диагностике хламидиоза имеют методы специфических лабораторных исследований. Для диагностики важна техника взятия материала. Предварительно тампоном очищают шейку матки от слизи, а затем производят соскоб на глубину 1,5-2 см ложечкой Фолькмана. Для получения эндоцервикального мазка, не содержащего крови, рядом преимуществ обладают специальные щеточки "scrinet" или "endo-brush".
Несколько слов об общих подходах к лечению урогенитального хламидиоза. Проблема остается сложной в связи с биологическими особенностями возбудителя и цикла его развития. Учитывая половой путь передачи, необходимо обследовать и лечить обоих партнеров.
Краткая характеристика методов диагностики хламидийной инфекции
1. Цитологический метод состоит в микроскопическом исследовании поверхностных соскобов эпителиальных клеток, взятых из уретры, цервикального канала и других слизистых оболочек. В приготовленных мазках, которые преимущественно окрашивают по Романовскому-Гимзе, определяют наличие в клеточных элементах специфических включений. Эти внутриклеточные включения чаще выявляются при свежей и нелеченной инфекции. Метод простой, доступный, однако недостаточно чувствительный; позволяет диагностировать хламидийную инфекцию примерно у 25-30% больных.
2. Более информативным методом является люминесцентно-микроскопическое исследование мазков с помощью моноклональных антител, т.е. метод прямой иммунофлюоресценции. Фиксированный на предметном стекле мазок обрабатывается флуоресцирующими AT и исследуется под флуоресцентным микроскопом. По данным разных авторов, специфичность его составляет от 50 до 100%, чувствительность - от 54 до 91%. Метод быстрый, удобный с точки зрения транспортировки материала. Недостатком его считается возможность получения ложноположительных результатов: оценка результатов является субъективной и требует высокого уровня подготовки специалиста.
3. На определении АГ хламидий с помощью моноклональных антител основан иммуноферментный анализ. Общей особенностью ПИФ И ИФА является то, что даже после излечения (в течение 1-1,5 месяца) результат анализа может быть положительным, пока не регениерирует слизистая, в которой находились разрушенные хламидийные клетки.
4. Культуральный метод. Метод посева материала в желточный мешок куриного эмбриона, предложенный К.Т. Ripa и P.A.Mardoh в 1977 году, и в настоящее время остается "золотым стандартом" для диагностики заболевания. В настоящее время разработаны различные культуральные среды. Метод обладает наивысшей специфичностью - 95-99%. Существенными недостатками этого метода являются: высокая трудоемкость, дорогостоящее оборудование, длительность срока исполнения (3-7 дней).
5. Серологические методы диагностики. К ним относятся реакция связывания комплемента, реакция непрямой гемагглютинации, реакция непрямой иммунофлуоресценции. В настоящее время большинство исследователей считают нецелесообразным применение данных методов для практического применения, поскольку наличие антител может быть связано с перенесенной в прошлом хламидийной инфекцией. Информативным является сравнение титров антител в сыворотке крови при длительном наблюдении.
6. Молекулярно-биологические методы: метод ДНК-зондов, полимеразная цепная реакция, лигазная цепная реакция.
При использовании ПЦР-теста определяется ген основного белка наружной мембраны хламидийного возбудителя. Согласно данным литературы, чувствительность метода около 95%, специфичность - 97-99%. Биотехнологической проблемой этих методов является уменьшение ложноположительных результатов. Один из вариантов метода полимеразной цепной реакции - лигазная цепная реакция с использованием для диагностики образцов, полученных неинвазивным путем, в частности мочи.
Молекулярно-биологические методы в настоящее время в диагностике хламидийной инфекции являются приоритетными.
Этиотропная терапия основана на чувствительности хламидий к антибиотикам. Для лечения хламидийной инфекции используются антибиотики трех основных групп: тетрациклины, макролиды, фторхинолоны.
Вполне обоснованно широкое распространение в лечении хламидиоза получили антибиотики тетрациклинового ряда. Достаточно высокая эффективность антибиотиков этой группы многократно подтверждена. Однако необходимо отметить, что в последнее время число случаев неэффективного лечения значительно возросло, что, возможно, связано с развитием устойчивости возбудителя к антибиотику в популяции. Кроме того, препараты тетрациклинового ряда противопоказаны во время беременности. Антибиотиками, разрешенными для лечения хламидиоза у беременных и новорожденных, являются эритромицин, джозамицин из группы макролидов.
Наибольшие разногласия связаны с применением антибиотиков фторхинолонового ряда, среди которых следует отметить хороший терапевтический эффект офлоксацина. Однако другие антибиотики этой группы нередко дают худшие отдаленные результаты. Важно отметить, что доказана высокая эффективность схем лечения, где антибиотикотерапию дополняют иммуномодуляторами, интерфероновыми препаратами, протеолитическими ферментами. Контроль излеченности проводят через 3-4 недели после окончания лечения.
Научные исследования последнего десятилетия позволили уточнить особенности цикла развития Clamydia trachomatis; разработать более совершенные диагностические методики, схемы лечения. Возможно, в ближайшее время реальным станет использование специфической профилактики. В настоящее время скрининговые методы обследования на хламидийную инфекцию доступны практически каждому амбулаторно-поликлиническому учреждению, что позволяет значительно расширить выявление случаев заболевания, а следовательно, своевременно провести лечение и предупредить возможные осложнения. Весьма важную роль в профилактике заболеваний, передающихся половым путем, в частности хламидиоза, играют информированность и знания пациентов об особенностях таких заболеваний.
Хламидиоз – группа инфекций, обусловленных проникновением в организм человека разных видов хламидий. Могут поражаться дыхательная, опорно-двигательная, сердечно-сосудистая, мочеполовая система, глаза. Урогенитальный тип хламидиоза – наиболее распространенный тип – сопровождается признаками воспалительных патологий половой сферы и диагностируется только лабораторным путем.
Хламидийные инфекции опасны множественными осложнениями. При отсутствии лечения хламидиоза у женщин может развиваться бесплодие.
Что такое хламидиоз — пути заражения
Хламидиоз – патологический процесс, инициатором которого являются микроорганизмы под названием хламидии.
Инфицирование происходит по-разному. Возможные пути передачи:
- Половой (является ведущим). Местом локализации первичного воспаления становится слизистая влагалища. Позднее не исключено продвижение патогена вверх по половым путям. Это приводит к поражению шейки матки, фаллопиевых труб, сопровождающемуся образованием тяжей и вызывающее их непроходимость. При внедрении микроорганизмов в просвет мочеиспускательного канала и попадании в полость мочевого пузыря развивается цистит. К заражению приводит любой незащищенный половой акт с носителем. Это касается как традиционного сексуального контакта, так и анального, и орального варианта.
- Вертикальный (от матери к ребенку при естественных родах). Хламидии – сильные микроорганизмы, поэтому инфекция передается малышу при прохождении по родовым путям. У младенца могут поражаться глаза (формируется конъюнктивит) либо легкие (пневмония).
- Контактно-бытовой. Медиками не доказано, что болезнь передается подобным способом, но предположения имеются. Хламидии – сильные микроорганизмы, сохраняющие активность вне тела носителя до двух суток. Потенциальными источниками заражения могут выступать полотенце, нижнее белье, стульчак унитаза, которыми пользовался носитель инфекции.
- Воздушно-капельный (редкое исключение). Характерен для передачи Chlamidia pneumoniae от человека с диагностированным хламидийным воспалением легких.
Симптомы хламидиоза у женщин
Какими признаками может проявляться заболевание? Точно выявить хламидиоз довольно сложно, поскольку для него типично бессимптомное течение. Проявления встречаются лишь у 33% пациенток.

Инкубационный период болезни довольно продолжительный. Первые признаки заболевания и неприятные симптомы появляются через 14 – 30 суток после заражения.
Чаще других разновидностей диагностируется урогенитальный хламидиоз, хотя существуют и другие формы.
Присутствие патогена можно определить только лабораторным путем. Потенциальными симптомами патологии выступают:
Инфекция становится частой причиной развития гинекологических патологий. На ее наличие могут указывать:
- Кольпит (воспаление слизистой вагины). Кольпит этой разновидности часто диагностируется у беременных женщин и дам в период менопаузы, поскольку для этих периодов типичен дефицит эстрогенов. У больной появляются такие неприятные симптомы, как жжение, зуд, нехарактерные бели, нарушение процесса мочеиспускания, болезненность внизу живота, незначительный рост общей температуры.
- Цервицит (воспаление тканей шейки матки). И острый, и хронический урогенитальный хламидиоз способен провоцировать формирование воспалительного процесса. В ходе осмотра гинеколог отмечает увеличение шейки матки в результате отечности. Лечение необходимо обязательно провести, поскольку в дальнейшем не исключено развитие эрозии.
- Эндометрит (поражение слизистого слоя матки), сальпингит (воспаление фаллопиевых труб), сальпингоофорит (сочетанное воспаление яичников и маточных труб). Формирование патологических состояний обусловлено восхождением инфекции вверх по половым путям.
При развитии урогенитальной формы характер вагинальной слизи изменяется не сразу. Инкубационный период заболевания равен 2 – 4 неделям. По истечении этого времени можно заметить его основные симптомы.
У женщин появляются бесцветные прозрачные бели. В случае присоединения вторичной инфекции, происходит изменение цвета отделяемого. Оттенок может варьироваться от белого до темновато-коричневого. Не исключено присутствие гнойных примесей. На осложненное течение заболевания указывает появление неприятного запаха. Это симптом может говорить о развитии гонореи.
Количественные характеристики выделений не изменяются, т.е. объем белей остается на прежнем уровне. При этом большая часть отделимого собирается в просвете уретры, поэтому во время утреннего мочеиспускания женщина может отмечать появление слизи в моче.Консистенция выделений остается водянистой. Если бели становятся липкими, то это признак присоединения вторичной инфекции.
Первые признаки заболевания в виде изменения влагалищных белей формируются спустя 7 – 14 суток после инфицирования.
Но в большей части случаев признаки полностью отсутствуют.
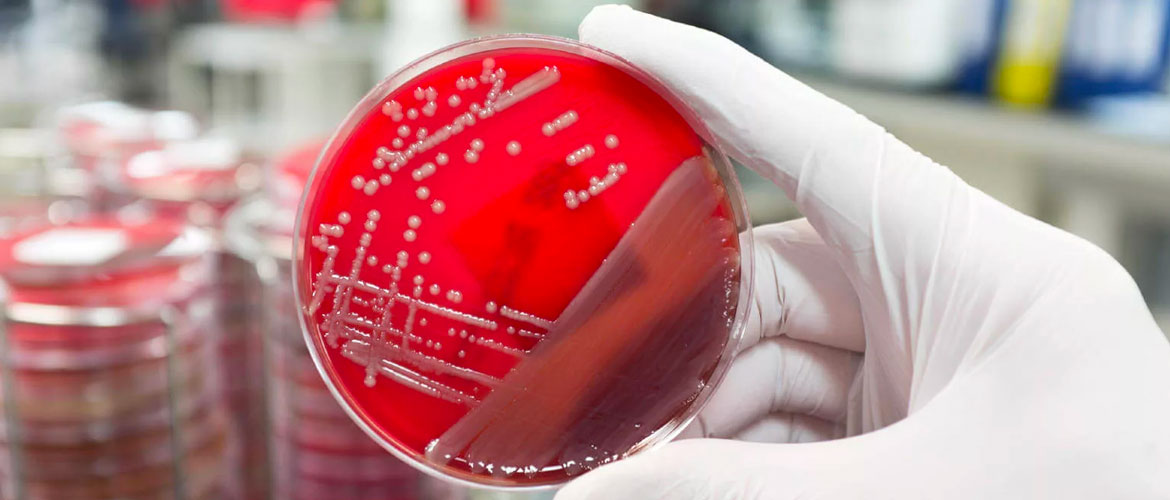
Диагностика хламидий — какие анализы нужны?
Поскольку симптомы патологии нехарактерны, диагностируется состояние случайно в период прохождения обследования у гинеколога по иному поводу.
Если у женщины присутствуют потенциальные признаки заболевания, то больной назначаются различные тесты. Ведущими являются:
- исследование вагинального мазка на присутствие бактерий;
- анализ крови на антитела – определяются характерные антитела, указывающие на развитие болезни;
- ПЦР-тест – позволит точно выявить хламидиоз, поскольку позволяет определить генетический материал патогена;
- бактериальный посев – помогает диагностировать состояние с вероятностью в 70%, определить разновидность возбудителя, подобрать антибактериальные препараты, чтобы разработать схему лечения;
- иммунофлуоресценция – определяет возбудителя с 50%-ной вероятностью.
Больной проводится УЗИ-исследование органов малого таза. Процедура помогает выявить скрытые признаки состояния в виде структурных изменений матки, фаллопиевых труб и яичников.
Особенности женского хламидиоза
Особенно опасен хламидиоз у женщин. Симптомы заболевания чаще всего отсутствуют, поэтому за медицинской помощью пациентки обращаются поздно. Как правило, при хронизации болезни, поскольку признаки острого процесса остаются незамеченными.
При отсутствии медикаментозной поддержки организма не исключено развитие серьезных осложнений. К тому же, женщина является источником заражения.
Наличие инфекции у беременных женщин может негативно отражаться на течении гестации. Самыми тяжелыми исходами выступают самопроизвольный аборт либо внутриутробная гибель плода. Причиной становится развитие плацентарной недостаточности, которую вызывает хронический хламидиоз.
Лечение хламидиоза у женщин во время вынашивания ребенка необходимо проводить поэтапно, комплексно, принимая во внимание имеющиеся противопоказания. Схемы терапии инфекции, выявленной у беременных, стандартные. В процессе используются препараты Ровамицин и Эритромицин. В этот период запрещено применение средств из группы фторхинолонов и Доксициклин.
Лечение женского хламидиоза

Клинические рекомендации разрабатывается индивидуально в каждом конкретном случае. Лечение хламидиоза у женщин проводится комплексно и предполагает использование следующих групп лекарственных средств:
- антибактериальные препараты;
- иммуностимуляторы;
- поливитамины.
Неотъемлемой частью протокола становятся внесение корректив в рацион больной, физиопроцедуры, местные средства (суппозитории).
Наиболее часто используемые антибактериальные препараты:
- Доксициклин (тетрациклиновый ряд). Относится к антибиотикам широкого спектра действия. На фоне приема может возникать нарушение пищеварения, поэтому его необходимо сочетать С ферментными средствами и пробиотиками. Продолжительность курса – 10-14 дней.
- Азитромицин (из группы макролидов). Его отличает минимум побочных эффектов. Применяется однократно. Дозировка – 1 грамм. При плохой переносимости активного вещества ее можно поделить на несколько приемов.
- Джозамицин (активное действующее веществ – вильпрафен). Назначается в случае привыкания патогена к доксициклину и азитромицину.
Хороший терапевтический эффект обеспечивают следующие лекарственные средства:
- Эритромицин, Спирамицин (из группы макролидов);
- Офлоксацин, Левофлоксацин, Ципрофлоксацин (группа фторхинолонов) – могут комбинироваться с другими разновидностями антибиотиков по показаниям;
- Амоксициллин (пенициллиновый ряд).
Если женщина находится в условиях стационара, то допускается комбинирование антибактериальных и противомикробных средств.
При диагностировании патологии часто используются физиопроцедуры. Могут назначаться:
- облечение ультразвуком;
- электрофорез;
- магнитотерапия.
Какое влияние оказывают физиопроцедуры на течение заболевания?
- На фоне применения ультразвука происходит повышение иммунной защиты, устраняется симптоматика воспалительного процесса, ускоряется течение процессов самостоятельного восстановления поврежденных тканей.
- Магнитотерапия способствует снятию имеющейся патологической симптоматики, отечности внутренних органов, устранению болевого синдрома.
- Электрофорез обеспечивает обезболивающий, противовоспалительный, сосудорасширяющий эффект. Улучшает течение обменных реакций.
Вне зависимости от выбранного метода отмечается улучшение общего самочувствия: уходят боли, отечность, повышается иммунитет (общий и местный).
Терапевтический протокол предусматривает обязательный прием иммуномодуляторов – препаратов, улучшающих иммунную защиту организма.
Лечебный курс включает прием следующих средств (на выбор доктора):
- Полиоксидоний. Способствует повышению иммунной защиты, более активной выработке антител. Препарат стимулирует активность фагоцитов крови, снижает токсическое воздействие на клетки печени других лекарственных средств. Прием проводится по следующей схеме: 1 раз в двое суток, внутримышечно в дозировке 6 мг. Полиоксидоний противопоказан в период вынашивания ребенка и грудного вскармливания;
- Тималин. Препарат усиливает клеточный иммунитет, усиливает фагоцитоз. Курс равен 10 дням. Дозировка – внутримышечно 5 – 20 мг, ежедневно. Противопоказанием является индивидуальная непереносимость компонентов. На фоне терапии не исключено развитие признаков аллергии.
Схему лечения болезни дополняют различные поливитаминные комплексы. Они восполняют нехватку необходимых витаминов и микроэлементов, улучшая работу иммунной системы.
Чаще всего применяются следующие препараты:
- Аевит. Представляет собой сочетание витамина А и Е. Способствует усилению иммунной защиты, укрепляет стенки сосудов. У женщин схема приема – 1 таблетка дважды в сутки. Противопоказанием к применению являются непереносимость компонентного состава, нарушение кровообращения, диагностированная тромбоэмболия. На фоне лечения не исключены проблему с пищеварением.
- Витрум. Устраняет дефицит необходимых организму витаминов, усиливает его сопротивляемость. Курс приема определяется индивидуально. Дозировка – 2 таблетки в день. Противопоказанием к применению становятся повышенная чувствительность к компонентам Витрума, туберкулез, саркома, тромбофлебит, сердечная недостаточность. Не исключено развитие побочных реакций в виде симптомов аллергии: кожные высыпания по типу крапивницы, зуд.
Эффективные схемы лечения хламидиоза многочисленны. В основе их действия лежит прием лекарственных средств, уничтожающих патоген. Перед выбором препаратов медик дает оценку текущего состояния больной, определяет наличие сопутствующих патологий и только на основании данной информации подбирает медикаменты. Курс должны пройти оба половых партнера.

Схема терапии разрабатывается в зависимости от формы хламидиоза:
- Острый. В процессе используется антибиотик (чаще всего Доксициклин — назначается на 3 недели, дважды в день по 100 мг), иммуномодулятор и поливитаминный комплекс. Через неделю от начала приема антибиотика назначаются ферментные препараты. При развитии молочницы применяются противогрибковые средства – Нистатин (500 000 ед), Флуконазол. Одновременно к приему назначаются гепатопротекторы, пробиотики, рекомендуются физиопроцедуры;
- Вялотекущий. В течение первых 14 суток назначается прием энзимов и иммуностимуляторов. На следующем этапе схема дополняется поливитаминами, антибиотиками (используется вариант терапии острой формы), противогрибковыми средствами.
Терапия хронической инфекции проводится по следующей схеме:
- В первые 14 суток больная принимает Амиксин – 1 таблетка через день в течение календарного месяца – энзимы.
- Через 10 дней от начала терапии назначается прием антибиотиков (схема аналогична острой форме) и поливитаминных комплексов.
- Лечение дополняется приемом гепатопротекторов, получением физиопроцедур. Хорошие результаты дает использование суппозиториев Лонгидаза (1 свеча один раз в 10 дней).
При разработке терапевтической схемы учитываются другие заболевания половой сферы. Это помогает врачу подобрать максимально действенный антибиотик, который будет эффективен не только против хламидий.
На излечение указывает отрицательный результат проведенного ПЦР-теста. Выполнить исследование нужно спустя 30 – 45 дней после завершения медикаментозного курса.
Что будет если не лечить?
Воспалительные процессы, сопровождающие хламидийные инфекции, способны вызывать различные осложнения. Самые серьезные последствия запущенной болезни – сложность с зачатием, полное бесплодие, высокий риск появления злокачественных образований.
Типичные осложнения состояния:
- Сальпингоофорит/сальпингит. Воспаления придатков матки или только фаллопиевых труб – опасные заболевания, поскольку препятствуют наступлению беременности. Образование рубцовой ткани в просвете маточных труб ведет к их непроходимости, что становится причиной бесплодия;
- Эндоцервицит (поражение канала шейки матки). При подобном диагнозе увеличивается вероятность развития раковых образований;
- Эндометрит (воспаление в слизистой матки). Состояние затрудняет наступление беременности из-за сложностей с закреплением оплодотворенной яйцеклетки. Также увеличивается риск самопроизвольного аборта.
Тяжелым осложнением хронической формы является развитие синдрома Рейтера.
Профилактика хламидиоза
Профилактика состояния несложная и заключается в отказе от незащищенного полового контакта. Во время секса с малознакомым половым партнером необходимо использовать кондом.
Своевременное диагностирование и получение адекватной терапии значительно улучшает прогноз заболевания. Как правило, для полного излечения инфекции – при отсутствии вторичных осложнений – требуется не больше двух недель. При хронизации процесса прогноз ухудшается, именно поэтому женщиной должна быть правильно оценены появившиеся симптомы и лечение начато сразу. В противном случае повышается риск возникновения спаек и формирование трубно-перитонеального бесплодия.
ТОП-5 проверенных клиник венерологии
Источники
Читайте также:


